
- •СОВРЕМЕННАЯ ПЛАСТИЧЕСКАЯ ХИРУРГИЯ И ЕЕ ИСТОРИЯ
- •1.3. СОВРЕМЕННАЯ ПЛАСТИЧЕСКАЯ ХИРУРГИЯ
- •2.2. КРОВОСНАБЖЕНИЕ ПОКРОВНЫХ ТКАНЕЙ
- •2.2.1. СОСУДИСТЫЕ СПЛЕТЕНИЯ ПОКРОВНЫХ ТКАНЕЙ
- •2.3. КРОВОСНАБЖЕНИЕ МЫШЦ
- •2.3.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •2.4. КРОВОСНАБЖЕНИЕ КОСТЕЙ
- •2.4.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •2.5. КРОВОСНАБЖЕНИЕ НЕРВОВ
- •2.5.1. ВНЕШНЯЯ СОСУДИСТАЯ СЕТЬ НЕРВА
- •2.5.2. ВНУТРИСТВОЛЬНАЯ СОСУДИСТАЯ СЕТЬ
- •2.6. КРОВОСНАБЖЕНИЕ СУХОЖИЛИЙ
- •2.6.1. КРОВОСНАБЖЕНИЕ СУХОЖИЛИЙ ВНЕ СИНОВИАЛЬНЫХ КАНАЛОВ
- •2.6.2. КРОВОСНАБЖЕНИЕ СУХОЖИЛИЙ В ПРЕДЕЛАХ СИНОВИАЛЬНЫХ КАНАЛОВ
- •КЛАССИФИКАЦИЯ ЛОСКУТОВ, МЕТОДЫ ИХ ИСПОЛЬЗОВАНИЯ И ФУНКЦИЯ
- •3.1.1. ПРОСТЫЕ ЛОСКУТЫ
- •3.1.2. СЛОЖНЫЕ ЛОСКУТЫ
- •3.2. ДЕЛЕНИЕ ЛОСКУТОВ ПО ТИПУ КРОВОСНАБЖЕНИЯ
- •3.7. ДЕЛЕНИЕ НЕСВОБОДНЫХ ЛОСКУТОВ ПО ФОРМЕ ИХ НОЖКИ
- •ИССЛЕДОВАНИЕ КРОВООБРАЩЕНИЯ В ЛОСКУТАХ
- •4.1. ПРЕДОПЕРАЦИОННОЕ ИССЛЕДОВАНИЕ ЛОСКУТОВ
- •4.1.1. ВЫБОР ДОНОРСКОЙ ЗОНЫ
- •4.2. ИНТРАОПЕРАЦИОННОЕ ИССЛЕДОВАНИЕ ЛОСКУТОВ
- •4.3. ПОСЛЕОПЕРАЦИОННОЕ ИССЛЕДОВАНИЕ ЛОСКУТОВ
- •КРОВООБРАЩЕНИЕ В СЛОЖНЫХ ЛОСКУТАХ И ЗАКОНОМЕРНОСТИ ЕГО ИЗМЕНЕНИЙ
- •5.4. ПЕРИФЕРИЧЕСКАЯ НЕОСЕВАЯ РЕВАСКУЛЯРИЗАЦИЯ ЛОСКУТОВ И МЕТОДЫ ЕЕ УСКОРЕНИЯ
- •КРОВООБРАЩЕНИЕ ПРИ АТИПИЧНЫХ ВАРИАНТАХ ВКЛЮЧЕНИЯ ТКАНЕЙ В КРОВОТОК
- •6.1. ОБЩИЕ ПОЛОЖЕНИЯ
- •6.4.2. АРТЕРИАЛИЗАЦИЯ ВЕНОЗНОГО РУСЛА СО СБРОСОМ КРОВИ В РЕЦИПИЕНТНУЮ АРТЕРИЮ
- •ОСТРАЯ ИШЕМИЯ И ВЫЖИВАЕМОСТЬ ТКАНЕЙ
- •7.2.1. ПРЕДЕЛЫ ПЕРЕНОСИМОСТИ ГИПОКСИИ
- •7.4. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ИШЕМИЧЕСКИХ РЕПЕРФУЗИОННЫХ ПОРАЖЕНИЙ ТКАНЕЙ
- •7.4.1 ПРОФИЛАКТИКА
- •7.4.2. ЛЕЧЕНИЕ
- •РЕИННЕРВАЦИЯ ПЕРЕСАЖЕННЫХ ТКАНЕЙ
- •8.1. ПРОБЛЕМА РЕИННЕРВАЦИИ ТКАНЕЙ В ПЛАСТИЧЕСКОЙ ХИРУРГИИ
- •8.2.1. СПОНТАННАЯ РЕИННЕРВАЦИЯ ТКАНЕЙ
- •8.2.2. НАПРАВЛЕННАЯ РЕИННЕРВАЦИЯ ТКАНЕЙ
- •8.3. ХИРУРГИЧЕСКИЕ МЕТОДЫ НАПРАВЛЕННОЙ РЕИННЕРВАЦИИ ТКАНЕЙ
- •ОБЩАЯ И МИКРОХИРУРГИЧЕСКАЯ ТЕХНИКА ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ
- •9.2. ОБЩАЯ ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •9.3. МИКРОХИРУРГИЧЕСКАЯ ТЕХНИКА
- •10.1. ОБЩАЯ ХАРАКТЕРИСТИКА МЕТОДА
- •10.3. ПЛАНИРОВАНИЕ ОПЕРАЦИЙ
- •10.2. ПОКАЗАНИЯ К ОПЕРАЦИЯМ
- •10.4. ОБЩАЯ ТЕХНИКА ОПЕРАЦИЙ
- •10.5. ПРОБЛЕМА ПРОХОДИМОСТИ МИКРОСОСУДИСТЫХ АНАСТОМОЗОВ И АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ
- •10.5.1. КАЧЕСТВО СОСУДИСТОГО ШВА
- •10.5.2. НАРУШЕНИЯ ГЕМОДИНАМИКИ В ЗОНЕ МИКРОСОСУДИСТОГО АНАСТОМОЗА
- •10.5.3. НАРУШЕНИЯ СВЕРТЫВАЮЩЕЙ СИСТЕМЫ КРОВИ И АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ
- •10.6. ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАЦИЙ
- •11.2. ПЕРЕСАДКА ОСТРОВКОВЫХ МОНОЛОСКУТОВ
- •11.3. ПЕРЕСАДКА ПОЛИКОМПЛЕКСОВ ТКАНЕЙ
- •11.4. ПЕРЕСАДКА МЕГАКОМПЛЕКСОВ ТКАНЕЙ
- •11.5. ДВОЙНЫЕ ПЕРЕСАДКИ КОМПЛЕКСОВ ТКАНЕЙ
- •11.6. ВРЕМЕННЫЕ ЭКТОПИЧЕСКИЕ ПЕРЕСАДКИ КОМПЛЕКСОВ ТКАНЕЙ
- •12.2.1. ОСНОВНЫЕ ВИДЫ РАН
- •12.2.2. ТИПЫ ЗАЖИВЛЕНИЯ РАН
- •12.3.1. ОБЩИЕ ФАКТОРЫ
- •12.3.2. МЕСТНЫЕ ФАКТОРЫ
- •12.4. КАКИМ БУДЕТ ЗАЖИВЛЕНИЕ РАНЫ? ПРОГНОСТИЧЕСКАЯ ОЦЕНКА ИСХОДНЫХ УСЛОВИЙ
- •12.4.1. ИДЕАЛЬНЫЕ УСЛОВИЯ ДЛЯ ЗАКРЫТИЯ РАН
- •12.5.1. ПРИНЦИПЫ ЗАКРЫТИЯ РАН
- •12.5.2. ЗАКРЫТИЕ РАН В ИДЕАЛЬНЫХ УСЛОВИЯХ
- •12.5.3. ЗАКРЫТИЕ РАН В БЛАГОПРИЯТНЫХ УСЛОВИЯХ
- •12.6.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •12.6.2. СПОСОБЫ НАЛОЖЕНИЯ ШВОВ НА КОЖУ
- •13.7. КОСТНАЯ АЛЛОПЛАСТИКА
- •13.8. НЕКОТОРЫЕ ДРУГИЕ ВИДЫ КОСТНО-ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ
- •ПЛАСТИКА СУХОЖИЛИЙ
- •14.1. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ АСПЕКТЫ РЕГЕНЕРАЦИИ СУХОЖИЛИЙ
- •14.2. ВИДЫ ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ НА СУХОЖИЛИЯХ
- •14.4. ВИДЫ И СПОСОБЫ НАЛОЖЕНИЯ СУХОЖИЛЬНОГО ШВА
- •14.5. ИСТОЧНИКИ СУХОЖИЛЬНЫХ ТРАНСПЛАНТАТОВ
- •14.6. АУТОПЛАСТИКА СУХОЖИЛИЙ
- •ПЛАСТИКА ДЕФЕКТОВ МЫШЦ
- •15.2. ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ ПРИ ДЕФЕКТАХ МЫШЦ
- •15.3. СВОБОДНАЯ ПЕРЕСАДКА МЫШЦ
- •ПЛАСТИКА ДЕФЕКТОВ НЕРВОВ
- •16.4.2. ТЕХНИКА ОПЕРАЦИЙ
- •16.4.3. ЧАСТИЧНЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ
- •16.4.4. МИКРОХИРУРГИЧЕСКИЙ НЕВРОЛИЗ
- •16.5. ВИДЫ АУТОПЛАСТИКИ НЕРВОВ
- •16.7. ТЕХНИКА И ВАРИАНТЫ ПЕРЕСАДКИ КРОВОСНАБЖАЕМЫХ НЕВРАЛЬНЫХ ТРАНСПЛАНТАТОВ
- •16.8. ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ ПРИ БОЛЕЗНЕННЫХ НЕВРОМАХ
- •ПЛАСТИКА ДЕФЕКТОВ СОСУДОВ
- •17.4. ПЛАСТИКА ДЕФЕКТОВ СОСУДОВ
- •18.2. ПАЛЬЦЕВЫЕ ЛОСКУТЫ
- •18.2.1. МИКРОСОСУДИСТАЯ АНАТОМИЯ
- •18.2.2. ПЕРЕКРЕСТНЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.3. ОСТРОВКОВЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.4. СВОБОДНЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.5. НЕСВОБОДНЫЙ ТЫЛЬНЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.6. ОБЩИЕ ПРЕИМУЩЕСТВА И НЕДОСТАТКИ ПАЛЬЦЕВЫХ ЛОСКУТОВ
- •18.3. ТЫЛЬНЫЕ МЕТАКАРПАЛЬНЫЕ ЛОСКУТЫ
- •18.3.1. ЛОСКУТЫ ИЗ БАССЕЙНА 1-й ТМА
- •18.3.2. ЛОСКУТЫ ИЗ БАССЕЙНА 2-й ТМА
- •18.3.3. ТЫЛЬНЫЕ МЕТАКАРПАЛЬНЫЕ ЛОСКУТЫ НА ПЕРИФЕРИЧЕСКОЙ СОСУДИСТОЙ НОЖКЕ
- •18.4. КОЖНЫЕ ЛОСКУТЫ ЛАДОННОЙ ПОВЕРХНОСТИ КИСТИ
- •18.5. МЫШЕЧНЫЕ ЛОСКУТЫ, ВКЛЮЧАЮЩИЕ ЧЕРВЕОБРАЗНЫЕ МЫШЦЫ
- •КОМПЛЕКСЫ ТКАНЕЙ ПРЕДПЛЕЧЬЯ
- •19.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •19.3. ЛОСКУТЫ ИЗ БАССЕЙНА ЛОКТЕВОЙ АРТЕРИИ
- •19.4. ЛОСКУТЫ ИЗ БАССЕЙНА ЗАДНЕЙ МЕЖКОСТНОЙ АРТЕРИИ
- •19.6. ЛОСКУТЫ ИЗ БАССЕЙНА ВОЗВРАТНОЙ ЛОКТЕВОЙ АРТЕРИИ
- •19.7. ЛОСКУТЫ ИЗ БАССЕЙНА ЗАДНЕЙ ВЕТВИ ПЕРЕДНЕЙ МЕЖКОСТНОЙ АРТЕРИИ
- •19.9. НЕОСЕВЫЕ ЛОСКУТЫ ПРЕДПЛЕЧЬЯ
- •КОМПЛЕКСЫ ТКАНЕЙ ПЛЕЧА
- •20.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •20.5. ЗАДНИЙ ЛОСКУТ ПЛЕЧА
- •20.6. ВНУТРЕННИЙ ПРОКСИМАЛЬНЫЙ ЛОСКУТ ПЛЕЧА
- •ЛОСКУТЫ ИЗ БАССЕЙНА ПОВЕРХНОСТНОЙ ВИСОЧНОЙ АРТЕРИИ
- •21.1. ОБЩАЯ И МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ
- •21.2. ВЗЯТИЕ И ВАРИАНТЫ ПЕРЕСАДКИ
- •21.2.1. ФАСЦИАЛЬНЫЙ ВИСОЧНО-ТЕМЕННОЙ ЛОСКУТ
- •21.2.2. КОЖНО-ФАСЦИАЛЬНЫЕ ЛОСКУТЫ
- •КОМПЛЕКСЫ ТКАНЕЙ ГРУДНОЙ КЛЕТКИ
- •22.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ ГРУДНОЙ КЛЕТКИ
- •22.3. ЛОСКУТЫ ИЗ БАССЕЙНА ОГИБАЮЩЕЙ ЛОПАТКУ АРТЕРИИ (ОКОЛОЛОПАТОЧНЫЕ)
- •22.4. НАРУЖНЫЙ ЛОСКУТ ГРУДНОЙ КЛЕТКИ
- •22.6. ЛОСКУТЫ ИЗ БАССЕЙНА ГРУДОАКРОМИАЛЬНОЙ АРТЕРИИ (ГРУДНЫЕ ЛОСКУТЫ)
- •22.7. ЛОСКУТ, ВКЛЮЧАЮЩИЙ ПЕРЕДНЮЮ ЗУБЧАТУЮ МЫШЦУ
- •КОМПЛЕКСЫ ТКАНЕЙ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ
- •23.2. ЛОСКУТЫ ИЗ БАССЕЙНА НАДЧРЕВНОЙ ГЛУБОКОЙ ВЕРХНЕНИЖНЕЙ СОСУДИСТОЙ ОСИ
- •КОМПЛЕКСЫ ТКАНЕЙ ТАЗА И БЕДРА
- •24.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •24.2. ПАХОВЫЕ ЛОСКУТЫ
- •24.2.1. ЛОСКУТЫ ИЗ БАССЕЙНА ПОВЕРХНОСТНОЙ ОГИБАЮЩЕЙ ПОДВЗДОШНУЮ КОСТЬ АРТЕРИИ
- •24.2.2. ПАХОВЫЕ ЛОСКУТЫ НА ГЛУБОКОЙ ОГИБАЮЩЕЙ ПОДВЗДОШНУЮ КОСТЬ АРТЕРИИ
- •24.2.3. ПАХОВЫЕ МЕГАЛОСКУТЫ, ВКЛЮЧАЮЩИЕ ОБЕ СОСУДИСТЫЕ СИСТЕМЫ (ПОА И ГОА)
- •24.3. ЛОСКУТЫ ИЗ БАССЕЙНА ВЕРХНЕЙ ЯГОДИЧНОЙ АРТЕРИИ
- •24.3.1. ЛОСКУТ, ВКЛЮЧАЮЩИЙ ПОДВЗДОШНЫЙ ГРЕБЕНЬ
- •24.4. ЛОСКУТЫ ИЗ БАССЕЙНА НИЖНЕЙ ЯГОДИЧНОЙ АРТЕРИИ
- •24.4.1. ЯГОДИЧНО-БЕДРЕННЫЙ КОЖНО-ФАСЦИАЛЬНЫЙ ЛОСКУТ
- •24.4.2. ЛОСКУТ ИЗ НИЖНЕЙ ПОРЦИИ БОЛЬШОЙ ЯГОДИЧНОЙ МЫШЦЫ
- •24.5. ПОЯСНИЧНО-КРЕСТЦОВЫЕ КОЖНО-ФАСЦИАЛЬНЫЕ ЛОСКУТЫ
- •24.5.1 ВЗЯТИЕ ЛОСКУТОВ ИЗ БАССЕЙНА ЗАДНЕЙ ВЕТВИ 4-й ПОЯСНИЧНОЙ АРТЕРИИ
- •24.6. МЫШЕЧНЫЕ ЛОСКУТЫ БЕДРА
- •24.7.1. ЛОСКУТЫ ИЗ БАССЕЙНА 1-й ПРОБОДАЮЩЕЙ АРТЕРИИ
- •24.7.2. ЛОСКУТЫ ИЗ БАССЕЙНА 2-й, 3-й и 4-й ПРОБОДАЮЩИХ АРТЕРИЙ
- •25.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •25.3.1. МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ
- •25.4. КОМПЛЕКСЫ ТКАНЕЙ ИЗ БАССЕЙНА ЗАДНЕЙ БОЛЬШЕБЕРЦОВОЙ АРТЕРИИ
- •25.4.1. КОЖНО-ФАСЦИАЛЫШЕ ЛОСКУТЫ
- •25.4.2. МЫШЕЧНЫЕ ЛОСКУТЫ
- •25.5. КОЖНО-ФАСЦИАЛЬНЫЕ ЛОСКУТЫ НА ПРЯМЫХ КОЖНЫХ ЗАДНИХ ВЕТВЯХ ПОДКОЛЕННЫХ СОСУДОВ И ИХ ВЕТВЕЙ
- •КОМПЛЕКСЫ ТКАНЕЙ СТОПЫ
- •26.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •26.2. ЛОСКУТЫ ИЗ БАССЕЙНА ПОДОШВЕННЫХ АРТЕРИЙ
- •26.2.1. СРЕДИННЫЙ КОЖНО-ФАСЦИАЛЬНЫЙ ПОДОШВЕННЫЙ ЛОСКУТ
- •26.2.2. МЕДИАЛЬНЫЙ КОЖНО-ФАСЦИАЛЫШЙ ЛОСКУТ
- •26.2.3. СРЕДИННЫЙ НАДАПОНЕВРОТИЧЕСКИЙ ЛОСКУТ НА ШИРОКОМ ОСНОВАНИИ
- •26.2.4. ЛОСКУТ ИЗ МЫШЦЫ, ОТВОДЯЩЕЙ I ПАЛЕЦ
- •26.2.5. ЛОСКУТЫ ИЗ ЛАТЕРАЛЬНОЙ ГРУППЫ МЫШЦ
- •26.2.6. ЛОСКУТ ИЗ КОРОТКОГО СГИБАТЕЛЯ ПАЛЬЦЕВ СТОПЫ
- •26.2.7. ОСТРОВКОВЫЕ НЕРВНО-СОСУДИСТЫЕ ЛОСКУТЫ ПАЛЬЦЕВ СТОПЫ
- •26.3. ЛОСКУТЫ ИЗ БАССЕЙНА ТЫЛЬНОЙ АРТЕРИИ СТОПЫ
- •26.3.1. ТЫЛЬНЫЙ ЛОСКУТ СТОПЫ
- •26.3.3. ЛОСКУТ ИЗ ПЕРВОГО МЕЖПАЛЬЦЕВОГО ПРОМЕЖУТКА СТОПЫ
- •26.4.1. МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ
- •26.4.3. ОБЩАЯ ТЕХНИКА ОПЕРАЦИЙ
- •26.4.4. ПЕРЕСАДКА I ПАЛЬЦА СТОПЫ НА КИСТЬ
- •26.4.6. ПЕРЕСАДКА БЛОКА II-III И ДРУГИХ ПАЛЬЦЕВ СТОПЫ
- •26.4.7. ПЕРЕСАДКА СУСТАВОВ
- •26.5. ЛОСКУТЫ ИЗ БАССЕЙНА КОНЕЧНЫХ ВЕТВЕЙ МАЛОБЕРЦОВОЙ АРТЕРИИ
- •2 6.5.1. НАРУЖНЫЙ ПЯТОЧНЫЙ ЛОСКУТ
- •ХИРУРГИЯ КИСТИ
- •27.1.1. ФУНКЦИЯ КИСТИ И ЕЕ СОСТАВЛЯЮЩИЕ
- •27.1.2. ОСОБЕННОСТИ АНАТОМИИ КИСТИ
- •27.1.3. ПРИНЦИПЫ ХИРУРГИИ КИСТИ
- •27.2. ХИРУРГИЯ СУХОЖИЛИЙ
- •27.2.1. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ (ОБЩИЕ ПОЛОЖЕНИЯ)
- •27.2.2. ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ
- •27.2.7. ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАЦИЙ НА СУХОЖИЛИЯХ СГИБАТЕЛЕЙ
- •27.2.8. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ (ОБЩИЕ ПОЛОЖЕНИЯ)
- •27.2.9. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ В ОБЛАСТИ ДИСТАЛЬНОЙ И СРЕДНЕЙ ФАЛАНГ ПАЛЬЦА
- •27.2.10. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ПРОКСИМАЛЬНОГО МЕЖФАЛАНГОВОГО СУСТАВА И ОСНОВНОЙ ФАЛАНГИ
- •27.2.11. ТРАВМЫ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ПЯСТНО-ФАЛАНГОВЫХ СУСТАВОВ
- •27.2.13. ТРАВМЫ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ЗАПЯСТЬЯ
- •27.3. ПОВРЕЖДЕНИЯ НЕРВОВ КИСТИ
- •27.3.1. ОСОБЕННОСТИ АНАТОМИИ НЕРВОВ КИСТИ
- •27.3.2. ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ КИСТИ
- •27.3.3. ЗАСТАРЕЛЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ КИСТИ
- •27.3.4. ПРОБЛЕМА ВОССТАНОВЛЕНИЯ ЧУВСТВИТЕЛЬНОСТИ ПАЛЬЦЕВ В ОСОБО СЛОЖНЫХ СИТУАЦИЯХ
- •27.3.5. БОЛЕЗНЕННЫЕ НЕВРОМЫ НА КИСТИ
- •27.4.1. ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ БОЛЬНЫХ
- •27.4.3. ВНУТРИСУСТАВНЫЕ ПЕРЕЛОМЫ
- •27.4.4. ОСЛОЖНЕНИЯ И ПОСЛЕДСТВИЯ ПЕРЕЛОМОВ
- •27.4.5. ПЕРЕЛОМЫ ДИСТАЛЬНЫХ ФАЛАНГ ПАЛЬЦЕВ КИСТИ
- •27.5.1. ПОВЕРХНОСТНЫЕ ДЕФЕКТЫ ТКАНЕЙ КИСТИ
- •27.5.2. ГЛУБОКИЕ ДЕФЕКТЫ ТКАНЕЙ КИСТИ
- •27.5.6. ПЛАСТИКА ДЕФЕКТОВ ТКАНЕЙ КИСТИ ПРИ УСТРАНЕНИИ РУБЦОВЫХ ДЕФОРМАЦИЙ И КОНТРАКТУР
- •27.6. ТРАВМЫ КИСТИ С НАРУШЕНИЕМ ПЕРИФЕРИЧЕСКОГО КРОВООБРАЩЕНИЯ. РЕПЛАНТАЦИОННАЯ ХИРУРГИЯ КИСТИ
- •27.6.3. ОБЩАЯ ТЕХНИКА ОПЕРАЦИЙ
- •27.6.4. ОСОБЕННОСТИ ТЕХНИКИ РЕПЛАНТАЦИИ (РЕВАСКУЛЯРИЗАЦИИ) ПАЛЬЦЕВ КИСТИ В ЗАВИСИМОСТИ ОТ ХАРАКТЕРА ТРАВМЫ
- •27.6.5. РЕЗУЛЬТАТЫ ОПЕРАЦИЙ
- •27.7. АМПУТАЦИИ ПАЛЬЦЕВ И ЛЕЧЕНИЕ БОЛЬНЫХ С БЕСПАЛОЙ КИСТЬЮ
- •27.7.1. АМПУТАЦИИ И СОЗДАНИЕ I ПАЛЬЦА КИСТИ
- •27.7.2. МЕТОДЫ СОЗДАНИЯ I ПАЛЬЦА КИСТИ
- •27.7.3. ИЗОЛИРОВАННЫЕ АМПУТАЦИИ ДЛИННЫХ ПАЛЬЦЕВ КИСТИ
- •27.7.4. МНОЖЕСТВЕННЫЕ АМПУТАЦИИ ПАЛЬЦЕВ КИСТИ
- •27.8.2. ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ НОГТЯ И ОКРУЖАЮЩИХ ЕГО ТКАНЕЙ
- •27.9. ПРИВОДЯЩИЕ КОНТРАКТУРЫ I ПАЛЬЦА КИСТИ
- •27.9.1. ЭТИОЛОГИЯ
- •27.10.1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •27.10.2. ВЫБОР МЕТОДА ЛЕЧЕНИЯ КОНТРАКТУР
- •27.10.3. ОСНОВНЫЕ ПРИНЦИПЫ И СХЕМЫ ЛЕЧЕНИЯ ПЕРВИЧНЫХ ДЕСМОГЕННЫХ И ВТОРИЧНЫХ КОНТРАКТУР ПЯСТНО-ФАЛАНГОВЫХ СУСТАВОВ
- •27.11. КОНТРАКТУРА ДЮПЮИТРЕНА
- •27.11.1. ОБЩИЕ ДАННЫЕ
- •27.11.2. КЛИНИЧЕСКИЕ ФОРМЫ КОНТРАКТУРЫ ДЮПЮИТРЕНА
- •27.11.3. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
- •27.11.4. РЕЦИДИВЫ И НОВЫЕ ОЧАГИ КОНТРАКТУРЫ ДЮПЮИТРЕНА
- •ХИРУРГИЯ ПРЕДПЛЕЧЬЯ
- •28.1. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ ЛАДОННОЙ ГРУППЫ МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.1.1. ВАРИАНТЫ ПОВРЕЖДЕНИЙ
- •28.1.2. ЗОНЫ ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ И УСЛОВИЯ ИХ ВОССТАНОВЛЕНИЯ
- •28.1.3. ВОССТАНОВЛЕНИЕ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ НА ПРЕДПЛЕЧЬЕ В БЛАГОПРИЯТНЫХ УСЛОВИЯХ
- •28.1.4. ВОССТАНОВЛЕНИЕ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ НА ПРЕДПЛЕЧЬЕ В МЕНЕЕ БЛАГОПРИЯТНЫХ УСЛОВИЯХ
- •28.2.1. ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ
- •28.2.2. ЗАСТАРЕЛЫЕ ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ПРЕДПЛЕЧЬЯ
- •28.2.3. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •28.3. ПОВРЕЖДЕНИЯ НЕРВОВ ПРЕДПЛЕЧЬЯ
- •28.3.1. РАНЕНИЯ СРЕДИННОГО НЕРВА
- •28.3.2. ПОВРЕЖДЕНИЯ ЛОКТЕВОГО НЕРВА
- •28.3.4. ПОВРЕЖДЕНИЯ ЛУЧЕВОГО НЕРВА
- •28.4. МЕХАНИЧЕСКИЕ ПОВРЕЖДЕНИЯ МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.4.2. ЛЕЧЕНИЕ БОЛЬНЫХ С ОБШИРНЫМИ ПОВРЕЖДЕНИЯМИ ЛАДОННОЙ ГРУППЫ МЫШЦ ПРЕДПЛЕЧЬЯ И ТОТАЛЬНЫМИ (СУБТОТАЛЬНЫМИ) НАРУШЕНИЯМИ ИХ СПОСОБНОСТИ К СОКРАЩЕНИЮ
- •28.5. ДИАФИЗАРНЫЕ ДЕФЕКТЫ КОСТЕЙ ПРЕДПЛЕЧЬЯ
- •28.5.3. ДЕФЕКТЫ ОБЕИХ КОСТЕЙ ПРЕДПЛЕЧЬЯ
- •28.6. ПОВРЕЖДЕНИЯ МАГИСТРАЛЬНЫХ СОСУДОВ ПРЕДПЛЕЧЬЯ
- •28.6.1. ОСНОВНЫЕ ВИДЫ ПОВРЕЖДЕНИЙ МАГИСТРАЛЬНЫХ АРТЕРИЙ ПРЕДПЛЕЧЬЯ
- •28.6.3. ИШЕМИЧЕСКИЕ ПОРАЖЕНИЯ МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.6.5. ИШЕМИЧЕСКИЕ ПОРАЖЕНИЯ ПЕРЕДНЕЙ И ЗАДНЕЙ ГРУПП МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.7. РЕПЛАНТАЦИОННАЯ ХИРУРГИЯ ПРЕДПЛЕЧЬЯ
- •28.7.1. ПОКАЗАНИЯ К СОХРАНЯЮЩИМ ОПЕРАЦИЯМ ПРИ ОТЧЛЕНЕНИИ КОНЕЧНОСТЕЙ
- •28.7.2. ТЕХНИКА ОПЕРАЦИЙ
- •28.7.4. РЕЗУЛЬТАТЫ СОХРАНЯЮЩИХ ОПЕРАЦИЙ
- •28.7.5. АМПУТАЦИИ И ПРОТЕЗИРОВАНИЕ НА УРОВНЕ ПРЕДПЛЕЧЬЯ
- •29.2. ОСНОВНЫЕ ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ ТЯЖЕСТЬ КОНТРАКТУРЫ ЛОКТЕВОГО СУСТАВА
- •29.2.1. ПАТОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ КАПСУЛЫ ЛОКТЕВОГО СУСТАВА
- •29.2.2. РУБЦОВЫЕ ИЗМЕНЕНИЯ КОЖНОГО ПОКРОВА
- •29.2.3. ЗАРАСТАНИЕ ЛОКТЕВЫХ ЯМОК
- •29.2.4. ОБРАЗОВАНИЕ ПАРАОССАЛЬНЫХ оссификатов
- •29.2.5. ДЕФОРМАЦИЯ СУСТАВНЫХ ПОВЕРХНОСТЕЙ
- •29.3. ПРИНЦИПЫ И СОДЕРЖАНИЕ ОСНОВНЫХ ЭТАПОВ ОПЕРАЦИЙ ПРИ КОНТРАКТУРАХ ЛОКТЕВОГО СУСТАВА
- •29.3.1. ДОСТУПЫ ПРИ ОПЕРАЦИЯХ ПО ПОВОДУ КОНТРАКТУР ЛОКТЕВОГО СУСТАВА
- •29.3.2. ПЕРЕСАДКА КОЖНО-ФАСЦИАЛЬНЫХ ЛОСКУТОВ ПРИ ОБШИРНЫХ РУБЦОВЫХ ИЗМЕНЕНИЯХ КОЖИ
- •29.3.3. УДЛИНЕНИЕ (ПЛАСТИКА) СУХОЖИЛИЯ ТРЕХГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •29.3.4. УСТРАНЕНИЕ ВНУТРИСУСТАВНЫХ МЕХАНИЧЕСКИХ ПРЕПЯТСТВИЙ
- •29.3.5. СОЗДАНИЕ ПОЛНОЦЕННОЙ БИОЛОГИЧЕСКОЙ СРЕДЫ В ОКОЛОСУСТАВНЫХ ТКАНЯХ
- •ПОВРЕЖДЕНИЯ ПЛЕЧА
- •30.1. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.1.1. ОТРЫВЫ СУХОЖИЛИЯ ДЛИННОЙ ГОЛОВКИ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.1.2. ПОВРЕЖДЕНИЯ ДИСТАЛЬНОГО СУХОЖИЛИЯ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.2.2. РАНЕНИЯ СРЕДИННОГО НЕРВА
- •30.2.3. РАНЕНИЯ ЛОКТЕВОГО НЕРВА
- •30.2.4. ПОВРЕЖДЕНИЯ ЛУЧЕВОГО НЕРВА
- •30.3.2. ТРАНСПОЗИЦИЯ ШИРОЧАЙШЕЙ МЫШЦЫ СПИНЫ НА ПЕРЕДНЮЮ ПОВЕРХНОСТЬ ПЛЕЧА
- •30.3.3. ТРАНСПОЗИЦИЯ СУХОЖИЛИЯ ТРЕХГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.3.4. ПЕРЕСАДКА БОЛЬШОЙ ГРУДНОЙ МЫШЦЫ
- •30.3.5. СРАВНИТЕЛЬНАЯ ОЦЕНКА ВОЗМОЖНОСТЕЙ РАЗЛИЧНЫХ МЕТОДОВ ВОССТАНОВЛЕНИЯ АКТИВНОГО СГИБАНИЯ В ЛОКТЕВОМ СУСТАВЕ
- •30.4. ДЕФЕКТЫ МЯГКИХ ТКАНЕЙ ПЛЕЧА
- •30.5. ДЕФЕКТЫ ПЛЕЧЕВОЙ КОСТИ
- •30.5.1. ДИАФИЗАРНЫЕ ДЕФЕКТЫ ПЛЕЧЕВОЙ КОСТИ
- •30.6. ПОВРЕЖДЕНИЯ МАГИСТРАЛЬНЫХ АРТЕРИЙ НА УРОВНЕ ПЛЕЧА РЕПЛАНТАЦИОННАЯ ХИРУРГИЯ
- •30.6.1. НАРУШЕНИЯ ПЕРИФЕРИЧЕСКОГО КРОВООБРАЩЕНИЯ ПРИ ПОВРЕЖДЕНИЯХ ПЛЕЧЕВОЙ АРТЕРИИ
- •30.6.2. ТЕХНИКА НАЛОЖЕНИЯ ШВОВ (ПЛАСТИКИ) НА ПЛЕЧЕВУЮ АРТЕРИЮ
- •30.6.4. ОСОБЕННОСТИ ТЕХНИКИ СОХРАНЯЮЩИХ ОПЕРАЦИЙ НА УРОВНЕ ПЛЕЧА
- •30.6.5. РЕЗУЛЬТАТЫ СОХРАНЯЮЩИХ ОПЕРАЦИЙ
- •30.7. АМПУТАЦИИ ПЛЕЧА
- •30.7.2. УДЛИНЕНИЕ КОРОТКОЙ КУЛЬТИ ПЛЕЧА
- •30.8. ПРИВЫЧНЫЙ ВЫВИХ ПЛЕЧА
- •30.8.1. МЕХАНОГЕНЕЗ РАЗВИТИЯ ПРИВЫЧНОГО (ПЕРЕДНЕВНУТРЕННЕГО) ВЫВИХА ПЛЕЧА
- •30.8.2. ВЫБОР МЕТОДА ЛЕЧЕНИЯ
- •ПОВРЕЖДЕНИЯ БЕДРА
- •31.1. ПОВРЕЖДЕНИЯ СУХОЖИЛЬНОГО РАСТЯЖЕНИЯ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ БЕДРА
- •31.1.1. ОТРЫВЫ СУХОЖИЛЬНОГО РАСТЯЖЕНИЯ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ БЕДРА ОТ ВЕРХНЕГО КРАЯ НАДКОЛЕННИКА
- •31.1.3. ОТРЫВЫ СУХОЖИЛИЯ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ БЕДРА У НИЖНЕГО ПОЛЮСА НАДКОЛЕННИКА ЛИБО ОТ БУГРИСТОСТИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •31.1.4. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •31.2. ПОВРЕЖДЕНИЯ НЕРВОВ БЕДРА
- •31.2.1. РАНЕНИЯ СЕДАЛИЩНОГО НЕРВА
- •31.2.2. РАНЕНИЯ БЕДРЕННОГО НЕРВА
- •31.2.3. РАНЕНИЯ ЗАПИРАТЕЛЬНОГО НЕРВА
- •31.3. ДЕФЕКТЫ МЫШЦ БЕДРА
- •31.3.3. КОНТУРНЫЙ ДЕФЕКТ БЕДРА
- •31.4. ДЕФЕКТЫ БЕДРЕННОЙ КОСТИ
- •31.4.1. ДЕФЕКТЫ СУСТАВНЫХ КОНЦОВ КОСТЕЙ
- •31.4.2. ДИАФИЗАРНЫЕ ДЕФЕКТЫ БЕДРЕННОЙ КОСТИ
- •31.5.1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •31.6.3. ПЕРЕСАДКА КОМПЛЕКСОВ ТКАНЕЙ ГОЛЕНИ И СТОПЫ ДЛЯ УДЛИНЕНИЯ И СОЗДАНИЯ ТОРЦЕВОЙ ОПОРОСПОСОБНОСТИ КУЛЬТИ БЕДРА
- •31.6.4. РЕКОНСТРУКТИВНАЯ АМПУТАЦИЯ БЕДРА ПО С. VAN NES
- •ПОВРЕЖДЕНИЯ И ДЕФЕКТЫ ТКАНЕЙ ГОЛЕНИ
- •32.1. ПОВРЕЖДЕНИЯ ПЯТОЧНОГО (АХИЛЛОВА) СУХОЖИЛИЯ
- •32.1.1. ЛЕЧЕНИЕ БОЛЬНЫХ С ПЕРВИЧНЫМИ ПОВРЕЖДЕНИЯМИ ПЯТОЧНОГО СУХОЖИЛИЯ
- •32.1.2. ЗАСТАРЕЛЫЕ ПОВРЕЖДЕНИЯ ПЯТОЧНОГО СУХОЖИЛИЯ
- •32.1.3. ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ: ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •32.2.3. ВЫБОР МЕТОДА ПЛАСТИКИ И ДОНОРСКОГО ИСТОЧНИКА В ЗАВИСИМОСТИ ОТ РАСПОЛОЖЕНИЯ ДЕФЕКТА МЯГКИХ ТКАНЕЙ
- •32.3. ПОВРЕЖДЕНИЯ КРУПНЫХ МНОГОПУЧКОВЫХ НЕРВОВ НА УРОВНЕ ГОЛЕНИ
- •32.3.1. ПОВРЕЖДЕНИЯ БОЛЬШЕБЕРЦОВОГО НЕРВА
- •32.3.2. ПОВРЕЖДЕНИЯ МАЛОБЕРЦОВОГО НЕРВА
- •32.4. ЛЕЧЕНИЕ БОЛЬНЫХ С ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ*
- •32.4.1. ОСОБЕННОСТИ СТРОЕНИЯ ГОЛЕНИ И ПАТОГЕНЕЗ ПОСТТРАВМАТИЧЕСКОГО ОСТЕОМИЕЛИТА БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.4.2. КЛАССИФИКАЦИЯ ДЕФЕКТОВ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.4.3. ЛЕЧЕНИЕ БОЛЬНЫХ С КРАЕВЫМИ ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ БЕЗ ЗНАЧИТЕЛЬНОГО НАРУШЕНИЯ ЕЕ МЕХАНИЧЕСКОЙ ПРОЧНОСТИ
- •32.4.4. ЛЕЧЕНИЕ БОЛЬНЫХ С КРАЕВЫМИ ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ ПРИ ЗНАЧИТЕЛЬНОМ СНИЖЕНИИ ЕЕ МЕХАНИЧЕСКОЙ ПРОЧНОСТИ
- •32.4.5. ЛЕЧЕНИЕ БОЛЬНЫХ С ЦИРКУЛЯРНЫМИ ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.4.9. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
- •32.4.11. ПЕРЕСАДКА КРОВОСНАБЖАЕМЫХ КОМПЛЕКСОВ ТКАНЕЙ ПРИ ЛЕЧЕНИИ БОЛЬНЫХ С ЛОЖНЫМИ СУСТАВАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.5. РЕПЛАНТАЦИЯ И АМПУТАЦИЯ НИЖНИХ КОНЕЧНОСТЕЙ НА УРОВНЕ ГОЛЕНИ
- •ПЛАСТИКА ДЕФЕКТОВ ТКАНЕЙ СТОПЫ
- •33.2. ОБЩИЕ ПРИНЦИПЫ ВЫБОРА МЕТОДА ПЛАСТИКИ ПОСТТРАВМАТИЧЕСКИХ ДЕФЕКТОВ ТКАНЕЙ СТОПЫ
- •33.4. ТЕХНИЧЕСКИЕ ОСОБЕННОСТИ ПЕРЕСАДКИ СЛОЖНЫХ ЛОСКУТОВ ПРИ ДЕФЕКТАХ ТКАНЕЙ СТОПЫ
- •33.4.2. ПЕРЕСАДКА ОСТРОВКОВЫХ ЛОСКУТОВ
- •33.4.3. ПЕРЕСАДКА СВОБОДНЫХ СЛОЖНЫХ ЛОСКУТОВ
- •ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ
- •34.2. ИСТОРИЯ РАЗВИТИЯ ЭСТЕТИЧЕСКОЙ ХИРУРГИИ
- •34.3. РОЛЬ ВНЕШНОСТИ В ЖИЗНИ ЧЕЛОВЕКА
- •34.7. ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
- •ОМОЛАЖИВАЮЩИЕ ОПЕРАЦИИ НА ЛИЦЕ*
- •35.1. НЕКОТОРЫЕ ОСОБЕННОСТИ АНАТОМИИ ТКАНЕЙ ЛИЦА
- •35.1.1. КРОВОСНАБЖЕНИЕ
- •35.1.2. МЫШЦЫ
- •35.1.3. ИННЕРВАЦИЯ
- •35.2.1. СТАРЕНИЕ КОЖИ ЛИЦА
- •35.2.2. СТАРЕНИЕ ЖИРОВОГО СЛОЯ
- •35.2.3. МЫШЦЫ ЛИЦА И СТАРЕНИЕ
- •35.2.4. КОСТИ
- •35.3. ПОДТЯЖКА КОЖИ ЛИЦА
- •35.3.1. ИСТОРИЯ
- •35.3.2. ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА
- •35.3.3. ТЕХНИКА ОПЕРАЦИИ
- •35.3.4. ВМЕШАТЕЛЬСТВА НА ПОВЕРХНОСТНОЙ МЫШЕЧНО-ФАСЦИАЛЬНОЙ СИСТЕМЕ
- •35.3.5. СУБМЕНТАЛЬНАЯ ПЛАСТИКА
- •35.3.6. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- •35.3.7. ОСЛОЖНЕНИЯ
- •35.3.8. ЯТРОГЕННЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ
- •35.3.9. ОЦЕНКА РЕЗУЛЬТАТОВ
- •35.4.1. ИСТОРИЯ И ПОКАЗАНИЯ К ОПЕРАЦИИ
- •35.4.4. РЕЗУЛЬТАТЫ
- •35.5. БЛЕФАРОПЛАСТИКА
- •35.5.3. ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •35.5.4. ОСЛОЖНЕНИЯ
- •РИНОПЛАСТИКА
- •36.1.2. ПОКРОВНЫЕ ТКАНИ
- •36.1.4. ОСНОВАНИЕ НОСА
- •36.1.5. КОСТНО-ХРЯЩЕВОЙ СВОД НОСА
- •36.1.6. НОСОВАЯ ПЕРЕГОРОДКА
- •36.1.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •36.2. ПЛАНИРОВАНИЕ РИНОПЛАСТИКИ
- •36.2.1. ОПРЕДЕЛЕНИЕ ЦЕЛЕЙ ПАЦИЕНТА
- •36.2.2. ЭСТЕТИЧЕСКИЙ И АНАТОМИЧЕСКИЙ АНАЛИЗ
- •36.3.1. ЗАКРЫТЫЕ ДОСТУПЫ
- •36.3.2. ОТКРЫТЫЕ ДОСТУПЫ
- •36.4. ПОСЛЕДОВАТЕЛЬНОСТЬ ОСНОВНЫХ ЭТАПОВ РИНОПЛАСТИКИ
- •36.5. ХИРУРГИЯ КОНЧИКА НОСА
- •36.5.2. ОСНОВНОЙ ПРИНЦИП РЕКОНСТРУКЦИИ КОНЧИКА НОСА И ВИДЫ ОПЕРАЦИЙ
- •36.5.5. ИЗМЕНЕНИЕ РОТАЦИИ КОНЧИКА НОСА
- •36.6.1. ВАРИАНТЫ РАСПОЛОЖЕНИЯ СПИНКИ НОСА И ВЫБОР ДОСТУПА ПРИ КОРРИГИРУЮЩИХ ОПЕРАЦИЯХ
- •36.6.2. КОРРЕКЦИЯ ВЫСОКОЙ СПИНКИ НОСА
- •36.6.3. СПИНКА НОСА С ИЗМЕНЕННЫМ НАКЛОНОМ
- •36.6.4. НИЗКАЯ СПИНКА НОСА
- •36.6.5. ШИРОКАЯ СПИНКА НОСА
- •36.6.6. УЗКАЯ СПИНКА НОСА
- •36.6.7. БОКОВЫЕ ИСКРИВЛЕНИЯ СПИНКИ НОСА
- •36.6.8. ДРЕНИРОВАНИЕ ПРИ ОПЕРАЦИЯХ НА СПИНКЕ НОСА
- •36.7. ХИРУРГИЯ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.7.1. ОСНОВНЫЕ ВИДЫ ДЕФОРМАЦИЙ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.7.2. ДОСТУПЫ И ВИДЫ ОПЕРАЦИЙ НА НОСОВОЙ ПЕРЕГОРОДКЕ
- •36.7.3. КОРРЕКЦИЯ ДЕФОРМАЦИЙ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.7.4. ЗАВЕРШЕНИЕ ОПЕРАЦИЙ НА НОСОВОЙ ПЕРЕГОРОДКЕ
- •36.8. ОСНОВАНИЕ НОСА
- •36.8.1. ЭСТЕТИЧЕСКИЕ ХАРАКТЕРИСТИКИ ОСНОВАНИЯ НОСА
- •36.8.2. КОЖНАЯ ЧАСТЬ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.8.3. КРЫЛЬЯ НОСА
- •36.10. ОЦЕНКА РЕЗУЛЬТАТОВ РИНОПЛАСТИКИ
- •ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ МОЛОЧНЫХ ЖЕЛЕЗ*
- •37.1. АНАТОМИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
- •37.1.1. СТРОЕНИЕ
- •37.1.2. КРОВОСНАБЖЕНИЕ
- •37.1.3. ЛИМФАТИЧЕСКАЯ СИСТЕМА
- •37.1.4. ИННЕРВАЦИЯ
- •37.1.5. ФОРМА И РАЗМЕРЫ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.2. УВЕЛИЧИВАЮЩАЯ МАММОПЛАСТИКА
- •37.2.1.ИСТОРИЯ РАЗВИТИЯ МЕТОДОВ УВЕЛИЧЕНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.2.2. ПРЕДОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ
- •37.2.4. ВИДЫ ИМПЛАНТАТОВ
- •37.2.5. ТЕХНИКА ОПЕРАЦИИ
- •37.2.6. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- •37.2.7. ОСЛОЖНЕНИЯ
- •37.2.8. КАПСУЛЯРНАЯ КОНТРАКТУРА
- •37.3. РЕДУКЦИОННАЯ МАММОПЛАСТИКА
- •37.3.1. ИСТОРИЯ
- •37.3.2. КЛАССИФИКАЦИЯ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.3.4. ПЛАНИРОВАНИЕ ОПЕРАЦИИ
- •37.3.6. ОПЕРАЦИИ ПРИ НЕЗНАЧИТЕЛЬНОЙ И СРЕДНЕЙ СТЕПЕНИ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.3.7. ОПЕРАЦИИ ПРИ ВЫРАЖЕННОЙ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.3.8. ОПЕРАЦИИ ПРИ ГИГАНТОМАСТИИ
- •37.3.9. ДРУГИЕ ВИДЫ УМЕНЬШАЮЩЕЙ МАММОПЛАСТИКИ
- •37.3.10. ОСЛОЖНЕНИЯ ПОСЛЕ РЕДУКЦИОННОЙ МАММОПЛАСТИКИ
- •37.4. ПОДТЯЖКА МОЛОЧНЫХ ЖЕЛЕЗ (МАСТОПЕКСИЯ)
- •37.4.1. ИСТОРИЯ
- •37.4.4. ОПЕРАЦИИ ПОДТЯЖКИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.5. ОПЕРАЦИИ ПРИ ДЕФОРМАЦИЯХ СОСКОВО-АРЕОЛЯРНОГО КОМПЛЕКСА
- •37.5.1. ВТЯНУТЫЙ СОСОК
- •37.5.2. ГИПЕРТРОФИРОВАННЫЙ СОСОК
- •37.5.3. ДЕФОРМАЦИЯ АРЕОЛЫ
- •ПЛАСТИКА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ (абдоминопластика) *
- •38.1. ИСТОРИЯ
- •38.2.1. ПОВЕРХНОСТНЫЙ СЛОЙ МЯГКИХ ТКАНЕЙ
- •38.2.2. МЫШЕЧНО-АПОНЕВРОТИЧЕСКИЙ СЛОЙ
- •38.4. ПЕРВИЧНЫЙ ОСМОТР ПАЦИЕНТОВ
- •38.5.4. ОПТИМАЛЬНЫЙ ДОСТУП
- •38.5.5. РАЦИОНАЛЬНАЯ ОТСЛОЙКА КОЖНО-ЖИРОВОГО ЛОСКУТА
- •38.5.6. ПЛАСТИКА МЫШЕЧНО-АПОНЕВРОТИЧЕСКОГО СЛОЯ
- •38.5.8. УДАЛЕНИЕ ИЗБЫТКА МЯГКИХ ТКАНЕЙ ЛОСКУТА И УШИВАНИЕ РАНЫ
- •38.5.9. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •38.6. КЛАССИЧЕСКАЯ АБДОМИНОПЛАСТИКА
- •38.6.1. РАЗМЕТКА ОПЕРАЦИОННОГО ПОЛЯ
- •38.6.2. ТЕХНИКА ОПЕРАЦИИ
- •38.7. НАПРЯЖЕННО-БОКОВАЯ АБДОМИНОПЛАСТИКА
- •38.7.1. ОБОСНОВАНИЕ И ТЕХНИКА ОПЕРАЦИИ
- •38.7.2. ПОКАЗАНИЯ К ОПЕРАЦИИ
- •38.7.3. ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •38.8. ВЕРТИКАЛЬНАЯ АБДОМИНОПЛАСТИКА
- •38.8.2. ТЕХНИКА ОПЕРАЦИИ
- •38.9. ОСОБЕННОСТИ АБДОМИНОПЛАСТИКИ ПРИ НАЛИЧИИ РУБЦОВ НА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКЕ
- •38.10. СОЧЕТАНИЕ АБДОМИНОПЛАСТИКИ И ЛИПОСАКЦИИ
- •38.10.1. ВАРИАНТЫ ЛИПОСАКЦИИ И ИХ ВЛИЯНИЕ НА РЕЗУЛЬТАТЫ АБДОМИНОПЛАСТИКИ
- •38.10.2. ПРЕДВАРИТЕЛЬНАЯ ЛИПОСАКЦИЯ
- •38.10.3. ЛИПОСАКЦИЯ В ХОДЕ АБДОМИНОПЛАСТИКИ
- •38.10.4. ЛИПОСАКЦИЯ ПОСЛЕ АБДОМИНОПЛАСТИКИ
- •38.11.1. ОБЩИЕ ОСЛОЖНЕНИЯ
- •38.11.2. МЕСТНЫЕ ОСЛОЖНЕНИЯ
- •ЛИПОСАКЦИЯ*
- •39.1. ИСТОРИЯ РАЗВИТИЯ МЕТОДА
- •39.2. ТЕРМИНЫ
- •39.3.2. ВИДЫ И ФОРМЫ ЖИРОВЫХ ОТЛОЖЕНИЙ
- •39.3.3. ЛОКАЛЬНЫЕ ФОРМЫ ЖИРОВЫХ ОТЛОЖЕНИЙ
- •39.4. ПОКАЗАНИЯ К ЛИПОСАКЦИИ
- •39.5. ТЕХНИКА ЛИПОСАКЦИИ
- •39.6. ОБЪЕМ ЛИПОСАКЦИИ
- •39.7. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- •39.8. ОСЛОЖНЕНИЯ ЛИПОСАКЦИИ
- •39.9. ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАЦИИ
- •КОРРЕКЦИЯ КОЖНЫХ РУБЦОВ*
- •40.1. КЛАССИФИКАЦИЯ РУБЦОВ
- •40.1.1. ТИПЫ КОЖНЫХ РУБЦОВ
- •40.1.2. ФОРМА КОЖНЫХ РУБЦОВ
- •40.1.3. ЧУВСТВИТЕЛЬНОСТЬ КОЖНЫХ РУБЦОВ
- •40.1.4. ВЛИЯНИЕ КОЖНЫХ РУБЦОВ НА ФУНКЦИЮ
- •40.2.1. ПОДТЯЖКА КОЖИ ЛИЦА И ЛБА
- •40.2.2. ПЛАСТИКА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ
- •40.2.3. ПОДТЯЖКА МОЛОЧНЫХ ЖЕЛЕЗ
- •40.2.4. ЛИПОСАКЦИЯ
- •40.3. КОРРЕКЦИЯ РУБЦОВ
- •40.3.1. УДЛИНЕНИЕ РУБЦОВ
- •40.3.2. ИССЕЧЕНИЕ РУБЦОВ
- •40.4. КОРРЕКЦИЯ КЕЛОИДНЫХ РУБЦОВ
- •40.4.1. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
- •АНЕСТЕЗИЯ В ЭСТЕТИЧЕСКОЙ ХИРУРГИИ*
- •41.1. МЕСТНАЯ ИНФИЛЬТРАЦИОННАЯ АНЕСТЕЗИЯ
- •41.2. ВНУТРИВЕННОЕ ВВЕДЕНИЕ СЕДАТИВНЫХ СРЕДСТВ
- •41.3. ОБЩАЯ АНЕСТЕЗИЯ
- •41.4. ИСПОЛЬЗОВАНИЕ АДРЕНАЛИНСОДЕРЖАЩИХ РАСТВОРОВ
- •ДОКУМЕНТАЛЬНОЕ ОФОРМЛЕНИЕ СОГЛАСИЯ ПАЦИЕНТА НА ОПЕРАЦИЮ
- •42.1.4. СОГЛАСИЕ ПАЦИЕНТА НА ОПЕРАЦИЮ ПЛАСТИКИ УШНЫХ РАКОВИН
- •42.1.5. СОГЛАСИЕ ПАЦИЕНТА НА ОПЕРАЦИЮ ПЛАСТИКИ НОСА
- •42.1.10. СОГЛАСИЕ ПАЦИЕНТА НА ОПЕРАЦИЮ ЛИПОСАКЦИИ

284 |
МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ И ПЕРЕСАДКА КОМПЛЕКСОВ ТКАНЕЙ |
26.2. ЛОСКУТЫ ИЗ БАССЕЙНА ПОДОШВЕННЫХ АРТЕРИЙ
Микрохирургическая анатомия. Сосуды. Задняя большеберцовая артерия и большеберцовый нерв, выходя на стопу, сразу делятся и образуют медиальный и латеральный сосуди- сто-нервные пучки, которые продолжаются дистально до уровня начала мышцы, отводящей большой палец.
Медиальная подошвенная артерия. Медиальный сосудистый пучок продолжается дистально и, покрытый мышцей, отводящей большой палец, идет параллельно и рядом с коротким сгибателем пальцев. В этой зоне медиальная подошвенная артерия (МПА) делится на две ветви: поверхностную и глубокую.
Поверхностная ветвь продолжает идти в дистальном направлении и в переднем отделе стопы делится на артерию большого пальца и общую подошвенную пальцевую артерию, участвующую в образовании поверхностной артериальной подошвенной дуги.
Глубокая ветвь МПА сразу после своего отхождения делится на медиальную и латеральную ветви. Латеральная ветвь уходит на подошвенную поверхность стопы и принимает участие в формировании глубокой артериальной подошвенной дуги. Медиальная ветвь идет дистально по медиальному краю стопы и достигает основания I плюсневой кости, где анастомозирует с ветвями 1-й подошвенной плюсневой артерии. Проходя между внутренним краем мышцы, отводящей большой палец, и костным сводом стопы, артерия отдает кожные ветви, снабжающие участок кожи, границы которого начинаются на уровне ладьевидной кости и заканчиваются на уровне середины диафиза I плюсневой кости [6].
Наружный диаметр доминирующей артерии, питающей мышцу, отводящую большой палец, составляет в среднем 2,3 мм (от 1,8 до 2,6 мм), диаметр сопутствующих вен — 1,8 мм (от 1,6 до 2,3 мм) [5].
Латеральная подошвенная артерия (ЛПА) переходит на латеральную сторону под коротким сгибателем пальцев и обеспечивает питание этой мышцы. На латеральном крае подошвы этот пучок лежит в борозде между мышцей, отводящей V палец, и коротким сгибателем пальцев. На уровне V плюсневой кости ЛПА делится на глубокую и поверхностную ветви. Последняя является латеральным продолжением артерии, в то время как глубокая ветвь идет медиально и формирует глубокую подошвенную дугу, от которой отходят четыре подошвенные плюсневые артерии.
Через прободающие сосуды (главным образом через соединительную артерию в первом межплюсневом промежутке) эта сосудистая система соединена с системой тыльной артерии стопы.
Рис. 26.2.1. Зоны артериального кровоснабжения подошвенной поверхности стопы [4] (объяснение в тексте).
Рис. 26.2.2. Схема артериального кровоснабжения тканей в 1-й (проксимальной подошвенной) зоне.
Вид на проксимальное подкожное сплетение через тыльную поверхность стопы. ЗБА — задняя большеберцовая артерия; МБА — малоберцовая артерия; ТАС — тыльная артерия стопы; ЛПА — латеральная подошвенная артерия; ППС — проксимальное подкожное подошвенное сплетение.
С о с у д и с т ы е з о н ы |
подошвенной |
п о в е р х н о с т и стопы . |
Исследования мик- |
рохирургической анатомии позволили D.Hidalgo и W.Shaw (1986) выделить 5 зон подошвенной поверхности стопы, имеющих существенные особенности артериального кровоснабжения (рис. 26.2.1) [4].
Зона 1 (проксимальная подошвенная) имеет выраженное подкожное сосудистое сплетение, которое распространяется дистально примерно на половину расстояния между основанием пятки и головками плюсневых костей. Сосуды сплетения имеют медиально-латеральную ориентацию и являются наиболее крупными сосудами подкожной жировой клетчатки на подошвенной поверхности стопы (рис. 26.2.2).
Подкожное сосудистое сплетение снабжается ветвями тыльной артерии стопы и латеральной подошвенной артерии. Ветви первой достигают подошвы по краю и вокруг медиальной поверхности среднего и переднего отделов сегмента. Ветви ЛПА идут вертикально, достигая сплетения. Наиболее крупные из них располагаются в пяточной области. Здесь 3—4 крупные ветви идут к пяточной кости, где анастомозируют со сплетением.

КОМПЛЕКСЫ ТКАНЕЙ СТОПЫ
Рис. 26.2.3. Источники формирования проксимального подкожного сосудистого сплетения (ППС) в 1-й зоне (поперечный срез).
ПК — ниточная кость; МА — медиальная пяточная артерия; ЛА — латеральная пяточная артерия; ЛПА — латеральная подошвенная артерия.
Рис. 26.2.4. Схема артериального кровоснабжения тканей во 2-й (срединной подошвенной) зоне стопы.
ППС — проксимальное подкожное сплетение; МПА — медиальная подошвенная артерия; ЛПА — латеральная подошвенная артерия; ГД — глубокая артериальная подошвенная дута.
Медиальная подошвенная артерия также отдает ветви этому сплетению, но более тонкие и в значительно меньшем количестве. Иногда этот вклад практически незаметен. В других случаях эти связи весьма выражены, особенно в проксимальном отделе подошвы. Латеральный край сплетения подпитывается пяточной ветвью латеральной пяточной артерии, медиальная часть сплетения — медиальной пяточной артерией (ветвью малоберцовой артерии —рис. 26.2.3).
Таким образом, питание проксимального подкожного подошвенного сплетения преимущественно за счет двух источников позволяет формировать в области пятки лоскуты как на латеральных (латеральная подошвенная артерия), так и на медиальных (ветви тыльной артерии стопы) источниках. При этом субапоневротическое вмешательство не требуется.
Зона 2 (срединная подошвенная) перекрывает дистальные две трети подошвенного апоневроза и имеет различные источники питания (рис. 26.2.4).
Прежде всего ее достигают ветви проксимального подкожного подошвенного сплетения, с латеральной и медиальной сторон — ветви соответствующих подошвенных артерий. Передний отдел получает снабжение через ветви глубоких артерий.
По данным D.Hidalgo и W.Shaw (1986), в пределах 2-й зоны практически отсутствуют значительные мышечно-кожные и фасциальнокожные ветви, способные существенно повлиять на питание этого участка. Основной вклад в создание поверхностного сосудистого сплетения вносят ветви тыльной артерии стопы и лате-
285
Рис. 26.2.5. Схема расположения основных источников формирования подкожного подошвенного сосудистого сплетения (ППС) во 2-й зоне.
ЛПА — латеральная подошвенная артерия; МПА — медиальная подошвенная артерия; ТАС — тыльная артерия стопы; ПА — подошвенный апоневроз; КСП — короткий сгибатель пальцев стопы; Ml — мышца, отводящая I палец; MV — мышца, отводящая V палец.
Рис. 26.2.6. Схема артериального кровоснабжения тканей в 3-й (латеральной подошвенной) зоне стопы (вид с подошвенной поверхности).
ТАС — тыльная артерия стопы; ЛПА — латеральная подошвенная артерия; IV и V — соответствующие плюсневые кости.
ральной подошвенной артерии. Вклад медиальной подошвенной артерии менее значителен (рис. 26.2.5) [4]. Тем не менее ненагружаемая средняя зона подошвы часто используется для формирования нейрососудистых лоскутов (в том числе свободных) именно на медиальной подошвенной артерии. Это требует достаточно трудоемкого субапоневротического вмешательства.
По мнению ряда хирургов, более существенный вклад тыльных сосудистых источников в образование субдермального сосудистого сплетения во 2-й зоне делает целесообразным использование лоскутов, питание которых осуществляется через подкожную жировую клетчатку медиальной стороны [4, 11].
Зона 3 (латеральная подошвенная) расположена в средней трети подошвенной поверхности стопы кнаружи от апоневроза и имеет двойное питание: за счет соединяющихся ветвей, исходящих из тыла стопы, и ветвей наружной подошвенной артерии (рис. 26.2.6).
Зона 4 (дистальная подошвенная) расположена дистальнее подошвенного апоневроза, где соединительная подошвенная артерия (исходящая из тыльной артерии стопы) образует глубокую артериальную дугу с латеральной подошвенной артерией и небольшой ветвью медиальной подошвенной артерии.

286 |
МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ И ПЕРЕСАДКА КОМПЛЕКСОВ ТКАНЕ |
Рис. 26.2.7. Схема расположения ветвей медиального пяточ- |
Рис. 26.2.8. Схема расположения подкожных ветвей меди' |
|
ного нерва (а) и взаимоотношения нервного сплетения с |
||
ального подошвенного нерва (МПН). |
||
подкожным подошвенным сосудистым сплетением (б). |
||
ПА — подошвенный апоневроз. |
||
Н — нервные окончания; ППС — подкожное подошвенное сплетение. |
||
|
От дуги отходят подошвенные плюсневые артерии. Они расположены подкожно, делятся на подошвенные пальцевые артерии и питают кожу пальцев.
Нервы . Пяточная область стопы иннервируется ветвями, отходящими от задневнутренней поверхности большеберцового нерва на расстоянии 3—5 см выше внутренней лодыжки. Таким образом, в радиусе 5 см от внутренней лодыжки подкожных нервных ветвей обычно нет.
Медиальный пяточный нерв, как правило, представлен двумя-тремя ветвями (рис. 26.2.7, а).
Первая ветвь снабжает место прикрепления пяточного сухожилия. Две крупные ветви иннервируют область пятки. Одна из них обычно делится на участке, расположенном на расстоянии от 3 до 5 см дистальнее внутренней лодыжки. Чувствительные ветви идут параллельно коже и ветвятся обычно на глубине 4 мм под подкожным сосудистым сплетением (рис. 26.2.7, б).
Пройдя под связкой, поддерживающей сухожилия сгибателей, большеберцовый нерв делится на две конечные ветви: медиальный и латеральный подошвенные нервы.
Медиальный подошвенный нерв начинается на 1—3 см ниже медиальной лодыжки и в начальных отделах располагается медиальнее задней большеберцовой артерии в канале между поверхностным и глубоким листками поддерживающей сухожилия связки. Пройдя канал, нерв направляется в сопровождении медиальной подошвенной артерии под мышцей, отводящей I палец. Следуя далее вперед между коротким сгибателем пальцев и мышцей, отводящей I палец, он делится на две части — медиальную и латеральную.
Медиальная часть идет под брюшком мышцы, находится медиально от подошвенного апоневроза и, таким образом, лежит рядом с его краем. Нерв отдает обычно три кожные ветви. Одна из них проходит в подкожной клетчатке через щель между брюшками мышцы, отводящей I палец, и коротким сгибателем пальцев. Ветви этой части медиального подошвенного нерва не перфорируют апоневроз, а огибают его по медиальному краю (рис. 26.2.8).
Дистальнее, в области головки I плюсневой кости, могут быть обнаружены несколько подкожных стволиков. В этой же зоне отходит
двигательная ветвь к короткому сгибателю I пальца.
Латеральная часть медиального подошвенного нерва идет под апоневрозом и делится на три общих подошвенных пальцевых ствола. На протяжении всего этого участка кожные ветви не отходят (!). Первая кожная ветвь отходит от общих пальцевых нервов дистальнее подошвенного апоневроза, там, где он делится на тяжи, идущие к фиброзной ткани над головками плюсневых костей.
В целом на участке до основания пальцев от каждого общего подошвенного пальцевого нерва отходят от 4 до 6 кожных ветвей с последующим делением ствола на собственные подошвенные пальцевые нервы. Проксимально кожные ветви идут косовертикально, дистально— косогоризонтально.
Латеральный подошвенный нерв начинается на уровне медиальной лодыжки и на 4 см дистальнее отдает двигательные ветви к квадратной мышце и к мышце, отводящей V палец. Затем нерв идет дистально под апоневроз и короткий сгибатель пальцев. На протяжении этого отрезка латеральный подошвенный нерв отдает несколько суставных ветвей, затем делится на глубокую и поверхностную ветви. Первая — двигательная — иннервирует глубокие мышцы стопы.
Поверхностная ветвь почти сразу делится на общие подошвенные пальцевые нервы и ветвь к латеральной поверхности V пальца. Это деление происходит в месте выхода нерва из-под мышцы — короткого сгибателя пальцев стопы. Обе ветви проходят латеральнее апоневроза и на протяжении этого отрезка отдают несколько подкожных ветвей, которые, огибая наружный край апоневроза (не перфорируя его!), иннервируют кожу над его латеральной половиной.
После того как латеральный подошвенный нерв отдает соединительную ветвь к медиальному подошвенному нерву, от первого отходят до шести кожных нервов, которые начинаются на 3 см проксимальнее головок плюсневых костей.
Таким образом, все три нерва, обеспечивающие чувствительность подошвенной поверх-
КОМПЛЕКСЫ ТКАНЕЙ СТОПЫ |
287 |
Рис. 26.2.9. Схема расположения безопасных разрезов на подошвенной поверхности стопы (а), учитывающих анатомию кожных ветвей чувствительных нервов (б) (объяснение в тексте).
ности стопы, имеют свои кожные зоны и особую ориентацию кожных ветвей. Это необходимо учитывать при формировании кожных лоскутов для предупреждения образования денервированных зон дистальнее зоны взятия комплекса тканей.
Могут быть выделены три безопасных направления разрезов на подошве (рис. 26.2.9) [4]. Первое -косая линия, расположенная кпереди от пятки. Проксимальнее нее находится зона медиального пяточного нерва. Продолжать разрез в медиальном направлении опасно, а формирование в этой зоне лоскутов с латерально расположенным основанием приведет к их денервации.
В области пятки доступы, параллельные оси стопы, будут расположены перпендикулярно направлению ветвей медиального пяточного нерва, что приведет к их повреждению и денервации латеральнее расположенной зоны.
Второе безопасное направление разреза — между зонами медиального и латерального подошвенных нервов. В связи с тем, что их кожные ветви не перфорируют апоневроз, при формировании лоскута в этой зоне нет необходимости в субапоневротическом вмешательстве.
Третье безопасное направление — поперечная линия, проходящая на 3 см проксимальнее головок плюсневых костей. Дистальнее этого уровня появляются первые кожные ветви, отходящие от общих подошвенных пальцевых нервов. Включение в лоскут кожных ветвей, расположенных дистальнее этой линии, может привести к анестезии кожи над головками плюсневых костей [3].
26.2.1. СРЕДИННЫЙ КОЖНО-ФАСЦИАЛЬНЫЙ ПОДОШВЕННЫЙ ЛОСКУТ
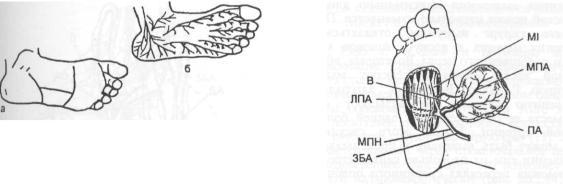
Общая характеристика. Границы лоскута соответствуют срединной, ненагружаемой зоне подошвы с переходом на область внутреннего свода. Сосудисто-нервное снабжение лоскута обеспечивается за счет ветвей медиальной подошвенной артерии и медиального подошвенного нерва.
Использование тканей этой зоны существенно не влияет на опороспособность сегмента. В то же время специфичные свойства подошвенного кожно-фасциального слоя тканей
Рис. 26.2.10. Схема расположения и формирования срединного кожно-фасциального подошвенного лоскута.
ЗБА — задняя большеберцовая артерия; ПА — подошвеный апоневроз; МПА — медиальная подошвенная артерия; ЛПА — медиальные сосудистые артерия и нерв; МПН — медиальный подошвенный нерв; В — ветви медиального подошвенного нерва; Ml — мышца, отводящая I палец.
позволяют успешно закрывать с его помощью дефекты, расположенные в опорных зонах подошвы.
Техника выделения и варианты пересадки. Срединный подошвенный лоскут чаще всего используют как островковый комплекс тканей на центральной сосудистой ножке для закрытия дефектов тканей, расположенных в области пятки, ее заднего отдела и даже переднего отдела голени в нижней трети [2].
С помощью данного лоскута на периферической сосудистой ножке можно закрыть дефекты переднего отдела стопы. Возможна пересадка комплекса тканей в свободном варианте [7].
У всех больных перед операцией оценивают пульсацию тыльной артерии стопы и задней большеберцовой артерии на уровне внутренней лодыжки. При необходимости делают предоперационную ангиографию [2].
Операцию начинают на обескровленном операционном поле. При формировании лоскута на центральной сосудистой ножке его выделяют от периферии к центру начиная с поперечного доступа, расположенного на 1 см проксимальнее нагружаемой зоны переднего отдела стопы (рис. 26.2.10).
Медиальный подошвенный сосудисто-нерв- ный пучок идентифицируют между мышцей, отводящей I палец, и коротким сгибателем пальцев. Артерию перевязывают, и лоскут выделяют в проксимальном направлении с сохранением его связей с артерией. В точке выхода артерии из-под латерального края отводящей I палец мышцы в комплекс тканей включают подошвенный апоневроз и выделяют комплекс тканей как островковый [12].
Волокна подошвенного нерва, отходящие к лоскуту, прослеживают и выделяют интраневрально в проксимальном направлении с помощью средств оптического увеличения. В большинстве случаев это требует пересечения мышцы, отводящей I палец [2].
