
- •СОВРЕМЕННАЯ ПЛАСТИЧЕСКАЯ ХИРУРГИЯ И ЕЕ ИСТОРИЯ
- •1.3. СОВРЕМЕННАЯ ПЛАСТИЧЕСКАЯ ХИРУРГИЯ
- •2.2. КРОВОСНАБЖЕНИЕ ПОКРОВНЫХ ТКАНЕЙ
- •2.2.1. СОСУДИСТЫЕ СПЛЕТЕНИЯ ПОКРОВНЫХ ТКАНЕЙ
- •2.3. КРОВОСНАБЖЕНИЕ МЫШЦ
- •2.3.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •2.4. КРОВОСНАБЖЕНИЕ КОСТЕЙ
- •2.4.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •2.5. КРОВОСНАБЖЕНИЕ НЕРВОВ
- •2.5.1. ВНЕШНЯЯ СОСУДИСТАЯ СЕТЬ НЕРВА
- •2.5.2. ВНУТРИСТВОЛЬНАЯ СОСУДИСТАЯ СЕТЬ
- •2.6. КРОВОСНАБЖЕНИЕ СУХОЖИЛИЙ
- •2.6.1. КРОВОСНАБЖЕНИЕ СУХОЖИЛИЙ ВНЕ СИНОВИАЛЬНЫХ КАНАЛОВ
- •2.6.2. КРОВОСНАБЖЕНИЕ СУХОЖИЛИЙ В ПРЕДЕЛАХ СИНОВИАЛЬНЫХ КАНАЛОВ
- •КЛАССИФИКАЦИЯ ЛОСКУТОВ, МЕТОДЫ ИХ ИСПОЛЬЗОВАНИЯ И ФУНКЦИЯ
- •3.1.1. ПРОСТЫЕ ЛОСКУТЫ
- •3.1.2. СЛОЖНЫЕ ЛОСКУТЫ
- •3.2. ДЕЛЕНИЕ ЛОСКУТОВ ПО ТИПУ КРОВОСНАБЖЕНИЯ
- •3.7. ДЕЛЕНИЕ НЕСВОБОДНЫХ ЛОСКУТОВ ПО ФОРМЕ ИХ НОЖКИ
- •ИССЛЕДОВАНИЕ КРОВООБРАЩЕНИЯ В ЛОСКУТАХ
- •4.1. ПРЕДОПЕРАЦИОННОЕ ИССЛЕДОВАНИЕ ЛОСКУТОВ
- •4.1.1. ВЫБОР ДОНОРСКОЙ ЗОНЫ
- •4.2. ИНТРАОПЕРАЦИОННОЕ ИССЛЕДОВАНИЕ ЛОСКУТОВ
- •4.3. ПОСЛЕОПЕРАЦИОННОЕ ИССЛЕДОВАНИЕ ЛОСКУТОВ
- •КРОВООБРАЩЕНИЕ В СЛОЖНЫХ ЛОСКУТАХ И ЗАКОНОМЕРНОСТИ ЕГО ИЗМЕНЕНИЙ
- •5.4. ПЕРИФЕРИЧЕСКАЯ НЕОСЕВАЯ РЕВАСКУЛЯРИЗАЦИЯ ЛОСКУТОВ И МЕТОДЫ ЕЕ УСКОРЕНИЯ
- •КРОВООБРАЩЕНИЕ ПРИ АТИПИЧНЫХ ВАРИАНТАХ ВКЛЮЧЕНИЯ ТКАНЕЙ В КРОВОТОК
- •6.1. ОБЩИЕ ПОЛОЖЕНИЯ
- •6.4.2. АРТЕРИАЛИЗАЦИЯ ВЕНОЗНОГО РУСЛА СО СБРОСОМ КРОВИ В РЕЦИПИЕНТНУЮ АРТЕРИЮ
- •ОСТРАЯ ИШЕМИЯ И ВЫЖИВАЕМОСТЬ ТКАНЕЙ
- •7.2.1. ПРЕДЕЛЫ ПЕРЕНОСИМОСТИ ГИПОКСИИ
- •7.4. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ИШЕМИЧЕСКИХ РЕПЕРФУЗИОННЫХ ПОРАЖЕНИЙ ТКАНЕЙ
- •7.4.1 ПРОФИЛАКТИКА
- •7.4.2. ЛЕЧЕНИЕ
- •РЕИННЕРВАЦИЯ ПЕРЕСАЖЕННЫХ ТКАНЕЙ
- •8.1. ПРОБЛЕМА РЕИННЕРВАЦИИ ТКАНЕЙ В ПЛАСТИЧЕСКОЙ ХИРУРГИИ
- •8.2.1. СПОНТАННАЯ РЕИННЕРВАЦИЯ ТКАНЕЙ
- •8.2.2. НАПРАВЛЕННАЯ РЕИННЕРВАЦИЯ ТКАНЕЙ
- •8.3. ХИРУРГИЧЕСКИЕ МЕТОДЫ НАПРАВЛЕННОЙ РЕИННЕРВАЦИИ ТКАНЕЙ
- •ОБЩАЯ И МИКРОХИРУРГИЧЕСКАЯ ТЕХНИКА ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ
- •9.2. ОБЩАЯ ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •9.3. МИКРОХИРУРГИЧЕСКАЯ ТЕХНИКА
- •10.1. ОБЩАЯ ХАРАКТЕРИСТИКА МЕТОДА
- •10.3. ПЛАНИРОВАНИЕ ОПЕРАЦИЙ
- •10.2. ПОКАЗАНИЯ К ОПЕРАЦИЯМ
- •10.4. ОБЩАЯ ТЕХНИКА ОПЕРАЦИЙ
- •10.5. ПРОБЛЕМА ПРОХОДИМОСТИ МИКРОСОСУДИСТЫХ АНАСТОМОЗОВ И АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ
- •10.5.1. КАЧЕСТВО СОСУДИСТОГО ШВА
- •10.5.2. НАРУШЕНИЯ ГЕМОДИНАМИКИ В ЗОНЕ МИКРОСОСУДИСТОГО АНАСТОМОЗА
- •10.5.3. НАРУШЕНИЯ СВЕРТЫВАЮЩЕЙ СИСТЕМЫ КРОВИ И АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ
- •10.6. ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАЦИЙ
- •11.2. ПЕРЕСАДКА ОСТРОВКОВЫХ МОНОЛОСКУТОВ
- •11.3. ПЕРЕСАДКА ПОЛИКОМПЛЕКСОВ ТКАНЕЙ
- •11.4. ПЕРЕСАДКА МЕГАКОМПЛЕКСОВ ТКАНЕЙ
- •11.5. ДВОЙНЫЕ ПЕРЕСАДКИ КОМПЛЕКСОВ ТКАНЕЙ
- •11.6. ВРЕМЕННЫЕ ЭКТОПИЧЕСКИЕ ПЕРЕСАДКИ КОМПЛЕКСОВ ТКАНЕЙ
- •12.2.1. ОСНОВНЫЕ ВИДЫ РАН
- •12.2.2. ТИПЫ ЗАЖИВЛЕНИЯ РАН
- •12.3.1. ОБЩИЕ ФАКТОРЫ
- •12.3.2. МЕСТНЫЕ ФАКТОРЫ
- •12.4. КАКИМ БУДЕТ ЗАЖИВЛЕНИЕ РАНЫ? ПРОГНОСТИЧЕСКАЯ ОЦЕНКА ИСХОДНЫХ УСЛОВИЙ
- •12.4.1. ИДЕАЛЬНЫЕ УСЛОВИЯ ДЛЯ ЗАКРЫТИЯ РАН
- •12.5.1. ПРИНЦИПЫ ЗАКРЫТИЯ РАН
- •12.5.2. ЗАКРЫТИЕ РАН В ИДЕАЛЬНЫХ УСЛОВИЯХ
- •12.5.3. ЗАКРЫТИЕ РАН В БЛАГОПРИЯТНЫХ УСЛОВИЯХ
- •12.6.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •12.6.2. СПОСОБЫ НАЛОЖЕНИЯ ШВОВ НА КОЖУ
- •13.7. КОСТНАЯ АЛЛОПЛАСТИКА
- •13.8. НЕКОТОРЫЕ ДРУГИЕ ВИДЫ КОСТНО-ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ
- •ПЛАСТИКА СУХОЖИЛИЙ
- •14.1. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ АСПЕКТЫ РЕГЕНЕРАЦИИ СУХОЖИЛИЙ
- •14.2. ВИДЫ ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ НА СУХОЖИЛИЯХ
- •14.4. ВИДЫ И СПОСОБЫ НАЛОЖЕНИЯ СУХОЖИЛЬНОГО ШВА
- •14.5. ИСТОЧНИКИ СУХОЖИЛЬНЫХ ТРАНСПЛАНТАТОВ
- •14.6. АУТОПЛАСТИКА СУХОЖИЛИЙ
- •ПЛАСТИКА ДЕФЕКТОВ МЫШЦ
- •15.2. ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ ПРИ ДЕФЕКТАХ МЫШЦ
- •15.3. СВОБОДНАЯ ПЕРЕСАДКА МЫШЦ
- •ПЛАСТИКА ДЕФЕКТОВ НЕРВОВ
- •16.4.2. ТЕХНИКА ОПЕРАЦИЙ
- •16.4.3. ЧАСТИЧНЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ
- •16.4.4. МИКРОХИРУРГИЧЕСКИЙ НЕВРОЛИЗ
- •16.5. ВИДЫ АУТОПЛАСТИКИ НЕРВОВ
- •16.7. ТЕХНИКА И ВАРИАНТЫ ПЕРЕСАДКИ КРОВОСНАБЖАЕМЫХ НЕВРАЛЬНЫХ ТРАНСПЛАНТАТОВ
- •16.8. ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ ПРИ БОЛЕЗНЕННЫХ НЕВРОМАХ
- •ПЛАСТИКА ДЕФЕКТОВ СОСУДОВ
- •17.4. ПЛАСТИКА ДЕФЕКТОВ СОСУДОВ
- •18.2. ПАЛЬЦЕВЫЕ ЛОСКУТЫ
- •18.2.1. МИКРОСОСУДИСТАЯ АНАТОМИЯ
- •18.2.2. ПЕРЕКРЕСТНЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.3. ОСТРОВКОВЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.4. СВОБОДНЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.5. НЕСВОБОДНЫЙ ТЫЛЬНЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.6. ОБЩИЕ ПРЕИМУЩЕСТВА И НЕДОСТАТКИ ПАЛЬЦЕВЫХ ЛОСКУТОВ
- •18.3. ТЫЛЬНЫЕ МЕТАКАРПАЛЬНЫЕ ЛОСКУТЫ
- •18.3.1. ЛОСКУТЫ ИЗ БАССЕЙНА 1-й ТМА
- •18.3.2. ЛОСКУТЫ ИЗ БАССЕЙНА 2-й ТМА
- •18.3.3. ТЫЛЬНЫЕ МЕТАКАРПАЛЬНЫЕ ЛОСКУТЫ НА ПЕРИФЕРИЧЕСКОЙ СОСУДИСТОЙ НОЖКЕ
- •18.4. КОЖНЫЕ ЛОСКУТЫ ЛАДОННОЙ ПОВЕРХНОСТИ КИСТИ
- •18.5. МЫШЕЧНЫЕ ЛОСКУТЫ, ВКЛЮЧАЮЩИЕ ЧЕРВЕОБРАЗНЫЕ МЫШЦЫ
- •КОМПЛЕКСЫ ТКАНЕЙ ПРЕДПЛЕЧЬЯ
- •19.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •19.3. ЛОСКУТЫ ИЗ БАССЕЙНА ЛОКТЕВОЙ АРТЕРИИ
- •19.4. ЛОСКУТЫ ИЗ БАССЕЙНА ЗАДНЕЙ МЕЖКОСТНОЙ АРТЕРИИ
- •19.6. ЛОСКУТЫ ИЗ БАССЕЙНА ВОЗВРАТНОЙ ЛОКТЕВОЙ АРТЕРИИ
- •19.7. ЛОСКУТЫ ИЗ БАССЕЙНА ЗАДНЕЙ ВЕТВИ ПЕРЕДНЕЙ МЕЖКОСТНОЙ АРТЕРИИ
- •19.9. НЕОСЕВЫЕ ЛОСКУТЫ ПРЕДПЛЕЧЬЯ
- •КОМПЛЕКСЫ ТКАНЕЙ ПЛЕЧА
- •20.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •20.5. ЗАДНИЙ ЛОСКУТ ПЛЕЧА
- •20.6. ВНУТРЕННИЙ ПРОКСИМАЛЬНЫЙ ЛОСКУТ ПЛЕЧА
- •ЛОСКУТЫ ИЗ БАССЕЙНА ПОВЕРХНОСТНОЙ ВИСОЧНОЙ АРТЕРИИ
- •21.1. ОБЩАЯ И МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ
- •21.2. ВЗЯТИЕ И ВАРИАНТЫ ПЕРЕСАДКИ
- •21.2.1. ФАСЦИАЛЬНЫЙ ВИСОЧНО-ТЕМЕННОЙ ЛОСКУТ
- •21.2.2. КОЖНО-ФАСЦИАЛЬНЫЕ ЛОСКУТЫ
- •КОМПЛЕКСЫ ТКАНЕЙ ГРУДНОЙ КЛЕТКИ
- •22.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ ГРУДНОЙ КЛЕТКИ
- •22.3. ЛОСКУТЫ ИЗ БАССЕЙНА ОГИБАЮЩЕЙ ЛОПАТКУ АРТЕРИИ (ОКОЛОЛОПАТОЧНЫЕ)
- •22.4. НАРУЖНЫЙ ЛОСКУТ ГРУДНОЙ КЛЕТКИ
- •22.6. ЛОСКУТЫ ИЗ БАССЕЙНА ГРУДОАКРОМИАЛЬНОЙ АРТЕРИИ (ГРУДНЫЕ ЛОСКУТЫ)
- •22.7. ЛОСКУТ, ВКЛЮЧАЮЩИЙ ПЕРЕДНЮЮ ЗУБЧАТУЮ МЫШЦУ
- •КОМПЛЕКСЫ ТКАНЕЙ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ
- •23.2. ЛОСКУТЫ ИЗ БАССЕЙНА НАДЧРЕВНОЙ ГЛУБОКОЙ ВЕРХНЕНИЖНЕЙ СОСУДИСТОЙ ОСИ
- •КОМПЛЕКСЫ ТКАНЕЙ ТАЗА И БЕДРА
- •24.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •24.2. ПАХОВЫЕ ЛОСКУТЫ
- •24.2.1. ЛОСКУТЫ ИЗ БАССЕЙНА ПОВЕРХНОСТНОЙ ОГИБАЮЩЕЙ ПОДВЗДОШНУЮ КОСТЬ АРТЕРИИ
- •24.2.2. ПАХОВЫЕ ЛОСКУТЫ НА ГЛУБОКОЙ ОГИБАЮЩЕЙ ПОДВЗДОШНУЮ КОСТЬ АРТЕРИИ
- •24.2.3. ПАХОВЫЕ МЕГАЛОСКУТЫ, ВКЛЮЧАЮЩИЕ ОБЕ СОСУДИСТЫЕ СИСТЕМЫ (ПОА И ГОА)
- •24.3. ЛОСКУТЫ ИЗ БАССЕЙНА ВЕРХНЕЙ ЯГОДИЧНОЙ АРТЕРИИ
- •24.3.1. ЛОСКУТ, ВКЛЮЧАЮЩИЙ ПОДВЗДОШНЫЙ ГРЕБЕНЬ
- •24.4. ЛОСКУТЫ ИЗ БАССЕЙНА НИЖНЕЙ ЯГОДИЧНОЙ АРТЕРИИ
- •24.4.1. ЯГОДИЧНО-БЕДРЕННЫЙ КОЖНО-ФАСЦИАЛЬНЫЙ ЛОСКУТ
- •24.4.2. ЛОСКУТ ИЗ НИЖНЕЙ ПОРЦИИ БОЛЬШОЙ ЯГОДИЧНОЙ МЫШЦЫ
- •24.5. ПОЯСНИЧНО-КРЕСТЦОВЫЕ КОЖНО-ФАСЦИАЛЬНЫЕ ЛОСКУТЫ
- •24.5.1 ВЗЯТИЕ ЛОСКУТОВ ИЗ БАССЕЙНА ЗАДНЕЙ ВЕТВИ 4-й ПОЯСНИЧНОЙ АРТЕРИИ
- •24.6. МЫШЕЧНЫЕ ЛОСКУТЫ БЕДРА
- •24.7.1. ЛОСКУТЫ ИЗ БАССЕЙНА 1-й ПРОБОДАЮЩЕЙ АРТЕРИИ
- •24.7.2. ЛОСКУТЫ ИЗ БАССЕЙНА 2-й, 3-й и 4-й ПРОБОДАЮЩИХ АРТЕРИЙ
- •25.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •25.3.1. МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ
- •25.4. КОМПЛЕКСЫ ТКАНЕЙ ИЗ БАССЕЙНА ЗАДНЕЙ БОЛЬШЕБЕРЦОВОЙ АРТЕРИИ
- •25.4.1. КОЖНО-ФАСЦИАЛЫШЕ ЛОСКУТЫ
- •25.4.2. МЫШЕЧНЫЕ ЛОСКУТЫ
- •25.5. КОЖНО-ФАСЦИАЛЬНЫЕ ЛОСКУТЫ НА ПРЯМЫХ КОЖНЫХ ЗАДНИХ ВЕТВЯХ ПОДКОЛЕННЫХ СОСУДОВ И ИХ ВЕТВЕЙ
- •КОМПЛЕКСЫ ТКАНЕЙ СТОПЫ
- •26.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •26.2. ЛОСКУТЫ ИЗ БАССЕЙНА ПОДОШВЕННЫХ АРТЕРИЙ
- •26.2.1. СРЕДИННЫЙ КОЖНО-ФАСЦИАЛЬНЫЙ ПОДОШВЕННЫЙ ЛОСКУТ
- •26.2.2. МЕДИАЛЬНЫЙ КОЖНО-ФАСЦИАЛЫШЙ ЛОСКУТ
- •26.2.3. СРЕДИННЫЙ НАДАПОНЕВРОТИЧЕСКИЙ ЛОСКУТ НА ШИРОКОМ ОСНОВАНИИ
- •26.2.4. ЛОСКУТ ИЗ МЫШЦЫ, ОТВОДЯЩЕЙ I ПАЛЕЦ
- •26.2.5. ЛОСКУТЫ ИЗ ЛАТЕРАЛЬНОЙ ГРУППЫ МЫШЦ
- •26.2.6. ЛОСКУТ ИЗ КОРОТКОГО СГИБАТЕЛЯ ПАЛЬЦЕВ СТОПЫ
- •26.2.7. ОСТРОВКОВЫЕ НЕРВНО-СОСУДИСТЫЕ ЛОСКУТЫ ПАЛЬЦЕВ СТОПЫ
- •26.3. ЛОСКУТЫ ИЗ БАССЕЙНА ТЫЛЬНОЙ АРТЕРИИ СТОПЫ
- •26.3.1. ТЫЛЬНЫЙ ЛОСКУТ СТОПЫ
- •26.3.3. ЛОСКУТ ИЗ ПЕРВОГО МЕЖПАЛЬЦЕВОГО ПРОМЕЖУТКА СТОПЫ
- •26.4.1. МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ
- •26.4.3. ОБЩАЯ ТЕХНИКА ОПЕРАЦИЙ
- •26.4.4. ПЕРЕСАДКА I ПАЛЬЦА СТОПЫ НА КИСТЬ
- •26.4.6. ПЕРЕСАДКА БЛОКА II-III И ДРУГИХ ПАЛЬЦЕВ СТОПЫ
- •26.4.7. ПЕРЕСАДКА СУСТАВОВ
- •26.5. ЛОСКУТЫ ИЗ БАССЕЙНА КОНЕЧНЫХ ВЕТВЕЙ МАЛОБЕРЦОВОЙ АРТЕРИИ
- •2 6.5.1. НАРУЖНЫЙ ПЯТОЧНЫЙ ЛОСКУТ
- •ХИРУРГИЯ КИСТИ
- •27.1.1. ФУНКЦИЯ КИСТИ И ЕЕ СОСТАВЛЯЮЩИЕ
- •27.1.2. ОСОБЕННОСТИ АНАТОМИИ КИСТИ
- •27.1.3. ПРИНЦИПЫ ХИРУРГИИ КИСТИ
- •27.2. ХИРУРГИЯ СУХОЖИЛИЙ
- •27.2.1. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ (ОБЩИЕ ПОЛОЖЕНИЯ)
- •27.2.2. ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ
- •27.2.7. ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАЦИЙ НА СУХОЖИЛИЯХ СГИБАТЕЛЕЙ
- •27.2.8. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ (ОБЩИЕ ПОЛОЖЕНИЯ)
- •27.2.9. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ В ОБЛАСТИ ДИСТАЛЬНОЙ И СРЕДНЕЙ ФАЛАНГ ПАЛЬЦА
- •27.2.10. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ПРОКСИМАЛЬНОГО МЕЖФАЛАНГОВОГО СУСТАВА И ОСНОВНОЙ ФАЛАНГИ
- •27.2.11. ТРАВМЫ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ПЯСТНО-ФАЛАНГОВЫХ СУСТАВОВ
- •27.2.13. ТРАВМЫ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ЗАПЯСТЬЯ
- •27.3. ПОВРЕЖДЕНИЯ НЕРВОВ КИСТИ
- •27.3.1. ОСОБЕННОСТИ АНАТОМИИ НЕРВОВ КИСТИ
- •27.3.2. ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ КИСТИ
- •27.3.3. ЗАСТАРЕЛЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ КИСТИ
- •27.3.4. ПРОБЛЕМА ВОССТАНОВЛЕНИЯ ЧУВСТВИТЕЛЬНОСТИ ПАЛЬЦЕВ В ОСОБО СЛОЖНЫХ СИТУАЦИЯХ
- •27.3.5. БОЛЕЗНЕННЫЕ НЕВРОМЫ НА КИСТИ
- •27.4.1. ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ БОЛЬНЫХ
- •27.4.3. ВНУТРИСУСТАВНЫЕ ПЕРЕЛОМЫ
- •27.4.4. ОСЛОЖНЕНИЯ И ПОСЛЕДСТВИЯ ПЕРЕЛОМОВ
- •27.4.5. ПЕРЕЛОМЫ ДИСТАЛЬНЫХ ФАЛАНГ ПАЛЬЦЕВ КИСТИ
- •27.5.1. ПОВЕРХНОСТНЫЕ ДЕФЕКТЫ ТКАНЕЙ КИСТИ
- •27.5.2. ГЛУБОКИЕ ДЕФЕКТЫ ТКАНЕЙ КИСТИ
- •27.5.6. ПЛАСТИКА ДЕФЕКТОВ ТКАНЕЙ КИСТИ ПРИ УСТРАНЕНИИ РУБЦОВЫХ ДЕФОРМАЦИЙ И КОНТРАКТУР
- •27.6. ТРАВМЫ КИСТИ С НАРУШЕНИЕМ ПЕРИФЕРИЧЕСКОГО КРОВООБРАЩЕНИЯ. РЕПЛАНТАЦИОННАЯ ХИРУРГИЯ КИСТИ
- •27.6.3. ОБЩАЯ ТЕХНИКА ОПЕРАЦИЙ
- •27.6.4. ОСОБЕННОСТИ ТЕХНИКИ РЕПЛАНТАЦИИ (РЕВАСКУЛЯРИЗАЦИИ) ПАЛЬЦЕВ КИСТИ В ЗАВИСИМОСТИ ОТ ХАРАКТЕРА ТРАВМЫ
- •27.6.5. РЕЗУЛЬТАТЫ ОПЕРАЦИЙ
- •27.7. АМПУТАЦИИ ПАЛЬЦЕВ И ЛЕЧЕНИЕ БОЛЬНЫХ С БЕСПАЛОЙ КИСТЬЮ
- •27.7.1. АМПУТАЦИИ И СОЗДАНИЕ I ПАЛЬЦА КИСТИ
- •27.7.2. МЕТОДЫ СОЗДАНИЯ I ПАЛЬЦА КИСТИ
- •27.7.3. ИЗОЛИРОВАННЫЕ АМПУТАЦИИ ДЛИННЫХ ПАЛЬЦЕВ КИСТИ
- •27.7.4. МНОЖЕСТВЕННЫЕ АМПУТАЦИИ ПАЛЬЦЕВ КИСТИ
- •27.8.2. ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ НОГТЯ И ОКРУЖАЮЩИХ ЕГО ТКАНЕЙ
- •27.9. ПРИВОДЯЩИЕ КОНТРАКТУРЫ I ПАЛЬЦА КИСТИ
- •27.9.1. ЭТИОЛОГИЯ
- •27.10.1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •27.10.2. ВЫБОР МЕТОДА ЛЕЧЕНИЯ КОНТРАКТУР
- •27.10.3. ОСНОВНЫЕ ПРИНЦИПЫ И СХЕМЫ ЛЕЧЕНИЯ ПЕРВИЧНЫХ ДЕСМОГЕННЫХ И ВТОРИЧНЫХ КОНТРАКТУР ПЯСТНО-ФАЛАНГОВЫХ СУСТАВОВ
- •27.11. КОНТРАКТУРА ДЮПЮИТРЕНА
- •27.11.1. ОБЩИЕ ДАННЫЕ
- •27.11.2. КЛИНИЧЕСКИЕ ФОРМЫ КОНТРАКТУРЫ ДЮПЮИТРЕНА
- •27.11.3. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
- •27.11.4. РЕЦИДИВЫ И НОВЫЕ ОЧАГИ КОНТРАКТУРЫ ДЮПЮИТРЕНА
- •ХИРУРГИЯ ПРЕДПЛЕЧЬЯ
- •28.1. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ ЛАДОННОЙ ГРУППЫ МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.1.1. ВАРИАНТЫ ПОВРЕЖДЕНИЙ
- •28.1.2. ЗОНЫ ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ И УСЛОВИЯ ИХ ВОССТАНОВЛЕНИЯ
- •28.1.3. ВОССТАНОВЛЕНИЕ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ НА ПРЕДПЛЕЧЬЕ В БЛАГОПРИЯТНЫХ УСЛОВИЯХ
- •28.1.4. ВОССТАНОВЛЕНИЕ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ НА ПРЕДПЛЕЧЬЕ В МЕНЕЕ БЛАГОПРИЯТНЫХ УСЛОВИЯХ
- •28.2.1. ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ
- •28.2.2. ЗАСТАРЕЛЫЕ ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ПРЕДПЛЕЧЬЯ
- •28.2.3. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •28.3. ПОВРЕЖДЕНИЯ НЕРВОВ ПРЕДПЛЕЧЬЯ
- •28.3.1. РАНЕНИЯ СРЕДИННОГО НЕРВА
- •28.3.2. ПОВРЕЖДЕНИЯ ЛОКТЕВОГО НЕРВА
- •28.3.4. ПОВРЕЖДЕНИЯ ЛУЧЕВОГО НЕРВА
- •28.4. МЕХАНИЧЕСКИЕ ПОВРЕЖДЕНИЯ МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.4.2. ЛЕЧЕНИЕ БОЛЬНЫХ С ОБШИРНЫМИ ПОВРЕЖДЕНИЯМИ ЛАДОННОЙ ГРУППЫ МЫШЦ ПРЕДПЛЕЧЬЯ И ТОТАЛЬНЫМИ (СУБТОТАЛЬНЫМИ) НАРУШЕНИЯМИ ИХ СПОСОБНОСТИ К СОКРАЩЕНИЮ
- •28.5. ДИАФИЗАРНЫЕ ДЕФЕКТЫ КОСТЕЙ ПРЕДПЛЕЧЬЯ
- •28.5.3. ДЕФЕКТЫ ОБЕИХ КОСТЕЙ ПРЕДПЛЕЧЬЯ
- •28.6. ПОВРЕЖДЕНИЯ МАГИСТРАЛЬНЫХ СОСУДОВ ПРЕДПЛЕЧЬЯ
- •28.6.1. ОСНОВНЫЕ ВИДЫ ПОВРЕЖДЕНИЙ МАГИСТРАЛЬНЫХ АРТЕРИЙ ПРЕДПЛЕЧЬЯ
- •28.6.3. ИШЕМИЧЕСКИЕ ПОРАЖЕНИЯ МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.6.5. ИШЕМИЧЕСКИЕ ПОРАЖЕНИЯ ПЕРЕДНЕЙ И ЗАДНЕЙ ГРУПП МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.7. РЕПЛАНТАЦИОННАЯ ХИРУРГИЯ ПРЕДПЛЕЧЬЯ
- •28.7.1. ПОКАЗАНИЯ К СОХРАНЯЮЩИМ ОПЕРАЦИЯМ ПРИ ОТЧЛЕНЕНИИ КОНЕЧНОСТЕЙ
- •28.7.2. ТЕХНИКА ОПЕРАЦИЙ
- •28.7.4. РЕЗУЛЬТАТЫ СОХРАНЯЮЩИХ ОПЕРАЦИЙ
- •28.7.5. АМПУТАЦИИ И ПРОТЕЗИРОВАНИЕ НА УРОВНЕ ПРЕДПЛЕЧЬЯ
- •29.2. ОСНОВНЫЕ ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ ТЯЖЕСТЬ КОНТРАКТУРЫ ЛОКТЕВОГО СУСТАВА
- •29.2.1. ПАТОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ КАПСУЛЫ ЛОКТЕВОГО СУСТАВА
- •29.2.2. РУБЦОВЫЕ ИЗМЕНЕНИЯ КОЖНОГО ПОКРОВА
- •29.2.3. ЗАРАСТАНИЕ ЛОКТЕВЫХ ЯМОК
- •29.2.4. ОБРАЗОВАНИЕ ПАРАОССАЛЬНЫХ оссификатов
- •29.2.5. ДЕФОРМАЦИЯ СУСТАВНЫХ ПОВЕРХНОСТЕЙ
- •29.3. ПРИНЦИПЫ И СОДЕРЖАНИЕ ОСНОВНЫХ ЭТАПОВ ОПЕРАЦИЙ ПРИ КОНТРАКТУРАХ ЛОКТЕВОГО СУСТАВА
- •29.3.1. ДОСТУПЫ ПРИ ОПЕРАЦИЯХ ПО ПОВОДУ КОНТРАКТУР ЛОКТЕВОГО СУСТАВА
- •29.3.2. ПЕРЕСАДКА КОЖНО-ФАСЦИАЛЬНЫХ ЛОСКУТОВ ПРИ ОБШИРНЫХ РУБЦОВЫХ ИЗМЕНЕНИЯХ КОЖИ
- •29.3.3. УДЛИНЕНИЕ (ПЛАСТИКА) СУХОЖИЛИЯ ТРЕХГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •29.3.4. УСТРАНЕНИЕ ВНУТРИСУСТАВНЫХ МЕХАНИЧЕСКИХ ПРЕПЯТСТВИЙ
- •29.3.5. СОЗДАНИЕ ПОЛНОЦЕННОЙ БИОЛОГИЧЕСКОЙ СРЕДЫ В ОКОЛОСУСТАВНЫХ ТКАНЯХ
- •ПОВРЕЖДЕНИЯ ПЛЕЧА
- •30.1. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.1.1. ОТРЫВЫ СУХОЖИЛИЯ ДЛИННОЙ ГОЛОВКИ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.1.2. ПОВРЕЖДЕНИЯ ДИСТАЛЬНОГО СУХОЖИЛИЯ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.2.2. РАНЕНИЯ СРЕДИННОГО НЕРВА
- •30.2.3. РАНЕНИЯ ЛОКТЕВОГО НЕРВА
- •30.2.4. ПОВРЕЖДЕНИЯ ЛУЧЕВОГО НЕРВА
- •30.3.2. ТРАНСПОЗИЦИЯ ШИРОЧАЙШЕЙ МЫШЦЫ СПИНЫ НА ПЕРЕДНЮЮ ПОВЕРХНОСТЬ ПЛЕЧА
- •30.3.3. ТРАНСПОЗИЦИЯ СУХОЖИЛИЯ ТРЕХГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.3.4. ПЕРЕСАДКА БОЛЬШОЙ ГРУДНОЙ МЫШЦЫ
- •30.3.5. СРАВНИТЕЛЬНАЯ ОЦЕНКА ВОЗМОЖНОСТЕЙ РАЗЛИЧНЫХ МЕТОДОВ ВОССТАНОВЛЕНИЯ АКТИВНОГО СГИБАНИЯ В ЛОКТЕВОМ СУСТАВЕ
- •30.4. ДЕФЕКТЫ МЯГКИХ ТКАНЕЙ ПЛЕЧА
- •30.5. ДЕФЕКТЫ ПЛЕЧЕВОЙ КОСТИ
- •30.5.1. ДИАФИЗАРНЫЕ ДЕФЕКТЫ ПЛЕЧЕВОЙ КОСТИ
- •30.6. ПОВРЕЖДЕНИЯ МАГИСТРАЛЬНЫХ АРТЕРИЙ НА УРОВНЕ ПЛЕЧА РЕПЛАНТАЦИОННАЯ ХИРУРГИЯ
- •30.6.1. НАРУШЕНИЯ ПЕРИФЕРИЧЕСКОГО КРОВООБРАЩЕНИЯ ПРИ ПОВРЕЖДЕНИЯХ ПЛЕЧЕВОЙ АРТЕРИИ
- •30.6.2. ТЕХНИКА НАЛОЖЕНИЯ ШВОВ (ПЛАСТИКИ) НА ПЛЕЧЕВУЮ АРТЕРИЮ
- •30.6.4. ОСОБЕННОСТИ ТЕХНИКИ СОХРАНЯЮЩИХ ОПЕРАЦИЙ НА УРОВНЕ ПЛЕЧА
- •30.6.5. РЕЗУЛЬТАТЫ СОХРАНЯЮЩИХ ОПЕРАЦИЙ
- •30.7. АМПУТАЦИИ ПЛЕЧА
- •30.7.2. УДЛИНЕНИЕ КОРОТКОЙ КУЛЬТИ ПЛЕЧА
- •30.8. ПРИВЫЧНЫЙ ВЫВИХ ПЛЕЧА
- •30.8.1. МЕХАНОГЕНЕЗ РАЗВИТИЯ ПРИВЫЧНОГО (ПЕРЕДНЕВНУТРЕННЕГО) ВЫВИХА ПЛЕЧА
- •30.8.2. ВЫБОР МЕТОДА ЛЕЧЕНИЯ
- •ПОВРЕЖДЕНИЯ БЕДРА
- •31.1. ПОВРЕЖДЕНИЯ СУХОЖИЛЬНОГО РАСТЯЖЕНИЯ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ БЕДРА
- •31.1.1. ОТРЫВЫ СУХОЖИЛЬНОГО РАСТЯЖЕНИЯ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ БЕДРА ОТ ВЕРХНЕГО КРАЯ НАДКОЛЕННИКА
- •31.1.3. ОТРЫВЫ СУХОЖИЛИЯ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ БЕДРА У НИЖНЕГО ПОЛЮСА НАДКОЛЕННИКА ЛИБО ОТ БУГРИСТОСТИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •31.1.4. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •31.2. ПОВРЕЖДЕНИЯ НЕРВОВ БЕДРА
- •31.2.1. РАНЕНИЯ СЕДАЛИЩНОГО НЕРВА
- •31.2.2. РАНЕНИЯ БЕДРЕННОГО НЕРВА
- •31.2.3. РАНЕНИЯ ЗАПИРАТЕЛЬНОГО НЕРВА
- •31.3. ДЕФЕКТЫ МЫШЦ БЕДРА
- •31.3.3. КОНТУРНЫЙ ДЕФЕКТ БЕДРА
- •31.4. ДЕФЕКТЫ БЕДРЕННОЙ КОСТИ
- •31.4.1. ДЕФЕКТЫ СУСТАВНЫХ КОНЦОВ КОСТЕЙ
- •31.4.2. ДИАФИЗАРНЫЕ ДЕФЕКТЫ БЕДРЕННОЙ КОСТИ
- •31.5.1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •31.6.3. ПЕРЕСАДКА КОМПЛЕКСОВ ТКАНЕЙ ГОЛЕНИ И СТОПЫ ДЛЯ УДЛИНЕНИЯ И СОЗДАНИЯ ТОРЦЕВОЙ ОПОРОСПОСОБНОСТИ КУЛЬТИ БЕДРА
- •31.6.4. РЕКОНСТРУКТИВНАЯ АМПУТАЦИЯ БЕДРА ПО С. VAN NES
- •ПОВРЕЖДЕНИЯ И ДЕФЕКТЫ ТКАНЕЙ ГОЛЕНИ
- •32.1. ПОВРЕЖДЕНИЯ ПЯТОЧНОГО (АХИЛЛОВА) СУХОЖИЛИЯ
- •32.1.1. ЛЕЧЕНИЕ БОЛЬНЫХ С ПЕРВИЧНЫМИ ПОВРЕЖДЕНИЯМИ ПЯТОЧНОГО СУХОЖИЛИЯ
- •32.1.2. ЗАСТАРЕЛЫЕ ПОВРЕЖДЕНИЯ ПЯТОЧНОГО СУХОЖИЛИЯ
- •32.1.3. ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ: ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •32.2.3. ВЫБОР МЕТОДА ПЛАСТИКИ И ДОНОРСКОГО ИСТОЧНИКА В ЗАВИСИМОСТИ ОТ РАСПОЛОЖЕНИЯ ДЕФЕКТА МЯГКИХ ТКАНЕЙ
- •32.3. ПОВРЕЖДЕНИЯ КРУПНЫХ МНОГОПУЧКОВЫХ НЕРВОВ НА УРОВНЕ ГОЛЕНИ
- •32.3.1. ПОВРЕЖДЕНИЯ БОЛЬШЕБЕРЦОВОГО НЕРВА
- •32.3.2. ПОВРЕЖДЕНИЯ МАЛОБЕРЦОВОГО НЕРВА
- •32.4. ЛЕЧЕНИЕ БОЛЬНЫХ С ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ*
- •32.4.1. ОСОБЕННОСТИ СТРОЕНИЯ ГОЛЕНИ И ПАТОГЕНЕЗ ПОСТТРАВМАТИЧЕСКОГО ОСТЕОМИЕЛИТА БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.4.2. КЛАССИФИКАЦИЯ ДЕФЕКТОВ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.4.3. ЛЕЧЕНИЕ БОЛЬНЫХ С КРАЕВЫМИ ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ БЕЗ ЗНАЧИТЕЛЬНОГО НАРУШЕНИЯ ЕЕ МЕХАНИЧЕСКОЙ ПРОЧНОСТИ
- •32.4.4. ЛЕЧЕНИЕ БОЛЬНЫХ С КРАЕВЫМИ ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ ПРИ ЗНАЧИТЕЛЬНОМ СНИЖЕНИИ ЕЕ МЕХАНИЧЕСКОЙ ПРОЧНОСТИ
- •32.4.5. ЛЕЧЕНИЕ БОЛЬНЫХ С ЦИРКУЛЯРНЫМИ ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.4.9. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
- •32.4.11. ПЕРЕСАДКА КРОВОСНАБЖАЕМЫХ КОМПЛЕКСОВ ТКАНЕЙ ПРИ ЛЕЧЕНИИ БОЛЬНЫХ С ЛОЖНЫМИ СУСТАВАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.5. РЕПЛАНТАЦИЯ И АМПУТАЦИЯ НИЖНИХ КОНЕЧНОСТЕЙ НА УРОВНЕ ГОЛЕНИ
- •ПЛАСТИКА ДЕФЕКТОВ ТКАНЕЙ СТОПЫ
- •33.2. ОБЩИЕ ПРИНЦИПЫ ВЫБОРА МЕТОДА ПЛАСТИКИ ПОСТТРАВМАТИЧЕСКИХ ДЕФЕКТОВ ТКАНЕЙ СТОПЫ
- •33.4. ТЕХНИЧЕСКИЕ ОСОБЕННОСТИ ПЕРЕСАДКИ СЛОЖНЫХ ЛОСКУТОВ ПРИ ДЕФЕКТАХ ТКАНЕЙ СТОПЫ
- •33.4.2. ПЕРЕСАДКА ОСТРОВКОВЫХ ЛОСКУТОВ
- •33.4.3. ПЕРЕСАДКА СВОБОДНЫХ СЛОЖНЫХ ЛОСКУТОВ
- •ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ
- •34.2. ИСТОРИЯ РАЗВИТИЯ ЭСТЕТИЧЕСКОЙ ХИРУРГИИ
- •34.3. РОЛЬ ВНЕШНОСТИ В ЖИЗНИ ЧЕЛОВЕКА
- •34.7. ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
- •ОМОЛАЖИВАЮЩИЕ ОПЕРАЦИИ НА ЛИЦЕ*
- •35.1. НЕКОТОРЫЕ ОСОБЕННОСТИ АНАТОМИИ ТКАНЕЙ ЛИЦА
- •35.1.1. КРОВОСНАБЖЕНИЕ
- •35.1.2. МЫШЦЫ
- •35.1.3. ИННЕРВАЦИЯ
- •35.2.1. СТАРЕНИЕ КОЖИ ЛИЦА
- •35.2.2. СТАРЕНИЕ ЖИРОВОГО СЛОЯ
- •35.2.3. МЫШЦЫ ЛИЦА И СТАРЕНИЕ
- •35.2.4. КОСТИ
- •35.3. ПОДТЯЖКА КОЖИ ЛИЦА
- •35.3.1. ИСТОРИЯ
- •35.3.2. ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА
- •35.3.3. ТЕХНИКА ОПЕРАЦИИ
- •35.3.4. ВМЕШАТЕЛЬСТВА НА ПОВЕРХНОСТНОЙ МЫШЕЧНО-ФАСЦИАЛЬНОЙ СИСТЕМЕ
- •35.3.5. СУБМЕНТАЛЬНАЯ ПЛАСТИКА
- •35.3.6. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- •35.3.7. ОСЛОЖНЕНИЯ
- •35.3.8. ЯТРОГЕННЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ
- •35.3.9. ОЦЕНКА РЕЗУЛЬТАТОВ
- •35.4.1. ИСТОРИЯ И ПОКАЗАНИЯ К ОПЕРАЦИИ
- •35.4.4. РЕЗУЛЬТАТЫ
- •35.5. БЛЕФАРОПЛАСТИКА
- •35.5.3. ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •35.5.4. ОСЛОЖНЕНИЯ
- •РИНОПЛАСТИКА
- •36.1.2. ПОКРОВНЫЕ ТКАНИ
- •36.1.4. ОСНОВАНИЕ НОСА
- •36.1.5. КОСТНО-ХРЯЩЕВОЙ СВОД НОСА
- •36.1.6. НОСОВАЯ ПЕРЕГОРОДКА
- •36.1.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •36.2. ПЛАНИРОВАНИЕ РИНОПЛАСТИКИ
- •36.2.1. ОПРЕДЕЛЕНИЕ ЦЕЛЕЙ ПАЦИЕНТА
- •36.2.2. ЭСТЕТИЧЕСКИЙ И АНАТОМИЧЕСКИЙ АНАЛИЗ
- •36.3.1. ЗАКРЫТЫЕ ДОСТУПЫ
- •36.3.2. ОТКРЫТЫЕ ДОСТУПЫ
- •36.4. ПОСЛЕДОВАТЕЛЬНОСТЬ ОСНОВНЫХ ЭТАПОВ РИНОПЛАСТИКИ
- •36.5. ХИРУРГИЯ КОНЧИКА НОСА
- •36.5.2. ОСНОВНОЙ ПРИНЦИП РЕКОНСТРУКЦИИ КОНЧИКА НОСА И ВИДЫ ОПЕРАЦИЙ
- •36.5.5. ИЗМЕНЕНИЕ РОТАЦИИ КОНЧИКА НОСА
- •36.6.1. ВАРИАНТЫ РАСПОЛОЖЕНИЯ СПИНКИ НОСА И ВЫБОР ДОСТУПА ПРИ КОРРИГИРУЮЩИХ ОПЕРАЦИЯХ
- •36.6.2. КОРРЕКЦИЯ ВЫСОКОЙ СПИНКИ НОСА
- •36.6.3. СПИНКА НОСА С ИЗМЕНЕННЫМ НАКЛОНОМ
- •36.6.4. НИЗКАЯ СПИНКА НОСА
- •36.6.5. ШИРОКАЯ СПИНКА НОСА
- •36.6.6. УЗКАЯ СПИНКА НОСА
- •36.6.7. БОКОВЫЕ ИСКРИВЛЕНИЯ СПИНКИ НОСА
- •36.6.8. ДРЕНИРОВАНИЕ ПРИ ОПЕРАЦИЯХ НА СПИНКЕ НОСА
- •36.7. ХИРУРГИЯ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.7.1. ОСНОВНЫЕ ВИДЫ ДЕФОРМАЦИЙ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.7.2. ДОСТУПЫ И ВИДЫ ОПЕРАЦИЙ НА НОСОВОЙ ПЕРЕГОРОДКЕ
- •36.7.3. КОРРЕКЦИЯ ДЕФОРМАЦИЙ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.7.4. ЗАВЕРШЕНИЕ ОПЕРАЦИЙ НА НОСОВОЙ ПЕРЕГОРОДКЕ
- •36.8. ОСНОВАНИЕ НОСА
- •36.8.1. ЭСТЕТИЧЕСКИЕ ХАРАКТЕРИСТИКИ ОСНОВАНИЯ НОСА
- •36.8.2. КОЖНАЯ ЧАСТЬ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.8.3. КРЫЛЬЯ НОСА
- •36.10. ОЦЕНКА РЕЗУЛЬТАТОВ РИНОПЛАСТИКИ
- •ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ МОЛОЧНЫХ ЖЕЛЕЗ*
- •37.1. АНАТОМИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
- •37.1.1. СТРОЕНИЕ
- •37.1.2. КРОВОСНАБЖЕНИЕ
- •37.1.3. ЛИМФАТИЧЕСКАЯ СИСТЕМА
- •37.1.4. ИННЕРВАЦИЯ
- •37.1.5. ФОРМА И РАЗМЕРЫ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.2. УВЕЛИЧИВАЮЩАЯ МАММОПЛАСТИКА
- •37.2.1.ИСТОРИЯ РАЗВИТИЯ МЕТОДОВ УВЕЛИЧЕНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.2.2. ПРЕДОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ
- •37.2.4. ВИДЫ ИМПЛАНТАТОВ
- •37.2.5. ТЕХНИКА ОПЕРАЦИИ
- •37.2.6. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- •37.2.7. ОСЛОЖНЕНИЯ
- •37.2.8. КАПСУЛЯРНАЯ КОНТРАКТУРА
- •37.3. РЕДУКЦИОННАЯ МАММОПЛАСТИКА
- •37.3.1. ИСТОРИЯ
- •37.3.2. КЛАССИФИКАЦИЯ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.3.4. ПЛАНИРОВАНИЕ ОПЕРАЦИИ
- •37.3.6. ОПЕРАЦИИ ПРИ НЕЗНАЧИТЕЛЬНОЙ И СРЕДНЕЙ СТЕПЕНИ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.3.7. ОПЕРАЦИИ ПРИ ВЫРАЖЕННОЙ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.3.8. ОПЕРАЦИИ ПРИ ГИГАНТОМАСТИИ
- •37.3.9. ДРУГИЕ ВИДЫ УМЕНЬШАЮЩЕЙ МАММОПЛАСТИКИ
- •37.3.10. ОСЛОЖНЕНИЯ ПОСЛЕ РЕДУКЦИОННОЙ МАММОПЛАСТИКИ
- •37.4. ПОДТЯЖКА МОЛОЧНЫХ ЖЕЛЕЗ (МАСТОПЕКСИЯ)
- •37.4.1. ИСТОРИЯ
- •37.4.4. ОПЕРАЦИИ ПОДТЯЖКИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.5. ОПЕРАЦИИ ПРИ ДЕФОРМАЦИЯХ СОСКОВО-АРЕОЛЯРНОГО КОМПЛЕКСА
- •37.5.1. ВТЯНУТЫЙ СОСОК
- •37.5.2. ГИПЕРТРОФИРОВАННЫЙ СОСОК
- •37.5.3. ДЕФОРМАЦИЯ АРЕОЛЫ
- •ПЛАСТИКА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ (абдоминопластика) *
- •38.1. ИСТОРИЯ
- •38.2.1. ПОВЕРХНОСТНЫЙ СЛОЙ МЯГКИХ ТКАНЕЙ
- •38.2.2. МЫШЕЧНО-АПОНЕВРОТИЧЕСКИЙ СЛОЙ
- •38.4. ПЕРВИЧНЫЙ ОСМОТР ПАЦИЕНТОВ
- •38.5.4. ОПТИМАЛЬНЫЙ ДОСТУП
- •38.5.5. РАЦИОНАЛЬНАЯ ОТСЛОЙКА КОЖНО-ЖИРОВОГО ЛОСКУТА
- •38.5.6. ПЛАСТИКА МЫШЕЧНО-АПОНЕВРОТИЧЕСКОГО СЛОЯ
- •38.5.8. УДАЛЕНИЕ ИЗБЫТКА МЯГКИХ ТКАНЕЙ ЛОСКУТА И УШИВАНИЕ РАНЫ
- •38.5.9. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •38.6. КЛАССИЧЕСКАЯ АБДОМИНОПЛАСТИКА
- •38.6.1. РАЗМЕТКА ОПЕРАЦИОННОГО ПОЛЯ
- •38.6.2. ТЕХНИКА ОПЕРАЦИИ
- •38.7. НАПРЯЖЕННО-БОКОВАЯ АБДОМИНОПЛАСТИКА
- •38.7.1. ОБОСНОВАНИЕ И ТЕХНИКА ОПЕРАЦИИ
- •38.7.2. ПОКАЗАНИЯ К ОПЕРАЦИИ
- •38.7.3. ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •38.8. ВЕРТИКАЛЬНАЯ АБДОМИНОПЛАСТИКА
- •38.8.2. ТЕХНИКА ОПЕРАЦИИ
- •38.9. ОСОБЕННОСТИ АБДОМИНОПЛАСТИКИ ПРИ НАЛИЧИИ РУБЦОВ НА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКЕ
- •38.10. СОЧЕТАНИЕ АБДОМИНОПЛАСТИКИ И ЛИПОСАКЦИИ
- •38.10.1. ВАРИАНТЫ ЛИПОСАКЦИИ И ИХ ВЛИЯНИЕ НА РЕЗУЛЬТАТЫ АБДОМИНОПЛАСТИКИ
- •38.10.2. ПРЕДВАРИТЕЛЬНАЯ ЛИПОСАКЦИЯ
- •38.10.3. ЛИПОСАКЦИЯ В ХОДЕ АБДОМИНОПЛАСТИКИ
- •38.10.4. ЛИПОСАКЦИЯ ПОСЛЕ АБДОМИНОПЛАСТИКИ
- •38.11.1. ОБЩИЕ ОСЛОЖНЕНИЯ
- •38.11.2. МЕСТНЫЕ ОСЛОЖНЕНИЯ
- •ЛИПОСАКЦИЯ*
- •39.1. ИСТОРИЯ РАЗВИТИЯ МЕТОДА
- •39.2. ТЕРМИНЫ
- •39.3.2. ВИДЫ И ФОРМЫ ЖИРОВЫХ ОТЛОЖЕНИЙ
- •39.3.3. ЛОКАЛЬНЫЕ ФОРМЫ ЖИРОВЫХ ОТЛОЖЕНИЙ
- •39.4. ПОКАЗАНИЯ К ЛИПОСАКЦИИ
- •39.5. ТЕХНИКА ЛИПОСАКЦИИ
- •39.6. ОБЪЕМ ЛИПОСАКЦИИ
- •39.7. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- •39.8. ОСЛОЖНЕНИЯ ЛИПОСАКЦИИ
- •39.9. ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАЦИИ
- •КОРРЕКЦИЯ КОЖНЫХ РУБЦОВ*
- •40.1. КЛАССИФИКАЦИЯ РУБЦОВ
- •40.1.1. ТИПЫ КОЖНЫХ РУБЦОВ
- •40.1.2. ФОРМА КОЖНЫХ РУБЦОВ
- •40.1.3. ЧУВСТВИТЕЛЬНОСТЬ КОЖНЫХ РУБЦОВ
- •40.1.4. ВЛИЯНИЕ КОЖНЫХ РУБЦОВ НА ФУНКЦИЮ
- •40.2.1. ПОДТЯЖКА КОЖИ ЛИЦА И ЛБА
- •40.2.2. ПЛАСТИКА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ
- •40.2.3. ПОДТЯЖКА МОЛОЧНЫХ ЖЕЛЕЗ
- •40.2.4. ЛИПОСАКЦИЯ
- •40.3. КОРРЕКЦИЯ РУБЦОВ
- •40.3.1. УДЛИНЕНИЕ РУБЦОВ
- •40.3.2. ИССЕЧЕНИЕ РУБЦОВ
- •40.4. КОРРЕКЦИЯ КЕЛОИДНЫХ РУБЦОВ
- •40.4.1. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
- •АНЕСТЕЗИЯ В ЭСТЕТИЧЕСКОЙ ХИРУРГИИ*
- •41.1. МЕСТНАЯ ИНФИЛЬТРАЦИОННАЯ АНЕСТЕЗИЯ
- •41.2. ВНУТРИВЕННОЕ ВВЕДЕНИЕ СЕДАТИВНЫХ СРЕДСТВ
- •41.3. ОБЩАЯ АНЕСТЕЗИЯ
- •41.4. ИСПОЛЬЗОВАНИЕ АДРЕНАЛИНСОДЕРЖАЩИХ РАСТВОРОВ
- •ДОКУМЕНТАЛЬНОЕ ОФОРМЛЕНИЕ СОГЛАСИЯ ПАЦИЕНТА НА ОПЕРАЦИЮ
- •42.1.4. СОГЛАСИЕ ПАЦИЕНТА НА ОПЕРАЦИЮ ПЛАСТИКИ УШНЫХ РАКОВИН
- •42.1.5. СОГЛАСИЕ ПАЦИЕНТА НА ОПЕРАЦИЮ ПЛАСТИКИ НОСА
- •42.1.10. СОГЛАСИЕ ПАЦИЕНТА НА ОПЕРАЦИЮ ЛИПОСАКЦИИ
ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ МОЛОЧНЫХ ЖЕЛЕЗ |
679 |
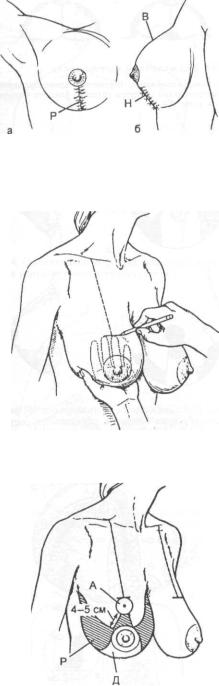
Рис. 37.3.8. Форма железы после вертикальной маммопластики.
Р — послеоперационный рубец; В — верхний полюс железы; Н — нижний полюс железы.
Рис. 37.3.9. Схема определения уровня верхнего края ареолы (объяснение в тексте).
Рис. 37.3.10. Схема разметки кожно-жировых лоскутов при редукционной маммопластике с перемещением сосковоареолярного комплекса на нижней тканевой ножке.
А — новое место ареолы; Р — резецируемая часть кожи и железы; Д — деэпидермизируемая часть нижнего лоскута.
после перемещения ткани молочной железы ВЕерх длина кожной раны начинает значительно превышать длину нижнего полюса железы. Поэтому важным элементом завершающего этапа вмешательства является гофрирование кожной раны после наложения внутрикожного
удаляемого шва. В результате этого ее длина уменьшается до 5—6 см. Рану дренируют трубками.
Особенность данной операции заключается в том, что в конце вмешательства верхняя часть железы имеет выпуклую форму, а нижняя часть — плоскую (рис. 37.3.8). Однако в послеоперационном периоде кожа постепенно расправляется. Окончательная форма железы формируется через 2—3 мес.
Кожные сопоставляющие швы снимают через 5 сут после операции. Непрерывный внутридермальный шов удаляют через 2 нед. Бюстгальтер не носят 3 мес, до тех пор, пока железа не примет окончательную форму.
37.3.7. ОПЕРАЦИИ ПРИ ВЫРАЖЕННОЙ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
При выраженной гипертрофии молочных желез резецируют всего от 500 до 1200 г тканей. В этом случае хорошие результаты дает применение оперативной техники с формированием нижней тканевой ножки. По форме она напоминает пирамиду, и поэтому R.Goldwyn назвал этот способ редукционной маммопластики пирамидальной техникой. К преимуществам этой операции относят обеспечение надежного кровоснабжения сосково-ареолярного комплекса и сохранение его чувствительности. Может быть удален значительный объем тканей, а ареола перемещена в новую позицию на расстояние до 20 см [6].
Разметку производят при вертикальном положении пациентки. Новую позицию соско- во-ареолярного комплекса определяют по линии, проходящей от середины ключицы через сосок. Она расположена на уровне подгрудной складки чуть ниже обычного положения соска и ареолы, так как кожа железы после операции сокращается и ареола поднимается до естественного положения (рис. 37.3.9).
При помощи специального шаблона, представляющего собой проволоку, изогнутую в виде замочной скважины, размечают новое место ареолы и идущие от нее книзу вертикальные границы медиального и латерального кожно-жи- ровых лоскутов (рис. 37.3.10). Диаметр ареолы составляет 4,5—5 см. Вертикальные границы лоскутов расположены несколько под углом таким образом, чтобы длина горизонтального края латерального и медиального лоскутов была одинаковой. В то же время отклонение вертикальных границ лоскутов не должно быть значительным во избежание чрезмерного натяжения на краях. Длина вертикального края лоскута не должна превышать 5 см.
Для достижения максимального эстетического результата операции и профилактики нарушения периферического кровообращения в кожных лоскутах целесообразно использовать следующие технические приемы:

680
1) в центре нижнего края раны может быть сделан кожный выступ, разгружающий наиболее уязвимую зону шва — нижнее место стыка лоскутов (рис. 37.3.11);
2) для уменьшения различий в длине краев кожной раны в подгрудной зоне каудальному краю латерального лоскута придают S-образную форму (рис. 37.3.12).
Верхняя граница дермальной ножки соответствует верхнему краю ареолы, нижняя — обозначается на 1 см выше субмаммарной складки. Ее ширина обычно составляет 8—10 см
иможет быть больше в случаях гигантомастии. Техника операции. После инфильтрации
мягких тканей первым этапом формируют ножку
идеэпидермизируют ее обычным способом. Далее делают доступ до подкожного жирового слоя по границе деэпидермизации. Ножку выделяют по направлению к грудной клетке, используя электронож. Толщина ножки у ее основания должна составлять 8—10 см, а на вершине (под ареолой)
— не менее 3 см. Широкое основание ножки обеспечивает нормальное кровоснабжение и иннервацию ареолы и соска за счет сохранения основных питающих сосудов и нервов. Ножку выделяют равномерно, избегая создания значительных углублений и неровностей, что может привести к нарушению кровоснабжения сосковоареолярного комплекса (рис. 373.13).
Затем иссекают избыток тканей железы и в положении пациентки полусидя окончательно определяют ее форму. Ножку фиксируют к верхнему краю кожной раны (новая граница ареолы) вверху дермальным обратным швом в соответствии с новой позицией сосково-ареолярного комплекса.
Прежде чем окончательно закрыть рану, накладывают временные швы для того, чтобы «собрать» железу и при необходимости скорректировать ее форму, добиваясь желаемого контура.
Рану закрывают с перемещением латерального
имедиального кожно-жировых лоскутов к центру железы над деэпидермизированной частью лоскута. Шов на рану — многорядный. Швы на ПОДКОЖЕГ/Ю жировую клетчатку накладывают викрилом № 3/0, кожу зашивают внутридермальным непрерывным удаляемым швом (пролен № 4/0 —рис. 37.3.14). Pairy дренируют трубками с активной аспирацией раневого отделяемого.
Послеоперационный период. Дренажи удаляют на 2—3-й сутки. Непрерывный внутридермальный шов снимают через 2 нед. Пациентки постоянно носят плотный бюстгальтер в течение 2 нед.
ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ
Рис. 37.3.11. Вид молочной железы снизу.
Устранение зоны возможного нарушения кровообращения в углах лоскутов (заштрихованы) (а) путем создания кожного выступа в центре нижнего края раны (6).
Рис. 37.3.12. Неправильное (а) и правильное (б) формирование каудального края бокового лоскута при редукционной маммопластике.
П — прямой край; S — образный край.
37.3.8. ОПЕРАЦИИ ПРИ ГИГАНТОМАСТИИ
При крайне выраженной гипертрофии молочных желез наиболее безопасной и надежной операцией является редукционная маммопластика со свободной пересадкой соска и ареолы, подобно полнослойному кожному лоскуту.
Рис. 37.3.13. Схема выделения ножки сосково-ареолярного комплекса (а) в виде «пирамиды» (б).
в — вертикальный срез выделенного комплекса.

ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ МОЛОЧНЫХ ЖЕЛЕЗ |
681 |
Рис. 37.3.14. Окончательная форма молочной железы после завершения редукционной маммопластики.
Рис. 37.3.15. Схема предоперационной разметки при редукционной маммопластике у пациенток с гигантомастией.
АВ и AiBi — границы резекции тканей молочной железы.
Рис. 37.3.16. Схема (а) и этапы фиксации (б) трансплантата сосково-ареолярного комплекса новом положении.
Эта операция показана в тех случаях, когда предполагаемая масса удаляемых тканей превышает 1200 г. В некоторых случаях определяющим фактором в принятии решения является расстояние от яремной вырезки до соска. Если оно превышает 45 см, то перенести сосково-ареолярный комплекс в новое положение на расстояние свыше 20 см без нарушения его кровоснабжения, как правило, не удается.
Принцип операции сводится к удалению значительной части молочной железы, формированию «новой» железы из кожно-жировых лоскутов и свободной пересадке сосково-арео- лярного комплекса, состоящего из эпидермиса, дермы и мышечного слоя.
Разметка. Новое место соска определяют при положении пациентки стоя. Эта точка располагается несколько ниже, чем обычно: на 1—2 см ниже подгрудной складки и на 24— 28 см от яремной вырезки. После удаления значительного количества тканей оставшаяся растянутая кожа через некоторое время сокращается и сосково-ареолярный комплекс перемещается в более краниальное положение.
Разметку продолжают при положении пациентки лежа. Определяют медиальную границу резекции, для чего железу смещают латерально и проводят линию от точки будущей проекции соска к субмаммарной складке. Так же определяют и латеральную границу резекции, с той разницей, что железу смещают медиально (см. рис. 37.3.3). Сверху от точки проекции соска отмеряют вниз по 8 см на каждой линии, от точек А и Ai проводят линии косо вниз до пересечения с субмаммарной складкой (рис. 37.3.15).
Техника операции. После инфильтрации сосково-ареолярного комплекса его забирают подобно полнослойному кожному лоскуту при диаметре ареолы 4—4,5 см.
Избыток тканей железы резецируют одним блоком по линиям разметки до фасции большой грудной мышцы. Кожно-жировые лоскуты сшивают между собой. Раны зашивают наглухо многорядными швами, дренируют трубками с активной аспирацией раневого содержимого.
Новое место ареолы деэпидермизируют. На это место помещают трансплантат соска и ареолы, фиксируя его тонкими швами и давящей повязкой (рис. 37.3.16).
Послеоперационный период. В некоторых
случаях по показаниям в конце операции или в первые сутки после нее пациентке требуется переливание крови. Дренажи убирают на 2—3-й сутки, при необходимости дренажную систему оставляют на более длительный срок. Давящую повязку с трансплантата сосково-ареолярного комплекса снимают через 10 дней. Швы удаляют через 2 нед после операции.
Как правило, операция дает хороший косметический результат при небольшом количе-

682 |
ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ |
Рис. 37.3.17. Пациентка 48 лет с гипертрофией молочных желез до операции (а, б, в) и через 3 мес после редукционной маммопластики с формированием нижней тканевой ножки
(г, Д, е).
стве осложнений (рис. 37.3.17). В то же время объективными последствиями вмешательства данного типа являются потеря чувствительности соска, утрата функции кормления, а также возможность депигментации соска и ареолы.
37.3.9. ДРУГИЕ ВИДЫ УМЕНЬШАЮЩЕЙ МАММОПЛАСТИКИ
Внекоторых случаях при отсутствии птоза
ипри незначительной (средней) гипертрофии молочных желез возможно уменьшение их объема без перемещения сосково-ареолярного комплекса в новую позицию. Оптимальными кандидатами на эту операцию являются молодые нерожавшие пациентки, у которых эластичная кожа груди способна сократиться.
Редукционную маммопластику выполняют из субмаммарного доступа длиной 6—10 см. Ткань железы иссекают в ее нижнем секторе, не доходя до ареолы на 4 см и сохраняя толщину кожно-жирового слоя не менее 3 см.
Естественно, что эта операция не может существенно повлиять на форму железы и, тем более, исправить ее опущение.
При жировой гипертрофии молочных желез возможно уменьшение их объема при помощи липосакции.
Вакуумное отсасывание жира применяют и при стандартной технике редукционной маммопластики для дополнительной коррекции контуров.
37.3.10. ОСЛОЖНЕНИЯ ПОСЛЕ РЕДУКЦИОННОЙ МАММОПЛАСТИКИ
Редукционная маммопластика является довольно обширной хирургической операцией, в ходе которой иногда удаляют большие участки тканей, а общая площадь раневых поверхностей может быть также значительна. Все это повышает вероятность развития местных осложнений.
При редукционной маммопластике могут встретиться их следующие виды.
1. Ранние послеоперационные:
—гематома;
—нагноение раны;
—расхождение краев раны;
—некроз ареолы (краевой или полный);
—краевой некроз кожно-жировых лоскутов;
—некроз жировой ткани.
2. Поздние послеоперационные:
—выраженные рубцовые изменения;
—нарушение чувствительности кожи, соска
иареолы;
—рецидив гипертрофии молочных желез;
—деформация соска и ареолы;
—деформация и(или) птоз железы. Причинами развития послеоперационных ос-
ложнений нередко являются допущенные в ходе операции технические ошибки, которые, в свою очередь, возникают вследствие просчетов предоперационного планирования и неправильно выполненной разметки.
Ранние послеоперационные осложнения. Гематома. Гематома встречается в 2% случаев
ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ МОЛОЧНЫХ ЖЕЛЕЗ |
|
683 |
и чаще всего возникает в первые сутки после |
или под углом к «силовым» линиям кожи. |
|
операции. Даже использование активной дре- |
Более значительные рубцы, имеющие склон- |
|
нажной системы не всегда предотвращает |
ность к гипертрофии, всегда расположены |
|
скопление крови в ране. Наличие напряженной |
вблизи грудины. Поэтому методики операций, |
|
гематомы может привести к нарушению кро- |
исключающие эту локализацию рубцов, более |
|
воснабжения лоскутов, сосково-ареолярного |
предпочтительны. Даже применение сверхпроч- |
|
комплекса и нагноению раны. Лечение данного |
ного нерассасывающегося инертного материала |
|
осложнения заключается в эвакуации гематомы |
не предупреждает растяжение рубцов вокруг |
|
и ликвидации источника кровотечения. |
|
ареолы и идущих книзу к субмаммарной |
Нагноение раны. Локальная инфекция может |
складке. Это и неудивительно, так как без |
|
явиться следствием образования гематомы или |
наложения с натяжением шва на вертикально |
|
некроза жировой ткани. Лечение заключается |
расположенную рану получить удовлетворитель- |
|
в дренировании и удалении нежизнеспособных |
ный эстетический результат не удается. |
|
тканей. При распространенном процессе назна- |
Распространенные рубцы могут быть иссе- |
|
чают антибиотикотерапию. |
|
чены, но не раньше чем через 6 мес после |
Расхождение краев раны. Несостоятельность |
операции с наложением многорядных швов. |
|
шва раны, как правило, является следствием |
Изменение чувствительности соска и арео- |
|
технических ошибок хирурга. В некоторых |
лы, а также кожи после уменьшающей мам- |
|
случаях швы с раны снимают преднамеренно |
мопластики встречается довольно часто, осо- |
|
для улучшения кровоснабжения сосково-арео- |
бенно после больших редукций. Чувствитель- |
|
лярного комплекса или кожно-жировых лоску- |
ность кожи, как правило, постепенно улучша- |
|
тов. |
|
ется в течение нескольких месяцев после |
Некроз сосково-ареолярного комплекса и |
операции. |
|
кожных лоскутов. Полный некроз соска и |
Крайняя форма нарушения чувствительно- |
|
ареолы встречается крайне редко. Частота |
сти — анестезия соска — встречается в 10% слу- |
|
краевого некроза ареолы, по данным разных |
чаев и также зависит от объема и методики |
|
авторов, не превышает 1,5%. Основная причина |
операции. О возможности этого необходимо |
|
этого осложнения — нарушения хирургической |
предупреждать пациентку заранее. |
|
техники, к которым относятся: |
|
Рецидив гипертрофии молочных желез может |
— грубое выделение тканевой ножки |
и ее |
возникнуть у пациенток с ювенильной гипер- |
слишком грубая деэпидермизация; |
|
трофией. Чтобы избежать данной проблемы, |
— перекручивание ножки; |
|
некоторые хирурги предлагают прибегать к |
— сдавление ножки окружающими тканями |
данному типу операции не раньше 16-летнего |
|
или гематомой; |
|
возраста пациентки. |
— недостаточная толщина ножки из-за из- |
Деформация соска и ареолы. Деформации |
|
быточной резекции тканей; |
|
сосково-ареолярного комплекса могут быть |
— чрезмерное сдавление молочных |
желез |
разделены на три вида: 1) образование втяну- |
повязкой. |
|
того соска и уплощение контура сосково-арео- |
Основными признаками нарушения кроволярного комплекса; 2) дистопия сосково-арео-
снабжения сосково-ареолярного комплекса и |
лярного комплекса; 3) деформация контура |
|||||
лоскутов являются цианоз и выраженный отек |
ареолы. |
|
||||
тканей. |
|
|
|
|
Причиной втяжения соска является рубцо- |
|
Лечение заключается в устранении всех тех |
вое сокращение тканей питающей дермальной |
|||||
факторов, которые привели к нарушению пи- |
ножки, в том числе и протоков сосково-арео- |
|||||
тания тканей (вплоть до раскрытия краев |
лярного комплекса. Избежать этого можно |
|||||
кожной раны). Если ситуацию не удается |
путем ограниченной мобилизации соска во |
|||||
стабилизировать, то |
необходимо |
формировать |
время операции или рассечения протоков у его |
|||
полнослойный трансплантат сосково-ареоляр- |
основания через несколько месяцев после |
|||||
ного комплекса. |
|
|
|
вмешательства. Другой причиной уплощения |
||
Некроз жировой ткани чаще встречается |
контура соска и ареолы может явиться избы- |
|||||
при больших резекциях молочных желез и |
точное удаление тканей железы. Уплощенный |
|||||
проявляется |
повышением |
температуры тела, |
сосково-ареолярный комплекс поддается кор- |
|||
болью. |
|
|
|
|
рекции плохо. Попытаться изменить ситуацию |
|
Некротизированный жир необходимо уда- |
можно путем наложения стягивающего кисет- |
|||||
лить через операционный доступ, после чего |
ного шва вокруг |
ареолы. |
||||
рану дренируют и ведут, как инфицированную, |
Необходимо |
подчеркнуть, что деформации |
||||
до полного заживления. |
|
|
соска и ареолы встречаются более чем в 50% |
|||
Поздние |
послеоперационные |
осложнения. |
случаев независимо от применяемого метода |
|||
Образование выраженных рубцов — довольно ча- |
и объема резекции тканей. Поэтому возмож- |
|||||
стое осложнение редукционной маммопластики. |
ность развития данного осложнения необходимо |
|||||
Одной из его объективных причин является |
обсудить в предварительной беседе с пациент- |
|||||
расположение |
линии |
швов |
перпендикулярно |
кой. |
|
|
