
- •Содержание
- •Глава 1. Принципы, терминология и радиационная защита
- •Структурная организация тела человека
- •Системная анатомия
- •Классификация костей
- •Развитие и рост костей
- •Б. Терминология в рентгенографии
- •Плоскости, сечения и линии тела
- •Поверхности тела и его части
- •Рентгенографические проекции
- •Общие укладки тела
- •Специальные укладки
- •Дополнительные специальные проекционные термины
- •Термины направлений
- •Термины движения
- •Правильное употребление терминов
- •Рентгенографические критерии
- •Маркировка снимка и идентификационные данные пациента
- •Параметры экспозиции при рентгенографии и качество изображения
- •Оптическая плотность снимка
- •Контрастность
- •Геометрическое искажение изображения
- •Анодный пяточный эффект
- •Г. Правила выполнения укладок
- •Профессиональная этика и обращение с пациентом
- •Протокол и порядок проведения рентгенографии общего назначения
- •Основные проекции
- •Таблица стандартных размеров приемников изображения
- •Топографические ориентиры для укладок
- •Виды телосложения
- •Просмотр рентгенограмм
- •Д. Цифровая визуализация
- •Компьютерная томография (КТ)
- •Цифровая флюороскопия (ЦФ)
- •Прямая цифровая рентгенография (ПЦР)
- •Виды цифровой рентгенографии
- •Е. Радиационная защита
- •Традиционные дозиметрические величины и единицы
- •Радиационная защита персонала
- •Принцип ALARA
- •Рентгенография
- •Дозовая нагрузка при флюороскопии
- •Глава 2. Органы грудной клетки
- •Рентгеноанатомия
- •Грудная клетка
- •Дыхательная система
- •Гортань
- •Трахея
- •Правый и левый главные бронхи
- •Легкие
- •Рентгенограмма грудной клетки в прямой передней проекции
- •Средостение
- •Укладки
- •Укладка — общие вопросы
- •Инструкции по дыханию во время исследования
- •Укладка грудной клетки для боковой проекции
- •Критерии оценки рентгенограммы
- •Диафрагмирование
- •Клинические показания
- •Сводная таблица клинических показаний
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Задняя
- •Упражнения по рентгенограммам
- •Глава 3. Живот
- •Рентгеноанатомия
- •Рентгенография органов брюшной полости
- •Мышцы живота
- •Системы органов брюшной полости
- •Пищеварительная система
- •Мочевыделительная система
- •Брюшная полость
- •Квадранты и области
- •Топографические ориентиры
- •Укладки
- •Альтернативные методы исследования
- •Клинические показания
- •Сводная таблица клинических показаний
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Упражнения по рентгенограммам
- •Глава 4. Верхняя конечность
- •Рентгеноанатомия
- •Кисть и запястье
- •Суставы кисти
- •Кости запястья (запястье)
- •Дистальный отдел плечевой кости
- •Классификация суставов
- •Укладки
- •Укладка: общие положения
- •Увеличение экспозиции для загипсованной конечности
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Боковая (веерная)
- •Модифицированный метод Стечера
- •Лучевое отклонение кисти
- •Мост запястья
- •Предплечье
- •Локтевой сустав
- •Задняя
- •Плечевая кость
- •Латерография
- •Упражнения по рентгенограммам
- •Глава 5. Проксимальный отдел плечевой кости и плечевой пояс
- •Рентгеноанатомия
- •Плечевой пояс
- •Ключица
- •Лопатка
- •Классификация суставов
- •Укладки
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Плечо (не травма)
- •Плечо (травма)
- •Ключица
- •Лопатка
- •Упражнения по рентгенограммам
- •Глава 6. Нижняя конечность
- •Рентгеноанатомия
- •Суставы фаланг пальцев (межфаланговые) и костей плюсны
- •Кости предплюсны
- •Своды стопы
- •Голеностопный сустав
- •Коленный сустав
- •Классификация суставов
- •Укладки
- •Общие вопросы
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Пальцы
- •Стопа
- •Пяточная кость
- •Упражнения по рентгенограммам
- •Глава 7. Проксимальный отдел бедренной кости и тазовый пояс
- •Рентгеноанатомия
- •Бедренная кость
- •Тазовая кость
- •Малый и большой таз
- •Родовой канал
- •Сравнение мужского и женского таза
- •Упражнения по рентгенограммам
- •Классификация суставов
- •Укладки
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Упражнения по рентгенограммам
- •Глава 8. Шейный и грудной отделы позвоночника
- •Позвоночный столб
- •Анатомический обзор рентгенограмм
- •Укладки
- •Топографические ориентиры
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Задняя аксиальная
- •Упражнения по рентгенограммам
- •Глава 9. Поясничный отдел позвоночника, крестец и копчик
- •Рентгеноанатомия
- •Поясничные позвонки
- •Крестец
- •Копчик
- •Анатомический обзор рентгенограмм
- •Классификация суставов
- •Межпозвоночные отверстия и дугоотростчатые суставы
- •Укладки
- •Топографические ориентиры
- •Укладки — общие положения
- •Альтернативные методы исследования
- •Клинические показания
- •Задняя (или передняя)
- •Боковая
- •Исследование сколиоза
- •Упражнения по рентгенограммам
- •Глава 10. Кости грудной клетки — грудина и ребра
- •Рентгеноанатомия
- •Ребра
- •Сочленения грудной клетки
- •Укладки
- •Укладка грудины — общие вопросы
- •Укладка ребер
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Грудина
- •Ребра
- •Упражнения по рентгенограммам
- •Глава 11. Кости мозгового черепа
- •Рентгеноанатомия
- •Кости мозгового черепа
- •Лобная кость (лобная чешуя)
- •Теменные кости
- •Затылочная кость
- •Височные кости
- •Клиновидная кость
- •Решетчатая кость
- •Анатомический обзор рентгенограмм
- •Укладки
- •Линии укладки черепа
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Основные проекции
- •Боковая
- •Упражнения по рентгенограммам
- •Глава 12. Кости лицевого черепа
- •Рентгеноанатомия
- •Череп
- •Кости лицевого черепа (14)
- •Нижняя челюсть
- •Классификация суставов (череп и нижняя челюсть)
- •Глазницы
- •Анатомический обзор рентгенограмм
- •Укладки
- •Специальные проекции и анатомические взаимосвязи
- •Укладки — общие положения
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Боковая
- •Нижняя челюсть
- •Аксиолатеральная
- •Височно-нижнечелюстные суставы
- •Аксиолатеральная (по Шюллеру)
- •Упражнения по рентгенограммам
- •Глава 13. Придаточные пазухи носа, сосцевидные отростки и височная кость
- •Рентгеноанатомия
- •Придаточные пазухи носа
- •Верхнечелюстные пазухи
- •Остеомеатальный комплекс
- •Височные кости
- •Анатомический обзор рентгенограмм
- •Укладки
- •Альтернативные методы исследования
- •Аксиолатеральная косая (по Стенверсу)
- •Аксиолатеральная (по Шюллеру)
- •Упражнения по рентгенограммам
- •Рентгеноанатомия
- •Пищевод
- •Желудок
- •Распределение воздуха и бария в желудке
- •Двенадцатиперстная кишка
- •Пищеварение
- •Телосложение
- •Рентгенограммы верхнего отдела ЖКТ, демонстрирующие типы телосложения
- •Рентгенологические исследования
- •Контрастное вещество
- •Двойное контрастирование
- •Оборудование для рентгенографии и флюороскопии (Р/Ф)
- •Радиационная защита при флюороскопии
- •Цифровая флюороскопия (ЦФ)
- •Эзофагография
- •Клинические показания для эзофагографии
- •Выявление пищеводного рефлюкса
- •Исследование верхнего отдела ЖКТ
- •Альтернативные методы исследования
- •Результаты опроса по США и Канаде
- •Левая передняя косая укладка
- •Правая передняя косая укладка
- •Левая задняя косая укладка
- •Глава 15. Нижний отдел желудочно-кишечного тракта
- •Рентгеноанатомия
- •Тонкая кишка
- •Толстая кишка
- •Рентгенологические исследования
- •Исследование тонкой кишки
- •Высокая клизма
- •Подготовка к исследованию
- •Введение клизменного наконечника
- •Выполнение флюороскопии
- •Эвакуационная проктография — дефекография
- •Ирригоскопия при колостомии
- •Альтернативные методы исследования
- •Укладки
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции и укладки
- •Исследование тонкой кишки
- •Левая передняя косая укладка
- •Глава 16. Желчный пузырь и желчные протоки
- •Рентгеноанатомия
- •Печень
- •Желчный пузырь и желчные протоки
- •Типы телосложения и варианты расположения желчного пузыря
- •Пероральная холецистография
- •Желчные камни
- •Хронический холецистит
- •Стеноз желчных протоков
- •Пероральная холецистография
- •Ультразвуковое сканирование (УЗИ)
- •Интраоперационная холангиография
- •Лапароскопическая холецистэктомия
- •Послеоперационная холангиография с Т-зондом
- •Чрескожная чреспеченочная холангиография
- •Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- •Сводная таблица методов исследования желчной системы
- •Альтернативные методы исследования
- •Результаты опроса по США и Канаде
- •Левая передняя косая укладка
- •Правая боковая латерографическая укладка (передняя проекция)
- •Рентгеноанатомия
- •Мочевыделительная система
- •Почки
- •Процесс мочеобразования
- •Анатомический обзор (рентгенограммы)
- •Урография
- •Контрастные средства
- •Побочные эффекты
- •Реакция на контрастные вещества
- •Внутривенное введение контрастного вещества
- •Экскреторная внутривенная урография (ВВУ)
- •Клинические показания
- •Компрессия мочеточников
- •Процедура внутривенной урографии (ВВУ)
- •Альтернативные методы исследования
- •ВВУ при гипертензии
- •Краткое описание методов исследования мочевыделительной системы
- •Альтернативные методы исследования
- •Укладки
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции и укладки
- •Цистография
- •Боковая укладка
- •Цистоуретрография
- •Глава 18. Маммография
- •Рентгеноанатомия
- •Стандарты качества маммографии
- •Анатомия поверхности молочной железы
- •Методы локализации
- •Анатомия молочной железы в сагиттальном сечении
- •Классификация молочных желез
- •Укладки
- •Укладки и технические вопросы
- •Рентгеновская трубка
- •Компрессия
- •Пленочная маммография
- •Цифровая маммография
- •Альтернативные методы исследования
- •Магнитно-резонансная томография (МРТ)
- •Радионуклидное исследование
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Упражнения по рентгенограммам
- •Глава 19. Рентгенография травмы с помощью мобильных аппаратов
- •Альтернативные методы исследования
- •Терминология травмы костной системы
- •Терминология положения отломков при переломах
- •Типы переломов
- •«Именные» переломы
- •Дополнительные типы переломов
- •Репозиция кости после перелома
- •Принципы выполнения укладок и использования растров
- •Использование растров
- •Правила использования растров
- •Мобильные рентгеновские аппараты
- •Типы мобильных аппаратов
- •Мобильные рентгеновские аппараты, работающие от батарей
- •Стандартные мобильные рентгеновские аппараты
- •Мобильные рентгеновские аппараты со штативом типа С-ДУГА для цифровой флюороскопии
- •Радиационная защита
- •Укладки
- •Глава 20. Рентгенография в педиатрии
- •Введение и общие принципы работы с ребенком
- •Возраст понимания и сотрудничества
- •Знакомство и подготовка ребенка и родителей
- •Заявление о плохом обращении с ребенком
- •Фиксация
- •Устройство Pigg-O-Stat
- •Пеленание или обертывание с помощью простыней и полотенец
- •Альтернативные методы исследования
- •Клинические показания
- •Грудная клетка
- •Задняя/передняя проекция: грудная клетка
- •Боковая проекция: органы грудной клетки
- •Верхние конечности
- •Нижние конечности
- •Задняя и боковая проекции: нижние конечности
- •Различия между детьми и взрослыми
- •Подготовка пациента к процедурам с контрастным веществом
- •Живот
- •Латерография в положении лежа на спине
- •Микционная цистоуретрография (МЦУГ)
- •Глава 21. Ангиография и интервенционные процедуры
- •Рентгеноанатомия
- •Компоненты циркуляторной системы
- •Артерии мозга
- •Вены мозга
- •Лимфатическая система
- •Обзор
- •Оборудование для ангиографии
- •Альтернативные методы исследования
- •Специальные виды ангиографии
- •Церебральная ангиография
- •Ангиография сосудов грудной клетки
- •Ангиокардиография
- •Абдоминальная ангиография
- •Периферическая ангиография
- •Лимфография
- •Интервенционные процедуры
- •Определение и цели
- •Сосудистые интервенционные процедуры
- •Эмболизация
- •Чрескожная транслюминальная ангиопластика и установка стента
- •Установка стент-графта
- •Установка катетеров для внутривенных вливаний
- •Чрезъяремное внутрипеченочное портокавальное шунтирование (ЧВПШ)
- •Тромболизис
- •Инфузионная терапия
- •Извлечение инородных внутрисосудистых тел
- •Несосудистые интервенционные процедуры
- •Чрескожная вертебропластика
- •Стентирование толстой кишки
- •Нефростомия
- •Чрескожное дренирование желчных путей (ЧДЖП)
- •Чрескожное дренирование брюшных абсцессов
- •Чрескожная игловая биопсия
- •Чрескожная гастростомия
- •Литература
- •Основные принципы
- •Типичные компьютерные томографические системы
- •Принципы реконструкции изображения
- •Компьютерная шкала оттенков серого цвета и плотность тканей
- •Толщина среза и перемещение стола
- •Питч в объемных (спиральных) сканерах
- •Рентгеноанатомия
- •Макроскопическая анатомия ЦНС — головной и спинной мозг
- •Оболочки головного и спинного мозга
- •Передний мозг
- •Субарахноидальные цистерны
- •Средний мозг и ромбовидный мозг
- •Серое вещество и белое вещество
- •Компьютерная томография головы
- •Компьютерная томография грудной клетки
- •Компьютерная томография живота и таза
- •КТ-исследование живота и таза
- •Контрастные препараты
- •Глава 23. Дополнительные диагностические методы
- •Артрография
- •Введение
- •Артрография коленного сустава
- •Укладки
- •Артрография плечевого сустава
- •Гистеросальпингография
- •Введение
- •Укладки
- •Миелография
- •Укладки
- •Шейный отдел
- •Грудной отдел
- •Сиалография
- •Укладки
- •Орторентгенография
- •Основные методы костной денситометрии
- •Количественная компьютерная томография
- •Количественное ультразвуковое сканирование
- •Традиционная томография
- •Центр вращения
- •Область нерезкости
- •Варианты традиционной томографии
- •Глава 24. Дополнительные лучевые диагностические и терапевтические методы
- •Радионуклидные методы
- •Введение и определение
- •Клиническое применение
- •Персонал для выполнения радионуклидного исследования
- •Лучевая терапия
- •Введение и определение
- •Персонал для выполнения УЗИ
- •Клиническое применение
- •Введение и определение
- •Физические принципы МРТ
- •Прецессия
- •Взаимодействие радиосигнала с прецессирующим ядром
- •Резонанс
- •Градиентные магнитные поля
- •Многослойное изображение
- •Компоненты магнитно-резонансного томографа
- •Магниты
- •Градиентные катушки
- •Электронная система обеспечения
- •Компьютер и дисплей
- •Клиническое применение
- •Противопоказания
- •Подготовка пациента
- •Снижение тревожности пациента
- •Контроль состояния пациента
- •Основные меры предосторожности
- •Профессиональная вредность
- •История болезни пациента
- •Контрастные вещества
- •Внешний вид анатомических структур
- •Плоскости ориентации
- •Примеры МРТ-исследований
- •Исследование головного мозга
- •Исследование позвоночника
- •Исследование суставов и конечностей
- •Исследование органов брюшной полости и малого таза
- •Терминология
- •Литература по МРТ
- •А. Рентгеновская пленка и усиливающие экраны
- •Строение рентгеновской пленки
- •Спектральная чувствительность рентгеновской пленки
- •Форма «зерна» галогенида серебра и ее влияние на свойства пленки
- •Эмульсии с плоскими зернами галогенидов и их преимущества
- •Т-МАТ эмульсии КОДАК
- •Эффект кроссовера («crossover»)
- •Усиливающие экраны
- •Люминесценция, флюоресценция и фосфоресценция
- •Строение усиливающего экрана
- •Коэффициент усиления
- •ЗАО «РЕНЕКС», г. Новосибирск
- •Усиливающие экраны и кассеты
- •Б. Фотообработка рентгеновской пленки
- •Ручная и автоматическая фотообработка пленки
- •Анализ временных затрат
- •Эффективность работы рентгенолаборанта
- •Преимущества ручного метода
- •Устройство бака-танка для ручной обработки рентгеновской пленки
- •Сушильный шкаф
- •Технология ручной обработки пленки
- •Преимущества автоматического метода
- •Закон эквивалентности экспозиции и его нарушение
- •Устройство проявочной машины
- •Загрузочный лоток
- •Система регенерации растворов
- •Транспортная система
- •Длительность цикла обработки пленки
- •Обработка маммографической пленки
- •Система циркуляции и нагрева химикатов
- •Система подачи воды для промывки пленки
- •Модуль сушки пленки
- •Проблемы при использовании проявочной машины
- •Артефакты, возникающие при фотообработке рентгеновской пленки
- •Контроль качества фотопроцесса
- •Качество рентгеновского изображения
- •Негатоскопы
- •Литература
- •В. Оборудование для оснащения рентгеновского кабинета
- •История завода ВИЛЛА СМ
- •ВИЛЛА СИСТЕМИ МЕДИКАЛИ в России
- •Высокочастотный рентгеновский генератор G100
- •Разновидности рентгеновских генераторов
- •О проекциях, описанных в Руководстве
- •Система автоматического контроля экспозиции (АКЭ)
- •Ионизационные камеры для системы АКЭ
- •Дозовая нагрузка на пациента — терминология и принципы
- •Дозиметрия на рентгеновском генераторе G100
- •Рентгеновские излучатели
- •Рентгеновские трубки
- •Поворотные столы штативы (первое рабочее место)
- •Поворотный стол-штатив VISION (ВИЖН)
- •Аппараты на три рабочих места
- •Усилитель рентгеновского изображения (УРИ)
- •Цифровые системы получения и обработки рентгеновского изображения
- •Устройство цифровой системы и ее интеграция с рентгеновским аппаратом
- •Цифровые системы семейства DIVA (ДИВА)
- •Сравнение цифровой системы и АРМ-рентгенолога
- •Дистанционно управляемые (ДУ) столы-штативы
- •Рентгеновские аппараты для стоматологии
- •Дентальный снимочный аппарат ENDOS (ЭНДОС)
- •Маммограф МЕЛОДИ
- •Завод TECHNIX, Италия
- •Мобильные рентгеновские аппараты серии TMS
- •Мобильные рентгеновские аппараты со штативом С-ДУГА серии ТСА
- •Средства радиационной защиты ЗАО РЕНЕКС, г. Новосибирск
- •Глава 2. Грудная клетка
- •Глава 3. Брюшная полость
- •Глава 4. Верхняя конечность

БОКОВАЯ ЛАТЕРОМЕДИАЛЬНАЯ ПРОЕКЦИЯ - ВЕЕР: КИСТb
Выявляемая патология |
|
|
|
|
|
|
Кисть |
||||
Демонстрируются |
переломы, вывихи |
фа |
ОСНОВНЫЕ ПРОЕКЦИИ |
||||||||
ланг, а также переломы и вывихи пяст |
• |
Передняя |
|||||||||
• |
Передняя косая |
||||||||||
ных костей. Могут быть выявлены также |
• |
Боковая (веерная) |
|||||||||
такие патологические процессы, как осте |
|
|
|||||||||
опороз и остeoapтрит. |
|
|
|
|
|
|
|
|
|
||
Технические условия экспозиции |
|
|
|
|
18 |
||||||
|
|
|
|
|
|||||||
• |
Размер кассеты — 18 х 24 см, расположение — |
||||||||||
|
продольное. |
|
|
|
|
|
|
|
|
|
24 |
• |
Усиливающий |
экран |
высокого |
|
|
|
|||||
разрешения, |
|||||||||||
|
съемка на деке стола без растра. |
|
|
|
|
|
|
||||
• |
5565 кВ. |
см |
кВ мAс КД |
СД |
Гон. |
|
|
|
|||
• Уставки и доза: |
4 |
66 |
3 |
140 |
80 |
М |
НСЗ |
|
|
|
|
Ж |
<1 |
|
|
|
|||||||
мкГр
Радиационная защита
Закройте область гонад пациента рентгенозащитным передни ком.
Укладка пациента
Пациент сидит у края стола, локоть согнут под углом 90°, кисть и предплечье свободно лежат на столе.
Укладка снимаемой области 
•Длинная ось кисти выровнена по длинной оси кассеты.
•Поверните руку и кисть в боковую позицию, большой палец вверху.
•Расправьте пальцы пациента и разложите их по клину, так,
чтобы вся кисть напоминала веер. Каждый палец должен ле жать отдельно и параллельно плоскости кассеты. При этом пястные кости находятся в истинной боковой укладке.
Центральный луч
•ЦЛ перпендикулярен кассете и направлен на второй пяст но-фаланговый сустав.
•Минимальное РИП составляет 100 см.
Диафрагмирование. С четырех сторон максимально близко к краям кисти и запястья.
Примечание: боковая веерная проекция - самая популярная, если предметом интереса являются фаланги. (См. на следующей странице альтернативную проекцию.)
Критерии оценки рентгенограммы
Видимые анатомические структуры. • Должна быть по лучена косая проекция всей кисти с лучезапястным суставом и примерно 2,5 см предплечья.
Укладка. • Пальцы должны получиться на снимке с равными промежутками между собой, фаланги в боковой проекции и суставные щели должны быть открытыми, что получается при параллельном расположении пальцев относительно кассеты. Большой палец получается в слегка косой проекции, без нало жений с открытой суставной щелью. Длинная ось кисти лежит вдоль длинной оси кассеты. • Кисть и запястье должны быть в истинном боковой укладке, о чем свидетельствуют наложение лучевой и локтевой костей, а также пястных костей.
Диафрагмирование и ЦЛ. • Края области диафрагмирова ния должны быть видны со всех четырех сторон. • ЦЛ должен быть направлен на середину снимка, где должен быть располо жен второй пястно-фаланговый сустав.
Параметры экспозиции. • Оптимальная плотность и конт раст снимка, а также отсутствие движения во время экспози ции дают возможность ясно видеть края мягких тканей и трабе кулярную структуру кости. Контуры пястных костей наложены друг на друга. • Дистальные и средние фаланги всех пальцев должны быть четкими, но могут быть чуть переэкспонированы.
Рис. 4-73. Укладка для боковой веерной проекции (пальцы разведе ны и параллельны кассете); ЦЛ направлен на второй пястно-фаланго вый сустав
Рис. 4-74. Рентгенограмма кисти в боковой веерной проекции
|
3-я |
|
4-я |
2-я |
|
|
5-я |
|
Фаланги |
1-я |
3-й пястно- |
|
фаланговый |
|
сустав — |
|
точка входа |
|
ЦЛ |
|
Пястные кости |
|
со 2-й по 5-ю |
|
Кости запястья |
Лучевая |
Локтевая кость |
кость |
|
Рис. 4-75. Анатомическая схема кисти в боковой веерной проекции

18
•Размер кассеты — 18 х 24 см, расположение — продольное.
•Усиливающий экран высокого разрешения, 24 съемка на деке стола без растра.
•55-65 кВ.
•Аксессуары — 45° рентгенопрозрачный клин
(или лесенка)
• Уставки и доза: см |
кВ мАс КД |
СД |
Гон. |
||||
|
4 |
66 |
3 |
140 |
80 |
М |
НСЗ |
|
Ж |
<1 |
|||||
Радиационная защита |
|
|
|
мкГр |
|||
|
|
|
|
|
|
||
Закройте область гонад пациента рентгенозащитным перед ником.
Укладка пациента
Пациент сидит у края стола, локоть согнут под углом 90°, кисть и предплечье свободно лежат на столе.
Укладка снимаемой области
Поверните руку и кисть в истинно боковую укладку, большой палец сверху. Пястно-фаланговые суставы должны проециро ватъся на центр кассеты.
•Боковая проекция вытянутой кисти: Пациент должен макси мально выпрямить пальцы и удерживать руку на рентгенопро зрачном блоке. Все пальцы в истинной боковой укладке.
•Боковая проекция согнутой кисти: Пациент должен согнуть пальцы без усилия, большой палец касается второго. Все пальцы в истинно боковой укладке.
Центральный луч
•ЦЛ перпендикулярен кассете и направлен на пястно-фаланго вые суставы со второго по пятый.
•Минимальное РИП составляет 100 см.
Диафрагмирование. С четырех сторон максимально близко к краям кисти и запястья.
Критерии оценки рентгенограммы
Видимые анатомические структуры. • Должна быть полу чена косая проекция всей кисти с лучезапястным суставом и при мерно 2,5 см предплечья • Большой палец получается в слегка косой проекции, без наложений с открытой суставной щелью. Укладка. • Длинная ось кисти и запястья лежит вдоль длин ной оси снимка • Кисть и запястье должны быть в истинно боковой укладке, о чем свидетельствуют: наложение лучевой и локтевой костей, а также пястных костей.
Диафрагмирование и ЦЛ. • Края области диафрагмирова ния должны быть видны со всех четырех сторон. • ЦЛ должен быть направлен на середину снимка, где должно быть располо
жено место суперпозиции пястно-фаланговых суставов со вто рого по пятый.
Параметры экспозиции. • Оптимальная плотность и конт раст снимка, а также отсутствие движения во время экспозиции дают возможность ясно видеть контуры мягких тканей и трабе кулярную структуру кости. • Контуры пястных костей наложе ны друг на дpyгa.
Рис. 4-76. Укладка для боковой |
Рис. 4-77. Укладка для боковой |
проекции с вытянутой кистью |
проекции с согнутой кистью |
Рис. 4-78. Рентгенограмма кисти в боковой проекции с вытянутой кистью
Фаланги
Первая пястная кость
Лучевая
кость
Рис. 4-79. Рентгенограмма кисти в боковой проекции с со гнутой кистью
Пястно-фалан говые суставы co 2-гo по 5-й -
точка входа
ЦЛ
Пястные со 2-й по 5-ю
Кости
запястья
Локтевая
кость
Рис. 4-80. Анатоми ческая схема кисти в боковой проекции с согнутой кистью
Книга рекомендована к покупке и прочтению разделом по лучевой диагностике сайта https://meduniver.com/

ЗАДНЯЯ КОСАЯ БИЛАТЕРАЛЬНАЯ ПРОЕКЦИЯ: КИСТЬ
Метод Норгаарда или укладка рук в положение «для ловли мяча»
Выявляемая патология |
|
Кисть |
||
Эта |
проекция выполняется для |
выявления |
СПЕЦИАЛЬНЫЕ |
|
ПРОЕКЦИИ |
||||
ранних |
признаков ревматоидного |
артрита |
||
• Задняя косая |
||||
в районе проксимальных фаланг со второй по |
билатеральная |
|||
пятую |
и соответствующих пястно-фаланговых |
|
||
суставов. Также могут быть обнаружены переломы основания пятой пястной кости.
Выполняют снимок двух кистей одновременно для сравнения
костных структур разных рук.
30
Технические условия экспозиции
• Размер кассеты — 24 х 30 см, расположе
24
ние — поперечное.
•Усиливающий экран высокого разреше ния, съемка на деке стола без растра.
• |
55-65 кВ. |
см |
кВ мАс КД СД |
Гон. |
||||
• |
Уставки и доза: |
|
|
|
|
|
|
|
4 |
62 |
3 |
110 |
110 |
М |
НСЗ |
||
|
|
Ж |
<1 |
|||||
Радиационная защита |
|
|
|
|
мкГр |
|||
Закройте область гонад пациента рентгенозащитным перед ником
Укладка пациента
Пациент сидит у края стола обе руки вытянуты вперед.
Укладка снимаемой области
•Руки лежат супинационно медиальными сторонами к цент ру кассеты.
•Из этого положения руки поворачивают внутрь на 45° к уга дывают на рентгенопрозрачные клинья (рис. 4-81).
•Пальцы должны быть расправлены и свободно лежать на на
клонных поверхностях, параллельно плоскости кассеты.
• Оба больших пальца должны быть отведены в стороны.
Центральный луч
•ЦЛ перпендикулярен кассете и направлен на точку, лежащую посередине между руками на уровне пятого пястно-фаланго вого сустава.
•Минимальное РИП составляет 100 см.
Диафрагмирование. С четырех сторон максимально близко к краям кисти и запястья.
Примечание: модификацией метода Норгаарда является ук ладка, когда руки находятся в положении «для ловли мяча», но пальцы частично согнуты (см. вставку на рис. 4-81), что позво ляет лучше визуализировать пястно-фаланговые суставы.
Критерии оценки рентгенограммы
Видимые анатомические структуры. • Обе кисти долж ны быть видны от области лучезапястного сустава до кончиков пальцев в косой проекции под углом 45°.
Укладка. • Проекция в 45° проявляет себя в следующем: средние части пястных костей со 2-й по 4-ю и основания фа ланг не перекрываются. Пястно-фаланговые суставы выглядят открытыми; изображение большого пальца не наложено на изображение второго пальца.
Диафрагмирование и ЦЛ. • Края области диафрагмирова ния должны быть видны со всех четырех сторон. • ЦЛ должен быть направлен на середину снимка между кистями, на уровне пястно-фаланговых суставов.
Параметры экспозиции. • Оптимальная плотность и контраст снимка, а также отсутствие движения во время экспозиции дают возможность ясно видеть края мягких тканей и трабекулярную структуру кости и внутренние края пястно-фаланговых суставов.
Рис. 4-81. Укладка для билатеральной косой проекции под углом 45°. ЦЛ между пятыми пястно-фаланговыми суставами. (На вставке — поло жение рук — «для ловли мяча»)
Рис. 4-82. Рентгенограмма кисти в билатеральной косой проекции пол углом 45°
Межфаланговые
суставы
Пястно-фа ланговые суставы
5-й пястнофаланговый сустав — точка входа
ЦЛ
Рис. 4-83. Анатомическая схема кисти в билатеральной косой проек ции под углом 45°

Выявляемая патология
Демонстрируются переломы дистальных отделов лучевой и локтевой кости или пе реломы их шиловидных отростков, а также переломы костей запястья. Могут быть вы
явлены также такие патологические процессы, как остеопороз и остеоартрит.
Технические условия экспозиции |
24 |
• Размер кассеты — 18 х 24 см. |
|
• Кассета делится при съемке на две части, |
18 |
поперек. |
|
•Усиливающий экран высокого разреше ния, съемка на деке стола без растра.
•При съемке на цифровой детектор следует использовать свин
цовую защиту той части детектора, которая не используется.
• |
60 ±6 кВ. |
см |
кВ мАс КД СД |
Гoн. |
|||
• |
Уставки и доза: |
4 |
62 |
4 |
140 |
140 |
М НСЗ |
Ж <1 |
|||||||
мкГр
Радиационная защита
Закройте область гонад пациента рентгенозащитным передником
Укладка пациента
Пациент сидит у края стола, локоть согнут иод углом 90°, кисть и запястье лежат на кассете ладонью вниз. Плечо, локоть пациента и его запястье должны лежать в одной горизонтальной плоскости.
Укладка снимаемой области 
•Выровните длинную ось кисти и запястья вдоль длинной оси снимка, кости запястья должны лежать в центре.
•Кисть расположена пронационно, но пальцы должны быть со гнуты так, чтобы область пястных костей равномерно при легала к кассете.
Центральный луч
•ЦЛ перпендикулярен кассете и направлен на середину запястья.
•Минимальное РИП составляет 100 см.
Диафрагмирование. С четырех сторон максимально близко к краям запястья, включая дистальные отделы локтевой и луче вой костей.
Критерии оценки рентгенограммы
Видимые анатомические структуры. • Должны быть видны кости запястья, пястные кости, дистальные отделы лок тевой и лучевой кости, мягкие ткани, такие как жировые по душки и полоски запястья. • Суставные щели между костями запястья не все будут выглядеть открытыми из-за неправильной формы самих костей.
Укладка. • Длинная ось кисти должна быть параллельна гра ницам области снимка. • Прямая передняя проекция опреде ляется по следующим признакам: симметричность вогнутых краев тел пястных костей и практически одинаковое расстоя ние между ними, наблюдается промежуток между дистальны ми частями лучевой и локтевой костей, возможно с небольшим наложением дистального лучелоктевого сустава.
Диафрагмирование и ЦЛ. • Края области диафрагмирова ния должны быть видны со всех четырех сторон. • ЦЛ должен быть направлен на середину снимка, где должна быть располо жена середина запястья.
Параметры экспозиции. • Оптимальная плотность и конт раст снимка, а также отсутствие движения во время экспозиции дают возможность ясно видеть мягкие ткани, такие как жиро вые подушки и четкие края костей запястья, а также их трабе кулярную структуру.
Рис. 4-84. Укладка для передней проекции кисти
Рис. 4-85. Альтернативная |
Рис. 4-86. Рентгенограмма кисти |
|
укладка для задней проекции |
в передней проекции |
|
кисти |
|
|
Головчатая |
Крючковидный |
|
кость |
|
|
отросток |
|
|
|
|
|
|
Крючковид |
|
Кость- |
ной кости |
|
Крючковидная |
|
|
трапеция и |
|
|
кость |
|
|
трапецие |
|
|
Гороховидная |
|
|
видная кость |
|
|
Ладье |
кость |
|
видная |
Трехгранная |
|
кость |
|
|
Перелом |
кость |
|
|
|
|
лучевой |
Полулунная |
Рис. 4-87. |
кости |
кость |
|
Анатомичес
Локтевая |
кая схема |
|
кость |
||
кисти в перед |
||
|
||
|
ней проекции |
Альтернативная задняя проекция: для лучшей демонстра ции суставов запястья и промежутков между костями запястья можно выполнить заднюю проекцию запястья со слегка согну той кистью так, чтобы пястные кости и кости запястья равно мерно прилегали к кассете (рис. 4 -85). Это хорошая проекция,
и, если состояние пациента позволяет ее выполнить, мы реко мендуем ее для диагностики состояния костей запястья.
Книга рекомендована к покупке и прочтению разделом по лучевой диагностике сайта https://meduniver.com/

ПЕРЕДНЯЯ КОСАЯ ПРОЕКЦИЯ С ЛАТЕРАЛЬНОЙ РОТАЦИЕЙ: ЗАПЯСТЬЕ
Выявляемая патология
Демонстрируются переломы дистальных отделов лучевой и локтевой кости или пе реломы их шиловидных отростков, а также переломы костей запястья. Могут быть вы
явлены также такие патологические процессы, как остеопороз и остеоартрит.
Технические условия экспозиции |
24 |
|
• |
Размер кассеты — 18 х 24 см. |
|
• |
Кассета делится при съемке на две части, |
18 |
|
поперек. |
|
•Усиливающий экран высокого разрешения, съемка на деке стола без растра.
•При съемке на цифровой детектор следует использовать свинцовую защиту той части детектора, которая не исполь
зуется.
• |
60 ± 6 кВ. |
cм |
кB |
мAс |
КД |
СД |
Гон. |
|
|
• |
Уставки и доза: |
5 |
64 |
4 |
160 |
140 |
М |
НСЗ |
|
Ж |
<1 |
|
|||||||
мкГр
Радиационная защита
Закройте область гонад пациента рентгенозащитным перед ником.
Укладка пациента
Пациент сидит у края стола, локоть согнут под углом 90°, кисть и запястье лежат на кассете ладонью вниз.
Укладка снимаемой области
•Выровните длинную ось кисти и запястья вдоль длинной оси снимка, кости запястья должны лежать в центре.
•Кисть первоначально расположена пронационно. Из этого положения поверните кисть и запястье латерально на 45°.
•Для стабильности поместите 45° клин под кисть (рис. 4-89) или согните пальцы пациента аркой (рис. 4-88).
Центральный луч
•ЦЛ перпендикулярен кассете и направлен на середину за пястья.
•Минимальное РИП составляет 100 см.
Диафрагмирование. С четырех сторон максимально близко к краям запястья, включая дистальные отделы локтевой и луче вой костей.
Критерии оценки рентгенограммы
Видимые анатомические структуры. • Должны быть видны дистальные отделы локтевой и лучевой кости, кости за пястья и пястные кости. • Кость-трапеция и ладьевидная кость должны быть хорошо видны с небольшим наложением других костей запястья.
Укладка. • Длинная ось кисти должна быть параллельна гра ницам области снимка. • Косая проекция 45° определяется по частичному наложению головки лучевой кости и дистального отдела лучевой кости. • Проксимальные 3-я, 4-я и 5-я пястные кости накладываются друг на друга.
Диафрагмирование и ЦЛ. • Края области диафрагмирова ния должны быть видны со всех четырех сторон. • ЦЛ должен быть направлен на середину снимка, где должна быть располо жена середина запястья Параметры экспозиции. • Оптимальная плотность и конт
раст снимка, а также отсутствие движения во время экспозиции дают возможность ясно видеть кости запястья и их накладыва ющиеся края, границы мягких тканей и ясную, четкую трабеку лярную структуру костей.
Рис. 4-88. Укладка для косой перед |
Рис. 4-89. Укладка для косой |
ней проекции кисти |
передней проекции кисти |
|
с рентгенопрозрачным клином |
Рис. 4-90. Рентгенограмма кисти в передней косой проекции
Кость- |
|
|
трапеция |
Крючковидная |
|
Трапецие |
||
кость |
||
видная |
Трехгранная |
|
кость |
||
Ладьевид |
кость |
|
ная кость |
Полулунная |
|
Головчатая |
||
кость |
||
кость |
Локтевая |
|
Лучевая |
||
кость |
||
кость |
|
Рис. 4-91. Анатомическая схема кисти в передней косой проекции

БОКОВАЯ - ЛАТЕРОМЕДИАЛЬНАЯ ПРОЕКЦИЯ: ЗАПЯСТЬЕ
Выявляемая патология |
Запястъе |
Демонстрируются переломы дистальных |
ОСНОВНЫЕ ПРОЕКЦИИ |
отделов лучевой и локтевой кости, осо |
• Передняя |
• Передняя косая |
|
бенно заднепередние смещения при пере |
• Боковая |
ломах Бартона, Колли или Смита. Может быть выявлен остеоартрит, особенно сочленений кости-трапе ции и первого запястно-пястного сустава.
Технические условия экспозиции |
18 |
|
•Размер кассеты — 18 х 24 см, расположение — продольное.
•Усиливающий экран высокого разрешения, 24 съемка на деке стола без растра.
•При съемке на цифровой детектор следует ис пользовать свинцовую защиту той части детек тора, которая не используется.
•64 ± 6 кВ; увеличение кВ (+4) по сравнению с передней и косой проекциями кисти. Исследуемая кисть и запястье по мещают на кассету в истинную боковую позицию, большой палец вверху.
•Уставки и доза:
Радиационная защита
Закройте область гонад пациента рентгенозащитным передни ком.
Укладка пациента
Пациент сидит у края стола, локоть согнут под углом 90°, обе кисти и предплечья лежат на столе. Плечо, локоть пациента и его запястье должны лежать в одной горизонтальной плоскости.
Укладка снимаемой области
•Выровните длинную ось кисти и запястья вдоль длинной оси кассеты.
•Кисть и рука должны быть приведены в истинно боковую укладку, пальцы согнуты так, как это удобно пациенту. Для того чтобы зафиксировать руку, можно в качестве упора ис пользовать рентгенопрозрачный блок (подушку) или мешок с песком (см. рис. 4-93).
•Для стабильности поместите 45° клин под кисть (рис. 4-89) или частично согните пальцы пациента дугой (рис. 4-88).
Критерии оценки рентгенограммы
Видимые анатомические структуры. • Должны быть видны дистальные отделы локтевой и лучевой кости, кости за пястья и, по крайней мере, пястные кости до их середины.
Укладка. • Длинная ось кисти и предплечья должна быть па раллельна границам области снимка. • Истинно боковая ук ладка определяется по: частичному наложению головки луче вой кости и дистального отдела лучевой кости; проксимальные отделы пястных костей со 2-й по 5-ю выровнены и накладыва ются друг на друга.
Диафрагмирование и ЦЛ. • Края области диафрагмирова ния должны быть видны со всех четырех сторон. • ЦЛ должен быть направлен на середину снимка, где должна быть располо жена середина запястья.
Параметры экспозиции. • Оптимальная плотность и конт раст снимка, а также отсутствие движения во время экспози ции дают возможность видеть ясную и четкую трабекулярную структуру костей, а также такие границы мягких тканей, как жи ровые подушки кисти и границу дистального отдела локтевой кости через наложенное изображение лучевой кости.
Рис. 4-92. Укладка пациента для боковой проекции кисти
Рис. 4-93. Укладка снимаемой области |
Рис. 4-94. Рентгенограмма |
|
для боковой проекции кисти |
кисти в боковой проекции |
|
|
1-я пястная |
|
|
кость |
|
Головчатая |
кость-трапеция |
|
кость |
|
|
Лучевая |
Ладьевидная |
|
кость |
|
|
Локтевая |
кость |
|
Гороховидная |
|
|
кость |
|
|
|
кость |
|
Рис. 4-95. Анатомичес кая схема кисти в боко вой проекции
Центральный луч
•ЦЛ перпендикулярен кассете и направлен на середину запястья.
•Минимальное РИП составляет 100 см.
Диафрагмирование. С четырех сторон максимально близко к краям запястья, включая дистальные отделы локтевой и луче вой костей и область пястных костей.
Книга рекомендована к покупке и прочтению разделом по лучевой диагностике сайта https://meduniver.com/
ПЕРЕДНЯЯ ПРОЕКЦИЯ ЛАДЬЕВИДНОЙ КОСТИ - С ЛОКТЕВЫМ ОТКЛОНЕНИЕМ КИСТИ
И НАКЛОНОМ ЦЛ: ЗАПЯСТЬЕ
Предупреждение: HЕ выполняйте это ис следование при травме запястья до того, как будет выполнена стандартная обзор ная серия снимков запястья и выявлены возможные переломы дистальные отде лов предплечья и костей запястья.
Выявляемая патология Переломы ладьевидной кости.
Запястье
СПЕЦИАЛЬНЫЕ ПРОЕКЦИИ
•Проекции ладьевидной кости: наклон ЦЛ с локтевым отклонением кисти
24
Технические условия экспозиции
•Размер кассеты — 18 х 24 см.
•Кассета делится при съемке на две части, 18 поперек.
•Усиливающий экран высокого разрешения, съемка нa деке стола без растра.
•При съемке на цифровой детектор следует использовать свин
цовую защиту той части детектора, которая не используется.
• |
60 ± 6 кВ. |
см |
кВ мАс КД СД |
Гон. |
||||
• |
Уставки и доза: |
4 |
64 |
4 |
160 |
160 |
М |
НСЗ |
Ж |
<1 |
|||||||
Радиационная защита |
|
|
|
|
мкГр |
|
||
|
|
|
|
|
|
|
||
Закройте область гонад пациента рентгенозащитным передни ком.
Рис. 4 -96. Укладка кисти для передней проекции ладьевидной кости с локтевым отклонением. Угол наклона ЦЛ — 15°
Укладка пациента
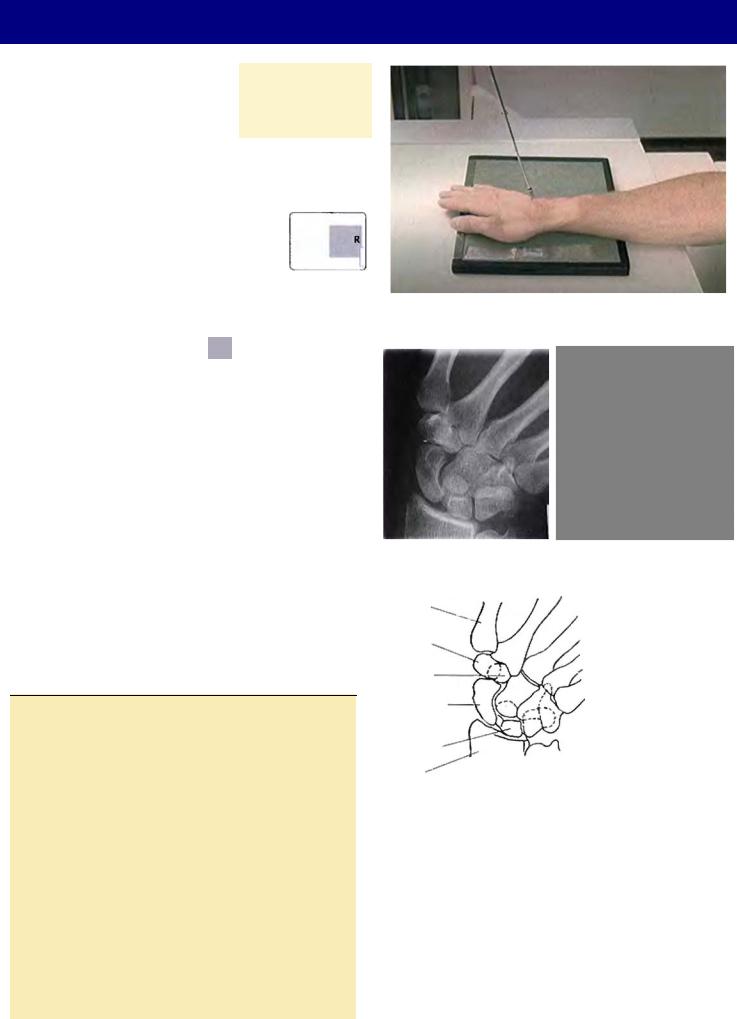
Пациент сидит у края стола, локоть coгнут под углом 90°, кисть и запястье лежат на каcceтe ладонью вниз. Плечо, локоть пациента и его запястье должны лежать в одной горизонтальной плоскости.
Укладка снимаемой области 
•Уложите кисть как для передней проекции — ладонью вниз, длинная ось кисти и запястья выровнена вдоль длинной оси снимка, ладьевидная кость должна лежать в центре.
•Не двигая предплечье, без усилия отведите (сдвиньте в плос кости кассеты) кисть ближе к плечевой кости (в локтевом на правлении) настолько далеко, насколько это возможно.
Центральный луч
• ЦЛ наклонен проксимально на 10-15° вдоль длинной оси предплечья (см. рис. 4-96). ЦЛ должен идти перпендикуляр но длинной оси ладьевидной кости.
Критерии оценки рентгенограммы
Видимые анатомические структуры. • Должны быть видны дистальные отделы локтевой и лучевой кости, кости запястья и проксимальные отделы пястных костей. • Ладьевидная кость должна быть хорошо видна без проекционных искажений, рент геновские суставные щели с соседними костями запястья долж ны выглядеть открытыми (если ЦЛ наклонен правильно).
Укладка. • Длинная ось кисти и предплечья должна быть па раллельна границам области снимка. • Локтевое отклонение кисти выявляется по углу наклона костей запястья к лучевой и локтевой костям. • Отсутствие ротации кисти определяется по внешнему виду дистальных отделов локтевой и лучевой кости, которые на снимке получаются с минимальным наложением в области дистального лучелоктевого сустава. Диафрагмирование и ЦЛ. • Края области диафрагмирова ния должны быть видны со всех четырех сторон. • ЦЛ должен быть направлен на середину снимка, где должен быть располо жен центр ладьевидной кости.
Параметры экспозиции. • Оптимальная плотность и конт раст снимка, а также отсутствие движения во время экспозиции дают возможность ясно видеть четкую трабекулярную структу ру ладьевидной кости и ее границы.
Рис. 4-97. Угол наклона ЦЛ — 15° Рис. 4-98. Угол наклона ЦЛ — 25°
Большой |
|
(первый) |
|
палец |
|
Кость- |
|
трапеция |
|
Трапецие |
|
видная |
|
кость |
|
Ладьевидная |
|
кость - |
|
точка входа |
|
ЦЛ |
|
Полулунная |
Рис. 4-99. Анатомичес |
кость |
|
Лучевая |
кая схема кисти с локте |
кость |
вым отклонением |
• ЦЛ должен быть направлен на середину ладьевидной кости. (Ладьевидная кость находится примерно на 2 см дистальнее
и медиальнее шиловидного отростка лучевой кости.)
•Минимальное РИП составляет 100 см.
Диафрагмирование. С четырех сторон максимально близко к краям запястья.
Примечание: наложение отломков ладьевидной кости может потребовать выполнения нескольких проекций при разных углах наклона ЦЛ, например предлагается выполнении серии снимков с углом наклона ЦЛ - 0°, 10°, 20° и 30° 1.
1 Rafert JA, Long BW: Technique for diagnosis of scaphoid fractures, Radiol Technol 63 (1):16-21, 1991
