
- •1. Визначення патологічної анатомії
- •2. Принципи вивчення патологічної анатомії
- •3. Складові частини дисципліни
- •4. Задачі патологічної анатомії
- •5. Рівні вивчення предмета
- •6. Матеріал (об'єкт) та методи дослідження
- •7. Етапи розвитку патологічної анатомії
- •1. Дистрофія як один із видів пошкодження клітини
- •2. Механізми та класифікація дистрофій
- •3. Паренхіматозні дистрофії: визначення, класифікація, механізми
- •4. Паренхіматозні диспротеїнози
- •5. Паренхіматозні ліпідози: жирова дистрофія серця
- •6. Паренхіматозні ліпідози: жирова дистрофія печінки, нирок
- •7. Паренхіматозні вуглеводні дистрофії
- •1. Визначення стромально-судинних дистрофій
- •2. Мукоїдне набухання. Фібриноїдне набухання. Гіаліноз
- •3. Амілоїдоз: визначення, особливості будови амілоїда
- •4. Класифікація та механізми розвитку окремих форм амілоїдозу
- •III. Клініко-морфологічний принцип.
- •IV. В залежності від розповсюдженості процесу:
- •V. Морфологічний (мікроскопічний) принцип:
- •5. Морфологія окремих форм амілоїдозу
- •6. Стромально-судинні ліпідози
- •7. Стромально-судинні вуглеводні дистрофії
- •1. Змішані дистрофії: визначення, класифікація, характеристика
- •2. Гемосидероз та гемохроматоз
- •3. Порушення обміну жовчних пігментів
- •4. Порушення обміну меланіну
- •5. Порушення обміну ліпопігментів
- •6. Порушення обміну нуклеопротеїдів
- •7. Мінеральні дистрофії: порушення обміну кальція Порушення обміну кальцію.
- •1. Некроз — визначення, морфогенез, класифікація
- •III. Клініко-морфологічні форми некрозу:
- •2. Морфологічні зміни та наслідки некрозу
- •3. Апоптоз - загальна характеристика
- •4. Морфогенез апоптозу
- •5. Основні відмінності апоптозу від некрозу
- •6. Загальна смерть — визначення, класифікація
- •7. Ознаки загальної смерті
- •1. Класифікація порушень кровообігу
- •2. Артеріальне повнокрів'я (гіперемія)
- •3 . Венозне повнокрів'я (гіперемія)
- •4. Венозне повнокрів'я в печінці
- •5. Венозне повнокрів'я в легенях
- •6. Недокрів'я (ішемія)
- •7. Кровотеча (геморагія) та стаз
- •1. Тромбоз — загальна характеристика
- •2. Морфогенез тромба
- •3. Емболія — класифікація та морфологія
- •4. Інфаркт - види та морфологія
- •7. Морфологія та характеристика окремих стадій шоке
- •1. Запалення — загальна характеристика
- •2. Стадії запалення
- •3. Ексудативне запалення. Серозне запалення
- •4. Фібринозне запалення
- •5. Гнійне запалення
- •6. Катаральне запалення
- •7. Геморагічне та гнилісне запалення
- •1. Продуктивне запалення: загальна характеристика
- •2. Інтерстиціальне продуктивне запалення
- •3. Продуктивне запалення з утворенням поліпів та кондилом
- •4. Гранульоматозне продуктивне запалення
- •5. Туберкульозна гранульома (туберкул, горбок)
- •6. Сифілітична гранульома (гума)
- •7. Лепрозна та склеромна гранульома
- •1. Процеси пристосування та компенсації: загальна характеристика
- •3. Регуляція регенераторного процесу
- •4. Класифікація регенерації
- •5. Метаплазія
- •6. Дисплазія, перебудова тканини та організація
- •7. Гіпертрофія та атрофія
- •1. Пухлини: визначення, пато- та морфогенез
- •3. Будова пухлин
- •4. Ріст пухлин
- •5. Атипізм (катаплазія) пухлин
- •6. Метастазування пухлин
- •7.. Класифікація пухлин
- •1. Морфологічна характеристика папілом
- •2. Морфологічна характеристика аденом
- •3. Морфологічна характеристика раків
- •4. Аденома грудної залози
- •5. Рак грудної залози
- •6. Пухлини щитовидної залози
- •7. Пухлини яєчника
- •1. Загальна характеристика мезенхімальних пухлин
- •2. Зрілі мезенхімальні пухлини з фіброзної та жирової тканини
- •3. Зрілі мезенхімальні пухлини з м'язевої тканини та судин
- •4. Зрілі мезенхімальні пухлини з кісткової та хрящової тканини
- •5. Незрілі мезенхімальні пухлини (саркоми) з фіброзної та жирової тканини
- •7. Незрілі мезенхімальні пухлини (саркоми)
- •1. Загальна характеристика пухлин з меланінутворюючої тканини
- •2. Невуси — визначення, класифікація, морфологія
- •3. Меланома - стадії розвитку, класифікація
- •4. Морфологія меланом різного типу
- •5. Морфологія нейроепітеліальних (нейроектодермальних) пухлин
- •6. Морфологія пухлин з оболонок мозку (менінгіома)
- •7. Морфологія пухлин черепних та спинальних нервів (шванома)
3. Емболія — класифікація та морфологія
Емболія — є процес циркуляції в крові різноманітних частинок, які в нормі в ній не зустрічаються і здатні перекривати просвіт судини.
В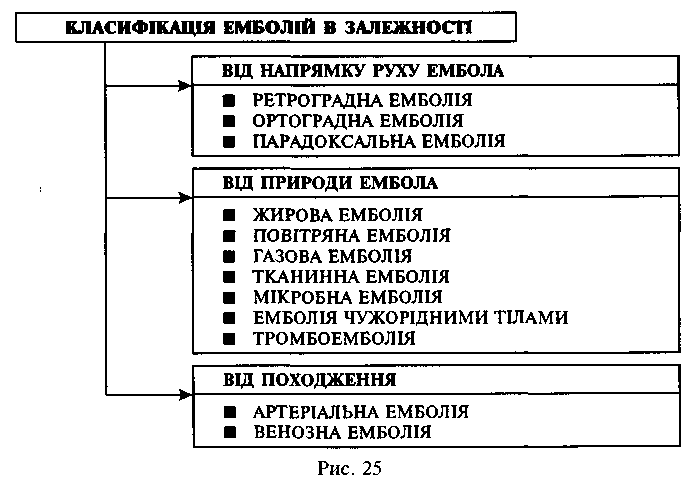 залежності від напрямку руху ембола
розрізняють: ортоградну
емболію —
по току крові, ретроградну
емболію —
проти току крові: спостерігається тільки
в нижній порожнистій вені (v.
cava inferior) та
парадоксальну
емболію —
стосується емболів, які поступають
ізвен великого кола кровообігу, повз
легені, в артерії його. Ця емболія можлива
тільки при наявності шунтів між
передсердями (відкрите овальне вікно)
або між шлуночками серця (природжена
вада серця). При парадоксальній емболії
стає можливим проникнення тромба,
напркилад, з v.
femoralis в
артерії головного мозку, що в інших
випадках ніколи не спостерігається.
[Рис. 25]
залежності від напрямку руху ембола
розрізняють: ортоградну
емболію —
по току крові, ретроградну
емболію —
проти току крові: спостерігається тільки
в нижній порожнистій вені (v.
cava inferior) та
парадоксальну
емболію —
стосується емболів, які поступають
ізвен великого кола кровообігу, повз
легені, в артерії його. Ця емболія можлива
тільки при наявності шунтів між
передсердями (відкрите овальне вікно)
або між шлуночками серця (природжена
вада серця). При парадоксальній емболії
стає можливим проникнення тромба,
напркилад, з v.
femoralis в
артерії головного мозку, що в інших
випадках ніколи не спостерігається.
[Рис. 25]
В залежності від природи ембола розрізняють: жирову емболію, повітряну емболію, газову, тканину, мікробну емболію, а також емболію чужорідними тілами та тромбоемболію. Жирова емболія найчастіше виникає при травмах трубчастих кісток у дорослих, де кістковий мозок заміщується жировою клітковиною.
В легенях жир нагромаджується в просвітах капілярів, де поступово емульгується і розсмоктується ліпофагами. Клінічне цей процес протікає безсимптомно, але при закупорці 2/3 легеневих капілярів виникає гостра легенева недостатність і зупинка серця. Повітряна емболія спостерігається при пологах, абортах, пораненнях вен шиї та інш., коли ембол проникає в мале (легеневі капіляри) або велике коло кровообігу (капіляри головного мозку). Діагноз встановлюється шляхом проколу правого передсердя або шлуночка під водою, якою заповнюють порожнину перикарда. Газова емболія виникає в результаті перенасичення тканин азотом (підвищений атмосферний тиск) в умовах швидкого переходу організму
до нормального атмосферного тиску, тобто при порушеннях режиму декомпресії (кесонна хвороба, розгерметизація скафандрів та ін.). Тканинна емболія спостерігається при метастазуванні злоякісних пухлин, у породіль при проникненні в кров компонентів амніотичної рідини та інш. Бактеріальні емболи спостерігаються при сепсисі, гнійному розплавленні тромбу. Емболія чужорідними тілами спостерігається при появі в крові катетерів, металевих частинок, вапна, кристалів холестерину.
Тромбоемболія є найчастішим видом емболій. Емболами є тромби, що утворюються в венах нижніх кінцівок при тромбофлібітах та малого таза при пологах, оперативних втручаннях на передміхуровій залозі. При закритті просвіту a. pulmonalis виникає раптова смерть в результаті гострої правошлуночкової недостатності або пульмокоронарного рефлексу: спазм бронхіального дерева, гілочок легеневої артерії та вінцевих артерій серця. Закупорка ембо-лом є більш загрозливою, ніж накладання лігатури або тромбоз, при яких не подразнюються судинні рецептори. При тромбоем-болії дрібних гілочок легеневої артерії може виникати геморагічний інфаркт легень.
4. Інфаркт - види та морфологія
Інфаркт це змертвіння частини органу або тканини в результаті порушення (припинення) їх кровопостачання. Тому інфаркт інакше називається судинним, або ішемічним некрозом. В залежності від зовнішнього вигляду розрізняють білий (ішемічний) інфаркт, червоний (геморагічний) інфаркт, змішаний (ішемічний з геморагічним вінчиком). Форма інфаркту може бути клино-(конусо)подіб-ною або неправильною в залежності від особливостей ангіоархі-тектоніки органа.
Ішемічний інфаркт найчастіше зустрічається в головному мозку та селезінці. У головному мозку він має неправильну форму, тому що тип кровопостачання тут розсипний, з достатньо розвиненими колатералями. Інфаркт виникає в результаті тромбозу сонних артерій або артерій головного мозку на фоні недостатності колатералей. Наслідком інфаркту є утворення кісти: детрит розсмоктується клітинами мікроглії, які поступово перетворюються в зернисті кулі. В селезінці ішемічний інфаркт має конусоподібну форму, тому що тип кровопостачання тут магістральний з недостатньо розвиненими колатералями, найчастіше виникає в результаті тромбоемболії.
Геморагічний інфаркт має вигляд ділянки темно-червоного кольору, що пропитана кров'ю. Найчастіше зустрічається в легенях, рідко — в кишечнику, нирках. В легенях існує магістральний тип кровопостачання, колатералі між гілочками легеневої та брон-хіальної артерій з недостатньо розвинені. При обтурації розгалужень легеневої артерії (тромб, ембол) кров поступає в зону змертвіння з системи бронхіальної артерії в результаті розриву гемока-пілярів та появи еритроцитів в просвітах альвеол і на фоні хронічної венозної гіперемії формується геморагічний інфаркт.
Змішаний інфаркт виникає тоді, коли на фоні спазму колатера-лей виникає їх парез, підвищується проникність мікросудин і по периферії змертвілої ділянки з'являються haemorrhagia per diapedesis. В міокарді інфаркт має неправильну форму (розсипний тип кровопостачання з добре розвиненими колатералями), в нирках — найчастіше конусоподібну (трикутну) форму (переважно магістральний тип кровопостачання з недостатньо розвиненими колатералями).
Наслідками інфаркту є аутоліз з подальшим відновленням пошкодженої структури, організація з утворенням рубця, петрифікація, гемосидероз (при геморагічному Інфаркті), гнійнерозплавлення.
5. ДВЗ-синдром: визначення, стадії, морфологія
ДВЗ-синдром (синдром дисемінованого внутрішньосудинного згортання крові, коагулопатія споживанна, дефібринація, тромбо-геморагічний синдром) — є синдром, що характеризується гіпе-рактивацією системи згортання крові з утворенням тромбів у мікро-циркуляторному руслі; поступово виникає «виснаження» системи згортання крові, активується система фібринолізу, що супроводжується значною кровотечею (крововиливами). Він виникає при шоку, переливанні іногрупної крові, злоякісних новоутвореннях, акушерській патології, ішемічній хворобі серця, інфекціях та ін.
В розвитку ДВЗ-синдрому розрізняють декілька стадій: [Рис. 26]
І стадія — гіперкоагуляція та внутрішньосудинна агрегація клітин; в системі мікросудин з'являються мікротромби, клінічне характеризується розвитком шоку.
П стадія — коагулопатія споживання, характерним є прогресування процесу гіпокоагуляції з розвитком кровотеч, з просвітів судин зникають тромби або їх складові частини (фібрин).
Ш стадія — активація фібринолізу, характерним є лізис мікро-тромбів з повним відновленням кровотоку на рівні мікроциркуля-торного русла.
IV стадія — є стадією відновлення, характерні дистрофічні та некротичні зміни в органах (кортикальний некроз нирок, вогнищевий панкреонекроз, геморрагічний некроз наднирників).
О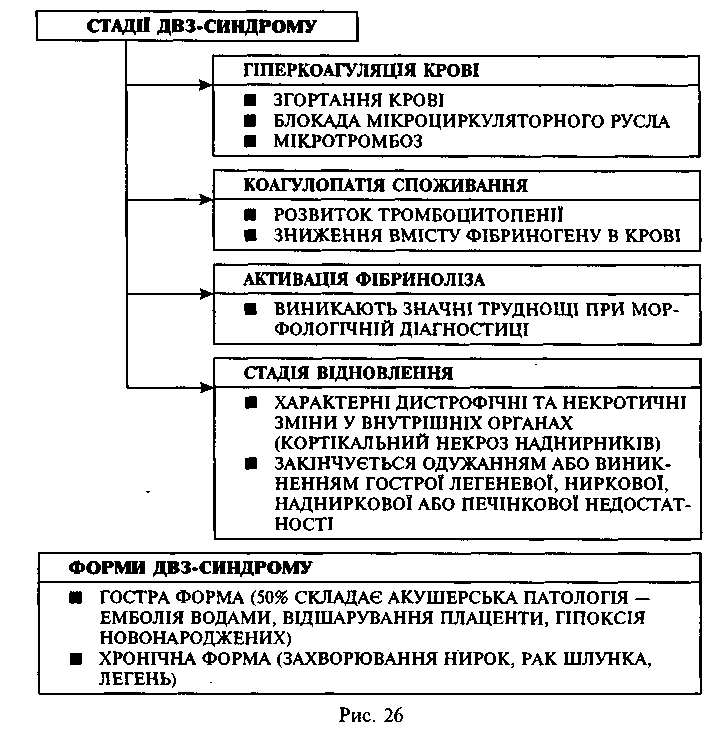 сновними
морфологічними ознаками ДВЗ-синдрому
є мікро-тромбоз (фібринозні, гіалінові,
глобулярні, тромбоцитарні, лейкоцитарні
та еритроцитарні тромби); некрози у
внутрішніх органах (нирки, легені,
наднирники, печінка); крововиливи. При
гострих формах ДВЗ-синдрому летальність
залишається високою (50 %), при підгострих
і хронічних формах звертають на себе
увагу поступово прогресуюча функціональна
недостатність внутрішніх органів.
сновними
морфологічними ознаками ДВЗ-синдрому
є мікро-тромбоз (фібринозні, гіалінові,
глобулярні, тромбоцитарні, лейкоцитарні
та еритроцитарні тромби); некрози у
внутрішніх органах (нирки, легені,
наднирники, печінка); крововиливи. При
гострих формах ДВЗ-синдрому летальність
залишається високою (50 %), при підгострих
і хронічних формах звертають на себе
увагу поступово прогресуюча функціональна
недостатність внутрішніх органів.
6. Шок — причини та класифікація
Шок — це патологічний процес, який характеризується гіпо-перфузією тканин та зниженням їх оксигенації. В етіології шоку має значення зниження серцевого викиду (значна кровотеча, серцева недостатність), а також розповсюджена периферійна вазоди-латація (травма, сепсис). [Рис. 27] При гіповолемічному шоку спостерігається різке зменшення об'єму циркулюючої крові (кровоте-ча, опікова хвороба, діарея та інш.) При кардіогенному шоку різко зменшується серцевий викид (інфаркт міокарда). Септичний (ток-сико-інфекційний) шок виникає при дії грамнегативних мікробів, що виділяють ендотоксин (ендотоксичний шок), виникає периферійна вазодилатація, гіповолемія, зменшення перфузії, виникнення ДВЗ-синдрому (при пошкодженні ендотоксином ендотелія мікросудин). Судинний шок буває анафілактичним та нейрогенним, який найчастіше зустрічається при важких травмах (травматичний шок) і характеризується розвитком периферійної вазоділатації.
