
- •ГЛАВА 1
- •ГЛАВА 2
- •МОРФОЛОГИЯ РАНЕВОГО ПРОЦЕССА
- •2.2.1 МОРФОЛОГИЯ ОГНЕСТРЕЛЬНОЙ РАНЫ
- •2.2.2. МОРФОЛОГИЯ ГНОЙНОЙ РАНЫ, ЗАКРЫТОЙ ШВАМИ
- •ГЛАВА 3
- •3. 1. МИКРОЦИРКУЛЯЦИЯ ПРИ РАНЕВОМ ПРОЦЕССЕ
- •3.2.1 КАЛЛИКРЕИН-КИНИНОВАЯ СИСТЕМА
- •3.2.2. БИОГЕННЫЕ АМИНЫ
- •3.2.3 СИСТЕМА КОМПЛЕМЕНТА
- •3.3. ОБМЕН ВЕЩЕСТВ И ЭНЕРГИИ В РАНЕ
- •3.3.2. ГЛИКОЗАМИНОГЛИКАНЫ (МУКОПОЛИСАХАРИДЫ)
- •ГЛАВА 4
- •СИСТЕМА ГЕМОСТАЗА ПРИ РАНЕВОЙ ИНФЕКЦИИ
- •4.1. РОЛЬ ОБЩИХ И МЕСТНЫХ ФАКТОРОВ ГЕМОСТАЗА ПРИ РАНЕВОМ ПРОЦЕССЕ
- •4.2. ЛОКАЛЬНАЯ ГНОЙНАЯ ИНФЕКЦИЯ И СИСТЕМА ГЕМОКОАГУЛЯЦИИ
- •4.3. ХИРУРГИЧЕСКИЙ СЕПСИС И СИСТЕМА ГЕМОКОАГУЛЯЦИИ
- •ГЛАВА 5
- •5.1. МИКРОБИОЛОГИЧЕСКИЕ АСПЕКТЫ РАНЕВОЙ ИНФЕКЦИИ
- •5.2.3. СЛУЧАЙНЫЕ РАНЫ
- •5.3. ХАРАКТЕРИСТИКА ОСНОВНЫХ ВОЗБУДИТЕЛЕЙ РАНЕВОЙ ИНФЕКЦИИ
- •5.4. КОМПЛЕКСНОЕ БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ БИОПТАТОВ ГНОЙНЫХ РАН
- •5.4.1. БАКТЕРИОЛОГИЧЕСКИЙ КОНТРОЛЬ МИКРОФЛОРЫ ПРИ ХИРУРГИЧЕСКОЙ ОБРАБОТКЕ ГНОЙНЫХ РАН
- •ГЛАВА 6
- •6.2.2. ОПСОНИЗАЦИЯ
- •6.2.3. ФАГОЦИТОЗ
- •6.2.4. ФУНКЦИЯ ЛИМФОЦИТОВ
- •6.2.5. СЫВОРОТОЧНЫЕ ФАКТОРЫ
- •ГЛАВА 7
- •КЛИНИКА РАНЕВОГО ПРОЦЕССА
- •7.1. КЛАССИФИКАЦИЯ РАН
- •7.2. КЛАССИФИКАЦИЯ РАНЕВОГО ПРОЦЕССА
- •7.4. ОБЪЕКТИВНЫЕ КРИТЕРИИ ОЦЕНКИ ТЕЧЕНИЯ РАНЕВОГО ПРОЦЕССА
- •7.4.1. КЛИНИЧЕСКАЯ КАРТИНА
- •7.4.2. СКОРОСТЬ ЗАЖИВЛЕНИЯ РАНЫ
- •7.4.3. БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
- •7.4.5. МЕСТНАЯ ГЕМОСТАТИЧЕСКАЯ РЕАКЦИЯ
- •7.4.6. БИОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ РАНЕВОГО ЭКССУДАТА
- •7.4.7. ИССЛЕДОВАНИЕ ЭЛЕКТРОПОТЕНЦИАЛОВ ОБЛАСТИ РАНЫ
- •7.4.8. ИНФРАКРАСНАЯ ТЕРМОГРАФИЯ РАНЫ
- •7.4.9. СОСТОЯНИЕ МИКРОЦИРКУЛЯЦИИ
- •7.4.10. КРИТЕРИИ ЖИЗНЕСПОСОБНОСТИ ТКАНЕЙ РАНЫ
- •7.4.11. СИЛА НАТЯЖЕНИЯ РАНЫ
- •7.4.12. НАПРЯЖЕНИЕ РЕСПИРАТОРНЫХ ГАЗОВ В ОБЛАСТИ РАНЫ
- •7.4.14. ФЕРМЕНТАТИВНЫЕ ИЗМЕНЕНИЯ
- •7.5. ЗАЖИВЛЕНИЕ РАНЫ ПЕРВИЧНЫМ НАТЯЖЕНИЕМ
- •7.5.1. КЛИНИЧЕСКАЯ КАРТИНА
- •7.6. ЗАЖИВЛЕНИЕ ГНОЙНОЙ РАНЫ, ЗАКРЫТОЙ ШВАМИ
- •7.6.1. КЛИНИЧЕСКАЯ КАРТИНА
- •7.6.2. ОБЪЕКТИВНЫЕ КРИТЕРИИ ОЦЕНКИ ТЕЧЕНИЯ РАНЕВОГО ПРОЦЕССА
- •7.7 ЗАЖИВЛЕНИЕ РАНЫ ВТОРИЧНЫМ НАТЯЖЕНИЕМ
- •7.7.1. КЛИНИЧЕСКАЯ КАРТИНА
- •7.7.2. ОБЪЕКТИВНЫЕ КРИТЕРИИ ОЦЕНКИ ТЕЧЕНИЯ РАНЕВОГО ПРОЦЕССА
- •ГЛАВА 8
- •МЕСТНОЕ ЛЕЧЕНИЕ ГНОЙНЫХ РАН
- •8.1. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
- •8.1.1. ХИРУРГИЧЕСКАЯ ОБРАБОТКА ГНОЙНОЙ РАНЫ
- •8.1.1.1. Терминология и основные понятия
- •8.1.1.3. Предоперационная подготовка и обезболивание
- •8.1.1.4. Техника хирургической обработки гнойного очага
- •8.1.2.3. Обработка гнойной раны лучами лазера
- •8.1.2.4. Обработка гнойной раны ультразвуком
- •8.1.4. ЗАКРЫТИЕ ГНОЙНОЙ РАНЫ
- •8.1.4.1. Наложение швов на гнойную рану
- •8.1.4.2. Кожная пластика гнойной раны
- •8.2. МЕСТНАЯ ЛЕКАРСТВЕННАЯ ТЕРАПИЯ
- •8.2.1. ПРЕПАРАТЫ ДЛЯ ЛЕЧЕНИЯ ГНОЙНОЙ РАНЫ В I ФАЗЕ РАНЕВОГО ПРОЦЕССА
- •8.2.1.1. Антимикробные препараты
- •8.2.1.2. Некролитические препараты
- •8.2.2. ПРЕПАРАТЫ ДЛЯ ЛЕЧЕНИЯ ГНОЙНОЙ РАНЫ ВО II ФАЗЕ РАНЕВОГО ПРОЦЕССА
- •ОБЩЕЕ ЛЕЧЕНИЕ РАНЕВОЙ ИНФЕКЦИИ
- •9.1 ХИМИОТЕРАПИЯ РАНЕВОЙ ИНФЕКЦИИ
- •9.1.2. ВЫБОР АНТИБИОТИКА
- •9.1.3. КРИТЕРИИ ОЦЕНКИ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ
- •9.1.4. ОСЛОЖНЕНИЯ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ
- •9.2. ИММУНОТЕРАПИЯ РАНЕВОЙ ИНФЕКЦИИ
- •9.2.1. ОБЩИЕ ПРИНЦИПЫ ИММУНОТЕРАПИИ ГНОЙНОЙ ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ
- •9.2.3. ИММУНОКОРРЕКЦИЯ КЛЕТОЧНЫМИ ПРЕПАРАТАМИ КРОВИ
- •9.2.4. АКТИВНАЯ ИММУНИЗАЦИЯ
- •9.2.5. ИММУНОМОДУЛЯЦИЯ
- •9.3.2. ПРИМЕНЕНИЕ ИНГИБИТОРОВ ПРОТЕАЗ
- •9.3.4. ПРИМЕНЕНИЕ ГЕМОСТАТИЧЕСКИХ ПРЕПАРАТОВ
- •10.1. ИСТОРИЯ ВОПРОСА
- •10.2. МЕТОДИКА ЛЕЧЕНИЯ
- •10.4. ЛЕЧЕНИЕ РАН РАЗЛИЧНОЙ ЭТИОЛОГИИ
- •10.4.1. ОБШИРНЫЕ ГНОЙНЫЕ РАНЫ
- •10.4.2. ЛОКАЛЬНЫЕ ОЖОГИ
- •10.4.7. РОЖИСТОЕ ВОСПАЛЕНИЕ
- •10.5. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
- •ГЛАВА 11
- •ОСОБЫЕ ВИДЫ РАНЕВОЙ ИНФЕКЦИИ
- •11.1. КЛОСТРИДИАЛЬНАЯ РАНЕВАЯ ИНФЕКЦИЯ
- •11.2. АНАЭРОБНАЯ НЕКЛОСТРИДИАЛЬНАЯ ИНФЕКЦИЯ
- •11.4. СТОЛБНЯК
- •11.5. РОЖА
- •11.6. АКТИНОМИКОЗ
- •11.7. СИБИРСКАЯ ЯЗВА
- •11.8. ДИФТЕРИЯ РАН
- •11.9. СИФИЛИС РАН
- •11.10. ТУБЕРКУЛЕЗ РАН
- •ГЛАВА 12
- •12.2.1. ВОЗБУДИТЕЛИ
- •12.3. МОРФОЛОГИЯ
- •12.5. ОСЛОЖНЕНИЯ СЕПСИСА
- •12.6. ЛЕЧЕНИЕ
- •12.6.1. АКТИВНОЕ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ГНОЙНЫХ ОЧАГОВ
- •12.7. ИНТЕНСИВНАЯ ТЕРАПИЯ БОЛЬНЫХ С ТЯЖЕЛОЙ ГНОЙНОЙ ИНФЕКЦИЕЙ
- •12.7.1. ОБЩИЕ ПРИНЦИПЫ
- •12.7.2. ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА И ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
- •12.7.3.3. Детоксикация при тяжелой гнойной инфекции
- •12.7.3.5. Коррекция нарушений системы гемокоагуляции
- •12.7.3.6. Коррекция функций жизненно важных органов
- •12.7.5. ЛЕТАЛЬНОСТЬ ПРИ СЕПСИСЕ
- •ГЛАВА 13
- •ИЗМЕНЕНИЯ НЕРВНОЙ СИСТЕМЫ ПРИ ТЯЖЕЛОЙ РАНЕВОЙ ИНФЕКЦИИ
- •14.1. ОСОБЕННОСТИ ТЕЧЕНИЯ ГНОЙНОЙ ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ
- •14.2. НАРУШЕНИЯ ОБМЕНА
- •14.3. АКТИВНОЕ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
- •14.4. КОМПЛЕКСНАЯ ТЕРАПИЯ
- •ГЛАВА 15
- •ОБЩИЕ ПРИНЦИПЫ АКТИВНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГНОЙНЫХ РАН И ГНОЙНЫХ ХИРУРГИЧЕСКИХ ЗАБОЛЕВАНИЙ
известными способами — паром, сухим горячим воздухом, растворами химических веществ, газами.
В отделении устанавливают строжайший режим, исключающий возможность контакта больного и средств, связанных с его обслуживанием, с другими больными.
11.2. АНАЭРОБНАЯ НЕКЛОСТРИДИАЛЬНАЯ ИНФЕКЦИЯ
Под термином «анаэробная инфекция» обычно подразумеваются острые заболевания с участием спорообразующих микробов рода Clostridium, возбудителей газовой гангрены, столбняка и ботулизма.
Однако удельный вес этих микроорганизмов невелик и составляет около 5% среди патогенных анаэробов [Столбовой А. В., Кочеровец В. И., 1981; Blettery В. и др., 1979]. Помимо спорообразующих облигатных анаэробных бактерий, имеется большая группа анаэробных бактерий, которые не образуют спор (неспорообразующие или неклостридиальные). Обычно это представители нормальной аутофлоры человека, обитающие в полости рта, кишечнике, на коже. Об их участии в развитии раневой инфекции известно давно [Veillon A., 1893; Меlaney F., 1924], но лишь в последние годы в связи с развитием и усовершенствованием методов бактериологической диагностики появилась возможность более точного выделения и идентификации микроорганизмов, вызывающих развитие анаэробной неклостридиальной инфекции.
Неклостридиальные анаэробы игра-
ют важную роль в развитии |
острой |
и хронической инфекции |
[Коле- |
сов А. П. и др., 1984; Богомолова Н. С. и др., 1982; Мельникова В. М. и др., 1982; Finegold S., 1977, 1980; LortatJacob A. et al., 1981; Packared R., 1982; Nadjafi S. et al., 1983]. Установлено, что частота выделения анаэробов при острых гнойных заболеваниях колеблется от 40 до 95% в зависимости от характера и локализации
патологического процесса [Hoff-- mann К., Gierhake F., 1969; Finegold S., 1980].
При неклостридиальной инфекции наиболее часто встречаются следующие анаэробные микробы: грамотрицательные палочки рода Bacteroides и Fusobacterium, грамположительные кокки рода Peptococcus и Peptostreptococcus, грамположительные неспорообразующие палочки. Их детальная бактериологическая характеристика представлена в главе 5.
Клиника и диагностика. Инфекции, вызванные клостридиями и неспорообразующими анаэробами, существенно отличаются по клиническому течению, что имеет большое значение в дифференциальной диагностике и выборе лечебной тактики. Большинство хирургов недостаточно информировано о частоте возникновения анаэробной неклостридиальной инфекции, методах ее диагностики, особенностях клинического течения и способах лечения.
В отделении ран и раневой инфекции Института хирургии им. А. В. Вишневского АМН СССР находились на лечении 153 больных, у которых на основании клинической картины предполагалась анаэробная неклостридиальная инфекция мягких тканей (табл. 11.3).
Опыт диагностики и лечения острой хирургической инфекции мягких тканей с участием неспорообразующих анаэробов показывает, что она имеет характерную клиническую картину, позволяющую в большинстве случаев до бактериологическо-
Таблица 11.3
Распределение больных с неклостридиальной инфекцией мягких тканей по характеру заболевания и площади поражения
|
Диагноз |
Число |
Площадь |
по- |
|
больных |
ражения, |
см2 |
|
|
|
|||
Посттравматические |
21 |
320—2500 |
||
гнойные раны |
|
|
|
|
Острые |
гнойные хирур- |
99 |
120—1500 |
|
гические |
заболевания |
|
|
|
мягких тканей |
|
|
|
|
Нагноение послеопера- |
33 |
150—900 |
||
ционных ран |
|
|
|
|

РАНЫ И РАНЕВАЯ ИНФЕКЦИЯ
а
б в
Рис. 11.2. Неклостридиальная анаэробная флегмона передней брюшной стенки у больного Ч.
а — внешний вид раныпри снятии швов; б — радикальное иссечение всех пораженных тканей; в — закрытие раны.
го исследования предположить нали- |
пространяться по подкожной жировой |
|||||||||||||
чие анаэробной |
неклостридиальной |
клетчатке и фасции далеко за пределы |
||||||||||||
инфекции. |
|
|
|
|
раны. Подкожная |
жировая |
клетчатка |
|||||||
Клинически |
неклостридиальная |
ин- |
при этом имеет очаги расплавления, |
|||||||||||
фекция мягких тканей обычно выра- |
характерный серый или серо-грязный |
|||||||||||||
жается |
в виде |
флегмоны, |
тяжесть |
цвет, пропитана серозно-гнойной буро- |
||||||||||
и течение которой в значительной |
ватого цвета жидкостью часто с рез- |
|||||||||||||
степени зависят от объема поражен- |
ким |
неприятным |
запахом, |
свободно |
||||||||||
ных тканей. Инфекция может лока- |
стекающей в рану. |
|
|
|
|
|||||||||
лизоваться преимущественно в под- |
Наличие |
плотной |
инфильтрации |
|||||||||||
кожной |
жировой |
клетчатке, |
фасции, |
(отек) |
подкожной |
жировой |
клетчатки |
|||||||
мышцах |
или |
поражать одновременно |
и участков потемнения или некроза |
|||||||||||
эти анатомические образования. |
|
кожи (тромбоз мелких сосудов) не- |
||||||||||||
При поражении подкожной жиро- |
редко свидетельствует о переходе про- |
|||||||||||||
вой клетчатки кожа над этой зоной |
цесса на фасцию. Присутствие в ране |
|||||||||||||
обычно |
мало |
изменена: отмечаются |
расплавленных и серо-грязных участ- |
|||||||||||
лишь ее плотный отек и гиперемия |
ков некротизированной фасции, буро- |
|||||||||||||
без четкой отграниченности процес- |
ватого |
экссудата |
|
позволяет считать |
||||||||||
са, но с выраженной тенденцией к |
диагноз |
неклостридиальной |
инфекции |
|||||||||||
распространению. |
Сравнительно |
не- |
несомненным. Необходимо |
подчерк- |
||||||||||
большие изменения кожи, как прави- |
нуть, что ее течение может ослож- |
|||||||||||||
ло, не отражают истинный объем по- |
ниться |
тромбофлебитом |
поверхност- |
|||||||||||
ражения подлежащих тканей. Патоло- |
ных |
и |
глубоких |
вен |
[Lortat-Jacob A. |
|||||||||
гический процесс при этом может рас- |
et al., 1982; |
Gall |
G. et al., |
1979]. |
||||||||||
Возможно также сочетанное пора- |
При процессе, ограниченном только |
|||||||||||||||||||||||
жение |
фасций, |
подкожной жировой |
областью раны, общие признаки за- |
|||||||||||||||||||||
клетчатки и мышц. При этом воспа- |
болевания |
обычно |
мало |
|
выражены, |
|||||||||||||||||||
лительный процесс по межфасциаль- |
оно протекает как бы исподволь. От- |
|||||||||||||||||||||||
ным пространствам может распро- |
мечаются |
общая |
слабость, |
иногда |
||||||||||||||||||||
страняться на значительное расстоя- |
боли в зоне раны, субфебрилитет. |
|||||||||||||||||||||||
ние за пределы раны, поэтому во |
Однако во многих случаях анаэроб- |
|||||||||||||||||||||||
время операции необходимо проводить |
ная неклостридиальная инфекция про- |
|||||||||||||||||||||||
широкую |
ревизию |
|
для |
|
выявления |
текает остро и довольно быстро рас- |
||||||||||||||||||
всех пораженных тканей. Поражен- |
пространяется |
из |
первичного |
очага |
||||||||||||||||||||
ные мышцы имеют тусклый, вареный |
поражения далеко |
за |
пределы |
раны. |
||||||||||||||||||||
вид, пропитаны серозно-геморрагиче- |
В этом случае всегда наблюдаются |
|||||||||||||||||||||||
ским экссудатом. При поражении фас- |
явления |
выраженной |
интоксикации, |
|||||||||||||||||||||
ций в процесс вовлекаются лишь по- |
что требует интенсивной терапии и |
|||||||||||||||||||||||
верхностные слои мышц, а при пора- |
срочного оперативного вмешательства. |
|||||||||||||||||||||||
жении мышц — вся их толща или вся |
В |
качестве иллюстрации основных |
||||||||||||||||||||||
группа мышц. При вовлечении в про- |
форм |
проявления |
неклостридиальной |
|||||||||||||||||||||
цесс мышц внешний вид раны обыч- |
инфекции приводим наблюдение. |
|
||||||||||||||||||||||
но не |
соответствует |
глубине |
и |
рас- |
Больной |
Ч., |
24 |
лет, |
оперирован 24.09.83 г. |
|||||||||||||||
пространенности |
поражения. В связи |
|||||||||||||||||||||||
по |
поводу |
флегмонозного |
аппендицита. |
На |
||||||||||||||||||||
с этим необходима срочная биопсия |
3-й сутки после операции отмечено просачи- |
|||||||||||||||||||||||
из краев и дна раны. |
|
|
|
|
|
вание между швами раны серозной, а затем |
||||||||||||||||||
Клинически данная форма |
некло- |
серозно-гнойной |
жидкости |
с |
пропитыванием |
|||||||||||||||||||
подкожной жировой клетчатки. На 5-е сутки |
||||||||||||||||||||||||
стридиальной |
инфекции |
существенно |
||||||||||||||||||||||
выявлены гиперемия, плотный отек кожи и |
||||||||||||||||||||||||
отличается от клостридиального мионе- |
подкожной клетчатки проксимально до подре- |
|||||||||||||||||||||||
кроза, |
когда |
заболевание |
протекает |
берья |
и |
дистально |
на |
верхнюю |
треть право- |
|||||||||||||||
с острым |
началом, |
выраженной |
ток- |
го |
бедра |
без четкой отграниченности |
процес- |
|||||||||||||||||
са (рис. 11.2, а). Диагноз: обширная анаэроб- |
||||||||||||||||||||||||
семией, наличием газа в тканях, боля- |
||||||||||||||||||||||||
ная |
неклостридиальная |
флегмона |
передней |
|||||||||||||||||||||
ми в пораженной зоне. Мышцы при |
брюшной стенки и верхней трети |
правого |
||||||||||||||||||||||
этом |
набухшие, |
тусклой |
окраски, |
бедра. |
Переведен |
в Институт |
|
хирургии |
им. |
|||||||||||||||
распадающиеся |
при |
контакте |
с |
ин- |
А. В. Вишневского. |
|
|
|
|
|
|
|
||||||||||||
29.11.83 г. во время операции выявлены |
||||||||||||||||||||||||
струментом, |
обескровленные, |
иногда |
||||||||||||||||||||||
выраженное |
поражение |
подкожной клетчатки |
||||||||||||||||||||||
пропитаны |
скудным |
коричневатым |
и фасций в области произведенной ранее ла- |
|||||||||||||||||||||
экссудатом. |
|
|
|
|
|
|
|
|
паротомии, участки некроза мышц. Произве- |
|||||||||||||||
При |
сочетанном |
вовлечении в |
про- |
дены радикальная |
хирургическая |
обработка с |
||||||||||||||||||
удалением всех |
пораженных |
тканей, |
обработ- |
|||||||||||||||||||||
цесс мышц и фасций в ране во время |
||||||||||||||||||||||||
ка |
раневой |
поверхности пульсирующей |
стру- |
|||||||||||||||||||||
хирургической обработки видны тем- |
ей |
0,5% |
раствора |
диоксидина |
и |
вакуумирова- |
||||||||||||||||||
но-грязные |
фасции |
с |
множеством |
ние (см. главу 8). Размеры раны 30X15X18 см |
||||||||||||||||||||
перфораций, |
через |
которые |
выделя- |
(рис. |
11.2,6). При |
бактериологическом иссле- |
||||||||||||||||||
довании отмечен рост грамотрицательных не- |
||||||||||||||||||||||||
ется буроватый серозный или сероз- |
||||||||||||||||||||||||
спорообразующих анаэробов |
Bacteroides fragilis |
|||||||||||||||||||||||
но-геморрагический экссудат с резким |
в ассоциации с аэробной микрофлорой. В по- |
|||||||||||||||||||||||
неприятным запахом. Подкожная жи- |
слеоперационном периоде ведение раны под |
|||||||||||||||||||||||
ровая |
клетчатка |
страдает |
мало; |
из- |
мазевыми |
повязками с |
левосином, внутривен- |
|||||||||||||||||
ное |
введение флагила |
(метронидазол) |
в |
дозе |
||||||||||||||||||||
менениям подвергаются лишь ее уча- |
||||||||||||||||||||||||
300 |
мг |
в |
сутки, |
карбенициллина — 8 |
г в |
сут- |
||||||||||||||||||
стки, |
прилежащие |
к фасции. Некро- |
ки. На 11-е сутки произведено наложение ран- |
|||||||||||||||||||||
за кожи |
при указанном |
поражении, |
них |
вторичных |
швов с |
проточным дренирова- |
||||||||||||||||||
нием (рис. |
11.2, в). Заживление |
|
раны |
по |
типу |
|||||||||||||||||||
как правило, не наблюдается. |
|
|
|
|||||||||||||||||||||
|
|
первичного натяжения. |
|
|
|
|
|
|
||||||||||||||||
Следует еще раз подчеркнуть, что |
При морфологическом исследовании |
|||||||||||||||||||||||
при раневой |
инфекции, протекающей |
|||||||||||||||||||||||
с участием неклостридиальных ана- |
изменения кожи при анаэробной не- |
|||||||||||||||||||||||
эробов, почти всегда имеет место вы- |
клостридиальной инфекции достаточ- |
|||||||||||||||||||||||
раженное сочетанное поражение кожи |
но характерны, хотя выражены не- |
|||||||||||||||||||||||
и подкожной жировой клетчатки, фас- |
значительно. В зоне флегмоны опре- |
|||||||||||||||||||||||
ций и мышц. |
|
|
|
|
|
|
|
|
деляются |
выраженный |
очаговый |
отек |
||||||||||||
кожи и деструкция соединительно- |
ют поверхностную фасцию и рыхлые |
||||||||||||||||||
тканной стромы дермы, особенно ее |
соединительнотканные |
|
прослойки, |
||||||||||||||||
сосочкового слоя, нередко с очаговы- |
идущие |
через |
толщу |
жировой |
ткани |
||||||||||||||
ми кровоизлияниями. Кроме того, вы- |
к фасциям |
мышц (рис. 11.3, г). При |
|||||||||||||||||
являются очаговые изменения эпидер- |
этом |
|
быстро |
|
распространяющийся |
||||||||||||||
миса: отек базального слоя эпидер- |
воспалительный |
процесс приводит к |
|||||||||||||||||
миса, очаговый его некроз и гомоге- |
некрозу фасций и соединительноткан- |
||||||||||||||||||
низация. Иногда развивается мульти- |
ных |
прослоек |
в |
жировой |
клетчатке |
||||||||||||||
фокальный |
интраэпидермальный |
не- |
в сочетании с указанными выше из- |
||||||||||||||||
кроз с образованием полостей, запол- |
менениями подкожной жировой клет- |
||||||||||||||||||
ненных серозной жидкостью, с от- |
чатки, |
свойственными |
их поражению |
||||||||||||||||
слойкой эпидермиса (рис. 11.3, а). |
|
при |
неклостридиальной |
инфекции. |
|||||||||||||||
Для поражения подкожной жировой |
В поздние сроки (2—3-я неделя) об- |
||||||||||||||||||
клетчатки |
при |
неклостридиальной |
разуется воспалительный инфильтрат |
||||||||||||||||
инфекции |
характерен |
выраженный |
со значительной примесью лейкоци- |
||||||||||||||||
ее отек с неравномерной инфильтра- |
тарных |
и |
плазматических |
клеток. |
|||||||||||||||
цией полиморфно-ядерными лейкоци- |
Поражение мышц при неклостриди- |
||||||||||||||||||
тами и некрозом (рис. 11.3,6). Лей- |
альной |
инфекции |
|
морфологически |
|||||||||||||||
коцитарная |
инфильтрация |
выражена |
может проявляться в двух формах. |
||||||||||||||||
незначительно, причем многие поли- |
Часто встречается |
интерстициальный |
|||||||||||||||||
нуклеары находятся в состоянии де- |
миозит, |
характеризующийся |
отеком |
||||||||||||||||
струкции. Помимо этого, определя- |
мышечной |
|
ткани |
и |
межмышечных |
||||||||||||||
ются выраженные нарушения крово- |
соединительнотканных |
прослоек, вы- |
|||||||||||||||||
обращения в жировой ткани и дерме |
раженными |
нарушениями |
кровооб- |
||||||||||||||||
(паралитическая дилатация вен и ка- |
ращения в сосудах и капиллярах |
||||||||||||||||||
пилляров, |
капилляростазы, |
перика- |
мышц, |
лейкоцитарной инфильтраци- |
|||||||||||||||
пиллярные и периваскулярные кро- |
ей |
межмышечных |
прослоек |
(рис. |
|||||||||||||||
воизлияния). Несмотря на подавление |
11.3,д). Другая форма носит характер |
||||||||||||||||||
в ранние сроки лейкоцитарной реак- |
смешанного миозита: к указанным из- |
||||||||||||||||||
ции, в толще жировой ткани места- |
менениям |
присоединяются |
миолиз и |
||||||||||||||||
ми |
встречаются |
участки |
обильной |
деструкция мышечных волокон, про- |
|||||||||||||||
лейкоцитарной |
инфильтрации, |
а |
в |
питывание их кровью. На 2—3-й не- |
|||||||||||||||
дальнейшем в результате присоедине- |
деле заболевания наряду с процесса- |
||||||||||||||||||
ния аэробной микрофлоры формиру- |
ми деструкции наблюдается разраста- |
||||||||||||||||||
ются микроабсцессы. В более поздние |
ние грануляционной ткани. |
|
|
||||||||||||||||
сроки (2—3-я неделя) в очагах некро- |
Морфологическая |
дифференциаль- |
|||||||||||||||||
за и зонах отека и лейкоцитарной |
ная |
диагностика |
клостридиальной и |
||||||||||||||||
инфильтрации |
происходит |
разраста- |
неклостридиальной |
инфекции |
осно- |
||||||||||||||
ние |
рубцующейся |
грануляционной |
вывается на отсутствии при последней |
||||||||||||||||
ткани с явлениями нарушения крово- |
газовых |
пузырей, |
меньшей |
степени |
|||||||||||||||
обращения, |
лейкостазами. |
В |
зоне |
выраженности |
некротического |
миози- |
|||||||||||||
некроза подкожной жировой клетчат- |
та и преобладании серозно-лейкоци- |
||||||||||||||||||
ки |
отмечается |
также формирование |
тарной инфильтрации подкожной жи- |
||||||||||||||||
своеобразных |
полостей, |
выстланных |
ровой ткани и межмышечных соедини- |
||||||||||||||||
липоцитами |
(рис. |
11.3, в, I). |
Вокруг |
тельнотканных |
|
прослоек. |
Наличие |
||||||||||||
полостей и на других участках некро- |
при этом многочисленных микроаб- |
||||||||||||||||||
тизированной ткани выявляются отло- |
сцессов свидетельствует о присоеди- |
||||||||||||||||||
жения извести |
(рис. 11,3, в, II). По- |
нении аэробной инфекции. В отли- |
|||||||||||||||||
видимому, эти |
полости |
представляют |
чие от нее при неклостридиальной |
||||||||||||||||
собой так называемые жировые ки- |
инфекции значительно сложнее раз- |
||||||||||||||||||
сты, возникающие в зоне резорбции |
граничить |
|
фазы |
течения |
раневого |
||||||||||||||
некротизированной |
жировой |
ткани. |
процесса. |
|
Прежде |
всего |
обращает |
||||||||||||
При поражении фасций воспали- |
на себя внимание угнетение лейко- |
||||||||||||||||||
тельный процесс и |
некроз захватыва- |
цитарной |
реакции, |
причем |
часть по- |
||||||||||||||

ОСОБЫЕ ВИДЫ РАНЕВОЙ ИНФЕКЦИИ
а
б
Рис. 11.3. Неклостридиальная анаэробная инфекция. Гистофотограмма.
а— интрадермальный некроз кожи с образованием интрадермальных полостей. Отек субэпидермалыюй ткани. Окраска гематоксилин-эозином. Х56; б — неклостридиальный целлюлит. Некроз жировой ткани со слабо выраженной лейкоцитарной инфильтрацией. Окраска но Ван Гизону. ХЮО.
в — поздние изменения в жировой ткани. Склероз ткани с образованием жировых кист (I) и кист с кальцинозом (II). Окраска гематоксилин-эозином. ХБб. г — фасциит. Некроз соединительнотканных прослоек и прилежащих участков жировой ткани со слабо выраженной лейкоцитарной инфильтрацией. Окраска по Ван-Гизоиу. ХМО; д — миозит. Некроз мышц с лейкоцитарной инфильтрацией межмышечных прослоек. Окраска гематоксилин эозином. Х56.

РАНЫ И РАНЕВАЯ ИНФЕКЦИЯ
Рис. 11.3. Продолжение.
лиморфно-ядерных лейкоцитов находится в состоянии деструкции. Нами установлено, что воспалительный процесс носит пролонгированный характер, фазы нагноения и очищения значительно затянуты. Процесс очищения раны замедлен вследствие позднего (2—3-я неделя) появления
макрофагальнои реакции и слабой
еевыраженности. Формирование
грануляций также задерживается как в связи с гетерогенностью процессов, протекающих в мягких тканях, так и вследствие особенностей развития грануляций (острые микроциркуляторные нарушения в капил-

ОСОБЫЕ ВИДЫ РАНЕВОЙ ИНФЕКЦИИ
Рис. 11.3. Продолжение.
лярах грануляций, вторичное нагноение их и ранний склероз).
Ввиду того что для выделения и идентификации неклостридиальной микрофлоры при бактериологическом исследовании требуются специальное оборудование и длительный срок (в среднем 3—5 сут), в повседневной
хирургической практике для подтверждения диагноза целесообразно ориентироваться на результаты микроскопии мазка, окрашенного по Граму, и газожидкостной хроматографии. Эти результаты можно получить в среднем в течение 1 ч. При диагностике грамотрицательных анаэробов совпадение
результатов микроскопии нативного мазка с результатами бактериологических посевов отмечено в 71% наблюдений.
При этом практически исключена возможность получения данных о наличии анаэробных кокков, поскольку их морфология идентична морфологии аэробных кокков.
При бактериологическом исследовании анаэробные микроорганизмы обнаружены у 82% больных, что свидетельствует о высокой степени корреляции клинической и бактериологической диагностики. У остальных больных с клинически выраженной картиной неклостридиальной инфекции нри бактериологическом исследовании не удалось выделить анаэробные бактерии, что связано, вероятно, с нарушением техники взятия и доставки материала (пунктаты, биоптаты).
Острая хирургическая инфекция мягких тканей с участием неклостридиальных анаэробов имеет в основном полимикробную этиологию (см. главу 5). Обращают на себя внимание высокий удельный вес аэробных и факультативно-анаэробных микроорганизмов (61,6%), а также многокомпонентность микробных ассоциаций. Что касается неспорогенных анаэробов, то почти у половины больных мы также обнаруживали два — три различных вида этих бактерий. Если при оценке этиологической роли неспорогенных анаэробов основываться на качественной характеристике микробного пейзажа гнойной раны, то в 42,9% наблюдений при наличии ха-
рактерных клинических |
симптомов |
эта их роль достаточно |
достоверна. |
В тех случаях, когда, помимо неклостридиальных анаэробов, в состав микробной ассоциации входит 2—4 и даже 5 видов аэробных бактерий, необходимы дополнительные критерии, позволяющие оценить ведущую роль анаэробов.
Одним из таких косвенных критериев может служить количественное содержание аэробных бактерий в ране (см. главу 5).
11.2.1. Газожидкостная хроматография
В последние годы установлено, что анаэробные микроорганизмы в процессе метаболизма продуцируют в среду роста или в патологически измененные ткани летучие жирные кислоты — пропионовую, масляную, изомасляную, валериановую, изовалериановую и др., в то время как аэробные микроорганизмы подобных соединений
не образуют |
[Gottschalk G., 1979; |
Chew D. el al., |
1982]. |
Указанные летучие метаболиты могут быть обнаружены с помощью газожидкостной хроматографии (ГЖХ), что подтверждено нами у больных с абсцессами легких [Кузин М. И. и др., 1983; Шимкевич Л. Л. и др., 1983]. ГЖХ-анализ в течение 1 ч позволяет получить ответ о наличии анаэробов.
Материалом для исследования могут служить пунктаты флегмон и абсцессов, патологически измененные ткани из различных участков раны, операционный материал после хирур гической обработки. Приготовление пробы несложно и включает следующие этапы. Полученный материал тщательно гомогенизируют (1 мл пробы), добавляют 1 мл изотонического раствора хлорида натрия, центрифугируют в течение 15 мин при 3000 об/мин, рН супернатанта до 2,0 доводят 50% серной кислотой. Далее проводят экстракцию эфиром 2 раза по 1 мл. Полученный эфирный экстракт в количестве 2—5 мкл вводят в хроматограф. В наших исследованиях были использованы газовый хроматограф «Цвет 106», колонки, заполненные 15% поли-диэтиленсукцинатом (DEGS, фирмы «Chemapol», Чехословакия), нанесенным на хромосорб WAW-DMGS (фирмы «Supelco», США), изотермический режим 190° С, плаз- менно-ионизационный детектор, в качестве газа-носителя азот.
Идентификацию летучих жирных кислот (ЛЖК) мы осуществляли по относительному времени удерживания. Для сравнения использовали аналитические стандарты (Сз—Се) .жир-
ных |
кислот. Чувствительность метода |
10 |
г/л. |
|||
При |
идентификации |
анаэробов пользовались |
||||
рабочей |
таблицей |
летучих метаболитов |
| Phil- |
|||
lips |
•!., |
1982] |
и |
собственными |
данными |
|
(табл. 11.4). Контроль данных идентификации микробных метаболитов проводился на системе для хромато масс-снектрометрического анализа «Hewlett Packard-5985».
Установлено, что типичные метаболиты анаэробов выделены при раневой инфекции в 63,3%, при флегмонах

ОСОБЫЕ ВИДЫ РАНЕВОЙ ИНФЕКЦИИ
4
5
Рис. 11.4. Сопоставление хроматограмм летучих жирных кислот (ЛЖК) у больных с раневой инфекцией и абсцессами легких.
1 — хроматограмма |
ЛЖК |
культуры |
Bacteroides fragilis, |
высеянных |
от |
боль |
|||||
ного П. Диагноз: анаэробная флегмона левого бедра и голени; |
2 — |
хромато |
|||||||||
грамма |
ЛЖК клинического |
образца |
(операционный материал |
того |
же |
боль- |
|||||
ного) ; |
3 — хроматограмма |
ЛЖК |
культуры анаэробных |
грамположительных |
|||||||
кокков, |
высеянных от того же больного; |
4 — хроматограмма |
ЛЖК |
клини |
|||||||
адского образца (операционный |
материал |
больного |
К. |
с гангреной |
левой |
||||||
стопы; |
обнаружены |
грамположительные |
анаэробные |
кокки); |
5 — хромато- |
||||||
грамма ЛЖК клинического образца того же больного (материал из полости острого абсцесса средней доли правого легкого; обнаружены фузобактерии и В. melaninogenicus).
Рис. 11.5. Хромато-масс спектрометрическое определение ЛЖК в клини ческом образце больного П. в трехмерном изображении.
По оси х представлено относительное время удерживания, по оси у — интенсивность хроматографического сигнала, но оси г — массовое число. Каждый результирующий ник хроматограммы представлен в виде комплекса ионных фрагментов, идентифицированных по массовому числу.
брюшной стенки после полостных опе- |
|
ни — грамположительных |
|
кокков |
ро- |
||||||||||||||||||||||||||||||
р а ц и й — в |
82,3% случаев |
(рис. |
11.4, |
|
дов Peptococcus и Peptosreptococcus, a |
||||||||||||||||||||||||||||||
11.5). Частота обнаружения летучих |
|
у больных с флегмонами брюшной |
|||||||||||||||||||||||||||||||||
метаболитов неклостридиальных |
анаэ- |
|
стенки после |
полостных |
операций — |
||||||||||||||||||||||||||||||
робов методом ГЖХ у больных раз- |
|
широкого спектра анаэробов, в том |
|||||||||||||||||||||||||||||||||
ных групп показана в табл. 11.5. |
|
числе бактерий рода Bacteroides, Pepto- |
|||||||||||||||||||||||||||||||||
|
Приведенные данные свидетельству- |
|
coccus, |
Peptosreptococcus, |
|
Fusobacte- |
|||||||||||||||||||||||||||||
ют о преобладании у больных с флег- |
|
rium. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||
монами и ранами мягких тканей мета- |
|
|
ГЖХ и масс-спектрометрическое |
||||||||||||||||||||||||||||||||
болитов |
грамотрицательных |
|
бактерий |
|
исследование |
патологического матери- |
|||||||||||||||||||||||||||||
рода Bacteroides и в меньшей степе- |
|
ала |
позволили |
выявить |
значительное |
||||||||||||||||||||||||||||||
ЛЖК анаэробных |
микроорганизмов |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Таблица 11Л |
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
Вид микроорганизма |
|
|
|
|
|
|
|
|
|
|
|
Летучие жирные |
кислоты |
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
С2 |
|
|
С3 |
|
из С4 |
С 4 |
|
ИЗ С 5 |
|
|
|
С5 |
|
из С 6 |
|
С |
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Bacteroides |
fragilis |
' |
|
|
|
* |
|
|
|
|
+ |
|
+ |
|
- |
|
|
* |
|
|
|
|
|
|
|
|
— |
— |
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
Bacteroides |
melaninogenicus |
— |
|
|
|
— |
+ |
|
|
|
|
|
+ |
|
|
|
|
|
|
|
+ |
|
|
|
|||||||||||
Bacteroides |
corrodens 2 |
|
|
+ |
|
|
|
|
— |
|
|
|
+ |
|
|
+ |
|
|
|
|
|
|
|
|
— |
— |
|||||||||
Bacteroides |
putrodinis |
|
|
+ |
|
|
|
|
+ |
|
+ |
|
+ |
|
|
+ |
|
|
|
|
|
|
|
|
— |
- |
|
||||||||
F u s . mortiferum |
|
|
|
|
* |
|
|
|
|
+ |
|
|
|
|
|
* |
|
|
— |
|
|
— |
|
|
— |
— |
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
Fun. |
necroforum |
|
|
|
|
+ |
|
|
|
|
+ |
|
|
|
|
|
* |
|
|
— |
|
|
— |
|
|
— |
— |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
Peptococcus |
asacch. |
|
|
* |
|
|
|
|
— |
|
|
|
+ |
|
|
— |
|
|
|
— |
|
|
— |
- |
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||
P. variabilis |
|
|
|
|
|
* |
|
|
|
|
* |
|
|
|
|
+ |
|
|
— |
|
|
|
— |
|
|
— |
— |
||||||||
Peptosreptococcus |
anaerobicus |
* |
|
|
|
|
|
|
+ |
|
+ |
|
|
* |
|
|
|
|
|
|
|
|
|
|
+ |
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||
Ps . |
intermedius |
|
|
|
|
+ |
|
|
|
|
|
|
|
— |
|
— |
|
|
|
|
|
|
— |
|
+ |
|
— |
||||||||
|
|
|
|
|
' |
Наличие |
пропионовой |
и изомасляной кислот незначительно; важной меткой |
|||||||||||||||||||||||||||
|
|
|
|
|
|
|
В. fragilis является также |
янтарная |
кислота. |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
2 |
Содержание масляной |
и |
изовалериановой |
кислот крайне |
мало, часто они |
|||||||||||||||||||||||||
|
|
|
|
|
|
|
не выделяются; меткой Bacleroides corrodens является также молочная кис |
||||||||||||||||||||||||||||
|
|
|
|
|
|
|
лота |
(непостоянно). |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
П р и м е ч а н и е . (*) — значительное содержание; |
|
(-{-) -— присутствуют; |
(—) — |
||||||||||||||||||||||||||
|
|
|
|
|
|
отсутствуют. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
Частота обнаружения летучих и токсических |
метаболитов |
анаэробов |
|
|
Таблица 11.5 |
||||||||||||||||||||||||||||||
методом ГЖХ |
при острой хирургической инфекции мягких тканей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
Частота |
обнаружения |
|
|
|
|
|
|
|
|
|
|
Частота |
обнаружения |
||||||||||||||||
|
|
|
|
|
|
|
метаболитов, % |
|
|
|
|
|
|
|
|
|
|
|
метаболитов, % |
|
|
||||||||||||||
|
|
Летучие |
и |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Летучие |
и |
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
флегмоны |
|
|
|
|
|
|
|
|
|
|
|
|
флегмоны |
|||||||||||||
|
токсические |
мета- |
|
|
|
|
|
|
|
|
|
токсические |
мета- |
|
|
|
|
|
|
|
|
||||||||||||||
|
|
флегмоны и |
|
|
брюшной |
|
|
|
флегмоны и |
|
брюшной |
||||||||||||||||||||||||
|
болиты анаэробов |
|
|
|
|
|
болиты анаэробов |
|
|
||||||||||||||||||||||||||
|
|
раны |
мягких |
|
стенки |
после |
|
|
|
раны мягких |
|
стенки |
после |
||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||
|
|
|
|
|
|
тканей |
|
|
|
полостных |
|
|
|
|
|
|
|
|
|
|
тканей |
|
|
полостных |
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
операций |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
операций |
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Уксусная кислота |
14,4 |
14,22 |
|
Пропионовая |
> |
9,5 |
50,02 |
Масляная |
» |
57,11 |
42,63 |
Изомасланая |
» |
33,33 |
42,63 |
Валериановая |
» |
38,02 |
42,63 |
Изовалериановая » |
57,11 |
56,8 |
|
Капроновая |
» |
19,04 |
14,22 |
Изокапроновая |
• |
23,82 |
42,63 |
)нантовая |
» |
4,76 |
— |
Фенилуксусная |
» |
9,54 |
21,44 |
Фенилиропионовая |
19,04 |
71,42 |
Фенол |
|
50,02 |
Индол |
|
35,71 |
Диметилп иррол |
|
14,22 |
Бензотиазол |
|
71,42 |
Метил индол |
4,76 |
35,71 |
Мет илдиизобут ил- |
|
35,71 |
фенол |
|
|
Диэтилкетон |
|
14,22 |
Этилбутилкетон |
— |
21,44 |
содержание токсических метаболитов (см. табл. 11.5). У больных с флегмонами и ранами мягких тканей чаще обнаруживались фенилпропионовая и фенилуксусная кислоты (19,04%) и 9,54% соответственно), а также метилиндол (4,76%). Наибольшее содержание токсических метаболитов наблюдалось у больных с флегмонами брюшной стенки после полостных операций. Это прежде всего фенилпропионовая и фенилуксусная кислоты (71,4% и 21,4%), бензотиазол (71,4%), фенол и индол (50% и 36,7%), метилиндол и метилдиизобутилфенол (по 35,7%), а также этилбутилкетон (21,4%), диэтилкетон (14,2%) и диметилпиррол (14,2%). У больных с флегмонами и ранами мягких тканей идентифицированы также изомерные и многоатомные спирты, изомерные и циклические формы средне- и длинноцепочечных кислот. Имеются данные о токсическом воздействии таких соединений на внутренние органы и системы организма [Васюренко 3. П., 1980; Vogtmann H. и др., 1975], об их участии в процессах деструкции сурфактанта легкого при нагноительных заболеваниях легких [Муромский Ю. А. и др., 1979] и гипоксических состояниях [Зайцева К. К. и др., 1981].
Метод ГЖХ позволяет судить не только о присутствии анаэробов, но и об их метаболической активности и, следовательно, о реальном участии анаэробной микрофлоры в патологическом процессе. Быстрая идентификация анаэробов с помощью метода ГЖХ позволила своевременно выполнить операцию и включить в схему комплексной интенсивной терапии препараты целенаправленного воздействия на анаэробный компонент микрофлоры.
При исследовании в динамике в процессе лечения содержание летучих метаболитов резко снижалось, отражая эффективность оперативного вмешательства и комплекса лечебных мероприятий.
Наш опыт свидетельствует о необходимости широкого внедрения ме-
тодов ГЖХ в клиническую практику.
Лечение. Лечение анаэробной неклостридиальной инфекции мягких тканей должно включать хирургическое вмешательство и интенсивную терапию с использованием целенаправленных антибактериальных препаратов [Pelletier L., 1983; Sutler V. et al., 1980; Kasper D., Finegold S., 1979; Lannete E. et al., 1980]. A. Lor- tat-Jacob и;соавт. (1981), D. Gozal и соавт. (1986) отмечают, что при установлении этого клинического диагноза операция показана в срочном порядке.
В |
публикациях отсутствуют |
данные |
об |
едином унифицированном |
методе |
хирургического лечения: предлагается выполнять широкие разрезы и удалять пораженные ткани, но не указываются объем вмешательства и последующая тактика ведения ран [Столбовой А. В., 1981; Balows A. et al., 1974; Gorbach S., Bartlett J., 1974].
Наш опыт лечения неклостридиальной инфекции мягких тканей показывает, что решающим фактором является только предпринятое в срочном порядке оперативное вмешательство. Последнее необходимо выполнять как можно раньше, при первом подозрении на неклостридиальную инфекцию, не дожидаясь результатов полного бактериологического исследования. Откладывать вмешательство в ожидании действия антибиотиков недопустимо. Это ведет к быстрому распространению инфекции, резкому и быстрому ухудшению состояния больного и неизбежному увеличению объема и риска оперативного вмешательства.
При неклостридиальной инфекции мягких тканей операция состоит из радикальной хирургической обработки раны с иссечением всех нежизнеспособных тканей, использования во время операции вакуумирования и обработки раны пульсирующей струей раствора антисептика (0,5% раствор диоксидина или 0,02% раствор хлоргексидина) по методике, разработанной в Институте хирургии им. А. В. Вишневского (см. главу 8).
Во время оперативного вмешатель- |
проводили в условиях УАС. При об- |
||||||||||||||||||||||||||||
ства необходимо |
произвести |
широкое |
ширных глубоких ранах с наличием |
||||||||||||||||||||||||||
рассечение кожи, начиная от границы |
затеков |
использовали |
осмотически |
||||||||||||||||||||||||||
измененной ее окраски, а также тка- |
активные |
мази |
|
на |
водорастворимой |
||||||||||||||||||||||||
ней всей пораженной зоны с полным |
основе |
|
(«Левосин», |
|
«Левомеколь», |
||||||||||||||||||||||||
удалением |
патологически |
измененных |
5% диоксидиновая мазь) до перехода |
||||||||||||||||||||||||||
подкожной |
|
клетчатки, |
фасций |
и |
раневого процесса во II фазу. |
|
|
|
|||||||||||||||||||||
мышц, |
|
не |
опасаясь |
|
возникновения |
В |
дальнейшем |
при |
положительной |
||||||||||||||||||||
обширной раневой поверхности. Важ- |
динамике |
течения |
раневого процесса |
||||||||||||||||||||||||||
но остановить прогрессирование ин- |
(обычно на 8—11-е сутки) целесооб- |
||||||||||||||||||||||||||||
фекции, спасти жизнь больного. |
|
|
разно закрывать рану путем наложе- |
||||||||||||||||||||||||||
Кожные лоскуты по краям опера- |
ния ранних вторичных швов с проточ- |
||||||||||||||||||||||||||||
ционной |
раны |
необходимо |
|
широко |
ным |
дренированием |
или |
выполнять |
|||||||||||||||||||||
развернуть, |
уложить |
|
на |
стерильные |
пластику |
местными |
тканями |
либо |
|||||||||||||||||||||
валики из марли и подшить отдель- |
аутодермопластику |
свободным |
|
сетча- |
|||||||||||||||||||||||||
ными швами к близлежащим участ- |
тым лоскутом с последующим лече- |
||||||||||||||||||||||||||||
кам непораженной кожи. Этим прие- |
нием в УАС. В табл. 11.6 представ- |
||||||||||||||||||||||||||||
мом обеспечиваются наилучшая аэра- |
лено распределение больных в зави- |
||||||||||||||||||||||||||||
ция раны и визуальный контроль за |
симости от способа закрытия раны и |
||||||||||||||||||||||||||||
течением раневого процесса. При та- |
результатов |
пластических |
|
операций. |
|||||||||||||||||||||||||
ком ведении раны в послеоперацион- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
ном периоде легко обнаружить |
остав- |
|
|
|
|
|
|
|
|
|
|
|
|
Таблица 11.6 |
|||||||||||||||
шиеся |
неудаленные |
во |
время |
вмеша- |
Способы |
закрытия |
раны |
и |
результаты |
|
вмеша |
||||||||||||||||||
тельств |
при неклостридиальной |
|
анаэробной |
||||||||||||||||||||||||||
тельства участки |
пораженных |
тканей, |
|
||||||||||||||||||||||||||
инфекции |
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||
которые необходимо сразу же удалять |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
из-за риска распространения инфек- |
|
|
|
|
|
|
|
|
Число |
больных |
|
|
|
||||||||||||||||
ции на окружающие ткани. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
частичное |
|||||||||||||
Наш |
опыт |
показывает, что |
недо- |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
Способ |
|
|
|
|
|
|
|
|
|
нагноение |
|||||||||||||||||||
статочное |
рассечение |
тканей |
в |
обла- |
|
|
|
|
|
|
|
|
|
раны |
и 90% |
||||||||||||||
закрытия раны |
всего |
|
|
без |
|
|
|||||||||||||||||||||||
сти пораженной зоны, а главное не- |
|
|
|
|
|
осложнений |
|
приживление |
|||||||||||||||||||||
|
|
|
|
|
|
|
|
аутотранс- |
|||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||
полное |
|
иссечение |
нежизнеспособных |
|
|
|
|
|
|
|
|
|
|
|
|
плантатов |
|||||||||||||
тканей |
приводит |
к |
прогрессированию |
|
|
|
|
|
|
|
|
|
|
|
|
|
кожи |
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
заболевания. |
Следует |
|
еще |
раз |
|
под- |
Ранние вторич- |
75 |
|
|
63 |
(84%) |
12 |
(16%) |
|
||||||||||||||
черкнуть, что при лечении неклостри- |
|
|
|
||||||||||||||||||||||||||
ные швы с про- |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
диальной |
инфекции |
хирург |
|
должен |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
|
точным |
дрени |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||
руководствоваться |
|
принципом |
|
ради- |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
|
|
рованием (в том |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||
кального |
иссечения |
всех |
пораженных |
числе |
пластика |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
тканей, |
|
что |
является |
единственным |
местными |
тка- |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
путем к спасению больного, не опа- |
нями) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
Аутодермопла- |
64 |
|
|
50 |
(78%) |
14 |
(22%) |
|
|||||||||||||||||||||
саясь |
образования |
|
после |
операции |
стика |
|
свобод- |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
обширной |
раневой |
поверхности, |
так |
ным |
сетчатым |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
как в дальнейшем |
ее |
можно закрыть |
лоскутом |
П р и м е ч а н и е . В |
таблицу |
не вклю- |
|||||||||||||||||||||||
кожной пластикой или швами. |
|
|
|
|
|
|
|||||||||||||||||||||||
|
|
|
|
|
|
чены данные о 14 умерших, |
так как |
||||||||||||||||||||||
Касаясь хирургической тактики при |
|
|
|
||||||||||||||||||||||||||
|
|
|
У |
них |
эти |
операции не проводились |
|||||||||||||||||||||||
поражении |
|
всей |
|
толщи |
отдельных |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
мышц или группы мышц (что под- |
При |
неклостридиальной |
|
инфекции |
|||||||||||||||||||||||||
тверждается данными срочной биоп- |
|
||||||||||||||||||||||||||||
сии), следует указать на необходи- |
наряду с хирургическим вмешательст- |
||||||||||||||||||||||||||||
мость их иссечения. При поражении |
вом необходимым компонентом лече- |
||||||||||||||||||||||||||||
конечностей |
нужно |
ставить |
вопрос |
ния является своевременная антибак- |
|||||||||||||||||||||||||
о выполнении ампутации. |
|
|
|
|
|
териальная терапия. По данным лите- |
|||||||||||||||||||||||
После хирургической обработки при |
ратуры, препаратами выбора являют- |
||||||||||||||||||||||||||||
поверхностных плоских ранах неза- |
ся клиндамицин, хлорамфеникол (ле- |
||||||||||||||||||||||||||||
висимо |
|
от |
их размеров |
лечение |
мы |
вомицетин), |
линкомицин, |
препараты, |
|||||||||||||||||||||
целенаправленно действующие на неклостридиальные анаэробы,— метронидазол (трихопол) и его производные, тинидазол, триканикс [Sanford J., 1981; Kirby W., Turck M., 1983; Nordbring F. et al., 1982]. Названные препараты необходимо сочетать с антибиотиками, действующими на аэробный компонент ассоциаций. При этом использование аминогликозидов возможно лишь при назначении препаратов, специфичных в отношении анаэробов.
Антибактериальную терапию целесообразно начинать при установлении клинического диагноза, до получения данных полного бактериологического исследования. Следует подчеркнуть, что использование современных целенаправленных препаратов против неклостридиальных анаэробов неэффективно, если своевременно не выполнено радикальное хирургическое вмешательство.
Мы применяли метронидазол в суточной дозе 1,5—2 г либо его производное метрагил (флагил) по 300 мг
всутки при внутривенном введении (обычно через катетер, установленный
вподключичную вену), линкомицин до 1,8 г в сутки, 1% раствор диоксидина до 120 мл в сутки. С учетом антибиотикограммы назначали соответствующие антибактериальные препараты, действующие на аэробный компонент ассоциаций (карбенициллин По 12—16 г в сутки также внутривенно, гентамицин, сизомицин или нетромицин в суточной дозе 240 мг и т. д.). Препараты, целенаправленно действующие на анаэробы, применяли обычно курсом 5—7 дней при соответствующем контроле (бактериологическое исследование и ГЖХ). Наш опыт показывает, что при своевременном оперативном вмешательстве неклостридиальные анаэробы после операции из раны не выделяются.
При неспорообразующей инфекции мягких тканей нет необходимости в специальном санитарно-гигиеническом режиме, поскольку в этом случае не отмечено специфичных эпидемиологических путей распространения инфек-
ции, характерных для газовой гангрены. Мы ни в одном случае не наблюдали внутригоспитального инфицирования неклостридиальной микрофлорой, поэтому считаем, что больные с данной патологией могут находиться на лечении в отделении гнойной хирургии.
Приводим наблюдение.
Больной Г., 23 лет, переведен в отделение ран и раневой инфекции Института хирургии им. А. В. Вишневского АМН СССР 23.03.82 г. по поводу флегмоны правого бедра, развившей ся 16.03 после травмы. До поступления неоднократно производилось рассечение кожи и подкожной жировой клетчатки в виде неболь ших разрезов по внутренней поверхности нижней трети бедра с оставлением в ранах вы пускников из перчаточной резины.
При поступлении: на нереднсвнутренней поверхности правого бедра, в нижней его трети гнойно-некротическая рана размером 15Х1&Х Х9 см (рис. 11.6, а). Некроз кожи и подкожной жировой клетчатки, которая обильно пропитана серозно-гнойным экссудатом с резким неприятным запахом, выраженный отек и гиперемия кожи до уровня средней трети бедра и верхней трети голени. Диагноз: анаэробная неклостридиальная флегмона правого бедра и голени.
При бактериологическом исследовании выделены неспорообразующие грамположительные палочки. 24.09 произведена операция, во время которой выявлены поражение подкожной жиро вой клетчатки, фасций и мышц бедра и голени (рис. 11.6, б). Радикально иссечены все пораженные ткани (рие. 11.6, в), раневая поверхность обработана пульсирующей струей раствора антисептика. Края раны, размеры которой составили 40X25X16 см, развернуты и подшиты отдельными швами к неповрежденной коже. Конечность иммобилизирована аппаратом внеочагового остеосинтеза. Дальнейшее ведение раны в УАС (рис. 11.6, г). Внутривенно вводили линкомицин в дозе до 2 г в сутки, метронидазол в дозе 2 г, 1 % раствор диоксидина по 100 мл. На 10-е сутки рана правого бедра закрыта ранними вторичными швами с проточным дренированием, а рана голени — кожной пластикой свободным сетчатым лоскутом (рис. 11.6, д). Заживление раны по типу первичного натяжения (рис. 11.6, е).
Благодаря своевременному радикальному оперативному вмешательству и целенаправленной антибактериальной терапии заживление раны по типу первичного натяжения отмечено у 63 из 75 (84%) больных (см. табл. 11.6), у которых рану закрывали путем наложения ранних вторичных швов с проточным дренирова-

РАНЫ И РАНЕВАЯ ИНФЕКЦИЯ
а |
|
б |
|
|
|
|
|
|
в |
|
г |
|
|
|
|
|
|
Д |
|
е |
|
|
|
Р и с . |
11.6. |
Неклостридиальная |
анаэробная флегмона |
правого |
бедра |
и |
||||||
голени |
у больного Г., |
23 |
лет. |
|
|
|
|
|
|
|
||
а — внешний |
вид |
раны |
до |
лечения; |
б — объем |
поражения, |
выявленный |
во |
||||
время операции; в — радикальное иссечение всех |
пораженных |
тканей; |
г — им- |
|||||||||
мобилизация |
конечности, введение |
в |
УАС; д — |
закрытие |
раны; е — правая |
|||||||
нижняя конечность |
после лечения. |
|
|
|
|
|
|
|
||||
нием или пластикой местными тка- |
11.3. ГНИЛОСТНАЯ |
|
|
|
|
||||||||||||||||
нями. У 12 из 75 (16%) больных от- |
ИНФЕКЦИЯ |
|
|
|
|
|
|
|
|||||||||||||
мечено |
частичное |
нагноение |
раны. |
Гнилостная |
инфекция — тяжелое |
||||||||||||||||
Полное |
приживление |
аутотрансплан- |
|||||||||||||||||||
татов кожи наблюдалось у 50 из 64 |
инфекционное осложнение ран, харак- |
||||||||||||||||||||
(78%) больных, у которых рана за- |
теризующееся |
распространяющимся |
|||||||||||||||||||
крыта свободным |
сетчатым лоскутом, |
некрозом тканей и последующим их |
|||||||||||||||||||
а |
заживление |
|
90% |
|
|
поверхности |
гнилостным распадом. Чаще всего гни- |
||||||||||||||
раны — у |
14 (22%). Таким образом, |
лостной |
|
инфекцией |
осложняются |
||||||||||||||||
несмотря на обширность зоны пора- |
травматические раны с большим ко- |
||||||||||||||||||||
жения при неклостридиальной инфек- |
личеством |
размозженных, |
нежизне- |
||||||||||||||||||
ции мягких тканей, исход был благо- |
способных тканей, мочевые флегмоны |
||||||||||||||||||||
приятным у 113 из 139 (81,3%) боль- |
при переломах костей таза, диабетиче- |
||||||||||||||||||||
ных. |
|
|
|
|
|
|
|
|
|
ские |
гангрены, |
флегмоны |
передней |
||||||||
|
Летальность при неклостридиальной |
брюшной |
стенки |
после |
повреждения |
||||||||||||||||
инфекции, согласно данным литерату- |
толстой кишки |
(каловые |
флегмоны), |
||||||||||||||||||
ры, достигает 48—60% [Finegold S., |
укушенные |
и |
огнестрельные |
раны. |
|||||||||||||||||
1980; Pelletier L., 1983]. По нашим |
Обычно гнилостная флегмона сочета- |
||||||||||||||||||||
данным, умерло 24 из 153 (15,7%) |
ется с аэробной и неспорообразую- |
||||||||||||||||||||
больных, в том числе вследствие тром- |
щейся |
анаэробной |
инфекцией. Если |
||||||||||||||||||
боэмболии легочной артерии — 2, бак- |
отсутствует обильное загрязнение ра- |
||||||||||||||||||||
териального |
шока — 1, |
|
выраженной |
ны, то гнилостная флегмона проте- |
|||||||||||||||||
интоксикации в связи с нерадикаль- |
кает |
без |
|
выраженных |
|
токсических |
|||||||||||||||
ным иссечением пораженных тка- |
проявлений. Именно этим обстоятель- |
||||||||||||||||||||
ней — 3 |
больных. Недооценка |
пора- |
ством |
можно |
объяснить |
отсутствие |
|||||||||||||||
жения конечностей на всю толщу |
точных данных о частоте развития |
||||||||||||||||||||
группы мышц и недостаточная анти- |
явлений гнилостного распада [Напал- |
||||||||||||||||||||
бактериальная терапия на фоне тяже- |
ков П. Н., 1951]. |
|
|
|
|
|
|
||||||||||||||
лого |
сопутствующего |
|
|
заболевания |
Трудность диагностики |
гнилостной |
|||||||||||||||
(болезни сердечно-сосудистой систе- |
инфекции обусловлена также изме- |
||||||||||||||||||||
мы, желудочно-кишечного тракта) |
няющимся видом и характером мик- |
||||||||||||||||||||
привели к летальному исходу у 18 |
рофлоры в различные периоды ране- |
||||||||||||||||||||
больных. |
|
|
|
|
|
|
|
|
вого процесса и характером самой |
||||||||||||
|
Таким |
образом, настороженность |
раны. Так, в огнестрельной ране с мо- |
||||||||||||||||||
врача, знание клинических особенно- |
мента ее возникновения среди прочих |
||||||||||||||||||||
стей течения неклостридиальной ин- |
микроорганизмов |
присутствуют |
гни- |
||||||||||||||||||
фекции мягких тканей в большинстве |
лостные |
микробы, |
как |
|
анаэробные, |
||||||||||||||||
наблюдений |
позволяют |
|
заподозрить |
так и аэробные, как споровые, так и |
|||||||||||||||||
развитие |
этого |
опасного |
заболевания |
неспоровые. В «свежих» и травмати- |
|||||||||||||||||
еще до |
проведения |
|
лабораторной |
ческих ранах с обширным некрозом |
|||||||||||||||||
экспресс-диагностики и начать соот- |
тканей в первые часы таких микробов |
||||||||||||||||||||
ветствующее лечение. Надежным под- |
мало, но в последующие дни количе- |
||||||||||||||||||||
спорьем в подтверждении клиническо- |
ство их столь же обильно, как и пато- |
||||||||||||||||||||
го диагноза являются бактериоскопия |
генных анаэробов, в частности С1. рег- |
||||||||||||||||||||
и |
хроматографическое |
исследование, |
fringens [Напалков П. Н., 1951; Поп- |
||||||||||||||||||
на выполнение которых не нужно зна- |
киров С, 1974]. |
|
|
|
|
|
|
|
|||||||||||||
чительного |
времени. |
Своевременная |
Этиология. Возбудителями |
гнилост- |
|||||||||||||||||
диагностика анаэробной неклостриди- |
ной инфекции являются: В. coli, В. ру- |
||||||||||||||||||||
альной инфекции и правильное хирур- |
ocyaneus, В. putrificum, В. sporogenes, |
||||||||||||||||||||
гическое лечение в сочетании с анти- |
Str. fecalis, Рг. vulgaris, В. gigas, В. em- |
||||||||||||||||||||
бактериальной |
терапией |
позволяют |
physematicus и др. Чаще всего выде- |
||||||||||||||||||
значительно |
снизить |
летальность и |
ляют |
Рг. vulgaris, |
|
В. coli, |
Str. putrifi- |
||||||||||||||
существенно улучшить результаты ле- |
cus. |
|
|
|
|
|
|
|
|
|
|
||||||||||
чения. |
|
|
|
|
|
|
|
|
|
Клиническая картина. При гнилост- |
|||||||||||
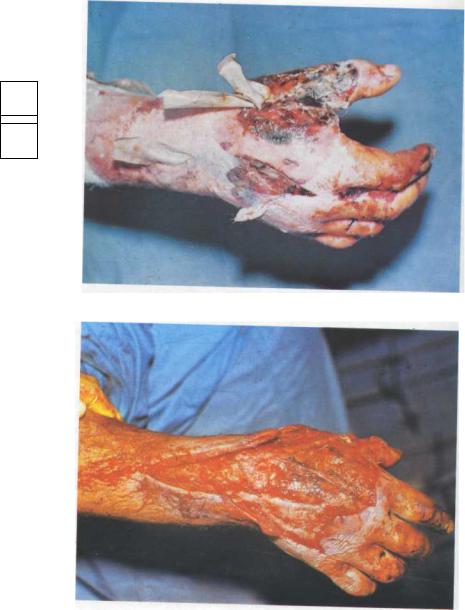
РАНЫ И РАНЕВАЯ ИНФЕКЦИЯ
7
8
Рис. 11.7. Вид раны у больного 24 лет через 4 сут после травмы (укус человека). Обширжая гнилостная флегмона правой кисти.
Рис. 11.8. Вид раны у того же больного через 1 сут после хирургической обработки.

ОСОБЫЕ ВИДЫ РАНЕВОЙ ИНФЕКЦИИ
9
10
Рис. 11.9. Вид раны у того же больного после аутодермопластики перфорированным лоскутом (на 8-е сутки после хирургической обработки).
Рис. 11.10. Вид раны у того же больного при выписке. Заживление без осложнений, первичным натяжением.
ной инфекции некроз тканей распро- |
тактике и интенсивной терапии, иллю- |
|||||||||
страняется медленно и упорно, без |
стрируют рис. 11.7 —11.10. |
|
|
|||||||
наклонности к отграничению, захва- |
Прогноз. Благоприятный исход за- |
|||||||||
тывает мягкие ткани и кости, вызы- |
болевания возможен только при свое- |
|||||||||
вает тяжелую интоксикацию. Процесс |
временно начатом лечении. При про- |
|||||||||
распада тканей сопровождается выде- |
грессировании |
гнилостного |
|
распада |
||||||
лением |
обильного |
геморрагического |
и распространении процесса за преде- |
|||||||
экссудата и большого количества зло- |
лы первичной раны нередко показана |
|||||||||
вонного |
газа. |
Усиливаются |
процессы |
ампутация. Но и она не всегда позво- |
||||||
брожения, распад белков. |
Выделение |
ляет остановить развитие этих ослож- |
||||||||
токсинов |
приводит |
к |
нарушению |
нений. |
|
|
|
|||
функции |
нервной системы, |
вызывает |
Следует подчеркнуть, что диагнос- |
|||||||
значительные |
изменения |
перифери- |
тика гнилостной инфекции затруднена |
|||||||
ческой крови, нарастание гипопротеи- |
значительным ее сходством с анаэроб- |
|||||||||
немии, нарушения водно-солевого об- |
ной |
неклостридиальнои инфекцией, |
||||||||
мена. Наблюдаются |
озноб, |
высокая |
детальное изучение которой |
начато |
||||||
температура |
тела, |
менингеальные |
лишь в последние годы. Этиологиче- |
|||||||
симптомы, нарушаются функции ор- |
ское сходство |
проявляется |
участием |
|||||||
ганов пищеварения и выделения. Все |
в |
развитии |
гнилостной |
инфекции |
||||||
это указывает на крайне неблагопри- |
аутофлоры человека, в том числе |
|||||||||
ятное течение раневого процесса, ос- |
анаэробной. |
|
|
|
||||||
ложненного |
гнилостной |
инфекцией. |
Клиническими признаками, общими |
|||||||
Местные изменения в ране в этот |
для |
гнилостной и анаэробной |
некло- |
|||||||
период |
характеризуются |
тем, |
что |
стридиальнои |
инфекции, |
являются |
|||||||||
некротизированные ткани, распадаясь, |
поражение кожи и клетчатки, харак- |
||||||||||||||
превращаются |
в |
зловонную массу |
тер экссудата (часто с резким непри- |
||||||||||||
темно-бурого цвета с небольшим коли- |
ятным запахом), выраженная инток- |
||||||||||||||
чеством |
отделяемого. |
Репаративные |
сикация и решающий эффект ради- |
||||||||||||
процессы |
прекращаются, |
появляется |
кального |
хирургического |
вмешатель- |
||||||||||
опасность |
возникновения |
вторичных |
ства. Следует отметить, что основные |
||||||||||||
кровотечений при расположении раны |
работы по изучению гнилостной ин- |
||||||||||||||
вблизи |
магистральных сосудов. |
От |
фекции проводились в то время, когда |
||||||||||||
анаэробной неклостридиальнои инфек- |
недостаточно была разработана мето- |
||||||||||||||
ции гнилостная инфекция отличается |
дика |
бактериологической диагностики |
|||||||||||||
клинически более медленным распро- |
анаэробной неклостридиальнои микро- |
||||||||||||||
странением и отсутствием выражен- |
флоры. По-видимому, о проявлении |
||||||||||||||
ного газообразования. Явное присут- |
гнилостной инфекции |
можно |
судить |
||||||||||||
ствие газа в тканях обычно указыва- |
только в случае преобладания в мик- |
||||||||||||||
ют на |
смешанную инфекцию — гни- |
робной ассоциации типичной гнилост- |
|||||||||||||
лостную и анаэробную. |
|
|
ной микрофлоры. Это подтверждается |
||||||||||||
Лечение. |
Следует |
незамедлительно |
нашим опытом клинико-бактериологи- |
||||||||||||
начать лечение и в первую очередь |
ческой диагностики и резким сниже- |
||||||||||||||
произвести радикальное иссечение не- |
нием |
частоты |
выявления |
гнилостной |
|||||||||||
жизнеспособных |
тканей, |
устранение |
инфекции в последние годы. Если в |
||||||||||||
карманов и затеков, адекватное дре- |
составе микробной ассоциации пре- |
||||||||||||||
нирование |
и |
длительное |
промывание |
обладают |
неспорообразующие |
анаэро- |
|||||||||
ран (см. главу 8). |
|
|
|
|
бы, выявляются |
гнилостные микробы |
|||||||||
Принципы |
антибактериальной |
и |
и характерная для анаэробов клини- |
||||||||||||
интенсивной терапии |
практически |
не |
ческая картина, то следует предпола- |
||||||||||||
отличаются от таковых при тяжелой |
гать |
анаэробную |
неклостридиальную |
||||||||||||
гнойной инфекции (см. главы 10 и |
инфекцию. В этом случае гнилостная |
||||||||||||||
12). |
|
|
|
|
|
|
|
микрофлора |
является |
контаминант- |
|||||
Благополучный |
исход, |
достигнутый |
ной, или сопутствующей. |
|
|
||||||||||
благодаря |
активной |
хирургической |
Это |
наше |
предположение |
имеет |
|||||||||
