
Fatenkov_-_Vnutrennie_bolezni_1_tom
.pdf184 |
Ответы и пояснения |
|
|
020. Правильный ответ – г.
Жесткое дыхание возникает в результате завихрения проходящей струи воздуха и изменения тембра шума при сужении просвета мелких бронхов секретом или слизью при их воспалении и деформации.
021. Правильный ответ – г.
Бронхиальное дыхание возникает в гортани при прохождении воздуха через голосовую щель. Полость, сообщающаяся с бронхом, по закону резонанса усиливает звуковые явления и обусловливает появление бронхиального дыхания. Кроме того, появлению этого дыхания способствует уплотнение легочной ткани, развивающееся в результате воспаления вокруг полости.
022. Правильный ответ – в.
Сухие свистящие хрипы образуются в мелких бронхах и бронхиолах при спазме (бронхиальной астме) и воспалительном отеке (бронхиолите), приводящих к резкому сужению их просвета, которое и является причиной появления этих патологических звуков.
023. Правильный ответ – б.
Крепитация – звук разлипания увлажненных спавшихся стенок альвеол, выслушивается в начальную и конечную стадию пневмококковой пневмонии, при компрессионном ателектазе и сердечной недостаточности (застойная крепитация).
024. Правильный ответ – в.
У здорового человека плевральные листки увлажнены секретом, обеспечивающим скольжение висцерального листка плевры по париетальному. Шум трения плевры возникает при сухости листков плевры (обезвоживание организма), отложении фибрина при воспалении (сухом плеврите), токсическом поражении (уремии), появлении неровности и шероховатости (плевральных спаек). Надавливание стетоскопом сближает листки плевры и усиливает шум трения плевры.
025. Правильный ответ – в.
Синдром полости развивается при опорожнении крупной полости (при абсцессе легкого, туберкулезной каверне, опухоли с распадом, эхинококковой кисте). Полость ограничена капсулой от непораженной легочной ткани, сообщается с бронхом, резонирует звуки, возникающие у голосовых связок (бронхиальное дыхание, усиленное голосовое дрожание, тимпанический звук при перкуссии), содержит остаточное количество гноя или воспалительной жидкости (крупнопузырчатые хрипы).
026. Правильный ответ – а.
Синдром воспалительного инфильтрата развивается при уплотнении легочной ткани вследствие заполнения альвеол воспалительным экссудатом с фибрином, обычно сопровождается воспалением плевры, высокой лихорадкой, хорошо проводит звуки, возникающие у голосовых связок.
027. Правильный ответ – г.
Обтурационный ателектаз образуется при спадении легкого при закупорке бронха инородным телом или сдавлении увеличенными лимфоузлами. Воздух ниже места закупорки в легкое не поступает. Оно уплотняется вследствие рассасывания имеющегося остаточного воздуха, не сообщается с бронхом, не проводит звуки из бронхов, альвеолы не расправляются.
028. Правильный ответ – г.
Абсцесс легкого – гнойный очаг в легочной ткани с распадом инфекционной этиологии, в клинике которого выделяют два периода: формирования зоны деструкции и прорыва гноя в бронхи. У больных с кашлем во второй период выделяется гнойная мокрота с гнилостным запахом. Мокрота разделяется на три слоя при стоянии, содержит лейкоциты, эритроциты и эластические волокна.
029. Правильный ответ – г.
Бронхоскопия – метод визуального исследования бронхов с помощью бронхоскопа; позволяет взять пробы мокроты, провести биопсию, удалить инородные тела и опухоли.
030. Правильный ответ – в.
Во время бронхоскопии проводят удаление гноя, крови, обильного неотделяемого секрета из бронхиального дерева, лаважа и непосредственную инстилляцию лекарственных средств в очаги поражения легких. Используют полую металлическую трубку, снабженную осветительным прибором, фибробронхоскопы.
031. Правильный ответ – в.
Спирография – метод графической регистрации изменений во времени объема вдыхаемого и выдыхаемого воздуха с помощью прибора – спирографа.
Ответы и пояснения |
185 |
|
|
032. Правильный ответ – в.
Характерный признак обструктивного типа нарушения вентиляции – уменьшение отношения ОФВ1/ФЖЕЛ в результате снижения относительного ОФВ1, вызванного повышением аэродинамического сопротивления. Бронхиальная обструкция может быть следствием бронхоспазма, обтурации бронхов вязкой мокротой, инородным телом, опухолью, воспалительными изменениями слизистой оболочки бронхов, сдавлением бронхов извне увеличенными лимфатическими узлами, потерей эластичности бронхов при эмфиземе легких. ОО – воздух, оставшийся в легких после максимального выдоха. ОФВ1 может уменьшаться и при рестриктивном типе нарушения вентиляции легких. ФЖЕЛ – объем воздуха, который изгоняется из легких после максимального вдоха. РОвыд – количество воздуха, выдыхаемого после спокойного выдоха.
033. Правильный ответ – д.
Рестриктивный тип нарушения вентиляции легких характеризуется уменьшением общей емкости легких (ОЕЛ). Уменьшение ОЕЛ развивается при снижении растяжимости легких при фиброзе и наличии плевральных спаек, ателектазов и деформации грудной клетки. ОО – остаточный объем воздуха после максимального выдоха. РОвд – количество воздуха, которое может исследуемый вдохнуть после спокойного вдоха. ДО – количество воздуха, которое человек может вдохнуть и выдохнуть при спокойном дыхании. Отношение ОФВ1/ФЖЕЛ при рестриктивном типе может быть увеличено в результате того, что скорость воздушного потока оказывается повышенной для данного уменьшенного объема легких.
034. Правильный ответ – г.
Клапанный пневмоторакс развивается при разрыве легочной ткани, расположенной вблизи крупного или среднего бронха. Участок ткани в месте разрыва срабатывает как клапан: в момент вдоха открывается, в момент выдоха закрывается, и приводит к накоплению большого количества воздуха в плевральной полости, который через область верхушек может перемещаться в подкожную клетчатку на грудной клетке, образуя подкожную эмфизему.
035. Правильный ответ – а.
Острый бронхит, развитие которого связано с вирусной инфекцией, пневмококками, гемофильной палочкой, гемолитическим стрептококком, и предрасполагающими факторами которого являются курение, злоупотребление алкоголем, нарушение носового дыхания, хроническая сердечная недостаточность.
036. Правильный ответ – б.
Острый бронхит характеризуется снижением ЖЕЛ в результате уменьшения дыхательного объема и резервного объема вдоха.
037. Правильный ответ – г.
Тяжесть хронического обструктивного бронхита определяется при исследовании функции внешнего дыхания. Характерно снижение ОФВ1. При ОФВ1 равного 70–75% от должной величины расценивают как легкую тяжесть, 50–69% – среднюю и менее 50% – тяжелую.
038. Правильный ответ – г.
При формулировке диагноза хронического обструктивного бронхита не следует указывать локализацию процесса по сегментам, так как это заболевание – диффузный процесс.
039. Правильный ответ – б, в, г.
Хронический бронхит отличается от бронхиальной астмы отсутствием аллергии, эозинофилии в мокроте, низкой обратимостью бронхиальной обструкции. Общими для обоих заболеваний являются курение, нарушение функции внешнего дыхания, наличие свистящих хрипов.
040. Правильный ответ – б.
Ипратропий бромид обладает м-холиноблокирующим действием, применяют в виде дозированного аэрозоля 1–2 дозы до 3 раз в сутки, обладает длительным действием, не оказывает резорбтивного действия, улучшает атриовентрикулярную проводимость и не влияет на ЦНС, не имеет возрастных ограничений и может сочетаться с другими бронхолитиками.
041. Правильный ответ – в.
Антибиотики пенициллинового ряда назначают только при наличии гнойной мокроты, связанной с грамположительными бактериями, выявленными при бактериологическом исследовании. При хроническом обструктивном бронхите нередко выявляют штаммы микроорганизмов, продуцирующих пенициллиназу, к которым пенициллин неактивен.
186 |
Ответы и пояснения |
|
|
042. Правильный ответ – г.
Можно диагностировать хронический обструктивный бронхит. Необходимо исследовать обратимость обструкции после ингаляции β2-адреномиметиков короткого действия и выполнить обзорную рентгенограмму органов грудной клетки.
043. Правильный ответ – б.
Эмфизематозный и бронхитический типы ХОБЛ – крайние проявления заболевания. У большинства больных есть признаки характерные для обоих типов. Но, при эмфизематозном типе кашель несильный со скудной слизистой мокротой.
044. Правильный ответ – в.
Эмфизема легких, при которой имеется недостаточность α1-антитрипсина – ингибитора протеолиза, приводящая к снижению активности в легочных структурах эластазы нейтрофилов и протеолитической деструкции эластических волокон легочной ткани. Эти явления происходят на фоне хронического обструктивного бронхита. В результате увеличивается воздушный объем легких.
045. Правильный ответ – в.
Эмфизема легких развивается при необратимых изменениях респираторного отдела легких при хроническом обструктивном бронхите, бронхоэктатической болезни, бронхиальной астме и характеризуется повышенной воздушностью легких, приводящей к описанной симптоматике.
046. Правильный ответ – г.
При эмфиземе легких уменьшается общая поверхность легких в результате деструкции межальвеолярных перегородок, сопровождающаяся снижением диффузионной способности легких и нарушением оксигенации крови.
047. Правильный ответ – а.
При эмфиземе легких снижение ЖЕЛ обусловлено уменьшением РОвыд и ОФВ1, что связано с увеличением бронхиального сопротивления. Эти явления приводят к увеличению ООЛ и ФОЕ.
048. Правильный ответ – г.
При эмфиземе легких симпатомиметики или неэффективны, или ухудшают легочную вентиляцию.
049. Правильный ответ – в.
Бронхиальная астма – заболевание, при котором основное значение в патогенезе имеют заболевания бронхов, сопровождающиеся отеком слизистой и их гиперреактивностью, наличием большого количества вязкого секрета в бронхах и склерозом их стенок, приводящих к развитию приступов удушья.
050. Правильный ответ – в.
Тяжелаябронхиальнаяастма4-йстепенитяжестидиагностируетсяприпостоянныхсимптомахвтечениедня,ча- стых обострениях, частых ночных симптомах, значительном ограничении физической активности, ПСВ < 60% от должной, суточные колебания ПСВ 20–30%.
051. Правильный ответ – в.
Бронхиальная астма 2-й степени тяжести характеризуется симптомами астмы более 1 раза в неделю, но не более 1 раза в день, ночные симптомы возникают чаще 2 раз в месяц, обострения заболевания могут нарушать физическую активность и сон, ПСВ > 80% от должной и суточные колебания ПСВ 20–30%.
052. Правильный ответ – г.
Положительный тест, свидетельствующий об обратимости бронхиальной обструкции, диагностируется при увеличении ОФВ1 – на 16% и ПСВ – на 30% после приема бронхолитиков (β-агонистов – сальбутамола, фенотерола или холинолитика – ипратропия бромида).
053. Правильный ответ – г.
β-блокаторы противопоказаны при бронхиальной астме, так как блокируют β-адренорецепторы, усиливают бронхоспазм и уменьшают бронхорасширяющее действие симпатомиметиков.
054. Правильный ответ – а.
Ингаляционные кортикостероиды оказывают выраженное противовоспалительное и десенсибилизирующее действие. β2-агонисты пролонгированного действия устраняют обструкцию бронхов. Возможно применение комбинированных препаратов (будесонид + формотерол, флутиказон + салметерол).
Ответы и пояснения |
187 |
|
|
055. Правильный ответ – д.
У больного вероятна бронхиальная астма 3-й степени тяжести, которая характеризуется ежедневными приступами экспираторной одышки, ночными симптомами более 1 раза в неделю, эозинофилией, суточными колебаниями ПСВ более 30% и ПСВ – 80% от должной величины.
056. Правильный ответ – б.
В этиологии и патогенезе бронхоэктатической болезни основное значение имеет хронический нагноительный процесс в патологически расширенных бронхах, приводящий к интоксикации больных, кашлю с гнойной мокротой, кровохарканью, инспираторной одышке и деформации пальцев ("барабанные палочки").
057. Правильный ответ – в.
Бронхография проводится с полным контрастированием бронхов. На бронхограммах выявляют патологическое расширения бронхов 4–6 порядка, имеющие цилиндрическую, мешотчатую, варикозную и смешанную формы, и незаполненные контрастным веществом дистальные отделы бронхов за бронхоэктазами.
058. Правильный ответ – г.
В бронхоэктазах, особенно при обострении болезни, содержится жидкий гной, при прохождении воздуха через который возникают влажные хрипы. Калибр хрипов зависит от диаметра бронхоэктатических полостей, количество хрипов изменяется после кашля.
059. Правильный ответ – г.
Выраженным бронхоспастическим действием обладают β-адреноблокаторы (пропранолол). Гистамин, лейкотриены С, D и Е, простагландины F2, F2α и D2 вызывают гиперреактивность дыхательных путей и поддерживают в них воспаление, что приводит к увеличению сопротивления в бронхах и развитию приступов удушья.
060. Правильный ответ – а.
В этиологии абсцесса легких основное значение имеют грамотрицательные формы аэробных и условно анаэробных микроорганизмов (синегнойная палочка, клебсиелла пневмонии, золотистый стафилококк), облигатно – анаэробные микроорганизмы (бактероиды, анаэробные кокки).
061. Правильный ответ – в, г.
Дифференциальную диагностику с туберкулезной каверной проводят при торпидном течении абсцесса и при хроническом абсцессе. В отличие от абсцесса при изолированной каверне имеются очаги вокруг полости, отсутствует горизонтальный уровень жидкости, выраженные клинические проявления и воспалительные изменения крови. В мокроте при туберкулезе выявляют микобактерии.
Бронхоэктатическая болезнь в отличие от абсцесса легких имеет длительный анамнез, характеризуется двусторонним поражением обычно в нижних долях с формированием множественных мелких полостей без перифокальной инфильтрации легочной ткани.
Саркоидоз легких и пневмокониозы относятся к диссеминированным заболеваниям легких с типичной клинической картиной и рентгенологическими изменениями легких.
062. Правильный ответ – 3.
Наиболее частыми микроорганизмами, вызывающими внебольничную пневмонию являются Streptococcus pneumoniae и Mycoplasma pneumoniae. Остальные микроорганизмы чаще вызывают деструктивные пневмониты.
063. Правильный ответ – б.
Шум трения плевры развивается при воспалении плевральных листков, на которых выпадает фибрин. Шум трения плевры выслушивается на вдохе и выдохе и усиливается при надавливании стетоскопом. При появлении выпота (экссудата) шум трения плевры исчезает.
064. Правильный ответ – г.
Инфекционно-токсический шок осложняет течение внебольничной пневмонии в остром периоде, если своевременно не начато лечение. Шок развивается быстро, протекает обычно тяжело (III степень тяжести) и имеет неблагоприятный прогноз.
065. Правильный ответ – в.
При госпитализации больного с внебольничной пневмонией препаратом выбора является бензилпенициллин, доза которого должна быть 1 млн ЕД в/м через каждые 4 часа. Это обусловлено тем, что в этиологии внебольничной пневмонии основное значение имеет Streptococcus pneumoniae. Но, учитывая устойчивость возбудителей, необходимо использовать аминопенициллины с ингибиторами β-лактамаз.
188 |
Ответы и пояснения |
|
|
066. Правильный ответ – в.
У больной развилась болезнь легионеров (понтиакская лихорадка), возбудителем которой является легионелла. Вспышки болезни легионеров возникают обычно в гостиницах, казармах, больницах, оснащенных кондиционерами. Аэрозоли из испарительных систем кондиционеров являются распространителями инфекции в больницах и скученных коллективах.
067. Правильный ответ – г.
Атипичными пневмониями называются интерстициальные пневмонии, вызванные легионеллой, микоплазмой, хламидиями, вирусами и риккетсиями. При атипичных пневмониях возможно выделение микроорганизмов с помощью бактериологического исследования и отсутствует эффект от пенициллина.
068. Правильный ответ – г.
Пневмоцистная пневмония чаще всего развивается при СПИДе. Протекает с высокой лихорадкой, кашлем обычно сухим, выраженным цианозом и одышкой. Физикальные данные необильные, при рентгенологическом исследовании обнаруживают очаговую или сливную инфильтрацию.
069. Правильный ответ – г.
Геморрагический характер экссудата выявляют при крупноочаговом инфаркте миокарда, осложненном триадой Дресслера (геморрагические плеврит, пневмония, перикардит); опухолях легких и ТЭЛА, осложненной инфарктом легкого.
070. Правильный ответ – б.
Для экссудата характерны относительная плотность выше 1,015, содержание белка – выше 3%, соотношение содержания белка в плевральной жидкости и плазме более 0,5, высокое содержание ЛДГ, соотношение содержания ЛДГ в экссудате и плазме крови более 0,6. В экссудате определяют серозомуцин с помощью реакции Ривальта (падающая капля экссудата в слабом растворе уксусной кислоты образует помутнение в виде "струйки дыма от сигареты").
071. Правильный ответ – а.
При экссудативном плеврите снижается легочный объем, что приводит к развитию рестриктивного типа нарушения ФВД, характеризующегося снижением ЖЕЛ и ОЕЛ, а ОФВ1/ЖЕЛ и МОС 25-75% нормальные или увеличенные.
072. Правильный ответ – в.
В плевральном выпоте обнаружены все признаки транссудата, кроме повышенной концентрации ЛДГ. В транссудате обычно выявляют низкую (менее 1,015) удельную плотность, содержания белка ниже 2,5 г/100 мл, соотношение белка в транссудате плазме меньше 0,6, отрицательную реакцию Ривальта.
073. Правильный ответ – г.
Периферический рак легкого долгое время не проявляется клинически, так как развивается из эпителия мелких бронхов. Боли в груди, кашель, кровохарканье – поздние симптомы. У половины больных периферический рак обнаруживают при профилактической флюорографии.
074. Правильный ответ – б.
Паранеопластические проявления развиваются при мелкоклеточном раке. Возможна эктопическая секреция АКТГ, вызывающая синдром Иценко–Кушинга, гипокалиемию и гипонатриемию. При метастазировании в кости развивается остеоартропатия.
75. Правильный ответ – в.
Саркоидоз легких характеризуется образованием эпителиодноклеточных гранулем без казеоза и перифокального воспаления. В начале заболевания выявляются симптомы интоксикации (субфебрильная температура, слабость, артралгии) к которым присоединяются узловатая эритема, упорный кашель, одышка и боли в грудной клетке. Но только рентгенография позволяет на ранних стадиях выявить это заболевание (увеличенные бронхопульмональные узлы).
076. Правильный ответ – б.
Синдром Хаммена–Рича (идиопатический фиброзирующий альвеолит) предположительно имеет аутоиммунную природу, но только с поражением легких. В паренхиме легких существуют три взаимосвязанных процесса: отек, воспаление, фиброз. При прогрессировании заболевания поражаются бронхиолы, в которых образуются кисты, достигающие 1 см в диаметре ("сотовое", "ячеистое легкое"). Основные клинические проявления синдрома – прогрессирующая одышка, легочная гипертония и легочное сердце.
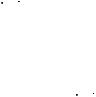
Ответы и пояснения |
189 |
|
|
077. Правильный ответ – в.
Синдром Гудпасчера – болезнь легких и почек, вызываемая антителами (Ig G) к базальной мембране, реагирующими с клубочковой и альвеолярной базальной мембраной и вызывающими альвеолярные кровоизлияния и нефрозонефрит с внутрикапиллярными тромбозами. Клинические проявления – кровохарканье, прогрессирующая одышка, нарастающая почечная недостаточность.
078. Правильный ответ – в.
Легочный альвеолярный протеиноз характеризуется массивным накоплением богатого фосфолипидами субстрата в альвеолах. При этом отсутствуют признаки васкулита, гранулемы и поражения почек. Основные клинические проявления – нарастающая одышка, кашель со скудной мокротой, иногда кровохарканье. Диагностируется заболевание при гистологическом исследовании материала, полученного при открытой или пункционной биопсии легких, и лаважной жидкости.
079. Правильный ответ – г.
РДСВ характеризуется повреждением альвеоло-капиллярных мембран, приводящем к выходу крови, фибрина и белка в альвеолы. В результате развивается интерстициальный отек легких, сопровождающийся выраженным вентиляционно-перфузионным дисбалансом (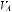
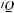 ), значительным сбросом крови справа налево и легочной гипертонией. Клиника развивается быстро. У больных выявляют прогрессирующее тахипноэ, диффузную двустороннюю инфильтрацию легких на рентгенограмме, острый дыхательный алкалоз.
), значительным сбросом крови справа налево и легочной гипертонией. Клиника развивается быстро. У больных выявляют прогрессирующее тахипноэ, диффузную двустороннюю инфильтрацию легких на рентгенограмме, острый дыхательный алкалоз.
080. Правильный ответ – г.
ТЭЛА проявляется в клинике ослаблением везикулярного дыхания, свистящими хрипами в момент эмболии и крепитацией; недостаточностью правого желудочка при ТЭЛА с вовлечением более 50% легочных сосудов;
гипоксией, вызванной вентиляционно-перфузионными нарушениями (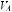
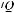 ) и тромбозом глубоких вен более чем у 50% больных. Гиперкапния отсутствует, так как при ТЭЛА развивается гипервентиляция.
) и тромбозом глубоких вен более чем у 50% больных. Гиперкапния отсутствует, так как при ТЭЛА развивается гипервентиляция.
081. Правильный ответ – 1 г, 2 б.
1 г. Обострение бронхиальной астмы развилось у больной на фоне бронхиальной астмы легкого персистирующего течения. Вероятно, обострение было спровоцировано ОРЗ, которое могла перенести больная после контакта с больным ОРЗ. Обострение подтверждается ухудшением состояния больной и развитием клиники бронхиальной астмы средней тяжести с соответствующими изменениями ОФВ1 и ПСВ, увеличением эозинофилов в крови и СОЭ.
2 б. В отделении необходимо повторно исследовать ФВД. Целесообразно увеличить сальбутамол до 2 доз 5–6 раз в сутки. При отсутствии эффекта в первые 4–6 часов необходимо назначение системных глюкокортикоидов внутрь или внутривенно и метилксантинов короткого или длительного действия внутрь.
082. Правильный ответ – г.
Нозокомиальная (госпитальная) пневмония развивается обычно спустя 48 часов после поступления больного в стационар. Черепно-мозговая травма и последующая интубация и ИВЛ в отделении реанимации – основные патогенетические факторы госпитальной пневмонии. В дыхательные пути у интубированных больных бактерии проникают из глотки по стенкам манжетки эндотрахеальной трубки. Ухудшение состояния больного, клинические данные и изменения в крови подтверждают этот диагноз.
083. Правильный ответ – в.
Хроническая обструктивная болезнь легких среднетяжелого течения (II стадии) развилась у больного как исход хронического обструктивного бронхита. Подтверждается этот диагноз жалобами на экспираторную одышку, усиливающуюся при физической нагрузке, кашель со слизисто-гнойной мокротой. Характерны изменения ФВД: снижение ОФВ1 до 60% и ОФВ1/ФЖЕЛ до 65%. Для уточнения диагноза необходимо дообследование, включающее рентгеноскопию грудной клетки и обратимость бронхиальной обструкции после ингаляции β2-адреномиметиков короткого действия.
084. Правильный ответ – г.
Бронхолитин (препарат подавляющий кашель) в сочетании с муколитиком бромгексином приводит к задержке эвакуации образующегося в большом количестве секрета, что сопровождается нарастанием бронхиальной обструкции, тяжести течения бронхита и ухудшением состояния больного.
085. Правильный ответ – д.
Пропранолол – неселективный β-адреноблокатор. Вызывает выраженное повышение тонуса гладкой мускулатуры бронхов и ухудшает течение всех обструктивных заболеваний дыхательных путей, особенно бронхиальной астмы. Все остальные препараты могут быть рекомендованы, но, учитывая ухудшение состояния
190 |
Ответы и пояснения |
|
|
больного на фоне лечения – "ступень выше", целесообразнее назначение ингаляционного кортикостероида флукозонида или регулярный прием кромглициевой кислоты с фенотеролом.
086. Правильный ответ – б.
У больной образовался абсцесс в зоне инфильтрата. Произошел прорыв гнойника в бронхи с выделением большого количества гнойной мокроты. Вероятной причиной абсцедирования у больной явилась резистентность возбудителя пневмонии к пенициллину, которым мог быть стафилококк – как вариант суперинфекции после вирусного заболевания.
087. Правильный ответ – в.
У больного следует диагностировать опухоль легкого, которая привела к развитию синдрома верхней полой вены, похуданию, анемии, значительному увеличению СОЭ – поздним признакам злокачественного новообразования. Над опухолью перкуторный тон притупленный, дыхание ослабленное везикулярное.
088. Правильный ответ – г.
Закрытый пневмоторакс у спортсмена при тяжелой физической нагрузке может быть обусловлен разрывом легочной ткани. Возможно, у спортсмена была эмфизема легких или развилось деструктивное воспаление легких накануне соревнования, что и привело к разрыву легочной ткани.
089. Правильный ответ – г.
Наиболее вероятной причиной у больного, выкуривающего 30 сигарет в день в течение 30 лет, является хронический бронхит, который подтверждается периодическим кашлем со скудной мокротой, жестким везикулярным дыханием и жужжащими хрипами в легких и отсутствием рентгенологических изменений в легких. Последние обычно выявляются при бронхоэктатической болезни, туберкулезе легких и раке легкого. Для эмфиземы характерны отсутствие кашля или незначительный кашель без мокроты. Рекомендуется проведение курильщику с кровохарканьем этого возраста бронхоскопии.
090. Правильный ответ – в.
Предварительный диагноз наиболее вероятный – тромбоэмболия легочной артерии. Острое начало, высокая температура тела, признаки правожелудочковой недостаточности и отсутствие выраженных патологических изменений в легких при физикальном и рентгенологическом исследовании – признаки ТЭЛА. Предрасполагающими факторами к развитию ТЭЛА у больной являются курение и прием пероральных контрацептивов. Микоплазменная, внебольничная пневмония и острый абсцесс легких имеют характерные рентгенологические изменения в легких с первого дня заболевания. При раке легкого не бывает острое начало.

191
Часть 2 ЗАБОЛЕВАНИЯ
СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
Глава 22
КЛИНИЧЕСКОЕ ИССЛЕДОВАНИЕ
Расспрос больных
Основными жалобами больных при поражении сердца являются одышка, удушье, сердцебиение, ощущение перебоев в работе сердца, боли в области сердца.
Одышка или ощущение нехватки воздуха – это одна из наиболее часто встречающихся жалоб больных с заболеваниями сердечно-сосудистой системы. Возникновение одышки связано с несколькими механизмами. В первую очередь она является следствием нарушения насосной функции левого желудочка, так как поражение миокарда приводит к ослаблению его сократительной способности, что способствует нарушению, во-первых, систолической функции изгнания крови и, во-вторых, диастолического присасывающего
действия левого желудочка, обусловленного высоким диастолическим внутрижелудочковым давлением (ВЖД), препятствующим оттоку крови из легочных вен. Нарушение снижения ВЖД в диастолу связано с ослаблением сократительной способности субэндокардиального и субэпикардиального слоев миокарда. Развивается застой в малом круге кровообращения, ухудшается оксигенация крови, и появляется тканевая гипоксия. Имеет такжезначениезастойкровивбольшомкругеинарушениемикроциркуляциивразличных органах и тканях, что вызывает изменения метаболизма. В итоге в крови накапливается большое количество недоокисленных продуктов обмена, которые раздражают дыхательный центр. И, наконец, одышка может быть следствием скопления жидкости в полостях (брюшной, перикардиальной, плевральных) при хронической сердечной недостаточности. При этом ограничивается подвижность легких, развивается гиповентиляция и компенсаторно учащается дыхание.
Различают физиологическую и патологическую одышку. Физиологическая одышка по-
является у здоровых людей при значительной физической нагрузке и исчезает через 3–5 мин отдыха. О патологической одышке говорят в том случае, когда к учащению дыхания приводят меньшие уровни нагрузки.
Выраженность одышки зависит от степени нарушения функционального состояния сердечно-сосудистой системы и, соответственно, от стадии сердечной недостаточности.
192 |
Часть 2. Заболевания сердечно-сосудистой системы |
|
|
У больных с первой стадией сердечной недостаточности одышка возникает при относительнобольшихфизическихнагрузках,новосстановлениедыханияпроисходитзначительно медленнее – в течение 6–7 мин. При дальнейшем прогрессировании недостаточности одышка возникает при обычной нагрузке: ускоренной ходьбе, подъеме по лестнице на 2–3 этаж, работе по дому и т. п. Более выраженная стадия недостаточности характеризуется одышкой, возникающей при небольшом физическом напряжении: обычной ходьбе, легких физических нагрузках по дому, на улице. Обычно такая одышка свидетельствует о декомпенсации сердечно-сосудистой системы. Крайняя степень одышки – одышка при небольшой нагрузке: изменении положения тела, повороте в постели, разговоре, процессе приема пищи и т. п.
Одним из вариантов одышки является удушье или сердечная астма. Она характери-
зуется внезапным началом, быстрым развитием и учащением в покое дыхательных движений до 40–50/мин. Больные при этом занимают вынужденное положение ортопноэ. Сердечная астма развивается в результате тяжелой патологии сердечно-сосудистой системы.
Сердечная астма клинически схожа с приступом удушья при бронхиальной астме. Однако сердечная астма является следствием резкого переполнения малого круга кровообращения при остро наступающей слабости левого желудочка. А приступ удушья при бронхиальной астме – это результат спазма мельчайших бронхов.
Следующей жалобой является сердцебиение, которое может развиваться, как и одышка, у здоровых людей при физической нагрузке, но чаще сердцебиение является результатом поражения миокарда и свидетельствует о нарушении функционального состояния сердечно-сосудистой системы. Первая причина возникновения сердцебиения – начальная сердечная недостаточность, сопровождающаяся повышением давления в устьях полых вен, которое вызывает компенсаторную тахикардию – рефлекс Бейнбриджа.
Сердцебиение часто возникает при токсическом поражении миокарда экзогенного и эндогенного происхождения. Экзогенные интоксикации могут быть при отравлениях щелочами, кислотами, солями тяжелых металлов, при передозировке препаратов группы атропина, злоупотреблении табаком ("тахикардия курильщика"), алкоголем, крепким чаем или кофе и других воздействиях. Эндогенная интоксикация связана обычно с различными инфекционными заболеваниями или с нарушением функции эндокринной системы. Вариантом такой интоксикации, приводящей к тахикардии, является повышение в крови гормона щитовидной железы при тиреотоксикозе.
Главной причиной сердцебиения является нарушение сократительной способности миокарда при ишемической болезни сердца, перегрузке мышцы сердца объемом крови
– пороки сердца, обусловленные недостаточностью клапанного аппарата, и перегрузке сопротивлением – стенозы устья магистральных сосудов, системное повышение артериального давления.
Сердцебиение может возникать внезапно и достигать 140–150/мин и более. Это так называемая пароксизмальная тахикардия. При развитии пароксизмальной тахикардии резко нарушается гемодинамика. При этом значительно снижается ударный объем, что обусловлено уменьшением диастолической паузы и, следовательно, наполнением желудочков кровью.
Нередко больные жалуются на ощущение перебоев в работе сердца. Могут наблю-
даться следующие варианты нарушения сердечного ритма:
–экстрасистолия – внеочередное преждевременное сокращение сердца, после которого следует компенсаторная пауза, воспринимаемая больными как чувство "замирания" сердца;
–мерцательная аритмия (абсолютная аритмия) – состояние, характеризующееся полным нарушением ритмической деятельности сердца, при котором предсердия сокращаются не полностью, а желудочки – беспорядочно;
Глава 22. Клиническое исследование |
193 |
|
|
–брадикардия – уменьшение числа сердечных сокращений до 40/мин и менее;
–нарушениепроводимостиимпульса–атриовентрикулярные блокады сердца II степени, для которых типично выпадение сокращения желудочков.
Одной из ведущих жалоб является боль в области сердца. Боли по интенсивности могут быть колющими, сжимающими, давящими, жгучими, нестерпимыми. Колющие боли чаще всего отмечаются у больных с дистрофией миокарда, нарушениями нервной регуляции деятельности сердца или вегетососудистой дистонией; сжимающие, давящие боли – у больных стенокардией; жгучие, нестерпимые – у больных инфарктом миокарда.
Боль чаще всего локализуется в области сердца, но возможна загрудинная локализация. Боль в области сердца имеет типичные зоны иррадиации: в левую половину шеи, левую руку, нижний угол левой лопатки. Менее характерно распространение боли на пра-
вую половину грудной клетки, правый плечевой сустав.
Диагностическое значение имеют особенности поведения больного в момент болевого приступа. Некоторые пациенты в момент приступа болей замирают, останавливаются, чтобы малейшим движением не спровоцировать усиление боли. Нередко боль сопровождается чувством страха смерти, из-за которого больные могут остановиться посреди улицы с интенсивным движением, не замечая реальной угрозы их жизни – возможности быть сбитым идущим транспортом. Такое поведение характерно для больных, страдающих стенокардией напряжения. Другой вариант поведения – перевозбуждение человека в момент приступа болей. Больные подбегают к форточке, выбегают на улицу, на балкон, так как нередко эта боль сопровождается удушьем. Такое поведение характерно для пациентов с обширными инфарктами миокарда.
Причины возникновения болей различны: у одних больных это физическая нагрузка разной интенсивности, у других – эмоциональное возбуждение. У некоторых пациентов не удается выявить конкретный провоцирующий фактор.
Продолжительность болевого приступа различна: от нескольких минут до нескольких часов, а иногда и дней. Так, при стенокардии давящие или сжимающие боли могут продолжаться несколько минут и купируются приемом нитроглицерина. Для инфаркта миокарда характерны острые боли, длящиеся более 2 часов, и если они не купируются в течение 5–7 часов, то говорят о status anginosus. У некоторых больных боли продолжаются в течение нескольких дней, а иногда недели, что характерно для вегетативных расстройств, дистрофических и склеротических изменений в миокарде. Длительные боли могут быть также
у людей с резкой гипертрофией миокарда.
Одним из симптомов нарушения функции органов кровообращения является кашель. Возможны два варианта кашля: сухой и влажный с отделением серозно-слизистой мокроты, иногда с примесью крови – кровохарканье. Сухой кашель обычно возникает у больных с аневризмой аорты, которая давит на блуждающий нерв и вызывает рефлекторный кашель. Сухой кашель может быть и у больных с начальными проявлениями острой левожелудочковой недостаточности, при синдроме сердечной астмы.
Кашель с мокротой бывает обычно при хронической сердечной недостаточности, сопровождающейся застоем в малом круге кровообращения. Кровохарканье всегда свидетельствует об ухудшении состояния и является неблагоприятным прогностическим признаком. Возможно отделение мокроты с алой кровью, иногда сгустками крови. Чаще это
наблюдается при эмболии разветвлений легочной артерии и развитии инфаркта легкого. Пенистая розовая мокрота свидетельствует об альвеолярном отеке легких.
Нередко больные предъявляют жалобы, характеризующие поражения сосудистой системы. При нарушении мозгового кровообращения могут появляться головная боль, головокружение, шум в ушах, мелькание "мушек" или пятен перед глазами. Эти симптомы обусловлены повышением артериального давления, атеросклерозом артерий головного мозга или нарушениями гемодинамики при анемии.
