
- •ПРЕДИСЛОВИЕ
- •Глава 1. Организация службы инфекционной помощи в России
- •Глава 2. Инфекционные болезни. Заболеваемость и смертность
- •Глава 3. Вакцинопрофилактика инфекционных болезней. Календарь прививок
- •Глава 4. Последипломное образование по специальности «Инфекционные болезни»
- •РАЗДЕЛ I. МЕТОДЫ ДИАГНОСТИКИ
- •Глава 5. Клинические методы
- •Глава 6. Лабораторные методы
- •Приложения к главе 6. Лабораторные методы
- •Клинический анализ крови
- •Цель
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Факторы, влияющие на результат
- •Осложнения
- •Клинический анализ мочи
- •Цель
- •Показания
- •Подготовка к исследованию
- •Методика исследования
- •Факторы, влияющие на результат
- •Биохимический анализ крови
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Факторы, влияющие на результат
- •Осложнения
- •Анализ желчи
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Осложнения
- •Альтернативные методы
- •Клинический анализ кала
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Оценка копрограммы при протозоозах, гельминтозах, микозах
- •Факторы, влияющие на результат
- •Исследование спинномозговой жидкости
- •Методы исследования
- •Осложнения при Люмбальной пункции
- •Взятие спинномозговой жидкости для исследования
- •Визуальная оценка спинномозговой жидкости
- •Биохимическое исследование спинномозговой жидкости
- •Микробиологические методы*
- •Иммунологические методы*
- •Полимеразная цепная реакция*
- •Глава 7. Инструментальные методы
- •Электрокардиография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Рентгенография
- •Цели
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Альтернативные методы
- •Электроэнцефалография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Факторы, влияющие на результат
- •Осложнения
- •Электронейромиография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Альтернативные методы
- •Компьютерная томография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Альтернативные методы
- •Магнитно-резонансная томография
- •Цель
- •Показания
- •Абсолютные противопоказания
- •Относительные противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Альтернативные методы
- •Ультразвуковая диагностика. Эхокардиография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •10. Осложнения
- •12. Альтернативные методы
- •Эзофагогастродуоденоскопия
- •Цели
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Оценка результата
- •Осложнения
- •Альтернативные методы
- •Ректороманоскопия, колоноскопия
- •Цели
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Альтернативные методы
- •Глава 8. Немедикаментозные методы лечения инфекционных болезней
- •Режим
- •Диетотерапия
- •Физиотерапия
- •Санаторно-курортное лечение
- •Глава 9. Фармакотерапия
- •9.1. АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ. ЭТИОТРОПНАЯ ТЕРАПИЯ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
- •9.2. ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИЕ БАКТЕРИОФАГИ КАК СРЕДСТВО АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ
- •9.3. ПРОТИВОГРИБКОВЫЕ ПРЕПАРАТЫ
- •9.4. ПРОТИВОВИРУСНЫЕ ПРЕПАРАТЫ
- •9.5. ПРОТИВОПАРАЗИТАРНЫЕ ПРЕПАРАТЫ
- •9.6. ЛЕКАРСТВЕННЫЕ ВЗАИМОДЕЙСТВИЯ
- •9.7. БИОДОСТУПНОСТЬ ВОЗБУДИТЕЛЯ
- •9.8. МЕХАНИЗМЫ РЕЗИСТЕНТНОСТИ К АНТИБАКТЕРИАЛЬНЫМ ПРЕПАРАТАМ
- •9.9. ИММУНОТЕРАПИЯ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
- •9.10. ПОБОЧНОЕ ДЕЙСТВИЕ АНТИМИКРОБНЫХ ПРЕПАРАТОВ
- •Глава 11. Катарально-респираторный синдром
- •Глава 12. Экзантемы, энантемы, первичный аффект
- •Глава 13. Лимфаденопатия
- •Глава 14. Синдром желтухи
- •Глава 15. Синдром поражения желудочно-кишечного тракта при инфекционных болезнях
- •Глава 16. Гепатолиенальный синдром
- •Глава 17. Поражение почек при инфекционных болезнях
- •Глава 18. Поражение центральной нервной системы при инфекционных болезнях
- •Глава 19. Поражение периферической нервной системы при инфекционных болезнях
- •Диагностика
- •Лечение
- •20.1. САЛЬМОНЕЛЛЕЗЫ
- •20.2. ШИГЕЛЛЕЗ
- •20.3. ЭШЕРИХИОЗЫ
- •20.4. ПИЩЕВЫЕ ТОКСИКОИНФЕКЦИИ
- •20.5. ХОЛЕРА
- •20.6. ЗАБОЛЕВАНИЯ, ВЫЗЫВАЕМЫЕ НАГ-ВИБРИОНАМИ
- •20.7. ИЕРСИНИОЗЫ
- •20.8. КАМПИЛОБАКТЕРИОЗ
- •20.9. ЛИСТЕРИОЗ
- •20.10. БРУЦЕЛЛЕЗ
- •20.11. ТУЛЯРЕМИЯ
- •20.12. СИБИРСКАЯ ЯЗВА
- •20.13. СТРЕПТОКОККОВЫЕ ИНФЕКЦИИ
- •20.14. ПНЕВМОКОККОВЫЕ ИНФЕКЦИИ
- •20.15. СТАФИЛОКОККОВЫЕ ИНФЕКЦИИ
- •20.16. МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
- •20.17. СЕПСИС
- •20.18. ДИФТЕРИЯ
- •20.19. ГЕМОФИЛЬНАЯ ИНФЕКЦИЯ
- •20.20. ЛЕГИОНЕЛЛЕЗЫ
- •20.21. ВОЗВРАТНЫЕ ТИФЫ
- •20.22. ЛЕПТОСПИРОЗ
- •20.24. СТОЛБНЯК
- •20.25. БОТУЛИЗМ
- •20.27. РИККЕТСИОЗЫ
- •20.28. ОРНИТОЗ
- •20.29. РЕСПИРАТОРНЫЙ МИКОПЛАЗМОЗ
- •Приложение к главе 20. Лепра
- •Коды по МКБ-10
- •Этиология
- •Эпидемиология
- •Меры профилактики: специфические, неспецифические. Мероприятия в очаге
- •Профилактика лепры
- •Патоморфология и патогенез
- •Клиническая классификация
- •Клинические и лабораторные диагностические тесты
- •Показания к дополнительным методам диагностики и консультациям специалистов
- •Лечение
- •Показания к госпитализации
- •Лечебная диета
- •Специфическая этиотропная терапия на дому и в стационаре
- •Патогенетическая терапия
- •Интенсивная терапия и реанимация
- •Сроки госпитализации
- •Диспансерное наблюдение
- •Санаторно-курортное лечение
- •Глава 21. Вирусные инфекции
- •21.1. ВИРУСНЫЕ ГЕПАТИТЫ 21.1.1. Гепатит А
- •21.2. ВИЧ-ИНФЕКЦИЯ
- •Профилактика
- •Патогенез
- •Клиническая картина
Данные лабораторных исследований. При вспышке острой диареи среди лиц, употреблявших пищу, приготовленную из свежих или замороженных морских продуктов, следует предположить общий источник инфекции. Диагноз подтверждают путем посева содержимого прямой кишки на агаровую среду, содержащую
тиосульфат-цитрат-желчные соли и сахарозу, на которой через 24 ч появляются типичные колонии V. parahaemolyticus. Колонии этого микроорганизма растут медленно, поэтому их часто не замечают в культурах, растущих на средах с дезок-сихолатом. В фекалиях обычно определяется большое число сегментоядерных лейкоцитов и небольшое число эритроцитов, однако эти изменения выражены значительно меньше, чем при шигеллезах.
Лечение. В большинстве случаев специального лечения не требуется. Антибактериальные препараты не сокращают ни продолжительности болезни, ни сроков выделения возбудителя с фекалиями. Отсутствуют убедительные данные эффективности препаратов с антиперистальтическим действием. В случаях, когда больной теряет большое количество жидкости, проводится регидратация.
Прогноз. Исход болезни почти всегда благоприятный. В Японии иногда регистрируют летальные исходы у больных с тяжелыми сопутствующими заболеваниями.
Инфекция, вызываемая V. mimicus. Была установлена роль Vibrio mimicus в развитии спорадических вспышек острых диарей у проживающих вдоль побережья Мексиканского залива ранее здоровых лиц всех возрастных групп, употреблявших в пищу сырые морские продукты (особенно устрицы). В эпидемиологическом плане эта инфекция отличается от вызываемой V. parahaemolyticus тем, что, за исключением одной вспышки, возбудитель выделялся спорадически. Несмотря на то что V. mimicus, подобно холерному вибриону, не относится к галофильным вибрионам (он растет быстрее в 1% растворе натрия хлорида, нежели в солевых растворах более высокой концентрации), он не продуцирует холерного энтероток-сина, а вызываемое им заболевание по клиническому течению не отличается от вызываемого V. parahaemolyticus.
У 40% больных болезнь начинается с лихорадки, примерно у 15% появляется кровянистая диарея. Поскольку болезнь обычно самокупируется, проводится только симптоматическое лечение. Назначать антибиотики нецелесообразно.
20.7. ИЕРСИНИОЗЫ
Иерсиниозы - группа сапрозоонозных бактериальных инфекционных болезней, преимущественно с фекально-оральным механизмом передачи возбудителя, вызываемых микроорганизмами рода Yersinia. Характеризуются полиморфизмом клинических проявлений, интоксикацией, экзантемой, поражением ЖКТ и суставов, склонностью к рецидивирующему, затяжному и хроническому течению с формированием иммунопатологических синдромов.
Род Yersinia относится к семейству Enterobacteriaceae и включает 11 видов. Наиболее значимы в этиологии заболеваний человека Y. pestis, Y. enterocolitica и Y. pseudotuberculosis. Иерсинии - грамотрицательные подвижные овоидной формы бактерии, имеющие перетрихиально расположенные жгутики, факультативные анаэробы. Растут на простых питательных средах, оптимум роста - +22-29 °С, могут размножаться при +4-6 °С, т.е. в условиях бытовых холодильников, овощехранилищ. Устойчивы в окружающей среде, сохраняются в воде до 244 сут, в продуктах питания в условиях холодильника до 9 нед и размножаются в них, особенно в сырых овощных блюдах.
20.7.1. Иерсиниоз
Иерсиниоз (кишечный иерсиниоз, англ. yersiniosis) - сапрозооноз с фекально-оральным механизмом передачи возбудителя. Характеризуется развитием интоксикационного синдрома, преимущественным поражением ЖКТ, при генерализованной форме - полиорганным поражением. Возможность обострения, рецидивы и хроническое течение болезни.
КОД ПО МКБ-10
А04.6 Энтерит, вызванный Y. enterocolitica. ЭТИОЛОГИЯ
Возбудитель - грамотрицательная палочка Yersinia
enterocolitica семейства Enterobacteriaceae. Представляет собой гетеротрофный факультативно-анаэробный микроорганизм. Растет на простых питательных средах. Сохраняет жизнеспособность в широком температурном диапазоне: от 40 до -30 °С. Оптимальная температура для роста: 22-28 °С. Активно размножается в условиях бытового холодильника и овощехранилищ (от +4 до +6 °С). Известно 76 серотипов Y. enterocolitica, из которых только 11 вызывают заболевание у человека. Патогенные Y.
enterocolitica объединены в биогруппу 1B. Они имеют Н- и О-антигены. Некоторые штаммы содержат V- и W-антигены вирулентности, расположенные в наружной мембране. У них есть специфические и перекрестно реагирующие антигены, определяющие внутривидовые и общие для энтеробактерий антигенные связи с Y. pseudotuberculosis, Brucellae, Escherichia, Salmonellae, Shigellae, Klebsiellae и др. Это необходимо учитывать при интерпретации результатов серологических исследований.
В развитии заболевания ведущую роль отводят факторам патогенности Y. enterocolitica: адгезии, колонизации на поверхности кишечного эпителия, энтеротоксигенности, инвазивности и цитотоксичности. Большинство штаммов неинвазивны. Не все инвазивные штаммы способны к внутриклеточному размножению. Этим объясняют разнообразие форм и вариантов болезни.
Контроль за вирулентностью иерсиний осуществляют хромосомные и плаз-мидные гены. Циркулируют одно- и двуплазмидные штаммы. Белки наружной мембраны обеспечивают проникновение возбудителя через слизистую оболочку кишки неинвазивным путем. Адгезин бактерий, связывающийся с коллагеном, может способствовать развитию артрита у пациентов. IgА-гены - «острова высокой патогенности» иерсиний - контролируют синтез сериновой протеазы, разрушающей секреторный IgA слизистых оболочек.
Возбудитель погибает при высыхании, кипячении, воздействии солнечного света и различных химических веществ (хлорамин, сулема, пероксид водорода, спирт). Пастеризация и кратковременное воздействие температуры до 80 °С не всегда приводят к гибели Y. enterocolitica. Чувствительны к фторхинолонам, докси-циклину, хлорамфениколу.
ЭПИДЕМИОЛОГИЯ
Естественный резервуар иерсиний - почва. Животным и птицам отводят роль вторичного резервуара и источника инфекции. Основные из них - грызуны, сельскохозяйственные животные (свиньи, рогатый скот, кролики), птицы и домашние животные (кошки, собаки).
Основной механизм передачи заболевания - фекально-оральный. Человек инфицируется при употреблении воды и продуктов, контаминированных иерси-ниями (овощи, молоко, молочные продукты). На территориях с жарким климатом около 80% всех вспышек связано с питьем зараженной воды.
Восприимчивость высокая. К группам риска относят лиц, работающих в животноводстве, птицеводстве и на пищеблоках. Истинная иммунная прослойка среди населения в разных
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
регионах составляет 10-20%. Постинфекционный иммунитет внутривидовой, типоспецифический.
Иерсиниоз регистрируют повсеместно. Наиболее часто - в странах Западной и Северной Европы, в Великобритании, США, Канаде, Японии и России, реже - в Африке, Азии, Южной Америке и Восточной Европе. Фактическая заболеваемость в России значительно выше, чем официально регистрируемая. Подъем начинается в марте и продолжается 4-5 мес, резко снижаясь к августу и повторно возрастая в конце года.
МЕРЫ ПРОФИЛАКТИКИ Специфические
Специфическая профилактика иерсиниоза не разработана. Неспецифические
Неспецифическую профилактику проводят в нескольких направлениях: ◊ осуществление широкой санитарно-просветительной работы среди населения;
◊соблюдение санитарно-гигиенических правил на продовольственно-пищевых объектах, источниках водоснабжения, водопроводных и канализационных системах и территориях населенных пунктов;
◊постоянный ветеринарный контроль;
◊проведение дератизации на полях, складах, животноводческих фермах, в овощехранилищах, магазинах, столовых не менее двух раз в год;
◊соблюдение противоэпидемических мер при уходе за больными иерсиниозом и гигиенических правил при уходе за животными.
ПАТОГЕНЕЗ
Характер взаимодействия иерсиний с макроорганизмом зависит от иммунологической реактивности второго, набора факторов патогенности штамма, инфицирующей дозы. Основная масса бактерий преодолевает защитный барьер желудка. Развивается катаральноэрозивный, реже катарально-язвенный гастродуоденит. Затем развитие патологического процесса может пойти в двух направлениях: либо возникнут воспалительные изменения только в кишечнике, либо разовьется генерализованный процесс с лимфо- и гематогенной диссеминацией возбудителя.
Для иерсиниоза, вызванного слабоинвазивными штаммами Y. enterocolitica с выраженной энтеротоксигенностью, характерен, как правило, локализованный процесс, клинически проявляющийся интоксикацией и поражением ЖКТ (катарально-десквамативный, катарально-язвенный энтерит и энтероколит). Проникновение иерсиний в мезентериальные узлы вызывает развитие абдоминальной формы с мезентериальным лимфаденитом, терминальным илеитом или острым аппендицитом. Гастроинтестинальная и абдоминальная формы заболевания могут быть или самостоятельными, или одной из фаз генерализованного процесса.
Возбудитель распространяется инвазивным и неинвазивным путем. При первом способе иерсинии проникают через эпителий кишки, и тогда развивается циклическое заболевание с гастроинтестинальной, абдоминальной и генерализованной фазами болезни. Второй путь, осуществляемый через слизистую оболочку кишки внутри фагоцита, возможен, если заражение вызвано цитотоксическим и инвазив-ным штаммом. Зачастую он приводит к быстрой диссеминации возбудителя.
В период реконвалесценции организм освобождается от иерсиний и восстанавливаются нарушенные функции органов и систем. При адекватном иммунном ответе заболевание

заканчивается выздоровлением. Механизмы формирования затяжного течения и вторичноочаговых форм иерсиниоза недостаточно изучены. Ведущую роль отводят формирующимся уже в остром периоде болезни иммунопатологическим реакциям, длительной персистенции Y. enterocolitica и наследственным факторам. В течение 5 лет после острого иерсиниоза у части больных формируются системные заболевания (аутоиммунный тиреоидит, болезнь Крона, синдром Рейтера, ревматоидный артрит и др.).
КЛИНИЧЕСКАЯ КАРТИНА Инкубационный период длится от 15 ч до 6 сут, чаще 2-3 дня. Классификация
Из-за полиморфизма клинических проявлений до сих пор нет общепринятой классификации иерсиниоза. Как правило, используется клиническая классификация Н.Д. Ющука и соавт., в основу которой положен синдромальный принцип
(табл. 20.16).
Основные симптомы и динамика их развития
В большинстве случаев болезнь начинается с симптомов острого гастроэнтерита, а затем протекает либо как острая кишечная, либо как генерализованная инфекция. Для всех форм иерсиниоза характерны острое начало, лихорадка, симптомы интоксикации, боли в животе, расстройство стула, экзантема, миалгия, артралгия, лимфоаденопатия и склонность к волнообразному течению. Кроме манифестных форм, встречаются стертые. Течение болезни может быть острым (до 3 мес), затяжным (3-6 мес) и хроническим (свыше 6 мес). Гастроинтестинальная форма (гастроэнтерит, энтероколит, гастроэнтеро-колит) встречается наиболее часто. У большинства больных развивается гастро-энтеритический вариант иерсиниоза. Заболевание начинается остро, с симптомов поражения ЖКТ и симптомов интоксикации. Больных беспокоят боли в животе различной интенсивности, постоянного или схваткообразного характера, локализующиеся в эпигастрии, вокруг пупка, реже в правой подвздошной области. Стул учащен, иногда с примесью слизи и крови. У части больных наблюдают катараль-
ные и дизурические симптомы, экзантему. Возможны симптомы «перчаток» и «носков». На 2-6-е сутки болезни преимущественно на кистях, ладонях, стопах, груди и бедрах обнаруживают точечную, пятнисто-папулезную или уртикарную сыпь, после которой появляется шелушение. Отмечают гиперемию или бледность кожи лица, склерит, гиперемию конъюнктив и слизистой оболочки полости рта, полиаденопатию. Язык на 5-6-й день становится «малиновым». При пальпации живота - локальная болезненность в правой подвздошной области, увеличение печени, реже - селезенки. Температура нормализуется на 4-5-й день. Типичных изменений гемограммы нет.
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
Болезнь чаще протекает в среднетяжелой форме. Иногда единственный клинический симптом болезни - диарея. Выздоровление наступает в большинстве случаев через 1-2 нед. Возможны волнообразное течение, рецидивы и обострения.
Абдоминальная форма развивается у 3,5-10% больных (мезентериальный лимфаденит, терминальный илеит, острый аппендицит). Наиболее частый вариант - острый аппендицит. Начало болезни сходно с гастроинтестинальной формой. Однако через 1-3 дня появляются (или усиливаются) боли в правой подвздошной области или вокруг пупка. Заболевание может начинаться с интенсивных болей в животе. Аппендикулярная симптоматика сопровождается лихорадкой, лейкоцитозом, иногда симптомами раздражения брюшины. Формы аппендицита: катаральный, флегмонозный или гангренозный.
Мезентериальный лимфаденит может развиться при любой форме иерсиниоза, однако его симптомы преобладают при абдоминальной форме. Больных беспокоят нерезкие боли в правой подвздошной области, возникающие на 2-4-й день на фоне лихорадки и диареи и сохраняющиеся до 2 мес. Иногда справа от пупка удается пропальпировать болезненные мезентериальные ЛУ.
Для терминального илеита характерны лихорадка, постоянная ноющая боль в правой подвздошной области и явления энтероколита. При лапароскопии в правом нижнем квадранте живота обнаруживают воспаленный и отечный дистальный отдел подвздошной кишки с брыжеечным аденитом. Обычно явления терминального илеита исчезают через 2-6 нед. Прогноз благоприятный.
У больных с абдоминальной формой возможны экзантема, артралгия и миал-гия, шелушение кожи ладоней, пальцев рук и стоп, полиаденопатия, гепато- и гепатоспленомегалия.
Абдоминальная форма может осложниться перитонитом, стенозом терминального отдела подвздошной кишки и спаечной болезнью. Возможно длительное течение (несколько месяцев и даже лет) с рецидивами и обострениями.
Генерализованная форма может протекать по смешанному или септическому варианту. Наиболее яркую клиническую картину наблюдают при смешанном варианте. Характерно выраженное поражение различных органов и систем. Чаще всего заболевание начинается остро. Развиваются лихорадка и симптомы интоксикации в сочетании с катаральными явлениями. Затем появляются тупые боли в эпигастрии и вокруг пупка, тошнота. Стул становится кашицеобразным или жидким, без патологических примесей; возможна рвота. Лихорадочный период обычно длится не более 2 нед. Полиморфная сыпь появляется на 2-3-й день болезни и сохраняется в течение 3-6 дней, возможны подсыпания и зуд. Со 2-й недели течения патологического процесса на месте сыпи появляется шелушение. Артралгия возникает обычно на первой неделе, боли различные по интенсивности и продолжительности, носят волнообразный характер. Поражаются крупные (коленные, плечевые, голеностопные) и мелкие (лучезапястные, фаланговые) суставы. У части больных процесс сопровождается воспалением подошвенного и/или подпяточного апоневроза. Артрит развивается редко. На рентгенограмме изменений в суставах, как правило, нет. Характерны симптомы «капюшона», «перчаток» и «носков», тонзиллит, конъюнктивит и склерит. Возможна неинтенсивная желтуха. В легких могут выслушиваться сухие хрипы. При пальпации живота часто
определяется болезненность в правом подреберье, правой подвздошной области и книзу от пупка. Часто наблюдают полиаденопатию, гепатомегалию, реже - спленомегалию.
При длительном течении генерализованной формы возможны колющая боль в области сердца, сердцебиение, тахикардия (даже при нормальной температуре). Пульс и АД лабильные. На ЭКГ и эхокардиографии - признаки инфекционной кардиопатии или миокардита. Возможно развитие специфической мелкоочаговой пневмонии, увеита, иридоциклита и усиление симптомов поражения ЦНС (головокружение, нарушение сна,
вялость, адинамия, негативизм). В редких случаях обнаруживают менингеальный синдром. Некоторые больные жалуются на рези при мочеиспускании.
Течение болезни в большинстве случаев благоприятное. Наблюдают рецидивы и обострения, протекающие легче, чем первая волна болезни, с преобладанием симптомов локальных поражений: артралгии (артрит) и боли в животе.
Период реконвалесценции обычно длительный. В начале наблюдают астено-вегетативные расстройства. При генерализованной форме возможны развитие иерсиниозного миокардита, гепатита, пиелонефрита, менингита (менингоэнцефа-лита) и поражение нервной системы (синдром вегетативной дисфункции), характеризующиеся доброкачественным течением и благоприятным исходом.
Септический вариант генерализованной формы встречается редко и, как правило, у лиц с тяжелыми сопутствующими заболеваниями и иммунодефицит-ными состояниями. Течение не отличается от течения сепсиса другой этиологии. Летальность, достигающая 60%, обусловлена ИТШ, диффузным илеитом с перфорацией кишечника, перитонитом, полиорганной недостаточностью. Период реконвалесценции длительный. Вторично-очаговая форма может развиться после любой другой формы иерсиниоза. Предшествующее ей заболевание либо протекает субклинически, либо первые проявления и возникшие затем очаговые поражения отделены друг от друга длительным периодом (до нескольких лет), в течение которого самочувствие пациента остается удовлетворительным. В этих случаях первым клиническим признаком иерсиниоза будет поражение какого-либо одного органа (сердце, печень и др.).
Проявлениями вторично-очаговой формы иерсиниоза могут быть артрит, синдром Рейтера, узловатая эритема, затяжной или хронический энтероколит, шейный лимфаденит, офтальмит, конъюнктивит и остеит. Наиболее частый вариант - артритический, отличающийся от смешанного варианта генерализованной формы более интенсивными и продолжительными артралгиями (артритами), которым в большинстве случаев предшествуют диспепсические явления и симптомы интоксикации. У большинства больных развивается полиартрит. Чаще поражаются межфаланговые, лучезапястные, межпозвоночные, лопаточно-ключичные и тазобедренные, при моноартрите - коленный, голеностопный или локтевой суставы. Характерно асимметричное поражение суставов нижних конечностей и односторонний сакроилеит. В гемограмме - эозинофилия и увеличение СОЭ. Иерсиниозный артрит часто сочетается с кардитом.
У большинства больных со вторично-очаговой формой иерсиниоза развиваются трудно поддающиеся купированию астенические и вегетоневротические реакции.
ДИАГНОСТИКА
Диагностика сложна при любой форме и основывается на эпидемиологических данных, клинической картине и лабораторных тестах.
В гемограмме при генерализованной форме обнаруживают лейкоцитоз, палоч-коядерный сдвиг, эозинофилию (до 7%), лимфопению и увеличение СОЭ; в
биохимическом анализе крови - увеличение активности ферментов, реже - гипербилирубинемию. Специфическая лабораторная диагностика включает бактериологические, иммунологические и серологические методы. Основной метод - бактериологический. Материал от больного, полученный не позднее 7-го дня болезни, материал из окружающей среды и от животных вначале высевают на среды накопления - фосфатно-буферный раствор и среду с бромтимоловым синим, затем на плотные питательные среды (желательно на две одновременно): на среду Эндо и буферно-казеиново-
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/

дрожжевую среду - с последующей идентификацией культуры. Одновременно исследуют не менее четырех субстратов (например, фекалии, мочу, кровь, смыв с задней стенки глотки). Иммунологические методы позволяют обнаружить антигены Y. enterocolitica в клиническом материале до 10-го дня от начала болезни [ИФА, реакция коагглю-тинации, РИФ, РНИФ, реакция агглютинации и лизиса (РАЛ), иммуноблоттинг], эффективна ПЦР.
Серологические методы используют, чтобы определить специфические антитела к антигенам Y. enterocolitica (ИФА, РА, РСК, РПГА). Исследование проводят со второй недели болезни в парных сыворотках с интервалом 10-14 дней одновременно 2-3 методиками.
Для диагностики и выбора тактики ведения больных рекомендуют следующие инструментальные методы: рентгенографию грудной клетки, пораженных суставов и сакроилеальных сочленений, ЭКГ, эхокардиографию, УЗИ брюшной полости, ректороманоскопию, колоноскопию, КТ, диагностическую лапароскопию и сонографию.
Дифференциальная диагностика Представлена в табл. 20.17, 20.18.

Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/


Показания к консультации других специалистов
Консультации других специалистов показаны при длительном субфебрилитете, системности клинических проявлений, формирующихся вторично-очаговых формах и отсутствии эффекта от проводимой терапии, при абдоминальных болях - консультация хирурга.
Пример формулировки диагноза
Иерсиниоз, гастроинтестинальная форма, гастроэнтеритический вариант, средней степени тяжести, острое течение болезни (копрокультура Y. enterocolitica, серовар O3).
Показания к госпитализации
Клинические (тяжесть болезни, развитие осложнений, наличие тяжелых пре-морбидных заболеваний) и эпидемиологические (вспышка и пациенты, относящиеся к группе риска).
ЛЕЧЕНИЕ Режим. Диета
При тяжелом течении режим постельный, в остальных случаях - палатный. Для диетического питания назначают столы № 4, 2 и 13.
Медикаментозная терапия
Антибактериальную терапию назначают всем больным, независимо от формы болезни, в максимально ранние сроки (желательно до 3-го дня болезни). Выбор препарата зависит от чувствительности штаммов иерсиний, циркулирующих
на данной территории. Препараты выбора - фторхинолоны и ЦС III
поколения. Хлорамфеникол рекомендуют для лечения иерсиниозного менингита (в/м, 70-100 мг/кг в сутки). Тактику ведения больных с абдоминальной формой вырабатывают совместно с хирургом. Для восстановления кишечной флоры рекомендуют пробиотики [бифидобактерии лонгум + энтерококкус фэциум (Бифиформ♠) и др.] и эубиотики
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/

[лактобактерии ацидофильные + грибки кефирные (Аципол♠), Линекс♠, бифилонгρ, ацидофильные лактобактерии, бифидобактерии бифидум и другие препараты] в сочетании с ферментными препаратами [панкреатин, сычужные ферменты (Абомин♠), диметикон + панкреатин (Панкреофлат♠)].
Лечение больных со вторично-очаговой формой иерсиниоза проводят по индивидуальной схеме. Антибактериальная терапия самостоятельного значения не имеет и показана при активизации инфекционного процесса и в отсутствие в анамнезе сведений о приеме антибиотиков. При необходимости лечение согласовывают с узкими специалистами (табл. 20.19).

Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/

При иерсиниозе человек остается нетрудоспособным в среднем 14-21 день; при вторичноочаговых формах и волнообразном течении этот период может составить 4-6 мес.
Диспансеризация
Продолжительность диспансерного наблюдения реконвалесцентов должна составлять не менее одного года через 1, 3, 6 и 12 мес после острого периода. При наличии клиниколабораторного неблагополучия - более часто, по мере необходимости.
ПАМЯТКА ДЛЯ ПАЦИЕНТА
Необходимо строго следовать рекомендациям врача; соблюдать прописанные режим дня и диету; не следует заниматься самолечением. Курс терапии нужно проводить в соответствии со сроками и клиническими проявлениями болезни. Проходить диспансеризацию следует через 1, 3, 6 и 12 мес после выздоровления, в случае затяжного и хронического течения болезни - в течение более длительного периода до окончательного излечения.
20.7.2. Псевдотуберкулез
Псевдотуберкулез (англ. pseudotuberculosis) - сапрозооноз с фекально-ораль-ным механизмом передачи возбудителя. Характеризуется полиморфизмом клинических проявлений, интоксикацией, лихорадкой, поражением ЖКТ, печени, кожи и суставов.
КОДЫ ПО МКБ-10 А28.2 Псевдотуберкулез.
А04.8 Энтероколит псевдотуберкулезный. ЭТИОЛОГИЯ
Y. pseudotuberculosis имеет жгутиковый (Н) антиген, два соматических (О) антигена (S иR) и антигены вирулентности - VиW. Описано 16 серотипов Y. pseudotuberculosis или О-групп. Большинство штаммов, встречающихся на территории РФ, принадлежат к I (60-90%) и III (83,2%) серотипам. О-антигены бактерии имеют сходство между серотипами внутри вида и другими представителями семейства энтеробактерий (Y. ρestis, сальмонеллами группы В и D, Y. enterocolitica О:8, О:18 и О:21), что необходимо учитывать при интерпретации результатов серологических исследований.
Ведущую роль в развитии псевдотуберкулеза отводят факторам патогенности Y. pseudotuberculosis: адгезии, колонизации на поверхности кишечного эпителия, инвазивности, способности к внутриклеточному размножению в эпителиальных клетках и макрофагах и цитотоксичности. Энтеротоксигенность штаммов слабая. Контроль вирулентности осуществляют хромосомные и плазмидные гены.
ЭПИДЕМИОЛОГИЯ
Для псевдотуберкулеза характерно многообразие источников и резервуаров инфекции. Первичный резервуар - почва. Существование почвенных и водных паразитарных систем связано со способностью иерсиний переходить в «некульти-вируемые» формы. Вторичным резервуаром и основными источниками инфекции для человека являются грызуны, у которых заболевание протекает в острой и хронической формах с поражением ЖКТ. У домовых мышей чаще развиваются генерализованные формы, вызывающие гибель животных. Люди при контакте с грызунами заражаются крайне редко. Человек не является источником возбудителя.
Главный механизм передачи - фекально-оральный. Пути - пищевой и водный. Основные факторы передачи Y. pseudotuberculosis - овощи и зелень, употребляемые без термической обработки, соления (квашеная капуста, соленые огурцы, помидоры), реже - фрукты, молочные продукты и вода. Возможно заражение воздушно-пылевым путем через пыль, контаминированную возбудителем.
Восприимчивость высокая, постинфекционный иммунитет стойкий, типоспе-цифический.
Псевдотуберкулез относят к широко распространенным в мире инфекциям, встречающимся повсеместно, но неравномерно. Подавляющее большинство сообщений о случаях данного заболевания принадлежит европейским странам. РФ относится к эндемичным территориям. Чаще вспышки регистрируют в Центральной части и на северо-западе РФ, Крайнем Севере, Дальнем Востоке и Субарктике Евразии. Подъемы заболеваемости регистрируют в весеннелетний (III-V месяцы), осенне-зимний (X-XII месяцы) и летний (V-VII месяцы) периоды. МЕРЫ ПРОФИЛАКТИКИ
Профилактика псевдотуберкулеза сходна с таковой иерсиниоза. ПАТОГЕНЕЗ
Внедрение Y. pseudotuberculosis начинается в слизистой оболочке миндалины, что клинически проявляется острым тонзиллитом. Значительная часть возбудителя, преодолев желудочный барьер, колонизирует эпителий преимущественно лимфоидных образований подвздошной и слепой кишки (первая фаза). Затем возбудитель проникает в эпителий слизистой оболочки кишки и преодолевает эндотелий кровеносных сосудов - развиваются первичная бактериемия и гематогенная диссеминация (вторая фаза). Далее происходит генерализация инфекции, характеризующаяся диссеминацией возбудителя в органы и ткани, размножение в них и развитие системных нарушений (третья фаза). Основную роль в этом процессе играют инвазивность и цитотоксичность Y. pseudotuberculosis. Проникновение через
эпителиальные клетки кишечника и межклеточные пространства происходит с помощью М- клеток и мигрирующих фагоцитов. Размножение Y. pseudotuberculosis в эпителиоцитах и макрофагах приводит к разрушению этих клеток, развитию язв и внеклеточному размножению иерсиний в центре формирующихся милиарных абсцессов во внутренних органах.
Таким образом, при псевдотуберкулезе наблюдают гематогенную и лимфо-генную диссеминацию возбудителя и резко выраженный токсико-аллергический синдром.
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/

Максимальные клинико-морфологические изменения развиваются не во входных воротах инфекции (ротоглотка, верхние отделы тонкой кишки), а во вторичных очагах: в печени, легких, селезенке, илеоцекальном углу кишечника и регионарных ЛУ. В связи с этим любая клиническая форма заболевания начинается как генерализованная инфекция.
В период реконвалесценции (четвертая фаза) происходит освобождение от возбудителя и восстанавливаются нарушенные функции органов и систем. Y.
pseudotuberculosis элиминируется поэтапно: сначала из кровеносного русла, затем из легких, печени и других органов. Длительно иерсинии сохраняются в ЛУ и селезенке. Цитопатическое действие бактерий и их длительная персистенция в ЛУ и селезенке могут привести к повторной бактериемии, клинически проявляющейся обострениями и рецидивами.
При адекватном иммунном ответе заболевание заканчивается выздоровлением. Единой концепции механизма формирования вторично-очаговых форм, затяжного и хронического течения инфекции нет. У 9-25% больных, перенесших псевдотуберкулез, формируются синдром Рейтера, болезнь Крона, Шегрена, хронические заболевания соединительной ткани, аутоиммунные гепатиты, эндо-, мио-, пери- и панкардиты, тромбоцитопении и др.
КЛИНИЧЕСКАЯ КАРТИНА Классификация
Единой клинической классификации псевдотуберкулеза нет. Рекомендовано использование классификации (с небольшими изменениями) Н.Д. Ющука и соавт.
(табл. 20.20).
Основные симптомы и динамика их развития
Выделяют следующие периоды заболевания: инкубационный, начальный, разгара, реконвалесценции или ремиссии. Инкубационный период продолжается от 3 до 19 дней (в среднем 5-10 дней), иногда сокращается до 1-3 сут.
Начальный период длится от 6-8 ч до 2-5 дней. Клинические проявления начального периода у всех форм псевдотуберкулеза сходны: выраженная интоксикация и полиморфизм симптомов. Своеобразие каждой формы выявляют только в период разгара. У большинства больных болезнь начинается остро, иногда бурно. Общее самочувствие резко ухудшается. Температура тела быстро повышается до 38-40 °С, часто с ознобом. Беспокоят сильная головная боль, головокружение,
резкая слабость, бессонница, артралгии, миалгии, боли в пояснице, потливость, апатия, анорексия. Больные адинамичны. Нередко появляются признаки острого респираторного синдрома. При осмотре обнаруживают симптомы «капюшона», «перчаток», «носков»; инъекцию сосудов склер. Слизистая оболочка ротоглотки гиперемирована, у некоторых больных - «пылающий» зев, энантема на мягком небе, катаральный тонзиллит. Язык с 3-5-х суток болезни становится «малиновым». У некоторых больных - боли в животе, тошнота, рвота и жидкий стул.
Период разгара составляет 3-10 дней (максимально - месяц) и характеризуется выраженностью симптомов конкретной клинической формы и интоксикации.
Смешанная форма характеризуется сыпью, появляющейся у большинства больных на 2-7-й дни болезни. Чаще сыпь скарлатиноподобная, но может быть полиморфной, петехиальной, мелко- и крупнопятнистой, уртикарной, эритематозной, везикулярной и в виде узловатой эритемы, иногда зудит. Скарлатиноподобная сыпь обильная, расположена на груди, спине, животе, конечностях и лице, на бледном фоне сгущается в естественных складках. Пятнистопапулезная и уртикарная сыпь нередко группируется вокруг коленных, локтевых, голеностопных суставов. Сыпь может появиться в первые сутки болезни, а все остальные симптомы - присоединяться позже. В этих случаях слегка зудящая, пятнисто-папулезная экзантема обычно локализуется на подошвах, кистях, стопах. Как правило, она сохраняется в течение 3-6 дней, узловатая эритема - несколько недель. Возможны подсыпания. Со второй недели болезни начинается крупноили мелкопластинчатое шелушение кожи. Артралгии и миалгии нередко становятся нестерпимыми. Чаще поражаются коленные, голеностопные, локтевые, межфаланговые и лучезапястные, реже - плечевые, тазобедренные, межпозвоночные и челюстно-височные суставы. Продолжительность артралгии - от 4-5 дней до 2-3 нед. Болевой синдром и гиперестезия кожи вообще характерны для псевдотуберкулеза. Внезапно, без видимых причин возникнув, боли неожиданно прекращаются. Диспепсические и катаральные явления сохраняются или усиливаются в периоде разгара.
Со 2-4-го дня болезни лицо бледное, особенно в области носогубного треугольника, часто бывают субиктеричность кожи и склер и полиаденопатия.
В период разгара сохраняются или впервые появляются боли в животе. При пальпации у большинства больных определяют болезненность в правой подвздошной области, в правом подреберье и над лобком. Почти у всех больных увеличена печень, иногда - селезенка. Диарея бывает редко. Стул чаще нормальный или задержан. Изменения со стороны ЦНС, сердечно-сосудистой и мочевы-водящей системы при смешанном варианте псевдотуберкулеза не отличаются от изменений при иерсиниозе. В периоде разгара температура достигает максимума; она постоянная, волнообразная или неправильного типа. Продолжительность лихорадочного периода от 2-4 дней до нескольких недель.
О начале периода реконвалесценции свидетельствуют улучшение самочувствия больных, постепенная нормализация температуры, восстановление аппетита, исчезновение сыпи, болей в животе и суставах. Нередко сохраняется субфебриль-ная температура.
При всех клинических формах заболевания обострения и рецидивы чаще возникают у больных, не получавших антибактериальной терапии.
Септический вариант смешанной формы псевдотуберкулеза встречается редко. Течение не отличается от сепсиса при иерсиниозе. Летальность достигает
30-40%.
Скарлатиноподобный вариант наиболее распространен. Характеризуется выраженной интоксикацией, лихорадкой и обильной точечной сыпью, которая локализуется на груди, животе, боковых поверхностях тела, руках и нижних конечностях, нередко с геморрагиями и сгущающейся в кожных складках и вокруг крупных суставов. Сыпь в большинстве случаев не зудит, появляется на 1-4-й
(реже на 5-6-й) день болезни. Экзантема чаще точечная на нормальном фоне кожи. Симптом «жгута» положительный. У большинства больных наблюдают также симптомы «перчаток», «носков» и «капюшона». Характерны бледный носогубный треугольник, «малиновый» язык, яркая гиперемия лица, миндалин, дужек и стойкий белый дермографизм. Боли в суставах, животе и диспепсические явления не типичны.
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
Абдоминальная форма псевдотуберкулеза чаще встречается у детей. Основные клинические проявления - сильные, постоянные или приступообразные боли в правой подвздошной области или вокруг пупка, им может предшествовать эпизод острого энтероколита с лихорадкой. У некоторых больных заболевание сразу начинается с резких болей в илеоцекальной области, в результате чего их госпитализируют в хирургическое отделение с подозрением на острый аппендицит.
Мезентериальный лимфаденит псевдотуберкулезной этиологии характеризуется острым началом (с высокой температуры, озноба) и усиливающимися болями в животе. Пациенты жалуются на тошноту, рвоту, жидкий стул без патологических примесей, слабость, головную, мышечную и суставную боль. У некоторых из них обнаруживают гиперемию кожи лица, шеи и груди, точечную сыпь на коже груди, живота, конечностей и паховых складок. При тяжелом течении появляются напряжение мышц в правой подвздошной области и перитонеальные симптомы. При лапароскопии видны увеличенные ЛУ брыжейки диаметром до 3 см, гиперемия подвздошной кишки с фибринозным налетом на серозной оболочке. Характерен ложноаппендикулярный синдром, требующий дифференцировать мезентериальный лимфаденит с острым аппендицитом.
Острый аппендицит может проявляться симптомами, которые могут быть первыми клиническими проявлениями псевдотуберкулеза или появляющимися через несколько дней (недель) после начала болезни. Боль, которая локализуется преимущественно в правой подвздошной области, постоянная. Пациентов беспокоят тошнота и рвота. Лихорадка неправильного типа. Выражена локальная болезненность, аппендикулярные симптомы, симптомы раздражения брюшины.
Терминальный илеит бывает первым проявлением заболевания, но чаще развивается в период рецидивов или ремиссии. Характерны боль в животе, напряжение мышц правой подвздошной области, симптомы раздражения брюшины, тошнота, повторная рвота, жидкий стул 2-3 р/сут. Иногда умеренное увеличение печени. Может сформироваться хронический илеит, клинически проявляющийся во время рецидивов и обострений. Рецидивы при абдоминальной форме встречаются чаще, чем при других формах псевдотуберкулеза. Клинико-лабораторные признаки псевдотуберкулезного гепатита аналогичны таковым при иерсиниозе. У некоторых больных развивается панкреатит, проявляющийся нарушением внешнесекреторной функции поджелудочной железы.
Миокардит практически не отличается по течению и исходу от миокардита при иерсиниозе. Однако описаны случаи тяжелого инфекционно-токсического миокардита и поражение проводящей системы сердца. Возможны эндо-, пери- и панваскулиты.
У большинства больных развивается пиелонефрит, реже - гломерулонефрит, ТИН. Изменения в мочевыделительной системе преходящие.
Пневмония наблюдается чаще, чем при иерсиниозе, обнаруживается почти у всех больных с летальным исходом.
Течение и исход менингита при псевдотуберкулезе не отличаются от менингита при иерсиниозе.
Характерны симптомы поражения периферической (полиневриты и менингорадикулоневриты) и вегетативной нервной системы (раздражительность, нарушение сна, бледность или гиперемия кожи, потливость, диссоциация АД, парестезии и т.д.).
Вторично-очаговая форма псевдотуберкулеза наиболее часто проявляется узловатой эритемой, синдромом Рейтера и хроническим энтероколитом.
Осложнения

Осложнения псевдотуберкулеза: ИТШ, спаечная и паралитическая непроходимость, инвагинация, некроз и перфорация кишки с развитием перитонита, менингоэнцефалит, ОПН, синдром Кавасаки - развиваются редко и могут стать причиной летальных исходов.
ДИАГНОСТИКА Клиническая диагностика
Сложна при спорадической заболеваемости, возможна при вспышечной. Основывается на эпидемиологических данных, клинической симптоматике и лабораторных методах.
Неспецифическая и специфическая лабораторная диагностика
В гемограмме обнаруживают нейтрофильный лейкоцитоз, моноцитоз, эозино-филию, относительную лимфопению и увеличение СОЭ. В биохимическом анализе крови повышение активности цитоплазматических ферментов, реже - гиперби-лирубинемия. Специфическая лабораторная диагностика псевдотуберкулеза такая же, как и при иерсиниозе. Перспективным методом специфической диагностики является РНГА эритроцитарного антигенного диагностикума на основе белков клеточной стенки Y. pseudotuberculosis.
Инструментальные методы
Дополнительные инструментальные методы обследования больных не отличаются от описанных при иерсиниозе.
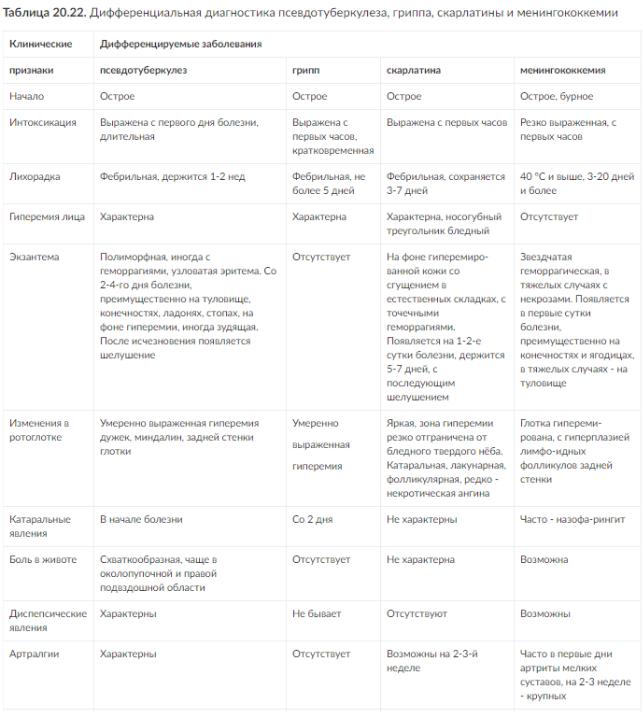
Дифференциальная диагностика Представлена в табл. 20.21-20.23.
Таблица 20.21. Дифференциально-диагностические признаки абдоминальной формы псевдотуберкулеза и острого аппендицита
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/

Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/

Показания к консультации других специалистов
Те же, что и при иерсиниозе. Пример формулировки диагноза
А28.2 Псевдотуберкулез, абдоминальная форма, терминальный илеит, средней степени тяжести.
А28.2 Псевдотуберкулез, вторично-очаговая форма, узловатая эритема, средней степени тяжести, затяжное течение.
Показания к госпитализации
Преимущественно клинические: выраженность симптомов интоксикации, лихорадки, степень поражения различных органов и систем (прежде всего нервной, сердечнососудистой, ЖКТ), развитие осложнений, наличие тяжелых преморбид-ных заболеваний.
ЛЕЧЕНИЕ
Не отличается от лечения иерсиниоза. Для активации макрофагально-фагоцитарной системы, деблокады эффекторной системы иммунитета иммунными комплексами, ослабления аллергических реакций ГНТ и ГЗТ рекомендуют повторное внутривенное или внутримышечное введение иммуноглобулина человека нормального с промежутком 2-3 дня, курс 5-6 введений. Есть сообщения об успешном применении рекомбинантного человеческого ИЛ-2: по 500 тыс. МЕ двукратно.
Дополнительные методы лечения (хирургические, физиотерапевтические, санаторнокурортные)
Если развиваются симптомы острого живота при абдоминальной форме, проводят аппендэктомию. Выбор физиотерапевтических и санаторно-курортных методов лечебнореабилитационных мероприятий зависит от формы псевдотуберкулеза и основного синдрома.
Примерные сроки нетрудоспособности
В среднем составляют 18-25 дней; при вторично-очаговых формах и волнообразном течении - до 6 мес.
Диспансеризация Не отличается от описанной при иерсиниозе.
ПАМЯТКА ДЛЯ ПАЦИЕНТА
Необходимо соблюдать рекомендованные врачом режим дня и диету; не следует заниматься самолечением. Курс лечения нужно проводить в соответствии со сроками и клиническими проявлениями болезни; проходить диспансеризацию через 1, 3, 6 и 12 мес после выздоровления, при затяжном и хроническом течении болезни - в течение более длительного периода до окончательного излечения.
20.7.3. Чума
Чума (ρestis) - острая зоонозная природно-очаговая инфекционная болезнь с преимущественно трансмиссивным механизмом передачи возбудителя, которая характеризуется интоксикацией, поражением ЛУ, кожи и легких. Относится к особо опасным, конвенционным болезням.
КОДЫ ПО МКБ-10 А20.0 Бубонная чума.
А20.1 Целлюлярно-кожная чума. А20.2 Легочная чума.
А20.3 Чумной менингит. A20.7 Септическая чума.
А20.8 Другие формы чумы (абортивная, бессимптомная, малая). А20.9 Чума неуточненная. ЭТИОЛОГИЯ
Возбудитель - грамотрицательная мелкая полиморфная неподвижная палочка Yersinia
pestis семейства Enterobacteriaceae рода Yersinia. Имеет слизистую капсулу, спор не образует. Факультативный анаэроб. Окрашивается биполярно анилиновыми красителями (более интенсивно по краям). В России выделено 38 штаммов возбудителя чумы. Выделяют крысиную, сурчиную, сусликовую, полевочную и песчаночную разновидности чумной бактерии. Растет на простых питательных средах с добавлением гемолизированной крови или натрия сульфата, оптимальная температура роста 28 °С. Yersinia pestis имеет более 20 антигенов, в том числе термолабильный капсульный, который защищает возбудителя от фагоцитоза, термостабильный соматический, к которому относятся V- и W-антигены, которые предохраняют микроб от лизиса в цитоплазме мононуклеаров, обеспечивая внутриклеточное размножение, ЛПС и др. Факторы патогенности возбудителя - экзо-и эндотоксин, а также ферменты агрессии: коагулаза, фибринолизин и пестицины. Микроб отличается устойчивостью в окружающей среде: в почве сохраняется до 7 мес; в трупах, погребенных в земле, до года; в гное бубона - до 20-40 дней; на предметах бытовой обстановки, в воде - до 30-90 дней; хорошо переносит замораживание. При нагревании до 60 °С погибает через 30 с, при 100 °С - мгновенно, высушивании, действии прямого солнечного света и дезинфицирующих средств (спирт, хлорамин и др.) возбудитель быстро разрушается. Относится к 1-й группе патогенности.
ЭПИДЕМИОЛОГИЯ
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
Ежегодно в мире число заболевших чумой составляет около 2,5 тыс. человек, причем без тенденции к снижению. Природные очаги инфекции существуют на всех континентах, за исключением Австралии. Самые высокие показатели заболе-
ваемости чумой в мире - 97,6% от общего числа больных чумой и 96,4% летальных исходов в Африке (Мадагаскар, Танзания, Заир). Активные природные очаги этой инфекции расположены в Южной Америке (Бразилия, Боливия, Эквадор, Перу), в Азии (Казахстан, Китай, Вьетнам, Монголия). Последние вспышки заболевания зарегистрированы в 2011-2014 г. на Мадагаскаре (310 человек), в Монголии - 23 (3 летальных исхода), в Китае в 2009-2013 гг. - 109 человек (9 летальных исходов), Казахстане 2013 г. - 7 человек, Киргизии 2013 г. - 4 человека. В России известно 16 природных очагов: на Северном Кавказе, Алтае, в Забайкалье, Тыве, Калмыкии, Сибири и Астраханской области. При этом случаи заболевания чумой не регистрировались 30 лет, хотя ежегодно на территории природных очагов (общей площадью более 253 тыс. кв. км) проживают свыше 20 тыс. человек. Случай заболевания бубонной формой чумы зарегистрирован в июле 2016 г. в Республике Алтай (10-летний ребенок). Заболеваемости людей предшествуют эпизоотии среди грызунов. Сезонность заболевания зависит от климатической зоны и в странах с умеренным климатом регистрируется с мая по сентябрь.
Возбудитель инфекции циркулирует в популяциях более 200 видов грызунов и зайцеобразных, что сохраняет его в природе, основные из них - сурки (тарбаганы), суслики, полевки, песчанки, а также зайцеобразные (зайцы, пищухи), в антро-пургических очагах - серая и черная крысы, реже - домовые мыши, верблюды, собаки и кошки. Особую опасность представляет человек, больной легочной формой чумы. Среди животных основные переносчики возбудителя чумы - более 120 видов блох (Xenoρsylla cheoρis), которые могут передавать возбудителя через 3-5 дней после заражения и сохраняют заразность до года. Механизмы передачи разнообразны:
◊трансмиссивный - при укусе зараженной блохи;
◊контактный - через поврежденную кожу и слизистые оболочки при снятии шкурок с больных животных; убое и разделке туш верблюда, зайца, а также крыс, тарбаганов, которых в некоторых странах употребляют в пищу; при соприкосновении с выделениями больного человека или с зараженными им предметами;
◊фекально-оральный - при употреблении в пищу недостаточно термически обработанного мяса инфицированных животных;
◊аспирационный - от человека, больного легочными формами чумы. Восприимчивость человека абсолютна во всех возрастных группах и при любом
механизме заражения. Больной бубонной формой чумы до вскрытия бубона не представляет опасности для окружающих, но при переходе ее в септическую или легочную форму становится высокозаразным, выделяя возбудитель с мокротой, секретом бубона, мочой, испражнениями. Иммунитет нестойкий, описаны повторные случаи заболевания.
Оценка потенциальной опасности заражения человека в природном очаге строится на основе показателей эпизоотической активности, «времени риска», «факторов риска», «контингентов риска». Вероятность выноса чумы из ее природных очагов в субъекты РФ (с природными очагами, без природных очагов), занос чумы из стран, неблагополучных по данной инфекционной болезни, определяется миграционной активностью населения, транспортными связями и, прежде всего, воздушным видом транспорта. Прогнозирование эпизоотической активности природных очагов чумы и эпидемиологическое прогнозирование осуществляют ФГУЗ «Противочумный центр» Роспотребнадзора на основе информационных сообщений 5 научно-исследовательских противочумных институтов (ФГУЗ «Микроб», Иркутск, Ставрополь, Ростов-на-Дону, Волгоград) и 11 противочумных
станций (приложение № 3 к санитарно-эпидемиологическим правилам «Профилактика чумы» СП 3.1.7.2492-09). О каждом случае заболевания человека необходимо сообщать в территориальный центр Pocпoтpeбнaдзopa в виде экстренного извещения с
последующим объявлением карантина. Международными правилами определен карантин длительностью 6 сут, обсервация контактных с чумой лиц составляет 9 дней. В настоящее время чума включена в перечень заболеваний, возбудитель которого может быть использован как средство бактериологического оружия (биотерроризма). В лабораториях получены высоковирулентные штаммы, устойчивые к распространенным антибиотикам.
МЕРЫ ПРОФИЛАКТИКИ
Неспецифические: эпидемиологический надзор за природными очагами чумы; сокращение численности грызунов, проведение дератизации и дезинсекции; постоянное наблюдение за населением, находящимся в зоне риска заражения; подготовка медицинских учреждений и медицинского персонала к работе с больными чумой, проведение информационноразъяснительной работы среди населения; меры предупреждения завоза возбудителя из других стран изложены в «Международных медико-санитарных правилах» и «Правилах по санитарной охране территории».
Специфическая профилактика заключается в ежегодной иммунизации живой противочумной вакциной лиц, проживающих в эпизоотических очагах или выезжающих туда. Вакцинацию проводят однократно подкожным, накожным, внутри-кожным или ингаляционным способами. Pевакцинацию осуществляют накожным способом через год, при неблагоприятной эпидемической обстановке - через 6 мес. Людям, соприкасающимся с больными чумой, их вещами, трупами животных, проводят экстренную химиопрофилактику (табл. 20.24).
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/

некрозом и нагноением с формированием чумного бубона. При прорыве лимфатического барьера происходит гематогенная диссеминация возбудителя. Попадание возбудителя аэрогенным путем способствует развитию воспалительного процесса в легких с расплавлением стенок альвеол и сопутствующим медиастинальным лимфаденитом. Интоксикационный синдром свойствен всем формам болезни, обусловлен комплексным действием токсинов возбудителя и характеризуется ней-ротоксикозом, развитием тромбогеморрагического синдрома (ТГС) и ИТШ.
КЛИНИЧЕСКАЯ КАРТИНА
Инкубационный период длится от нескольких часов до 9 дней и более (в среднем 2-4 дня), сокращаясь при первичной легочной форме и удлиняясь у привитых или получавших профилактические препараты.
Классификация
Различают локализованные (кожную, бубонную, кожно-бубонную) и генерализованные формы чумы: первично-септическую, первично-легочную, вторично-септическую, вторичнолегочную и кишечную.
Основные симптомы и динамика их развития
Независимо от формы болезни чума обычно начинается внезапно. Клиническая картина с первых дней болезни характеризуется выраженным ЛИС: ознобом, высокой лихорадкой (≥39 °С), резкой слабостью, головной болью, ломотой в теле, жаждой, тошнотой, иногда рвотой. Кожа горячая, сухая, лицо красное одутловатое, склеры инъецированы, конъюнктивы и слизистые оболочки ротоглотки гипе-ремированы, нередко с точечными кровоизлияниями, язык сухой, утолщенный, покрыт толстым белым налетом («меловой»). В дальнейшем в тяжелых случаях лицо становится осунувшимся, с цианотичным оттенком, темными кругами под глазами. Черты лица заостряются, появляется выражение страдания и ужаса («маска чумы»). По мере развития болезни нарушается сознание, могут развиться галлюцинации, бред, возбуждение. Речь становится невнятной, нарушается координация движений («пьяная походка»). Характерны артериальная гипотензия, тахикардия, одышка, цианоз. При тяжелом течении болезни возможны кровотечения, рвота с примесью крови. Печень и селезенка увеличены. Отмечают олигурию. Температура остается постоянно высокой в течение 3-10 дней.
В периферической крови - нейтрофильный лейкоцитоз со сдвигом формулы влево. Помимо описанных общих проявлений чумы, развиваются поражения, характерные для отдельных клинических форм болезни.
Кожная форма встречается редко (3-5%). В месте входных ворот инфекции появляется пятно, затем папула, везикула (фликтена), заполненная серозно-геморрагическим содержимым, окруженная инфильтрированной зоной с гиперемией и отеком. Фликтена отличается резкой болезненностью. После ее вскрытия образуется язва с темным струпом на дне. Чумная язва отличается длительным течением, заживает медленно, образуя рубец. Если эта форма осложняется септицемией, возникают вторичные пустулы и язвы. Возможно развитие регионарного бубона (кожно-бубонная форма).
Бубонная форма встречается чаще всего (около 80%) и отличается относительной доброкачественностью течения. С первых дней болезни в области регионарных ЛУ появляется резкая болезненность, что затрудняет движения и заставляет больного принимать вынужденное положение. Первичный бубон, как правило, бывает одиночным, реже наблюдаются множественные бубоны. В большинстве случаев поражаются паховые и бедренные, несколько реже подмышечные и шейные ЛУ. Размеры бубона варьируют от грецкого ореха до яблока средних размеров. Чумной бубон характеризуется резкой болезненностью, плотной конси-
стенцией, спаян с окружающими тканями. Контуры его сглажены из-за развития периаденита. Бубон начинает формироваться на второй день болезни. По мере его развития появляется гиперемия кожи над ним, часто с цианотическим оттенком. Бубон в первые дни плотный, затем происходит его размягчение, появляется флюктуация, контуры становятся нечеткими. На 10-12-й день болезни он вскрывается - образуется свищ, изъязвление. При доброкачественном течении болезни и современной антибиотикотерапии происходит его рассасывание или склерозирование. В результате гематогенного заноса возбудителя могут формироваться вторичные бубоны, которые появляются позже и отличаются незначительными размерами, меньшей болезненностью и, как правило, не нагнаиваются. Грозным осложнением этой формы может быть развитие вторичной легочной или вторичной септической формы, что резко ухудшает прогноз болезни.
Первично-легочная форма встречается редко, в периоды эпидемий в 5-10% случаев, и представляет собой наиболее опасную в эпидемиологическом отношении и тяжелую клинически форму болезни. Начинается она остро, бурно. На фоне резко выраженной интоксикации и лихорадки с первых дней появляются сухой кашель, сильная одышка, режущие боли в груди. Кашель через 1-2 дня становится продуктивным, с выделением жидкой мокроты, количество которой может варьировать от нескольких плевков до огромных количеств. Мокрота, вначале пенистая, стекловидная, прозрачная, затем приобретает кровянистый вид, позже становится геморрагической, содержит огромное количество
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
чумных бактерий. Физикальные данные скудные: небольшое укорочение перкуторного звука над пораженной долей, при аускультации необильные мелкопузырчатые хрипы, что явно не соответствует общему тяжелому состоянию больного. Терминальный период характеризуется нарастанием одышки, цианоза, развитием сопора, отека легких и ИТШ. АД падает, пульс учащается и становится нитевидным, тоны сердца - глухими, гипертермия сменяется гипотермией. Без лечения заболевание в течение 2-6 сут заканчивается летально. При раннем применении антибиотиков течение болезни доброкачественное, мало отличается от пневмонии другой этиологии, вследствие чего возможны позднее распознавание легочной формы чумы и случаи заболевания в окружении больного.
Первично-септическая форма наблюдается редко - при попадании в организм массивной дозы возбудителя, чаще воздушно-капельным путем. Начинается внезапно, с выраженных явлений интоксикации и гипертермии быстрого появления: множественных кровоизлияний на коже и слизистых оболочках, кровотечений из внутренних органов («черная чума», «черная смерть»), психических нарушений. Прогрессируют признаки сердечно-сосудистой недостаточности. Смерть больного наступает через несколько часов от ИТШ. Изменения в месте внедрения возбудителя и в регионарных лимфатических узлах отсутствуют. Вторично-септическая форма осложняет другие клинические формы инфекции, обычно бубонную. Генерализация процесса значительно ухудшает общее состояние больного и увеличивает его эпидемиологическую опасность для окружающих. Симптомы аналогичны вышеописанной клинической картине, но отличаются наличием вторичных бубонов и более длительным течением. При этой форме болезни нередко развивается вторичный чумной менингит.
Вторично-легочная форма как осложнение встречается при локализованных формах чумы в 5-10% случаев и резко ухудшает общую картину заболевания, сопровождается нарастанием симптомов интоксикации, появлением болей в груди, кашля с кровавой пенистой мокротой. Течение болезни при лечении может быть доброкачественным, с медленным выздоровлением. Присоединение пневмонии к малозаразным формам чумы делает больных наиболее опасными в эпидемиологическом отношении, поэтому каждый такой пациент должен быть выявлен и изолирован.
Некоторые авторы выделяют отдельно кишечную форму, но большинство клиницистов склонны рассматривать кишечную симптоматику (резкие боли в животе, обильный слизистокровянистый стул, кровавую рвоту) как проявления первичноили вторично-септической формы.
При повторных случаях заболевания, а также при чуме у привитых или получивших химиопрофилактику людей все симптомы появляются и развиваются постепенно, течение болезни доброкачественное. В практике такие состояния получили названия «малой», или «амбулаторной», чумы.
Осложнения
Выделяют специфические осложнения, обусловленные возбудителем: ИТШ, сердечнолегочную недостаточность, менингит, тромбогеморрагический синдром, которые и приводят к смерти больных, и неспецифические, вызванные вторичной флорой (флегмона, рожа, фарингит и др.), что нередко наблюдают на фоне улучшения состояния.
Летальность и причины смерти
При первично-легочной и первично-септической форме без лечения летальность достигает 100%. При бубонной форме чумы летальность без лечения составляет 20-40%, что обусловлено развитием вторично-легочной или вторично-септической формы болезни. В последние 10 лет летальность составляет 7%.
ДИАГНОСТИКА
Клиническая диагностика
Заподозрить чуму позволяют клинико-эпидемиологические данные: выраженная интоксикация, наличие язвы, бубона, тяжелой пневмонии, геморрагической септицемии у лиц, находящихся в природно-очаговой зоне по чуме, проживающих в местах, где наблюдались эпизоотии (падеж) среди грызунов или есть указание на регистрируемые случаи болезни. Каждый подозрительный больной должен быть обследован.
Неспецифическая и специфическая лабораторная диагностика
Картина крови характеризуется значительным нейтрофильным лейкоцитозом со сдвигом формулы влево и увеличением СОЭ. При рентгенологическом исследовании органов грудной клетки, кроме увеличения медиастинальных ЛУ, можно увидеть очаговую, лобарную, реже псевдолобарную пневмонию, признаки PДС. При наличии менингеальных симптомов необходима спинномозговая пункция. В СМЖ чаще выявляют трехзначный нейтрофильный плеоцитоз, умеренное увеличение содержания белка и снижение уровня глюкозы. Для специфической диагностики исследуют пунктат бубона, отделяемое язвы, карбункула, мокроту, мазок из носоглотки, кровь, мочу, испражнения, СМЖ, секционный материал. Правила забора материала и его транспортировки строго регламентированы «Международными медико-санитарными правилами». Забор материала осуществляют с использованием специальной посуды, биксов, дезинфицирующих средств. Персонал работает в противочумных костюмах. Предварительное заключение дают на основании микроскопии мазков, окрашенных по Граму, метиле-новым синим или обработанных специфической люминесцентной сывороткой. Обнаружение овоидных биполярных палочек с интенсивным окрашиванием по полюсам («биполяр») позволяет поставить предварительный диагноз чумы в течение часа. Для окончательного подтверждения диагноза, выделения и идентификации культуры производят посев материала на агар в чашке Петри или на мясном бульоне. Через 12-14 ч появляется характерный рост в виде битого стекла («кружева») на агаре или «сталактиты» в бульоне. Окончательную идентификацию культуры производят на 3-5-е сутки. В последние годы применяют ПЦР, которая особенно информативна на фоне антибиотикотерапии.
Диагноз можно подтвердить серологическими исследованиями парных сывороток в РПГА, однако этот метод имеет ретроспективное диагностическое значение. Изучают патологоанатомические изменения у зараженных внутрибрюшинно мышей, морских свинок через 3-7 дней, с посевом биологического материала. Аналогичные методы лабораторного выделения и идентификации возбудителя применяют для выявления эпизоотий чумы в природе. Для исследования берут материалы от грызунов и их трупов, а также блох.
Дифференциальная диагностика
Перечень нозоформ, с которыми необходимо проводить дифференциальную диагностику, зависит от клинической формы чумы. Кожную форму дифференцируют с кожной формой сибирской язвы, туляремии, бубонную - с бубонной формой туляремии, острым гнойным лимфаденитом, содоку, доброкачественным лимфоретикулезом, венерической гранулемой; легочную форму - с крупозной пневмонией, легочной формой сибирской язвы. Септическую форму чумы дифференцируют с менингококкемией и другими геморрагическими септицемиями. Особенно трудна диагностика первых случаев заболевания. Большое значение имеют эпидемиологические данные: пребывание в очагах инфекции, контакт с грызунами, больными пневмонией. При этом следует иметь в виду, что раннее применение антибиотиков видоизменяет течение болезни. Даже легочная форма чумы в этих случаях может протекать доброкачественно, однако больные все равно остаются заразными. Учитывая эти особенности, при наличии эпидемических данных во всех случаях заболеваний, протекающих с высокой лихорадкой, интоксикацией, поражениями кожи, ЛУ и
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/

легких, следует исключать чуму. В таких ситуациях необходимо проводить лабораторные тесты и привлекать специалистов противочумной службы.
Показания к консультации других специалистов
Консультации проводят, как правило, для уточнения диагноза. При подозрении на бубонную форму показана консультация хирурга, при подозрении на легочную форму - пульмонолога.
Пример формулировки диагноза А20.0 Чума, бубонная форма. Осложнение: менингит. Тяжелое течение. ЛЕЧЕНИЕ
Все больные с подозрением на чуму подлежат экстренной госпитализации на специальном транспорте в инфекционный стационар, в отдельный бокс с соблюдением всех противоэпидемических мер. Персонал, ухаживающий за больными чумой, должен носить защитный противочумный костюм. Предметы быта в палате, выделения больного подлежат дезинфекции.
Режим. Диета
Режим постельный в течение лихорадочного периода. Специальная диета не предусмотрена. Целесообразно щадящее питание (стол А).
Медикаментозная терапия
Этиотропную терапию необходимо начинать при подозрении на чуму, не дожидаясь бактериологического подтверждения диагноза. При изучении природных штаммов чумной бактерии на территории России не обнаружено штаммов возбудителя, резистентных к распространенным антимикробным препаратам. Этиотропное лечение проводят по утвержденным схемам (табл. 20.25-20.27).

Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
