
- •Предисловие
- •Редакционная коллегия
- •Онкологические заболевания органов брюшной полости
- •1.1. Эпидемиология
- •1.2. Факторы риска
- •Генетические особенности хозяина (человека) - полиморфизм генов
- •Пищевые мутагены
- •Рак желудка
- •Пищевые антиоксиданты
- •Репарация днк
- •Мутагены, связанные с факторами воспаления
- •Острый и хронический гастрит
- •Пролиферация эпителия
- •Митотические ошибки
- •Мутации
- •1.3. Патоморфологическая характеристика рака желудка
- •Поверхностный гастрит Атрофический гастрит Метаплазия Дисплазия Карцинома Неизмененная слизистая оболочка h.Pylori Погрешности питания
- •1.4. Понятие о раннем раке желудка
- •1.5. Распространение рака желудка
- •1.6. Диагностика опухолей желудка
- •1.7. Инструментальные методы исследования
- •Рак желудка, верхняя треть
- •Рак желудка, средняя треть
- •Рак желудка, нижняя треть
- •Рак тела желудка, вид «песочных» часов
- •Рак кардиального отдела желудка с переходом на пищевод
- •1.8. Клинические формы рака желудка
- •1.9. Классификация рака желудка по tnm
- •Только для распространенных форм рака желудка
- •1.10. Принципы лечения рака желудка
- •Показания: 1) экзофитная опухоль верхней трети желудка, не распространяющаяся на розетку кардии
- •1.11. Показания к лечению
- •Во всех случаях:
- •1.12. Отдаленные результаты лечения рака желудка
- •1.13. Контрольные вопросы
- •1.14. Тестовые задания
- •1.15. Рекомендуемая литература
- •2.1. Эпидемиология
- •2.2. Факторы риска
- •Аорта Воротная вена Верхняя брыжеечная вена Головка поджелудочной железы Тело поджелудочной железы Хвост поджелудочной железы
- •2.4. Клиническая картина
- •2.5. Диагностика опухолей поджелудочной железы
- •2.5.1. Неинвазивные диагностические методы
- •2.5.2. Инвазивные диагностические методы
- •2.6. Инструментальное и расширенное обследование больного
- •2.7. Дифференциальная диагностика
- •2.8. Классификация рака поджелудочной железы по tnm
- •Стадии рака поджелудочной железы на основании tnm
- •2.9. Прогностические факторы
- •2.10. Принципы лечения рака поджелудочной железы
- •2.10.1. Радикальная хирургия
- •2.10.2. Паллиативная хирургия
- •2.10.3. Особенности хирургического лечения
- •2.10.4. Химиотерапия, лучевое лечение
- •2.10.5. Нехирургическое паллиативное лечение
- •2.11. Показания к лечению
- •2.12. Отдаленные результаты лечения рака поджелудочной железы
- •2.13. Контрольные вопросы
- •2.14. Тестовые задания
- •2.15. Рекомендуемая литература
- •3.1. Наиболее часто встречаемые доброкачественные образования и предраковые состояния печени
- •3.3. Доброкачественные опухоли печени (клинически значимые)
- •3.3.1. Гемангиома
- •3.3.2. Гепатоцеллюлярная аденома
- •3.3.3. Фокальная узловая гиперплазия
- •3.4. Первичный рак печени
- •3.4.1. Эпидемиология
- •3.4.2. Факторы риска
- •3.4.3. Патологическая анатомия
- •3.4.5. Клинико-анатомическая классификация первичного рака печени по tnm (гепато - и холангиоцелюлярный рак)
- •Поражение сосуда
- •Поражение сосуда
- •Поражение сосуда
- •Распространение опухоли через висцеральную брюшину
- •Печеночно-двенадцатиперстная связка
- •Желудок
- •3.5. Патологоанатомические характеристики метастатических опухолей печени
- •3.6. Клиническая картина первичного рака печени
- •3.7. Диагностика первичного рака печени
- •3.8. Инструментальные методы исследования
- •3.9. Методы оценки функционального состояния печени
- •3.10. Развитие и прогноз рака печени
- •3.11. Лечение рака печени
- •3.12. Выживаемость при раке печени
- •Профилактика:
- •Во всех случаях:
- •3.13. Другие первичные раки печени (редкие формы)
- •3.13.1. Дифференциальная диагностика
- •3.13.2. Клиническая картина
- •3.14. Метастатическое опухолевое поражение печени
- •3.15. Контрольные вопросы
- •3.16. Тестовые задания
- •3.17. Рекомендуемая литература
- •4.1. Эпидемиология
- •4.2. Определение термина «колоректальный рак»
- •Восходящая ободочная кишка Слепая кишка Аппендикс Ампула прямой кишки Прямая кишка Анус Поперечная ободочная кишка Нисходящая ободочная кишка
- •Частота возникновения рака в зависимости от отдела толстой кишки
- •4.3. Факторы риска возникновения колоректального рака
- •4.4. Современные принципы скрининга колоректального рака
- •4.5. Клиническая картина
- •4.6. Классификации колоректального рака
- •Группировка по стадиям опухолевого процесса для толстой и прямой кишки в зависимости от tnm
- •Группировка по стадиям опухолевого процесса для рака анального канала в зависимости от tnm
- •4.7. Диагностика колоректального рака
- •Глубина инвазии опухоли u t1
- •Глубина инвазии опухоли u t2 и u t4
- •4.8. Дифференциальный диагноз
- •4.9. Рост и метастазирование
- •4.10. Принципы лечения колоректального рака
- •4.11. Принципы лечения рака прямой кишки
- •4.12. Расширенная аорто-подвздошно-тазовая лимфаденэктомия при лечении рака прямой кишки
- •4.13. Лучевая терапия
- •4.14. Химиотерапия
- •4.15. Прогноз и отдаленные результаты лечения колоректального рака
- •4.16. Наблюдение после лечения
- •4.17. Контрольные вопросы
- •Пальцевое исследование и эндоУзи
- •Во всех случаях:
- •Амбулаторное наблюдение:
- •4.18. Тестовые задания
- •4.19. Рекомендуемая литература
- •Варианты итоговых тестов Первый вариант
- •Второй вариант
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов брюшной полости
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
Тип
I
- полиповидная опухоль
Тип
II
- изъязвленная опухоль
Тип
III
- инфильтративно-язвенная форма
Тип
IV
- диффузно-инфильтративная форма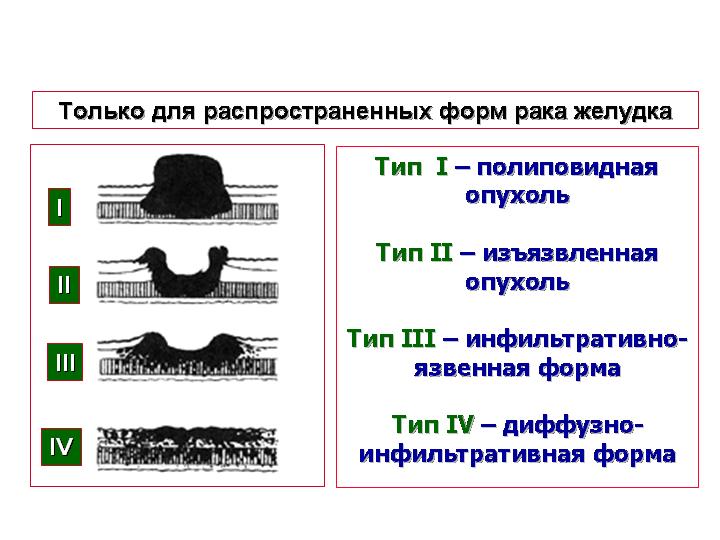
Только для распространенных форм рака желудка
Рис. 14. Классификация по Borman. А.А. Шайн, 2007г.

Рис. 15. Классификация по символу Т. А.А. Шайн, 2007г.

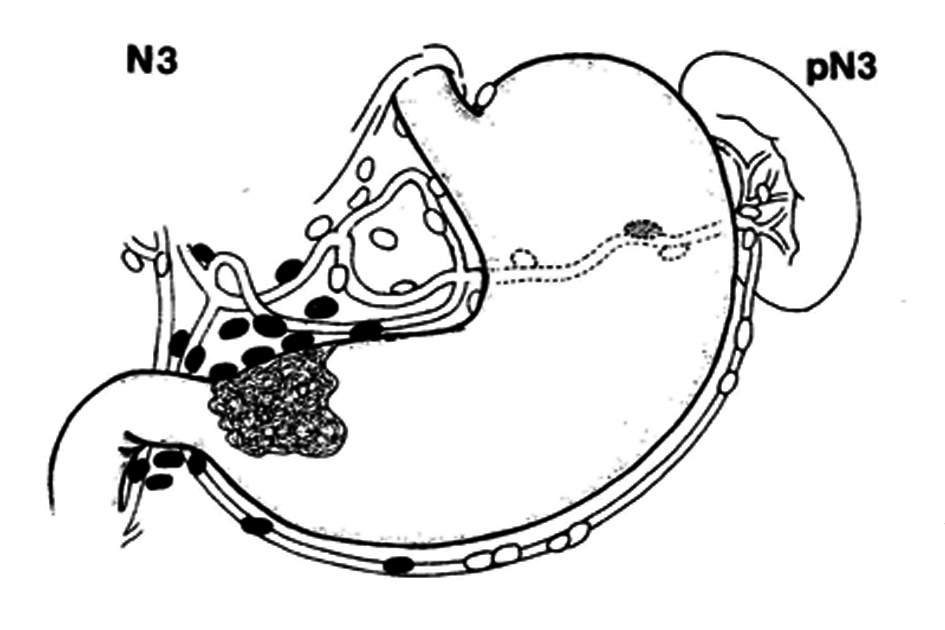
Рис. 16. Признаки метастазирования в регионарные лимфатические узлы.
К.Виттекинд, 2007г.
M – отдаленные метастазы
Mx – недостаточно данных для определения отдаленных метастазов
M0 – нет признаков отдаленных метастазов
M1 – имеются данные о наличии отдаленных метастазов (клинические, рентгенологические, интраоперационные - включая экстрарегионарные лимфоузлы).
В зависимости от сочетания символов, характеризующих опухоль, определяется стадия процесса (табл. 1).
Таблица 1
Стадии рака желудка на основании TNM
Стадия |
T |
N |
M |
0 |
Tis |
N0 |
M0 |
Ia |
T1 |
N0 |
M0 |
Ib |
T1 T2 |
N1 N0 |
M0 M0 |
II |
T1 T2 T3 |
N2 N1 N0 |
M0 M0 M0 |
IIIa |
T2 T3 T4 |
N2 N1 N0 |
M0 M0 M0 |
IIIb |
T3 |
N2 |
M0 |
IV |
T4 T1, T2, T3 Любая T |
N1, N2, N3 N3 Любая N |
M0 M0 M1 |
1.10. Принципы лечения рака желудка
Единственным радикальным способом лечения рака желудка является хирургическое лечение (рис. 17).
Целью хирургического вмешательства является удалить опухоль в пределах здоровых тканей (резекция R0) в едином блоке с удалением связочного аппарата, содержащего лимфоузлы первого и второго этапов первых трех коллекторов лимфооттока (рис. 18).
Существует разделение характера выполненных хирургических вмешательств:
1) радикальные операции (тип А) – отсутствие резидуальной опухоли с высокой вероятностью полного излечения,
2) условно-радикальные операции (тип В) – отсутствие резидуальной опухоли, но при вероятности наличия субклинических опухолевых очагов,
3) паллиативные операции (тип С) – наличие резидуальной опухоли.
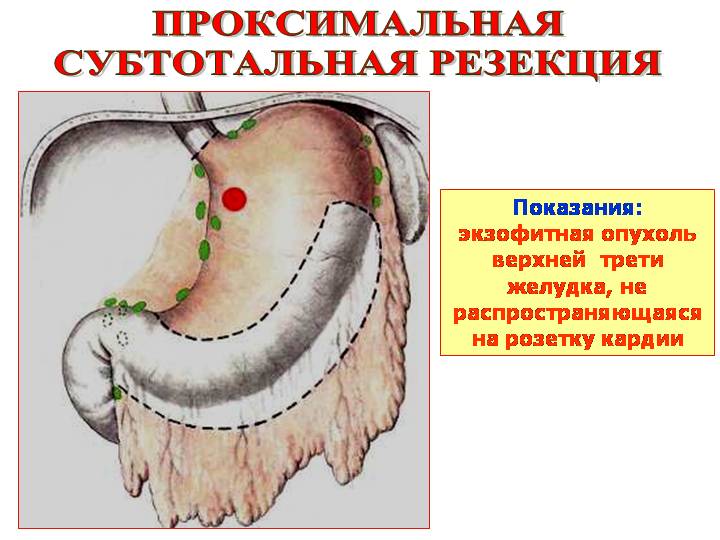
Показания: 1) экзофитная опухоль верхней трети желудка, не распространяющаяся на розетку кардии
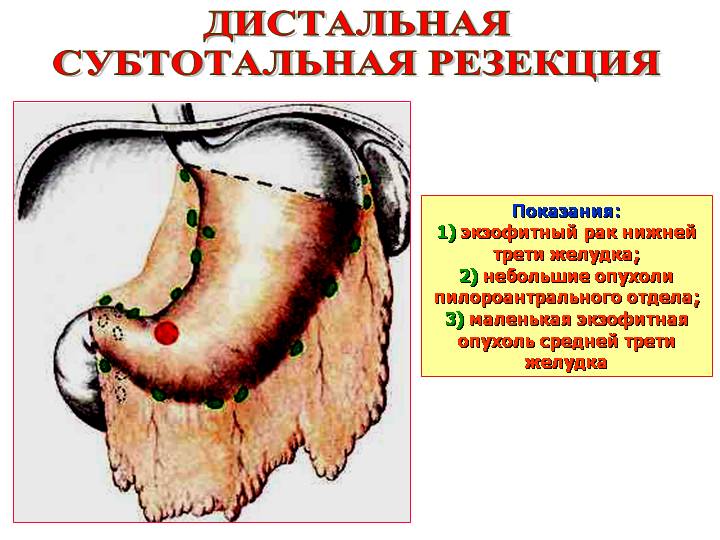
Показания:
1)
экзофитный рак нижней трети желудка,
2)
небольшие опухоли пилороантрального
отдела,
3)
маленькая экзофитная опухоль средней
трети желудка
эндоскоп
опухоль
колпачек
мышечный
слой
диатермическая
петля




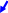
Рис. 17. Различные типы оперативного удаления опухоли желудка.
В.И.Чиссов, А.Х.Трахтенберг, А.И.Пачес, 2008г.
а
1
- левые паракардиальные, 2 - правые
паракардиальные, 3 - малой кривизны
желудка, 4 - большой кривизны желудка,
5 - надпривратниковые, 6 - подпривратниковые
б
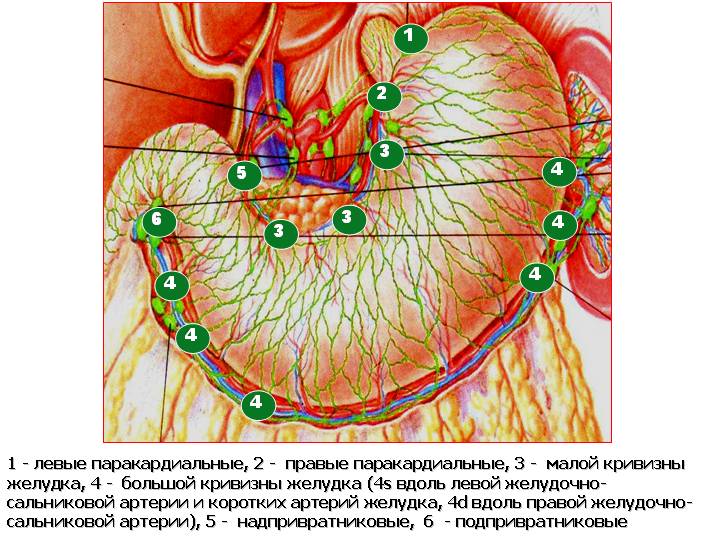
7
- вдоль левой желудочной артерии, 8 -
вдоль общей печеночной артерии, 9 -
вокруг чревного ствола, 10 - ворот
селезенки, 11 - вдоль селезеночной артерии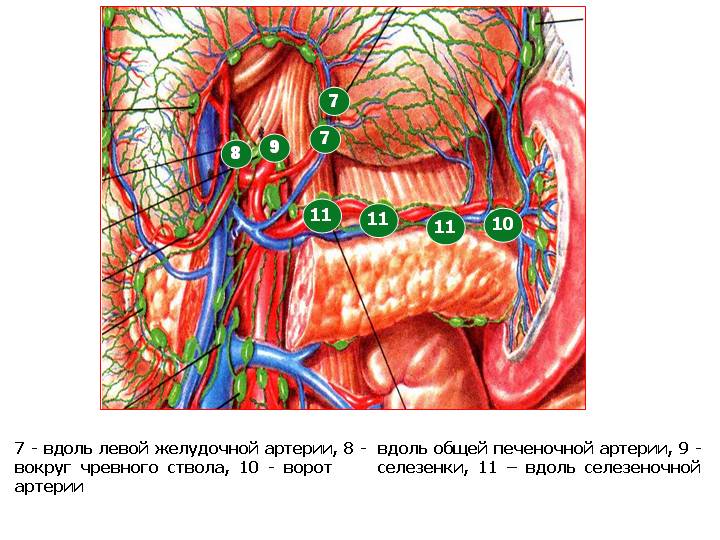
в
12
- печеночно- двенадцатиперстной связки
кишки, 13 - ретропанкреатические, 14 -
корня брыжейки,
15 - средней ободочной
артерии,
16 - парааортальные,
17 -
нижние параэзофагеальные,
18 -
диафрагмальные
Рис. 18. Лимфатические узлы первого (а), второго (б) и третьего (в) порядка.
В.И.Чиссов, А.Х.Трахтенберг, А.И.Пачес, 2008г.
Тип С подразделяется на:
R0 – отсутствие макро – и микроскопической резидуальной опухоли;
R1 – наличие микроскопической резидуальной опухоли (как правило, по линии резекции либо при удалении препарата с наличием периорганного или перинодального опухолевого роста);
R2 – наличие макроскопической резидуальной опухоли (остаточные опухолевые узлы либо инфильтраты, описанные в протоколе операции).
Расширенные хирургические операции с обширной лимфоаденэктомией, которые считались эталоном еще несколько лет назад, сейчас мало применяются. Последними клиническими исследованиями показана рациональность проведения более ограниченных вмешательств:
1. Ограниченные резекции при поверхностных опухолях, не прорастающих подслизистую оболочку.
2. Дистальные резекции при опухолях небольшого размера, расположенных в антральной части, и хорошо отграниченных.
3. Тотальные гастрэктомии для опухолей в теле желудка, имеющих инфильтративный рост.
4. Проксимальные резекции при раке кардиального отдела желудка.
После гастрэктомий предпочтительно выполнение пищеводно-тонкокишечного анастомоза по Roux.
Существуют федеральные стандарты лечения: рак желудка, стадия III.
Хирургическое лечение:
1) дистальная субтотальная резекция желудка (рис. 17), с последующей реконструкцией (рис. 19),
2) проксимальная субтотальная резекция желудка (рис. 17),
3) гастрэктомия.
Рис.
19.
Способы реконструкции после дистальной
резекции желудка. 1 - по Бильрот-I,
2 - по Бильрот-II
на короткой петле, 3 - по Бильрот-II
на длинной петле, 4 - по Ру.
В.И.Чиссов,
А.Х.Трахтенберг, А.И.Пачес, 2008г.
1
2
3
4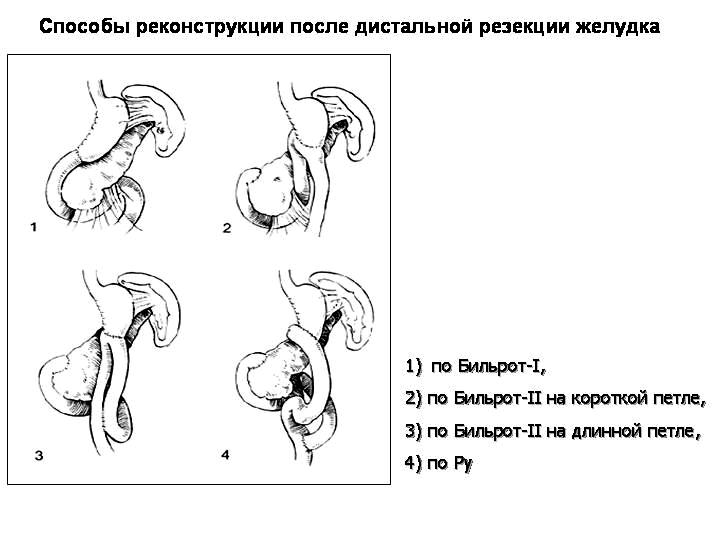
При раке оперированного желудка:
1) резекция оперированного желудка;
2) экстирпация оперированного желудка после дистальной субтотальной резекции;
3) экстирпация оперированного желудка после проксимальной субтотальной резекции;
4) комбинированные операции;
5) расширенные операции.
Хирургическое лечение зависит от локализации и формы роста опухоли (табл. 2).
Результаты хирургического лечения лучше в специализированных онкологических учреждениях, где значительно выше резектабельность среди оперируемых пациентов, адекватность выполнения лимфодиссекций и меньше количество послеоперационных осложнений. Специализированные учреждения проводят диспансерное наблюдение за данным контингентом больных, принимают рациональный план комбинированной и комплексной терапии.
Таблица 2
Хирургическое лечение рака желудка в зависимости от локализации и формы роста опухоли
Локализация и форма роста опухоли |
Вид операции |
Пилороантральный отдел – нижняя треть |
Субтотальная дистальная резекция желудка |
Инфильтративный рак нижней трети с распространением на среднюю треть; рак тела желудка с распространением на дно; субтотальное поражение органа; наличие первично-множественной опухоли |
Гастрэктомия (основные этапы гастрэктомии из абдоминального доступа показаны на рис. 20) |
Проксимальная локализация: а) кардиоэзофагеальный – рак экспансивный рост, б) кардиоэзофагеальный рак – инфильтративный рост |
Субтотальная проксимальная резекция желудка Гастрэктомия комбинированным доступом |
Местно-распространенные формы |
Комбинированные операции: субтотальные резекции желудка и гастрэктомии с резекцией печени, поджелудочной железы, поперечно-ободочной кишки, спленэктомией. |
Неоперабельные формы |
Паллиативные резекция желудка и гастрэктомия при кровотечении и перфорации опухоли; наложение гастроэнтероанастомоза при пилоростенозе; наложение гастростомы при стенозе кардии; питающей энтеростомы при обширном поражении органа |
1-2 3-4 5-6
7-8 9-10 11-12
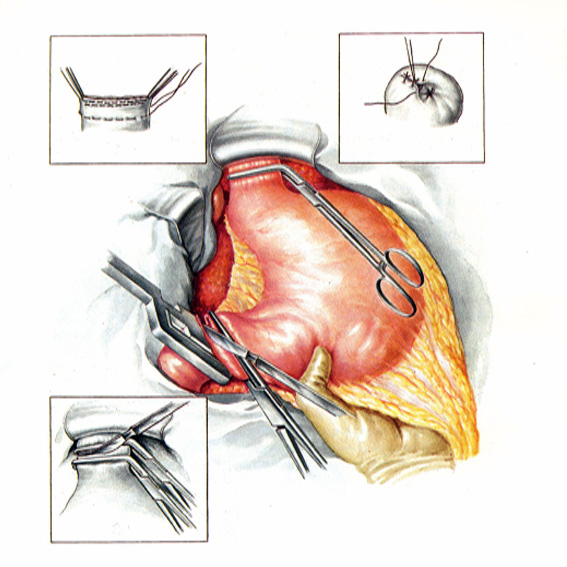
13-14 15-16
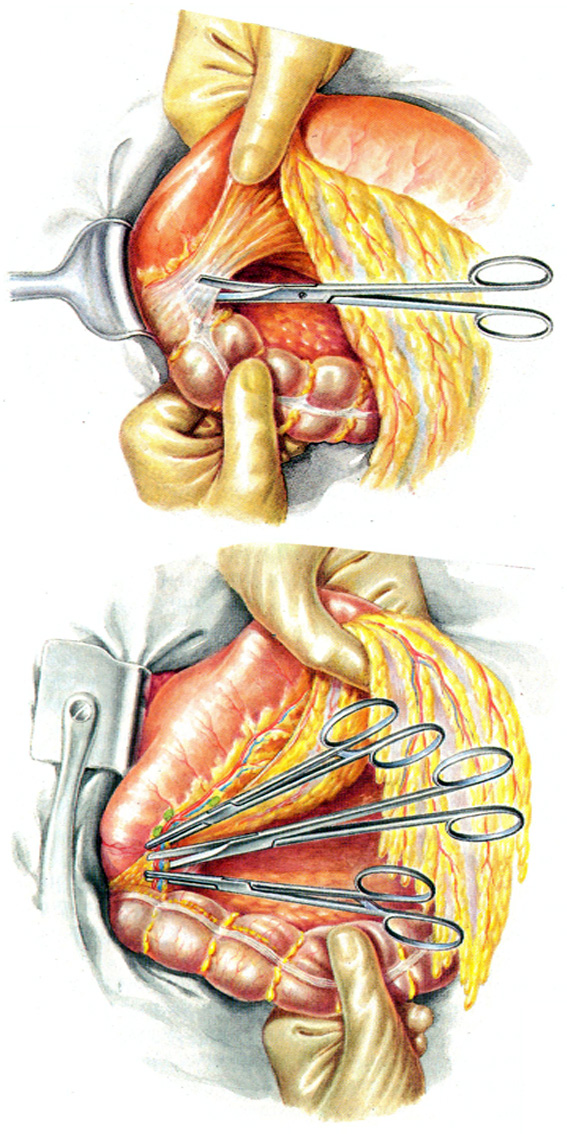
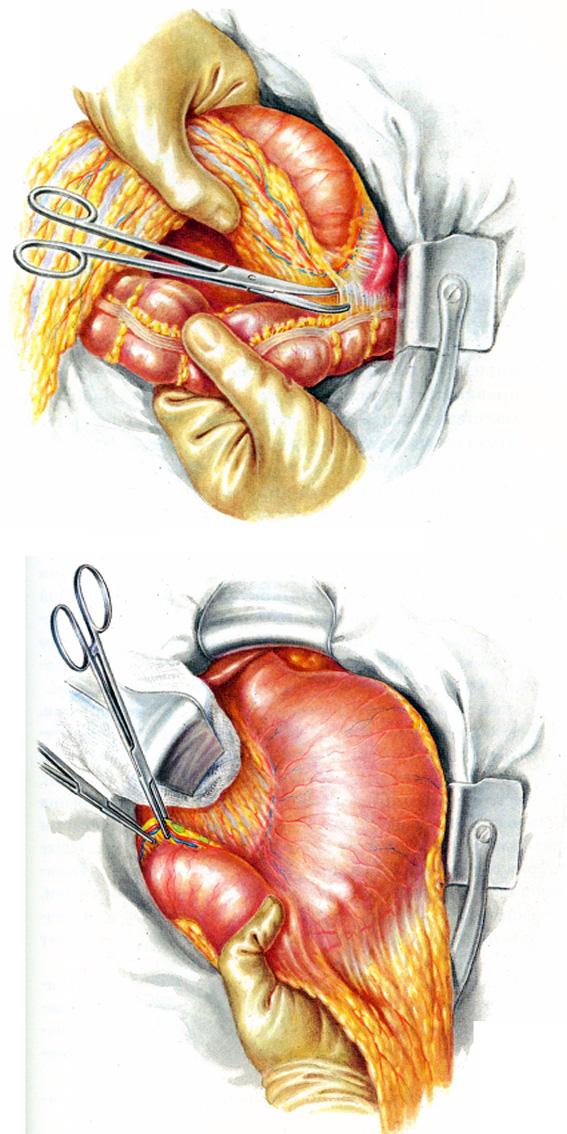
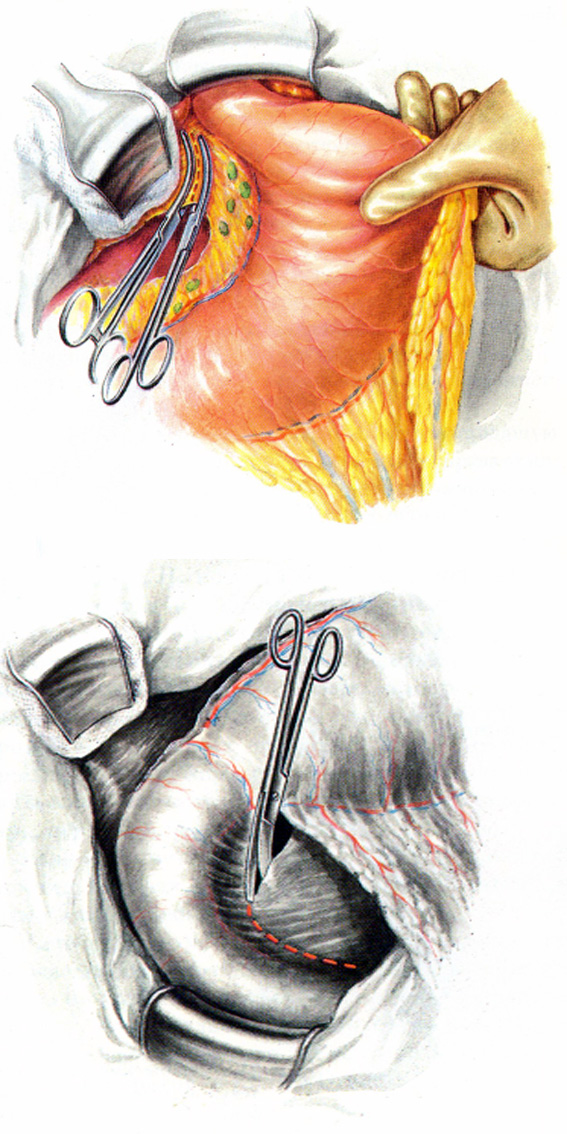
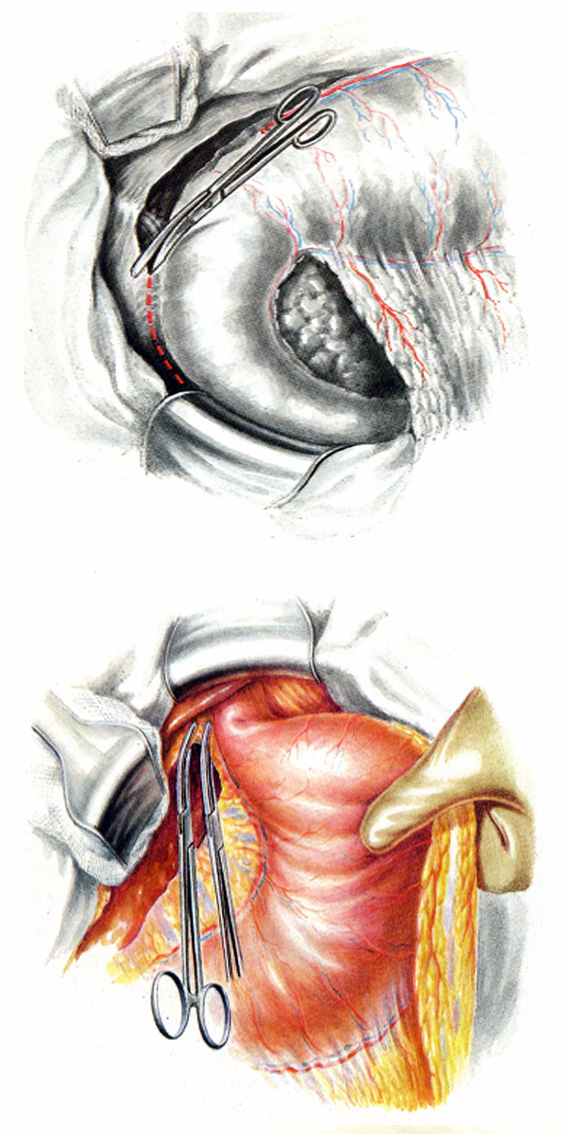
Рис. 20. Гастрэктомия из абдоминального доступа.
На рисунке 20.1-16 представлена гастрэктомия из абдоминального доступа:
20.1-2 – мобилизация большого сальника до правого угла поперечной ободочной кишки, перевязка правых желудочно-сальниковых артерий и вены.
20.3-4 – мобилизация желудка по большой кривизне с отсечением большого сальника от поперечной ободочной кишки и мобилизация выходного отдела желудка по малой кривизне. Перевязка правых желудочных артерий и вен
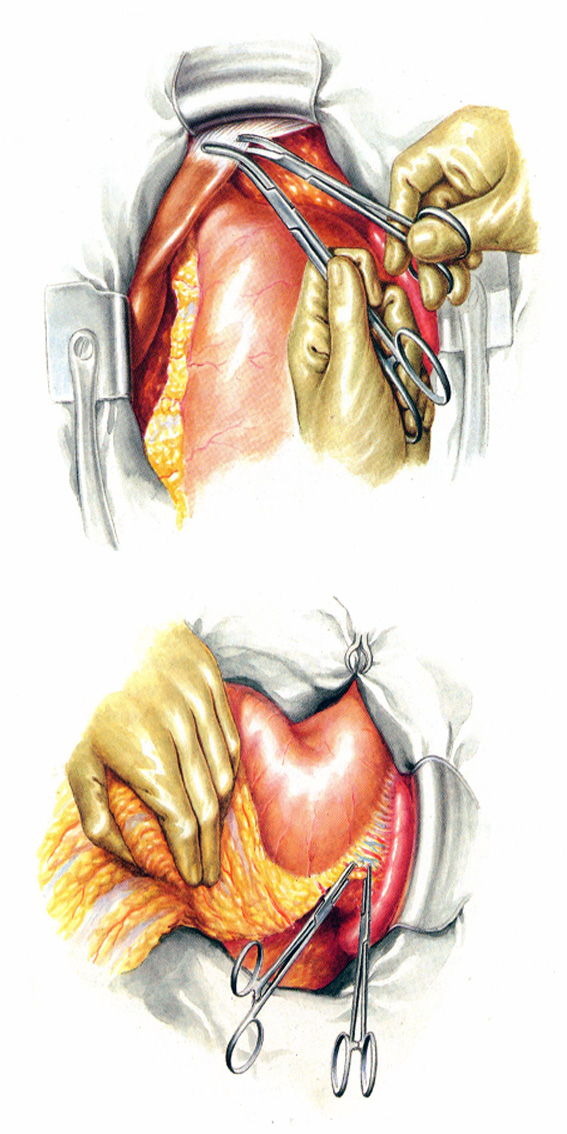
20.5-6 – пересечение малого сальника в проксимальном отделе, мобилизация двенадцатиперстной кишки по нижнему краю луковицы.
20.7-8 – мобилизация двенадцатиперстной кишки по верхнему краю луковицы, наложение зажима на левые желудочные артерию и вену со стороны малого сальНика.
20.9-10 – пересечение левой треугольной связки печени, мобилизация желудка по большой кри визне с пересечением желудочно-селезеночной связки.
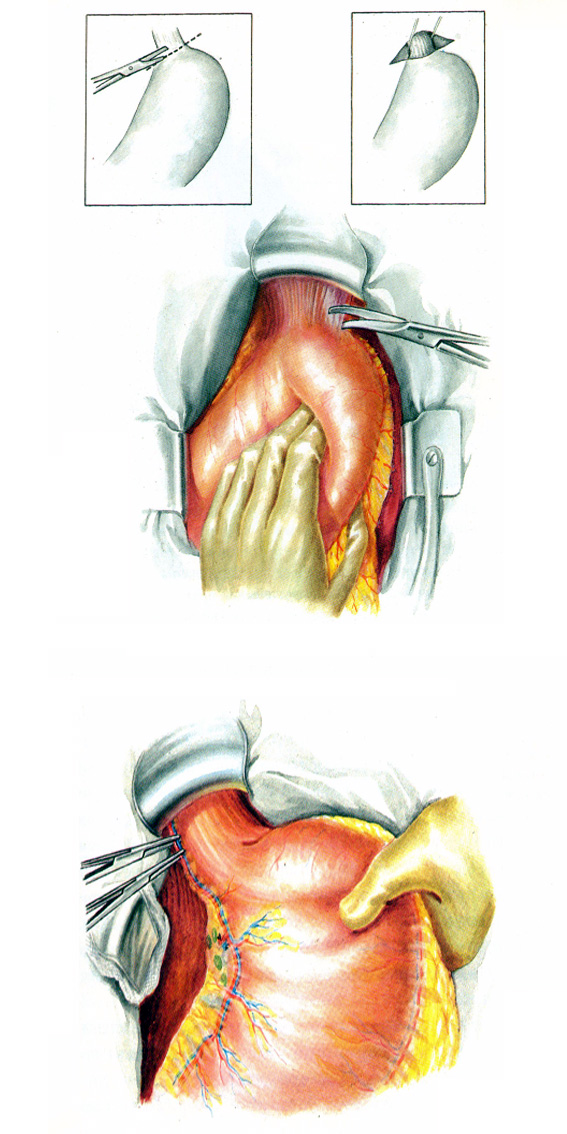
20.11-12 – мобилизация абдоминального отдела пищевода, пересечение диафрагмально-желудочной связки, перевязка пищеводной ветви левой желудочной артерии.
20.13-14 – сагиттальная диафрагмотомия, надсечение края пищеводного отверстия диафрагмы до нижней диафрагмальной артерии, наложение зажимов, прошивание нижних диафрагмальных сосудов.
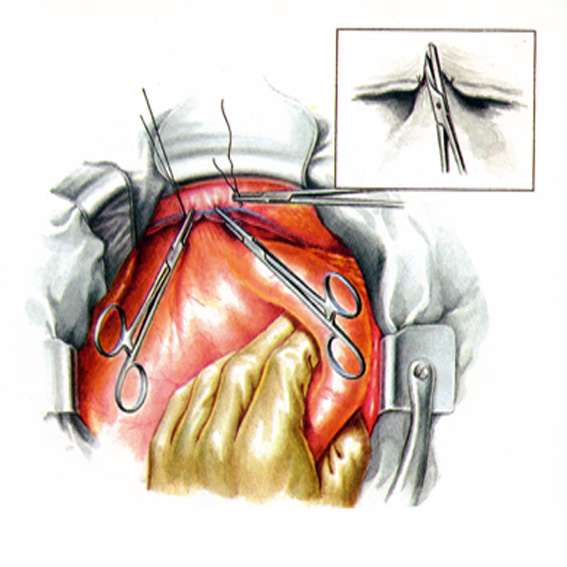
20.15-16 – удаление желудка, отсечение желудка от двенадцатиперстной кишки после прошивания ее скрепками аппарата и подготовка к отсечению желудка от пищевода. В.И.Чиссов, А.Х.Трахтенберг, А.И.Пачес, 2008г.
Комбинированное лечение рака желудка. Включает сочетание двух компонентов:
1) хирургический компонент; 2) лучевой компонент (предоперационная лучевая терапия, послеоперационная лучевая терапия) или химиотерапевтический компонент (неоадъювантная и адъювантная).
Комплексное лечение рака желудка (использование всех компонентов). Дополнительное использование химиотерапии и лучевой терапии в настоящее время находится в стадии исследования и поиска оптимально-эффективных схем. Несмотря на то что некоторые последние исследования показали хороший ответ на проведение химиотерапии в виде уменьшения размеров опухоли, ни одно из исследований не показало достоверного увеличения продолжительности жизни.
Принципы химиотерапевтического лечения. Все группы химиотерапевтических средств были опробованы для лечения рака желудка. Наиболее эффективно проявили себя следующие медикаменты: 5ФУ, адриамицин, цисплатин, метотрексат, митомицин С, этопозид. Наиболее эффективной и часто используемой является схема 5ФУ+цисплатин+/эпирубицин, она позволяет увеличить продолжительность жизни при запущенных формах рака желудка. Целесообразность назначения адъювантной химиотерапии в настоящий момент остается невыясненной и является темой продолжающихся клинических исследований.
Лучевая терапия. В настоящее время нашла свое место как способ паллиативного лечения болезненных отдаленных метастазов. В России разработан и создан комплекс технических средств и методических подходов, позволяющих быстро и безопасно осуществить интраоперационную лучевую терапию на базе стандартного операционного блока и отечественного ускорительного комплекса.
Радиохимиотерапия. Сочетание химиотерапии и лучевой терапии кажется оправданным в экспериментальном плане. С клинической точки зрения эффективность наблюдалась при лечении распространенных форм, не подлежащих хирургическому лечению. Были проведены исследования по адъювантному применению радиохимиотерпии, но они были подвергнуты критике и в настоящее время не входят в стандарты лечения.
