
- •Предисловие
- •Редакционная коллегия
- •Онкологические заболевания органов брюшной полости
- •1.1. Эпидемиология
- •1.2. Факторы риска
- •Генетические особенности хозяина (человека) - полиморфизм генов
- •Пищевые мутагены
- •Рак желудка
- •Пищевые антиоксиданты
- •Репарация днк
- •Мутагены, связанные с факторами воспаления
- •Острый и хронический гастрит
- •Пролиферация эпителия
- •Митотические ошибки
- •Мутации
- •1.3. Патоморфологическая характеристика рака желудка
- •Поверхностный гастрит Атрофический гастрит Метаплазия Дисплазия Карцинома Неизмененная слизистая оболочка h.Pylori Погрешности питания
- •1.4. Понятие о раннем раке желудка
- •1.5. Распространение рака желудка
- •1.6. Диагностика опухолей желудка
- •1.7. Инструментальные методы исследования
- •Рак желудка, верхняя треть
- •Рак желудка, средняя треть
- •Рак желудка, нижняя треть
- •Рак тела желудка, вид «песочных» часов
- •Рак кардиального отдела желудка с переходом на пищевод
- •1.8. Клинические формы рака желудка
- •1.9. Классификация рака желудка по tnm
- •Только для распространенных форм рака желудка
- •1.10. Принципы лечения рака желудка
- •Показания: 1) экзофитная опухоль верхней трети желудка, не распространяющаяся на розетку кардии
- •1.11. Показания к лечению
- •Во всех случаях:
- •1.12. Отдаленные результаты лечения рака желудка
- •1.13. Контрольные вопросы
- •1.14. Тестовые задания
- •1.15. Рекомендуемая литература
- •2.1. Эпидемиология
- •2.2. Факторы риска
- •Аорта Воротная вена Верхняя брыжеечная вена Головка поджелудочной железы Тело поджелудочной железы Хвост поджелудочной железы
- •2.4. Клиническая картина
- •2.5. Диагностика опухолей поджелудочной железы
- •2.5.1. Неинвазивные диагностические методы
- •2.5.2. Инвазивные диагностические методы
- •2.6. Инструментальное и расширенное обследование больного
- •2.7. Дифференциальная диагностика
- •2.8. Классификация рака поджелудочной железы по tnm
- •Стадии рака поджелудочной железы на основании tnm
- •2.9. Прогностические факторы
- •2.10. Принципы лечения рака поджелудочной железы
- •2.10.1. Радикальная хирургия
- •2.10.2. Паллиативная хирургия
- •2.10.3. Особенности хирургического лечения
- •2.10.4. Химиотерапия, лучевое лечение
- •2.10.5. Нехирургическое паллиативное лечение
- •2.11. Показания к лечению
- •2.12. Отдаленные результаты лечения рака поджелудочной железы
- •2.13. Контрольные вопросы
- •2.14. Тестовые задания
- •2.15. Рекомендуемая литература
- •3.1. Наиболее часто встречаемые доброкачественные образования и предраковые состояния печени
- •3.3. Доброкачественные опухоли печени (клинически значимые)
- •3.3.1. Гемангиома
- •3.3.2. Гепатоцеллюлярная аденома
- •3.3.3. Фокальная узловая гиперплазия
- •3.4. Первичный рак печени
- •3.4.1. Эпидемиология
- •3.4.2. Факторы риска
- •3.4.3. Патологическая анатомия
- •3.4.5. Клинико-анатомическая классификация первичного рака печени по tnm (гепато - и холангиоцелюлярный рак)
- •Поражение сосуда
- •Поражение сосуда
- •Поражение сосуда
- •Распространение опухоли через висцеральную брюшину
- •Печеночно-двенадцатиперстная связка
- •Желудок
- •3.5. Патологоанатомические характеристики метастатических опухолей печени
- •3.6. Клиническая картина первичного рака печени
- •3.7. Диагностика первичного рака печени
- •3.8. Инструментальные методы исследования
- •3.9. Методы оценки функционального состояния печени
- •3.10. Развитие и прогноз рака печени
- •3.11. Лечение рака печени
- •3.12. Выживаемость при раке печени
- •Профилактика:
- •Во всех случаях:
- •3.13. Другие первичные раки печени (редкие формы)
- •3.13.1. Дифференциальная диагностика
- •3.13.2. Клиническая картина
- •3.14. Метастатическое опухолевое поражение печени
- •3.15. Контрольные вопросы
- •3.16. Тестовые задания
- •3.17. Рекомендуемая литература
- •4.1. Эпидемиология
- •4.2. Определение термина «колоректальный рак»
- •Восходящая ободочная кишка Слепая кишка Аппендикс Ампула прямой кишки Прямая кишка Анус Поперечная ободочная кишка Нисходящая ободочная кишка
- •Частота возникновения рака в зависимости от отдела толстой кишки
- •4.3. Факторы риска возникновения колоректального рака
- •4.4. Современные принципы скрининга колоректального рака
- •4.5. Клиническая картина
- •4.6. Классификации колоректального рака
- •Группировка по стадиям опухолевого процесса для толстой и прямой кишки в зависимости от tnm
- •Группировка по стадиям опухолевого процесса для рака анального канала в зависимости от tnm
- •4.7. Диагностика колоректального рака
- •Глубина инвазии опухоли u t1
- •Глубина инвазии опухоли u t2 и u t4
- •4.8. Дифференциальный диагноз
- •4.9. Рост и метастазирование
- •4.10. Принципы лечения колоректального рака
- •4.11. Принципы лечения рака прямой кишки
- •4.12. Расширенная аорто-подвздошно-тазовая лимфаденэктомия при лечении рака прямой кишки
- •4.13. Лучевая терапия
- •4.14. Химиотерапия
- •4.15. Прогноз и отдаленные результаты лечения колоректального рака
- •4.16. Наблюдение после лечения
- •4.17. Контрольные вопросы
- •Пальцевое исследование и эндоУзи
- •Во всех случаях:
- •Амбулаторное наблюдение:
- •4.18. Тестовые задания
- •4.19. Рекомендуемая литература
- •Варианты итоговых тестов Первый вариант
- •Второй вариант
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов брюшной полости
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
4.9. Рост и метастазирование
Рост опухоли происходит преимущественно в поперечном к кишечной стенке направлении. При экзофитных формах раковые клетки обычно не проникают дальше видимых границ опухоли. При эндофитной форме роста атипичные клетки обнаруживают на расстоянии 2-3 см от края новообразования. Путем прямого прорастания за пределы стенки рак ободочной кишки может распространяться в забрюшинную клетчатку, на брюшную стенку, петли тонкой кишки, другие органы и ткани. В верхнеампулярном и ректосигмоидном отделах эндофитные опухоли могут циркулярно суживать просвет кишки и приводить к обтурационной кишечной непроходимости. Путем прямого прорастания рак прямой кишки может распространяться на околопрямокишечную клетчатку и соседние органы. Опухоль, расположенная на передней стенке кишки, может прорастать в заднюю стенку влагалища, у мужчин в предстательную железу и семенные канатики, мочевой пузырь, матку, брюшину.
Основным путем метастазирования является лимфогенный. Прорастание опухолью венозных сосудов приводит к появлению метастазов в печень. Отдаленные метастазы во время операции обнаруживают у 20-25% больных. Наиболее часто поражаются забрюшинные лимфатические узлы и печень, реже легкие, надпочечники и брюшина. При опухолях верхней трети прямой кишки метастазирование идет вдоль верхней прямокишечной артерии в парааортальные, при локализации в области нижне и среднеампулярного отделов прямой кишки лимфогенное метастазирование идет вдоль средних прямокишечных сосудов во внутритазовые и подвздошные лимфоузлы, а от нижнеампулярных локализаций и зоны анального канала зоной регионального лимфооттока будут паховые лимфоузлы.
4.10. Принципы лечения колоректального рака
Хирургический метод остается основой лечения колоректального рака, и это единственный метод, позволяющий излечить это заболевание. Принцип основывается на иссечении первичной опухоли в пределах здоровых тканей, с одномоментным удалением питающих сосудов, брыжейки, содержащей лимфатические сосуды и лимфоузлы. Фундаментальным является то, чтобы лимфодиссекция проводилась максимально высоко по протяжению питающего сосуда (рис. 54).
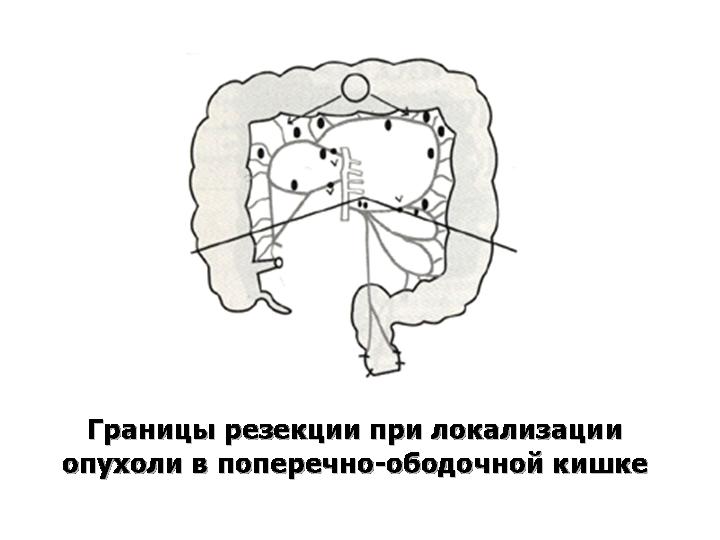
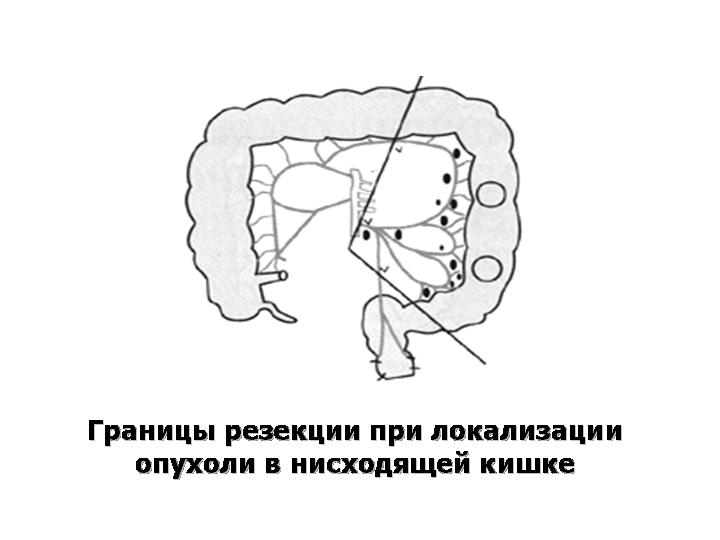

Рис. 54. Зависимость объема операции от локализации опухоли.
В.И. Кныш, 1997г.
Вид хирургического вмешательства зависит от места расположения опухоли: в основном это резекции отделов толстой кишки – гемиколэктомия справа или слева, резекция поперечно- ободочной и сигмовидной кишки. Для прямой кишки – это брюшно-промежностная экстирпация, сфинктеросохраняющие операции – брюшно-анальная резекция, передняя (внутрибрюшная) резекция прямой кишки, а при формировании колостомы и культи прямой кишки резекции называются обструктивными (варианты операции Гартмана). Данные объемы вмешательства объясняются анатомическими характеристиками этих сегментов толстой кишки – особенностями их кровоснабжения и лимфооттока.
Обструктивный характер выполнения операции чаще всего носит вынужденный характер из-за наличия осложнений течения опухоли, состояния трофики тканей оперируемых органов, особенностей анатомии брыжеечных сосудов, тяжелых сопутствующих заболеваний пациента.
Восстановление непрерывности толстой кишки чаще всего проводят одномоментно. При выполнении этих операций обязательным является удаление всех регионарных лимфоузлов по ходу магистральных питающих сосудов: a. ileocolica, a. colica dextra, a. colica media, a. mesenterica inferior, что должно сопровождаться высокой перевязкой этих сосудов.
В случае, если опухоль была диагностирована в состоянии осложнения (кишечная непроходимость, либо перфорация), лечение чаще проводится в два этапа: во-первых, резекция опухоли с формированием колостомы и, во-вторых, восстановление проходимости и непрерывности через несколько недель.
Наибольшие технические сложности для хирурга возникают при операциях по поводу рака прямой кишки.
