
- •Предисловие
- •Редакционная коллегия
- •Онкологические заболевания органов брюшной полости
- •1.1. Эпидемиология
- •1.2. Факторы риска
- •Генетические особенности хозяина (человека) - полиморфизм генов
- •Пищевые мутагены
- •Рак желудка
- •Пищевые антиоксиданты
- •Репарация днк
- •Мутагены, связанные с факторами воспаления
- •Острый и хронический гастрит
- •Пролиферация эпителия
- •Митотические ошибки
- •Мутации
- •1.3. Патоморфологическая характеристика рака желудка
- •Поверхностный гастрит Атрофический гастрит Метаплазия Дисплазия Карцинома Неизмененная слизистая оболочка h.Pylori Погрешности питания
- •1.4. Понятие о раннем раке желудка
- •1.5. Распространение рака желудка
- •1.6. Диагностика опухолей желудка
- •1.7. Инструментальные методы исследования
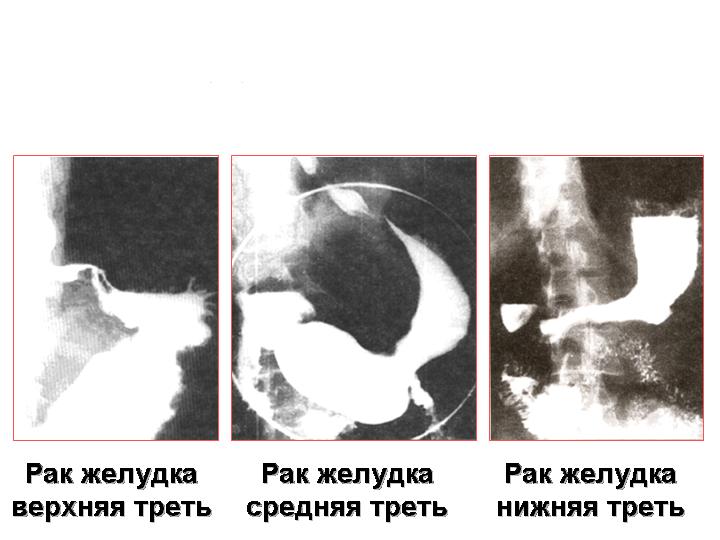
- •Рак желудка, верхняя треть
- •Рак желудка, средняя треть
- •Рак желудка, нижняя треть
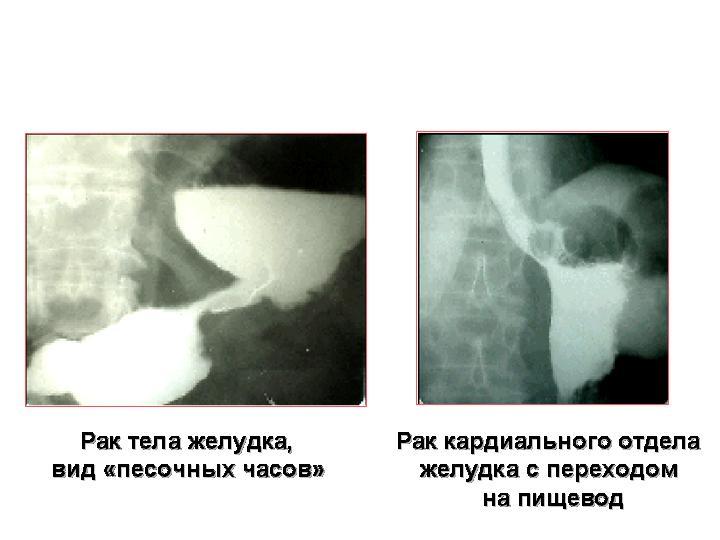
- •Рак тела желудка, вид «песочных» часов
- •Рак кардиального отдела желудка с переходом на пищевод
- •1.8. Клинические формы рака желудка
- •1.9. Классификация рака желудка по tnm
- •Только для распространенных форм рака желудка
- •1.10. Принципы лечения рака желудка
- •Показания: 1) экзофитная опухоль верхней трети желудка, не распространяющаяся на розетку кардии
- •1.11. Показания к лечению
- •Во всех случаях:
- •1.12. Отдаленные результаты лечения рака желудка
- •1.13. Контрольные вопросы
- •1.14. Тестовые задания
- •1.15. Рекомендуемая литература
- •2.1. Эпидемиология
- •2.2. Факторы риска
- •Аорта Воротная вена Верхняя брыжеечная вена Головка поджелудочной железы Тело поджелудочной железы Хвост поджелудочной железы
- •2.4. Клиническая картина
- •2.5. Диагностика опухолей поджелудочной железы
- •2.5.1. Неинвазивные диагностические методы
- •2.5.2. Инвазивные диагностические методы
- •2.6. Инструментальное и расширенное обследование больного
- •2.7. Дифференциальная диагностика
- •2.8. Классификация рака поджелудочной железы по tnm
- •Стадии рака поджелудочной железы на основании tnm
- •2.9. Прогностические факторы
- •2.10. Принципы лечения рака поджелудочной железы
- •2.10.1. Радикальная хирургия
- •2.10.2. Паллиативная хирургия
- •2.10.3. Особенности хирургического лечения
- •2.10.4. Химиотерапия, лучевое лечение
- •2.10.5. Нехирургическое паллиативное лечение
- •2.11. Показания к лечению
- •2.12. Отдаленные результаты лечения рака поджелудочной железы
- •2.13. Контрольные вопросы
- •2.14. Тестовые задания
- •2.15. Рекомендуемая литература
- •3.1. Наиболее часто встречаемые доброкачественные образования и предраковые состояния печени
- •3.3. Доброкачественные опухоли печени (клинически значимые)
- •3.3.1. Гемангиома
- •3.3.2. Гепатоцеллюлярная аденома
- •3.3.3. Фокальная узловая гиперплазия
- •3.4. Первичный рак печени
- •3.4.1. Эпидемиология
- •3.4.2. Факторы риска
- •3.4.3. Патологическая анатомия
- •3.4.5. Клинико-анатомическая классификация первичного рака печени по tnm (гепато - и холангиоцелюлярный рак)
- •Поражение сосуда
- •Поражение сосуда
- •Поражение сосуда
- •Распространение опухоли через висцеральную брюшину
- •Печеночно-двенадцатиперстная связка
- •Желудок
- •3.5. Патологоанатомические характеристики метастатических опухолей печени
- •3.6. Клиническая картина первичного рака печени
- •3.7. Диагностика первичного рака печени
- •3.8. Инструментальные методы исследования
- •3.9. Методы оценки функционального состояния печени
- •3.10. Развитие и прогноз рака печени
- •3.11. Лечение рака печени
- •3.12. Выживаемость при раке печени
- •Профилактика:
- •Во всех случаях:
- •3.13. Другие первичные раки печени (редкие формы)
- •3.13.1. Дифференциальная диагностика
- •3.13.2. Клиническая картина
- •3.14. Метастатическое опухолевое поражение печени
- •3.15. Контрольные вопросы
- •3.16. Тестовые задания
- •3.17. Рекомендуемая литература
- •4.1. Эпидемиология
- •4.2. Определение термина «колоректальный рак»
- •Восходящая ободочная кишка Слепая кишка Аппендикс Ампула прямой кишки Прямая кишка Анус Поперечная ободочная кишка Нисходящая ободочная кишка
- •Частота возникновения рака в зависимости от отдела толстой кишки
- •4.3. Факторы риска возникновения колоректального рака
- •4.4. Современные принципы скрининга колоректального рака
- •4.5. Клиническая картина
- •4.6. Классификации колоректального рака
- •Группировка по стадиям опухолевого процесса для толстой и прямой кишки в зависимости от tnm
- •Группировка по стадиям опухолевого процесса для рака анального канала в зависимости от tnm
- •4.7. Диагностика колоректального рака
- •Глубина инвазии опухоли u t1
- •Глубина инвазии опухоли u t2 и u t4
- •4.8. Дифференциальный диагноз
- •4.9. Рост и метастазирование
- •4.10. Принципы лечения колоректального рака
- •4.11. Принципы лечения рака прямой кишки
- •4.12. Расширенная аорто-подвздошно-тазовая лимфаденэктомия при лечении рака прямой кишки
- •4.13. Лучевая терапия
- •4.14. Химиотерапия
- •4.15. Прогноз и отдаленные результаты лечения колоректального рака
- •4.16. Наблюдение после лечения
- •4.17. Контрольные вопросы
- •Пальцевое исследование и эндоУзи
- •Во всех случаях:
- •Амбулаторное наблюдение:
- •4.18. Тестовые задания
- •4.19. Рекомендуемая литература
- •Варианты итоговых тестов Первый вариант
- •Второй вариант
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов брюшной полости
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
Рак желудка, верхняя треть
Рак желудка, средняя треть
Рак желудка, нижняя треть
Рак тела желудка, вид «песочных» часов
Рак кардиального отдела желудка с переходом на пищевод
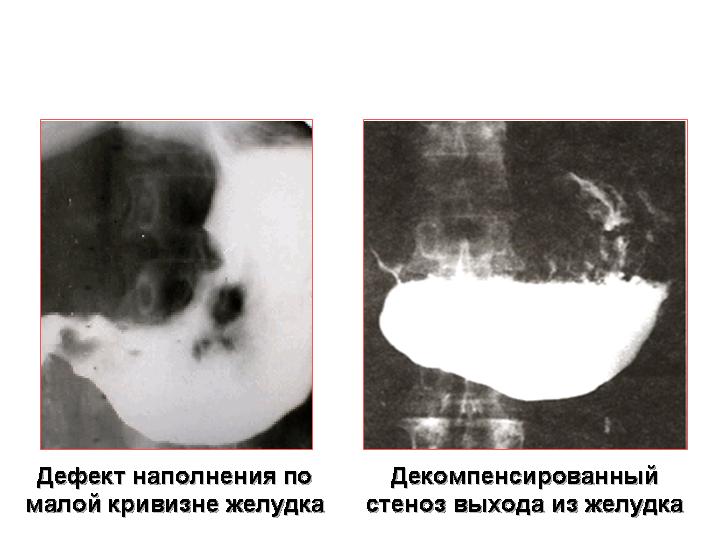
Декомпенсированный
стеноз выхода из желудка
Дефект
наполнения по малой кривизне желудка
Рис. 13. Рентгенологическая диагностика рака желудка.
В.И.Чиссов, С.Л.Дарьялова, 2007г.
Ультразвуковое эндоскопическое исследование. Позволяет определить эндофитное распространение опухоли и увеличенные регионарные лимфоузлы. Это исследование становится все более распространенным и рутинным, позволяет проводить раннюю диагностику и определять глубину инвазии опухоли.
Опухолевые маркеры. В частности раковый эмбриональный антиген: СЕА, СА 72.4 и СА 19.9 могут иметь диагностическое значение в послеоперационном периоде. Недостатком является их неспецифичность.
Рентгенография органов грудной клетки. Позволяет определить наличие метастазов в легких.
Существуют федеральные стандарты диагностики рака желудка, они включают обязательные процедуры обследования.
Врачебный осмотр.
Рентгенография органов грудной клетки.
Стандартная ЭКГ.
Рентгенография желудка.
Эндоскопическое ЭФГДС исследование с биопсией (цитологическое и гистологическое исследование).
Лапароскопия.
Ультразвуковое исследование абдоминальное и органов таза.
Консультация гинеколога, терапевта, анестезиолога, заведующего отделением.
Консилиум в составе хирурга, радиолога, химиотерапевта.
Исследование крови на резус-фактор, на австралийский антиген.
Определение группы крови.
Реакция Вассермана.
Определение антител к ВИЧ.
Общий анализ крови и мочи.
Биохимический анализ крови.
Остальные необходимые исследования выполняют при первичном обследовании и по показаниям.
1.8. Клинические формы рака желудка
Рак желудка может проявляться в виде различных форм.
1. В зависимости от локализации: в настоящее время наиболее часто встречается рак пилорического отдела, приводящий к стенозу привратника. Рак тела желудка является малосимптомным и проявляется поздно, в виде желудочного кровотечения или анемии. Рак кардии вызывает раннюю дисфагию и имеет неблагоприятный прогноз.
2. В зависимости от гистологического типа. Самый частый вид рака желудка – это аденокарцинома (более 90% случаев). Выделяют и другие гистологические типы рака желудка – лимфома Ходжкина (8% случаев рака желудка) лечение этого типа вариабельно: хирургия, химиотерапия, лучевая терапия, комбинированное лечение. Другие гистологические варианты встречаются редко и представлены саркомами, карциноидами и редкими локализациями меланомы и метастатическим поражением желудка.
3. В зависимости от этиологии. Различают рак, возникший на фоне ранее существовавших предраковых состояний (болезнь Бримера, болезнь Менетрие), рак культи желудка.
1.9. Классификация рака желудка по tnm
Для унификации стадирования распространенности рака желудка предложена международная классификация по системе TNM.
T – первичная опухоль (рис. 14, 15):
Tx – степень инвазии не установлена.
T0 – первичная опухоль не определяется.
Tis – carcinoma in situ.
T1 – опухоль ограничена слизистым и подслизистым слоем.
T2 – инвазия до субсерозной оболочки.
T3 – прорастание висцеральной брюшины без инвазии в соседние органы.
T4 – распространение на соседние органы.
N – регионарные лимфатические узлы (рис. 16):
Nx – недостаточно данных для оценки регионарных лимфатических узлов.
N0 – нет признаков метастазирования в регионарные лимфатические узлы.
N1 – имеются метастазы в 1-6 регионарных лимфатических узлах.
N2 – имеются метастазы в 7-15 регионарных лимфатических узлах.
N3 – метастазы более чем в 15 регионарных лимфатических узлах.
