
- •Предисловие
- •Редакционная коллегия
- •Онкологические заболевания органов брюшной полости
- •1.1. Эпидемиология
- •1.2. Факторы риска
- •Генетические особенности хозяина (человека) - полиморфизм генов
- •Пищевые мутагены
- •Рак желудка
- •Пищевые антиоксиданты
- •Репарация днк
- •Мутагены, связанные с факторами воспаления
- •Острый и хронический гастрит
- •Пролиферация эпителия
- •Митотические ошибки
- •Мутации
- •1.3. Патоморфологическая характеристика рака желудка
- •Поверхностный гастрит Атрофический гастрит Метаплазия Дисплазия Карцинома Неизмененная слизистая оболочка h.Pylori Погрешности питания
- •1.4. Понятие о раннем раке желудка
- •1.5. Распространение рака желудка
- •1.6. Диагностика опухолей желудка
- •1.7. Инструментальные методы исследования
- •Рак желудка, верхняя треть
- •Рак желудка, средняя треть
- •Рак желудка, нижняя треть
- •Рак тела желудка, вид «песочных» часов
- •Рак кардиального отдела желудка с переходом на пищевод
- •1.8. Клинические формы рака желудка
- •1.9. Классификация рака желудка по tnm
- •Только для распространенных форм рака желудка
- •1.10. Принципы лечения рака желудка
- •Показания: 1) экзофитная опухоль верхней трети желудка, не распространяющаяся на розетку кардии
- •1.11. Показания к лечению
- •Во всех случаях:
- •1.12. Отдаленные результаты лечения рака желудка
- •1.13. Контрольные вопросы
- •1.14. Тестовые задания
- •1.15. Рекомендуемая литература
- •2.1. Эпидемиология
- •2.2. Факторы риска
- •Аорта Воротная вена Верхняя брыжеечная вена Головка поджелудочной железы Тело поджелудочной железы Хвост поджелудочной железы
- •2.4. Клиническая картина
- •2.5. Диагностика опухолей поджелудочной железы
- •2.5.1. Неинвазивные диагностические методы
- •2.5.2. Инвазивные диагностические методы
- •2.6. Инструментальное и расширенное обследование больного
- •2.7. Дифференциальная диагностика
- •2.8. Классификация рака поджелудочной железы по tnm
- •Стадии рака поджелудочной железы на основании tnm
- •2.9. Прогностические факторы
- •2.10. Принципы лечения рака поджелудочной железы
- •2.10.1. Радикальная хирургия
- •2.10.2. Паллиативная хирургия
- •2.10.3. Особенности хирургического лечения
- •2.10.4. Химиотерапия, лучевое лечение
- •2.10.5. Нехирургическое паллиативное лечение
- •2.11. Показания к лечению
- •2.12. Отдаленные результаты лечения рака поджелудочной железы
- •2.13. Контрольные вопросы
- •2.14. Тестовые задания
- •2.15. Рекомендуемая литература
- •3.1. Наиболее часто встречаемые доброкачественные образования и предраковые состояния печени
- •3.3. Доброкачественные опухоли печени (клинически значимые)
- •3.3.1. Гемангиома
- •3.3.2. Гепатоцеллюлярная аденома
- •3.3.3. Фокальная узловая гиперплазия
- •3.4. Первичный рак печени
- •3.4.1. Эпидемиология
- •3.4.2. Факторы риска
- •3.4.3. Патологическая анатомия
- •3.4.5. Клинико-анатомическая классификация первичного рака печени по tnm (гепато - и холангиоцелюлярный рак)
- •Поражение сосуда
- •Поражение сосуда
- •Поражение сосуда
- •Распространение опухоли через висцеральную брюшину
- •Печеночно-двенадцатиперстная связка
- •Желудок
- •3.5. Патологоанатомические характеристики метастатических опухолей печени
- •3.6. Клиническая картина первичного рака печени
- •3.7. Диагностика первичного рака печени
- •3.8. Инструментальные методы исследования
- •3.9. Методы оценки функционального состояния печени
- •3.10. Развитие и прогноз рака печени
- •3.11. Лечение рака печени
- •3.12. Выживаемость при раке печени
- •Профилактика:
- •Во всех случаях:
- •3.13. Другие первичные раки печени (редкие формы)
- •3.13.1. Дифференциальная диагностика
- •3.13.2. Клиническая картина
- •3.14. Метастатическое опухолевое поражение печени
- •3.15. Контрольные вопросы
- •3.16. Тестовые задания
- •3.17. Рекомендуемая литература
- •4.1. Эпидемиология
- •4.2. Определение термина «колоректальный рак»
- •Восходящая ободочная кишка Слепая кишка Аппендикс Ампула прямой кишки Прямая кишка Анус Поперечная ободочная кишка Нисходящая ободочная кишка
- •Частота возникновения рака в зависимости от отдела толстой кишки
- •4.3. Факторы риска возникновения колоректального рака
- •4.4. Современные принципы скрининга колоректального рака
- •4.5. Клиническая картина
- •4.6. Классификации колоректального рака
- •Группировка по стадиям опухолевого процесса для толстой и прямой кишки в зависимости от tnm
- •Группировка по стадиям опухолевого процесса для рака анального канала в зависимости от tnm
- •4.7. Диагностика колоректального рака
- •Глубина инвазии опухоли u t1
- •Глубина инвазии опухоли u t2 и u t4
- •4.8. Дифференциальный диагноз
- •4.9. Рост и метастазирование
- •4.10. Принципы лечения колоректального рака
- •4.11. Принципы лечения рака прямой кишки
- •4.12. Расширенная аорто-подвздошно-тазовая лимфаденэктомия при лечении рака прямой кишки
- •4.13. Лучевая терапия
- •4.14. Химиотерапия
- •4.15. Прогноз и отдаленные результаты лечения колоректального рака
- •4.16. Наблюдение после лечения
- •4.17. Контрольные вопросы
- •Пальцевое исследование и эндоУзи
- •Во всех случаях:
- •Амбулаторное наблюдение:
- •4.18. Тестовые задания
- •4.19. Рекомендуемая литература
- •Варианты итоговых тестов Первый вариант
- •Второй вариант
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов брюшной полости
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
Поверхностный гастрит Атрофический гастрит Метаплазия Дисплазия Карцинома Неизмененная слизистая оболочка h.Pylori Погрешности питания
Рис. 7. Морфогенез рака желудка.
В.И.Чиссов, С.Л.Дарьялова, 2007г.
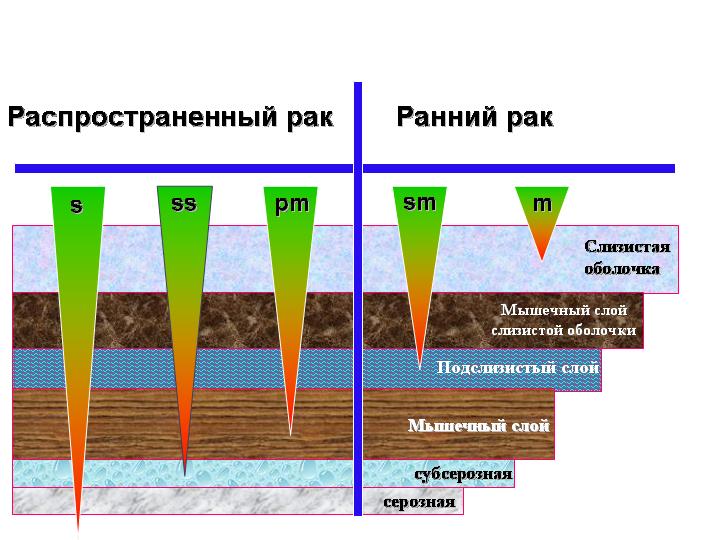
Рис. 8. Уровни опухолевой инвазии при раке желудка. А.А. Шайн, 2004г.
1.4. Понятие о раннем раке желудка
При поражении раком слизистой оболочки и подслизистого слоя (рис. 6) пятилетняя выживаемость составляет 80-100%, а поражение более глубоких слоев, особенно серозного, резко ухудшает отдаленные результаты лечения, что связано с особенностями строения лимфатической сосудистой сети в стенке органа и характера опухолевого распространения. В связи с этим в прогностических целях выделяется ранний рак желудка, который характеризуется стадией, при которой возможно его излечение.
Как правило, это поражение слизистой без инвазии и без метастазирования: малигнизированный полип, малигнизация в хронической язве желудка. Постановка диагноза возможна только после гистологического исследования удаленного препарата. Согласно эндоскопической классификации ранние раки подразделяются на три типа.
I – выбухающий, или приподнятый, составляет около 13%;
II – поверхностный рак (подтип а – бляшковидный – 16%, подтип в – плоский 2%, подтип с – западающий, эрозивный – 59%);
III – подрытый, или язвенный – 10%.
При раке, поражающем лишь слизистую оболочку желудка, возможно эндоскопическое удаление опухоли. Для проведения такого лечения необходимо наличие высокоразрешающего эндоскопического ультразвукового томографа, который позволяет отчетливо визуализировать все слои стенки желудка и определять глубину инвазии опухоли. При наличии тяжелых сопутствующих соматических заболеваний и пожилом возрасте пациента диагностика раннего рака желудка дает возможность проведения лазерной фотокоагуляции опухоли в пределах неизмененной слизистой оболочки.
1.5. Распространение рака желудка
Рак желудка более чем в 90% случаев является аденокарциномой (злокачественная пролиферация клеток), которая развивается из желудочного эпителия. Сначала опухоль растет местно, затем распространяется на брюшину, поражает лимфоузлы, и возникают отдаленные метастазы.
Распространение опухоли происходит:
1. По протяжению. Распространение рака желудка на соседние органы. Брюшина является первым органом, подверженным поражению, далее рак прорастает в печень, поджелудочную железу, диафрагму.
2. Лимфогенное распространение. В первую очередь рак распространяется на ближайшие перигастральные лимфоузлы, затем на отдаленные лимфоузлы. Поражение надключичного лимфоузла слева (метастаз Вирхова-Траузера) свидетельствует о генерализации процесса. Недавняя классификация Международного Противоракового Союза отдает предпочтение в прогнозе не количеству пораженных лимфоузлов, а их зональности.
Японским обществом по изучению рака желудка была разработана классификация групп лимфатических узлов, наиболее часто поражаемых метастазами. Ими описано 20 групп регионарных лимфоузлов, в которые последовательно происходит метастазирование. Частота поражения различных групп регионарных лимфатических узлов зависит от локализации первичной опухоли и происходит поэтапно от N1 до N3.
Первый этап: перигастральные лимфоколлекторы, расположенные в связочном аппарате желудка.
Второй этап: забрюшинные лимфатические узлы, расположенные по ходу ветвей чревного ствола (по ходу левой желудочной артерии, общей печеночной артерии, чревного ствола, в воротах селезенки, по ходу селезеночной артерии.
Третий этап: лимфоузлы гепатодуоденальной связки, ретропанкреатодуоденальные, по ходу верхней брыжеечной артерии, в корне брыжейки поперечноободочной кишки, по ходу среднеободочной артерии, парааортальные узлы на разных уровнях аорты.
С учетом группировки лимфатических узлов по последовательности их метастазирования при раке желудка было определено понятие трех степеней радикальности лимфодиссекции (моноблочное удаление всего лимфатического аппарата в пределах фасциальных футляров).
3. Гематогенное распространение. Этот путь распространения ответственный за возникновение метастазов в печени и легких.
4. Особый путь распространения. Некоторые исследователи относят этот вариант также к лимфогенному пути распространения. В органы малого таза - метастаз Крукенберга в яичники, метастаз Шницлера в брюшину Дугласова кармана, узелок медсестры Жозеф в пупок.
