
- •Триада Селье (стресса):
- •Стадия истощения.
- •3. Дыхательная недостаточность, её проявления. Изменения газового состава артериальной крови на различных стадиях дыхательной недостаточности.
- •2. Аллергические реакции III (иммунокомплексного) типа. Этиология, патогенез, клинические проявления. Патогенез сывороточной болезни. Аллергические реакции III типа (иммунокомплексные)
- •3. Хроническая почечная недостаточность; формы, причины, механизмы развития и клинические проявления. Уремическая кома.
- •2. Аллергия. Общая характеристика и значение в патологии. Связь аллергии и иммунитета. Аллергены и антитела, их виды и особенности. Стадии аллергической реакции.
- •3. Коронарная недостаточность; характеристика понятия, виды.
- •3. Острая артериальная гипотония; причины, виды и механизмы коллапса.
- •3. Нефрозы; формы, этиология, патогенез и основные клинические проявления.
- •Нефротический синдром
- •Этиология
- •Патогенез острого нефротического синдрома
- •Патогенез хронического нефротического синдрома
- •2. Изменения обмена веществ, структуры клеток и функции органов при лихорадке. Участие нервной, иммунной и эндокринной систем в развитии лихорадки. Отличие лихорадки от гипертермии.
- •3. Боль; причины и механизмы возникновения, значение для организма. Принципы обезболивания.
- •2. Местные и общие клинические проявления воспаления, их патогенез.
- •Местные (кардиальные) признаки воспаления
- •Общие признаки воспаления
- •3. Аллергические (инфекционно-аллергические) заболевания почек, Гломерулонефрит; формы, этиология, патогенез и клинические проявления, исходы.
- •Острый гломерулонефрит
- •Этиология
- •Патогенез иммунопатологического гломерулонефрита
- •2. Причины, механизмы развития, изменения газового состава артериальной и венозной крови при экзогенной, дыхательной, сердечно-сосудистой, кровяной и тканевой гипоксии. Смешанная гипоксия.
- •3. Печёночная кома; общая характеристика, виды, патогенез, клинические проявления и механизмы возникающих расстройств.
- •3. Этиология, патогенез и клинические проявления тромбофилического синдрома. Принципы лекарственной коррекции расстройств гемостаза.
- •2. Экссудация; изменения местного кровообращения и микроциркуляции, выход жидкой части крови в ткань и развитие отёка, их механизмы и значение. Виды и состав экссудатов.
- •3. Вторичные, симптоматические гипертонии (лекарственная, почечная, эндокринная, рефлексогенная и др.). Этиология, патогенез, клинические проявления, последствия, осложнения.
- •2. Общая характеристика гипоксии. Устойчивость разных органов и тканей к кислородному голоданию, факторы, определяющие устойчивость. Основные типы гипоксии.
- •3. Основные проявления расстройств деятельности почек, их происхождение. Изменения диуреза, состава мочи и крови; отёки, артериальная гипертония.
- •2. Лекарственная аллергия. Аутоаллергия.
- •1 Тип аллергии – реагеновый, атопический и анафилактический
- •Аллергические реакции I типа
- •(Реагиновые, атопические, анафилактические)
- •3. Ишемическая болезнь сердца; этиология, патогенез. Стенокардия, инфаркт миокарда; ведущие клинические проявления.
- •2. Аллергические реакции I (анафилактического, атопического) типа. Этиология, патогенез, клинические проявления. Патогенез бронхиальной астмы. Принципы лекарственной терапии.
- •1 Тип аллергии – реагеновый, атопический и анафилактический
- •Аллергические реакции I типа
- •(Реагиновые, атопические, анафилактические)
- •2. Пирогенные вещества; их химическая природа и места образования. Первичные и вторичные пирогены; лейкоцитарные пирогены (интерлейкин-I). Механизмы действия пирогенов.
- •2. Эмиграция клеток, ее молекулярные и другие механизмы. Фагоцитоз; виды, стадии, механизмы. Пролиферация; механизмы формирования и роль при воспалении.
- •2. Аллергические реакции замедленного типа (гзт) Этиология, патогенез, клинические проявления. Принципы лекарственной терапии.
- •Аллергическая реакция IV типа (туберкулиновая, клеточная, гзт)
- •Аллергические реакции IV типа
- •(Замедленного, клеточного, туберкулинового)
- •3. Патологическая гипертрофия миокарда, стадии, механизмы декомпенсации сердца.
- •Дыхательный (газовый) алкалоз
- •3. Артериальные гипотонии. Виды, причины и механизмы развития. Понятие о гипотонической болезни. Проявления и последствия гипотонических состояний.
- •Бронхо-легочная дыхательная недостаточность
- •3. Токсикомании; алкоголизм, наркомании и лекарственная зависимость. Этиология, механизмы формирования, клинические проявления на разных стадиях развития, исходы.
- •Билет 38
- •Триада Селье (стресса):
- •Стадия истощения.
- •Патогенез «шоковго легкого»
- •Синдром длительного раздавливания
- •(Краш-синдром)
- •Ожоговый шок
- •Шок в результате электротравмы
- •Кардиогенный шок
- •Гиповолемический шок
- •Постгемотрансфузионный шок
- •Токсико-септический шок
- •Травматический шок
- •Синдром длительного раздавливания
- •(Краш-синдром)
- •Ожоговый шок
- •Шок в результате электротравмы
- •Кардиогенный шок
- •Гиповолемический шок
- •Постгемотрансфузионный шок
- •Токсико-септический шок
- •Бронхо-легочная дыхательная недостаточность
- •2. Общие и специфические механизмы развития и клинические проявления коматозных состояний.
- •3. Коронарная недостаточность; характеристика понятия, виды.
- •3. Вторичные, симптоматические гипертонии (лекарственная, почечная, эндокринная, рефлексогенная и др.). Этиология, патогенез, клинические проявления, последствия, осложнения.
- •2. Проявление повреждения клетки в изменении обмена веществ, ее структуры и функции. Понятие о специфических и неспецифических проявлениях повреждения; обратимых и необратимых повреждениях.
- •3. Перегрузочная сердечная недостаточность. Понятие о перегрузке объёмом и давлением крови. Причины, механизмы развития и патоморфология перегрузочной недостаточности сердца.
- •2. Гипергидратация; виды, причины возникновения, механизмы развития, проявления и последствия. Принципы предупреждения и лечения гипергидратации.
- •3. Артериальные гипотонии. Виды, причины и механизмы развития. Понятие о гипотонической болезни. Проявления и последствия гипотонических состояний.
- •2. Патогенез сердечных, почечных, токсических, аллергических, голодных отёков. Местные и общие нарушения в тканях при отёках, их клинические проявления.
- •3. Боль; причины и механизмы возникновения, значение для организма. Принципы обезболивания.
- •3. Патологическая гипертрофия миокарда, стадии, механизмы декомпенсация сердца.
- •2. Гипероксия. Причины возникновения, формы. Механизмы повреждающего действия кислорода. Роль свободно-радикальных процессов. Понятие о системе антиокислительной защиты организма.
- •3. Виды, этиология, патогенез и клинические проявления геморрагических диатезов. Роль наследственных факторов, а также иммунопатологических механизмов в их патогенезе.
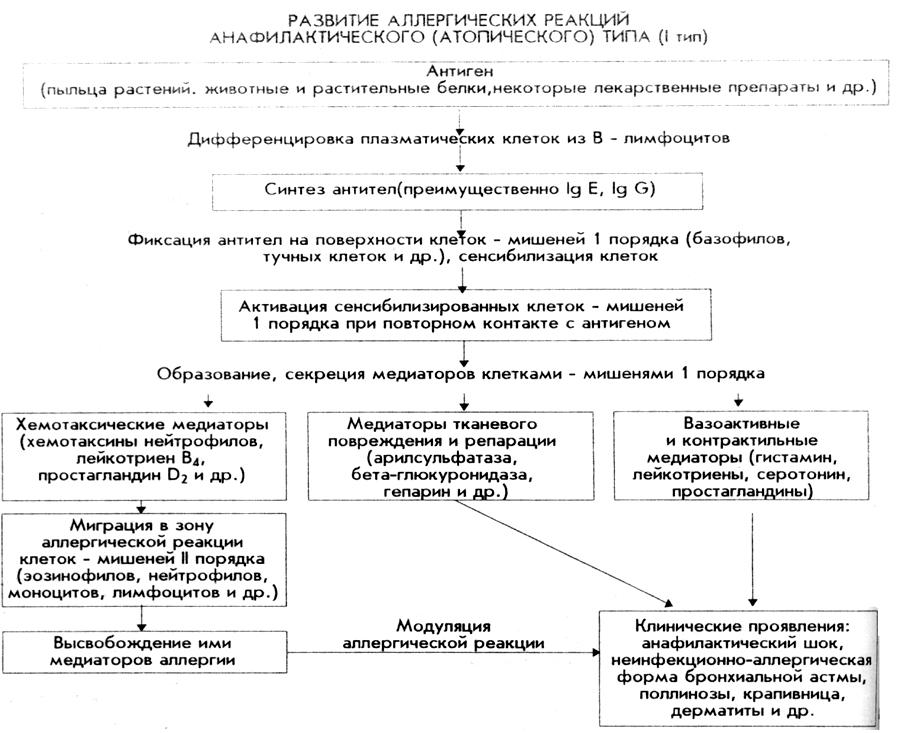
Аллергические реакции I типа
(Реагиновые, атопические, анафилактические)
АЛЛЕРГЕНЫ - экзоаллергены
атопия: пищевые, лекарственные, пыльцевые, бытовые, эпидермальные
анафилаксия: лекарственные вещества, вводимые парентерально: антибиотики (особенно -лактамного ряда), новокаин, лечебные и диагностические сыворотки в малых дозах
I. СТАДИЯ ИММУННЫХ РЕАКЦИЙ
а) фаза сенсибилизации (при первом контакте организма с аллергеном):
– фагоцитоз антигена макрофагом, рафинирование его;
– реакция клеточной кооперации;
– синтез иммуноглобулинов: атопические формы – IgE, анафилаксия – IgG;
– фиксация антител на поверхности клеток-мишеней I порядка (базофилов, тучных клеток).
б) фаза разрешения (при повторном контакте организма с аллергеном)
– образование комплекса антиген+антитело на поверхности клеток-мишеней I порядка в крови.
II. ПАТОХИМИЧЕСКАЯ СТАДИЯ
клеточные медиаторы:
из клеток-мишеней I порядка (базофилов, тучных клеток):
высвобождение предсуществующих медиаторов: гистамина, гепарина, фактора хемотаксиса эозинофилов (ФХЭ-А), фактора хемотаксиса нейтрофилов (ФХН-А), базофильного калликреина;
синтез вновь образующихся медиаторов: лейкотриенов С4, Е4 и D4, простагландина D2, фактора активации тромбоцитов (ФАТ), тромбоксана А2;
из клеток-мишеней II порядка:
высвобождение предсуществующих медиаторов: из нейтрофилов – катионных белков, лизосомальных ферментов, пероксидазы; из эозинофилов – гистаминазы, арилсульфатазы; из тромбоцитов – серотонина, гистамина;
синтез вновь образующихся медиаторов: лейкотриенов (ЛТ), простагландинов (ПГ), тромбоксанов (Т), метаболитов ПОЛ;
гуморальные медиаторы
калликреин-кининовая система (брадикинин, каллидин);
белки системы комплемента (при анафилактических формах АР I типа);
факторы свертывания крови (фактор Хагемана).
ПАТОФИЗИОЛОГИЧЕСКАЯ СТАДИЯ
повышение проницаемости капилляров (гистамин, серотонин, брадикинин, лейкотриен D4, ПГ F2α) отек тканей;
расширение артериол и капилляров (гистамин, брадикинин) местная гиперемия;
раздражение болевых рецепторов боль, зуд;
сокращение гладкой мускулатуры (гистамин, лейкотриен D4, ПГ D2, ФАТ, Т А2, ПГ F2α) бронхоспазм; гистамин спазм сфинктеров печеночных вен патологическое депонирование крови гиповолемия снижение АД;
повышение секреции слизи (гистамин);
повреждение клеток (метаболиты ПОЛ, лизосомальные ферменты).
клинические проявления
атопические формы: атопическая форма бронхиальной астмы, поллинозы, крапивница, отек Квинке, пищевая аллергия;
анафилактические формы: анафилактический шок.
3. Ишемическая болезнь сердца; этиология, патогенез. Стенокардия, инфаркт миокарда; ведущие клинические проявления.

Стенокардия — типовая форма коронарной недостаточности, характеризующаяся в типичных случаях сильной сжимающей болью в области грудины слева вследствие ишемии миокарда. Боль часто иррадиирует в область левой лопатки, левого плеча, эпигастрия.
Различают несколько разновидностей стенокардии. - Стенокардия стабильного (типичного) течения. Наиболее часто встречающаяся разновидность стенокардии. Обычно является следствием снижения коронарного кровотока до критического уровня. Эпизоды стенокардии развиваются в результате увеличения работы сердца. - Стенокардия нестабильного течения (нарастающая, нестабильная). Характеризуется нарастающими по частоте, длительности и тяжести эпизодами стенокардии, нередко даже в покое. Эти эпизоды являются обычно результатом разрушения атеросклеротической бляшки и развития тромба на месте дефекта, эмболии коронарной артерии, спазма ветви венечной артерии сердца. Нередко эти эпизоды пролонгированы во времени и завершаются инфарктом миокарда. В связи с этим такие эпизоды называют прединфарктными состояниями. - Вариантная стенокардия (стенокардия Принцметала). Является результатом длительного спазма коронарных артерий. Существенно, что повторные (даже кратковременные — до 3—8 мин) эпизоды стенокардии могут привести к формированию небольших участков некроза миокарда с последующим развитием мелкоочагового кардиосклероза.
Инфаркт миокарда — типовая форма коронарной недостаточности — очаговый некроз сердечной мышцы в результате остро возникшего и выраженного дисбаланса между потребностью миокарда в кислороде и субстратах метаболизма в сравнении с их доставкой. • Наиболее частая причина инфаркта миокарда — тромбоз венечной артерии, развившийся на фоне атеросклеротических изменений (до 90% всех случаев). • Клиническим диагностическим критерием инфаркта миокарда является сильный болевой синдром («кинжальная боль» за грудиной) продолжительностью более 15 мин, не купирующийся нитроглицерином.
• ЭКГ
Кардиосклероз – патология сердечной мышцы, характеризующаяся разрастанием соединительной рубцовой ткани в миокарде, замещением мышечных волокон и деформацией клапанов. Развитие участков кардиосклероза происходит на месте гибели миокардиальных волокон, что влечет за собой вначале компенсаторную гипертрофию миокарда, затем дилатацию сердца с развитием относительной клапанной недостаточности. Кардиосклероз является частым исходом атеросклероза коронарных сосудов, ишемической болезни сердца, миокардитов различного генеза, миокардиодистрофии.
Если у пациента стенокардия, то для неё характерно нахождение сегмента ST ниже изолинии V4, 5, 6; отрицательный зубец Т. Вне приступа ЭКГ в норме. Провоцируют этот приступ дозированной физической нагрузкой или во время мониторирования.
При инфаркте миокарда элевация сегмента ST – т.е. выше изолинии, в единую волну сливаются ST и T – симптом «кошачья спинка». Отрицательный зубец Т + формируется глубокий зубец U.
ИБС- Заболевания и патологические состояния, сопровождающиеся нарушением кровообращения миокарда, причиной которого является поражение венечных артерий, главным образом атеросклеротического характера, объединены в особую нозологическую единицу получившую название ишемической болезни сердца (ИБС). ИБС может проявляться преимущественно функциональными расстройствами и болевым синдромом (стенокардия) или приводить к некротическим изменениям миокарда. Последние могут носить крупно- или мелкоочаговый характер, иметь острое или хроническое течение. Среди указанных патологических форм по особенностям патогенеза и клиническому значению следует выделить острый инфаркт миокарда.
Инфаркт миокарда — это очаговая ишемия и некроз мышцы сердца, возникающие вследствие прекращения притока крови по одной из ветвей коронарных артерий или в результате поступления ее в количестве, недостаточном для покрытия энергетических потребностей. Самой частой причиной повреждения стенки коронарных артерий является атеросклероз.
Факторы риска: наследственная обусловленность; гипертоническая болезнь, сахарный диабет, подагра; факторы внешней среды — малоподвижный, эмоционально напряженный образ жизни, избыточное питание с потреблением большого количества жиров и липоидов, курение. В большинстве случаев инфаркт миокарда развивается вследствие кальцификации и изъязвления атеросклеротической бляшки с последующей закупоркой сосуда тромбом. Закупорка же одной из ветвей венечной артерии зачастую не сопровождается мобилизацией коллатеральных сосудов, так как атеросклерозом в той или иной степени поражены и другие сосуды сердца.
Стенозирующий склероз сосудов создает жесткий лимит подачи питательных веществ к сердечной мышце так, что порой даже незначительное увеличение степени сужения сосуда или повышение потребности мышцы в кислороде вызывает некроз. Возникающие вслед за этим в очаге ишемии нарушения микроциркуляции в виде паралитического расширения капиллярных сосудов, стаза, отека усугубляют циркуляторные нарушения.
Возможны следующие патогенетические варианты развития инфаркта миокарда: 1) закупорка сосуда, обусловливающая абсолютное уменьшение величины коронарного кровотока ниже критического уровня (обычно более 3/4 первоначального просвета); 2) стенозирование, которое не проявляется в покое, но при небольшой нагрузке, физической или психической, ведет к ишемии сердечной мышцы; 3) значительная физическая нагрузка или эмоциональное напряжение, которые и без атеросклеротических поражений могут вызвать несоответствие между потребностью миокарда в кислороде и возможностью притока крови с поражением сердечной мышцы. В последнем случае большая роль принадлежит усилению секреции катехоламинов и гормонов коры надпочечников. Кроме того, имеются данные о том, что сосуды, даже незначительно пораженные склерозом, могут отвечать спазмом тогда, когда нормальные сосуды расширяются, например при действии катехоламинов.
Боль при инфаркте характеризуется типичной локализацией в верхнелевой части тела и за грудиной, а также тягостной эмоциональной окраской. Это объясняется иррадиацией возбуждения в спинном мозге с висцеральных нейронов на соответствующие проекционные зоны соматических чувствительных нейронов. Однако встречаются и безболевые инфаркты.
Осложнения инфаркта миокарда:
1)Острого периода:
-Кардиогенный шок – развивается в результате выраженного болевого синдрома, снижения сократительной способности миокарда, рост общего периферического сопротивления сосудов (ОПСС) и аритмии;
-Отек легкого ;
-Фибрилляция сердца;
2)Подострого инфаркта:
-Постинфарктный синдром Дресслера – аутоиммунизация. При инфаркте обнажаются антигенные структуры, которые в норме скрыты и на эти антигены вырабатываются аутоантитела – через 7-14 дней. Проявляется этот синдром: нарушением работы самого миокарда, формируется и прогрессирует сердечная недостаточность, кроме того формируются воспалительные изменения в перикарде (перикардит), пульманит (эозинофильные остатки), плеврит, а также полиартрит. Встречается у каждого 10 человека, купируется глюкокортикостероидов.
Билет 24
2. Аллергические реакции I (анафилактического, атопического) типа. Этиология, патогенез, клинические проявления. Патогенез бронхиальной астмы. Принципы лекарственной терапии.
1 Тип аллергии – реагеновый, атопический и анафилактический
Атопия– это необычные реакции на обычный антиген, например поллинозы, пищевая аллергия. Антигены – экзоаллергены, попадают естественными путями.
Анафилаксия– обусловлена экзоаллергенами, которые попадают в организм парентерально.
За сенсибилизацию при атопии отвечают IgE – реагент. Их свойства – адсорбироваться на тучных клетках.
За анафилаксию отвечают IgG свободноциркулирующие.
Образование комплекса при повторном попадании аллергена происходит в крови или на поверхности тучных клеток. В результате образовании на тучных клетках – дегрануляция тучных клеток. Из этих гранул выделяется – гистамин, гепарин, серотонин, фактор хемотаксиса эозинофилов. Под действием этого комплекса активируется фосфолипаза А2, но в тучных клетках преобладает лимфооксигенвзный путь превращения арахидоновой кислоты, и образуются лейкотриен С4, Е4, D4 – медленно реагирующая субстанция анафилаксии (МРСА).
Гистамин – повышает проницаемость сосудов проявление конъюнктивита, отек кожи, кожный зуд, спазм гладкой мускулатуры кишечника – диспепсия (при пищевой), спазм матки, бронхов.
Серотонин – повышает проницаемость сосудистой стенки, отек слизистой, кожи, зуд, агрегация тромбоцитов.
Брадикинин – повышает проницаемость сосудистой стенки, зуд, боль.
Лейкотриен – вызывает мощный бронхоспазм.
Клинические проявления
I тип: конъюнктивит, повышенное слезоотделение, ринит, бронхоспазм, крапивница, отек Квинке, БА атопическая.
Анафилактический шок – самое тяжелое проявление реакции 1 типа. Характерны 2 синдрома:
Нарушение гемодинамики – у пациента очень быстро снижается АД – артериальная гипотензия: гистамин вызывает спазм сфинктеров печеночных вен, при этом кровь остается в системе воротной вены резкое снижение ОЦК; гистамин увеличивает частоту, но снижает силу сердечных сокращений. Брадикинин вызывает гипотонию сосудов артериальных и венозных.
Бронхоспазм – начинает гистамин, поддерживают лейкотриены.
Аллергические реакции I типа
(Реагиновые, атопические, анафилактические)
АЛЛЕРГЕНЫ - экзоаллергены
атопия: пищевые, лекарственные, пыльцевые, бытовые, эпидермальные
анафилаксия: лекарственные вещества, вводимые парентерально: антибиотики (особенно -лактамного ряда), новокаин, лечебные и диагностические сыворотки в малых дозах
I. СТАДИЯ ИММУННЫХ РЕАКЦИЙ
а) фаза сенсибилизации (при первом контакте организма с аллергеном):
– фагоцитоз антигена макрофагом, рафинирование его;
– реакция клеточной кооперации;
– синтез иммуноглобулинов: атопические формы – IgE, анафилаксия – IgG;
– фиксация антител на поверхности клеток-мишеней I порядка (базофилов, тучных клеток).
б) фаза разрешения (при повторном контакте организма с аллергеном)
– образование комплекса антиген+антитело на поверхности клеток-мишеней I порядка в крови.
II. ПАТОХИМИЧЕСКАЯ СТАДИЯ
клеточные медиаторы:
из клеток-мишеней I порядка (базофилов, тучных клеток):
высвобождение предсуществующих медиаторов: гистамина, гепарина, фактора хемотаксиса эозинофилов (ФХЭ-А), фактора хемотаксиса нейтрофилов (ФХН-А), базофильного калликреина;
синтез вновь образующихся медиаторов: лейкотриенов С4, Е4 и D4, простагландина D2, фактора активации тромбоцитов (ФАТ), тромбоксана А2;
из клеток-мишеней II порядка:
высвобождение предсуществующих медиаторов: из нейтрофилов – катионных белков, лизосомальных ферментов, пероксидазы; из эозинофилов – гистаминазы, арилсульфатазы; из тромбоцитов – серотонина, гистамина;
синтез вновь образующихся медиаторов: лейкотриенов (ЛТ), простагландинов (ПГ), тромбоксанов (Т), метаболитов ПОЛ;
гуморальные медиаторы
калликреин-кининовая система (брадикинин, каллидин);
белки системы комплемента (при анафилактических формах АР I типа);
факторы свертывания крови (фактор Хагемана).
ПАТОФИЗИОЛОГИЧЕСКАЯ СТАДИЯ
повышение проницаемости капилляров (гистамин, серотонин, брадикинин, лейкотриен D4, ПГ F2α) отек тканей;
расширение артериол и капилляров (гистамин, брадикинин) местная гиперемия;
раздражение болевых рецепторов боль, зуд;
сокращение гладкой мускулатуры (гистамин, лейкотриен D4, ПГ D2, ФАТ, Т А2, ПГ F2α) бронхоспазм; гистамин спазм сфинктеров печеночных вен патологическое депонирование крови гиповолемия снижение АД;
повышение секреции слизи (гистамин);
повреждение клеток (метаболиты ПОЛ, лизосомальные ферменты).
клинические проявления
атопические формы: атопическая форма бронхиальной астмы, поллинозы, крапивница, отек Квинке, пищевая аллергия;
анафилактические формы: анафилактический шок.
3. Общие причины и механизмы нарушения функции почек. Значение расстройств почечной гемодинамики, затруднения оттока мочи, поражений паренхимы почек и нарушений нейроэндокринной регуляции мочеобразования. Лекарственные препараты в возникновении патологии почек.
Увеличение объема клубочковой фильтрации
Может увеличиться при снижении тонуса приносящей артерии (вследствие простогландина А, а и кинины).
Также при увеличении тонуса выносящей артерии (влияние PG F Катехоламины, ангиотензин, вазопрессин).
Увеличивается на фоне гипоонкии крови.
И при повышении проницаемости мембран клубочков (влияние гистамина, кинина, гидролитических ферментов).
Снижение объема клубочковой фильтрации
Внепочечные факторы: СН, гиповолемия, артериальная гипотензия
Почечные: некроз, гломерулонефрит, нефросклероз, амилоидоз
В канальцах происходит реабсорбция и секреция. Реабсорбируются: вода, натрий, бикарбонаты, кальций, а также органические – глюкоза, альбумины, аминокислоты, мочевина. Секретируются: калий, водород, мочевина. В канальцах происходит концентрирование мочи.
Снижение эффективности процессов канальцевой секреции и реабсорбции:
При ферментопатиях
При дефиците, аномалиях неферментных веществ переносчиков
При мембранопатиях
Проявление расстройств мочеобразования и мочевыделения:
Изменение объема и ритма диуреза:
Полиурия (суточный диурез более 2л)
Олигурия (менее 500мл)
Анурия (150 и менее)
Никтурия
Изурия
Поллакиурия
Олакиурия
Плотность мочи:
Гиперстенурия – удельный вес выше 1010;
Гипостенурия – менее 1010;
Изостенурия – разница между колебаниями меньше 10 единиц;
Гипоизостенурия – сочетание и низкого и монотонного;
Состав мочи:
Значительные изменения содержания нормальных компонентов мочи;
Появление патологических компонентов мочи;
