
- •Глава 1: Болезни женских половых органов и молочной железы
- •В патологической анатомии принято выделять три категории болезней женских половых органов и молочной железы: дисгормональные, воспалительные и опухолевые
- •Дисгормональные болезни
- •Дисгормональные болезни по своей природе связаны с нарушением выработки половых гормонов. Самый значимый этиологический фактор в данной категории - это эстроген, а точнее:
- •излишняя выработка эстрогена (беременность, половое созревание, аномалии развития половых органов, ожирение, перименопаузальный период, поликистоз яичников, наследственная предрасположенность)
- •неправильный прием некоторых противозачаточных средств (содержащих этинилэстрадиол и другие производные эстрогена)
- •Железистая гиперплазия слизистой оболочки шейки матки
- •Гиперэстрогения. Чем же она может быть обусловлена. Из опроса и анамнеза пациентки можно узнать следующие версии происходящего в ее организме:
- •Избыточная периферическая конверсия андрогенов в эстрогены при ожирении, особенно висцеральном, характеризующемся наибольшим ферментным потенциалом, обеспечивающим ароматизацию.
- •Наличием гормонпродуцирующих структур в яичнике (текоматоз, опухоли)
- •Патологией печени с нарушением инактивационной и белковосинтетической функций (снижение глобулина, связывающего половые стероиды (ГСПС), приводящее к увеличению биологически активной, так называемой «свободной» фракции стероидных гормонов)
- •Пролиферация клеток эндометрия
- •Дисгормональные нарушения. Прогестерон и эстрогены сочетанно стимулируют пролиферативный потенциал клеток путем индуцирования факторов роста (инсулиноподобного, трансформирующего и др.) и их рецепторов, а также регулируют процессы ангиогенеза.
- •Воспалительные вирусные заболевания, ингибирующие апоптоз, что позволяет вирусам закончить цикл репликации до гибели клетки и тем самым ускорить трансформацию поврежденных клеток.
- •Другие факторы (механические повреждения ткани, метаболические нарушения).
- •Классификация
- •Простая неатипическая гиперплазия эндометрия: увеличение количества как железистых элементов так и стромальных с незначительным преобладанием первых.
- •Сложная атипическая гиперплазия эндометрия характеризуется выраженной пролиферацией эпителиального компонента, которая сочетается с тканевой и клеточной атипией без инвазии базальной мембраны железистых структур.
- •На фоне железистой гиперплазии эндометрия развивается воспаление слизистой оболочки с переходом в склероз и рак тела матки, по этому ее рассматривают как предраковое состояние матки.
- •По старой классификации выделяют: железисто-кистозную и атипичную гиперплазии.
- •Псевдоэрозия шейки матки
- •Классификация
- •Морфологически различают поверхностную, железистую (фолликулярную), папиллярную, кистозную, заживающую (эпидермизирующуюся) псевдоэрозию.
- •Патогенез
- •Зоны трансформации шейки матки
- •В гинекологии принято выделять три типа «зон трансформации» благодаря которым можно судить о видимости и рисках патологического процесса.
- •Аденоматоз и полип шейки матки
- •Этиология
- •Классификация
- •Полипы цервикального канала бывают:
- •Железистый (покрытый однорядным циллиндрическим эпителием)
- •Эпидермизированный (покрытый метапластическим многослойным эпителием)
- •Доброкачественная дисплазия молочной железы
- •Нормальная физиология и гормональная регуляция молочных желез
- •Этиопатогенез
- •Доброкачественные изменения молочной железы
- •Классификация
- •1. Диффузная фиброзно-кистозная мастопатия (ФКМ):
- •2. Узловая ФКМ.
- •Кроме того, выделяют пролиферативные и непролиферативные формы мастопатии.
- •Клиника диффузной мастопатии
- •Диффузная ФКМ может проявляться в виде одного, двух или всех трех перечисленных признаков (боли, выделения из сосков и диффузные уплотнения в молочных железах).
- •Клиника узловой мастопатии
- •Фиброаденома
- •Непролиферативная мастопатия
- •Пролиферативная мастопатия
- •Характеризуется размножением эпителия, миоэпителия или содружественным разрастанием эпителия и соединительной ткани. Разновидности этой формы - аденоз и склерозирующий аденоз.
- •Аденоз (мазоплазия) - увеличение долек в связи с пролиферацией эпителия желез, а строение долек сохранено. Местами пролиферирует не только эпителий, но и миоэпителий; в концевых отделах долек появляются микроскопические кисты и участки склероза.
- •В зависимости от количества новообразований в груди и их типа выделяют следующие формы заболевания:
- •Воспалительные болезни женских половых органов и молочных желез
- •Каждое из этих заболеваний, в связи со своей инфекционной природой, может быть острым и переходить в хроническую форму.
- •Развитие заболевания происходит в родах путем восходящего инфицирования при лечебно-диагностических процедурах или в послеродовом периоде через раневую поверхность. А для постановки диагноза достаточно всего двух симптомов из четырех имеющихся:
- •повышение температуры тела (38 и выше)
- •болезненная матка при пальпации
- •выделения из половых путей с неприятным запахом
- •возможно умеренное кровотечение из половых путей
- •Эндометрит
- •Патогенез
- •Пути распространения инфекции:
- •Хронический эндометрит
- •Клиническая классификация:
- •Этиология
- •Клиническая картина
- •Цервицит
- •Цервицитом называют инфекционное и реже неинфекционное воспаление шейки матки. Кроме наиболее распространенной причины цервицита – венерических болезней, выделяют ряд предрасполагающих факторов, способствующих развитию патологии:
- •Раздражение шейки матки механическими или химическими противозачаточными средствами;
- •Ослабление иммунитета, например, при других соматических заболеваниях;
- •Травма при аборте;
- •Не ушитые разрывы шейки и промежности после родов;
- •Опущение половых органов;
- •Климактерический период.
- •Классификация
- •И уже затем можно уточнить конкретный патоген - например «Хламидийный цервицит».
- •По локализации различают: эндоцервицит – воспаление слизистой оболочки цервикального канала; экзоцервицит – поражение влагалищной части шейки матки.
- •Клиническая картина заболевания
- •Цервицит у большинства женщин, как уже говорилось выше, протекает бессимптомно. Однако иногда могут присутствовать следующие косвенные признаки заболевания:
- •Наботовые и ретенционные кисты шейки матки как осложнение воспалительных заболеваний
- •Мастит
- •Этиология
- •Патогенез
- •В возникновении процесса принимают участие различные неблагоприятные факторы, носящие название предрасполагающих:
- •Причины снижения резистентности организма:
- •простудные заболевания.
- •Причины лактостаза:
- •Пути контаминации:
- •Патологическая анатомия
- •Выделяют клинические формы мастита:
- •4. Ретромаммарные.
- •5. Панмастит.
- •Клиническая картина
- •Заболевание начинается спустя 2-4 недели после родов.
- •Опухоли женских половых органов и молочной железы
- •В данном разделе будут рассмотрены самые распространенные опухолевые заболевания: Рак тела матки, рак шейки матки, рак яичников, рак молочной железы.
- •Этиология и патогенез
- •Выделяют два патогенетических типа РТМ.
- •Морфология
- •Гистологически рак эндометрия чаще всего представлен:
- •Клиника
- •Метастазирование
- •Прежде всего метастазы наблюдаются в лимфатических узлах малого таза и поясницы. Гематогенные метастазы встречаются редко, в легких. Имплантационные в прямой кишке, яичниках, большом сальнике, мочевом пузыре.
- •Неэнодометриоидные виды аденокарциномы
- •Поражение более глубокого мышечного слоя происходит реже, а его выявление представляет сложности в связи с затруднением взятия образцов тканей. В случае поражения мышечного и других слоев тела матки различают неэндометриоидные виды аденокарциномы:
- •Рак шейки матки
- •Этиология
- •Раннее начало половой жизни (до 16 лет)
- •Курение
- •Инфицирование вирусом папилломы человека
- •Патогенез
- •Клиническая картина
- •Симптоматика на ранних стадиях может отсутствовать или проявляться в виде трудно дифференцируемого дискомфорта. На более поздних стадиях развития заболевания могут возникать следующие клинические признаки.
- •Патологические вагинальные кровотечения.
- •Кровотечения после полового акта, спринцевания или вагинального осмотра гинекологом.
- •Изменения характера и длительности менструации.
- •Боль в области малого таза.
- •Боль во время полового акта.
- •Все приведённые выше клинические признаки неспецифичны. Также развитие рака шейки матки может сопровождаться системными эффектами, например:
- •Нарастающая слабость, утомляемость.
- •Быстрая потеря веса.
- •Метастазирование
- •Метастазирует рак шейки матки рано и прежде всего по лимфатическим путям в лимфатические узлы малого таза, паховые и забрюшинные; позже наблюдается гематогенное метастазирование в легкие, кости и печень.
- •Рак яичников
- •В 2018 году по уровню заболеваемости раком яичников на первом месте находилась Сербия, на втором Бруней и на третьем Белоруссия.
- •Этиология
- •Клиника
- •Опухоль Бреннера
- •Метастазирование
- •Лимфо- и гематогенное: метастазы встречаются в лимфатических узлах, брюшине и во внутренних органах.
- •Рак молочной железы
- •Этиология
- •Морфология
- •Гистологические типы:
- •неинфильтрирующий (неинвазивный) рак (внутридольковый и внутрипротоковый) инфильтрирующий (инвазивный) рак (протоковый и дольковый; обычно имеет строение скирра), а так же болезнь Педжета.
- •Болезнь Педжета
- •Метастазирование
- •Распространение рака молочной железы связано с прорастанием в мягкие ткани. Лимфогенные метастазы появляются в регионарных лимфатических узлах: подмышечных, передних грудных, подключичных, надключичных и парастернальных.
- •Гематогенные метастазы обнаруживают часто в легких, костях, печени и почках.
- •Глава 2: Болезни беременности и послеродового периода
- •Глава 3: Болезни желез внутренней секреции
- •Общие понятия о нейроэндокринно-иммунной регуляторной системе
- •Гипофиз
- •Гипофизарные расстройства
- •Гиперпитуитаризм
- •Лактотропные аденомы гипофиза
- •Соматотропные аденомы гипофиза
- •Другие аденомы гипофиза
- •Гипопитуитаризм
- •Клиника
- •Гипофизарный нанизм
- •Классификация
- •Церебрально-гипофизарная кахексия (Болезнь Симмондса)
- •Клиника и патогенез
- •аменорею;
- •исчезновение полового влечения.
- •спутанность сознания;
- •головокружения;
- •потеря психической живости.
- •Адипозо-генитальная дистрофия
- •Этиология
- •внутриутробная инфекция (токсоплазмоз),
- •родовая травма,
- •хроническая инфекция (туберкулёз, сифилис),
- •травматическое поражение мозга в раннем детском возрасте,
- •водянка третьего желудочка головного мозга,
- •тромбозы, эмболии сосудов головного мозга,
- •кровоизлияния (в детском возрасте).
- •Патогенез
- •Клиника
- •Адипозогенитальная дистрофия у пациентов с новообразованием гипоталамической области:
- •ожирение (жировая клетчатка откладывается неравномерно - на бёдрах, животе, ягодицах, голенях и в области грудных желёз);
- •гипогенитализм;
- •мозговые симптомы (головная боль, эпилептиформные припадки, гетеронимная гемианопсия);
- •малый рост;
- •часто сочетается с клинической картиной несахарного диабета, тенденцией к пониженной температуре тела.
- •Центральный несахарный диабет
- •Этиология
- •Патогенез
- •Клиника
- •Основные симптомы несахарного диабета у взрослых следующие:
- •Надпочечники
- •Гиперальдостеронизм (Синдром Конна)
- •Этиология
- •Причиной первичного гиперальдостеронизма обычно является гормонально-активная опухоль (альдостерома), происходящая из клубочковой зоны.
- •Болезнь Аддиссона (хроническая надпочечниковая недостаточность)
- •Этиология
- •Патогенез
- •Клиника
- •Вторичная недостаточность коры надпочечников
- •Морфология
- •Адреногенитальный синдром
- •Морфология
- •Клиника
- •Феохромоцитома или хромаффинома
- •Хромаффинома (феохромоцитома) - опухоль, развивающаяся из клеток мозгового слоя надпочечников, симпатических ганглиев, параганглиев.
- •Патогенез
- •- Со стороны сердцебиения: тахиаритмия, фибрилляция.
- •Тахикардия ведет к повышенному потреблению кислорода миокардом, что может привести к ишемии миокарда и стенокардии.
- •В крови: повышение уровня глюкозы, жирных кислот, калия и лактата (ацидоз). Повышение свертываемости крови.
- •В конце криза - усилены эффекты вагуса. Резкое падение артериального давления, снижение ЧСС (брадикардия). Гиперемия лица, гиперсаливация, рвота.
- •Со стороны мочевыделительной системы : полиурия, повышение клубочковой фильтрации, глюкозурия.
- •Клиника
- •Осложнения
- •- Фибрилляция сердца может привести к острой сердечной недостаточности и кардиогенному отеку легких (или инфаркту миокарда).
- •При длительном течении может развиться сахарный диабет II типа (связано с повреждением поджелудочной железы во время приступов гипертонического криза и гипергликемией (инсулинорезистентностью).
- •Патогенез
- •Клиника болезни ИК
- •Болезни щитовидной железы - зоб, тиреоидиты и опухоли - сопровождаются гипертиреозом или гипотиреозом.
- •Гипертиреоз
- •Клиническое значение: все другие причины тиреотоксикоза сопровождаются снижением ТТГ по механизму отрицательной обратной связи.
- •Клиника
- •Болезнь Грейвса
- •Этиология
- •Так называемая «тиреоидная болезнь глаз», характерная для болезни Базедова, включает в себя следующие симптомы:
- •симптом Грефе — отставание верхнего века от края радужки при взгляде вниз
- •симптом Кохера — отставание глазного яблока от движения верхнего века при взгляде вверх
- •симптом Елинека — гиперпигментация вокруг глаз
- •симптом Дальримпля — расширение глазной щели
- •симптом Розенбаха — тремор век при неплотно закрытых глазах
- •симптом Мебиуса — нарушение конвергенции
- •симптом Жоффруа — отсутствие наморщивания при взгляде вверх, а также подъём верхнего века, опущение (зияние) нижнего века, периорбитальный отек и разрастание периорбитальных тканей.
- •Гипотиреоз
- •Кретинизм
- •Микседема
- •Микседема — синдром приобретенного гипотиреоза у взрослых, который проявляется характерным «слизистым отеком» и энцефалопатией (сонливость, заторможенность, апатия, снижение памяти, ослабление рефлексов).
- •Патогенез
- •Из-за дефицита гормонов щитовидной железы:
- •снижается активность окислительных ферментов, снижается количество АТФ
- •снижается утилизация кислорода в тканях
- •снижается основной обмен. Снижается теплопродукция, что приводит к гипотермии
- •повышается масса тела на фоне сниженного аппетита, что приводит к ожирению и гипергидратации.
- •угнетены все виды обмена веществ: склонность к гипогликемии( снижена всасываемость глюкозы и др.), развивается азотемия (снижены утилизация и выведение продуктов липолиза, что приводит к повышению риска атеросклероза и его осложнениям).
- •«Слизистый отек» Патогенез
- •У больных снижен ПНФ (ПНУП), что ведет к снижению выведения натрия с мочой, повышению его концентрации в плазме крови и как следствие, усилению выработки АДГ. В конечном итоге это приводит к задержке воды, гипергидратации и отекам.
- •Повышается проницаемость сосудов для белка, повышается онкотическое давление в интерстиции, а в плазме крови снижается (гипоальбуминемия).
- •Повышается гидрофильность соединительной ткани ( повышение концентрации кислых ГАГ глюкуроновой и хондроитинсерной кислот), как следствие вода связывается с мукополисахаридами.
- •К общим симптомам относятся:
- •Этиология
- •Классификация
- •Выделяют несколько форм аутоиммунного тиреоидита:
- •Патогенез
- •Этиология
- •с отсутствием компрессионного синдрома;
- •с наличием компрессионного синдрома;
- •Патогенез
- •Классификация зобов
- •Классификация зоба учитывает морфологические признаки, эпидемиологию, причины развития, функциональные и клинические особенности.
- •способствует превращению витамина D в почках в активную форму;
- •Клиника
- •Патогенез
- •Клиника
- •Гипопаратиреоз
- •Клиника
- •Поджелудочная железа
- •Сахарный диабет
- •Классификация
- •Этиология
- •В развитии СД1 можно выделить несколько периодов.
- •II – в этом периоде происходит аутоиммунное разрушение β-клеток, но продукция инсулина оставшимися клетками вполне достаточна.
- •Патогенез сахарного диабета I типа
- •Аутоиммунная форма СД1 ассоциируется с внутренними (генетическими) и внешними (провоцирующими) факторами, которые в комбинации друг с другом «запускают» иммунные реакции повреждения островкового аппарата.
- •Патогенез инсулиновой недостаточности при СД2 типа
- •Острые осложнения сахарного диабета
- •К острым осложнениям СД относят кетоацидотическую, гиперосмолярную (гипергликемическую) и лактацидотическую комы. Отдельно рассматривается гипогликемическая кома, которая может осложнять сахароснижающую терапию СД.
- •Предрасполагающими факторами являются:
- •назначение слишком малых доз инсулина при лечении;
- •тяжелые поражения печени и почек, т.е. органов, в которых метаболизируется молочная кислота;
- •диабетическая катаракта.
- •Глава 4: Болезни сердечно-сосудистой системы
- •Инфекционный эндокардит
- •Этиология
- •Патогенез
- •Бактериемия — это циркуляция тех или иных инфекционных агентов в кровяном русле. Источником бактериемии могут служить:
- •высокие титры аутоантител (криоглобулинов, ревматоидного фактора, антимиокардиальных антител и др.);
- •снижение содержания комплемента;
- •образование циркулирующих иммунных комплексов (ЦИК).
- •Гистологическая классификация активности инфекционного эндокардита
- •По анатомическому субстрату:
- •По клиническим проявлениям и гистологии удаленного материала:
- •По течению:
- •Клиника
- •Возможные проявления:
- •Физикальное обследование
- •При типичном классическом течении инфекционного эндокардита рекомендуется проведение общего осмотра, что позволяет выявить многочисленные неспецифические симптомы:
- •2. Похудание весьма характерно для больных инфекционным эндокардитом. Иногда оно развивается очень быстро, в течение нескольких недель.
- •Пальпация и перкуссия сердца:
- •Аускультация сердца:
- •Рекомендуется выполнение аускультации для выявления аускультативных признаков формирующегося порока сердца; обычно начинают проявляться через 2–3 месяца после лихорадочного периода.
- •Миокардит
- •Этиология
- •Классификация
- •Патогенез
- •Микроскопия
- •Существует мнение, что в некоторых случаях хронические миокардиты тяжелого течения со временем трансформируются в ДКМП.
- •Клиника
- •Клинические проявления:
- •Острая боль в груди, в т.ч. по типу перикардита, или псевдоишемическая
- •Этиология
- •Основные причины заболевания
- •Общепринятая терминология и классификация перикардитов отсутствует.
- •По этиологическому принципу выделяют: инфекционные (вирусные, бактериальные, туберкулезные); аллергические; аутоиммунные; асептические.
- •По течению выделяют: острые (менее 1 недели); подострые (от 1 недели до 3 месяцев); хронические (более 3 месяцев).
- •При туберкулезном перикардите различают две формы поражения:
- •Клиника
- •Фазы Сподика для острого перикардита: (ЭКГ)
- •Фаза 1. Диффузная элевация сегмента ST и депрессия сегмента PR. Изменения сохраняются от нескольких часов до нескольких дней.
- •Фаза 2. Элевация сегмента ST возвращается к изолинии
- •Фаза 3. Инверсия зубцов Т. Сохраняется от нескольких дней до нескольких недель и месяцев.
- •Фаза 4. Нормализация ЭКГ
- •Симптомами гемодинамически значимого выпота являются:
- •1. Глухие сердечные тоны
- •2. Исчезновение шума трения перикарда
- •Осложнения
- •Приобретенные пороки сердца
- •Недостаточность митрального клапана
- •Этиология
- •Изменения гемодинамики
- •Митральный стеноз
- •Этиология
- •Изменения гемодинамики
- •Стеноз устья аорты
- •Этиология
- •Изменения гемодинамики
- •Недостаточность аортального клапана
- •Недостаточность аортального клапана (аортальная недостаточность) характеризуется неполным смыканием створок клапана во время диастолы, что приводит к возникновению обратного диастолического тока крови из аорты в ЛЖ
- •Этиология
- •Ревматическая лихорадка и ревматическая болезнь сердца
- •Морфология
- •Патогенез
- •Клиника
- •Осложнения ревматизма:
- •1. Приобретенные пороки сердца
- •3. Шаровидный тромб
- •4. Спаечные процессы в полости перикарда
- •Другие формы ревматизма:
- •Ишемическая болезнь сердца (острые формы)
- •Этиология
- •Нарушение баланса между реальным коронарным кровотоком и потребностями миокарда в кислороде может быть обусловлено:
- •Патогенез атеросклероза
- •В современных научных работах большое количество внимания посвящено воспалению - как главному фактору атеросклероза сосудов.
- •Классификация
- •Внезапная сердечная смерть
- •Морфология
- •Стенокардия
- •Стенокардия напряжения
- •Стенокардия напряжения подразделяется на следующие формы:
- •Для вариантной стенокардии характерно:
- •Инфаркт миокарда
- •Этиология
- •Основными патогенетическими факторами ИМ являются:
- •Патогенез
- •Стадии патогенеза ИМ следующие:
- •4) рубцевание.
- •Рассмотрим механизмы развития и по следствия ишемии миокарда.
- •3. Медиаторы, высвобождаемые тромбоцитами, стимулируют спазм сосудов.
- •Классификация
- •Реакция миокарда
- •продолжительность окклюзии;
- •метаболические потребности миокарда и его потребность в кислороде в зоне повышенного риска;
- •степень развития коллатеральных кровеносных сосудов;
- •наличие, локализация и тяжесть коронарного спазма;
- •Морфология
- •Модификация инфаркта путем реперфузии
- •Потенциальная польза реперфузии зависит от двух факторов:
- •Клиника
- •Патологическая физиология: влияние токов повреждения на комплекс QRS
- •Последствия и осложнения инфаркта миокарда
- •Аневризма аорты
- •Классификация
- •Морфология
- •Этиопатогенез
- •Расслоение аорты
- •Классификация расслаивающей аневризмы аорты
- •Согласно классификации ДеБейки, определяют 3 типа расслоения:
- •I – надрыв интимы в восходящем сегменте аорты, расслоение распространяется до грудного и брюшного отделов;
- •II – место надрыва и расслоение ограничено восходящим отделом аорты,
- •Клиника
- •Патология мозгового кровообращения
- •Со стороны физиологии патологических процессов
- •Возможность развития коллатерального кровообращения обусловливается:
- •Нарушения саморегуляции мозгового кровообращения возникают в следующих случаях.
- •4. При значительном снижении интенсивности насыщения крови кислородом или увеличении напряжения углекислоты в мозге. При этом активность мозгового кровотока также меняется вслед за изменением системного АД.
- •Она может возникнуть:
- •Патологические изменения мозгового кровотока
- •Патологическое снижение интенсивности мозгового кровотока возможно в следующих случаях:
- •Патологическое усиление интенсивности мозгового кровотока возникает:
- •Клиника
- •Общемозговая симптоматика:
- •1. Нарушение и расстройство сознания: количественное (содержание сознания) и качественное (степень бодрствования).
- •2. Головная боль: диффузная, интегрально нарастающая
- •3. Головокружение: системное (кружатся предметы, болезнь Меньера) и несистемное (кружится больной.
- •4. Тошнота и рвота. (Мозговая рвота может приносить облегчение вопреки классической дифференциальной диагностике).
- •Менингеальные симптомы:
- •1. Общая гиперестезия: фотофобия, усиление ощущения звуков, запахов, прикосновения вплоть до ощущения боли от привычных внешних раздражителей, в норме не вызывающих боль.
- •2. Ригидность затылочных мышц (невозможность приведения подбородка к груди). Важно запомнить, что если имела место травма головы и шеи, то перед тем как проверять данный симптом, необходимо убедиться в отсутствии переломов шейных позвонков.
- •3. Симптом Кернига положительный. (Больной поднимает ногу, согнутую в коленном суставе, затем врач просит больного разогнуть ногу в коленном суставе. Если больной не может это выполнить - симптом положительный).
- •4. Скуловой прием Бехтерева. Постукивание по скуловой дуге вызывает «гримасы» у больного.
- •5. Симптом Брудзинского. Непроизвольное сгибание ног и подтягивание их к животу при попытке пассивного сгибания головы ( перед этим следует убедиться что шея цела).
- •Очаговая симптоматика
- •Очаговая симптоматика соответствует очагу локализации гематомы или ишемизированному участку коры головного мозга. При субарахноидальном кровоизлиянии очаговая симптоматика отсутствует.
- •Лобная симптоматика
- •Центральный парез, инертность, пассивность, гипокинезия.
- •Теменная симптоматика
- •Височная доля
- •Затылочная доля
- •Нарушение зрительного ощущения и восприятия. Полная или частичная гомонимная гемианопсия на противоположной очагу стороне. Нарушение зрительной памяти, фотопсии, выраженные головные боли.
- •Эссенциальная артериальная гипертензия
- •Этиология
- •Патогенез
- •Уровень АД, как известно, определяется тремя основными гемодинамическими показателями:
- •Классификация
- •Классификация эссенциальной АГ (гипертонической болезни) (ВОЗ, 1996)
- •Гемодинамические последствия АГ и поражение органов мишеней
- •Сосуды
- •Сердце
- •Почки
- •Таким образом, характеристика ГБ складывается из оценки трех основных параметров:
- •Системные васкулиты
- •Классификация
- •Определения основных нозологических форм системных васкулитов
- •Неинфекционный васкулит
- •отложение иммунных комплексов;
- •Гигантоклеточный артериит
- •Патогенез
- •Морфология
- •Клиника
- •Артериит Такаясу
- •Морфология
- •Клиника
- •Узелковый полиартериит
- •Морфология
- •Клиника
- •Болезнь Кавасаки
- •Морфология
- •Клиника
- •Патогенез
- •Морфология
- •Клиника
- •Синдром Черджа-Стросс
- •Гранулематоз Вегенера
- •Морфология
- •Клиника
- •Патогенез
- •Морфология
- •Клиника
- •Феномен Рейно
- •Болезни вен
- •Острая венозная недостаточность
- •Этиопатогенез
- •Классификация венозных тромбозов:
- •Клиническая картина венозного тромбоза
- •Симптомы тромбоза глубоких вен голени (периферического флеботромбоза):
- •Известны следующие специфические симптомы тромбоза глубоких вен (определяются только в течение первых суток от начала заболевания):
- •Хроническая венозная недостаточность. Варикозная болезнь нижних конечностей.
- •Этиология
- •Патогенез
- •Классификация
- •Клиническая классификация (С):
- •2. Стадия 1. Телеангиэктазии или ретикулярные вены.
- •3. Стадия 2. Варикозно расширенные вены.
- •Клиника
- •Глава 5: Ревматические болезни
- •В основной своей массе системные заболевания соединительной ткани - это аутоиммунные болезни и болезни обусловленные врожденными генетическими мутациями.
- •Далее будут рассмотрены реакции гиперчувствительности II, III, IV типов - так как они лежат в основе патогенеза многих аутоиммунных заболеваний и соответственно системных заболеваний соединительной ткани.
- •Реакция гиперчувствительности II типа
- •Примеры заболеваний, опосредованных реакцией гиперчувствительности II типа.
- •Гиперчувствительность типа III
- •Системные болезни иммунных комплексов
- •Морфология
- •Примеры заболеваний с участием реакции гиперчувствительности III типа
- •Гиперчувствительность IV типа
- •Реакции Т-клеток CD8+: клеточно-опосредованная цитотоксичность
- •Примеры заболеваний, опосредованных реакцией гиперчувствительности IV типа.
- •Системная красная волчанка
- •Этиология
- •Спектр аутоантител
- •Этиология
- •Ряд данных подтверждает генетическую предрасположенность СКВ:
- •Иммунологические факторы
- •Патогенез
- •Морфология
- •гемотоксилиновые тельца — очаги внеклеточно расположенного базофильного вещества, являющегося продуктом деградации ядер;
- •Клиника
- •Диагностические критерии системной красной волчанки (1997)
- •Анкилозирующий спондилит (Болезнь Бехтерева)
- •Этиология и патогенез
- •Клиника
- •Основные приципы лежащие в основе современных клинических рекомендаций:
- •Оптимальное ведение пациента АС требует комбинации нефармакологических и фармакологических методов лечения.
- •Воспалительные поражения периферических суставов (артриты) и энтезов (энтезиты) часто встречаются и характерны для АС;
- •Для АС нет специфических диагностических лабораторных тестов;
- •Патологическая анатомия
- •Системный склероз
- •Этиология
- •Патогенез
- •Морфология
- •Классификация
- •1. Диффузная форма:
- •2. Лимитирующая форма:
- •3. Склеродермия без склеродермы:
- •5. Ювенильная склеродермия — до 16 лет.
- •6. Пресклеродермия.
- •Течение
- •1. Острое, быстропрогрессирующее с генерализованным фиброзом кожи и внутренних органов.
- •2. Подострое, умеренно прогрессирующее с отеками кожи, артритом, миозитом.
- •Стадии:
- •Клиника
- •Дерматомиозит
- •Этиология
- •Патогенез
- •Морфология
- •Классификация
- •По течению выделяют 3 основные формы: острую, подострую и хроническую.
- •Подострое течение характеризуется постепенным нарастанием симптомов, цикличностью, через 1–2 года от начала ДМ отмечается развернутая клиническая картина.
- •Ревматоидный артрит
- •Этиология
- •Патогенез
- •Классификация
- •1. Основной диагноз:
- •- Болезнь Стилла взрослых
- •q. Ревматоидный артрит вероятный
- •2. Клиническая стадия:
- •3. Активность болезни [4]:
- •4. Внесуставные (системные) проявления:
- •1. ревматоидные узелки
- •3. васкулиты других органов
- •4. нейропатия (мононеврит, полинейропатия)
- •5. плеврит (сухой, выпотной), перикардит (сухой, выпотной)
- •6. синдром Шегрена
- •7. поражение глаз (склерит, эписклерит)
- •8. интерстициальное заболевание легких
- •7. Функциональный класс:
- •I - полностью сохранены: самообслуживание, непрофессиональная и профессиональная деятельность
- •II - сохранены: самообслуживание, профессиональная деятельность, ограничена: непрофессиональная деятельность
- •III - сохранено: самообслуживание, ограничены: непрофессиональная и профессиональная деятельность
- •IV - ограничены: самообслуживание, непрофессиональная и профессиональная деятельность
- •Клиника
- •Генерализованная миалгия: скованность, депрессия, двухсторонний синдром запястного канала, похудание (обычно развивается в пожилом возрасте и напоминает ревматическую полимиалгию); характерные клинические признаки РА развиваются позднее.
- •В практике чаще всего встречаются следующие клинические варианты НДА:
- •Терапевтические подходы при НДА близки к таковым при РА.
- •- У всех пациентов с РА или подозрением на это заболевание рекомендуется проводить общетерапевтический осмотр, для выявления патологии кожи, мышц, желудочно-кишечного тракта, легких, сердечно-сосудистой, мочевыделительной и эндокринной систем.
- •Глава 6: Болезни органов дыхания
- •Острая дыхательная недостаточность
- •ОДН является патологическим cостоянием, при котором аппарат внешнего дыхания не может обеспечить организм достаточным количеством кислорода и осуществить элиминацию углекислого газа при нормальных затратах энергии.
- •Классификация
- •Нам представляется целесообразным выделить два типа ДН:
- •Этиопатогенез
- •Острое повреждение легких и острый респираторный дистресс синдром (ОРДС)
- •Состояния, ассоциированные с острым респираторным дистресс синдромом
- •Морфология
- •Патогенез
- •Клиника
- •Отек легких
- •Классификация и причины отека легких
- •Пневмонии
- •застоем и отеком легких.
- •Классификация
- •Этиология
- •Морфология
- •Классическая долевая пневмония имеет 4 стадии:
- •Осложнения пневмонии:
- •На рисунке представлены: бронхопенвмония слева и долевая пневмония справа.
- •Патогенез
- •Формирование внебольничной или госпитальной пневмонии происходит в результате реализации нескольких патогенетических механизмов, важнейшими из которых являются:
- •нарушение сложной многоступенчатой системы защиты органов дыхания от проникновения микроорганизмов в респираторные отделы легких
- •механизмы развития локального воспаления легочной ткани
- •формирование системных проявлений заболевания
- •формирования осложнений
- •Клиника
- •Внебольничная атипичная пневмония
- •Этиология
- •Морфология
- •Клиника
- •Внутрибольничная пневмония
- •Аспирационная пневмония
- •Нагноительные заболевания легких
- •К нагноительным заболеваниям легких относятся: абсцесс легкого, гангрена легкого и бронхоэктатическая болезнь.
- •Абсцесс легкого
- •Классификация
- •3. По этиологии:
- •4. По механизму инфицирования: – бронхогенные (аспирационные, ингаляционные, постпневмонические, обтурационные), гематогенные (тромбоэмболические постинфарктные, септикопиемические) и травматические;
- •Типы абсцедирования (по И. С. Колесникову, 1988):
- •Морфология
- •Полостная — полость абсцесса опорожняется, образуется фиброзная капсула, появляются участки ателектаза, в процесс вовлекается плевра.
- •Клиника
- •Особенности течения гематогенных абсцессов легкого
- •Хронический абсцесс легкого
- •Осложнения
- •Гангрена легкого
- •Бронхоэктатическая болезнь
- •Этиология и патогенез
- •Морфология
- •Клиника
- •Обструктивные болезни легких
- •Эмфизема
- •Классификация
- •Патогенез
- •Установлена следующая патогенетическая последовательность событий:
- •Морфология
- •Клиника
- •Эмфизема и хронический бронхит (Pink Puffer & Blue Bloater)
- •Другие типы эмфиземы
- •Хронический необструктивный бронхит
- •Этиология
- •Патогенез
- •Морфология
- •Клиника
- •Клиническое течение ХНБ в большинстве случаев характеризуется длительными периодами стойкой клинической ремиссии и сравнительно редко возникающими обострениями заболевания (не чаще 1-2 раза в год).
- •При расспросе больного с обострением ХНБ выявляют три клинических признака:
- •Бронхиальная астма
- •Этиология
- •Патогенез
- •Морфология
- •Ремоделирование дыхательных путей
- •Клиника
- •Основными клиническими симптомами БА являются:
- •Оценка одышки по шкале MRS:
- •Визуальная аналоговая шкала (модифицированная по Borg)
- •Удушье. Является наиболее ярким клиническим проявлением БА. В развитии приступа удушья выделяют три периода :
- •период предвестников (продромальный период)
- •период удушья
- •период обратного развития приступа;
- •Тромбоэмболия легочной артерии (ТЭЛА)
- •Этиология
- •Патогенез
- •Патофизиология
- •Морфология
- •Клиника
- •Туберкулез органов дыхания
- •Этиология
- •В патогенезе туберкулеза имеется два этапа — инфицирование МБТ (затем иногда очень длительное — до нескольких десятков лет персистирование в организме человека измененных форм МБТ) и развитие собственно заболевания.
- •Патогенез
- •пиема). ○ Туберкулез бронхов, трахеи, верхних дыха-
- •Эти клинические формы наиболее часто встречаются у взрослых и характеризуют течение вторичного туберкулеза.
- •III. Туберкулез других органов и систем.
- •Морфология
- •Клинические формы туберкулеза могут переходить одна в другую по мере прогрессирования или, наоборот, регрессии специфического процесса.
- •Глава 7: Болезни органов желудочно-кишечного тракта
- •Диспепсия
- •Классификация:
- •Формы диспепсии по патогенезу: функциональная и органическая, а по локализации желудочная и кишечная.
- •Этиология
- •Причины развития функциональной диспепсии:
- •Нарушения в питании, преобладание тех или иных групп питательных веществ (белков, жиров или углеводов)
- •Гиперсекреция соляной кислоты в желудке
- •Прием некоторых лекарственных препаратов (антибиотиков, гормональных препаратов, противотуберкулезных и противоопухолевых препаратов).
- •Интоксикация организма при вирусных инфекциях, гнойных заболеваниях, профессиональных и бытовых отравлениях.
- •Нарушения моторики желудка и кишечника.
- •Симптомы диспепсии
- •Желудочная диспепсия
- •Варианты течения желудочного диспептического синдрома: язвенноподобный, дискинетический и неспецифический. Ниже они будут описаны в патогенезе как нарушения моторики, чувствительности и секреции.
- •Патогенез
- •Повышение секреции соляной кислоты. Высокая продукция соляной кислоты и нарушение ощелачивания в антральном отделе желудка являются причиной болей в эпигастральной области.
- •Так же при разных заболеваниях ЖКТ могут появляться желудочные дисритмии: тахигастрия, брадигастрия, антральная фибрилляция, дуоденогастральный рефлюкс.
- •Изменение висцеральной чувствительности (гиперчувствительность). Висцеральная гиперчувствительность - это повышенная чувствительность рецепторного аппарата стенки желудка и двенадцатиперстной кишки к растяжению.
- •Кишечная диспепсия
- •Варианты функциональной кишечной диспепсии:
- •Бродильная диспепсия. Возникает при преобладании в пище углеводных продуктов и бродильных напитков. Симптомы: метеоризм, урчание в животе, отхождение большого количества кишечных газов, частый, слабо окрашенный жидкий пенистый кал с кислым запахом.
- •Гнилостная диспепсия. Возникает при преобладании в пище белковых, а также не свежих мясных продуктов. Симптомы: понос. Цвет испражнений насыщенно темный, запах - гнилостный.
- •Жировая (мыльная) диспепсия. Возникает при чрезмерном поступлении в пищей жиров, особенно тугоплавких. Симптомы: испражнения светлые, обильные, с жирным блеском.
- •Симптомы кишечной диспепсии
- •Метеоризм, учрание в кишечнике, выделение большого количества газов, частый, слабо окрашенный жидкий пенистый стул с кислым запахом.
- •Органическая диспепсия
- •Заболевания и повреждения пищевода
- •Кардиоспазм пищевода
- •Этиология
- •Патогенез
- •Клиника
- •Эзофагоспазм
- •Этиология и патогенез
- •Клиника
- •Халазия пищевода
- •Этиология и патогенез
- •Клиника
- •Дивертикулы пищевода
- •Дивертикул пищевода — это мешковидное выпячивание его стенки.
- •Классификация
- •По патогенному происхождению дивертикулы бывают пульсионные — выпячивающиеся, тракционные — вытянутые и смешанные — пульсионно-тракционные.
- •По локализации они бывают глоточно-пищеводные (3–5 %), бифуркационные (70–80 %) и эпифренальные (10–15 %). Размеры дивертикула колеблются в больших проделах, вплоть до огромного мешка.
- •Патогенез
- •Клиника
- •Желудок
- •Гастриты
- •Этиология
- •Острый гастрит
- •Патогенез
- •Морфология
- •Клиника
- •Хронический гастрит
- •Классификация
- •Хронический гастрит типа А
- •Морфология
- •Клиника
- •Хронический гастрит типа В
- •Патогенез
- •Морфология
- •Клиника
- •Патогенез
- •Клиника
- •Другие виды гастрита
- •Язвенная болезнь желудка и двенадцатиперстной кишки
- •Этиология и патогенез
- •Морфология
- •Классификация
- •Клиника
- •Осложнения
- •Кишечная непроходимость
- •Классификация
- •По клиническому течению непроходимость делят на острую, подострую и хроническую (проявляется замедлением пассажа по кишечнику), по степени — на полную и неполную, по уровню — на тонкокишечную (высокую) и толстокишечную (низкую).
- •Первая стадия — нервно-рефлекторная (болевая, острого нарушения пассажа).
- •Третья стадия — терминальная (стадия перитонита).
- •Этиология
- •Предрасполагающие факторы:
- •Патогенез
- •Патологическая анатомия
- •Клиника
- •Жажда, сухость во рту появляются и нарастают по мере прогрессирования секвестрации жидкости.
- •Синдром Валя дополняется другими проявлениями и включает:
- •Симптом Руша — усиление боли в животе при пальпации инвагината.
- •«Стоп-симптом» — при изучении пассажа бария снимки мало отличаются друг от друга, расположение чаш в целом не меняется, появляются новые.
- •Воспалительные заболевания кишечника
- •Этиология и патогенез
- •Генетические факторы
- •Иммунологическая концепция патогенеза
- •Морфология язвенного колита
- •Морфология болезни Крона
- •Клиника
- •Кишечные симптомы
- •Предложено 4 стадии развития хронического гепатита, ассоциированного с ПСХ, по которым можно оценить клиническое течение и исход заболевания:
- •Клинические проявления коллагенового и лимфоцитарного колита
- •Острый аппендицит
- •Этиология
- •На сегодняшний день известны следующие теории возникновения воспаления червеобразного отростка:
- •Теория Делафуа — рассматривает развитие аппендицита вследствие нарушения опорожнения и последующего застоя содержимого из-за деформации, сужения просвета, перегибов и других причин.
- •Теория Риккера — развитие аппендицита вследствие ангионевроза, что приводит к нарушению кровообращения и питания, снижению резистентности к инфекции.
- •Патогенез
- •Классификация
- •Морфология
- •Клиника
- •Аускультация. При аускультации живота наблюдается ослабление перистальтических шумов кишечника.
- •На клинические проявления ОА могут влиять: расположение ЧО, длительность заболевания, возраст, беременность, сопутствующая патология и другие факторы.
- •Осложнения
- •Хронический аппендицит
- •Острый перитонит
- •Перитонит – воспаление брюшины в результате интраабдоминального инфицирования.
- •Этиология
- •Патогенез
- •Классификация
- •2. Характер развития:
- •Морфология
- •Геморрой
- •Синонимы: геморроидальная болезнь.
- •Этиология и патогенез
- •Классификация
- •По форме выделяют: внутренний, наружный и комбинированный. По течению: острое и хроническое. Классификация хронического геморроя
- •Классификация острого тромбированного геморроя
- •Морфология
- •Клиника
- •Глава 8: Болезни системы крови
- •Болезни эритроцитарной системы
- •Анемии
- •Классификация
- •микроцитарные: СОК< 75 мкм , а СД< 7 мкм;
- •Регенераторные (и гиперрегенераторные) - ИР>2%;
- •Индекс ретикулоцитов рассчитывается по формуле:
- •Анемии вследствие нарушенного кровобразования
- •А.1. Железо-дефицитные анемии (ЖДА)
- •Этиология
- •Патогенез
- •Морфология
- •Клиника
- •Метаболическая роль витамина В12 и фолатов
- •А.2. В12-дефицитные анемии и фолиево-дефицитные анемии
- •dUMP
- •Этиология
- •IV. Быстро растущие опухоли
- •V. Повышенная потребность в витамине В12 (беременность, лактация)
- •VI. Длительное жесткое вегетарианство
- •Патогенез
- •Морфология
- •Клиника
- •1. мегалобластическая анемия, как результат нарушения синтеза ДНК в эритроидных клетках костного мозга;
- •А.3. Сидеробластные анемии
- •Клиника
- •Лабораторные показатели железодефицитных и сидеробластных анемий
- •Б. Гипо-апластические анемии
- •Классификация
- •Патогенез
- •Морфология
- •На микропрепарате слева представлен препарат костного мозга больного с апластической анемией, справа микропрепарат «в норме».
- •Клиника
- •легкая утомляемость и бледность кожных покровов
- •инфекция
- •II. Гемолитические анемии
- •Морфология
- •Клиника
- •А.2. Гемоглобинопатии (гемоглобинозы)
- •β-талассемия
- •Патогенез
- •Клиника
- •α-талассемия
- •Серповидноклеточная анемия
- •Патогенез
- •хронического гемолиза;
- •На скорость развития и тяжесть заболевания влияют различные факторы:
- •Морфология
- •Глюкозо-6-фосфатдегидрогеназная недостаточность
- •Гемолиз инфекционного происхождения
- •Иммунные гемолитические анемии
- •Наиболее частыми причинами иммунного разрушения эритроцитов являются:
- •идиопатические формы, этиология которых неизвестна.
- •Гемолитическая болезнь новорожденных
- •Описание микропрепаратов:
- •1. Эритробластоз печени. Обилие эритробластов и нормобластов (тёмные клетки) в синусоидах печени при отёчной форме гемолитической болезни новорожденных (окраска гематоксилин-эозином; × 400).
- •2. Накопление гемосидерина (синего цвета) в макрофагах красной пульпы селезёнки при желтушной форме гемолитической болезни новорожденных (окраска по Перльсу; × 400).
- •3. Острое набухание, ишемические изменения нейронов (указано стрелками) в аммоновом роге головного мозга при желтушной форме гемолитической болезни новорожденных (окраска по Нисслю; × 400).
- •Механизм лекарственно-опосредованного гемолиза
- •Аутоиммунные гемолитические анемии
- •Морфология
- •Анемии вследствие кровопотери
- •Эритроцитозы и эритремии
- •Автономная продукция эритропоэтинов
- •Эритремия или истинная полицитемия (болезнь Вакеза)
- •Клиника
- •Патология белой крови
- •Этиология
- •Этиология
- •Клиника
- •Лимфоцитозы
- •Лимфоцитопении
- •Приобретенные лимфоцитопении – вторичные иммунодефициты:
- •Существуют 4 основные теории канцерогенеза: вирусная; химическая; лучевая; наследственная.
- •В своем большинстве теории канцерогенеза опираются на данные, полученных в экспериментах на животных и данные клинического наблюдения.
- •Клиника
- •Влияние ОЛЛ на организм больного
- •Принципы лечения ОЛЛ
- •Лабораторная диагностика ХЛЛ
- •Влияние ХЛЛ на организм больного
- •Иммунодефицит и аутоиммунные реакции при ХЛЛ
- •Лимфома Беркитта
- •Классификация
- •Клиника
- •Морфология
- •одна экстранодальная опухоль с поражением региональных лимфоузлов
- •две и более групп лимфоузлов по одну сторону диафрагмы
- •две одиночные экстранодальные опухоли с/без поражения региональных лимфоузлов по одну сторону диафрагмы
- •две одиночные экстранодальные опухоли по обе стороны диафрагмы
- •все первичные внутригрудные опухоли (медиастинальные, плевральные)
- •все обширные внутрибрюшные опухоли (нерезектабельные)
- •Лимфома Ходжкина
- •Морфология
- •Гистологическая классификация
- •Физикальное обследование
- •2. Экстранодулярные очаги
- •Глава 9: Неотложные состояния
- •ДВС-синдром
- •Механизмы активации и ингибиции гемостаза
- •Каскадно-матричная теория коагуляции
- •Необходимость создания новой каскадно-матричной (клеточной) теории свертывания крови назрела в результате нестыковок классической теории с данными клинических наблюдений.
- •Примечание:
- •по классической версии отсутствие факторов VIII и IX у больных гемофилиями А и В не должно приводить к кровотечениям, т.к. существует внешний путь активации тромбина. Однако на деле внешнего пути оказывается недостаточно.
- •отсутствие фактора Хагемана, инициатора внутреннего пути свертывания в классической теории, приводит к тромбофилиям, но не к кровотечениям,
- •влияние прекалликреина и высокомолекулярного кининогена (активаторов ф.XII) на свертывание крови проявляется только в исследованиях in vitro, и их недостаток у пациента выявляется случайно, т.к. клинически никак не проявляется.
- •Взаимодействие факторов свертывания плазмы и образование протромбиназы укладывается в 3 стадии:
- •Инициация.
- •Амплификация (лат. amplificatio - расширение, усиление).
- •Пропагация (лат. propagatio - разведение, распространение).
- •1 стадия – инициация
- •В каскаде коагуляции комплекс VIIа-TF-Ca2+ играет главную, пусковую роль.
- •по положительной обратной связи стимулирует образование новых порций фактора VIIa,
- •под влиянием фактора Ха начинает появляться тромбин, пока еще в небольшом количестве.
- •2 стадия – амплификация
- •3 стадия – пропагация
- •Этиология
- •*массивные гемотрансфузии и реинфузии крови; введение гемопрепаратов, содержащих активаторы факторов свертывания;
- •Первое место среди причин, вызывающих ДВС синдром, занимают генерализованные инфекции (бактериальные и вирусные), септицемии, иммунокомплексные процессы, патология беременных.
- •Патогенез
- •В рамках острого, подострого и хронического течения ДВС – синдрома согласно классификации М.С.Мачабели можно выделить четыре стадии:
- •Вторая стадия – коагулопатия потребления с подстадиями 2а и 2b.
- •Морфология
- •Клиника
- •Шоковые состояния
- •Этиология
- •Патогенез
- •Течение травматического шока различают как по времени, так и по фазе.
- •По фазе различаются:
- •В зависимости от тяжести состояния пострадавших клинически принято различать 3 степени торпидного шока, что весьма существенно для проведения сортировки пострадавших.
- •При травме таза на течение шока существенное влияние оказывают часто встречающаяся массивная кровопотеря и резкая интоксикация (повреждение подвздошных, ягодичных сосудов), а также повреждение органов малого таза.
- •Шокогенные травмы
- •Сепсис. Септический шок
- •Необходимо наличие двух и более обязательных факторов:
- •Этиология
- •Патогенез
- •В патогенезе шока при сепсисе имеют значение три основных механизма:
- •снижение периферического сосудистого тонуса
- •прогрессирующая миокардиальная дисфункция
- •Классификация
- •По типу течения сепсис может быть:
- •Анафилаксия – это серьезная, жизнеугрожающая, генерализованная или системная реакция гиперчувствительности.
- •Этиология
- •Вид триггера, наиболее часто вызывающего анафилаксию, зависит от возраста пациента. Так, в детском возрасте наиболее частая причина — пищевые продукты, у взрослых – ЛС и яд перепончатокрылых.
- •Патогенез
- •Классификация
- •III. В зависимости от характера течения АШ.
- •Клиническая картина
- •Согласно международным рекомендациям, врач должен подумать об анафилаксии:
- •б) Респираторные проявления (затруднение дыхания, одышка, кашель, заложенность носа, чихание, хрипы в груди, стридор, гипоксемия).
- •а) Взрослые: систолическое давление ниже 90 мм.рт.ст. или снижение более, чем на 30% от исходного систолического АД.
- •Эмболия
- •Легочная эмболия
- •Системная тромбоэмолия
- •Жировая и костномозговая эмболия
- •Патогенез
- •Воздушная эмболия
- •Эмболия амниотической жидкостью
- •Синдром Уотерхауза-Фридериксена (Острая надпочечниковая недостаточность)
- •Этиология
- •Причинами возникновения данного синдрома могут быть:
- •3. Тромбозы сосудов надпочечников.
- •5. Внутриутробное кровоизлияние в надпочечники во время тяжелых или осложненных родов.
- •7. Адреналэктомия.
- •Патогенез
- •Морфология
- •Клиника
- •Острое повреждение почек
- •Этиология
- •Происходящие изменения могут быть обусловлены следующими причинами:
- •Патогенез
- •Основные компоненты ишемического и нефротоксического ОПП:
- •Морфология
- •Клиника
- •Глава 10: Болезни почек
- •Почечная недостаточность
- •Острая почечная недостаточность
- •Острая почечная недостаточность возникает «внезапно» и быстро прогрессирует. Это состояние потенциально обратимо. Однако, нередко острая почечная недостаточность приводит к смерти пациентов.
- •Этиология
- •Различают преренальные, ренальные и постренальные причины острой почечной недостаточности.
- •Ренальные. Факторы этого рода оказывают прямое повреждение действия на ткань почек.
- •Постренальные. Обусловливают нарушение (вплоть до прекращения) оттока мочи по мочевыводящим путям.
- •- Обтурация мочевыводящих путей (почечными камнями, опухолью, инородными телами [например, длительно находящимися в мочеточниках катетерами], сгустком крови, воспалительным отёком).
- •Перегиб мочеточника (например, при мигрирующих почках, избыточной длине).
- •Патогенез
- •Значительное и быстро нарастающее снижение объёма клубочковой фильтрации.
- •Сужение или обтурация большого числа канальцев почек.
- •Хроническая почечная недостаточность
- •Этиология
- •Как и при острой почечной недостаточности, различают преренальные, ренальные и постренальные причины.
- •Преренальные: хронические артериальные гипертензии, медленно прогрессирующий стеноз почечных артерий, двусторонняя эмболия артерий почек.
- •Постренальные. Факторы, вызывающие длительное нарушение оттока мочи (закрывающие изнутри или сдавливающие снаружи мочевыводящие пути).
- •Патогенез
- •Уремия
- •Уремия — синдром, заключающийся в аутоинтоксикации организма продуктами метаболизма (нормального и нарушенного), «уремическими токсинами» и экзогенными соединениями, в норме выводящимися почками.
- •Этиология
- •Непосредственной причиной развития уремии является почечная недостаточность (острая или хроническая).
- •К основным факторам повреждения тканей и органов при уремии и почечной коме относятся:
- •«Уремические токсины».
- •Патогенез
- •В механизме развития наблюдаемых при уремии нарушений большое значение имеют расстройства метаболизма, отравление эндогенными токсинами, гормональные расстройства.
- •Клиника
- •Выделяют 3 формы клинического течения уремии:
- •Для второй-Б-формы характерны те же проявления, что и для второй-А-формы, но с более выраженными внутриорганными нарушениями.
- •Морфология
- •При уремии функционально страдают многие органы и системы. Различные аспекты поражений органов выглядят следующим образом:
- •Патологическая анатомия кратко
- •Проявления почечной патологии
- •Расстройства функций почек проявляются изменением параметров крови и мочи и развитием общих нефрогенных синдромов.
- •Изменения диуреза (количества выделяемой мочи).
- •Полиурия — выделение за сутки более 2000–2500 мл мочи. Причины: увеличение клубочковой фильтрации и/или уменьшение канальцевой реабсорбции.
- •Олигурия — выделение в течение суток менее 500–300 мл мочи. Обычно является следствием уменьшения фильтрации и/или увеличения реабсорбции.
- •Анурия — прекращение поступления мочи в мочевой пузырь. Как правило, это результат значительного снижения фильтрации, что может сочетаться с увеличением реабсорбции.
- •Изменения относительной плотности и состава мочи.
- •Гиперстенурия — увеличение плотности мочи выше нормы (более 1,029– 1,030). Как правило, является следствием увеличения реабсорбции.
- •Гипостенурия — снижение плотности мочи ниже нормы (менее 1,009). Наблюдается при нарушении концентрационной функции почек.
- •Изостенурия — мало меняющаяся в течение суток относительная плотность мочи. Свидетельствует об уменьшении эффективности канальцевой реабсорбции и снижения концентрационной способности почек.
- •Колебания (за пределы нормы) содержания нормальных её компонентов: глюкозы, ионов, воды, азотистых соединений.
- •Изменения ритма мочеиспускания
- •Поллакиурия — частое мочеиспускание. Причины: полиурия и/или раздражение мочевыводящих путей (при воспалении, прохождении мелких конкрементов — «песка» и др.).
- •Никтурия — преимущественное мочеиспускание ночью. Причины: нарушение кровоснабжения почек, развитие аденомы простаты, поражения почек (амилоидоз) и/или мочевыводящих путей (уретрит, цистит).
- •Показатели изменения объема и состава крови
- ••Гиперволемия (почечного генеза). Причины: снижение клубочковой фильтрации и/или увеличение канальцевой реабсорбции.
- ••Гиповолемия (почечного происхождения). Причины: как правило, это результат увеличения фильтрации и/или уменьшения реабсорбции.
- ••Азотемия (повышение уровня небелкового азота в крови). Причина:
- ••При различных заболеваниях почек могут развиваться также гипер(гипо)фосфатемия, гипер(гипо)калиемия, гипер(гипо)натриемия, гипер(гипо)кальциемия, гипер(гипо)магниемия и другие изменения содержания компонентов крови.
- •Характер отклонений определяется конкретным заболевание почек и нарушением процессов фильтрации, реабсорбции, и секреции.
- •Гломерулярные болезни
- •Острый пролиферативный (постстрептококковый) гломерулонефрит
- •Этиология и патогенез
- •Клиническая картина
- •При ОПСГН наблюдаются следующие клинические и лабораторные проявления:
- •Постинфекционный нестрептококковый гломерулонефрит
- •Быстропрогрессирующий гломерулонефрит
- •Этиология
- •Классификация
- •Патогенез
- •Морфология
- •(1–2) недель, что соответствует критериям ОПН.
- •Дифференциальная диагностика
- •Мембранозная нефропатия
- •Этиология
- •Патогенез
- •Морфология
- •Клиника
- •Нефротический синдром
- •Патофизиология
- •Причины
- •Болезнь минимальных изменений
- •Морфология
- •Клиника
- •Осложнения
- •Фокально-сегментарный гломерулосклероз
- •Этиология и классификация
- •Различают первичную (идиопатическую) и вторичную формы ФСГС
- •Патогенез
- •Морфология
- •Клиника
- •Мембранопролиферативный гломерулонефрит
- •Первичный МПГН
- •Патогенез
- •Морфология
- •Клиника
- •Морфология
- •Осложнения
- •Осложнением гломерулонефрита при его хроническом течении характерна хроническая почечная недостаточность с проявлениями уремии. Возможны сердечно-сосудистая недостаточность, кровоизлияние в мозг, которые становятся причиной смерти.
Для вариантной стенокардии характерно:
–внезапное возникновение ангинозных приступов без связи с физическими нагрузками; приступы могут протекать циклично, появляясь в одно и то же время, чаще ночью;
–серия болевых эпизодов (3–5), чередующихся с безболевыми паузами;
–более распространенные, интенсивные и продолжительные (10–15 мин и более) боли;
–возможно сочетание со стенокардией напряжения.
Морфологическую основу спонтанной стенокардии составляет выраженный спазм чаще субэпикардиальных артерий, приводящий к тотальной (трансмуральной) ишемии сердечной мышцы. Во время приступа возможно развитие тяжелых нарушений сердечного ритма с летальным исходом, трансмурального ИМ. По результатам коронарографии у пациентов со спонтанной стенокардией степень сужения коронарных артерий атеросклеротическими бляшками обычно не пре-
вышает 25–35 %.
Инфаркт миокарда
Инфаркт миокарда — одна из клинических форм ИБС, при которой в результате необратимой ишемии участка миокарда развивается его некроз. Полное прекращение или резкое уменьшение притока крови к участкам миокарда происходит в результате стенозирования атеросклеротическими бляшками и развивающимися тромбами в просвете венечных сосудов, а также вследствие их спазма. Предрасполагающими факторами развития ИМ являются физическая нагрузка, психоэмоциональное напряжение, состояние утомления, гипертонический криз.
Этиология
Основными патогенетическими факторами ИМ являются:
–коронарный атеросклероз;
–тромбоз;
–спазм коронарной артерии.
В 95–97 % всех случаев ИМ связан с тромбозом коронарной артерии на фоне ее атеросклеротического поражения. Изредка ИМ может развиться в результате эмболии, расслоения (диссекции) стенки коронарной артерии, аномалии артерий.
Патогенез
Стадии патогенеза ИМ следующие:
1)ишемия;
2)повреждение (некробиоз);
3)некроз;
4)рубцевание.
Рассмотрим механизмы развития и по следствия ишемии миокарда.
Окклюзия коронарных артерий. В типичных случаях ИМ наиболее вероятна следующая последовательность событий:
1.Первичным процессом является внезапное изменение атеросклеротической бляшки —гемор- рагия, эрозия, изъязвление, разрыв или растрескивание.
2.Когда обнажаются субэндотелиальный коллаген и некротическое содержимое бляшки, тромбоциты на этом участке адгезируют и активируются, высвобождая содержимое своих гранул,
затем происходит агрегация с образованием микро тромбов.
141

3.Медиаторы, высвобождаемые тромбоцитами, стимулируют спазм сосудов.
4.Тканевой фактор активирует процесс коагуляции, дополнительно увеличивая размер тромба.
5.Часто тромб, увеличиваясь в размерах, полностью закрывает просвет сосуда в течение нескольких минут.
Предложенная последовательность процессов основана на: (1) данных вскрытия пациентов, умерших от острого ИМ; (2) данных ангиографии, указывающих на высокую частоту тромботической окклюзии вскоре после ИМ; (3) выраженном положительном эффекте коронарной реваскуляризации (например, с помощью тромболизиса, ангиопластики, применения стентов или хирургического вмешательства) после ИМ; (4) обнаружении при ангиографии остаточных изменений атеросклеротических бляшек после тромболизиса.
В ~ 10% случаев трансмуральный ИМ происходит в отсутствие типичной патологии коронарных сосудов. В таких ситуациях ответственными за снижение коронарного кровотока могут быть другие механизмы:
-Спазм сосудов. Может быть вызван различными причинами, например злоупотреблением кокаином, и может ассоциироваться с агрегацией тромбоцитов;
-Эмболия. Эмболы попадают в коронарные артерии из левого предсердия при фибрилляции предсердий, пристеночном тромбозе в левых отделах сердца, вегетациях при инфекционном эндокардите, наличии внутри сердца протезного материала либо из правых отделов сердца или периферических вен (парадоксальные эмболы), проникая через открытое овальное окно;
-Ишемия в отсутствие коронарного атеросклероза и тромбоза. Вероятно, к ишемии приводят такие нарушения во внутристеночных коронарных сосудах, как васкулит, гематологические заболевания (например, серповидно-клеточная анемия, амилоидоз) и расслоение стенки сосуда, а также снижение артериального давления (шок) или неправильная «защита» миокарда во время операции на сердце.
Классификация
ИМ классифицируют следующим образом: В зависимости от размера:
1)крупноочаговые (Q-инфаркты): – трансмуральные;
– нетрансмуральные;
2)мелкоочаговые:
142
–субэндокардиальные; – интрамуральные;
–субэпикардиальные.
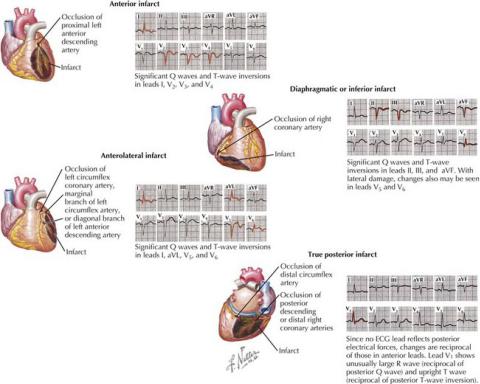
По локализации:
1)передние;
2)нижние;
3)ИМ правого желудочка.
Реакция миокарда
Обструкция коронарной артерии снижает доставку крови в определенную область миокарда, вызывая ишемию, дисфункцию миокарда и возможную гибель кардиомиоцитов. Анатомическая область, снабжаемая кровью из этой артерии, является зоной риска. Исход зависит главным образом от тяжести поражения и продолжительности ограничения кровотока. Ранним биохимическим последствием ишемии миокарда является прекращение аэробного метаболизма в течение нескольких секунд после начала ишемии, приводящее к недостаточному образованию высокоэнергетических фосфатов (креатинфосфата и аденозин-трифосфата) и накоплению потенциально вредных метаболитов (в частности, лактата). В результате исключительной зависимости функции миокарда от кислорода тяжелая ишемия индуцирует утрату сократимости уже в течение 1 мин. Прекращение функции способно вызвать острую сердечную недостаточность задолго до гибели клеток миокарда. Ультраструктурные изменения (включая расслабление миофибрилл, истощение запасов гликогена, набухание клеток и митохондрий) также происходят в течение нескольких минут от начала ишемии. Тем не менее эти ранние изменения потенциально обратимы. Как показали экспериментальные и клинические исследования, лишь тяжелая ишемия длительностью 20-30 мин или более приводит к необратимому повреждению (некрозу) кардиомиоцитов. Ультраструктурные изменения при необратимом повреждении кардиомиоцитов (в первую очередь структурные дефекты сарколеммы) наблюдаются лишь после длительной, тяжелой ишемии миокарда (это происходит при снижении кровоснабжения до 10% нормы или ниже). Ключевым признаком ранней фазы некроза кардиомиоцитов служит нарушение целостности сарколеммы, что позволяет внутриклеточным макромолекулам высвобождаться из клеток в интерстициальную ткань сердца и в конечном итоге - в микрососудистое русло и лимфатические
143
сосуды области инфаркта. Тесты, позволяющие определить уровень белков миокарда в крови, имеют большое значение для диагностики и лечения ИМ. При увеличении длительности тяжелой ишемии нарушается микроциркуляция. В большинстве случаев острого ИМ необратимое повреждение сердца происходит после определенного периода времени, как правило через 2-4 часа. Это дает возможность провести раннее вмешательство на коронарных сосудах для восстановления перфузии и спасти как можно больше миокарда, находящегося в зоне повышенного риска. Ишемия наиболее выражена в зоне субэндокарда, т.е. необратимое поражение ишемизированных кардиомиоцитов происходит в первую очередь в субэндокардиальной зоне. При более обширной ишемии «фронт» гибели клеток распространяется, захватывая все большую площадь. На локализацию, размеры и морфологические признаки острого ИМ влияют следующие факторы:
-локализация, тяжесть и скорость развития коронарной обструкции вследствие атеросклероза и тромбоза;
-размер сосудистого ложа, перфузируемого сосудами, подвергшимися обструкции;
-продолжительность окклюзии;
-метаболические потребности миокарда и его потребность в кислороде в зоне повышенного риска;
-степень развития коллатеральных кровеносных сосудов;
-наличие, локализация и тяжесть коронарного спазма;
-другие факторы, например ЧСС, сердечный ритм и степень оксигенации крови. Необратимое повреждение миокарда обычно завершается в течение 6 час от начала тяжелой
ишемии миокарда. В тех случаях, когда система коллатеральных коронарных артерий развита в достаточной степени под влиянием хронической ишемии, этот срок удлиняется и может превысить 12 часов. Определение области миокарда, которую перфузируют основные коронарные артерии, помогает установить корреляцию между уровнем сосудистой обструкции и зоной ИМ. Передняя нисходящая ветвь левой коронарной артерии кровоснабжает большую часть верхушки сердца (дистальный отдел желудочков), переднюю стенку левого желудочка и передние две трети межжелудочковой перегородки. Коронарную артерию (правую коронарную или огибающую), перфузирующую заднюю треть межжелудочковой перегородки, называют доминантной (несмотря на то что передняя нисходящая и огибающая артерии вместе перфузируют большую часть миокарда левого желудочка). При доминантной правой коронарной артерии, что встречается у ~ 80% индивидов, огибающая артерия перфузирует только латеральную стенку левого желудочка, а правая коронарная артерия снабжает всю свободную стенку правого желудочка, заднебазальную стенку левого желудочка и заднюю треть межжелудочковой перегородки. Таким образом, повреждение левого желудочка может вызвать окклюзия как правой, так и левой коронарной артерии. Правая и левая коронарные артерии функционируют как концевые артерии, хотя анатомически в большей части сердца присутствуют многочисленные межкоронарные анастомозы (сосудистые соединения, обеспечивающие коллатеральное кровообращение). В здоровом сердце через коллатерали проходит небольшое количество крови, однако, когда артерия резко сужена, кровь из системы с высоким давлением в систему с низким давлением проходит через коллатерали и вызывает их расширение. Таким образом, расширение и развитие коллатералей под влиянием ишемии могут играть важную роль в кровоснабжении областей миокарда, которые без этого могут быть лишены необходимой перфузии.
Трансмуральный инфаркт и субэндокардиалъный инфаркт
Область ИМ коррелирует с локализацией и причиной сниженной перфузии. Большинство ИМ — это трансмуральные инфаркты, при которых ишемический некроз пронизывает всю или почти всю толщину стенки желудочка в зоне, которую кровоснабжает пораженная коронарная артерия. Эта форма инфаркта обычно ассоциируется с сочетанием хронического коронарного атеросклероза, острого изменения бляшки и присоединившегося тромбоза. В отличие от этого суб-
144
