
Мерзликин Н.В. Клиническая хирургия
.pdfФЕДЕРАЛЬНОЕ АГЕНТСТВО ПО ЗДРАВООХРАНЕНИЮ И СОЦИАЛЬНОМУ РАЗВИТИЮ
ГОСУДАРСТВЕННОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
«СИБИРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ»
КЛИНИЧЕСКАЯ ХИРУРГИЯ
Учебник для медицинских вузов
Òîì 2
Томск
2008
1
ÓÄÊ 617 – 089 (042) (075.8) ÁÁÊ Ð457ÿ7
Ê493
Рецензенты:
В.Л. Полуэктов – заведующий кафедрой факультетской хирургии Омской государственной медицинской академии, доктор медицинских наук, профессор;
С.Г. Штофин – директор института хирургии Новосибирского государственного медицинского университета, доктор медицинских наук, профессор
Мерзликин Н.В., Бражникова Н.А., Альперович Б.И., Цхай В.Ф. К493 Клиническая хирургия. Т. 2: Учебник для медицинских вузов. –
Томск, 2008. – 432 с. 260 ил., 4 табл.
Авторы, коллектив профессоров, имеющих 35-летний опыт преподавания хирургических болезней в медицинском вузе, с позиций последних достижений отечественной и мировой хирургии систематизируют и обобщают огромный пласт и нформации по основным разделам клинической хирургии с акцентом на использование современных методов клини- ко-инструментального исследования и оперативных методов лечения заболеваний. Большое количество фотографий и рентгенограмм позволяет акцентировать внимание читателя на важных особенностях рассматриваемых заболеваний.
Учебник написан в соответствии с программой дисцинлины «Хирургические болезни» для медицинских вузов и предназначен для студентов старших курсов врачебных факультетов.
ÓÄÊ 617 – 089 (042) (075.8) ÁÁÊ Ð457ÿ7
Утверждено и рекомендовано к печати учебно-методической комиссией педиатрического факультета (протокол ¹ 54 от 14.05.2008 г.) и центральным методическим советом ГОУ ВПО СибГМУ Росздрава (протокол ¹ от ).
2

1.Наружные грыжи брюшной стенки
1.НАРУЖНЫЕ ГРЫЖИ БРЮШНОЙ СТЕНКИ
1.1.Общая герниология. Осложнения грыж
Сведения о грыжах можно найти в трудах Гиппократа (V в. до нашей эры), Галена и Цельса (I век до нашей эры). Цельс даже определил грыжу как выпячивание внутренностей через приобретенные или врожденные «ворота» – «hernia». Это определение принято и сейчас. Другое название грыжи – «кила» (от греческого слова «Кеle») – широко применялось в ранних трудах по хирургии. В Средневековье лечение грыж ограни- чивалось применением бандажей, а при ущемлении выполнялось рассечение ущемляющего кольца с помощью герниотома вслепую «грыжесеками», нередко не имеющими отношения к медицине. При паховых грыжах была принята кастрация или даже отсече- ние части мошонки вместе с грыжей. Оперативное лечение такими способами до применения антисептики, естественно, сопровождалось высокой летальностью (от 50 до 80%). Разработка способов асептики и антисептики, обезболивания способствовала постепенному развитию хирургического лечения грыж.
Учение о грыжах выделяется в отдельный раздел хирургии – герниологию. Особенно бурно герниология развивалась в XIX–XX вв., в том числе и в России. Изучению хирургической анатомии, диагностике, разработке способов пластики при различных локализациях грыж посвящены труды А.А. Боброва, Н.И. Дьяконова, К.М. Сапежко, С.И. Спасокукоцкого, П.И. Тихова и многих других.
В 1911 г. вышел в свет обобщающий труд А.П. Крымова «Учение о грыжах», не потерявший своего значения и в наши дни. Большое значение для развития хирургии грыж имели работы Н.В. Воскресенского, С.Л. Горелика, Н.И. Булынина, Н.И. Кукуджанова и т.д. Однако частота этого заболевания не уменьшается, результаты лечения не удовлетворяют ни пациентов, ни хирургов. Хорошие исходы могут быть лишь при своевременной диагностике и адекватном оперативном лечении.
Грыжами живота страдают 3–4% людей; это заболевание является самым распространенным. Операции по поводу грыж составляют от 8 до 20% всех хирургических вмешательств. Только в России ежегодно выполняется от 200 до 250 тыс. операций по поводу грыж живота. При этом у 8–10% оперированных больных выявляются рецидивы грыж, а при грыжах больших размеров, рецидивных грыжах этот процент увеличи- вается до 30, т.е. неудовлетворительные результаты оперативного лечения имеют место у каждого третьего больного.
Под грыжами живота подразумевают выхождение из брюшной полости внутренних органов вместе с покрывающей их париетальной брюшиной через слабые места брюшной стенки под кожу или в другие ткани и полости.
3
Клиническая хирургия
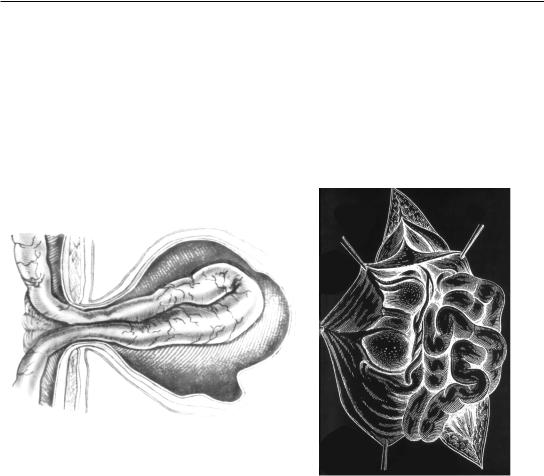
Составными частями грыжи являются: грыжевые ворота – дефекты брюшной стенки, грыжевой мешок – париетальная брюшина, содержимое грыжевого мешка – любой орган брюшной полости. В грыжевом мешке выделяют: устье – место сообщения грыжевого мешка с брюшной полостью, шейку – наиболее узкий его участок, тело и дно (рис. 1).
Грыжевой мешок может быть многокамерным. Иногда он лишь частично покрывает грыжевое содержимое. В этих случаях одну из стенок грыжевого мешка образует орган брюшной полости, частично покрытый висцеральным листком брюшины, например мочевой пузырь, слепая или сигмовидная кишка. Это скользящие грыжи (рис. 2).
Рис. 1. Строение грыжи брюшной стенки |
Рис. 2. Скользящая грыжа |
Существуют анатомическая, этиологическая и клиническая классификации грыж.
По анатомическим признакам различают наружные и внутренние грыжи живота. Наружными считают выхождение внутренних органов, покрытых париетальной брюшиной, через слабые места брюшной стенки, естественные или вновь образованные, под кожу.
При внутренних грыжах внутренние органы попадают в различные карманы брюшины, брыжейки кишки, а также через естественные или приобретенные дефекты диафрагмы в грудную полость. Именно диафрагмальные грыжи являются наиболее частыми внутренними грыжами, которые трудны для диагностики.
К слабым естественным местам относятся паховый и бедренный каналы, пупоч- ное кольцо, белая линия живота, область мечевидного отростка, запирательное и седалищное отверстия, в поясничном отделе – области треугольника Пти и квадрата Лес- гафта–Грюнфельда, в боковой области – спигелевая линия.
4

1. Наружные грыжи брюшной стенки
Анатомическая классификация по расположению грыж: паховая – Hernia inguinalis;
бедренная – Hernia femoralis; пупочная – Hernia umbilicalis; белой линии – Hernia liniae albae; запирательные – Hernia obturatoria; седалищные – Hernia ishiadica; боковые – Hernia lateralis; поясничные – Hernia lumbalis; промежностные – Hernia perinealis;
мечевидного отростка – Hernia processus xyphoideus.
Грыжи паховые, бедренные, пупочные и белой линии живота составляют 99% всех наружных грыж живота, остальные грыжи являются редкой патологией и составляют 1%. Лекция посвящена этим частым грыжам, но врач всегда должен помнить о возможности грыж и редких локализаций.
Механизм образования грыж – это сложный патологический процесс, зависящий от ряда причин и патогенетических факторов. Суть же заключается в невозможности каких-то участков брюшной стенки сопротивляться внутрибрюшному давлению. Вследствие слабости мышечно-апоневротических образований брюшной стенки под влиянием внутрибрюшного давления происходит растяжение и истончение тканей брюшной стенки с образованием грыжевых ворот, растяжением и проникновением через них как париетальной брюшины, так и предлежащих органов, чаще подвижных: сальника, петель тонкого или толстого кишечника, мочевого пузыря, придатков матки. Это, как правило, длительный процесс с постепенным увеличением размеров грыжи. Растянутые истонченные ткани брюшной стенки образуют грыжевые оболочки вокруг грыжевого мешка.
Причины образования грыж делят на местные и общие.
Местные причины обусловлены особенностями анатомического строения разных отделов брюшной стенки. Так, «слабыми» местами ее являются все вышеперечисленные грыжевые «точки», локализации которых представлены в анатомической классификации наружных грыж живота.
Общие причины могут быть предрасполагающими и производящими.
К предрасполагающим причинам относятся наследственность, пол, возраст, особенности телосложения, конституциональные особенности и т.д.
Производящими причинами являются повышение внутрибрюшного давления, слабость мышечно-апоневротического аппарата брюшной стенки.
В настоящее время всеми признается роль наследственных факторов в образовании грыж, в том числе и конституциональная предрасположенность (слабость соединительной ткани). При последней возможно сочетание грыж внутренних и наружных с варикозной болезнью, плоскостопием и т.д.
Влияние пола сказывается на большой частоте паховых грыж у мужчин, а пупочных, бедренных – преимущественно у женщин. Это обусловлено особенностями анатомического строения пахового канала: он короче и шире у мужчин.
5

Клиническая хирургия
У женщин вследствие беременностей растяжение брюшной стенки приводит к истончению и расширению белой линии живота, пупочного и внутреннего бедренного кольца. Поэтому чаще наблюдаются такие грыжи у многорожавших женщин, при многоплодной беременности.
Слабости тканей брюшной стенки могут способствовать многие заболевания, например истощение или ожирение, а также гиподинамия или атрофия мышц при нарушении иннервации.
В какой-то мере появление тех или иных локализаций грыж зависит от типа телосложения: при гиперстеническом типе чаще бывают паховые и эпигастральные грыжи, а при астеническом – пупочные и бедренные.
Грыжи могут наблюдаться в любом возрасте, даже у новорожденных, но преимущественно в дошкольном возрасте (как правило, врожд¸нные грыжи) и после 50 лет. На самый трудоспособный возраст приходится до 40% грыж.
Главной производящей причиной является значительное повышение внутрибрюшного давления, особенно в течение длительного времени. Повышение внутрибрюшного давления может быть обусловлено тяж¸лым физическим трудом (60–80%), сильным кашлем вследствие острых или хронических заболеваний бронхов, л¸гких. Затруднения при акте дефекации (запоры), мочеиспускании (доброкачественная гиперплазия предстательной железы), рвота сопровождаются также повышением внутрибрюшного давления.
С уч¸том причинных факторов все грыжи делятся на две группы: врожд¸нные и приобрет¸нные.
Этиологическая классификация грыж: врожд¸нная грыжа – Hernia congenita; приобрет¸нная грыжа – Hernia aquisita; травматическая грыжа – Hernia traumatica; послеоперационная грыжа – Hernia postoperativа; невропатическая грыжа – Hernia neuropatica; рецидивная грыжа – Hernia rеcidiva.
В развитии грыжи может быть несколько периодов. В начальном периоде грыжевое выпячивание определяется при пальпации в области внутренних грыжевых ворот при натуживании больного, но исчезает, как только больной прекращает тужиться.
Канальная грыжа своим дном доходит до наружного грыжевого кольца (к примеру, паховая грыжа – до наружного пахового кольца, бедренная – до овальной ямки широкой фасции бедра). Полная грыжа выходит за пределы наружных грыжевых ворот под кожу.
При вправимых (свободных) грыжах содержимое грыжевого мешка свободно перемещается в брюшную полость и обратно, что обычно связано с переменой положения больного из вертикального (стоя) в горизонтальное (л¸жа на спине) и наоборот.
Постепенно содержимое петель кишечника в грыжевом мешке застаивается, постоянное трение органов брюшной полости в грыжевом мешке и тканей, его окружаю-
6

1. Наружные грыжи брюшной стенки
щих, способствует появлению спаек между мешком и содержимым. Грыжа становится частично или полностью невправимой.
Осложнениями грыж могут быть ущемление, воспаление, а также повреждения и новообразования.
Клиническая классификация грыж: грыжа неполная – Hernia incompleta; грыжа начинающаяся – Hernia incipiens; грыжа канальная – Hernia canalis; грыжа полная – Hernia completa;
грыжа вправимая – Hernia reponibilis; грыжа невправимая – Hernia irreponibilis;
грыжа ущемл¸нная – Hernia incarcerata seu acereta; воспаление грыжи – Inflamatio herniae.
Клиника. Характерным признаком грыжи живота является наличие выпячивания в области брюшной стенки. Кроме этого, может быть ещ¸ много субъективных признаков (жалоб). Больные отмечают неприятные или болезненные ощущения как в области выпя- чивания, так и в области живота без ч¸ткой локализации. Может быть иррадиация болей в поясничную область, мошонку. Характерны диспепсические расстройства: тошнота, отрыжка, запоры, урчание в животе, вздутие его, дизурические расстройства в виде учащенного или редкого мочеиспускания. Степень выраженности этих признаков зависит от стадии формирования грыжи.
В начальный период выпячивание может появиться только при натуживании или в вертикальном положении. В этот период болезненные, неприятные ощущения выражены в большей степени. При больших грыжах болей может не быть, а превалируют диспепсические расстройства, местный дискомфорт из-за наличия выпячивания, иногда изменения в области кожи: наличие опрелости, мацерации. Снижается трудоспособность, так как любое напряжение живота способствует увеличению размеров грыжи и появлению болей.
Реже при наличии грыжи живота нет вышеуказанных жалоб, грыжа выявляется случайно при врачебном осмотре.
Обнаружение выпячивания брюшной стенки в области грыжевых ворот считается характерным объективным признаком наружной грыжи живота. Размеры ее могут варьировать от едва определяемых до огромных. При начинающихся грыжах выпячивание появляется лишь при натуживании, кашле или в вертикальном положении больного. Если выпячивание исчезает в горизонтальном положении, то грыжа считается вправимой. Невправимая грыжа не исчезает в положении л¸жа, а также при осторожной попытке ручного вправления, что указывает на наличие спаечного процесса между содержимым и грыжевым мешком.
Размеры, форма грыж могут быть разными: чаще округлая, иногда продолговатая. Грыжевыевыпячиванияимеютразнуюконсистенциювзависимостиотгрыжевогосодер-
жимого: при наличии сальника – мягкую, петель кишечника – мягкоили тугоэластическую.
7

Клиническая хирургия
Диагностируются наружные грыжи живота на основании жалоб больного, анамнеза (длительность заболевания, характер труда, болезни, сопровождающиеся повышением внутрибрюшного давления или слабостью тканей брюшной стенки, функция кишечника и мочевого пузыря, применяемые методы лечения и т.д.), а также объективного обследования больного. Последнее должно быть полным, по всем органам и системам, а не только направленным на выявление наружных грыж живота. Это позволяет определить показания и противопоказания к оперативному лечению и провести соответствующую коррекцию нарушенных функций в предоперационном периоде.
Для определения грыжи проводят осмотр, пальпацию, перкуссию и аускультацию. Больной находится в горизонтальном и вертикальном положениях, его просят покашлять, натужиться, что позволяет определить появление выпячивания при начинающихся или грыжах небольшого размера, увеличение размеров видимого выпячивания. Обращают внимание на состояние кожи.
Значима пальпация. Е¸ проводят не только в области видимой грыжи, но и определяют состояние других «слабых мест» брюшной стенки. Пальпацией грыжевого выпячивания определяют размеры, консистенцию, наличие или отсутствие болезненности, урчание (петли кишечника), вправимость, а также размеры и форму грыжевых ворот, состояние прилежащих к ним тканей.
Важно определение симптома «кашлевого толчка». При наличии сообщения грыжевого мешка с брюшной полостью, что наблюдается как при вправимых, так и невправимых грыжах, этот симптом всегда положителен, при ущемл¸нных грыжах – отрицателен.
Перкуссией грыжевого выпячивания уточняется характер содержимого: при наличии петель кишечника – тимпанит, при наличии сальника – тупой звук. Определение шумов перистальтики аускультацией подтверждает наличие петель кишечника.
Для подтверждения диагноза наружной грыжи живота, как правило, достаточно определения вышеперечисленных симптомов. В трудных случаях, например при ожирении, для уточнения характера содержимого грыжи целесообразно провести и специальные методы исследования: УЗИ, цистографию, ирригографию и т.д.
Дифференциальный диагноз наружных грыж живота необходимо проводить иногда с доброкачественными опухолями передней брюшной стенки (подкожные или предбрюшинные липомы в области грыжевых ворот), а также подкожной эвентрацией. При эвентрации происходит выхождение под кожу внутренних органов брюшной полости через дефекты в брюшной стенке и париетальной брюшине после повреждений и оперативных вмешательств. При этом выпавшие органы не покрыты париетальной брюшиной, т.е. нет грыжевого мешка.
Чаще встречаются ущемление грыжи, затем воспаление, но возможно повреждение грыжи и новообразование.
К наиболее частым осложнениям относят ущемление грыжи (Hernia incarcerata), наблюдаемое у 8–20% больных с наружными грыжами живота (т.е. примерно 4–5% больных с острыми заболеваниями органов брюшной полости). По данным С.В. Гришакова (1998), ущемл¸нная грыжа живота занимает 3–4-е место в экстренной хирургии живота
8
1. Наружные грыжи брюшной стенки
после острого аппендицита, острого холецистита, острого панкреатита. Чаще ущемление встречается у лиц пожилого и старческого возраста.
Частота встречаемости ущемленных грыж распределяется так: паховые грыжи – 57,3%, бедренные – 31%, пупочные – 6%, грыжи белой линии – 3%, послеоперационные – 2,2%, лишь 0,3% составляют грыжи редких локализаций. В последнее десятилетие ХХ в. имеет место тенденция более частого ущемления послеоперационных и пупочных грыж.
Ущемление грыжи возникает при внезапном сдавлении грыжевого содержимого в области ворот, обычно после резкого повышения внутрибрюшного давления вследствие поднятия тяжести, кашля или чихания и т.д. Могут иметь значение и вздутие, повороты, перегибы в области кишки, являющейся содержимым грыжи.
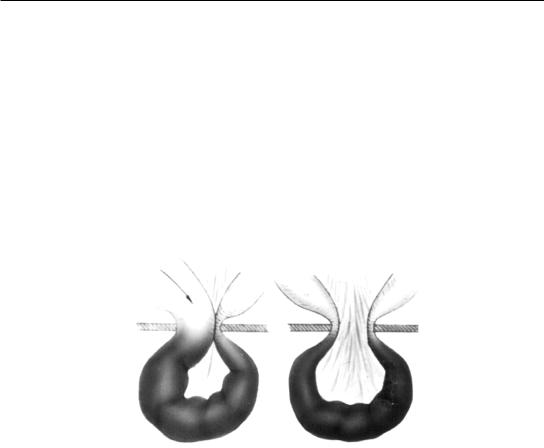
Различают эластическое и каловое ущемление (рис. 3).
Рис. 3. Эластичное и каловое ущемление
При эластическом ущемлении внутренние органы живота быстро проникают в грыжевой мешок через грыжевые ворота и сдавливаются в них. Это ущемление свойственно лицам молодого, трудоспособного возраста.
При каловом ущемлении переполняется кишечным содержимым приводящая кишка, а сдавливается отводящая петля. Чаще наблюдается у пожилых лиц, страдающих нарушением функции кишечника.
Иногда ущемление возникает не в области грыжевых ворот, а в самом грыжевом мешке при многокамерных грыжах, а также при наличии соединительно-тканных перетяжек в области грыжевого мешка.
Сдавление грыжевого содержимого сопровождается ишемическими расстройствами, т.е. нарушением кровообращения ущемленного органа. Степень выраженности ишемических расстройствзависитотстепенисдавления,строенияущемленногоорганаисроковущемления.При значительном, резком сдавлении нарушается артериальное кровообращение, некротизируется грыжевое содержимое. При меньшей степени сдавления, когда вначале страдает лишь венозный отток, развивается венозный стаз. Образуются кровоизлияния, гематомы. Затем начинает страдать и артериальный кровоток, что приводит к некрозу ущемленного органа.
9

Клиническая хирургия
Ущемляться может любой орган живота, но чаще всего петли тонкого кишечника, сальник, толстый кишечник, реже мочевой пузырь, придатки матки, червеобразный отросток, жировые подвески толстой кишки.
Ущемление дивертикула Меккеля при паховой грыже, описанное Литтре в 1700 г., носит название грыжи Литтре (0,5% всех ущемлений).
Наиболее частым является ущемление тонкой кишки с развитием острой странгуляционной кишечной непроходимости. При этом определяется странгуляционная борозда на петле ущемленной кишки в области ее сдавления. В ущемленной петле кишки расстройство микроциркуляции сопровождается отеком всех слоев стенки кишки и пропотеванием плазмы в ее просвет. Некробиотические изменения начинаются со слизистой оболочки, затем распространяются на подслизистый, мышечный и в последнюю очередь серозный слой.
При отеке ущемленной кишки в грыжевом мешке скапливается прозрачная жидкость («грыжевая вода»). С развитием некроза кишки «грыжевая вода» приобретает геморраги- ческий характер с инфицированием в результате проникновения микробов из просвета кишки, что при позднем обращении больных за врачебной помощью может привести к гнойному или гнойно-гнилостному воспалению с развитием флегмоны грыжевого мешка. «Грыжевая вода» становится мутной, с каловым запахом. В результате некроза ущемленной кишки
èдеструкции может наступить перфорация стенки кишки с развитием как «флегмоны грыжи», так и разлитого перитонита. Последний развивается в результате некротических изменений в приводящей петле кишки, находящейся в брюшной полости. Перерастяжение приводящей кишки кишечным содержимым вследствие механической кишечной непроходимости и странгуляции ущемленной кишки ведет к развитию некробиотических изменений в ее стенке с транссудацией жидкости в просвет кишки, а также проникновением микробов
èтоксинов в свободную брюшную полость.
Клиническими признаками ущемления грыжи являются: резкая боль, невправимость грыжи, напряжение и увеличение размеров грыжи, отрицательный симптом кашлевого толчка.
Боль острая, сильная, возникает внезапно и, как правило, связана с резким повышением внутрибрюшного давления после поднятия тяжести, кашля, натуживания и т.д. Локализуются боли в области выпячивания, ворот, но могут иметь и разнообразную иррадиацию. При ущемлении кишки с развитием клинической картины острой кишеч- ной непроходимости боли из постоянных в области ущемления становятся схваткообразными, распространяются по всему животу. При этом со временем частота и продолжительность схваток увеличиваются. Появляется рвота, не приносящая облегчения, вплоть до калового характера в запущенных случаях. Перестают отходить газы, отсутствует стул. При ущемлении мочевого пузыря появляются дизурические расстройства.
При вправимой грыже появляется ее невправимость. При невправимой грыже вышеописанный болевой симптом и признаки острой кишечной непроходимости указывают на ущемление. Грыжевое выпячивание увеличивается в объеме, становится напряженным, болезненным.
Всегда отрицателен симптом «кашлевого толчка».
10
