
Мерзликин Н.В. Клиническая хирургия
.pdf
1. Наружные грыжи брюшной стенки
Для калового ущемления характерны все признаки ущемления, но болевой синдром выражен не столь сильно, протекает более спокойно, некроз кишки развивается медленнее. Однако исход одинаков, поэтому применяется одинаковый подход в лече- нии и диагностике. Важно поставить правильный и своевременный диагноз ущемленной грыжи.
Диагностика ущемленной грыжи типичной локализации не представляет сложности. Наличие грыжи в анамнезе, появление сильных болей, невправимости, признаков острой кишечной непроходимости (при ущемлении кишки), отрицательный симптом кашлевого толчка подтверждают диагноз. При этом страдает общее состояние больного. Характерны бледность кожных покровов и слизистых оболочек, тахикардия, снижение артериального давления, обложенность языка, тошнота и т.д. Степень выраженности этих признаков, тяжесть состояния зависят как от ущемленного органа, так и от длительности ущемления, возраста больного. В пожилом возрасте ущемление может протекать несколько атипично, особенно при больших, невправимых грыжах, при наличии копростаза: не столь выражен болевой синдром, что ведет к попыткам самолече- ния. Потеря времени приводит к развитию перитонита, флегмоны грыжевого мешка, глубокой интоксикации при наличии нередко тяжелой сопутствующей сердечно-сосу- дистой или легочной патологии.
Осмотром и пальпацией живота (в положении лежа и стоя) выявляются асимметрия, наличие напряженного, болезненного, невправимого выпячивания с отрицательным симптомом «кашлевого толчка». При ущемлении тонкой кишки выявляются симптомы высокой кишечной непроходимости – умеренное вздутие, симптом Валя, при перкуссии грыжевого мешка – тимпанит, при ущемлении сальника, мочевого пузыря, а также при наличии «грыжевой воды» в мешке – тупость.
Ущемление толстой кишки характеризуется признаками низкой кишечной непроходимости: вздутие живота вплоть до асимметрии, симптом Обуховской больницы.
Кишечная непроходимость в начальном периоде сопровождается усилением шумов перистальтики, а позже, при перитоните, – отсутствием их, наличием свободной жидкости в брюшной полости, положительным симптомом Щеткина–Блюмберга.
Лабораторные анализы характеризуются лейкоцитозом со сдвигом влево, ускорением СОЭ. В моче могут быть белок, выщелоченные эритроциты, гиалиновые или зернистые цилиндры (токсический нефрит).
Целесообразно проведение УЗИ брюшной полости и грыжи, при этом определяются наличие расширенных петель со скоплением жидкости как в мешке, так и в вышерасположенных петлях, свободной жидкости в животе.
Обзорной рентгеноскопией (-графией) брюшной полости подтверждаются признаки кишечной непроходимости: «чаши Клойбера», Керкринговы складки, замедление пассажа сульфата бария.
Трудна диагностика грыж нетипичной (редкой) локализации, особенно небольших начинающихся. При этом боли выражены в зоне ущемления. Тщательная пальпация «слабых мест» брюшной стенки помогает найти это грыжевое выпячивание, невправимое, с отрицательным симптомом кашлевого толчка.
11

Клиническая хирургия
Трудно для диагностики и рихтеровское ущемление – это пристеночное ущемление кишки, как правило, при небольших, начинающихся грыжах, когда при осмотре не видно грыжевого выпячивания, особенно у тучных больных (рис. 4). Кишечная непроходимость может иметь частичный характер, что также затрудняет диагностику. Локальный некроз кишки приводит к развитию флегмоны грыжевого мешка и разлитого перитонита. Однако локальный характер боли, знание о возможности такого ущемления, пальпация слабых мест брюшной стенки во всех случаях позволяют поставить правильный диагноз примерно у 50% больных до операции. Применение УЗИ и рентгеноскопии (латеропозиция) определяет место фиксации кишки в брюшной стенке, помогает установлению диагноза.
Еще одна форма ущемления, которая нередко сопровождается не только диагностическими, но и тактическими ошибками, – это ретроградное или W-образное ущемление (Hernia Madle) (рис. 5). В грыжевом мешке ущемляется парное количество петель кишечника с брыжейкой кишки, находящейся в брюшной полости. Именно в этой петле кишки в большей степени выражены некробиотические изменения, а петли кишки, находящиеся в грыжевом мешке, могут быть жизнеспособными. При операции хирург должен обязательно осмотреть все петли кишечника.
Воспаление грыжи (Inflamatiо herniaе) – флегмона грыжи. Мы уже отмечали выше, что при ущемленных грыжах в запущенных случаях, а также при остром аппендиците в случае расположения червеобразного отростка в грыжевом мешке, дивертикулите при грыже Литтре возможно развитие гнойного воспаления грыжевого мешка и грыжевых оболо- чек. Но это осложнение грыжи может возникнуть и при проникновении инфекции в грыжевой мешок с кожных покровов при мацерации, наличии ссадин, потертостей, опрелости, что имеет место при больших невправимых грыжах. Воспаление грыжи характеризуется как общими, так и местными признаками гнойного воспалительного процесса. Появляются боли в области выпячивания, повышается температура, развиваются недомогание, слабость, жажда, тошнота, рвота, вздутие живота, задержка стула и газов. Пульс учащен, язык сухой, обложен белым налетом. В области грыжевого выпячивания появляются гиперемия и отек, распространяющиеся по брюшной стенке вокруг, болезненная инфильтрация, местное повышение температуры. В общем анализе крови определяются лейкоцитоз, ускорение СОЭ, в тяжелых случаях в моче появляются белок, выщелоченные эритроциты, цилиндры. Описаны отдельные наблюдения хронического специфического воспаления грыжи – туберкулезного.
Повреждения грыжи могут быть при ушибах, падениях, ранениях, в том числе и огнестрельных, а также при вправлении ущемленной грыжи. Нужно помнить, что руч- ное вправление невправимой или ущемленной грыжи недопустимо. Это, как правило, сопровождается мнимым или ложным вправлением грыжи. Оно происходит: при вправлении грыжи вместе с ущемляющим кольцом в предбрюшинную клетчатку (рис. 6); при вправлении внутренностей вместе со сдавливающим их ущемляющим кольцом в брюшную полость (рис. 7); путем кругового разрыва грыжевого мешка вблизи шейки с погружением в брюшную полость грыжевого мешка с содержимым и ущемляющим кольцом (рис. 8) и т.д.
Больные с повреждением грыжи нуждаются в экстренном оперативном лечении.
12

1. Наружные грыжи брюшной стенки
Рис. 4. Схема рихтеровского ущемления |
Рис. 5. Ретроградное ущемление |
Рис. 6. Вправление ущемленной грыжи в предбрюшинную клетчатку
Рис. 7. Вправление ущемленной грыжи |
|
вместе с ущемляющим кольцом |
Рис. 8. Разрыв грыжевого мешка |
в брюшную полость |
вблизи шейки |
13

Клиническая хирургия
К редким осложнениям грыж относят новообразования. Опухоли могут развиваться из грыжевых оболочек, грыжевого мешка или органов, являющихся грыжевым содержимым. Преимущественно это доброкачественные опухоли, например липомы, но не исклю- чено развитие рака толстого кишечника или мочевого пузыря, матки или ее придатков, являющихся содержимым грыжевого мешка.
Такие больные нуждаются не только в операции по поводу грыжи, но и в ле- чении рака.
Лечение больного возможно лишь с помощью операции. Операция в плановом порядке противопоказана больным старческого возраста при наличии тяжелой сопутствующей патологии, когда риск операции превышает опасность развития осложнений грыж, при наличии онкологических заболеваний, при беременности. Больным рекомендуется ношение бандажа, что позволяет облегчить состояние, предотвращает выхождение органов через грыжевые ворота, повышает трудоспособность. Применение бандажа допустимо при вправимой грыже. Фиксируется бандаж в положении лежа. Длительное использование бандажа может способствовать появлению потертостей, мацерации кожи. Постоянное давление в области грыжевых ворот ухудшает микроциркуляцию, что вызывает атрофию мышц живота, а также образование спаечного процесса между грыжевым мешком и содержимым, т.е. невправимость грыж.
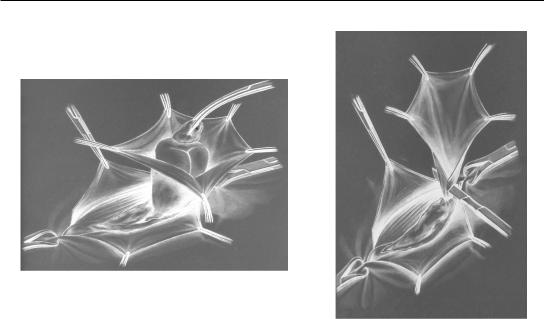
Существует более ста способов грыжесечения. Термин «Нerniotomia» – дословно «рассечение грыжи», не соответствует сути операции. При грыжесечении выполняются иссечение грыжевого мешка (первый этап) и пластика грыжевых ворот (второй этап). Операция должна быть простой, минимально травматичной. Лишь технически безукоризненное оперирование дает хорошие результаты. Это возможно при знании топографической анатомии и оперативной хирургии. В случае неосложненных грыж первым этапом является рассечение грыжевых оболочек с выделением от них грыжевого мешка, вскрытие последнего с вправлением в брюшную полость грыжевого содержимого (рис. 9). При невправимых грыжах предварительно нужно рассечь спайки между грыжевым мешком и грыжевым содержимым. Затем в области шейки мешок прошивается, перевязывается, отсекается и удаляется (рис. 10).
Вторым этапомявляется пластика грыжевых ворот. Все методы герниопластики можно разделить на несколько групп в зависимости от используемых тканей брюшной стенки:
1)аутопластика (фасциально-апоневротическая, мышечно-апоневротическая, мышечная);
2)аллопластика; 3) комбинированные способы. Аутопластические операции дают лучшие результаты. При гигантских или часто рецидивирующих послеоперационных грыжах используются дополнительные биологические или (чаще) синтетические материалы – аллопластика. Преимущественно эти операции комбинируются: аутопластика дополняется синтетическим материалом (капрон, лавсан, полипропилен и т.п.). Сетчатая структура трансплантата способствует прорастанию последнего соединительной тканью, что приводит к образованию прочной фиброзной ткани. Синтетические материалы легко стерилизуются, биологически инертны. В СибГМУ М.С. Дерюгиной защищена докторская диссертация по аллопластике больших вентральных грыж с блестящими непосредственными и отдаленными результатами.
14
1. Наружные грыжи брюшной стенки
Рис. 9. Вскрытие грыжевого мешка |
Рис. 10. Иссечение грыжевого мешка |
с погружением содержимого в брюшную полость |
|
Применение для аутопластики кожи, широкой фасции бедра не нашло широкого применения в клинике.
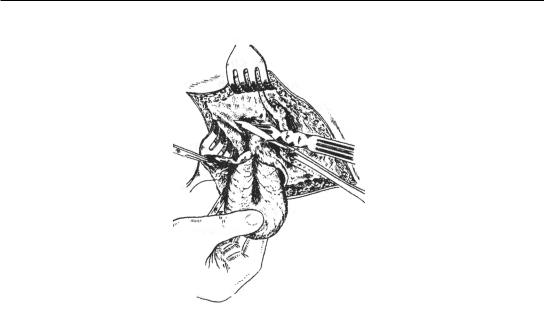
При осложненных грыжах операция грыжесечения принципиально отличается от вышеописанной по поводу неосложненных грыж. После рассечения грыжевых оболочек над грыжевым мешком производят вскрытие его без рассечения ущемляющего кольца для предупреждения вправления омертвевшего грыжевого содержимого в брюшную полость. Перед вскрытием грыжевого мешка операционная рана изолируется марлевыми салфетками, поскольку в мешке всегда есть «грыжевая вода», которая может быть прозрачной, стерильной или геморрагической, мутной, инфицированной. Ущемленный орган ассистент удерживает влажными салфетками. Если ущемленные органы после рассечения ущемляющего кольца жизнеспособны, то они погружаются в брюшную полость, если они некротизированы, то производится их резекция в пределах жизнеспособных участков (рис. 11). Затем грыжевой мешок иссекается после прошивания и перевязывания в области шейки и выполняется второй этап операции – пластика грыжевых ворот.
Жизнеспособность кишечника оценивается после рассечения ущемляющего кольца и выполнения новокаиновой блокады корня брыжейки 0,5%-ным раствором новокаина по трем основным признакам: по цвету, наличию перистальтики и пульсации брыжеечных сосудов. Если цвет розовый, видны перистальтика и пульсация сосудов, то кишка – жизнеспособна. Если же кишка багрового, темно-вишневого цвета, нет перистальтики и пульсации сосудов, то она некротизирована. Необходима резекция кишки в пределах не только видимого некроза, но также 30–40 см приводящей и 15–20 см отводящей петель. В приводящей петле из-за перерастяжения просвета кишечным содержимым вследствие кишечной непроходимости в большей степени нарушена микроциркуляция, что сопровождается не-
15
Клиническая хирургия
Рис. 11. Рассечение ущемляющего кольца
кробиотическими изменениями в большей степени со стороны слизистой оболочки. Межкишечный анастомоз накладывают конец в конец (более физиологичный), но если просветы приводящего и отводящего отделов кишки резко отличаются по диаметру, то можно бок в бок или конец в бок.
Нужно всегда помнить о возможности ретроградного ущемления при наличии в грыжевом мешке парного количества петель. Для этого необходимо извлечь петли кишки из брюшной полости для оценки их жизнеспособности.
При ущемлении и некрозе слепой кишки выполняется правосторонняя гемиколонэктомия, сигмовидной кишки – ее резекция, мочевого пузыря – резекция последнего с эпицистостомией и дренированием околопузырной клетчатки.
В случае пристеночного некроза вследствие рихтеровского ущемления выполняется резекция кишки по Мельникову (3/4 от окружности), поскольку брыжеечное кровообращение сохраняется.
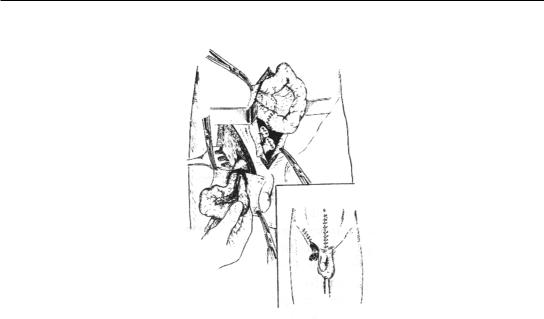
Операция по поводу флегмоны ущемленной грыжи начинается со срединной лапаротомии с резекцией петель кишки по вышеописанным принципам: 30–40 см приводящего и 15–20 см отводящего отделов с наложением межкишечного анастомоза. Концы резецированной кишки ушивают наглухо (рис. 12). Лапаротомная рана ушивается при отсутствии перитонита наглухо, при наличии последнего санируется и дренируется. Затем рассекают грыжевые оболочки, вскрывают мешок с аспирацией инфицированной «грыжевой воды», фиксацией некротизированной кишки, после чего рассекают ущемляющее кольцо и удаляют резецированную кишку. Грыжевой мешок иссекается после прошивания в области шейки, а рана дренируется, как при лечении флегмон других локализаций. Пластика грыжевых ворот не проводится. Заживление идет вторич- ным натяжением. Рецидив грыжи будет у всех больных, но задача хирурга в этой ситу-
16
Клиническая хирургия
Рис. 12. Операция при флегмоне грыжи
ации – спасти жизнь больного. Герниопластика выполняется вторым этапом через 3– 4 месяца после выздоровления больного.
Успех любой операции зависит от качества предоперационной подготовки, выбора способа операции и обезболивания.
В молодом возрасте при небольших грыжах и отсутствии тяжелой сопутствующей патологии специальной подготовки не требуется. Вечером накануне операции – очистительная клизма, гигиеническая ванна, утром – бритье операционного поля, премедикация за 30–40 мин до операции. В качестве препаратов, используемых с целью премедикации, применяют наркотические анальгетики (промедол, омнопон), десенсибилизирующие (димедрол, супрастин, кларитин), антибактериальные препараты в профилактической дозе.
При больших грыжах требуется длительная подготовка к операции: от 2–3 недель до 2–3 месяцев. Это время необходимо для адаптации больного к предстоящему перемещению внутренних органов в брюшную полость из грыжевого мешка, что сопровождается повышением внутрибрюшного давления с высоким стоянием купола диафрагмы и может привести к развитию дыхательной и сердечно-сосудистой недостаточности.
Рекомендуются бандаж, дыхательная гимнастика, тучным больным похудание. Важна диета: бесшлаковая с исключением хлеба, мяса, жира, картофеля и т.д.; за 3– 5 дней до операции ежедневно назначаются очистительные клизмы.
При осложнениях грыж – ущемлении, флегмоне грыжевого мешка – показана экстренная операция; предоперационная подготовка должна быть быстрой, активной, не более 1 ч. Введение наркотических и спазмолитических препаратов абсолютно противопоказано, так как они могут способствовать самопроизвольному вправлению содержимого грыжи, что потребует выполнения лапаротомии (лапароскопии) для оценки
17

Клиническая хирургия
жизнеспособности вправившихся органов. Целесообразны катетеризация мочевого пузыря, опорожнение желудка с помощью зонда. Детоксикационную инфузионную терапию проводят на операционном столе во время оперативного вмешательства.
При операциях по поводу грыж показано применение местной инфильтрационной анестезии по А.В. Вишневскому 0,5%-ным раствором новокаина, за исключением детей и при наличии больших вентральных грыж. При ущемленных грыжах также можно использовать местную инфильтрационную анестезию при отсутствии флегмоны грыжевого мешка и перитонита. Но в этих случаях премедикацию выполняют не перед операцией, а в момент операции после вскрытия грыжевого мешка и фиксации ущемленного органа.
У детей, а также при наличии больших, иногда рецидивных грыж, при грыжах, осложненных перитонитом или флегмоной грыжевого мешка, применяют общее обезболивание в виде эндотрахеального интубационного наркоза после опорожнения желудка во избежание регургитации и асфиксии.
Послеоперационный период, как и выбор операции, обезболивания должен быть строго индивидуальным, что обусловлено характером грыжи, возрастом больного, отсутствием или наличием сопутствующей патологии.
После операции допустимо раннее вставание (через 1 сутки) или позднее (через 1–2 недели). Чем старше возраст больных, тем более активным должен быть послеоперационный период для предупреждения легочных (госпитальная пневмония) и сосудистых (тромбоэмболия легочной артерии) осложнений.
При осложненных грыжах после операции проводятся антибактериальная, детоксикационная терапия, восстановление функции желудочно-кишечного тракта, профилактика и лечение дыхательной и сердечно-сосудистой недостаточности.
При плановых грыжесечениях больные поправляются. При осложненных грыжах летальность составляет от 1 до 10%, в среднем около 4,9%. Лучшие результаты отмечаются у лиц до 60 лет, а также при операции в первые 6 ч с момента ущемления.
1.2. Частная герниология
Рассмотрим хирургическую анатомию, клинику, диагностику и оперативное ле- чение наружных грыж живота – паховых, бедренных, пупочных, белой линии живота, послеоперационных.
Паховые грыжи (Hernia inguinalis) составляют 75–80% от всех локализаций наружных грыж живота. В детском возрасте частота паховых грыж достигает 92–95%. В США по поводу паховых грыж ежегодно оперируется до 500000 больных. Преимущественно (90–95%) страдают мужчины вследствие анатомических особенностей пахового треугольника и пахового канала.
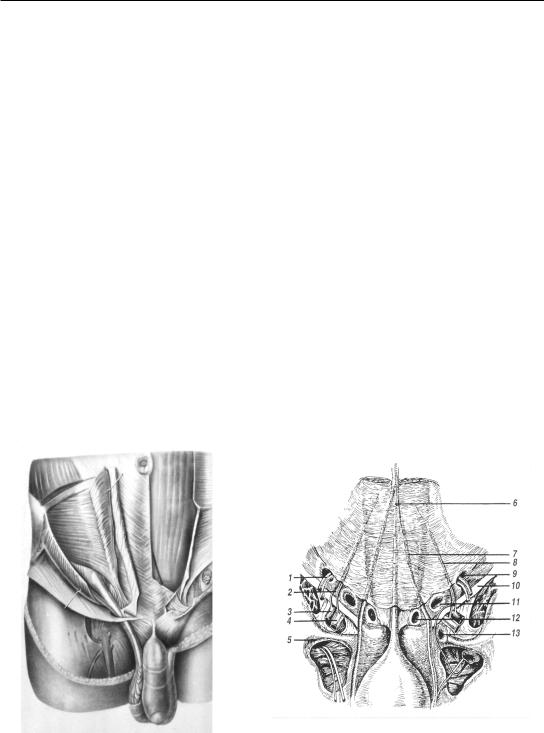
Границами пахового треугольника являются: снизу – паховая связка, вверху – горизонтальная линия от соединения наружной и средней трети последней до наружного края прямой мышцы живота, медиально-наружный край прямой мышцы живота (рис. 13).
18
1.Наружные грыжи брюшной стенки
Âэтом паховом треугольнике находится паховый канал длиной 4–5 см. Он имеет четыре стенки:
– передняя образована апоневрозом наружной косой мышцы живота;
– задняя – поперечной фасцией;
– верхняя – нижними краями внутренней косой и поперечной мышцами;
– нижняя – паховой (пупартовой) связкой.
Паховый канал содержит внутреннее (глубокое) и наружное кольцо (отверстие). Внутреннее кольцо находится в поперечной фасции и образовано е¸ уплотн¸нными волокнами, а наружное сформировано расщепл¸нными волокнами (ножками) апоневроза наружной косой мышцы живота. Внутренняя ножка прикрепляется к симфизу, а наружная – к лонному бугорку. Через внутреннее кольцо из забрюшинного пространства в паховый канал у мужчин входит семенной канатик, у женщин – круглая связка матки. Выходят же они через наружное кольцо пахового канала. Направление пахового канала сзади напер¸д, сверху вниз и снаружи внутрь. Внутреннее паховое кольцо проецируется на середину паховой связки, а наружное определяется кнаружи от лонного бугорка.
На задней поверхности брюшной стенки под брюшиной над поперечной фасцией проходят пять пупочных складок (plica umbilicalis) (рис. 14). Средняя (plica umbilicalis mediana – 6) образована облитерированным мочевым протоком, расположена от верхушки мочевого пузыря к пупку. От боковых поверхностей мочевого пузыря идут две медиальные складки (plica umbilicalis medialis – 7) с облитерированными пупочными артериями и две латеральные складки (рlica umbilicalis lateralis – 8), в которых проходят нижние эпигастральные артерии и вены (a. et v. epigastrica inferior – 2). Выше пупартовой связки между средней и латеральными складками имеется медиальная паховая ямка
Рис. 13. Паховый треугольник |
Рис. 14. Задняя поверхность |
|
брюшной стенки |
19

Клиническая хирургия
(fossa inguinalis medialis – 11), а кнаружи от латеральной складки – латеральная паховая ямка (fossa inguinalis lateralis – 9). Семенной канатик и круглая связка матки проникают в паховый канал через латеральную ямку. При развитии паховых грыж, когда грыжевое выпячивание появляется в области латеральной паховой ямки и проходит через внутреннее паховое кольцо рядом с семенным канатиком у мужчин или круглой связкой матки у женщин, образуется косая паховая грыжа (Hernia ingunalis obliqua).
При прохождении грыжи через медиальную паховую ямку образуется прямая паховая грыжа (Hernia inguinalis directa), она не спускается в мошонку.
Косые паховые грыжи могут быть врожд¸нными (15%) и приобрет¸нными (85%). Анатомической предпосылкой образования врожд¸нной косой паховой грыжи
(Hernia inguinalis obliqua congenita) является отсутствие облитерации влагалищного листка брюшины при опускании яичка в мошонку. По мнению многих авторов, лишь у 20–25% новорожденных мальчиков отмечается полное заращение влагалищного листка брюшины.
Если полностью отсутствует облитерация, развивается полная косая паховая грыжа (яичковая). Чаще имеет место частичная облитерация влагалищного листа брюшины в дистальной части с развитием канатиковой (фуникулярной) грыжи.
Врожд¸нные грыжи в 30–35% случаев сопровождаются неопущением яичка в мошонку – крипторхизмом. Частичная облитерация влагалищного листка брюшины может сопровождаться также развитием водянки яичка или семенного канатика.
В случае приобрет¸нной косой паховой грыжи яичко расположено рядом с грыжевым мешком, но не в н¸м. Это основной объективный критерий, отличающий косую врожд¸нную паховую грыжу от приобрет¸нной (рис. 15).
Приобрет¸нная косая паховая грыжа (Hernia inguinalis obliqua acquisita) возникает, как правило, вследствие недостаточности задней стенки пахового канала: при расширении глубокого пахового кольца, увеличении размеров пахового промежутка.
Паховый промежуток образован снизу пупартовой связкой, сверху – нижним краем внутренней косой и поперечной мышцей и изнутри – наружным краем влагалища прямой мышцы живота.
Рис. 15. Врожденная и приобретенная паховая грыжи
20
