
Propedevtika_vnutrishnikh_khvorob
.pdfчуливості шкіри гірчичник прикладають через марлю).
5.Ділянку постановки гірчичників укрити рушником, потім ковдрою.
6.Через 5-10 хв з моменту появи відчуття паління зняти гірчичники вологою серветкою зі шкіри.
7.Видалити залишки гірчичного порошку ― обережно протерти шкіру серветкою,
змоченою в теплій воді.
8.Досуха витерти шкіру, укрити хворого ковдрою.
Гірчичні ванни
Можливе застосування гірчичних ванн із використанням гірчичного порошку (з
розрахунку 50 г на 10 л води). Вони можуть бути загальними (при простудних захворюваннях) і місцевими ― ножними (при лікуванні гіпертонічної хвороби).
Тривалість ванни складає 20-30 хв. Після ванни хворих обмивають чистою теплою водою, витирають, а потім укутують простирадлом або ковдрою.
Протипоказання до використання гірчичних ванн: висока гарячка, підвищена чутливість шкіри до гірчиці, захворювання шкіри, легенева кровотеча, злоякісні новооутворення, активна форма туберкульозу, несвідомий стан хворого.
Водолікувальні процедури (бальнеотерапія)
До водолікувальних процедур (бальнеотерапія; лат. balneum ― ванна, купання)
відносять душ, ванни, обливання, обтирання, вологі обгортання.
Холодна (до 20 0С) і прохолодна (20-30 0С) вода викликає спазм судин шкіри,
уповільнення ЧСС, підвищення АТ, підвищення тонусу скелетних м'язів, гладкої мускулатури внутрішніх органів. Водолікування з такою температурою води застосовують із загальнозміцнювальною і гартувальною метою, для стимуляції функції ЦНС, підвищення обміну речовин.
Індиферентна (34-36 0С) вода надає помітний седативний, розслаблювальний ефект.
Тепла (37-39 0С) і гаряча (понад 40 0С) вода забезпечує виражену збудливу дію,
розширення судин шкіри, прискорення ЧСС, зниження АТ, зниження м'язового
161
тонусу, розслаблення гладкої мускулатури внутрішніх органів, посилення
потовиділення.
Ванни розрізняють за:
призначенням (гігієнічні та лікувальні),
ділянками застосування (загальні й місцеві),
складом – «перлові» (бульбашки повітря під тиском), піняві (піноутворювальні речовини), вібраційні й вихрові (посилення механічної дії води), ароматичні
(хвойні, шавлієві і т.д.), мінеральні (сірководневі) та ін.
тривалістю ванні процедури можуть бути короткочасними (до 5 хв), середньої тривалості (10-20 хв) і тривалими (до декількох годин).
Протипоказання: важкий перебіг атеросклерозу, серцева недостатність,
гіпертонічний криз, порушення мозкового й коронарного кровообігу, активний туберкульоз.
При проведенні лікувальних ванн та інших водних процедур необхідно ретельно стежити за станом хворих, що у зв’язку з підвищення АТ, збільшенням частоти серцевих скорочень (ЧСС) і дихання іноді може раптово погіршитися.
162
РОЗДІЛ 11.
ЛІКУВАЛЬНО-ДІАГНОСТИЧНІ ПРОЦЕДУРИ
Зондування
Зондування (франц. sender ― зондувати, досліджувати) ― інструментальне дослідження порожнистих і трубчастих органів, каналів, свищуватих ходів і ран за допомогою зондів. Зонд ― інструмент у вигляді еластичної трубки або комбінації трубок, призначений для витягання вмісту органів ШКТ і/або для введення в них рідин.
Зондування шлунку
Зондування шлунку застосовують при таких лікувально-діагностичних процедурах:
промивання шлунку;
дослідження шлункового соку;
штучне годування.
Залежно від мети процедури при зондуванні шлунку застосовують товстий або тонкий зонди, причому тонкий зонд можна вводити через ніс ― у цьому випадку внаслідок меншого роздратування м'якого піднебіння відбувається менша стимуляція блювотного рефлексу.
Необхідне обладнання:
зонд (вид зонда залежить від мети процедури) і гумова трубка для подовження зонда;
рідка вазелінова олія;
роторозширювач, язикотримач, металевий напалечник;
163
гумові рукавички, клейонкові фартухи;
відро з чистою водою кімнатної температури, літрова кружка, лійка ємністю 1
л, тазик для промивних вод (для процедури промивання шлунку);
подразники ентеральні або парентеральні, штатив із пробірками для порцій шлункового соку, шприци, спирт, ватяні кульки, годинник-таймер (для дослідження секреторної функції шлунку).
Порядок виконання процедури:
1. Усадити хворого на стілець так, щоб спина щільно прилягала до спинки стільця,
голову пацієнта злегка нахилити вперед. Якщо у хворого є зубні протези, перед проведенням процедури їх потрібно обов'язково зняти.
2.Визначити відстань l, на яку пацієнт повинен проковтнути зонд (або медсестра повинна просунути зонд) за формулою:
l = L -100 (см), де L ― зріст пацієнта, см.
3.Надіти рукавички і клейонковий фартух; шию і груди пацієнта укрити пелюшкою або надіти на нього клейонковий фартух.
4.Дістати з пакета стерильний зонд.
5.Змочити сліпий кінець зонда водою або змастити вазеліном.
6.Стати ззаду або збоку від хворого, запропонувати відкрити йому рот (за необхідності ― ввести роторозширювач або вказівний палець лівої руки в напалечник між корінними зубами).
7.Обережно помістити сліпий кінець зонда на корінь язика хворого, попросити пацієнта робити ковтальні рухи і глибоко дихати через ніс.
8.У міру ковтальних рухів поволі просувати зонд до потрібної відмітки.
Промивання шлунку
Мета: діагностична, лікувальна, профілактична.
Показання: гострі харчові (недоброякісна їжа, гриби, алкоголь) і лікарські
(суїцид, випадковий прийом) отруєння. Суїцид (лат. sui ― себе, caedo ― вбиваю) ―
164
самогубство, умисне позбавлення себе життя.
Протипоказання: ШКТ кровотеча, опіки стравоходу й шлунку, бронхіальна астма, інфаркт міокарда, порушення мозкового кровообігу.
Необхідне обладнання:
товстий шлунковий зонд;
рідка вазелінова олія;
роторозширювач, язикотримач, металевий напалечник;
гумові рукавички, клейонкові фартухи;
відро з чистою водою кімнатної температури, літрова кружка, лійка єсністю 1л,
тазик для промивних вод.
Порядок виконання процедури (мал. 11.1):
1.Увести товстий шлунковий зонд до певної мітки (див. зондування шлунку).
2.Під'єднати лійкау до зонда і опустити її, злегка нахиливши, до рівня колін хворого, щоб вилився вміст шлунку.
3.Налити у лійкау 1 л води, потім повільно піднімати її, поки рівень води у лійці не досягне її гирла (але не більше!).
4.Опустити лійку нижче за рівень колін пацієнта, зливаючи вміст шлунка, в
таз (мал. 11.2.; промивні води поступають у таз за законом сполучених судин).
5.Повторити процедуру промивання шлунку кілька разів, до чистих промивних вод.
6.Від'єднати лійку від зонда, обережно витягнути зонд зі шлунка пацієнта.
7.Дати пацієнту прополоскати ротову порожнину водою, забезпечити йому спокій.
165
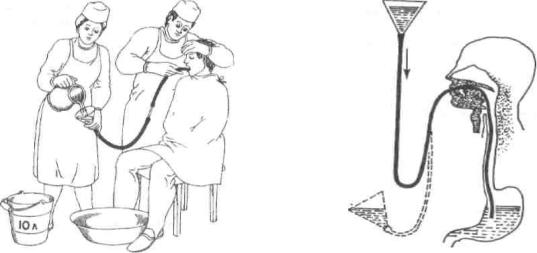
Мал.11.1. Помивання шлунка |
Мал.11.2. Послідовність розташування |
|
|
|
лійки при пормиванні шлунка |
8. |
Помістити зонд із лійкою на 1 год. у ємність із дезінфікуючим розчином (3% |
|
|
разчин хлораміну Б). |
|
9. |
За необхідності відправити першу порцію промивних вод до лабораторії |
|
|
(бактеріологчну, токсикологічну та ін.). |
|
|
Методика фракційного дослідження шлункового вмісту |
|
Мета: дослідження секреторної та рухової функцій шлунку.
Протипоказання: гіпертонічна хвороба, хронічна серцева недостатність у стадії декомпенсації, аневризма аорти, гостре отруєння, опік слизової оболонки стравоходу і шлунка.
При фракційному дослідженні шлункового вмісту застосовують два типи подразників.
Ентеральні: 300 мл капустяного відвару, 300 мл м'ясного бульйону, хлібний сніданок ― 50 г білих сухарів із двома склянками води, 300 мл 5% розчину алкоголю, розчин кофеїну ― 0,2 г на 300 мл води.
Парентеральні: 0,025% розчин пентагастрину з розрахунку 0,6 мл розчину на 10
кг маси тіла хворого, 0,1% розчин гістаміну з розрахунку 0,01 мл розчину на 1 кг маси тіла хворого.
166
При проведенні процедури слід обов'язково мати під рукою антигістамінний препарат і ліки для надання допомоги при анафілактичному шоці. При появі алергічної реакції на подразник ― утруднене дихання, відчуття жару, нудоти, запаморочення, пониження АТ,
серцебиття ― необхідно терміново викликати лікаря.
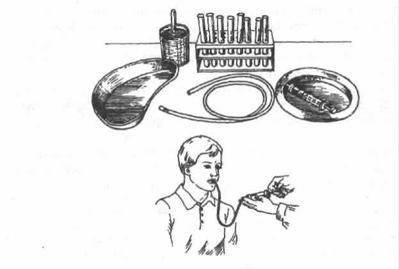
Порядок виконання процедури (мал.11.3):
1.Увести тонкий шлунковий зонд (див. зондування шлунку).
2.При застосуванні ентерального подразника:
-протягом 5 хв витягнути шприцом вміст шлунку (порція 1) і помістити цю порцію в підготовлену пронумеровану ємність;
Мал.11.3. Фракційне дослідження шлункового вмісту
-увести через зонд 300 мл підігрітого ентерального подразника;
-через 10 хв витягнути 10 мл шлункового вмісту (порція 2) і помістити в підготовлену ємність;
-через 15 хв витягнути залишок пробного сніданку (порція 3) і помістити в підготовлену ємність;
-протягом подальшої години витягнути шлунковий вміст, міняючи підготовлені пронумеровані місткості кожні 15 хв (порції 4, 5, 6, 7).
3.При застосуванні парентерального подразника:
167
-протягом 5 хв витягнути шприцом вміст шлунку натщесерце (порція 1) у
підготовлену пронумеровану ємність;
-упродовж 1 год. кожні 15 хв витягувати шлунковий вміст (порції 2, 3, 4, 5) у
підготовлені пронумеровані ємності;
-увести підшкірно парентеральний подразник (гістамін) і протягом наступної години кожні 15 хв витягувати шлунковий вміст (порції 6, 7, 8, 9) у
підготовлені пронумеровані ємності.
При виявленні в шлунковому вмісті домішки крові потрібно негайно зупинити
проведення зондування!
4.Обережно витягнути зонд зі шлунка, дати хворому прополоскати ротову порожнину.
5.Відправити пробірки з одержаним шлунковим вмістом у лабораторію (слід обов'язково вказати застосований стимулятор).
Зондування дванадцятипалої кишки
Мета: лікувальна (стимуляція відтоку жовчі, введення лікарських препаратів),
діагностична (захворювання жовчного міхура і жовчовивідних шляхів).
Протипоказання: гострий холецистит, загострення хронічного холециститу і жовчно-кам'яної хвороби, пухлина ШКТ, шлунково-кишкова кровотеча.
Для стимуляції скорочення жовчного міхура застосовують одну з таких речовин-стимуляторів:
сульфат магнію (25% розчин ― 40-50 мл, 33% розчин ― 25-40 мл);
глюкоза (40% розчин ― 30-40 мл);
рослинна олія (40 мл).
За 3 дні до проведення процедури слід почати підготовку пацієнта до дуоденального зондування: на ніч давати хворому склянку теплого солодкого чаю і ставити грілку на ділянку правого підребер'я.
При підготовці до дослідження необхідно враховувати супутню патологію:
солодкий чай не можна давати при цукровому діабеті, грілка не показана при
168
діагностичному зондуванні при підозрі на лямбліоз.
Необхідне обладнання:
дуоденальний зонд;
речовина-стимулятор;
штатив із пронумерованими пробірками, шприц Жане, затискувач;
м'який вал або подушка, рушник, серветка;
гумові рукавички.
Порядок виконання процедури (мал. 11.4):
1.Усадити хворого на стілець так, щоб спина хворого щільно прилягала до спинки стільця, голову пацієнта злегка нахилити вперед.
2.Обережно помістити сліпий кінець зонда на корінь язика хворого і попросити його робити ковтальні рухи.
3.При досягненні зондом шлунка на його вільний кінець накласти затискувач.
4.Укласти хворого на кушетку без подушки на правий бік, запропонувавши йому зігнути ноги в колінах; під правий бік (на ділянку печінки) підкласти теплу грілку.
5.Попросити пацієнта продовжити заковтування зонда протягом 20-60 хв до мітки 70 см.
6.Опустити в пробірку кінець зонда, зняти затискувач; якщо олива зонда знаходиться в початковій частині дванадцятипалої кишки, у пробірку починається надходження золотисто-жовтої рідини.
7.Зібрати 2-3 пробірки рідини, що відтікає (порція А жовчі), накласти на кінець зонда затискувач. Якщо порція А жовчі не поступає, потрібно злегка потягнути зонд назад (можливий заворот зонда) або провести повторне зондування під візуальним рентгенологічним контролем.
8.Укласти пацієнта на спину, зняти затискувач і ввести через зонд шприцом Жане речовину-стимулятор, накласти затискувач.
169
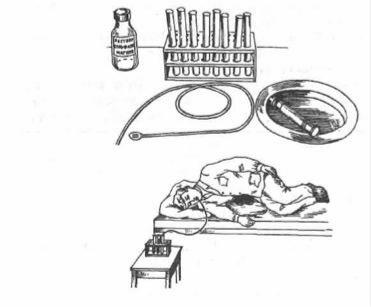
9.Через 10-15 хв попросити хворого знову лягти на правий бік, опустити зонд у наступну пробірку і зняти затискувач: повинна поступати густа рідина темно-оливкового кольору (порція В) ― протягом 20-30 хв виділяється до 60 мл жовчі з жовчного міхура (міхурова жовч).
Мал.11.4. Дуоденальне зондування
10.Якщо порція В жовчі не поступає, імовірно, є спазм сфінктера Одді. Для його зняття слід ввести хворому підшкірно 1 мл 0,1% розчину атропіну (за призначенням лікаря!).
11.Коли почне виділятися прозора рідина золотисто-жовтого кольору (порція С), опустити зонд у наступну пробірку ― протягом 20-30 хв виділяється
15-20 мл жовчі з жовчних проток печінки (печінкова жовч).
12.Обережно витягнути зонд і занурити його в ємність з дезінфікуючим розчином.
13.Відправити одержані порції жовчі до лабораторії.
170
