
Propedevtika_vnutrishnikh_khvorob
.pdfвластивостей їжі, всмоктуваності ліків); всмоктування через слизову оболонку шлунка відбувається повільно, причому всмоктуються тільки жиророзчинні речовини, в
основному ж процес всмоктування відбувається в кишківнику. Проте повільне надходження лікарських речовин у кровотік не завжди є недоліком: так, існують лікарські форми, спеціально розроблені для тривалого й рівномірного надходження речовини в системний кровотік після одноразового прийому всередину.
2. Зміна ліків аж до їх повного руйнування під впливом шлункового й кишкового соків, а також у результаті взаємодії з харчовими речовинами (адсорбція, розчинення,
хімічні реакції) і внаслідок хімічних перетворень у печінці. Проте деякі лікарські речовини спеціально випускаються у вигляді неактивної субстанції, яка стає діючою речовиною тільки після відповідної трансформації (метаболізму) в організмі. Так,
наприклад, сучасний високоефективний антигіпертензивний (гіпотензивний) препарат інгібітор ангіотензинперетворюючого ферменту (інгібітор АПФ) фозиноприл
(моноприл) фактично є пропрепаратом і, перш ніж вступити в дію, він повинен перетворитися (метаболізуватися) у слизовій оболонці ШКТ і частково в печінці у свою активну форму ― фозиноприлат.
3.Неможливість передбачити концентрацію ліків, що створюється, в крові і тканинах
узв’язку з невизначенням швидкості всмоктування й кількості речовини, що всмоктується. Особливо сильно змінюють швидкість і повноту всмоктування препаратів захворювання ШКТ і печінки.
Через рот уводять ліки у формі порошків, таблеток, пілюль, драже, капсул,
розчинів, настоїв і настоянок, відварів, екстрактів, мікстур (сумішей).
Таблетки, пілюлі, драже, капсули приймають, запиваючи водою.
Порошок медсестра висипає хворому на корінь язика і дає запити водою. Для дітей таблетки і пілюлі розводять у воді і дають випити суспензію.
Розчини, настої, відвари й мікстуру дорослі одержують по столовій ложці (15
мл), діти ― по чайній (5 мл) або десертній ложці (7,5 мл). Зручно для цієї мети користуватися градуйованою мензуркою. Рідкі ліки неприємного смаку
211
запивають водою. Так, 15% розчин диметилоксибутилфосфонілдиметилату
(димефосфону), що має гіркий смак, рекомендують запивати молоком,
фруктовим соком або солодким чаєм.
Спиртові настоянки і деякі розчини (наприклад, 0,1% розчин атропіну) хворий отримує у вигляді крапель. Потрібну кількість крапель відрахуовують піпеткою або прямо з флакона, якщо він має спеціальне для цього пристосування ― вмонтовану крапельницю. Перед прийомом краплі розводять невеликою кількістю води й запивають водою. У 1 г води міститься 20 крапель, в 1 г спирту
― 65 крапель.
Введення ліків через пряму кишку
Через пряму кишку (per rectum) уводять рідкі ліки (відвари, розчини, слизи) за допомогою грушоподібного балону (лікарської клізми) і свічок (супозиторіїв). При такому методі введення лікарські речовини надають місцеву дію на слизову оболонку прямої кишки й загальну резорбтивну дію, всмоктуючись у кров через нижні гемороїдальні вени.
Переваги введення ліків через пряму кишку такі.
1.Швидке всмоктування й велика точність дозування.
2.Ліки не піддаються дії травних ферментів (їх у прямій кишці немає) і через нижні гемороїдальні вени поступають безпосередньо в нижню порожнисту вену (тобто в системний кровотік), обминаючи печінку.
3.Ректальний метод забезпечує можливість введення лікарського засобу:
хворим, які не можуть прийняти його через рот у зв’язку з блювотою,
непрохідністю стравоходу, порушенням ковтання;
хворим, що знаходяться в несвідомому стані;
дітям, які відмовляються приймати ліки;
психічним хворим, які відмовляються приймати ліки;
при збудженні (маренні), коли прийом ліків через рот неможливий. У цих випадках введення заспокійливих засобів за допомогою лікарської клізми
212
(наприклад, розчину хлоралгідрату) дає можливість успішно боротися зі збудженням. Проте відсутність у прямій кишці ферментів перешкоджає всмоктуванню багатьох ліків білкової, жирової та полісахаридної структури, які не можуть пройти через кишкову стінку без участі ферментів, і застосування їх можливе тільки з метою місцевої дії. У нижньому відділі товстої кишки всмоктуються тільки вода, ізотонічний розчин натрію хлориду, розчин глюкози і деякі амінокислоти.
Розчин ліків у кількості 50-200 мл вводять у пряму кишку на глибину 7-8 см. Перед цим хворому ставлять очисну клізму.
Свічки (супозиторії) застосовують фабричні або (рідше) виготовляють в аптеці на жировій основі, надають їм форму подовженого конуса і загортають у вощений папір.
Зберігати супозиторії краще в холодильнику. Перед уведенням загострений кінець свічки звільняють від паперу і вводять у пряму кишку так, щоб обгортка залишилася в руці.
Сублінгвальне застосування ліків
При сублінгвальному методі введення ліки швидко всмоктуються, не руйнуються травними ферментами і поступають у системний кровотік, минаючи печінку. Проте цим методом можна користуватися тільки для введення ліків, уживаних у невеликих дозах (так приймають нітрогліцерин, валідол, статеві гормони та ін.).
Трансбукальне введення ліків
Трансбукальні форми лікарських препаратів застосовують у вигляді пластинок і таблеток, наклеюваних на слизову оболонку верхніх ясен. Вважають, наприклад, що букальні форми нітрогліцерину є одними з найбільш перспективних лікарських форм цього лікарського засобу. Пластинку наклеюють на певне місце ― слизову оболонку верхніх ясен над іклом, малими корінними зубами або різцями (справа або зліва).
Хворому слід пояснити, що пластинку у жодному випадку не можна розжовувати або заковтувати, оскільки в цьому випадку в кров через слизову оболонку ротової порожнини поступить надмірно велика кількість нітрогліцерину, що може бути
213
небезпечним. Хворому зі стенокардією слід пояснити, що якщо йому потрібно буде збільшити надходження нітрогліцерину в кров у зв'язку з необхідністю підвищення фізичного навантаження, достатньо 2-3 рази лизнути кінчиком язика пластинку з препаратом.
Інгаляційний метод уведення лікарських речовин
При різних захворюваннях дихальних шляхів і легенів користуються введенням ліків безпосередньо в дихальні шляхи. При цьому лікарську речовину вводять шляхом її вдихання ― інгаляції (лат. inhalatum ― вдихати). При введенні ліків у дихальні шляхи можна отримати місцевий, резорбтивний і рефлекторний ефекти.
Інгаляційним методом уводять лікарські речовини як місцевої, так і системної дії:
газоподібні речовини (кисень, закис азоту);
пари летючих рідин (ефір, фторотан);
аерозолі (суспензія найдрібніших частинок розчинів).
Балонні дозовані аерозольні препарати тепер застосовують найчастіше. При застосуванні такого балончика хворий повинен проводити інгаляцію сидячи або стоячи,
трохи закинувши голову, чтоб дихальні шляхи розпрямилися і препарат досяг бронхів.
Після енергійного струшування інгалятор слід перевернути балончиком угору.
Зробивши глибокий видих, на самому початку вдиху хворий натискає на балончик (за допомогою інгалятора, що знаходиться в роті, або з використанням спейсера),
продовжуючи після цього вдихати якомога глибше. На висоті вдиху слід затримати дихання на декілька секунд (щоб частинки лікарського засобу осіли на стінках бронхів)
і потім спокійно видихнути повітря.
Спейсер є спеціальною камерою-перехідником від інгалятора до рота, де частинки ліків знаходяться у вільному зваженому стані протягом 3-10 сек . Найпростіший спейсер пацієнт може виготовити самостійно із згорнутого трубкою листа паперу завдовжки близько 7 см.
Переваги використання спейсера такі:
Зниження ризику місцевих побічних явищ: наприклад, кашлю і кандидозу ротової
214
порожнини при інгаляційному використанні глюкокортикоїдів.
Можливість попередження системної дії препарату (його всмоктування),
оскільки частинки, що не вдихаються, осідають на стінках спейсера, а не в порожнині рота.
Можливість призначення високих доз препаратів під час нападів бронхіальної астми.
Небулайзер. У лікуванні бронхіальної астми і хронічної обструкції дихальних шляхів застосовують небулайзер (лат. nebula ― туман) ― пристрій для перетворення розчину лікарської речовини в аерозоль для доставки препарату з повітрям або киснем безпосередньо в бронхи хворого. Для вдихання аерозоля застосовують лицьову маску або мундштук; при цьому хворий не докладає ніяких зусиль.
Переваги використання небулайзера такі.
Можливість безперервної подачі лікарського препарату протягом певного часу.
Відсутність необхідності в синхронізації вдиху з надходженням аерозолю, що дозволяє широко застосовувати небулайзер при лікуванні дітей і немолодих пацієнтів, а також при важкому нападі задухи, коли використання дозованих аерозолів проблематичне.
Можливість використання високих доз препарату з мінімальними побічними ефектами.
Парові інгаляції.
При лікуванні катарального запалення верхніх дихальних шляхів і ангін застосовують парові інгаляції за допомогою простого інгалятора. Струмінь пари, що утворюється у водяному бачку, який підігрівається, викидається по горизонтальній трубці розпилювача й розріджує повітря під вертикальним коліном, унаслідок чого лікарський розчин зі склянки підіймається по вертикальній трубці й розбивається парою на найдрібніші частинки. Пара з частинками ліків потрапляє в скляну трубку,
яку хворий бере в рот і через неї дихає (роблячи вдих ротом, а видих носом) протягом
215
5-10 хв. У домашніх умовах замість інгалятора можна використовувати чайник, у
носик якого вводиться паперова або пластмасова трубка; вдих проводять через рот. У
чайник поміщають настої трав, 3% розчин натрію гідрокарбонату (харчової соди) і/або натуральну мінеральну воду «Боржомі».
У паровому інгаляторі виходять досить крупні частинки ліків, і тому вони осідають на слизовій оболонці верхніх дихальних шляхів, не досягаючи легенів. Щоб одержати аерозоль з дрібнішими частинками (що досягають альвеол), застосовують інгалятори зі складними пристосуваннями для розпилювання. Для утворення аерозолю замість пари застосовують повітря або кисень, який нагнітається в горизонтальну трубку розпилювача під різним тиском, а по вертикальній трубці підіймаються ліки
(наприклад, розчин бензилпеніциліну), які хворий вдихає протягом певного часу, поки не одержить призначену дозу.
У ряді випадків використовують «камерний» метод інгаляційного введення лікарської речовини ― коли ціла група пацієнтів вдихає препарат, розпорошений у приміщенні інгаляторія.
Парентеральний метод уведення лікарських речовин
Парентеральним (грец. para ― поряд, поблизу, enterа ― кишечник) називається метод уведення лікарських речовин в організм, при якому обминається травний тракт
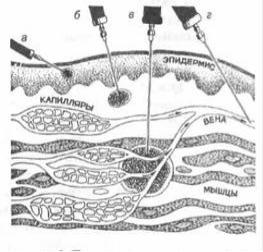
(мал.13.1)
Розрізняють такі парентеральні шляхи введення лікарських речовин.
1.У тканини:
внутрішньошкірно;
підшкірно;
внутрішньом'язово;
внутрішньокістково.
2.У судини:
внутрішньовенно;
216
внутрішньоартеріально;
у лімфатичні судини.
Мал.13.1. Парентеральне введення лікарських речовин: а – внутрішньошкірне; б – підшкірне; в – внутрішньом’язове; г – внутрішньовенне.
3.У порожнини:
у плевральну порожнину;
у черевну порожнину;
внутрішньосерцево;
у суглобову порожнину.
4.У субарахноїдальний простір.
Парентеральне введення ліків здійснюють за допомогою ін'єкції (лат. injectum ― кидання, уприскування) ― введення в організм рідини за допомогою шприца.
Шприци
У сучасній медицині у зв'язку з розповсюдженням особливо небезпечних хвороб,
які передаються через кров (ВІЛ-інфекція, гепатити й ін.), у всьому світі застосовують одноразові шприци і голки.
217
Проте і в цей час ще актуальними залишаються уміння користуватися багаторазовими (скляними) шприцами та знання правил їх стерилізації, оскільки при проведенні різних процедур і тепер продовжують використовувати спеціальні шприци
― такі, як шприц Жане, шприц Люера та ін. Багаторазові шприци й голки перед використанням стерилізують методом кип'ятіння в електричному стерилізаторі або автоклавуванням (стерилізація парою під тиском).
Як правило, для ін'єкцій застосовують шприци об’ємом 1 мл, 2 мл, 5 мл, 10 мл і
20 мл. Окрім стандартних шприців, для парентерального введення лікарських речовин застосовують і інші різновиди шприців.
Одноразовий шприц-тюбик (син. ― сирета) ― еластична ємність, заповнена лікарським препаратом і сполучена зі стерильною ін'єкційною голкою, герметично закритою ковпачком.
Для введення інсуліну застосовують інсуліновий шприц об’ємом 1-2 мл з нанесеними на циліндр шприца не тільки поділками в мілілітрах, але і в одиницях
(ОД), за допомогою яких дозують інсулін. По всій довжині циліндра є 40 поділок,
кожна поділка відповідає 1 ОД інсуліну. Тепер для введення інсуліну використовують також шприци-ручки, зручні для самостійного проведення ін'єкції хворим цукровим діабетом. У шприці-ручці є спеціальний резервуар (патрон) для інсуліну, із якого препарат поступає в підшкірну клітковину при натисненні на кнопку. До ін'єкції в шприці встановлюється необходна доза, потім голка вколюється під шкіру, і
натисненням на кнопку вводиться інсулін.
Для введення вакцин, сироваток, сильнодіючих ліків є шприци спеціального призначення з подовженим звуженим циліндром при малій місткості шприца, завдяки чому на циліндрі на великій відстані один від одного нанесені поділки в 0,01 мл. Для кожної ін'єкції застосовують окремі шприц і голку, щоб уникнути змішування несумісних між собою лікарських речовин в одному шприці.
218
Складання шприца
Оскільки при ін'єкції відбувається порушення цілісності тканин у місці введення препарату, необхідне строге дотримання всіх правил асептики.
До початку складання шприца медсестра повинна ретельно вимити руки з милом теплою проточною водою, потім добре протерти їх спиртом. Вимитими руками медсестра не повинна доторкатися до сторонніх предметів. Після цього вона надягає стерильні рукавички. Стерильні предмети слід брати тільки стерильним пінцетом.
Багаторазовий шприц збирають таким чином: тримаючи пінцет у правій руці,
захоплюють ним циліндр і перекладають шприц у ліву руку, потім пінцетом беруть поршень (за його головку) і вставляють обертальними рухами в циліндр. Пінцетом у правій руці беруть голку за муфту, насаджують її на підігольний конус (підігольник)
шприца й добре притирають, перевіряють прохідність голки, пропускаючи через неї повітря або стерильний розчин, притримуючи муфту вказівним пальцем.
При перевірці прохідності голки слід притримувати голку за муфту, оскільки під тиском поршня голка може зіскочити зі шприца й поранити навколишніх.
Категорично забороняється доторкатися до голки руками. Шприц повинен бути герметичним, тобто не пропускати повітря або рідину між циліндром і поршнем. Для перевірки герметичності шприца слід щільно закрити пальцем підігольний конус і потягнути поршень на себе. Якщо шприц герметичний, поршень повинен рухатися насилу і кожного разу після тягнення зволікання швидко повертатися в початкове положення.
Шприц для одноразового використання випускається в зібраному вигляді. Такі пластикові шприци стерилізовані в заводських умовах і упаковані в окремі пакети. У
кожен пакет вкладений шприц із надітою на нього голкою або з голкою, що знаходиться в окремому пластиковому контейнері.
Підготовка шприца з лікарським засобом для ін'єкції Необхідне обладнання: стерильні шприци, голки, лотки, 5% спиртовий розчин
йоду, 70% розчин спирту, пилки для розкриття ампул, ампула або флакон із лікарським
219
препаратом, бікс зі стерильним матеріалом (ватяні кульки, тампони), стерильні пінцети, стерильна маска, рукавички, ємності з дезінфікуючим розчином.
Порядок виконання процедури:
1. Ретельно вимити руки з милом теплою проточною водою; не витираючи рушником,
щоб не порушити відносну стерильність, добре протерти їх спиртом; надіти стерильні рукавички.
2. Розкрити упаковку одноразового шприца, пінцетом у правій руці взяти голку за муфту, насадити її на шприц.
3.Перевірити прохідність голки, пропускаючи через неї повітря або стерильний розчин, притримуючи муфту вказівним пальцем; покласти підготовлений шприц у стерильний лоток.
4.Перед розкриттям ампули або флакона уважно прочитати назву ліків, щоб переконатися в її відповідності призначенню лікаря, уточнити дозування й термін
придатності. Ампулу з олійним розчином заздалегідь слід підігріти на водяній бані до
38 0С.
Уведення олійних розчинів внутрішньовенно категорично заборонене, оскільки може розвинутися жирова (олійна) емболія!
Для кожної ін'єкції необхідні дві голки: одна для набору розчину в шприц, інша ― для ін'єкції. Зміна голок забезпечує дотримання стерильності.
5.Злегка постукати пальцем по шийці ампули, щоб весь розчин опинився в широкій частині ампули.
6.Надпиляти пилкою ампулу в ділянці її шийки й обробити її ватяною кулькою,
змоченою в 70% розчині спирту; при наборі розчину з флакона видалити з нього стерильним пінцетом алюмінієву кришку й протерти стерильним ватяним тампоном зі спиртом гумову пробку.
7. Ватяною кулькою, якою протирали ампулу, відламати верхній (вузький) кінець ампули. Для розкриття ампули необхідно користуватися ватяною кулькою, щоб уникнути поранення осколками скла.
220
