
- •Вступ
- •Список 3 (невідкладні стани):
- •Розділ 2.
- •Загальний огляд
- •Стан свідомості
- •Положення хворого
- •Хода та постава
- •Стан шкіри і її додатків
- •Стан видимих слизових оболонок
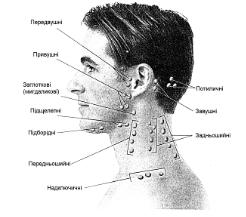
- •Обстеження лімфатичних вузлів
- •Стан м’язів*
- •Стан кісток
- •Стан суглобів
- •Обличчя
- •Спочатку оглядають обличчя хворого в цілому. Потім послідовно досліджують надбрівні дуги, повіки, ніс, рот, вуха.
- •При запаленні повіки стають припухлими, гіперемованими, гарячими на дотик і болісними. Шкіра повік іноді буває гіперпігментованою у хворих на дифузний токсичний зоб (симптом Еллінека) і хронічну надниркову недостатність.
- •Виражене потовщення губ (макрохейлія) характерне для хворих на акромегалію та мікседему.
- •Припухання та деформація губ, що виникають раптово, звичайно спричинені алергійним або ангіоневротичним набряком.
- •Променеподібні білі рубці на шкірі верхньої губи можуть спостерігатися у хворих на уроджений люес. Зрідка трапляються уроджений
- •Запалення губ (хейліт) може бути спричинене інфекційними агентами, хімічними іритантами, алергенами або несприятливими метеорологічними факторами.
- •Вогнищєві запальні висипання на губах спостерігаються при сифілісі, туберкульозі, проказі. Злоякісні новоутворення найчастіше уражають нижню губу.
- •У деяких хворих застудні захворювання супроводжуються появою на губах згрупованих дрібнопухирцевих висипів із прозорим вмістом (Herpes labialis).
- •Через 2-3 дні пухирці проривають і на їх місці утворюються кірочки. Зрідка подібні висипання з’являються на крилах носа та вушних раковинах. Даний симптом спричинений хронічним вірусним ураженням трійчастого нерва.
- •Вуха
- •Статура
- •Температура тіла
- •ХВОРОБИ СУГЛОБІВ
- •Класичні симптоми ДОА – крепітація, хруст у суглобі при активних руках.
- •Діагностика остеоартриту складається з типової клінічної картини (біль, хруст, вузлики, деформація), рентгенологічних змін.
- •Особливості суглобового синдрому при ревматоїдному артриті
- •ОКРЕМІ ВАСКУЛІТИ
- •Приступи инспираторного ядухи, обумовлені застоєм крові в малому колі кровообігу при недостатності лівих відділів серця, називаються серцевою астмою.
- •ТОПОГРАФІЧНА ПЕРКУСІЯ грудної клітки використовується для визначення границь легень.
- •При пошуку верхнього легеневого краю зпереду плесиметр розташовують над ключицею і паралельно їй, перкутуючи від її центра вертикально нагору до переходу ясного легеневого звуку в тупий.
- •Оцінку границі (тут і далі) роблять ПО КРАЮ ПАЛЬЦЯ, ПРОТИЛЕЖНОГО НАПРЯМКУ ПЕРКУСІЇ. У здорових людей верхівки виступають над ключицею на 3 – 4 див.
- •ДОСЛІДЖЕННЯ ФУНКЦІЇ ЗОВНІШНЬОГО ДИХАННЯ
- •Нормальні межи тупості серця
- •Значення
- •Показник
- •Показники, одержувані при спірометрії
- •Легеневі обсяги
- •Нічна пароксизмальна гемоглобінурія
- •Причина
- •Пригнічення імунітету (часті інфекції)
- •Анемія
- •Помірний
- •Дія мутагенних чинників на проліферуючі кровотворні клітини
- •Прояв
- •Прояв
- •Мієлопроліферативні хвороби
- •Лімфопроліферативні хвороби
- •Лімфоми не-Годжкіна (В та Т-клітинні)
- •Мієломна хвороба (пухлина з плазматичних клітин)
- •Вид ураження
- •Які отруєння
- •Система травлення
- •(Проф.. М.А. Оринчак, проф. В.М.Жебель)
- •Стравохід (Проф. М.А. Оринчак)
- •Шлунок (Проф. М. А. Оринчак)
- •Кишечник (Проф. В.М. Жебель)
- •Підшлункова залоза (Проф. В.М. Жебель)
- •Печінка і жовчні шляхи (Проф. М.А. Оринчак)
- •Стравохід
- •ШЛУНОК.
- •Лабораторні та інструментальні методи дослідження.
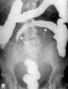
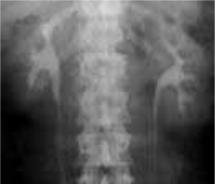
- •Рис. 6.10а. Рентгенограма шлунка. 1 – кардіальний відділ. 2- дно шлунка. 3- мала кривизна. 4- хребет. 5- виразкова ниша. 6 - антральний і пілоричний відділи.
- •Анамнез
- •Табл. 1.
- •ІІ. Синдром диспепсії. Синдром недостатності травлення має три форми проявів.
- •ОСНОВНІ СИНДРОМИ ПРИ ЗАХВОРЮВАННЯХ ПЕЧІНКИ:
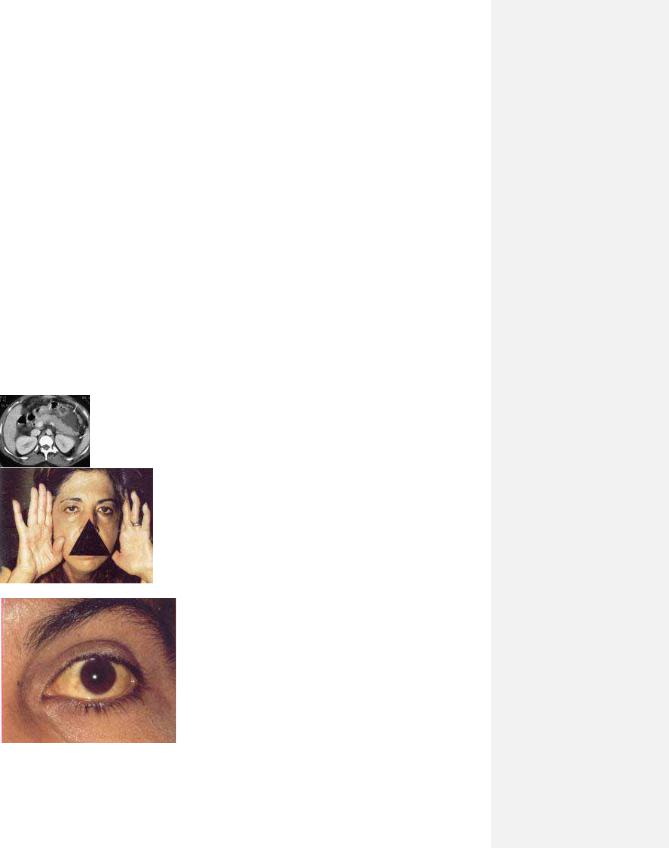
- •Види жовтяниць
- •Анастомози компенсують порушення портального кровообігу
- •Пальпація
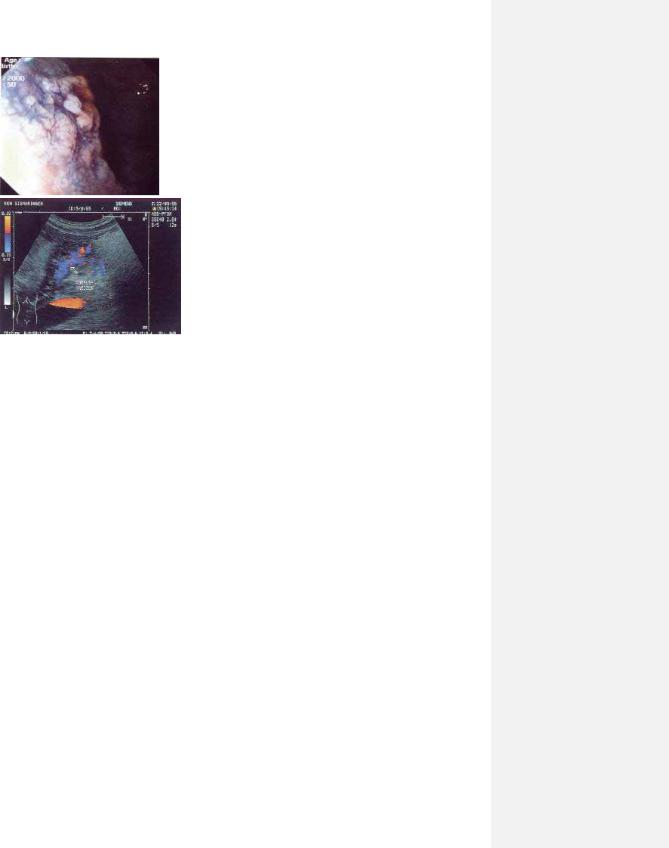
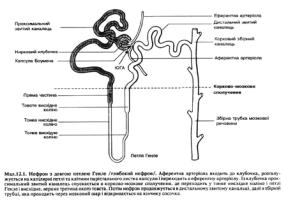
- •Рис.7.8. Пальпація нирки у положенні стоячи.
- •Перкусія.
- •Перкуторно можна визначити також притуплення над лобком від наповнення сечового міхура. Перкусію ведуть від пупка згори вниз по середній лінії, палець-плесимер кладуть паралельно лобку.
- •Лабораторні та інструментальні методи дослідження
- •Обсяг та послідовність дослідження
- •Рентгенологічне дослідження
- •Катетеризація сечового міхура
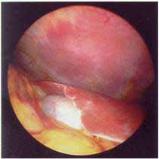
- •Цистоскопія
- •Біопсія нирок
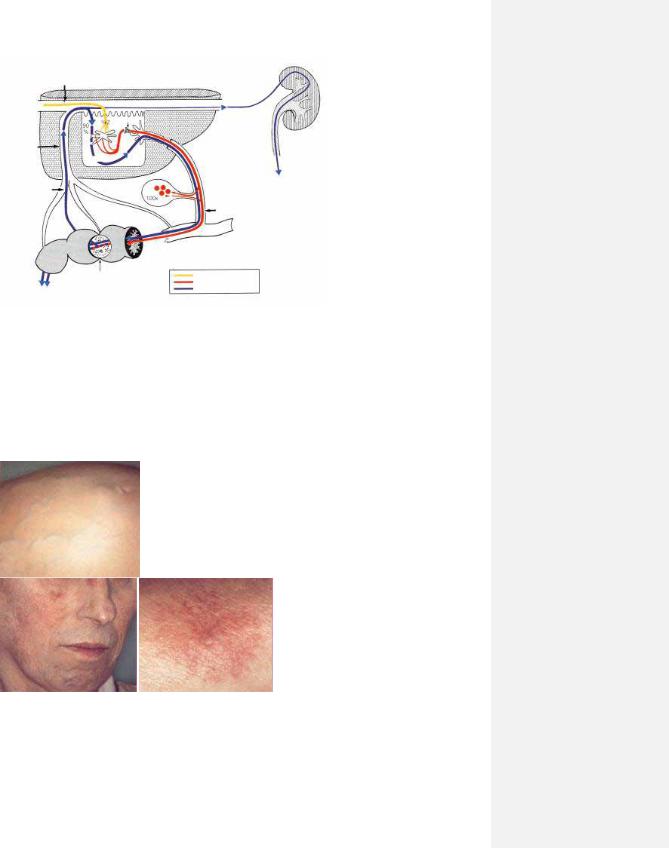
- •Ультразвукова ехографія та магніто резонансне сканування
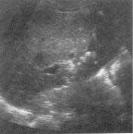
- •Рис. 7.13. УЗД нирок.
- •Радіоізотопні методи дослідження
- •Синдром анемії
- •Геморагічний синдром (див. Розлади гемостазу
- •Синдром імунодефіциту
- •Синдром пригнічення кровотворення
- •Синдром гіперспленізму
- •Синдром гемолізу
- •Синдром сидеропенії
- •Таблиця 5. Можливі варіанти зміни форми еритроцитів
- •Таблиця 7. Характеристика включень у цитоплазмі еритроцитів
- •Схема 1. Обстеження хворих на анемію
- •Таблиця 10. Морфологічно змінені нейтрофільні гранулоцити
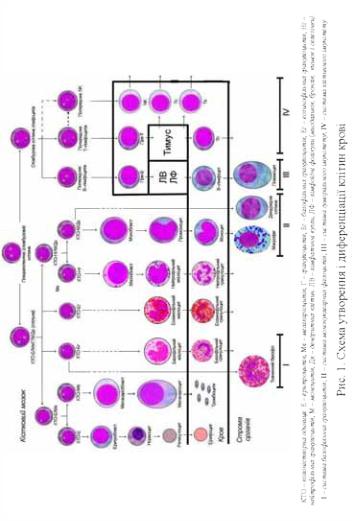
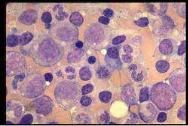
- •Схема 2. Патогенез гематоонкологічних хвороб
- •Синдром пухлинного росту
- •Таблиця 13. Систематизація гематоонкологічних хвороб
- •Схема 3.Обстеження хворих на гематоонколігічні хвороби
- •За сучасних умов важливим є страховий анамнез. Необхідно з’ясувати, чи знаходився хворий на листку непрацездатності, який час, чи застрахований він страховими компаніями тощо.
- •Розділ 11.
- •ДОСЛІДЖЕННЯ ХВОРИХ В КРИТИЧНОМУ СТАНІ
- •Невідкладна допомога за аритмій серця
- •Шлуночкова екстрасистолія та пароксизмальна тахікардія
- •Миготлива аритмія
- •Кома – це тривала глибока втрата свідомості, за якої у хворого зберігаються лише деякі рефлекторні реакції на зовнішні подразники.
- •В цьому випадку необхідно диференціювати синдроми, які є безпосередньою загрозою життю хворих:
- •Зняття болю
- •Запобігання фатальним аритміям
- •ПЕРЕЛІК
- •УРАЖЕННЯ ІОНІЗУЮЧИМИ ВИПРОМІНЮВАННЯМИ
- •Таблиця 1
- •КЛАСИФІКАЦІЯ РАДІАЦІЙНИХ УРАЖЕНЬ
- •УРАЖЕННЯ ОТРУЙНИМИ РЕЧОВИНАМИ У ВОЄННИЙ ТА МИРНИЙ ЧАС
- •Загальні положення, класифікація
- •Принципи діагностики отруєнь
- •Діагностика отруєнь направлена на встановлення хімічної етіології ураження і основана на таких заходах:
- •Таблиця 1
- •ОРИЄТОВАНЕ ВИЗНАЧЕННЯ ВИДУ ОТРУЄННЯ ЗА ХАРАКТЕРНИМ ЗАПАХОМ
- •Таблиця 2
- •СИНДРОМИ ОТРУЄННЯ ЗА ФАРМАКОЛОГІЧНОЮ ОЗНАКОЮ
- •Таблиця 3
- •ОЗНАКИ РІЗНИХ ВИДІВ ОТРУЄНЬ
- •Невідкладна допомога
- •2. ОСОБЛИВОСТІ ОТРУЄННЯ ХЛОРОРГАНІЧНИМИ СПОЛУКАМИ (ХОС)
- •3. ОСОБЛИВОСТІ ОТРУЄНЬ РЕЧОВИНАМИ ЗАДУШЛИВОЇ ДІЇ
- •4. ОТРУЄННЯ ОКИСОМ ВУГЛЕЦЮ (СО)
- •Механізм отруєння полягає в тому, що окис вуглецю (СО) міцно, хоча й оборотно,зв'язується з гемоглобіном, утворюючи карбоксигемоглобін(СОНв). Таким чином, гемоглобін не може виконувати функцію постачання кисню і організм страждає від аноксії.
- •ДІАГНОСТИКА ГОСТРОГО ОТРУЄННЯ ОКИСОМ ВУГЛЕЦЮ:
- •Для отруєння ціанідами, бензином, алкоголем, бензолом характерний запах із рота. При комі від інсульту характерне стійке підвищення АТ, звуження зіниць і асиметрія неврологічних симптомів.
- •5. ОТРУЄННЯ ЕТІЛОВИМ СПИРТОМ ТА ОПІАТАМИ
- •ОТРУЄННЯ ГРИБАМИ

розвивається уповільнена форма отруєння. Її поділяють за ступенемі тяжкості на три ступені: легку, середньої тяжкості (офтальмічна) і тяжка (генералізована).
Між тривалістю прихованого періоду, тяжкістю подальшої клініки і прогнозом прямого зв'язку немає. Відрізняти це отруєння слід від інтоксикації, викликаної етиленгліколем, атропіном, ботулізмом.
При отруєнні метанолом характерні тривалий прихований період, алкогольний запах усіх виділень, ураження очей, відсутність стійких змін у сечі. Для всіх інших названих інтоксикацій (крім етиленгліколю) не характерна наявність тривалого прихованого періоду, а при отруєнні етиленгліколем немає ураження очей і алкогольного запаху, але наявні серйозні зміни функції нирок (білок, оксалати, олігоурія, підвищення залишкового азоту в крові).
Невідкладна допомога аналогічна такий при отруєнні етанолом. Особливості: промивання шлунка варто неодноразово повторювати протягом 2-3 діб, тому що метанол усмоктується повільно. З першої години після отруєння показане вживання етилового алкоголю у вигляді коньяку всередину одна склянка чи внутрішновенно 2-5 % розчин алкоголю в кількості 1 мл на кг маси тіла.
ОТРУЄННЯ ГРИБАМИ
Серед грибів нашого регіону абсолютно отруйні - бліда поганка і мухомор. Умовно отруйні несправжні опеньки (червоні опеньки) і сироїжки.
Смертельні отруєння викликає найчастіше бліда поганка, яку плутають із шампіньонами чи опеньками. Грибні отруєння мають яскраво виражену сезонність. Тяжку інтоксикацію з розвитком поліорганної недостатності викликає також сатанинський гриб, несправжні опеньки, мухомор червоний, пантерний і смердючий.
Уживання в їжу без спеціальної обробки умовно їстівних грибів - груздів, волнушок, валуїв, гірькушок, скріпиць може викликати симптоми гострого гастроентериту, а зморшків і строчків, що містять гельвелову кислоту - гострого гемолізу. Підкреслимо: їстівні гриби за несприятливих екологічних умов можуть набувати токсичних властивостей, якщо виростають поблизу промислових об'єктів, хімічних комбінатів, автомобільних трас, де має місце викид токсичних речовин в атмосферу та воду. У цих умовах гриби накопичують у високих концентраціях ртуть, свинець, кадмій і ін. Свинушки (товста і тонка), що раніше вважалися умовно їстівними грибами, в останні роки, після виникнення гострих отруєнь, віднесені до розряду отруйних.
Принципи діагностики. Перший етап діагностики гострого отруєння грибами основивається на вияві клініки гострого гастроентероколіту, який розвивається у прямій часовій залежності з вживанням грибів при обовязковому виключені іншої природи даного синдрому. Діагноз отруєння грибами стає достовірним, якщо є групові надходження осіб, що їли одне теж грібне яство. Другий єтап це встановлення виду грибів, яке викликало отруєння. Проводиться аналіз характерних ознаків, які типичні для ураження визначенним видом грибів. Виділяють три основні групи клінічних синдромів, які приєднуються до гастроентериту.
1. Синдром поразки ЦНС при отруєнні грибами може бути у вигляді:
а) порушення з маренням, галюцинаціями, пізніше судомами і втратою свідомості.
б) гемолітичний синдром - розвивається за прямої еритротоксичної дії гельвелової кислоти, що міститься в рядках і зморшках.

в) токсична гепатопатія з симптомами паренхіматозної жовтяниці і явищами печінкової недостатності
розвивається на 2-гу добу при отруєннях блідою поганкою, сатанинським грибом, зморшками.
Тактика надання невідкладної допомоги. Незалежно від часу, що пройшов із моменту отруєння, варто здійснити такі лікувальні заходи:
1.Зондове промивання шлунка - 10-12 л води кімнатної температури з уведенням по закінченні промивання шлунка через зонд активованого вугілля чи ентеросорбенту.
2.На початкових фазах перебігу гострого отруєння - сольове проносне: сульфат магнію всередину по 25 г, але пам'ятати, що при вираженому гастроентериті застосування проносних може збільшити втрату рідини і призвести до тяжких водно-електролітних порушень з розвитком ГССН.
3.Форсований діурез: 6-8 л - 0,85 % р-ну хлориду натрію крапельно в/в з рівномірним уливанням фуросеміду по 40-60 мг після кожних 2 л рідини.
4.При отруєнні блідою поганкою, мухомором показане проведення ранньої гемосорбції (у перші 2 доби), повторно через 18 годин чи гемодіализу для звільнення від циркулюючих у крові токсинів.
5.Симптоматична терапі:
5.1.При мускариноподібних ефектах - атропін 1-2 мл 0,1 % р-н п/шк чи в/в до купіюваня даних симптомів;
5.2.При явищах гемолізу - гідрокарбонат натрію 500-1000 мл 4 % р -ну в/в крапельно;
5.3.Корекція порушень гемодинаміки вазопресорними препаратами.
5.4.При розвитку печінкової недостатності показана інфузія 5 % розчину глюкози з вітамінними препаратами і гепатопротекторами (есенціале, ліпостабіл), а якщо розвивається тяжкий токсичний гепатит (цитоліз, інтоксикація, жовтяниця) - глюкокортикоїди (преднізолон до 400 мг/добу).
Таблиця
ДЕЯКІ АНТИДОТИ, ЯКІ ЗАСТОСОВУЮТЬСЯ В ЛІКУВАННІ ГОСТРИХ ОТРУЄНЬ
Антидоти |
Спосіб застосування, доза |
Тип отруєння |
Реакція на |
|
антидот |
||||
|
|
|
||
1. Антидоти, що |
|
|
|
|
змінюють фізико- |
|
|
|
|
хімічний стан отрути |
|
|
|
|
в гумораль-ному |
|
|
|
|
середовищі: |
|
|
|
|
1.1. Унітіол |
5мг/кг, повторно кожні 6 год ( 3- |
Серцеві глікозиди, |
Міалгія, блюван- |
|
|
4 рази), на другу добу кожні 12 |
мишьяк, вісмут, золото, |
ня, легеневий |
|
|
год , пізніше 1-2 рази/ добу; |
ртуть, нікель. |
набряк, лакрима- |
|
|
100-200 мл 5% розчину в/в при |
Протипоказання: отруєння |
ція, гіпертермія. |
|
|
форсованому діурезі або |
залізом, мишьяковистим |
Нефротоксична |
|
|
гемодіалізу |
водородом, свінцем |
дія у випадках |
|
|
|
|
дісоціації комп- |
|
|
|
|
лексів у кислому |
|
|
|
|
середовищі |
|
|
|
|
|
|
1.2. Антарсин |
1% р-н по 4 мл в/м |
Мишьковистий водень |
|
|
1.3. Мекаптил |
40% р-н по 1 мл в/м |
Теж саме |
|
|
1.4. Тетацин-кальцію |
15 мг/кг у 250 мл ізотонічного |
Хронічні та гострі |
|
|
|
розчину хлорида натрія або 5% |
отруєння свінцем, |
|
|
|
р-ні глюкози в/в, до 80 мл / добу |
сполуками заліза, міді, |
|
|
|
|
цинку, марнця, ванадія |
|
|
|
|
|
|
|
1.5. Трилон-Б |
Отруєння кадміем, кобальтом, |
Нефротоксичність у |
|
|
|
( ЕДТА) 70 мг/кг в |
мідю, серцевими глікозидами, |
випадках дисоціації ком- |
|
|
|
5% розчині глюкози – |
залізом, свінцем. |
плексів у кислому сере- |
|
|
|
500 мл за з години |
|
довищі (сеча),підвищен-ня |
|
|
|
в/в , крапельно |
|
екскреції калію. |
|
|
|
|
|
Короткотривала печія в |
|
|
|
|
|
тілі |
|
|
|
1.6.Дифероксамін |
Внутрішньовенно або |
Препарати заліза при |
Гіпотензія, діа- |
|
|
|
внутрішньом”зово 1-2 г |
гемохроматозі |
рея, якщо бистро |
|
|
|
|
|
вводити -колапс, |
|
|
|
|
|
нудота, сипь |
|
|
1.7.Пеніцилінамін |
Перорально, 1 г/добу, запивати |
Сполуки міді, свинцу |
|
|
|
|
кислими рідинами |
|
|
|
|
1.8.Тіосульфат |
В/в 30% р-н по 30-60 мл , |
Розчинені сполуки ртуті, |
|
|
|
натрію |
повторно через 10 хв. 1/2дози |
мишьяку, свинця, |
|
|
|
|
|
фосфора, ціанідів, , йоду |
|
|
|
2. Біохімічні |
|
|
|
|
|
протиотрутні |
|
|
|
|
|
препарати: |
|
|
|
|
|
2.1. Етанол |
Внутрішньо 100 мл 30 % р-ну , |
Метиловий спірт, |
Попереджує |
|
|
|
потім по 30 мл кожні 2 год. при |
етиленгліколь та інші |
образование |
|
|
|
наявності в крові метанолу, |
гліколі |
мурашинної |
|
|
|
внутрішньовенно 2,5 % р-н в |
|
кислоти, перехід |
|
|
|
ізотонічному р-ні хлорида |
|
гліколей до |
|
|
|
натрію в поєднанні зі |
|
оксалатів. Звязує |
|
|
|
форсованим діурезом |
|
кальцій крові, |
|
|
|
|
|
погіршує |
|
|
|
|
|
сократимість |
|
|
|
|
|
міокарда |
|
|
2.2.Калія хлорид |
Внтрішньо 50 мл 10% розчину |
Серцеві глікозиди |
Подразнення |
|
|
|
або в/в 0,4 -0,5% р-н в 500 мл 5% |
|
слизових |
|
|
|
р-ну глюкози |
|
оболонок, |
|
|
|
|
|
гіперкаліемія |
|
|
2.3.Кальція глюконат |
10% р—нвторно кожні 8 годин |
Укуси змій та комах |
Некроз у випадках |
|
|
|
|
|
попадання під |
|
|
|
|
|
шкіру |
|
|
2.4.Амілнітрит |
0,5% пули на ватку, інгаляції. |
Ціаніста кислота та її |
Колапс,залишок |
|
|
|
Додатково – в/в введення 2% р- |
сполуки |
метгемоглобіну |
|
|
|
ну нітрата натрія 50мл/ добу або |
|
при передозировці |
|
|
|
тіосульфата натрія 30% р-н |
|
|
|
|
2.5. Метиленовий синій |
1% р-н 50млв/в. Хромосмон (1% |
Ціаніди., сірководень, |
|
|
|
|
р-н метіленового синього разом |
метгемоглобін |
|
|
|
|
зі 25% р-ном глюкози) – 20 мл |
образователи, (нітрати, |
|
|
|
|
|
анілін,нафталін, резорцін, |
|
|
|
|
|
сульфаніламіди) |
|
|
|
2.6.Аскорбинова |
5% р-н до 60 мл/ добу |
Метгемоглобінобразовате |
|
|
|
кислота |
|
ли, сполуки хрому |
|
|
|
2.7. Цистамін |
Внутрішньо по 0,4 г з |
Метгемоглобінобразовате |
Токсичний |
|
|
|
інтервалами 2-3 год 3 рази |
лі |
|
|
|
2.8.Налорфін, |
Підшкірно, або в/м0,5% р-н 1 |
Морфін та його дерівати |
Синдром відміни, |
|
|
анторфін |
мл повтроно через 15 хв. Всього |
|
головний біль, |
|
|
|
не більше 0,04 г в/м або в/в |
|
міоз, сонливість, |
|
|
|
повтроно через 30 хв. |
|
депресія |
|
|
3.Антиоксидант |
|
|
|
|
|
3.1. липоева кислота |
0.3г / добу - 10 діб при ураженні |
Бліда понганка |
|
|
|
|
|
|
|
||
|
печінки |
|
|
|
|
3.2. Токоферол |
0.7 г в/в за добу |
Серцеві гликозиди, |
|
|
|
|
|
нікотин, калій, феноли, |
|
|
|
|
|
|
|
|
|
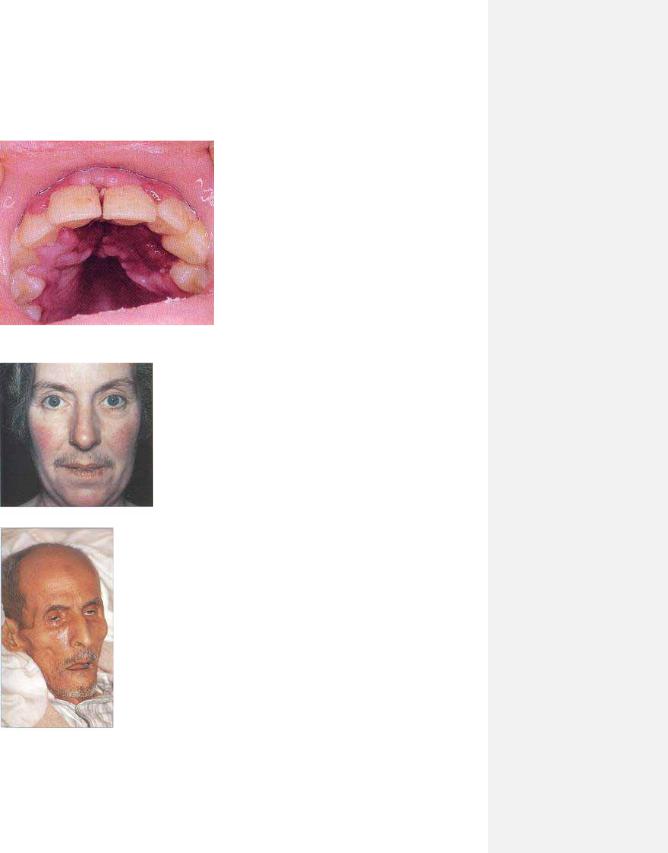
Розділ 2. Рис.2.1. Ортопное.
Рис.2.2. Напад бронхіальної астми Рис. 2.3. Перикардит
Рис. 2.4. Патологічна постава у хворої на паркінсонізм.
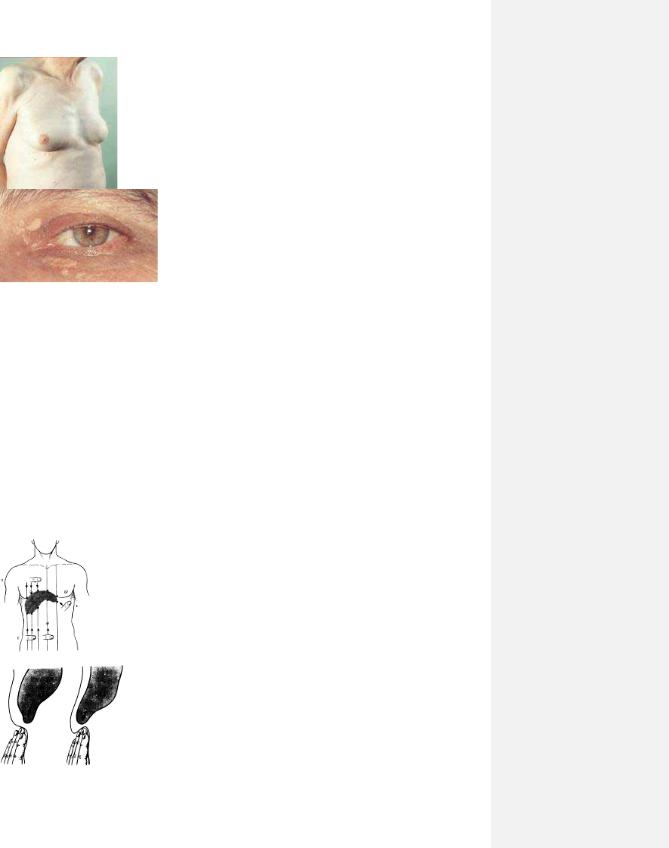
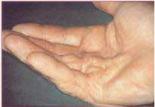
Рис.. 2.5. Контрактура Дюпюітрена. Рис..2.6. Ксантелазми Рис. 2.7. Тофуси
Рис.. 2.8. Ціанотичний рум’янець при мітральному стенозі.
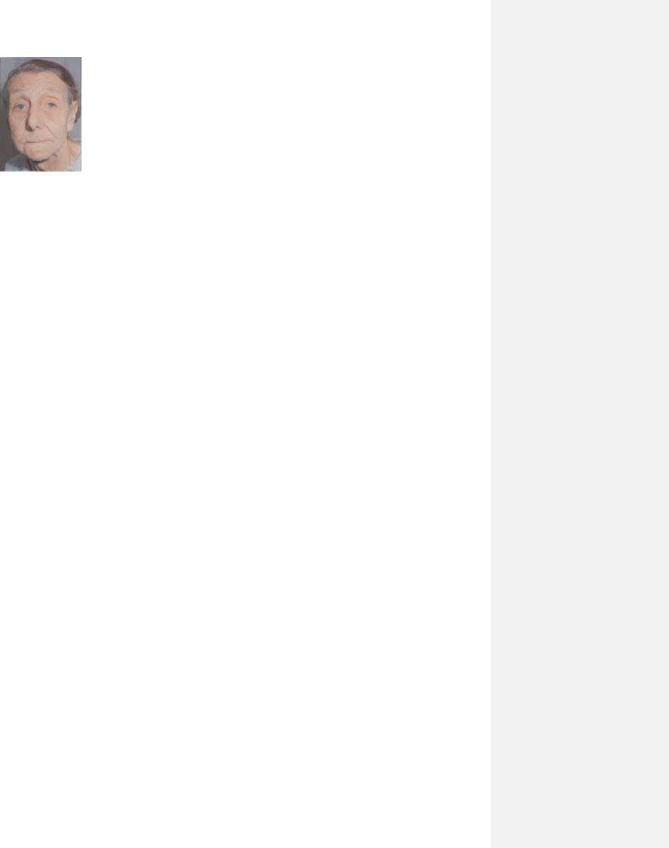
Рис. 2.9. „Лице Гіппократа”
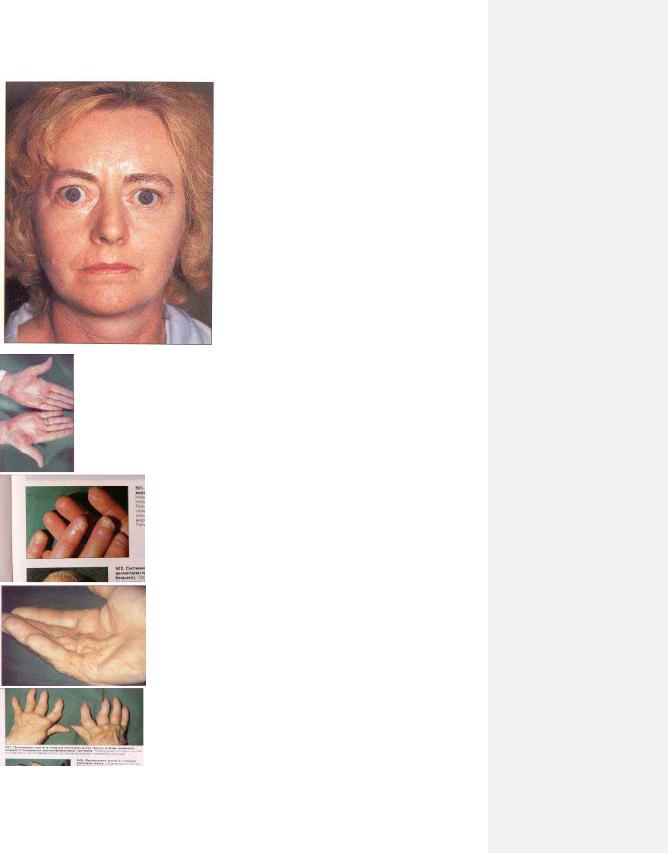
Рис. 2.10. Екзофтальм у хворої на тиреотоксикоз.
Рис.. 2.11. Плантарна еритема при цирозі печінки.
Рис. 2.12. Некроз шкіри кінцевих фаланг при склеродермії
Рис.. 2.13. Контрактура Дюпюітрена
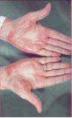
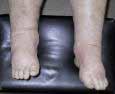
Рис. 2.14. Ульнарна девіація кістей при ревматоїдному артриті
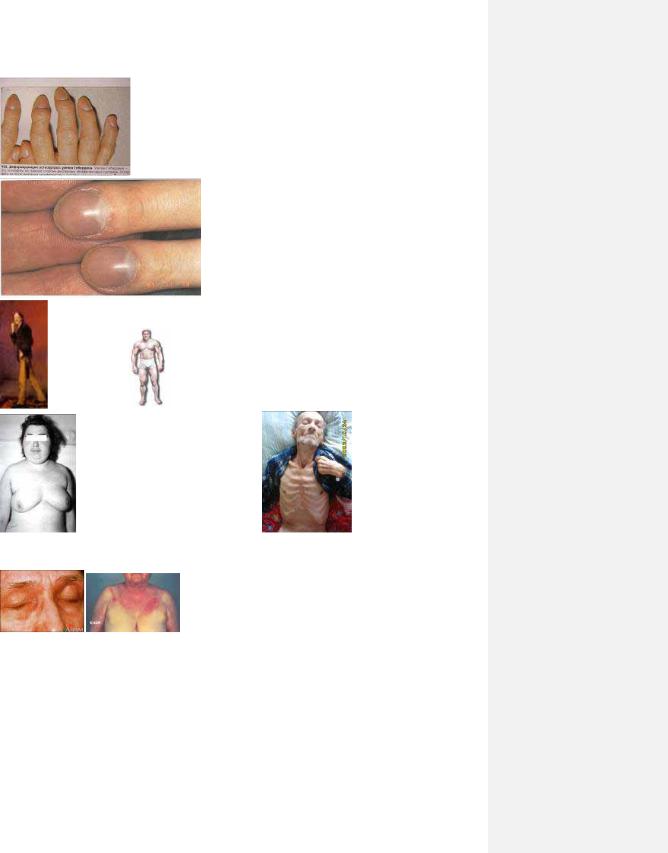
Рис. 2.15. Вузлики Гебердена при остеоартроз
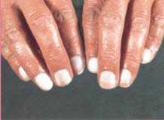
Рис. 2.16. Пальці Гіппократа
рис. 2.17. Астенік |
Рис. 2.18. Гіперстеник. |
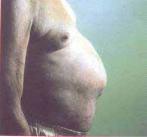
Рис. 2.19. Ожиріння. Рис. 2.20. Кахексія.
Рис. 3.1. Симптом окулярів воротника при дерматоміозиті.
рис. 3.2. Симптом кисету при склеродермії.
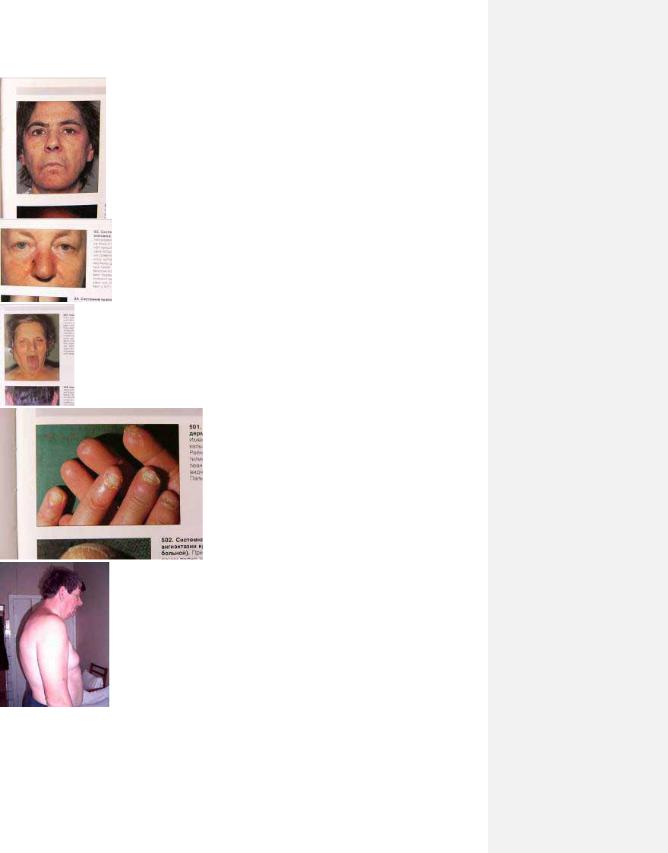
Рис. 3.3. симптом метелика при СЧВ.
рис. 3.4. Сухий синдром Шегрена.
рис. 3.5. Некрози кінчиків пальців при васкулілті.
Рис. 3.6. Кіфоз та поза «прохача» при спондилоартрозы
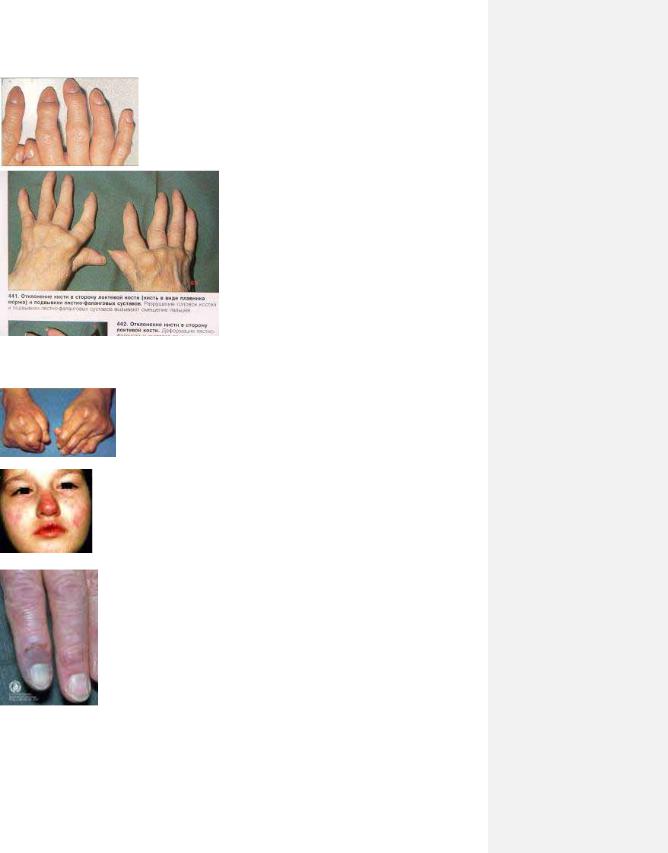
3.7.Вузлики Гебердена та Бушара
Рис. 3.8. Девіація кістів рук по типу „ластів тюленя2 при ревматоїдному артриті.
Рис. 3.9. Деформуючий остеоартроз.
Рис. 3.10.
Рис. 3.11
Рис. 3.12.
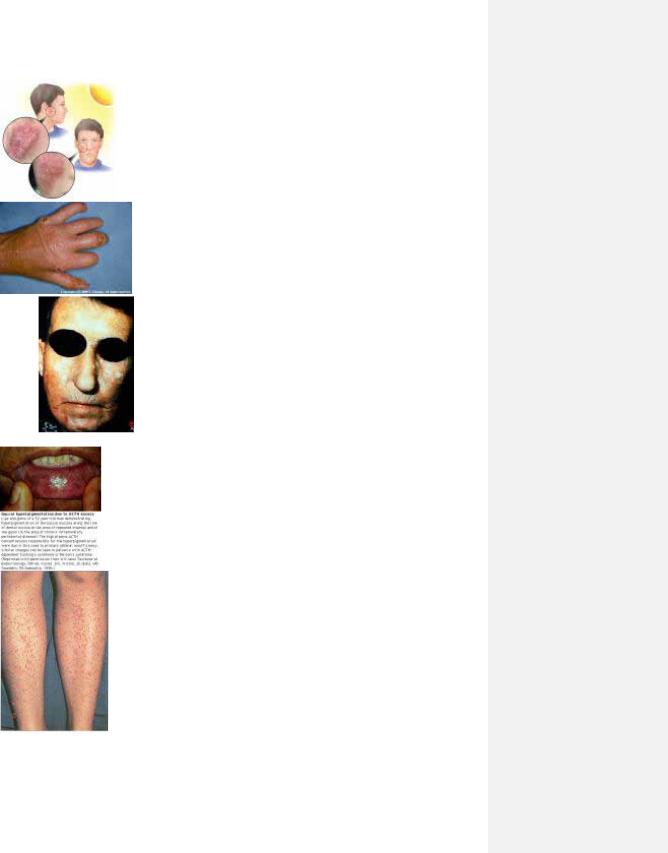
Рис. 3.13
Рис. 3.14 Рис. 3.15.
Рис. 3.16.
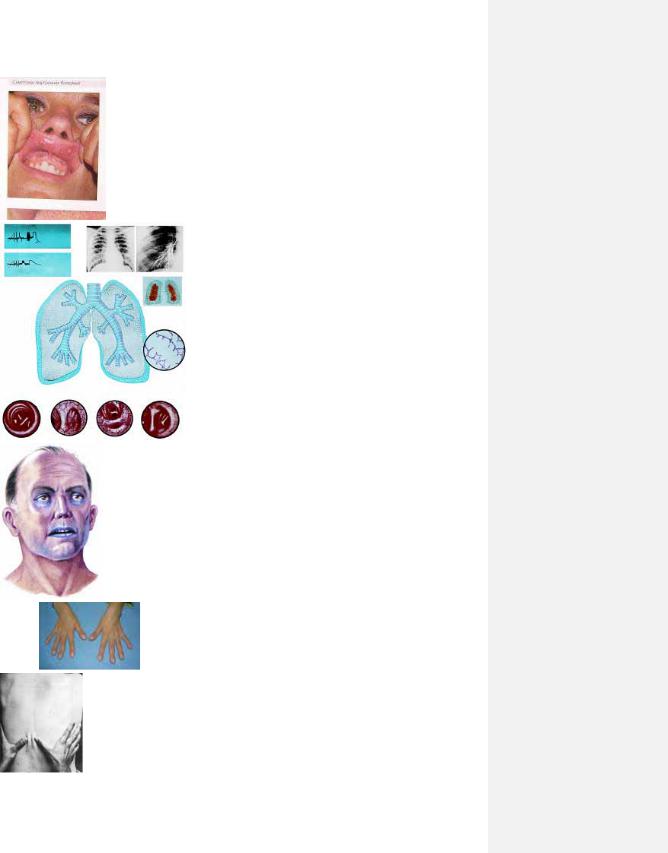
рис. 3.17.
рис. 4.1.
Рис. 4.2.
рис. 4.3. Рис. 4.3.
рис. 4.4.
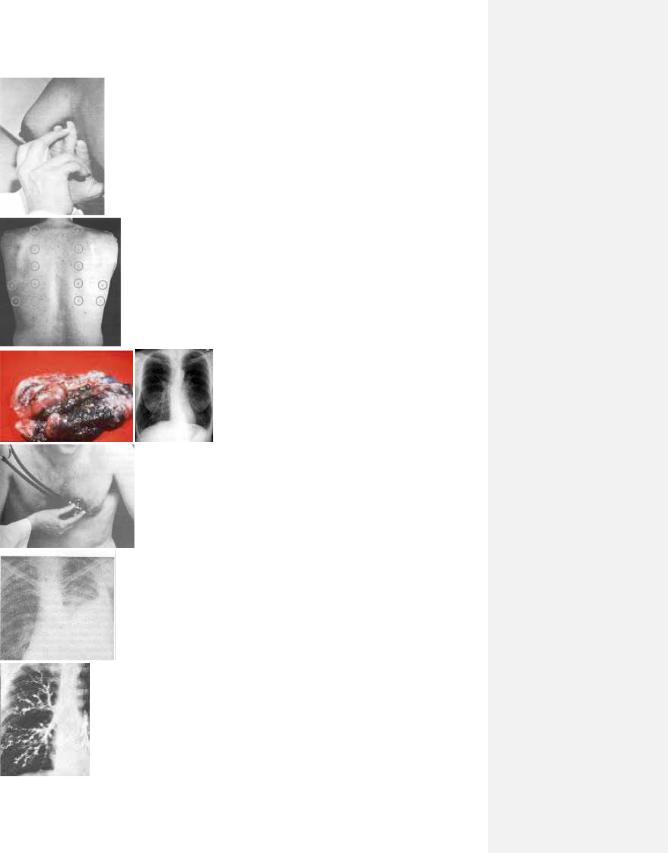
Рис. 4.5.
рис. 4.6.
рис. 4.7.
рис. 4.8.
4.9.
4.10.
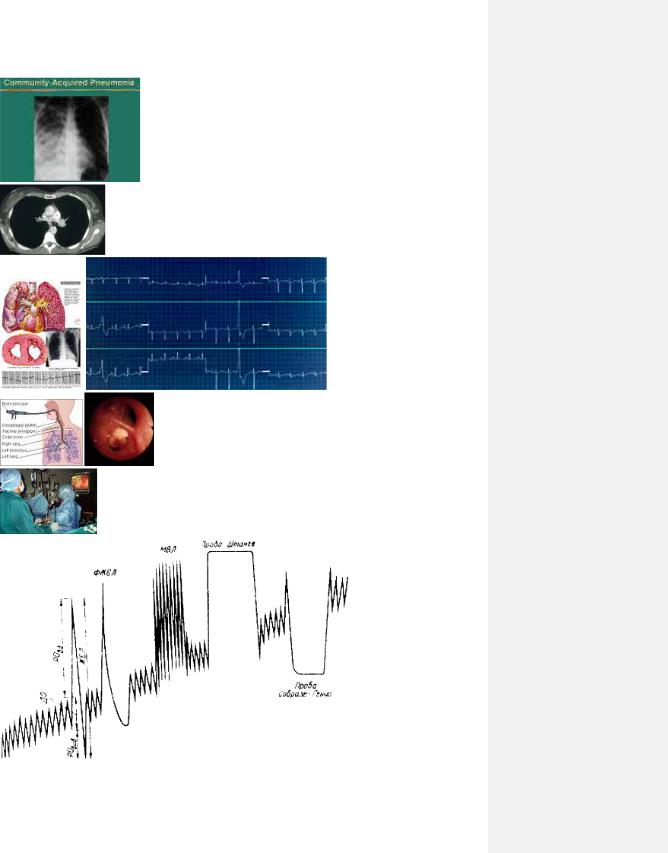
4.11.
4.12.
4.13
4.14
4.15.
4.16.
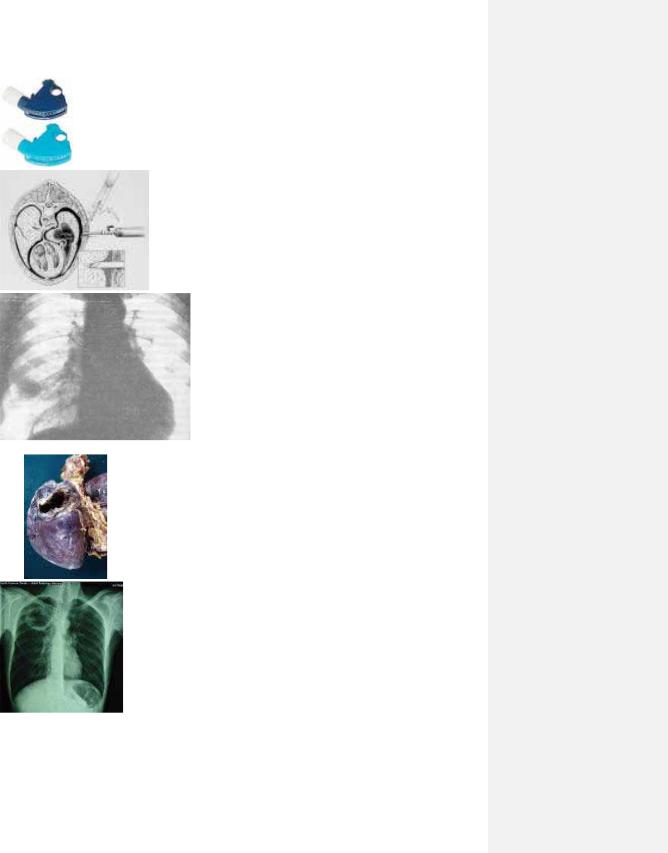
4.17
4.18.
4.19.
4.17.
4.15.4.20
4.21.
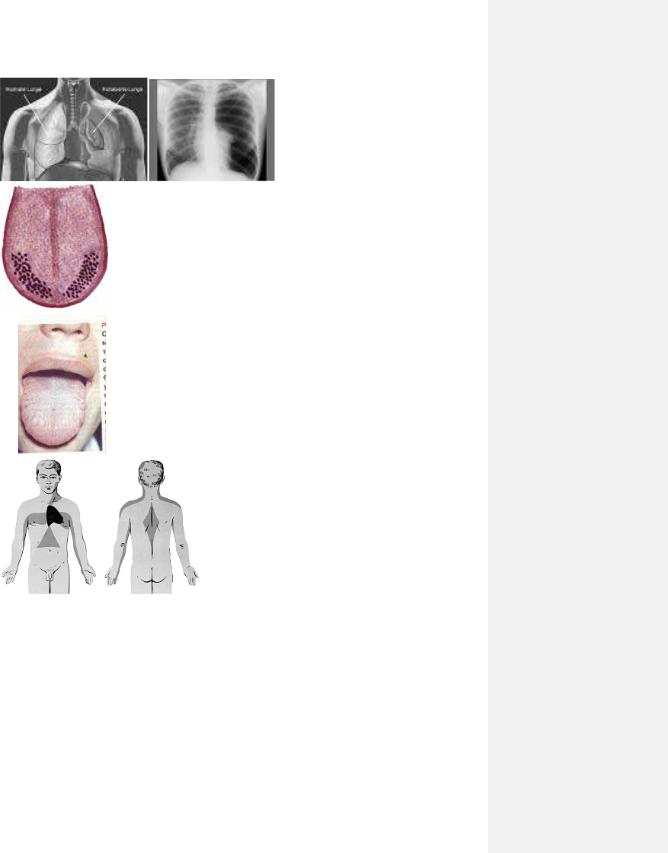
4.22.
4.23.
4.244.24.
5.1.
5.2.
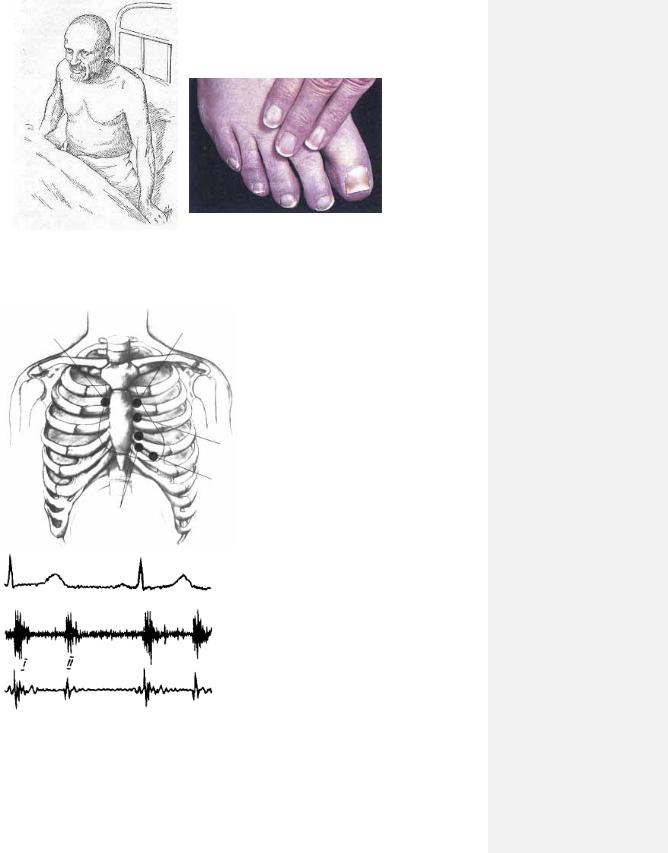
5.3.
5.4.
5.10.
5.11.
5.43.
5.44
5.45.
5.46.
6.1.
6.2.?
Рис. 6.3. Топографія органів черевної порожнини Послідовність пальпації органів черевної порожнини (рис. 6.4.):
1. Сигмоподібна кишка.
2. Сліпа кишка. 3. Висхідна та низхідна ободова кишка. 4.Шлунок. 5. Поперечно ободова кишка. 6. Печінка. 7. Селезінка. 8. Підшлункова залоза.
2
Сигмоподібна кишка – в лівій паховій ділянці (рис. 6.5.). рис. 6.5. Пальпація сигмоподібної кишки.
Рис. 6.7. Пальпація поперечно ободової кишки.
Печінка – в правому підребір’ї по серединно-ключичній лінії.
Рис. 6.9. Визначення вільної рідини в черевній порожнині ( за А.Я. Губергриц, 1974)
6.12г

3
6.10а
6.10
 6.11
6.11
 6.12
6.12
4
6.12а
6.12б
 6.13
6.13
 6.14
6.14
 6.16
6.16
5
 6.17 6.18
6.17 6.18
6.19
6.20
6
6.21
 6.22 6.23
6.22 6.23
6.24
6.25
7
6.26
 6.28
6.28
 6.27 6.29.
6.27 6.29.
6.30

8
 6.31 6.32.
6.31 6.32.
6.33
 6.34
6.34

9
 6.35
6.35
 6.36.
6.36.
 6.37
6.37
 6.38
6.38
10
 6.39
6.39
7.2.
 7.3
7.3
 7.5.
7.5.
 7.6.
7.6.

11
7.7.
 7.8.
7.8.
 7.9.
7.9.
 7.10
7.10

12
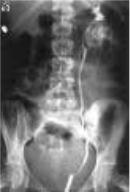 7.11
7.11
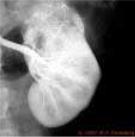 7.12
7.12
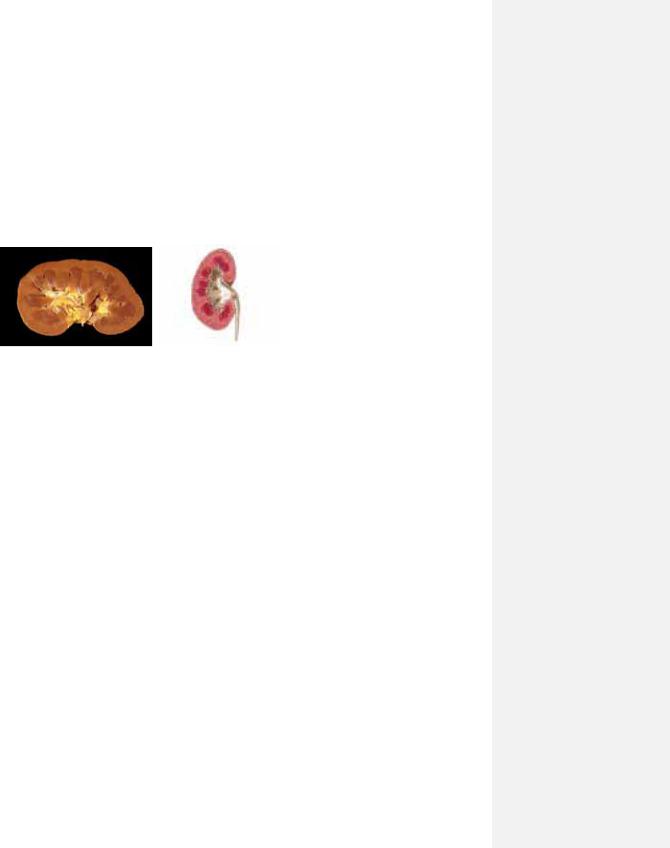
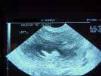 7.13
7.13
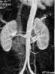
 7.14
7.14
 7.15.
7.15.

13
 Т рис.8.1
Т рис.8.1
 8.2.
8.2.
 8.3.
8.3.
14
8.3.а
 8.4
8.4
 8.5.
8.5.
 8.6.
8.6.
 8.7.
8.7.

15
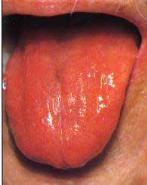 8.9.
8.9.
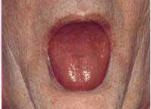 8.10.
8.10.
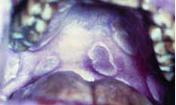 8.11
8.11
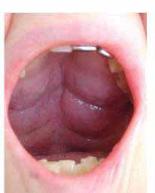 8.12
8.12
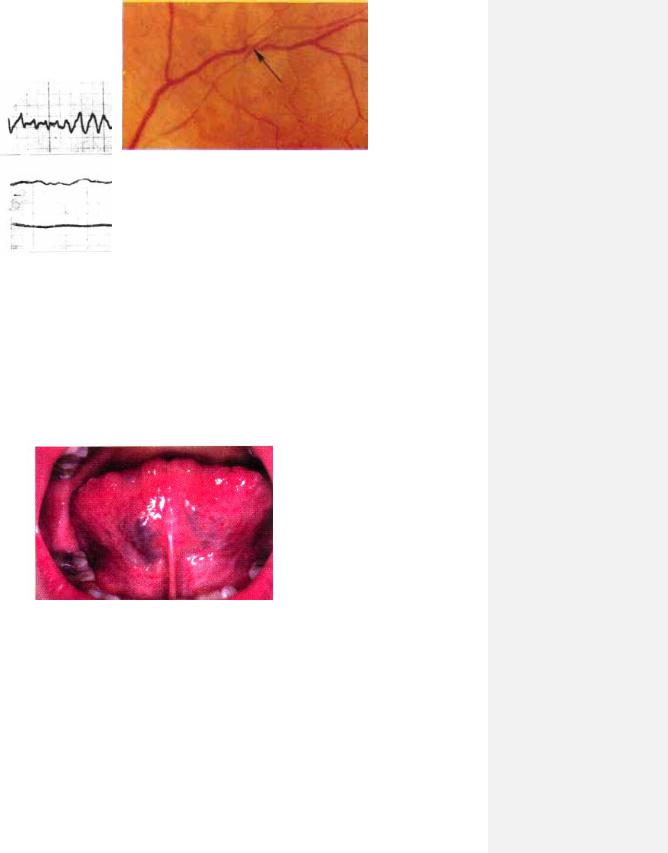
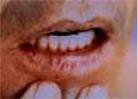
Рис. 8.13.. Дифузна гіперплазія ясен з еритемою та ділянками некрозу при гострій монобластній лейкемії.
16
Рис. 8.14. Виразка на складці слизової оболонки щоки при гострій мієлобластній лейкемії.
1.7
Рис. 8.15. Лейкемічна інфільтрація (лейкеміди) шкіри та обличчя при гострій мієлобластній лейкемії.
1.8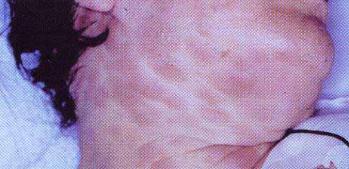
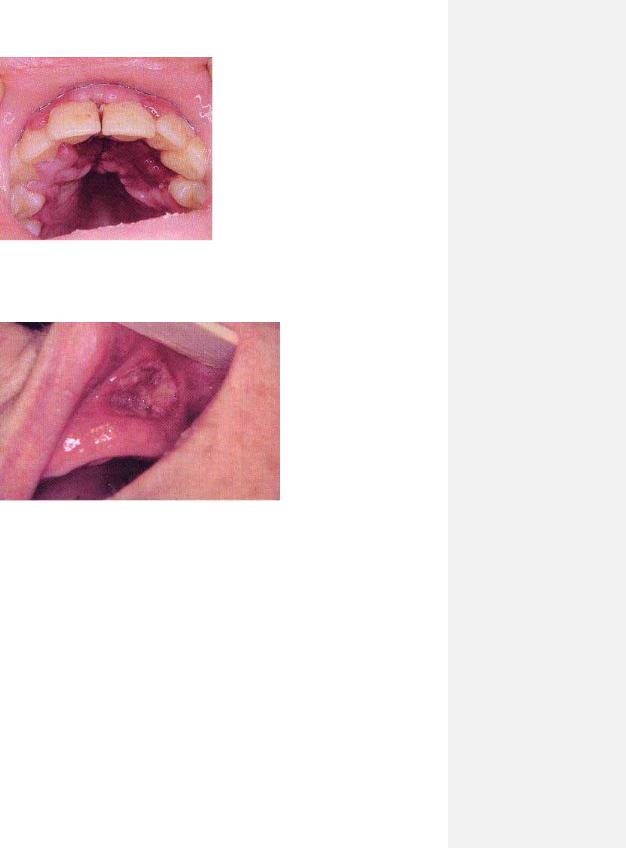
Рис. 8.16.. Псевдомембранозний Кандидоз лівої дужки піднебенного мигдалика при лейкемії.
17
1.2
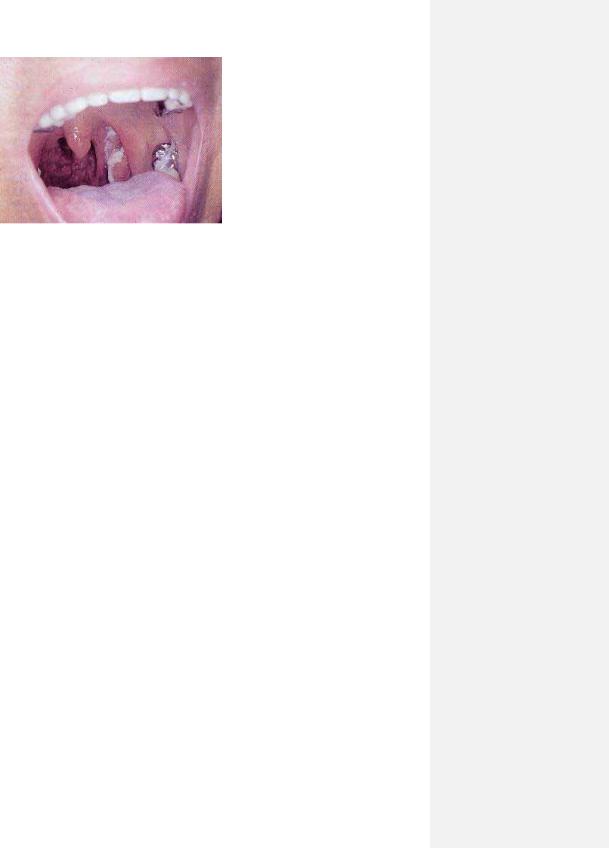
Рис. 8.17. Набряк та кровоточивысть ясен при мыэлобластный лейкемыъ.
1.4. 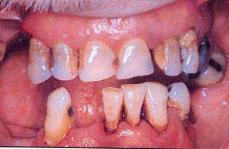
Рис. 8.18. Інфільтрат на піднебенні з поверхневими виразками при лімфомі не-Годжкіна.
1.9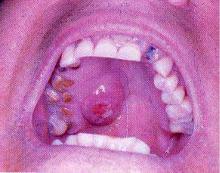
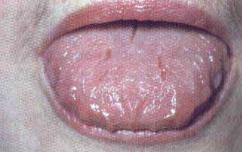
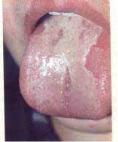
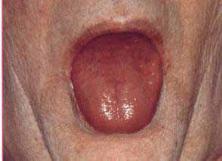
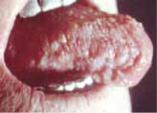
Рис. 8.19. Еритема язика із білими бляшками при Т-клітинній лімфомі.
18
1.10
Рис 8.20. Виразки піднебення, викликані хіміотерапією злоякісної лімфоми у ВІЛ-інфікованого пацієнта.
1.11
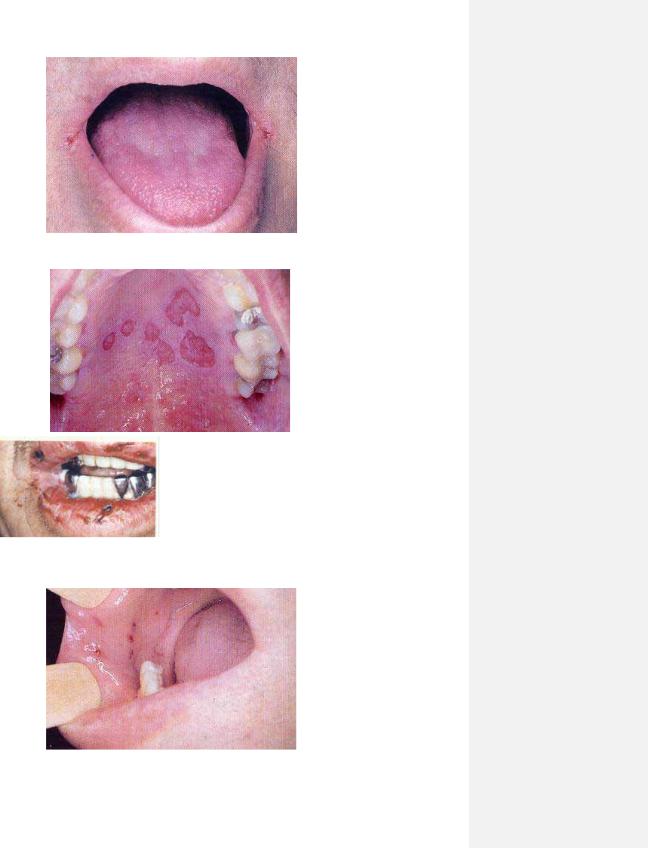
Рис. 8.21. Геморагії губ при тромбоцитопенії.
Рис. 8.22.. Петехії на блідій слизовій оболонці рота.
1.12
Рис. 8.23. Поширена гематома м’якого піднебення та язичка.
19
1.13
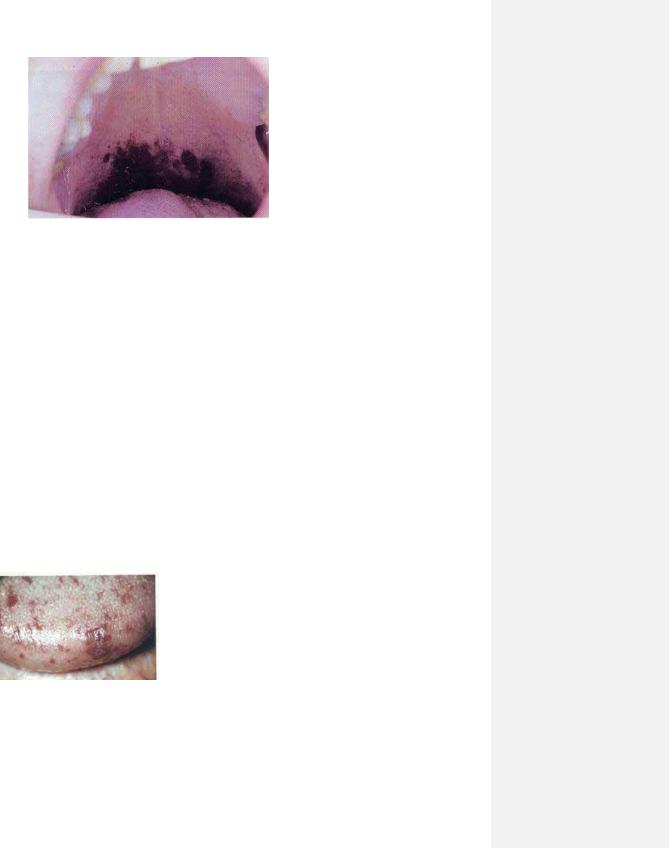
Рис. 8.24. Невеликі телеангіоектазій на верхній губі та язику при хворобі Ослера-Вебера-Рондю
1.14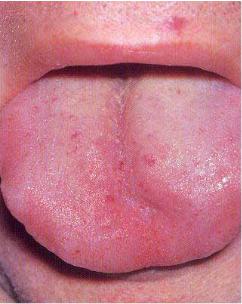
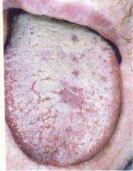
Рис. 8.25. Геморагії язика при геморагічному васкуліті.

20
9.1
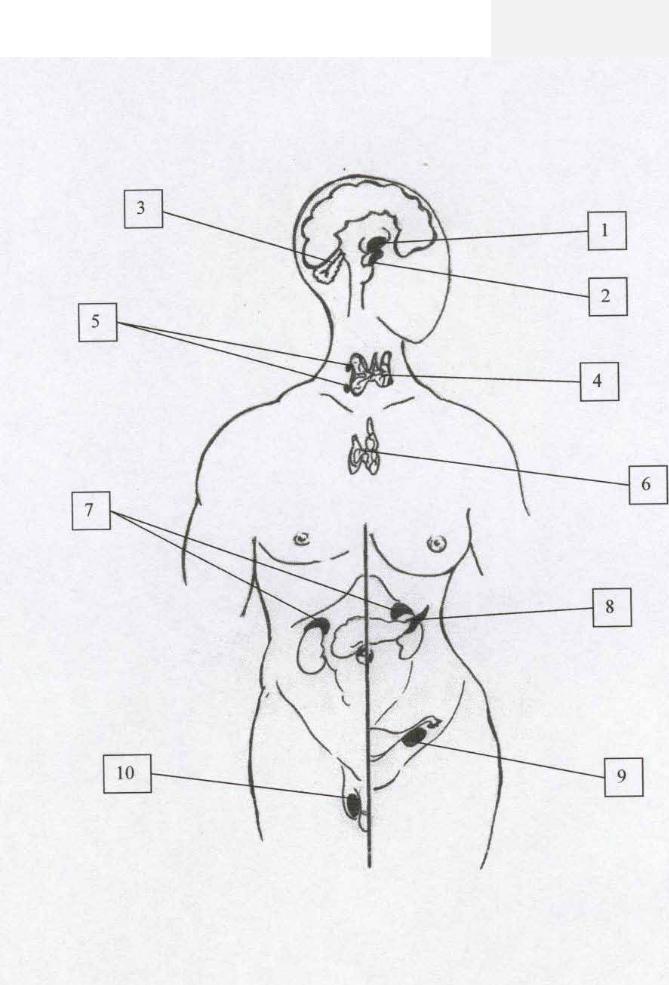
21
22
9.2.
9.3.
Примечание [M1]:
9.4.
9.5 
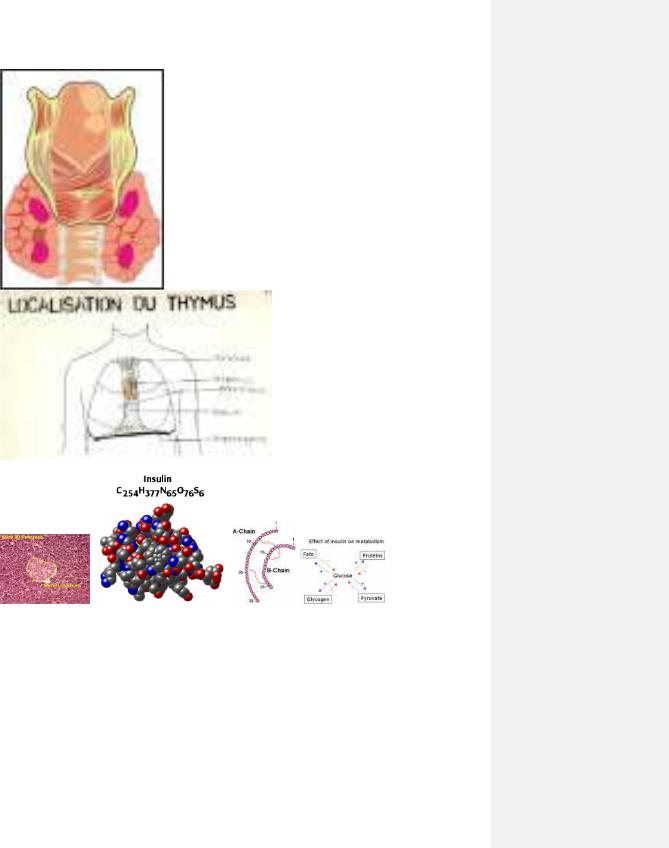
23
9.6.
9.7.
9.8.
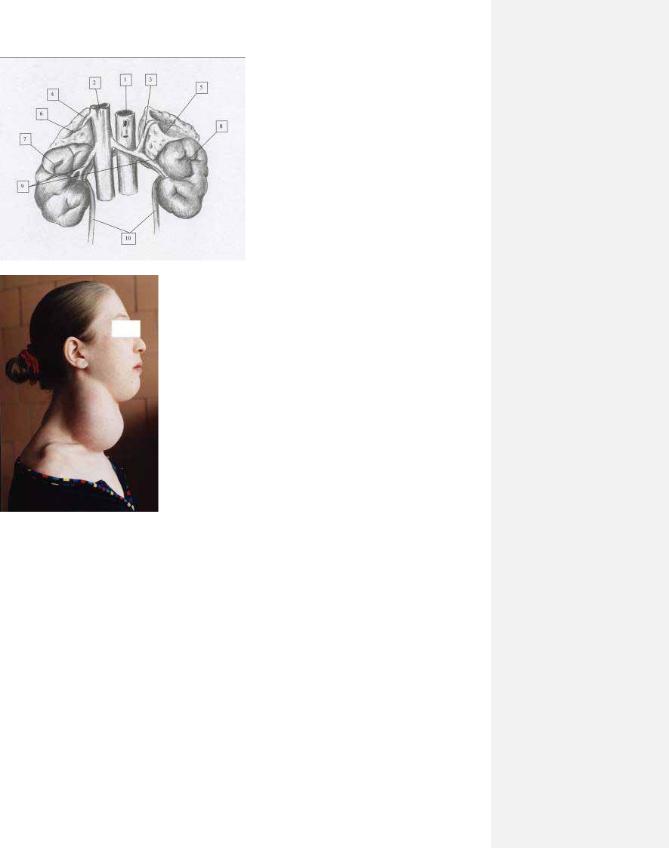
24
9.9.
9.10
9.11
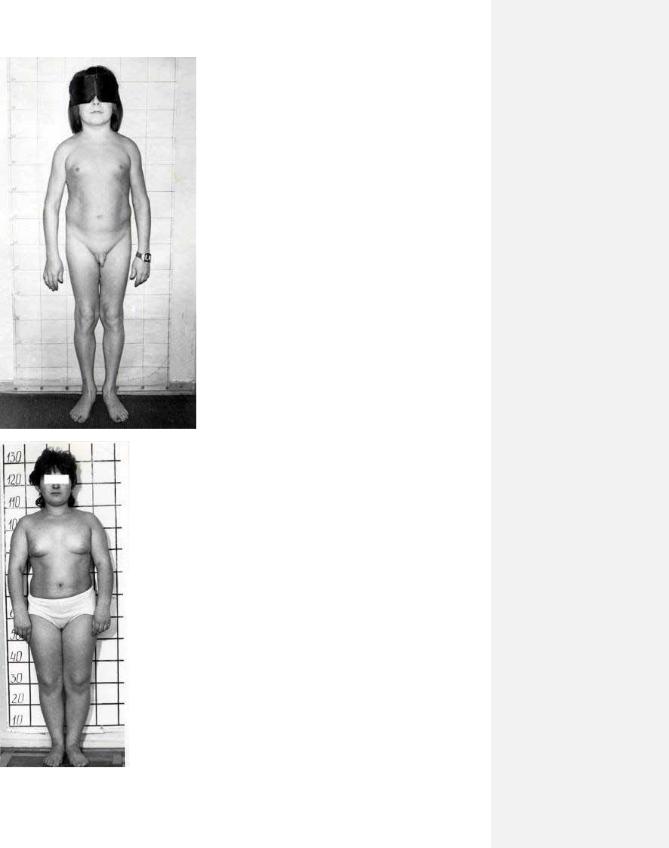
25
9.12
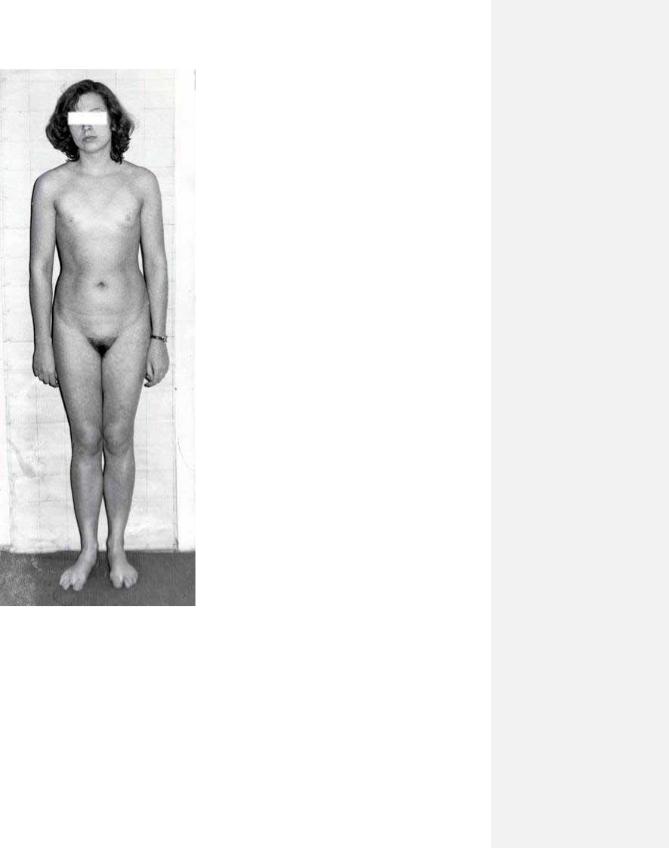
26
9.13

27
9.14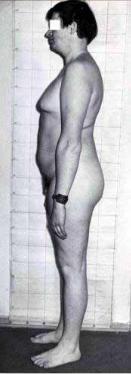

28
9.15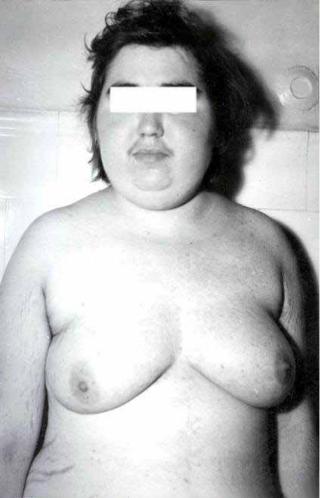
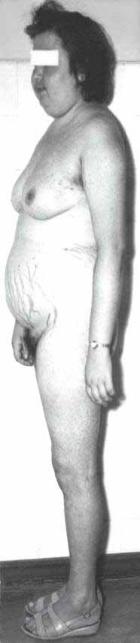
9.16
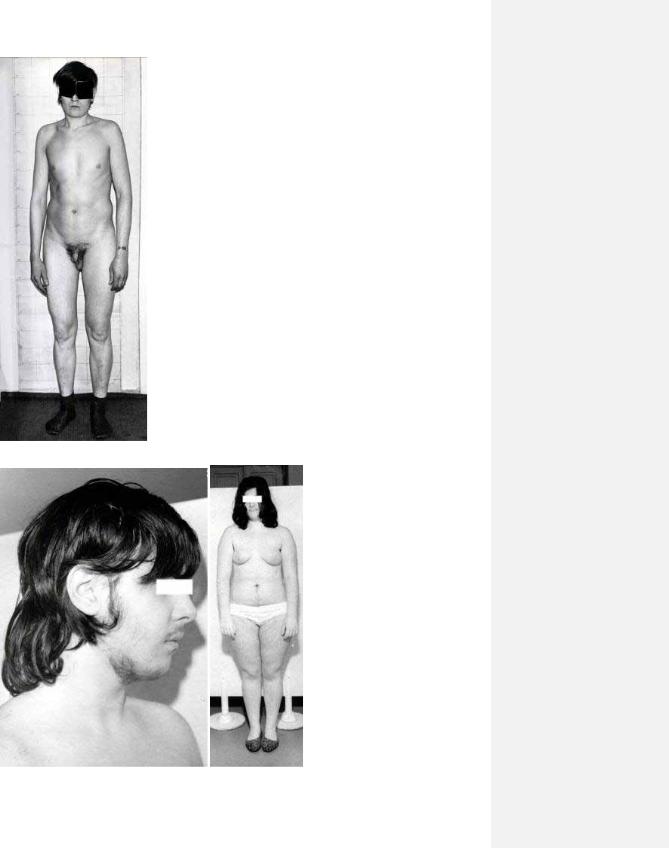
29
9.17
9.18.

30
9.19.
9.20
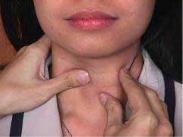 . 9.21
. 9.21

31
922.
9.23.
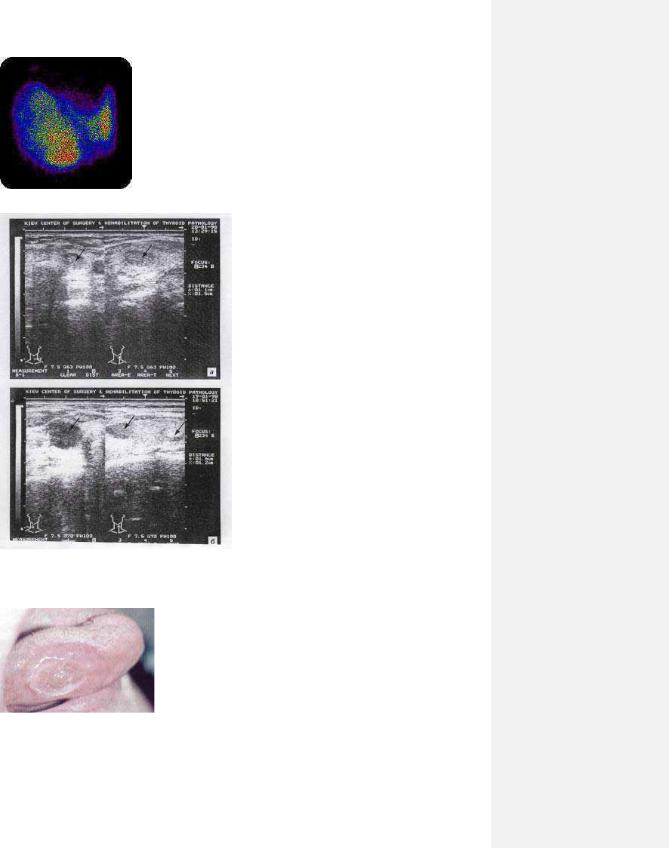
32
9.24
9.25.
9.26
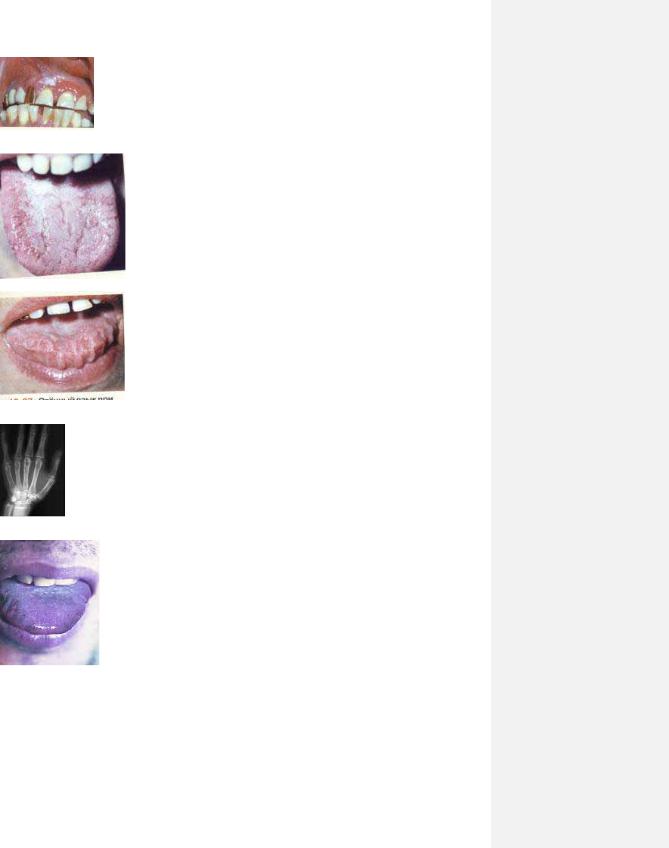
33
9.27
9.28
9.29
9.30
9.31.
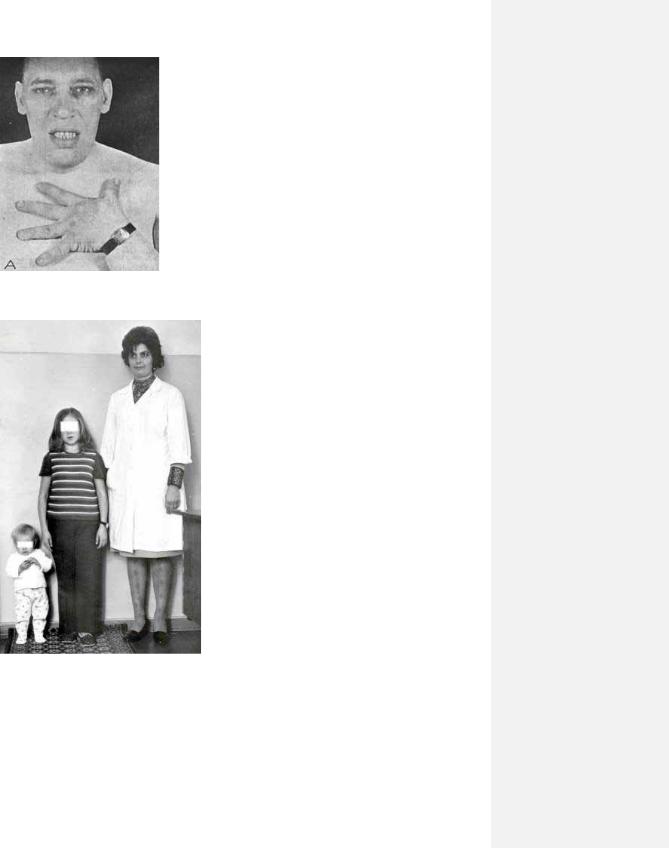
34
9.32.
рис. 9. 33
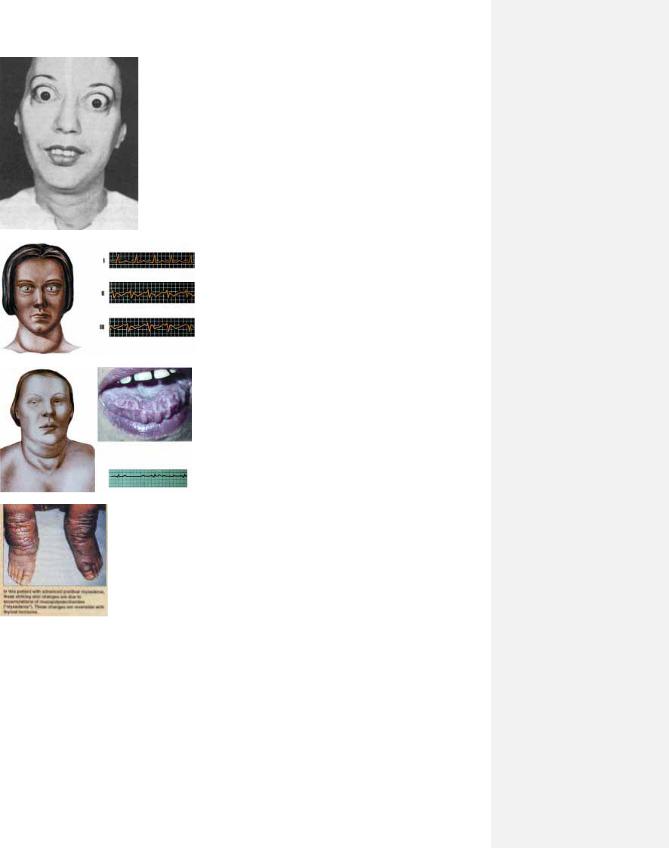
35
9.34.
9.35.
9.36
9.37.
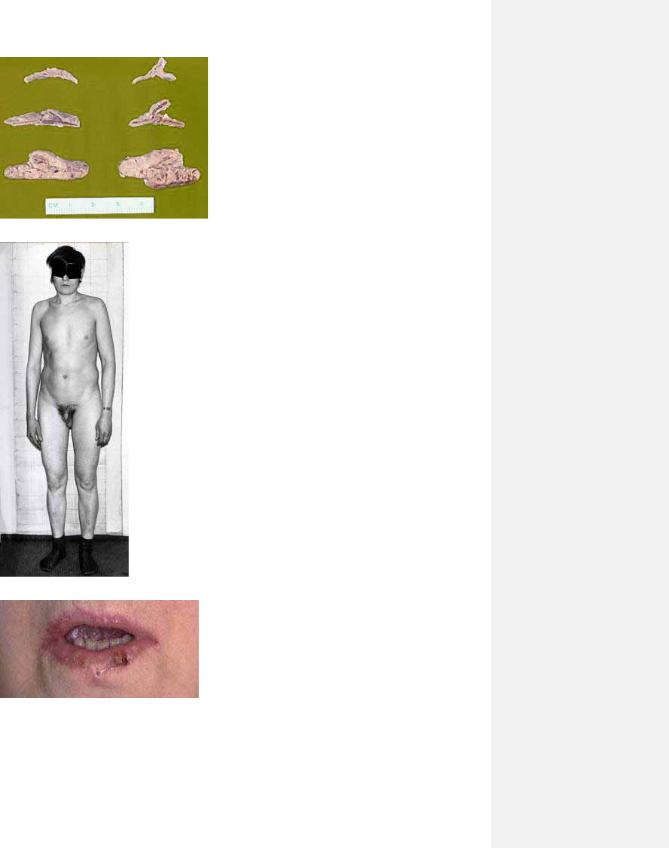
36
9.38.
рис. 10.1
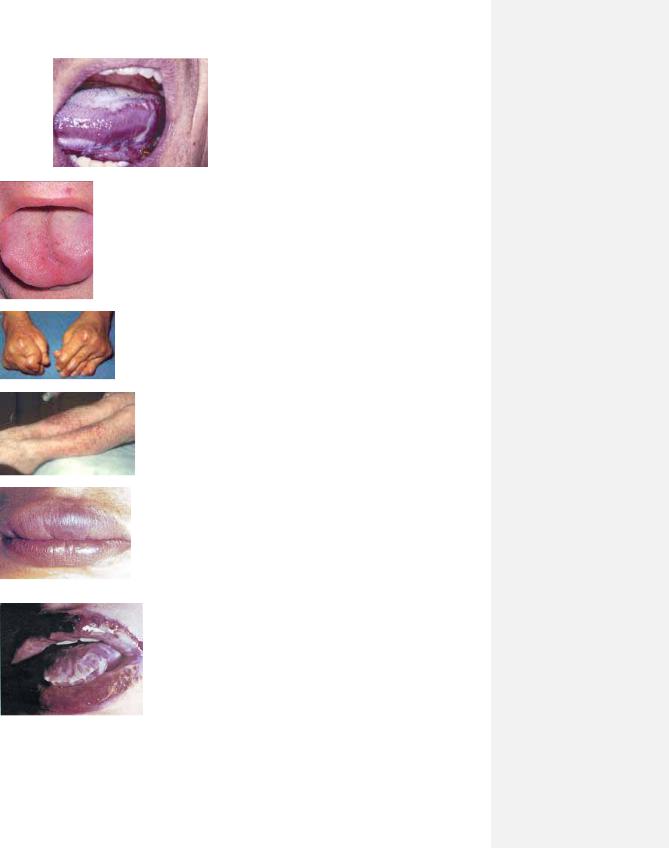
37
рис. 10.2
рис. 10.3
10.4
10.5
10.6.
10.7
10.8

38
10.9.
