
Sokolovsky_Kozhnye_i_venericheskie_bolezni
.pdfони могут привести к воспалительному фимозу, возникает опасность присоединения кандидозного уретрита.
Кандидоз больших складок (кожи под молочными железами, подкрыльцо-вых впадин, паховобедренных складок, межъягодичной складки и складок живота) развивается обычно у тучных, у лиц, страдающих сахарным диабетом и получающих глюкокортикостероидные гормоны. Кандидоз мелких складок (кожи межпальцевых складок стоп и кистей); на кистях, чаше между III–IV пальцами, в результате длительной мацерации возникает межпальцевая дрожжевая эрозия. В крупных и мелких складках на гиперсмированной коже появляются тонкостенные, часто сливающиеся пустулы. В дальнейшем образуются эрозии темно-вишневого цвета с блестящей, «лаковой» поверхностью. Края эрозий полициклические, с бахромкой отслаивающегося белого эпидермиса, приподнятого по периферии в виде «воротничка». Вокруг очага встречаются мелкие пустулы (пустулы-сателлиты) и эрозии. Характерен выраженный зуд и жжение. Дифференцирование заболевания со стрептококковой опрелостью часто бывает затруднительным.
Кандидозная паронихия (поражение околоноггевого валика) и оныхия (онихомикоз) – наиболее частые формы кандидоза. В отличие от онихомикоза, обусловленного нитчатыми грибами, при кандидозной онихии обычно имеет место первоначальное поражение ногтевого валика – возникновение воспалительной кандидозной паронихии. В дальнейшем исчезает эпонихий и ги-перемированный ногтевой валик нависает над ногтем. При надавливании на отечный ногтевой валик из-под него может появиться гнойное отделяемое. Постепенно поражение распространяется на ногтевую пластинку, изменение которой всегда начинается в проксимальных отделах. Из-под заднего валика отрастает деформированный ноготь с измененным цветом. Он утолщается, становится тусклым, грязно-серого цвета, появляются поперечные бороздки, иногда точечные вдавления. Таким образом, наиболее характерным для кандидоза ногтей является сочетание с паронихиями, что позволяет легко отличить поражение от онихомикоза, обусловленного нитчатыми грибами. Клинический диагноз необходимо подтвердить микроскопическим и культураль-ным исследованиями.
Диагностика. Наличие у больных в очагах поражения дрожжеподобных грибов определяют с помощью микроскопических и культуральных исследований (см.
лабораторную диагностику микозов). Однако необходимо помнить, что однократное нахождение единичных дрожжевых клеток в исследуемом препарате или получение при посевах единичных колоний гриба рода Candida не является доказательством кандидозной природы заболевания.
Лечение. Для назначения больному рационального лечения необходимо учитывать клиническую форму кандидоза, его распространенность и выявленные предрасполагающие факторы (общие и местные). При поверхностном кандидозе слизистой оболочки рта, гениталий и перигенитальной области следует выяснить степень обсемененности дрожжами рода Candida желудочно-кишечного тракта. При массивной колонизации желудочно-кишечного тракта грибами рода Candida целесообразно назначение препаратов Для подавления их роста (натамицина, леворина, нистатина и др.).
При локальных поражениях кожи и слизистых оболочек обычно ограничиваются применением наружно противокандидозных препаратов в рациональных формах. При остром кандидозном вульвовагините быстрый терапевтический эффект
81
оказывают примочки и спринцевания 0,05% раствором хлоргексидина биглюконата или 0,01% раствором мирамистина. Противогрибковые производные азола (изоконазол, эконазол и др.) и пол неновые антибиотики (натамицин) также применяют наружно в соответствующих формах: свечах, вагинальных шариках, вагинальных таблетках и креме со специальным аппликатором.
При поражении кожных складок наружную терапию проводят в зависимости от выраженности воспалительных явлений. Вначале назначают примочки (0,05% раствор хлоргексидина биглюконата или 0,01% раствор мирамистина), а затем смазывание очагов 1-2% водным или спиртовым раствором анилинового красителя или 1-2% другим противокандидозным препаратом в форме пасты, геля или гидрофильного крема.
Общую противокандидозную терапию больных поверхностным кандидо-зом кожи и слизистых оболочек назначают при распространенном поражении складок, гладкой кожи, слизистых оболочек, ногтей и околоногтевых валиков кистей и стоп, при рецидивировании очагов поражения, а также при кандидозе, возникшем на фоне лечения антибактериальными антибиотиками, глюкокортикоидными и цитостатическими препаратами, декомпенсиро-ванного сахарного диабета, онкологического заболевания, болезни крови, ВИЧ-инфекции и др. Рекомендуют азольные производные, которые хорошо всасываются из кишечника в системный кровоток. Известные противогрибковые антибиотики полиенового ряда (нистатин, натамицин, леворин) практически нерастворимы в воде, поэтому плохо всасываются из кишечника.
При рецидивирующем кандидозном вульвовагините или баланопостите кроме выявления способствующих факторов (сахарный диабет, патологически протекающая беременность, ожирение, гормональная контрацепция, «скрытая» инфекция и др.) назначают противогрибковый препарат.
Больным с хроническим течением орофарингеольного кандидоза рекомендуют флюконазол по 50-100 мг один раз в сутки в течение 1-2 недель; итраконазол по 100 мг в сутки в течение 2 недель; кетоконазол по 200 мг в сутки в течение 2-3 недель.
Профилактика. Важно предупреждение кандидоза у лиц, имеющих сочетание нескольких предрасполагающих факторов: иммунодефицитное состояние, болезнь крови, новообразование, состояние после тяжелых операций, а также после массивного лечения антибиотиками, глюкокортикоидными гормонами, цитостатиками, получивших ионизирующее облучение. Важное значение придают лечению дисбактериоза кишечника, выявлению и лечению кандидоза у беременных, лечению лиц с генитальным кандидозом и их половых партнеров и др.
5.5. ЛАБОРАТОРНАЯ ДИАГНОСТИКА МИКОЗОВ
Лабораторная диагностика грибковых заболеваний основана на обнаружении гриба и определении его рода и вида. Она складывается из двух основных этапов: микроскопического и культурального исследований. Микроскопическое исследование является первым и важным звеном, позволяющим подтвердить предварительный диагноз.
82
Успех микроскопического исследования во многом зависит от правильного забора патологического материала. Для микроскопического исследования необходимо выбирать волосы, имеющие различимые на глаз признаки поражения грибом (тусклые, обломанные, утолщенные). Измененные на внешний вид волосы извлекают эпиляционным пинцетом. Для обнаружения единичных пораженных волос при микроспории можно воспользоваться люминесцентной лампой с фильтром Вуда (зеленовато-голубое свечение).
При отборе пораженных волос можно использовать ряд дополнительных признаков. Волосы, пораженные микроспорумами, в основании имеют серый чехлик из наружно расположенных спор. При хронической трихофитии в толще чешуек обнаруживаются короткие серого цвета изогнутые в виде «запятых» и «вопросительных знаков» пораженные волосы, а также «черные точки» (утолщенные черные, обломанные в устье фолликула пораженные волосы).
При инфильтративно-нагноительной трихофитии для микроскопического исследования, кроме пораженного волоса, можно использовать гной и корочки с очага поражения.
С очагов поражения кожи при микроспории, трихофитии и микозе паховых складок чешуйки необходимо соскабливать с периферической зоны очага поражения, где гриб находится в большем количестве. Пушковые волосы соскабливаются вместе с чешуйками кожи.
При исследовании пораженного волоса при микроспории и трихофитии обращается внимание на особенности расположения спор (внутри или снаружи волоса) и их величину. Эти данные позволяют в ряде случаев уточнить диагноз, клиническую форму микоза и эпидемиологию (см. табл. 5.2).
При межпальцевой форме микоза стоп для микроскопического исследования используют кожные чешуйки и обрывки мацерированного рогового слоя.
Участок ногтя, который необходимо взять для микроскопического исследования, зависит от формы онихомикоза. При поверхностной форме необходимо делать соскоб с поверхности ногтевой пластинки.
При самой частой дистально-латеральной форме используется соскоб с ногтевого ложа, из-под пластинки (подноггевой гиперкератоз) с частью срезанной измененной ногтевой пластинки. При проксимальной подноггевой форме для забора материала используются особые методы (высверливание окон с помощью бормашины, биопсия ногтя).
При сквамозно-гиперкератотической форме микоза стоп чешуйки соскабливают с подошвенной поверхности. При дисгидротической форме микоза стоп для исследования срезают покрышки пузырей.
Техника приготовления материала для микроскопического исследования
Волос. На предметное стекло наносится небольшая капля 30% КОН и в нее
препаровальной иглой помещается пораженный волос. Капля с волосом слегка подогревается над пламенем спиртовки до появления паров над поверхностью жидкости или выпадения ободка кристаллов по краю капли Щелочи. После накрывания покровным стеклом избыток шелочи удаляется Фильтровальной бумагой. Препарат исследуют сначала под малым, а затем под большим (х 400) увеличением микроскопа.
Кожные и ногтевые чешуйки. Тонкие ногтевые чешуйки для микроскопического исследования помещают на предметное стекло в каплю 30% КОН и нагревают,
83
добавляя щелочь при испарении. Остывший неокрашенный препарат накрывают покровным стеклом и микроскопируют.
Толстые кожные и ногтевые чешуйки помещают в центрифужную пробирку и заливают несколькими каплями 30% КОН. Пробирку нагревают до кипения и оставляют на 20–30 минут. Часть размягченного материала стеклянной палочкой переносят на предметное стекло, придавливая спичкой до появления «облачка», после чего микроскопируют.
Гной. Капля гноя смешивается с каплей спирта пополам с глицерином и исследуется в нативном препарате.
Культуральная диагностика
Культуральная диагностика осуществляется для окончательного уточнения диагноза и выяснения эпидемиологии. Она включает получение культуры гриба с последующим микроскопическим исследованием.
Пораженные волосы, чешуйки (кожные и ногтевые), покрышки пузырей или гной засевают на искусственную питательную среду. По внешнему виду гигантских колоний на чашках Петри можно составить представление о роде возбудителя
(Microsporum, Trichophyton, Epidermophyton), его виде (L. canis или ferrugineum, Т. violaceum, verrucosum или gypseum). Окончательное уточнение рода и вида гриба возможно только на основании микроскопического исследования полученной культуры.
Лабораторная диагностика поверхностного кандидоза
Для лабораторного исследования на дрожжеподобные грибы необходим свежий материал. Для микроскопического исследования, в зависимости от клинических проявлений и локализации поражений, могут быть взяты чешуйки кожи, соскобы с ногтей, капля гноя из-под ногтевого валика, беловатые налеты с пораженных участков слизистой оболочки рта и наружных половых органов, стенок влагалища, соскоб со слизистой оболочки уретры, а также смывы с красной каймы губ, пораженных участков кожи крупных и мелких складок.
Взависимости от места поражения и характера клинических проявлений материал для исследования берут ватным тампоном, скальпелем, петлей и т. п.
Кожные и ногтевые чешуйки, обрывки эпидермиса и соскобы слизистой оболочки предварительно обрабатывают 30% КОН. Патологический материал исследуют в неокрашенных или окрашенных препаратах.
Впервом случае материал смешивают с равным количеством спирта с глицерином. При окраске по Граму дрожжевые клетки и псевдомицелий выглядят темнофиолетовыми, по Цилю–Нильсену – синими, а по Романов-скому-Гимза – розовофиолетовыми. При этом отличительным признаком дрожжевой клетки является почкование - обнаружение фигуры «песочных часов».
Взятие материала со слизистой оболочки полости рта, половых органов, с кожи красной каймы губ, с углов рта, с кожи крупных и мелких складок осуществляется стерильным тампоном. Тампон после взятия материала помещается в другую стерильную пробирку с жидким суслом. Пробирка с тампоном направляется в микробиологическую лабораторию. Выделение чистой культуры дрожжеподобных грибов рода Candida проводится по общепринятой микробиологической методике.
Таблица 5.1
84

85
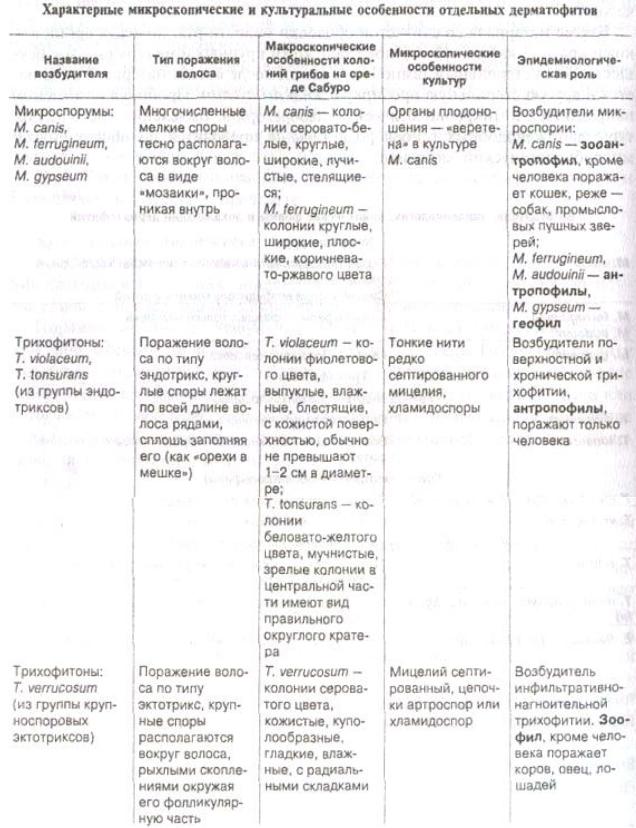
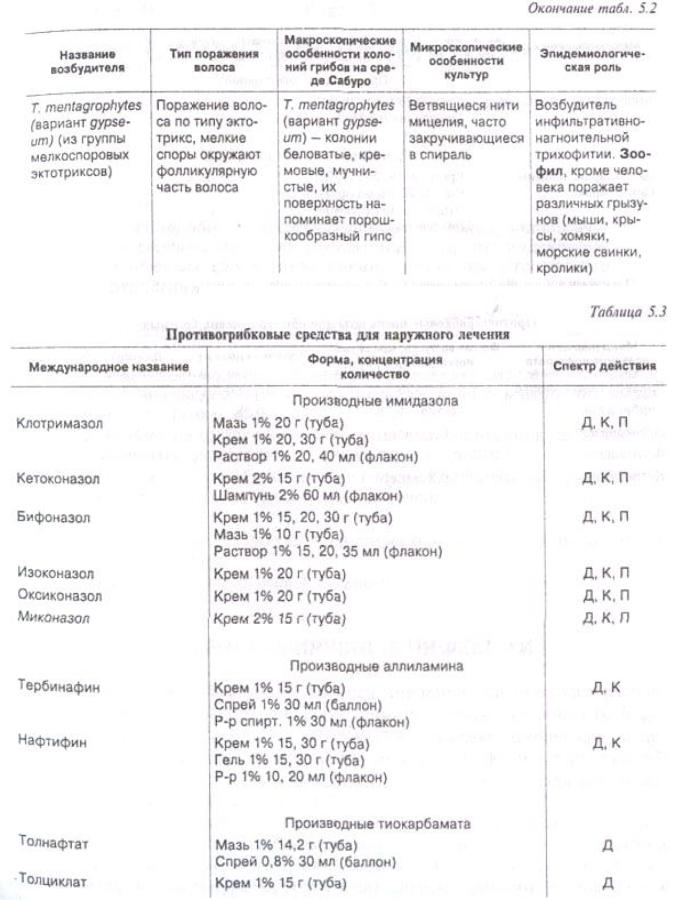
Таблица 5.2
86
87
Глава 6 ВИРУСНЫЕ ДЕРМАТОЗЫ
Тема подробно изучается студентами лечебных, педиатрических и стоматологических факультетов. Студенты медико-профилактических факультетов должны иметь представление о данной патологии и необходимых санитарно-профилактических мероприятиях при работе с пациентами, страдающими вирусной патологией.
После изучения темы студент должен знать:
•классификацию вирусных дерматозов, этиологию, патогенез, эпидемиологию, клиническую картину герпетических, папилломавирусных инфекций, контагиозного моллюска;
•о патогенетической роли иммунодефицитных состояний в развитии кли-
ники вирусных дерматозов;
•правила лабораторной диагностики вирусных заболеваний, принципы терапии и профилактики рецидивов болезней; уметь:
•осмотреть больного, определить высыпные элементы, поставить предварительный диагноз;
88
• наметить план обследования больного.
6.1. ГЕРПЕСВИРУСНЫЕ ИНФЕКЦИИ
Герпесвирусные инфекции отличаются эпидемически широким распространением в человеческой популяции, многообразием клинических форм, персистирующим течением. Эти заболевания протекают хронически, рецидивируют и сопровождаются депрессией иммунитета. Кроме того, тяжелое Учение и частые рецидивы герпесвирусных инфекций могут являться марке-Рами нарастающего иммунодефицита.
Из 80 представителей семейства герпесвирусов 8 выделены непосредст-венно от человека. Сходные биологические свойства позволили разделить все многообразие герпесвирусов на 3 подсемейства – альфа, бета и гамма. В подсемейство ольфагерпесвирусов входят вирусы простого герпеса 1-го и 2-го типов (ВПГ-1, ВПГ- 2, или HSV), вирус ветряной оспы и опоясывающего герпеса (ВГ-3, ВОГ, или VZV).
К бетагерпесвирусам относится цитомега-ловирус. К гаммагерпесвирусам
относится вирус Эпштейна-Барр, который размножается только в В-лимфоцитах. Кроме того, в последние годы выделены, но еще не классифицированы ВГ-6, ВГ-7 и ВГ-8 типов.
6.1.1. Простой герпес (простой пузырьковый лишай, herpes simplex)
Этиология и эпидемиология. Вирус простого герпеса (ВПГ) относится к ДНКсодержащим фильтрующимся вирусам. Различают ВПГ-1 – возбудитель негенитальных форм и ВПГ-2 – возбудитель генитальных форм заболевания. Вирусы различаются по набору белков-антигенов, некоторым биологическим свойствам, а также по преимущественному пути передачи вируса в естественных условиях.
У 70% детей и 80-90% взрослого населения обнаруживают антитела к вирусу простого герпеса. Источником заражения является инфицированный человек, причем как в период клинических проявлений, так и в период латентного течения инфекции. Вирус можно выделить из различных биологических секретов (слюна, слеза, содержимое везикул и т. д.). Инфицирование ВПГ-1 часто происходит в первые три года жизни ребенка, ВПГ-2 – с началом сексуальной жизни. Однако деление в известной степени условно, так как ВПГ-1 может вызывать поражение в аногенитальной области, а ВПГ-2 клинически проявляет себя и в других участках кожи и слизистых оболочках. Виновником неонатального герпеса в 70% случаев является ВПГ-2 и только в 30% случаев ВПГ-1.
Пути передачи ВПГ: прямой контакт (бытовой, половой); непрямой контакт (предметы быта, посуда, игрушки, медицинские инструменты); воздушнокапельный; от матери к плоду (трансплацентарный и в момент рождения плода при прохождении через родовые пути); парентеральный (трансплантация органов и тканей, искусственное оплодотворение инфицированной донорской спермой).
Патогенез. При первичном инфицировании вирионы адсорбируются на эпителиоцитах, прикрепляются к клеточным рецепторам. Мембраны клетки и вирионов сливаются и ДНК вируса интегрирует в ядро клетки-хозяина. После ряда преобразований в ядре эпителиоцитов образуются незрелые кап-сиды, которые транспортируются в цитоплазму и, приобретая оболочку, выходят из клетки. В фокусе поражения на коже или слизистой оболочке отмечаются воспалительные
89
явления: хемотаксис клеточных элементов, выброс в ткани биологически активных веществ, реактивные изменения сосудов, деградация эпителиоцитов. Клинически это проявляется ограниченным отеком, гиперемией, микровезикулами, а также ощущением чувства зуда, жжения. При первичном инфицировании вирус попадает из входных ворот инфекции в сенсорные спинальные или церебральные ганглии (распространение идет по эндо- и периневральным путям, интраакхонально и по шван-новским клеткам). Однако ВПГ распространяется не только нейрогенно, но и гематогенно. Первичное инфицирование всегда сопровождается периодом вирусемии, в результате чего ВПГ проникает не только в сенсорные ганглии, но и во многие клетки организма. Вирус имеет тропность к форменным элементам крови, иммуноцитам. Проникая в генетический аппарат клетки, ВПГ вызывает деградацию и гибель клетки или значительное снижение функциональной активности и состояние вторичного иммунодефицита, что делает невозможным полную элиминацию ВПГ.
Пребывание ВПГ в организме человека приводит к снижению напряженности как клеточного, так и гуморального звеньев иммунитета. Нарушается функциональная активность неспецифических факторов защиты. Снижается интерфероногенная способность лейкоцитов, активность естественных киллеров, антителозависимая клеточная цитотоксичность лейкоцитов периферической крови. Может снижаться абсолютное число и функциональная активность Т-лимфоцитов.
При снижении иммунитета наступают вторичные рецидивы простого герпеса, так как вирус может распространяться из сенсорных ганглиев по периневральным пространствам и повторно достигать кожи или слизистых оболочек. Ослабление иммунного контроля, с одной стороны, делает невозможным полную элиминацию вируса из организма; с другой – нельзя исключить роль ВПГ в развитии неопластических процессов, таких как рак шейки матки, рак простаты, индукции атеросклероза.
Клиническая картина. Заболевания, вызванные ВПГ, подразделяют на первичную и вторичную, или рецидивирующую, герпетическую инфекцию. Кроме этого, выделяют обычное течение герпетической инфекции (локализованные формы) и формы тяжелого течения на фоне иммунодефицита (распространенные и генерализованные формы).
Первичная инфекция возникает при первом контакте человека с ВПГ (чаще у детей). При первичной инфекции инкубационный период продолжается 2-14 дней и в 80– 90% случаях инфекция протекает в субклинической, латентной форме. Факт инфицирования проходит не замеченным. Только в 10–20% случаев отмечаются клинические проявления либо в форме острого респираторного вирусного заболевания неуточненного генеза, либо в форме острого герпетического стоматита.
Острый герпетический афтозный стоматит является наиболее частой клинической формой первичной инфекции, °Днако это не совсем точный термин, так как поражение слизистой оболочки Рта может протекать по типу гингивита, глоссита, герпетической ангины.
некоторых случаях при первичной инфекции высыпания могут появляться на коже в различных локализациях. Манифестная форма первичной инфекции, как правило, сопровождается выраженными признаками интоксикации.
0сле окончания инкубационного периода отмечается подъем температуры До 39-^40* С, слабость, головная боль, потеря аппетита. На слизистой оболоч-Ке полости рта,
90
