
- •УСЛОВНЫЕ СОКРАЩЕНИЯ
- •ПРЕДИСЛОВИЕ
- •Глава 1 ВВЕДЕНИЕ В АКУШЕРСТВО
- •ИСТОРИЯ РОДОВСПОМОЖЕНИЯ. РОЛЬ АКУШЕРКИ
- •СТРУКТУРА РОДОВСПОМОЖЕНИЯ. МЕСТО АКУШЕРКИ В СИСТЕМЕ ПЕРИНАТАЛЬНОЙ ПОМОЩИ
- •ФИЛОСОФИЯ АКУШЕРСКОГО ДЕЛА. РОЛЬ АКУШЕРКИ В ОБЕСПЕЧЕНИИ БЕЗОПАСНОСТИ МАТЕРИНСТВА, СНИЖЕНИИ МАТЕРИНСКОЙ И ПЕРИНАТАЛЬНОЙ ЗАБОЛЕВАЕМОСТИ И СМЕРТНОСТИ
- •АСЕПТИКА И АНТИСЕПТИКА В АКУШЕРСТВЕ
- •АНАТОМИЯ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ
- •СТРОЕНИЕ ЖЕНСКОГО ТАЗА
- •МЕНСТРУАЛЬНЫЙ ЦИКЛ И ЕГО РЕГУЛЯЦИЯ
- •Глава 2 ФИЗИОЛОГИЧЕСКОЕ АКУШЕРСТВО
- •ФИЗИОЛОГИЧЕСКАЯ БЕРЕМЕННОСТЬ
- •Зачатие. Оплодотворение. Эмбриональное развитие
- •Развитие оболочек и плаценты
- •Физиология плода
- •Диагностика беременности и определение срока беременности
- •Физиологические изменения во время беременности
- •Основные акушерские понятия. Обследование беременной
- •Наблюдение за беременной в женской консультации
- •Обязанности акушерки женской консультации по подготовке акушерского приема
- •Гигиена беременной
- •Влияние вредных факторов на плод. Оценка состояния внутриутробного плода. Антенатальная охрана плода
- •Проблемы беременной и помощь в их решении
- •ФИЗИОЛОГИЯ РОДОВ
- •Причины наступления родовой деятельности
- •Прелиминарный период. Признаки готовности к родам и методы их оценки
- •Плод как объект родов
- •Биомеханизм родов
- •Родовые изгоняющие силы
- •Периоды родов и их течение
- •Принципы ведения родов. Прием роженицы в родильный дом
- •Структура родильного отделения
- •Ведение I периода родов
- •Ведение II периода родов
- •Первичный туалет и оценка состояния новорожденного
- •Ведение последового периода
- •Причины родовой боли и попытки решения проблемы
- •ФИЗИОЛОГИЧЕСКИЙ ПОСЛЕРОДОВЫЙ ПЕРИОД
- •Ранний послеродовый период
- •Поздний послеродовый период, изменения в организме родильницы
- •Принципы естественного вскармливания
- •Структура послеродового отделения и обязанности акушерки
- •Гигиена родильницы и профилактика послеродовых осложнений
- •Глава 3 ПАТОЛОГИЧЕСКОЕ АКУШЕРСТВО
- •ВЫДЕЛЕНИЕ ФАКТОРОВ РИСКА В ЦЕЛЯХ ПРОФИЛАКТИКИ АКУШЕРСКИХ ОСЛОЖНЕНИЙ
- •СТРУКТУРА ДОРОДОВОГО ОТДЕЛЕНИЯ И ОБЯЗАННОСТИ АКУШЕРКИ
- •РАННИЙ ГЕСТОЗ, ИЛИ ТОКСИКОЗ, БЕРЕМЕННЫХ
- •ПОЗДНИЙ ГЕСТОЗ
- •РЕДКИЕ ФОРМЫ ГЕСТОЗОВ
- •ОСОБЕННОСТИ ТЕЧЕНИЯ БЕРЕМЕННОСТИ ПРИ ЭКСТРАГЕНИТАЛЬНОЙ ПАТОЛОГИИ
- •Беременность и заболевания сердечно-сосудистой системы
- •Течение и ведение беременности и родов при гипертонической болезни
- •Беременность и заболевания мочевыделительной системы
- •Беременность и заболевания крови
- •Беременность и сахарный диабет
- •Беременность и заболевания щитовидной железы
- •Беременность и заболевания печени
- •Беременность и болезни дыхательных путей
- •Беременность и острый аппендицит
- •Беременность и патология зрения
- •Беременность при коллагенозах
- •ТЕЧЕНИЕ И ВЕДЕНИЕ БЕРЕМЕННОСТИ ПРИ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ
- •ИНФЕКЦИИ И БЕРЕМЕННОСТЬ. РОЛЬ АКУШЕРКИ В ПРОФИЛАКТИКЕ ОСЛОЖНЕНИЙ
- •АНОМАЛИИ РАЗВИТИЯ И ЗАБОЛЕВАНИЯ ЭЛЕМЕНТОВ ПЛОДНОГО ЯЙЦА
- •БОЛЕЗНИ ПЛОДА. РОЛЬ ЖЕНСКОЙ КОНСУЛЬТАЦИИ В ПРОФИЛАКТИКЕ И СВОЕВРЕМЕННОЙ ДИАГНОСТИКЕ. ЗАДАЧИ АКУШЕРКИ
- •Врожденные пороки развития
- •Отставание в развитии и гибель плода
- •ПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ
- •Терапия плацентарной недостаточности
- •Примерные схемы лечения и профилактики
- •Профилактика плацентарной недостаточности
- •НЕВЫНАШИВАНИЕ
- •Выкидыши
- •Лекарственные средства
- •Преждевременные роды
- •ПЕРЕНОШЕННАЯ БЕРЕМЕННОСТЬ
- •ТАЗОВЫЕ ПРЕДЛЕЖАНИЯ
- •ПОПЕРЕЧНЫЕ И КОСЫЕ ПОЛОЖЕНИЯ
- •Акушерский поворот
- •МНОГОПЛОДИЕ
- •АНОМАЛИИ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
- •Патология прелиминарного периода
- •Слабость родовой деятельности
- •Чрезмерная родовая деятельность
- •Дискоординация родовой деятельности
- •АНОМАЛИИ КОСТНОГО ТАЗА
- •АНОМАЛИИ ВСТАВЛЕНИЯ ГОЛОВКИ
- •АКУШЕРСКИЕ КРОВОТЕЧЕНИЯ
- •ЭКТОПИЧЕСКАЯ БЕРЕМЕННОСТЬ
- •Трубная беременность
- •Яичниковая беременность
- •Беременность в рудиментарном роге матки
- •Брюшная беременность
- •Шеечная беременность
- •ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
- •ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ
- •АНОМАЛИИ ПРИКРЕПЛЕНИЯ ПЛАЦЕНТЫ. КРОВОТЕЧЕНИЯ И ДРУГИЕ ВИДЫ ПАТОЛОГИИ В ПОСЛЕДОВОМ ПЕРИОДЕ
- •КРОВОТЕЧЕНИЯ В ПОСЛЕРОДОВОМ ПЕРИОДЕ
- •Кровотечения в раннем послеродовом периоде
- •Кровотечения в позднем послеродовом периоде
- •ГЕМОРРАГИЧЕСКИЙ ШОК
- •СИНДРОМ ДИССЕМИНИРОВАННОГО ВНУТРИСОСУДИСТОГО СВЕРТЫВАНИЯ КРОВИ
- •ЭМБОЛИЯ ОКОЛОПЛОДНЫМИ ВОДАМИ
- •РОДОВОЙ ТРАВМАТИЗМ
- •ИНФЕКЦИОННЫЕ ПОСЛЕРОДОВЫЕ ЗАБОЛЕВАНИЯ
- •Структура отделения послеродовых заболеваний
- •Виды послеродовых инфекций
- •Нагноение послеродовой раны, или послеродовая язва
- •Послеродовой эндометрит
- •Послеродовой мастит
- •НЕИНФЕКЦИОННЫЕ ПОСЛЕРОДОВЫЕ ЗАБОЛЕВАНИЯ
- •КОНСЕРВАТИВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ, ПРИМЕНЯЕМЫЕ В АКУШЕРСКОЙ ПРАКТИКЕ
- •Глава 4 ОПЕРАТИВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
- •ВИДЫ АКУШЕРСКИХ ОПЕРАЦИЙ
- •ОБЕЗБОЛИВАНИЕ АКУШЕРСКИХ ОПЕРАЦИЙ
- •ОПЕРАЦИИ ПО СОХРАНЕНИЮ БЕРЕМЕННОСТИ
- •ОПЕРАЦИИ ПО ПРЕРЫВАНИЮ БЕРЕМЕННОСТИ. РОЛЬ АКУШЕРКИ В ПРОФИЛАКТИКЕ ИСКУССТВЕННЫХ АБОРТОВ И ИХ ОСЛОЖНЕНИЙ
- •ОПЕРАЦИИ, ПОДГОТАВЛИВАЮЩИЕ РОДОВЫЕ ПУТИ
- •Амниотомия
- •Рассечение промежности
- •АКУШЕРСКИЕ ЩИПЦЫ
- •ВАКУУМ-ЭКСТРАКЦИЯ ПЛОДА
- •КЕСАРЕВО СЕЧЕНИЕ
- •ПЛОДОРАЗРУШАЮЩИЕ ОПЕРАЦИИ
- •ЛИТЕРАТУРА

ПОПЕРЕЧНЫЕ И КОСЫЕ ПОЛОЖЕНИЯ
Неправильным положением плода называют такое, при котором длинник матки и ось плода не совпадают. При пересечении этих линий под прямым углом плод образует поперечное положение (situs transversus), а при пересечении под острым или тупым углом — косое положение (situs obliqus). Практически разница между поперечным и косым положением невелика, поэтому в акушерстве чаще придерживаются общего термина — поперечное положение.
Неправильные положения встречаются в 0,2 – 0,4 % случаев. При поперечных положениях позицию определяют по головке. Различают
первую позицию – головка слева, вторую позицию – головка справа.
Различают также два вида: передний вид, когда спинка плода обращена кпереди, и задний вид, когда спинка обращена кзади. Неблагоприятный вариант для извлечения плода, когда спинка плода обращена вниз
(dorso inferios).
Этиология поперечных положений плода. Причины формирования поперечных положений плода имеют много общего с причинами тазовых предлежаний. К ним относятся: снижение пластического тонуса мускулатуры матки, неправильная форма матки (седловидная, двурогая), опухоли матки, опухоли костей таза, узкий таз, предлежание плаценты, т. е. факторы, мешающие головке опуститься в нижний сегмент матки и прижаться ко входу в малый таз. Факторы, создающие суперподвижность плода, – многоводие, многоплодие, гипотрофия плода.
Диагностика. Поперечное и косое положение плода диагностируется без особых трудностей. При осмотре живота обращает на себя внимание форма матки, вытянутая в поперечном размере. Окружность живота превышает норму для срока беременности, а высота меньше. При пальпации матки дно ее определяется низко, причем в нем не находят крупной части; в боковых отделах матки определяют крупные части, одна из которых плотная, округлой формы
– головка; над входом в таз предлежащая часть отсутствует. Сердцебиение плода лучше всего прослушивается в области пупка. Влагалищное обследование, произведенное во время беременности, в начале родов при целом плодном пузыре не дает много информации.
Оно подтверждает отсутствие предлежащей части. Только при большом раскрытии зева (4 – 5 см) и отошедших водах можно определить плечико, лопатку, остистые отростки позвонков, подмышечную впадину.
Течение и ведение беременности и родов. Диагноз поперечного положения плода необходимо установить во время беременности. При сроке 32 недели беременной назначают корригирующую гимнастику. Наружный профилактический поворот плода по Архангельскому при поперечном положении плода не дает стойкого эффекта.
Роды в поперечном положении являются патологическими. Спонтанное родоразрешение через естественные родовые пути жизнеспособным плодом невозможно.
ВI периоде родов происходит несвоевременное излитие вод, так как нет разделения вод на передние и задние. Это осложнение сопровождается выпадением петель пуповины или ручек плода. Матка, лишенная вод, плотно охватывает плод, формируется запущенное поперечное положение. При хорошей родовой деятельности плечико вколачивается в полость таза, нижний сегмент матки перерастягивается, контракционное кольцо поднимается высоко и занимает косое положение. Появляются признаки угрозы разрыва матки, а при отсутствии адекватной помощи – ее разрыв.
Если развивается слабость родовой деятельности на фоне отошедших вод – роды останавливаются, происходит восходящее инфицирование, погибает плод. Матка может стать очагом генерализованной инфекции.
Беременная должна быть госпитализирована за 2 – 3 недели до ожидаемых родов в дородовое отделение, где ее обследуют и подготавливают к завершению беременности. Единственный способ родоразрешения при поперечном положении плода – кесарево сечение, которое обеспечивает жизнь и здоровье матери и ребенку.
Классический поворот плода на ножку с последующим извлечением проводят: при родоразрешении второго плода из двойни; при позднем выкидыше; при отсутствии условий для кесарева сечения.
Вслучае образования запущенного поперечного положения плода
–плод погибает, роды, как правило, заканчивают плодоразрушающей операцией.
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

После классического поворота плода и плодоразрушающей операции производят ручное отделение плаценты и обследование целости стенок матки.
Акушерский поворот
Операции, исправляющие неправильное положение плода, называются акушерским поворотом. Акушерским поворотом исправляется поперечное и косое положение плода в физиологическое продольное положение. Акушерский поворот выполняют и при продольном положении (тазовом), в этом случае его целью является изменение предлежания плода.
Различают: наружный и наружновнутренний (комбинированный) поворот.
При наружном повороте операция выполняется только с помощью наружных приемов и осуществляется через переднюю брюшную стенку. При наружновнутреннем повороте одна рука акушера вводится в матку, а другая (наружняя) помогает производить поворот через переднюю брюшную стенку.
• Наружный поворот плода (рис. 62) применяют не только в родах, но и в конце беременности.
Показания к наружному повороту – поперечное, косое, тазовое положение плода.
Противопоказания – отсутствие хорошей подвижности плода, предшествовавшие кровотечения, двойни, многоводие, маловодие, сужение таза, патология матки (пороки развития, миома матки, рубцы после операции), угроза невынашивания, гестозы, экстрагенитальная патология, предлежание плаценты, любые состояния, при которых показана операция кесарево сечение.
Для выполнения поворота необходимы следующие условия:
1.Производить поворот следует в конце 35-й или в начале 36-й недели беременности.
2.Удовлетворительное состояние беременной и плода.
3.Податливость брюшной стенки и отсутствие напряжения матки.
4.Полная подвижность плода, т. е. отсутствие признаков маловодия и тем более излития вод.
Техника операции наружного поворота по методу Архангельского. Наружный поворот производится натощак (накануне очищают кишечник, а перед операцией опорожняют мочевой пузырь). Беременную укладывают на твердую кушетку. При всех видах и позициях, косых и поперечных положениях, тазовых предлежаниях плода общее правило для поворота: смещение ягодиц в сторону спинки,
спинки – в сторону головки, головки – к брюшной стенке плода.
Производя поворот по этому правилу, оставляет физиологическое членорасположение.
Тактика операции наружного поворота на головку при поперечном и косом положении. Руки врача-акушера располагаются на головном и тазовом концах плода. Головку плода медленно смещают в подвздошную область, затем по входу в таз. Вторая рука смещает тазовый конец плода по дну матки.
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
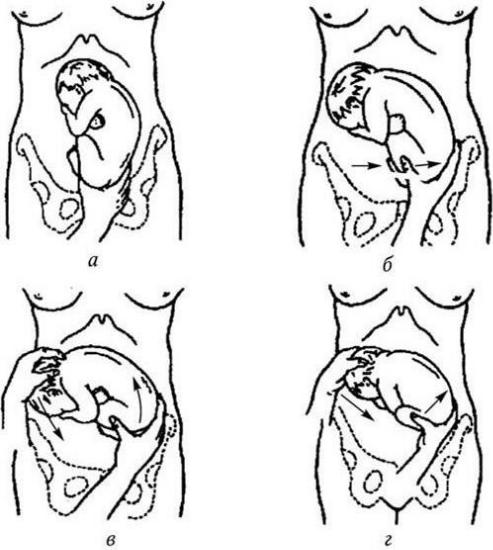

Рис. 62. Наружный профилактический поворот:
а – отведение ягодиц от входа в таз; б – отведение ягодиц в сторону левой подвздошной области; в, г – поперечное положение; д – продольное положение головное предлежание
Техника наружного поворота на головку при тазовом предлежании. Первый момент – охват рукой ягодиц и отведение их в сторону позиции плода. Смещение головки книзу начинают тогда, когда ягодицы смещены в сторону от входа в таз. Другая рука охватывает головку со стороны подзатылочной области, смещая ее в сторону, противоположную позиции плода. Самый ответственный момент операции, когда плод оказывается в положении, близком к поперечному, его надо производить при полном расслаблении матки и брюшной стенки, чтобы более бережно преодолеть поперечное положение и продолжить поворот на головку. После поворота нужно проверить сердцебиение плода, использовать бандаж.
В современном акушерстве операция наружного профилактического поворота выполняется редко в связи с ее недостаточной эффективностью (рецидивы тазового предлежания) и опасностью осложнений (преждевременная отслойка нормально расположенной плаценты, преждевременные роды, разрыв матки).
• Комбинированный наружновнутренний акушерский поворот плода за ножку (рис. 63) производится при введении одной руки в полость матки, а другой действуют снаружи через брюшные покровы,
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
помогая внутренней. Внутренний поворот плода может быть выполнен в двух вариантах: при полном и неполном раскрытии маточного зева.
При полном раскрытии маточного зева выполняется классический наружновнутренний (комбинированный) акушерский поворот плода на ножку. Эта операция имеет практическое значение в современном акушерстве, хотя проводится редко.
Показания дляповорота при достаточном открытии зева:
1.Поперечное или косое положение плода.
2.Неблагоприятные вставления или предлежания головки (разгибательные вставления).
3.Выпадение мелких частей плода (пуповины, ручки).
4.Частичное предлежание плаценты (с целью гемостаза и родоразрешения).
5.Патология, требующая срочного завершения родов, – декомпенсированные пороки сердца, эклампсия.
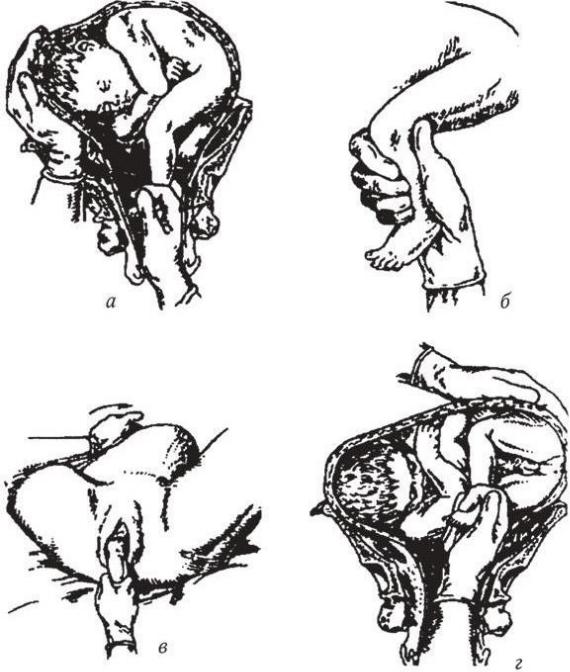
Рис. 63. Комбинированный наружновнутренний акушерский поворот плода на ножку (по: Малиновский М. С., 1974):
а – ножка захвачена двумя пальцами; б – ножка захвачена всей рукой; в – ножка выведена до колена; г – захватывание вышележащей ножки при заднем виде поперечного положения
Противопоказания – отсутствие подвижности плода при запущенных поперечных положениях; вколоченные в таз плечико и
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
ручка или головка; угрожающий или наступивший разрыв матки; несоответствие между головкой плода и тазом матери; наличие мертвого плода при головных предлежаниях; рубец на матке; анатомически узкий таз; другие препятствия для родоразрешения через естественные родовые пути. При неполном раскрытии маточного зева
в матку вводятся только два или три пальца и выполняется поворот плода на ножку (по Брекстону – Гиксу). Этот поворот практически применяется в современном акушерстве очень редко при частичном предлежании плаценты с целью остановки кровотечения. После поворота при неполном открытии извлечение невозможно, к ножке подвешивают груз для прижатия плаценты и более быстрого открытия шейки.
Условия длявыполнения внутреннего поворота:
1.Полное раскрытие маточного зева.
2.Подвижность плода в матке (плодный пузырь цел или только что произошло его вскрытие).
3.Соответствие размеров плода и таза матери.
4.Живой плод.
Роженицу укладывают на операционный стол или акушерскую кровать, дезинфицируют наружные половые органы, внутреннюю поверхность бедер, переднюю брюшную стенку. Руки врача-акушера обрабатывают, как для полостной операции. С помощью наружных приемов и влагалищного обследования подробно изучается положение, позиция, вид плода и состояние родовых путей. Поворот производят под наркозом, который должен обеспечить полноценное расслабление матки и мышц передней брюшной стенки. Живот роженицы закрывают стерильной простыней до мечевидного отростка. Катетером опорожняют мочевой пузырь. Опорожнение прямой кишки должно быть произведено до начала подготовки к операции.
Техника операции при головном предлежании. Операция поворота разделяется на четыре этапа:
1.Введение руки врача-акушера во влагалище и в полость матки.
2.Отведение в сторону головки.
3.Отыскивание, выбор и захватывание ножки плода.
4.Поворот плода с извлечением ножки до колена.
Одной рукой раскрывают половую щель, другую руку, конусовидно сложенную («рука акушера»), оттеснив ею книзу
промежность, вводят во влагалище, а затем в матку. Предпочтительнее вводить при первой позиции левую руку, при второй – правую. В полости матки ладонную поверхность кисти поворачивают в сторону плода.
Если пузырь цел, то его вскрывают, не допускают выпадения мелких частей (пуповины) и стремятся сохранить возможно большее количество вод. Введенной в матку рукой отодвигают головку – влево при первой позиции и вправо при второй позиции. В это же время наружной рукой охватывают ягодицы плода у дна матки и отжимают их книзу, после чего перехватывают головку и отводят ее кверху. Далее внутреннюю руку продвигают вверх ко дну матки, к ножкам. Подойти к ножкам можно двумя путями: более длинным, при котором кисть врачаакушера скользит по боковой поверхности плода до ягодиц, а оттуда спускается по бедру до голени и стопы, и коротким, при котором внутреннюю руку продвигают сразу к ножкам, не касаясь боковой стороны плода. Достигнув ножек, надо выбрать переднюю (независимо от вида), так как низведение ее способствует сохранению переднего вида ягодичного предлежания; при низведении задней ножки возникает осложнение – над симфизом может задержаться передняя ножка, а затем головка. Захват и влечение за ножку нужно проделывать осторожно во избежание перелома голени. Ножку плода захватывают за лодыжку двумя пальцами – указательным и средним, либо всей кистью захватывают голень, причем большой палец должен располагаться вдоль ее. Захваченную ножку врач-акушер низводит. Наружной рукой продолжают отводить головку ко дну матки.
Поворот считается оконченным, когда ножка будет выведена из половой щели до колена. В этот момент ягодицы вступают во вход таза.
• Поворот плода на ножку при поперечном или косом положении. Техника операции. Для лучшего достижения ножек плода предпочтительнее при первой позиции вводить левую руку в правую половину матки, а при второй – правую руку в левую половину матки. Достигнув ножки, необходимо установить – верхняя это ножка или нижняя, так как при переднем виде захватывают нижележащую ножку, а при заднем – вышележащую. Такой выбор ножек необходим для того, чтобы сохранить (после поворота) передний вид. Определить верхнюю или нижнюю ножку плода можно по направлению большого пальца
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
ножки. На верхней ножке (при всех видах и позициях) большой палец всегда внизу, а на нижней – вверху.
Ножку захватывают между указательным и средним пальцами в области лодыжки, как указывалось выше. Наружной рукой смещают ягодицы плода книзу, а головку вверх. Поворот завершают низведением ножки плода с одновременным передвижением головки наружной рукой ко дну матки. Поворот считается законченным, когда ножка плода выведена из половой щели до колена. Вслед за поворотом выполняется извлечение плода за тазовый конец.
При выполнении поворота может возникнуть ряд трудностей и осложнений:
1.Ригидность мягких тканей родового канала, спазм маточного зева, которые устраняются применением адекватного наркоза, спазмолитиков, перинеотомии.
2.Выпадение ручки, выведение ручки вместо ножки. В этих случаях вправление ручки является ошибочным, на ручку надевается петля, с помощью которой она отводится во время поворота в сторону головки. Отличие ручки от ножки: более длинные пальчики, разной величины, противостояние большого пальца, два бугра (на ножке один), ручка «здоровается».
3.Во время поворота может возникнуть разрыв матки.
4.Острая гипоксия плода, родовая травма, интранатальная гибель плода – частые осложнения внутреннего акушерского поворота.
5.Инфекционные осложнения, которые могут развиться в послеродовом периоде.
В связи с этими осложнениями в современном акушерстве классический наружновнутренний поворот выполняется редко, в основном в случаях, когда невозможна операция кесарева сечения.
Запрокидывание ручек – осложнение, зависящее от нарушения членорасположения плода, при этом ручки, отходя от грудки, запрокидываются кверху. Различают три степени запрокидывания ручек
–с размещением их впереди лица, по сторонам головки и позади затылка. Запрокидывание ручек может наблюдаться при узком тазе, при преждевременных потягиваниях за ножки или туловище плода (см. классическое ручное пособие для освобождения ручек).
