
- •Ответы к государственному экзамену по дисциплине "педиатрия" дня студентов лечебного факультета
- •1Ст-10-29%, 2ст.-30-49%, 3ст.- 50-99% , 4ст.-более 100%
- •Жаропонижающие препараты назначаются при повышении температуры тела выше 38°с:
- •Классификация
- •Лечебное питание назначается на срок не менее 1 года. Медикаментозное лечение
- •Особенности лечения гипомоторной джвп
- •Факторы риска. Особенности жкб у детей:
- •Лечение желчной коликипредусматривает:
- •1 Этап
- •2 Этап
- •3 Этап
- •I. Анамнестические:
- •II. Клинические:
- •III. Параклинические:
- •III. Параклинические:
- •Анатомическая сущность
- •I. Анамнестические:
- •II. Клинические:
- •III. Параклинические:
- •1. Инструментально – графические:
- •I. Клинические:
- •II. Параклинические:
- •3. Рентгенологические:
- •I. Клинические:
- •II. Параклинические:
- •1. Инструментально – графические:
- •2. Рентгенологические:
- •Варианты клинического течения
- •Ранние признаки хпн – полиурия, никтурия, анемия
- •9. Повышение ожсс.
- •I. Стероидная терапия:
- •II. Внутривенное высокодозное введение иммуноглобулина гамма.
- •III. Комбинированная терапия гкс и в/в иммуноглобулином:
- •IV. Анти-резус д иммуноглобулин:
- •V. Трансфузии тромбоцитов:
- •VI. Спленэктомия:
- •VII. Иммуносупрессивная терапия:
- •Причины.
- •Гипокальциемические судороги
- •Лечение гемолитической болезни новорожденных
- •I. Для гемолитических желтух характерно:
- •III. Для механических желтух характерно:
- •Лечение
- •2. Обеспечение влажности окружающей среды.
- •III. Лабораторная.
- •1. Дифтерия ротоглотки:
- •1. Типичная форма:
- •2. Атипичные формы:
- •1. Решение вопроса о госпитализации.
- •1. Специфические сложнения, обусловленные непосредственным действием вируса (гриппозной инфекцией):
- •Ведущие клинические синдромы оки:
- •Дифференциальный диагноз основных оки:
- •4. Псевдотуберкулез (скарлатиноподобная лихорадка):
- •3) Первичный туберкулезный комплекс:
- •4) Осложнения птб:
1 Этап
На 1-м этапе в стационаре больному назначают медикаментозное лечение (антибактериальное, антиревматическое и симптоматическое), коррекцию питания и лечебную физкультуру, которые определяются индивидуально с учетом особенностей заболевания и, прежде всего, тяжести кардита. В связи со стрептококковой природой ревматизма этиотропную терапию проводят пенициллином. Антиревматическая терапия предусматривает один из нестероидных противовоспалительных препаратов (НПВП), который назначают изолированно или в комплексе с глюкокортикостероидными гормонами (ГКС) в зависимости от показаний.
Антибактериальную терапию пенициллином проводят в течение 10–14 дней. При наличии хронического тонзиллита, частых обострениях очаговой инфекции продолжительность лечения пенициллином увеличивают, или дополнительно используют другой антибиотик – амоксициллин, макролиды (азитромицин, рокситромицин, кларитромицин), цефуроксим аксетил, другие цефалоспорины в возрастной дозировке.
НПВП применяют не менее 1–1,5 мес до ликвидации признаков активности процесса. Преднизолон в начальной дозе назначают в течение 10–14 дней до получения клинического эффекта, затем суточную дозу снижают по 2,5 мг каждые 5–7 дней под контролем клинико-лабораторных показателей, в последующем препарат отменяют.
Длительность лечения хинолиновыми препаратами при ревматизме составляет от нескольких месяцев до 1–2 лет и более в зависимости от течения заболевания.
В условиях стационара проводят также санацию хронических очагов инфекции, в частности, тонзиллэктомию, осуществляемую через 2–2,5 мес от начала заболевания при отсутствии признаков активности процесса.
2 Этап
Основной задачей на втором этапе является достижение полной ремиссии и восстановление функциональной способности сердечно-сосудистой системы детей с ревматизмом. В санатории продолжают начатую в стационаре терапию, санируют очаги хронической инфекции, осуществляют соответствующий лечебно-оздоровительный режим с дифференцированной двигательной активностью, лечебной физкультурой, закаливающими процедурами.
3 Этап
Третий этап комплексной терапии ревматизма предусматривает профилактику рецидивов и прогрессирования. С этой целью используют препараты пенициллина пролонгированного действия, преимущественно бициллин-5, первое введение которого осуществляют еще в период стационарного лечения, а в последующем – 1 раз в 2–4 нед круглогодично. Регулярно, 2 раза в год, проводят амбулаторное обследование, включающее лабораторные и инструментальные методы; назначают необходимые оздоровительные мероприятия, лечебную физкультуру. Детям, перенесшим ревмокардит, при наличии клапанного порока сердца бициллинопрофилактику проводят до достижения возраста 21 год и более. При ревматизме без вовлечения сердца бициллинопрофилактику проводят в течение 5 лет после последней атаки. В весенне-осенний период наряду с введением бициллина показан месячный курс НПВП.
Профилактика ревматизма подразделяется на первичную и вторичную.
Первичная профилактика направлена на предупреждение ревматизма и включает:
1. Повышение иммунитета (закаливание, чередование нагрузки и отдыха, полноценное питание, др.).
2. Выявление и лечение острой и хронической стрептококковой инфекции.
3. Профилактические мероприятия у предрасположенных к развитию ревматизма детей: из семей, в которых имеются случаи ревматизма или других ревматических заболеваний; часто болеющих носоглоточной инфекцией; имеющих хронический тонзиллит или перенесших острую стрептококковую инфекцию.
Вторичная профилактиканаправлена на предупреждение рецидивов и прогрессирование заболевания у детей с ревматизмом в условиях диспансерного наблюдения (см. ранее: “Третий этап терапии”).
Неревматические кардиты. Этиология Патогенез. Классификация. Клиника и ее варианты в зависимости от возраста. Осложнения. Прогноз.
НМ объединяют воспалительные заболевания миокарда различной этиологии, несвязанные с бета-гемолитическим стрептококком группы А и диффузными болезнями соединительной ткани. НМ полиэтиологическое заболевание с различным патогенезом, чаще встречается у детей чем у взрослых, болеют преимущественно мальчики.
Этиология. Патогенез. Среди этиологических факторов первое место занимают вирусы (70-80%) группы коксаки А и В, группы ЕСНО, герпеса, гриппа, парагриппа и др. Причиной развития миокардита может быть протозойная инфекция (токсоплазмоз, хламидиоз), иерсиниоз, реже – паразиты, грибки. Могут быть аллергические миокардиты (лекарственные, сывороточные). Токсические миокардиты при дифтерии или тяжелых пищевых и лекарственных отравлениях. Описаны миокардиты, вызванные физическими и радиационными воздействиями. Патогенез НМ разнообразен: имеет место внедрение вируса в миоцит с последующим развитием воспалительной и деструктивной реакции. Чаще опосредованное влияние на миокард токсина, антител, иммунных комплексов.
Классификация.
1. По времени возникновения
врожденный ранний 4-7 месяце внутриутробного развития
поздний – после 7 мес.
приобретенный
2. По этиологии:
а) вирусный
б) бактериальный
в) протозойный
г) паразитарный
д) грибковый
е) токсический
ж) аллергический
По течению:
а) острое (до 3 мес).
б) подострое (до 18 мес.)
в) хроническое (после 18 мес.)
первичнохроническое
вторичнохроническое.
По периодам болезни:
а) разгар
б) реабилитация
в) ремиссия
Формы болезни:
а) аритмическая или с поражением проводниковой системы
б) болевая
в) малосимптомная
Недостаточность кровообращения (НК 0, НК 1, НК 2 (АБ), НК 3).
Исходы:
а) выздоровление
б) миокардиосклероз
в) нарушение сердечного ритма и проводимости
г) неблагоприятный.
Пример диагноза:
Неревматический миокардит (вирусной этиологии), острое среднетяжелое течение, аритмический вариант (экстрасистолия, желудочковая форма), период разгара, недостаточность кровообращения НК 2А.
Клиника и ее варианты в зависимости от возраста.
Врожденные миокардиты.
Врожденные НМ развиваются у плода и разделяются на ранние и поздние.
К ранним (4-7 мес. беременности) относятся фиброэластоз или эластофиброз эндомиокарда. Ребенок обычно рождается с исходом кардита, с нарушением сократительной функции сердца, с дилятацией его полостей.
Ведущие клинические проявления:
кардиальные: кардиомегалия, сердечная недостаточность (в начале левожелудочковой, а затем тотальной).
внекардиальные: гипотрофия, поражение ЦНС, поражение почек и др.
Лабораторные и инструментальные данные:
ЭКГ: синусовая тахикардия, ригидный, высокие узкие комплексы QRS, признаки перегрузки левого желудочка, смещение электрической оси влево.
ЭхоКГ: снижение сократительной функции левого желудочка, дилятация камер сердца, участки фиброза, участки а- и гипокинезии межжелудочковой перегородки и задней стенки левого желудочка.
Рентгенограмма грудной клетки кардиомегалия (КТИ больше 60%), тень сердца шаровидная.
Поздние врожденные кардиты возникают после 7 мес беременности. Воспаления в миокарде протекает классическим путем. Ребенок может родиться с исходом кардита и с текущим воспалительным процессом. Исходами поздних кардитов бывают стойкие нарушения ритма или проводимости. На ЭКГ кроме аритмий регистрируются стойкие нарушения процессов реполяризации, увеличение электрической активности левого желудочка. На рентгенограмме и ЭХОКГ выявляется расширение левого желудочка при нормальной или незначительно сниженной сократительной способности. Лабораторные показатели крови в пределах нормы.
Приобретенные миокардиты.
Варианты клинического течения.
При тяжелойформе отмечаются :
признаки интоксикации;
рано появляются признаки сердечной недостаточности (глухость сердечных тонов, систолический шум вдоль левого края грудины, аритмия, расширение границ сердца.
Эта форма чаще встречается у детей раннего возраста.
Среднетяжелая форма НМ может быть у детей раннего и старшего возраста. Для нее характерно:
субфебрильная Т тела в течении 1-2 недель,
нарастающая бледность кожи;
быстрая утомляемость;
незначительная интоксикация;
клинические признаки кардита (расширение границ сердца, глухость сердечных тонов, тахикардия, наличие систолического шума и др.);
признаки нарушения кровообращения соответствуют 2-А стадии.
Легкая форма встречается у детей старшего возраста и крайне редко- в раннем возрасте. Признаки скудны:
общее состояние нарушено мало;
границы сердца расширены влево незначительно или нормальные;
незначительная тахикардия, более выраженная у детей с нарушениями ритма;
признаки нарушения кровообращения отсутствуют или соответствуют 1 ст.
Особенностью НМ у детей является разнообразие типов их течения (см. классификацию).
При остром течении начало миокардита бурное. Устанавливается четкая связь его развития с ОРВИ или др. интеркуррентным заболеванием, или НМ возникает сразу после прививки. В клинике ведущее место принадлежит симптому интоксикации и лишь через 2-3 дня, а иногда и позже появляются признаки поражения сердца. У детей раннего возраста началом заболевания могут быть приступы цианоза, одышка, коллапс.
Подострое течение НМ развивается постепенно и сопровождается умеренно выраженными клиническими симптомами: астенизация через 2-3 после перенесенной инфекции, невыраженные симптомы интоксикации, субфебрильная или нормальная Т. Кардиальные симптомы развиваются исподволь и зачастую выявляются только при инструментальном обследовании или при повторных ОРВИ.
Хроническое течение НМ чаще встречается у детей старшего возраста и возникает как следствие остро или подостро начавшегося миокардита или в виде первично-хронической формы, развивающейся исподволь с бессимптомной начальной фазой. Можно выделить 2 варианта клинического течения хронических миокардитов: застойный вариант(наблюдается в 70% случаев)с дилятацией левого желудочка и гипертрофический вариант с нормальной или даже уменьшенной полостью левого желудочка.
У детей раннего возраста хроническое течение может иметь развившийся внутриутробно кардит.
Аритмический вариант
Ведущим симптомом является нарушение ритма сердца, которое нередко носит стойкий характер.
Болевой вариант тоже наблюдается преимущественно у детей старшего возраста. Для него характерно наличие боли в области сердца к которой присоединяются нарушения ритма или признаки недостаточности кровообращения.
Смешанный вариант характеризуется сочетанием вышеуказанных вариантов. Как правило , заболевание при нем имеет неблагоприятный исход.
Дифференциальный диагноз следует проводить с ревматическим поражением миокарда, функциональными кардиопатиями, миокардиодистрофиями, ВПС, ПМК.
Неревматические кардиты. Диагностические критерии. Лабораторные и инструментальные исследования. Дифференциальный диагноз.
Диагностические критерии НМ.
Опорные признаки:
предшествующая инфекция,
признаки поражения миокарда (увеличение размеров сердца, ослабление первого тона, нарушение ритма сердца, систолический шум),
наличие упорной боли в области сердца,
изменение на ЭКГ (отражающее нарушение возбудимости, проводимости, автоматизма сердца и сократительной способности миокарда),
повышение активности сывороточных ферментов (КФК, ЛДГ),
изменения сердца при ЭхоКГ.
Факультативные признаки:
отягощенная наследственность,
предшествующая аллергическая настроенность,
симптомы интоксикации,
изменение в анализах крови, характеризующие активность воспалительного процесса.
Лабораторные и инструментальные исследования. Дифференциальный диагноз.
См. вопрос 44. ДД с ревматическими кардитами, ССЗ другой этиологии.
Неревматические кардиты. Лечение. Реабилитация в поликлинике. Профилактика.
Принципы терапии.
обязательная госпитализация(и даже при подозрении на НМ);
ограничение двигательного режима , переход с одного режима на последующий осуществляется с учетом клинических, лабораторных, инструментальных данных и нагрузочных проб,
антибактериальная терапия при бактериальных миокардитах - 10-14 дней,
противовоспалительная терапия,
НПВС (индометацин до 75 мг в сутки, диклофенак в той же дозе, пироксикам до 30 мг в стки).При тяжелом течении с клиническими симптомами сердечной недостаточности и(или)с выраженными нарушениями функции проводимости назначают преднизолон в дозе от 15 до 30 мг на 10-14 дней, постепенно отменяя по 5мг каждые 3-5 дней. При подостром и хроническом течении дополнительно назначают хинолиновые препараты (делагил, плаквенил) на 4-6 месяцев.
из кардиотрофных средств применяются препараты калия, кальция ,антиоксидантный комплекс, витамины группы В, кокарбоксилаза, АТФ. После острой фазы -назначают рибоксин на 1-2 месяца.
симптоматическая терапия включает сердечные гликозиды, антиаритмические средства, антикоагулянты.
Профилактика НМ: первичная и вторичная.
Первичная: мероприятия, направленные на оздоровление женщин до и в период беременности:
оздоровление детей, полноценное питание, закаливание;
санация хронических очагов инфекции;
строгое соблюдение правил проведения профилактических прививок.
Вторичная профилактика заключается в правильно проводимой диспансеризации детей, перенесших НМ и направлена на предотвращение рецидивов заболевания и неблагоприятных исходов.
Диспансерному наблюдению подлежат все дети, перенесшие НМ. Длительность наблюдения-5 лет (при отсутствии признаков склероза). Осмотр педиатром проводится ежемесячно в первый квартал после выписки из стационара, затем 1 раз в месяц, а через год 1 раз в 6 месяцев. Обязательны осмотры ЛОР-врача, стоматолога 1 раз в 6 месяцев, кардиохирурга при AB блокадах с брадикардией менее 60 уд. в минуту.
Вопрос с профилактическими прививками решается индивидуально.
Врожденные пороки сердца (ВПС). Классификация. Диагностические критерии ВПС, Объем лабораторных и инструментальных исследований.
ВПС - аномалии развития сердца и сосудов со сбросом (шунтированием) крови через порочные сообщения, наличием препятствия выбросу крови или комбинаций шунтирования и препятствия выбросу.
Причины возникновения ВПС у ребенка: хронические заболевания матери, острые инфекции, перенесенные в первые 8 недель беременности, профессиональные вредности, алкоголизм, наркомания и др. неблагоприятные для правильного развития плода факторы.
Пороки нарушают внутрисердечную и общую гемодинамику, создавая препятствия выбросу крови из определенных отделов сердца (нагрузка сопротивления). Избыточная нагрузка ведет к развитию гипертрофии различных отделов сердца. Сброс венозной крови в артериальную систему вызывает гипоксию и гипоксемию.
ВПС формируется внутриутробно или сразу после рождения.
Риск рождения ребенка с ВПС более высок у женщин, страдающих хроническими заболеваниями сердечно-сосудистой системы, ревматизмом, уже родивших ребенка с ВПС.
Классификация.
В основе классификации ВПС лежит клинический признак (Тауссинг, 1948г.) и патофизиологический принцип (Мардер,1957г.).
Выделяют 3 группы ВПС:
Пороки со сбросом крови слева направо (бледные) - ДМЖП, ДМПП, ОАП.
Пороки со сбросом крови справа налево (синие) - тетрада Фалло, транспозиция магистральных сосудов, синдром гипоплазии левого желудочка.
Пороки с препятствием кровотоку - стеноз легочной артерии, стеноз аорты, коарктация аорты.
|
Нарушение гемодинамики |
Без цианоза |
С цианозом |
|
С обогащением малого круга |
Открытый артериальный проток, дефект межпредсердной и межжелудочковой перегародки, атриовентрикулярная коммуникация |
Комплекс Эйзенмейгера, Транспозиция магистральных сосудов, общий артериальный ствол |
|
С обеднением малого круга |
изолированный стеноз, лёгочной артерии |
Болезнь Фалло, трикуспидальная атрезия, транспозиция магистральных сосудов со стенозом легочной артерии. Общий ложный артериальный ствол. |
|
C обеднением большого круга |
Изолированный аортальный стеноз, каорктация аорты |
|
|
Без нарушений гемодинамики |
Истинная и ложная декстрокардия, аномалия положения дуги аорты и её ветвей, небольшой дефект межжелудочковой перегородки (в мышечной ткани) |
|
Диагностические критерии ВПС
ВПС у новорожденного или у ребенка первых месяцев жизни можно заподозрить при наличии:
систолического шума, выслушиваемого во II-IV межреберье слева от грудины;
цианоза;
одышки;
тахикардии;
увеличения печени.
В более старшем возрасте следует обратить внимание на:
физическое развитие (отставание);
степень выраженности и стойкости цианоза или бледности;
расширение вен на передней поверхности грудной клетки и животе;
наличие сердечного горба;
при пальпации - систолическое дрожание;
динамику имевшего ранее шума (усиление, изменение тембра и т.д.), характер распространения его по грудной клетке;
разницу в наполнении пульса на правой и левой руках и ногах;
разницу АД на верхних и нижних конечностях;
степень пульсации брюшной аорты, бедренной артерии.
Окончательный диагноз устанавливается на основе особенностей клинических проявлений и данных УЗИ сердца, зондирования его полостей.
В течении всех ВПС можно выделить 3 фазы:
первичная адаптация;
относительной компенсации;
терминальная (хроническую сердечную недостаточность, в случае если порок не корригирован)
. Объем лабораторных и инструментальных исследований.
|
NB! Особенности ЭКГ у детей
|
ВРОЖДЁННОГО ПОРОКА СЕРДЦА.
Минимальная
Сбор и анализ биологического и генеалогического анамнеза ребёнка.
Оценка антропометрических данных.
Кардиомегалия.
Органический характер шума.
Признаки нарушения кровообращения, изменение АД на руках и ногах
ФКГ, ЭКГ.
Максимальная
ЭХО КГ,Рентгенологическое исследование сердца в 3-х проекциях.
Дефект межжедудочковой и межпредсердной перегородок. Клиника. Гемодинамика. Диагностика. Лечебная тактика.
Д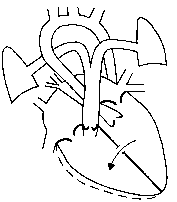 ЕФЕКТ
МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ (ДМЖП).
ЕФЕКТ
МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ (ДМЖП).
Анатомическая сущность
имеется сообщение между правыми и левыми камерами сердца на уровне
желудочков.
Гемодинамика при ДМЖП:
сброс крови во время систолы из левого желудочка в правый;
объёмная перегрузка правых и левых отделов сердца;
объёмная перегрузка малого круга кровообращения.
КРИТЕРИИ ДИАГНОСТИКИ
