
- •Ответы к государственному экзамену по дисциплине "педиатрия" дня студентов лечебного факультета
- •1Ст-10-29%, 2ст.-30-49%, 3ст.- 50-99% , 4ст.-более 100%
- •Жаропонижающие препараты назначаются при повышении температуры тела выше 38°с:
- •Классификация
- •Лечебное питание назначается на срок не менее 1 года. Медикаментозное лечение
- •Особенности лечения гипомоторной джвп
- •Факторы риска. Особенности жкб у детей:
- •Лечение желчной коликипредусматривает:
- •1 Этап
- •2 Этап
- •3 Этап
- •I. Анамнестические:
- •II. Клинические:
- •III. Параклинические:
- •III. Параклинические:
- •Анатомическая сущность
- •I. Анамнестические:
- •II. Клинические:
- •III. Параклинические:
- •1. Инструментально – графические:
- •I. Клинические:
- •II. Параклинические:
- •3. Рентгенологические:
- •I. Клинические:
- •II. Параклинические:
- •1. Инструментально – графические:
- •2. Рентгенологические:
- •Варианты клинического течения
- •Ранние признаки хпн – полиурия, никтурия, анемия
- •9. Повышение ожсс.
- •I. Стероидная терапия:
- •II. Внутривенное высокодозное введение иммуноглобулина гамма.
- •III. Комбинированная терапия гкс и в/в иммуноглобулином:
- •IV. Анти-резус д иммуноглобулин:
- •V. Трансфузии тромбоцитов:
- •VI. Спленэктомия:
- •VII. Иммуносупрессивная терапия:
- •Причины.
- •Гипокальциемические судороги
- •Лечение гемолитической болезни новорожденных
- •I. Для гемолитических желтух характерно:
- •III. Для механических желтух характерно:
- •Лечение
- •2. Обеспечение влажности окружающей среды.
- •III. Лабораторная.
- •1. Дифтерия ротоглотки:
- •1. Типичная форма:
- •2. Атипичные формы:
- •1. Решение вопроса о госпитализации.
- •1. Специфические сложнения, обусловленные непосредственным действием вируса (гриппозной инфекцией):
- •Ведущие клинические синдромы оки:
- •Дифференциальный диагноз основных оки:
- •4. Псевдотуберкулез (скарлатиноподобная лихорадка):
- •3) Первичный туберкулезный комплекс:
- •4) Осложнения птб:
I. Для гемолитических желтух характерно:
Ранее начало и раннее появление желтухи, обусловленной непрямой гипербилирубинемией.
Высокий почасовой прирост билирубина.
Цвет кожных покровов от ярко-желтого (шафранового) до лимонно-желтого.
Наличие нормохромной гиперрегенераторной анемии - ретикулоцитоз, нормо- и эритробластоз.
Гепатоспленомегалия.
Нормальная окраска кала.
7) Нормальная окраска мочи (за исключением желтухи вследствие дефицита глюкозо-6-фосфат-дегидрогеназы).
8) Токсическое действие непрямого билирубина на все органы и ткани. II. Для конъюгационных желтух характерно:
Гипербилирубинемия с преобладанием непрямого билирубина.
Невысокий почасовой прирост билирубина.
Более позднее начало желтухи - с 3 - 4 суток жизни (за исключением синдрома Криглера -Найара).
Отсутствие признаков гемолиза (анемия, ретикулоцитоз).
Отсутствие спленомегалии.
Длительное течение.
Нормальная окраска мочи.
Нормальная окраска кала (за исключением синдрома Криглера – Найара).
9) Отсутствие выраженного токсического действия билирубина на ЦНС (за исключением синдрома Криглера- Найара).
III. Для механических желтух характерно:
Увеличение уровня прямого билирубина.
Невысокий почасовой прирост билирубина.
Увеличение размеров печени.
Цвет кожных покровов от оливково-желтого до зеленоватого.
Темное окрашивание мочи.
Периодически обесцвеченный кал.
Геморрагический синдром - петехии, кровоподтеки.
Лабораторные признаки цитолиза и мезенхимального воспаления.
Лечение и профилактика: см. лечение ГБН
Респираторный дистресс-синдром (болезнь гиалиновых мембран). Предрасполагающие причины. Этиология, звенья патогенеза, диагностические критерии.
РДС — выраженное острое повреждение легких, сопровождающееся повреждением эндотелия малого круга кровообращения и легочного интерстиция активными медиаторами системного воспалительного ответа (цитокинины, интерлейкины, тромбоксаны и др.).
РДС - это заболевание новорожденных детей, проявляющееся развитием дыхательной недостаточности непосредственно или в течение нескольких часов после рождения, является следствием незрелости сурфактанта и ограничивается преимущественно недоношенными детьми.
Интенсивные научные исследования и клинические наблюдения в последние 10-15 лет внесли некоторые изменения в наше понимание РДС. Идентификация РДС и БГМ в настоящее время не является столь категоричной, как в 50-60-е годы прошлого века, так как было показано, что гиалиновые мембраны могут формироваться и при других состояниях. РДС — заболевание преимущественно недоношенных новорожденных, обусловленное незрелостью легких и дефицитом сурфактанта.
Классификация РДС —ARDS (Acut)
ARDS(adult) — взрослых и детей старшего возраста, вторичный (с выраженным повреждением легких и выраженной дыхательной недостаточностью)
RDSN - новорожденных
1 типа - первичный - недоношенных (умеренное повреждение легких + выраженная ДН + дефицит сурфактанта)
2 типа - транзиторное тахипноэ.
Этиология.
Причинами развития РДС являются: дефицит образования и выброса сурфактанта, качественный его дефект, ингибирование и разрушение и незрелость легочной ткани.
Способствовать манифестации РДС могут недоношенность, внутриутробные инфекции, перинатальная гипоксия и асфиксия и вызванные ими ишемия легкого и ацидоз, сахарный диабет у матери, острая кровопотеря в родах, внутрижелудочковые кровоизлияния, транзиторная гипофункция щитовидной железы и надпочечников, гиповолемия, гипероксия, а также охлаждение.
Острый перинатальный стресс, в частности, удлинение времени родов, может снижать частоту и тяжесть РДС. Отсюда понятно, почему фактором риска развития РДС является плановое кесарево сечение, а увеличение длительности безводного промежутка уменьшает вероятность развития РДС.
Патогенез

Сурфактант — мономолекулярный слой на поверхности раздела между эпителием и воздухом, в котором различают две зоны — поверхностную, "ламеллярную", и глубокую, хлопьевидную, названную "гипофазой". В момент вдоха сурфактант снова размещается на поверхности гипофазы увеличенных в размере альвеол. Слой сурфактанта на 90% состоит из липидов, на 10% — из белков апопротеинов. Основная доля первых приходится на фосфолипиды. Сурфактант синтезируется альвеолярными эпителиальными клетками II типа, развивающимися из кубовидных клеток дистального отдела дыхательных путей с 25 — 26-й (20 -24) нед. гестации. До 32-й (33 - 35) нед. беременности большое значение имеет метилтрансферазный путь, в процессе которого образуется поверхностно-активный фосфатидилхолин. В более поздние сроки беременности и после рождения преобладает фосфохолинтрансферазный путь, более эффективный, представляющий собой основной путь синтеза фосфолипидов сурфактанта.
В настоящее время имеется достаточно данных, свидетельствующих о комплексной недостаточности ферментов в системе синтеза сурфактанта, что позволяет считать РДС ферментопатией.
Таким образом, в основе РДС лежит нарушение функции сурфактанта, что может быть связано с дефицитом (или дефектом) его продукции, инактивацией или усиленной деградацией.
В патогенезе РДС важную роль играет внутриутробная и постнатальная гипоксия.
Недостаточный синтез или быстрая инактивация сурфактанта, небольшой размер альвеол, податливость грудной клетки, низкая растяжимость легких, уменьшение дыхательного объема и компенсаторное учащение дыхания являются основной причиной гиповентиляции и неадекватной оксигенации у новорожденных детей.
Развивается гиперкапния, гипоксия, ацидоз, что приводит к спазму легочных артериол и шунтированию крови через фетальные коммуникации. Снижение легочного кровотока обусловливает ишемию пневмоцитов и эндотелия сосудистого русла, приводя к еще большему снижению синтеза сурфактанта, что способствует возникновению следующего звена патогенеза — нарушению аэрогематического барьера с последующей транссудацией белков плазмы в просвет альвеол. При развитии отечно-геморрагического синдрома имеет место дефицит прокоагулянтов, фибриногена, количественный и качественный дефект тромбоцитарного звена гемостаза, сердечная недостаточность, ДВС-синдром (см. схему).
У детей, умерших от РДС, при патоморфологическом исследовании обнаруживают, как правило, ателектазы, отечно-геморрагические изменения, гиалиновые мембраны. При микроскопическом исследовании обычно определяются три вида изменений: ателектаз терминальных отделов респираторной паренхимы, расширение респираторных бронхиол и альвеолярных ходов, гиалиновые мембраны в расширенных альвеолярных ходах и бронхиолах. В участках ателектазов гиалиновые мембраны обычно не обнаруживаются. Характерные гиалиновые мембраны редко находят при аутопсии легкого у новорожденных, смерть которых наступила через 6—8 ч после рождения. В случаях летального исхода в 1-е сут обнаруживались небольшие рыхлые мембраны на фоне отека и ателектаза, на 2—3-е сут отек уменьшается, а мембраны становятся плотными. Позже мембраны подвергаются деструкции и резорбируются альвеолярными макрофагами.
R-логическая диагностика РДС
Умеренное снижение пневматизации легких, различимы бронхограммы, границы сердца четкие
Снижение пневматизации легких, воздуш-ные бронхограммы, границы сердца еще различимы
Выраженное снижение пневматизации лег-ких, воздушные бронхограммы, границы сердца практически неразличимы, стерты
Резкое снижение пневматизации легких, воздушные бронхограммы, границы сердца неразличимы, «белые легкие»
Дифференциальная диагностика РДС
Врожденная пневмония (В-стрептококк, E.coli и др.)
Транзиторное тахипное новорожденных
Пневмоторакс
МВПР (диафрагмальная грыжа, трахеоэзофагеаль-ный свищ)
Церебральные повреждения (гипоксического, травматического, инфекционного генеза)
Нарушения нервно-мышечной проводимости (миопатии, повреждение n.phrenikus)
Заболевания обмена веществ (с тяжелым метаболическим ацидозом)
Другие причины (гипоплазия легких, пороки сердца и др.)
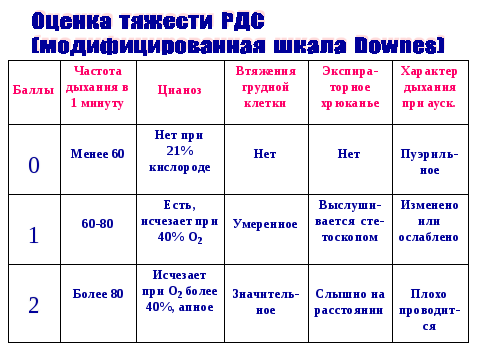
Болезнь гиалиновых мембран у новорожденных: клинические проявления, лечение. Профилактика
Основные клинические признаки
Тахипное более 60-70 в минуту
Раздувание крыльев носа
Втяжение грудины, межреберных промежутков
Экспираторные стоны
Ослабление дыхания в легких, крепитация
Цианоз или бледно-серый колорит кожных покровов
Осложнения
Типичными осложнениями у детей с СДР могут быть как системные:
незаращение артериального протока,
нарушения гемодинамики
септический шок,
ДВС-синдром,
внутрижелудочковые кровоизлияния,
транзиторная гипераммониемия,
гипогликемия,
ядерная желтуха,
некротизирующий энтероколит,
ретинопатия недоношенных,
почечная недостаточность;
так и местные:
синдромы «утечки воздуха» (интерстициальная эмфизема легких, пневмомедиастинум, пневмоторакс, пневмоперикард, пневмоперитонеум),
кровоизлияния в легкие,
отек легких, пневмонии,
бронхолегочная дисплазия
А также — расстройства, связанные с неправильным положением или закупоркой трубок, поражения гортани и трахеи (сужение подсвязочного пространства, отеки, стенозы, эрозии, гранулема).
