
- •Ответы к государственному экзамену по дисциплине "педиатрия" дня студентов лечебного факультета
- •1Ст-10-29%, 2ст.-30-49%, 3ст.- 50-99% , 4ст.-более 100%
- •Жаропонижающие препараты назначаются при повышении температуры тела выше 38°с:
- •Классификация
- •Лечебное питание назначается на срок не менее 1 года. Медикаментозное лечение
- •Особенности лечения гипомоторной джвп
- •Факторы риска. Особенности жкб у детей:
- •Лечение желчной коликипредусматривает:
- •1 Этап
- •2 Этап
- •3 Этап
- •I. Анамнестические:
- •II. Клинические:
- •III. Параклинические:
- •III. Параклинические:
- •Анатомическая сущность
- •I. Анамнестические:
- •II. Клинические:
- •III. Параклинические:
- •1. Инструментально – графические:
- •I. Клинические:
- •II. Параклинические:
- •3. Рентгенологические:
- •I. Клинические:
- •II. Параклинические:
- •1. Инструментально – графические:
- •2. Рентгенологические:
- •Варианты клинического течения
- •Ранние признаки хпн – полиурия, никтурия, анемия
- •9. Повышение ожсс.
- •I. Стероидная терапия:
- •II. Внутривенное высокодозное введение иммуноглобулина гамма.
- •III. Комбинированная терапия гкс и в/в иммуноглобулином:
- •IV. Анти-резус д иммуноглобулин:
- •V. Трансфузии тромбоцитов:
- •VI. Спленэктомия:
- •VII. Иммуносупрессивная терапия:
- •Причины.
- •Гипокальциемические судороги
- •Лечение гемолитической болезни новорожденных
- •I. Для гемолитических желтух характерно:
- •III. Для механических желтух характерно:
- •Лечение
- •2. Обеспечение влажности окружающей среды.
- •III. Лабораторная.
- •1. Дифтерия ротоглотки:
- •1. Типичная форма:
- •2. Атипичные формы:
- •1. Решение вопроса о госпитализации.
- •1. Специфические сложнения, обусловленные непосредственным действием вируса (гриппозной инфекцией):
- •Ведущие клинические синдромы оки:
- •Дифференциальный диагноз основных оки:
- •4. Псевдотуберкулез (скарлатиноподобная лихорадка):
- •3) Первичный туберкулезный комплекс:
- •4) Осложнения птб:
Дифференциальный диагноз основных оки:
|
Дифференциально-диагностические признаки |
Шигеллезы |
Сальмонеллезы |
Ротавирусная инфекция |
|
Возраст |
Преимущественно старше 3 лет |
Разный, чаще до 2 лет |
Разный, чаще 1-3 г |
|
Сезонность |
Летне-осенняя |
Зимне-весенняя при контактном пути, летняя - при пищевом |
Осенне-зимняя |
|
Пути передачи |
Контактно-бытовой, пищевой, водный |
У детей до года - чаще контактно-бытовой, старше года - чаще пищевой |
Контактно-бытовой; возможен пищевой, водный |
|
Начало болезни |
Острое |
Острое, реже — постепенное |
Острое |
|
Температура тела |
Фебрильная, в т. ч. гипертермия 1-2 дня |
Фебрильная, в т. ч. гипертермия, волнообразная до 2-3 нед. |
Субфебрильная, фебрильная, 2-3 дня |
|
Рвота |
У половины 1-2 раза в сутки в течение 1-2 дней |
Частая, длительная, немотивированная, 3-5 дней |
У большинства многократная, 1-3 дня |
|
Боли в животв |
Схваткообразные, перед дефекацией, в левой подвздошной области; тенезмы |
Умеренные, в эпигаст-рии и вокруг пупка |
Редко, умеренно выраженные |
|
Метеоризм |
Не характерен |
Часто у детей до 1 года |
Не характерен |
|
Гепатолиенальный синдром |
Не характерен |
Часто у детей до 1 года |
Не характерен |
|
Экзантема |
Не характерна |
Не характерна |
Не характерна |
|
Характер стула |
Частый, жидкий, теряет каловый характер, много слизи, прожилки крови, типичен «ректальный плевок» |
Частый, жидкий, обильный, цвета «болотной тины», со слизью, у половины — прожилки крови |
Частый, жидкий, пенистый, с резким запахом, без патологических примесей |
|
Гемограмма |
Лейкоцитоз, нейтро-филез, повышенная СОЭ |
Лейкоцитоз, нейтро-филез, у детей до 1 года может быть анэо-зинофилия, анемия, моноцитоз |
Лейкопения, лимфоцитоз |
|
Копроцитограмма |
«Воспалительные» изменения (большое количество лейкоцитов и эритроцитов) |
Разная, зависит от клинического варианта |
Признаки нарушения переваривания и всасывания |
Лабораторная диагностика.
Взятие материала для бактериологического исследования у больного ОКИ проводится на дому до начала этиотропного лечения медработником, поставившим диагноз кишечной инфекции. Материалом служат каловые массы, а при картине ПТИ дополнительно собираются рвотные массы и промывные воды желудка, а также пищевые продукты, которые могли послужить источником заражения. Забор испражнений производится в пробирки с глицериновой смесью или полужидкой средой Кери-Блера, или изотоническим раствором хлорида натрия в количестве, не превышающем 1/3 объма консерванта. Рвотные массы, промывные воды желудка собираются в стерильную стеклянную посуду. Отобранный материал направляется на исследование для определения возбудителей группы энтеропатогенных бактерий.
Необходимость исследования на наличие других возбудителей (вирусов, УПФ, иерсиний, кампилобактерий и др.) определяется в зависимости от клинической картины и эпидситуации. Для обследования на вирусы применяется ИФА, для чего пробы фекалий собирают в стерильную стеклянную посуду. Для выявления криптоспоридий в кале применяют специальные методы микроскопического исследования фекалий.
Материал для бактериологического исследования в лабораторию доставляется в первые 2 часа только медицинскими работниками в таре, исключающей повреждение пробирок, и сопровождается направлением. При невозможности своевременной доставки материала он помещается в холодильник при температуре +4ºС и направляется на исследование не позднее 12 часов после забора. Доставка в лабораторию ЦГИ пищевых продуктов, отобранных в очагах ОКИ и ПТИ, производится сразу или после хранения в холодильнике не более 24 часов. Пробы фекалий для исследования на ротавирусы, энтеровирусы, кампилобактерии необходимо хранить в морозильной камере. Предварительный ответ бактериологического исследования на патогенную кишечную флору получают через 48 часов, окончательный через 3-4 суток.
С диагностической целью следует также проводить копрологическое исследование, которое дает лучшие результаты в первые дни заболевания. Обязательно одно копрологическое исследование. Микроскопическое исследование кала позволяет оценить выраженность ферментативных нарушений полостного пищеварения и выявить воспалительные изменения слизистой оболочки толстой кишки. Обнаружение слизи, большого количества лейкоцитов и эритроцитов характерно для колитного синдрома.
Для выявления специфических антител к микроорганизмам кишечной группы проводится серологическое исследование с помощью РА или РПГА, часто оно имеет ретроспективное диагностическое значение, т.к. кровь берут 2 раза с интервалом в 6-7 дней. Диагностически значимо нарастание титра АТ в динамике в 4 раза и более.
Тактика ведения больных ОКИ.
А. Регистрация больных ОКИ
а) медицинский работник, установивший диагноз ОКИ, заполняет и направляет в территориальный ЦГЭ экстренное извещение (ф. 058/у). Кроме этого, он дополнительно информирует ЦГЭ по телефону об общавшихся с больным детях до 3 лет и детях, посещающих детские дошкольные учреждения и школы-интернаты, а также лицах, относящихся к работникам пищевых предприятий и к ним приравненным.
б) полученный регистрационный номер вносится в историю развития ребенка (ф. 025/у) и записывается в журнал инфекционных заболеваний в поликлинике (ф. 060/у).
в) сведения о диагнозе сообщаются в детский коллектив (детский сад, школу).
г) при оформлении направления на госпитализацию врач обязан указать диагноз и дату начала болезни, основные клинические проявления и данные о проведенном обследовании и лечении.
д) заключительный диагноз больному должен быть выставлен не позднее 4-5 дня болезни, если в течение указанного срока этиология ОКИ остается неясной, участковый врач обязан проконсультировать ребенка у заведующего отделением поликлиники, который в отдельных случаях может удлинять срок постановки заключительного диагноза до 10 дней. В этих случаях в истории развития ребенка (ф. 025/у) должны быть указаны причины поздней диагностики. По установлению заключительного диагноза сразу же даются сведения в территориальный ЦГЭ (ф. 058/у)
Б. Противоэпидемический режим и мероприятия в очаге:
а) больной после установления диагноза ОКИ изолируется в стационаре или на дому
б) за общавшимися с больными ОКИ устанавливается медицинское наблюдение в очагах в детских дошкольных учреждениях, больницах, санаториях, школах, школах-интернатах, детских оздоровительных учреждениях
в) медицинскому наблюдению в квартирных очагах подлежат дети, посещающие дошкольные учреждения и лица, относящиеся к работникам пищевых предприятий и к ним приравненные
г) медицинское наблюдение осуществляют врачи или средний медицинский персонал территориального ЛПУ. Наблюдение заключается в ежедневном опросе о характере стула, осмотре, термометрии. Длительность медицинского наблюдения составляет при дизентерии и ОКИ неустановленной этиологии 7 дней, энтеровирусной, ротавирусной инфекциях и кампилобактериозе – 5 дней. Данные наблюдения отражаются в историях развития детей (ф. 025/у). Необходимость бактериологического обследования (на вид возбудителя, кратность и др.) общавшихся с больным ОКИ определяется врачом-эпидемиологом.
д) при выделении у общавшихся с больным ОКИ патогенных микроорганизмов, но при отсутствии у них клинических появлений, они рассматриваются как больные субклинической формой инфекции и подлежат лечению
е) дети, посещающие детские дошкольные учреждения, школы-интернаты, летние оздоровительные учреждения, допускаются в них после выписки из стационара или лечения на дому только на основании справки о выздоровлении и при наличии отрицательного результата бактериологического анализа.
ж) категории больных, не относящихся к п. 6, допускаются в детский коллектив после клинического выздоровления, необходимость их бактериологического обследования перед допуском определяется лечащим врачом.
В. Лечение ОКИ.
1. Показания к госпитализации:
а. возрастные: дети первого года жизни
б. клинические:
- больные с тяжелыми формами инфекции, независимо от возраста
- больные со среднетяжелыми формами инфекции в возрасте до 3 лет
- больные резко ослабленные и имеющие сопутствующие заболевания.
- больные с затяжными, осложненными и хроническими формами ОКИ в период обострения процесса
в. эпидемиологические:
- дети из закрытых коллективов, общежитий
- дети, проживающие в семье совместно с работниками пищевых предприятий и лицами к ним приравненными.
- при угрозе распространения инфекции по месту жительства больных из-за невозможности проведения противоэпидемических и лечебных мероприятий.
Доставка больных ОКИ в стационар осуществляется специальным санитарным транспортом дезинфекционной станции в крупных городах или транспортом территориального ЦГЭ района. При выявлении больных в тяжелом состоянии госпитализация производится машиной скорой помощи.
Лечение ребенка на дому обязательно проводится при участии участкового педиатра и медицинской сестры.
2. Лечебное питание – у детей раннего возраста в период разгара заболевания рекомендуется уменьшение объема пищи в первый день лечения на 30– 50% и увеличение кратности кормлений до 6-8 раз в сутки (соответственно через 2,0, 2,5 или 3 часа), затем в течение 3-4 дней должен быть восстановлен нормальный объем питания; при легких формах ОКИ сохраняется возрастная диета, механически и химически щадящая, с дополнительным введением кисломолочных смесей. Оптимальным видом питания грудных детей является материнское молоко. Детям первых месяцев жизни, находящимся на искусственном вскармливании, предпочтительно назначать кисломолочные смеси: бифилин, бифидобакт, «Татошка», бифилакт и др. У детей старше 6 месяцев смеси сочетают с овощными блюдами (в виде пюре или супа-пюре), 5-10% рисовой или гречневой кашей. В последующем ассортимент и объем питания быстро расширяют в соответствии с возрастом ребенка и характером вскармливания до болезни.
Детей старше года следует кормить с учетом их аппетита. В первые дни ограничивается количество жира, отдается предпочтение кисломолочным продуктам, пюре, овощным супам на мясном бульоне. С 3-4 дня добавляется паровое мясо (фарш, паровые котлеты нежирных сортов), творог. К 5-7 дню лечения объем и состав пищи должен соответствовать возрастной норме. На 2-3 недели исключаются продукты, усиливающие брожение и перистальтику кишечника (цельное молоко, черный хлеб, сырые овощи, кислые фрукты и ягоды), а также продукты, часто вызывающие аллергические реакции (рыба, апельсин, шоколад, клубника и др.) В периоде репарации и реконвалесценции при гладком течении ОКИ разрешается возрастная диета с вышеуказанными ограничениями.
3. Этиотропная терапия – назначение АБ и химиопрепаратов при ОКИ у детей должно быть резко ограничено из-за неуклонного роста лекарственной устойчивости и частых побочных реакций.
Показания к назначению АБ при ОКИ:
- среднетяжелые и тяжелые формы инвазивных диарей у детей любого возраста
- легкие формы инвазивных диарей у детей раннего возраста, ослабленных сопутствующими заболеваниями
- тяжелые бактериальные формы водянистых диарей у детей до года и холера у детей любого возраста
Принципы проведения АБТ при ОКИ:
- предпочтителен пероральный путь введения препаратов; парентеральное введение используется только при невозможности приема лекарства через рот, при частых срыгиваниях или многократной рвоте
- лечение следует начинать с назначения одного АБ; 2 АБ назначаются только при тяжелых, генерализованных формах ОКИ
- выбор препарата производится с учетом чувствительности к нему предположительно или окончательно установленного возбудителя (по ежеквартальным бюллетеням об антибиотикограмме циркулирующих в данной местности возбудителей)
- наибольший эффект от антибактериальной терапии отмечается при возможно более раннем назначении препарата
- до приема больным АБ необходимо взять кал для бактериологического исследования
- перед назначением АБ необходимо собрать подробный аллергологический анамнез
- при отсутствии эффекта от проводимой этиотропной терапии в течение 2 суток от начала лечения производится смена антибактериальных препаратов, причем для последующей терапии подбирают препараты из другой группы или с учетом чувствительности выделенного микроба к антибиотикам.
При легких формах инвазивных диарей у детей до 2 лет и при среднетяжелых у детей старше 2 лет до установления этиологии заболевания показано применение химиопрепаратов (нутрофуранов: фуразолидон / нифуроксазид 8-10 мг/кг веса в сутки в 3-4 приема, хинолонов: налидиксовая кислота / неграм 60 мг/кг веса в сутки в 3-4 приема, оксихинолонов: нитроксолин / 5-НОК 5-10 мг/кг веса в сутки в 3 приема, интетрикс 4-6 капсул/сут в 3 приема у детей старше 3 лет), при среднетяжелых и тяжелых формах инвазивных диарей у детей до 2 лет (у детей более старшего возраста - по показаниям) назначают АБ (полимиксина-М сульфат 100 мг/кг веса в сутки в 3-4 приема у детей в возрасте до 4 лет, от 5 до 12 лет – по 350 мг х 3-4 раза в сутки, старше 12 лет – по 500 мг х 4 раза в сутки, аминогликозиды I поколения: гентамицин, сизомицин, бруламицин 4-6 мг/кг веса в сутки у детей до года, у детей старше года – 3 мг/ кг в сутки в 3 приема внутрь) и др. препараты. Длительность курса этиотропной терапии в среднем 5 дней, но может быть сокращена до 3 или увеличена до 7 дней. Критерием отмены антибиотиков и химиопрепаратов является клиническое выздоровление в течение 3 дней (нормализация аппетита, стула, отсутствие болей в животе, рвоты, лихорадки, активное поведение ребенка). Через 1-2 дня после отмены этиотропной терапии берется контрольный мазок или посев нативного кала. При получении отрицательного результата ребенок допускается в детский коллектив. При повторном выделении возбудителя и отсутствии клинических проявлений болезни лечение антибиотиками или химиопрепаратами не показано, в таких случаях используют фаготерапию в возрастных дозировках, стимулирующую терапию, биологические препараты.
Фаготерапия при ОКИ показана:
- как монотерапия при стертых и легких формах ОКИ
- при среднетяжелых формах ОКИ в острой фазе болезни в сочетании с антибактериальными препаратами
- для лечения бактерионосительства, дисбактериоза кишечника
Фаги назначают за 1-1,5 часа до еды 2 раза в день в сочетании с ректальным введением 1 раз в сутки после опорожнения кишечника, курс лечения – 5 - 7 дней.
4. Патогенетическая терапия:
а) оральная регидратация – основной метод патогенетической терапии ОКИ, проводится ОРС I поколения: регидрон, оралит, цитроглюкосолан и др. (данные растворы содержат, кроме глюкозы, соли натрия и калия в соотношениях, адекватным таковым при потере жидкости с рвотой и диареей) и II поколения: рисолит (глюкоза замена рисовой пудрой).
Больным с диареей, но БЕЗ ПРИЗНАКОВ ОБЕЗВОЖИВАНИЯ (недостаточность жидкости в организме составляет меньше 5% веса тела) согласно рекомендациям ВОЗ проводится оральная регидратация по ПЛАНУ ЛЕЧЕНИЯ А. Для этого детям при появлении первых признаков заболевания для предупреждения развития обезвоживания необходимо давать жидкости больше, чем обычно. В среднем детям в возрасте до 2 лет дают 50-100 мл жидкости после каждой дефекации, от 2 до 10 лет - 100-200 мл, в возрасте от 10 лет и старше - столько жидкости, сколько они хотят.
При наличии клинических признаков УМЕРЕННОГО ОБЕЗВОЖИВАНИЯ проводится коррекция дегидратации по ПЛАНУ ЛЕЧЕНИЯ Б, направленная на ликвидацию имеющегося водно-солевого дефицита. Для этого в первые 4 – 6 часов от начала лечения вводится объем жидкости равный 50 - 60 мл/кг веса при ЛЕГКОМ ОБЕЗВОЖИВАНИИ (дегидратация I степени) и 70-90 мл/кг веса – при СРЕДНЕТЯЖЕЛОМ ОБЕЗВОЖИВАНИИ (дегидратация II степени). Важно указать родителям, сколько нужно пить жидкости ребенку за 1 час.
После проведения регидратации по плану Б необходим повторный осмотр больного с оценкой симптомов обезвоживания для выбора плана дальнейшего лечения. Если у больного НЕТ ПРИЗНАКОВ ОБЕЗВОЖИВАНИЯ, то до прекращения диареи переходят на коррекцию продолжающихся потерь согласно ПЛАНУ ЛЕЧЕНИЯ А. Если у больного все еще присутствуют признаки УМЕРЕННОГО ОБЕЗВОЖИВАНИЯ, необходимо повторить ПЛАН ЛЕЧЕНИЯ Б и начать предлагать пищу. При наличии у больного признаков ТЯЖЕЛОГО ОБЕЗВОЖИВАНИЯ переходят на инфузионную терапию в условиях стационара (ПЛАН ЛЕЧЕНИЯ В).
Эффективность оральной регидратации во многом зависит от правильной техники ее проведения. Основной принцип – это дробность введения жидкости. Питье дается малыми порциями, по 1-2 чайной ложки каждые 3-5 минут. Жидкость можно давать с помощью бутылки с соской, ложки, чашки, пипетки, одноразового шприца. У детей раннего возраста (до 3 лет) глюкозо-солевые растворы целесообразно сочетать с бессолевыми (чай, вода, рисовый отвар, отвар шиповника и др.) в соотношении 1:1. Введение солевых и бессолевых растворов чередуется (их не смешивать!). При отсутствии готовых пакетиков ОРС в аптечной сети, готовят глюкозо-солевой раствор в домашних условиях в следующей пропорции: 1 чайная ложка поваренной соли без верха, ½ чайной ложки питьевой соды, 8 чайных ложек сахара, все это растворяют в 1 литре теплой кипяченой воды. Отсутствие калия в этой смеси восполняется приемом калиевого компота, приготовленного из сухофруктов, изюма, кураги.
б) энтеросорбенты – особенно показаны при водянистых диареях, могут быть угольные (активированный уголь, белосорб, микросорб), волокнистые (билигнин, полифепан), низкомолекулярные поливинилпирролидоны (энтеродез, энтеросорб), естественные пористые природные (смекта, каолин, атапульгит), ионно-обменные смолы (холестирамин) и др. Наиболее оптимально применение смекты (курс лечения всех сорбентов не более 5-7 дней, смекты до нескольких недель, критерий отмены препарата – стойкая нормализация стула или его задержка в течение 2 сут)
в) антидиарейные препараты - должны назначаться только при водянистых диареях, наиболее часто применяют ингибитор простагландинов индометацин в средней дозе 2мг/кг веса в сутки в 3 приема (разовая доза от 1/10 таблетки для детей до 2 лет до 1 таблетки детям 10-14 лет), курс лечения 2-3 дня, если эффекта нет в течение суток - препарат отменяется, лоперамид (имодиум) в дозе 1 мг препарата (1/2 капсулы или таблетки) на 10 кг веса ребенка (разовая доза) 2-3 раза в сутки в течение 2 дней, детям старше12 лет назначают лоперамид по 1 капсуле после каждого жидкого стула, но не более 8 капсул в сутки. Лоперамид не должен использоваться при инвазивных ОКИ, т.к. его применение способствует колонизации патогенной микрофлоры
г) иммунотерапия при ОКИ – показана детям с отягощенным преморбидным фоном, часто болеющим, страдающим разными иммунодефицитами, при затяжном течении ОКИ, при длительном бактериовыделении после перенесенной ОКИ (ЛС, повышающие неспецифический иммунитет: метилурацил, пентоксил, нуклеинат натрия, лизоцим, препататы эхиноцеи (эсбиритокс, иммунал, эстифан, настойка эхинацеи и др. и специфические иммуномодуляторы - КИП (комплексный иммуноглобулиновый препарат для энтерального применения), иммуноглобулин нормальный человеческий и др.)
д) ферментотерапия – показана для коррекции вторичных нарушений всасывания и переваривания белков, жиров, и углеводов, возникающих на фоне ОКИ. Применение ферментов рекомендуется как в остром периоде болезни, так и в стадии репарации курсом до 2 недель. Назначение ферментных препаратов производится с учетом данных копрологического исследования. При наличии большого количества нейтрального жира назначают ферменты поджелудочной железы: панкреатин, креон, панкреал, панзинорм, при нарушении переваривания растительной клетчатки, крахмала, мышечных волокон используют поликомпонентные ферменты:фестал, мезим-форте, оразу и др., при снижении желудочной секреции используют абомин, пепсин, ацидин-пепсин. Ферментные препараты назначают в дозе от ¼ до 1 таблетки (разовая доза) 2 – 3 раза в день.
е) противорвотные средства - назначаются при упорной рвоте (церукал, мотилиум 0,5-1,5 мг/кг веса детям до 1 года и 1-2 таблетки – старше года перед едой; пипольфен по 1-2 капли 2,5% раствора в чайной ложке воды; новокаин 0,25% - 1 ложку чайную, десертную, столовую – по возрасту)
ж) фитотерапия - назначается в периоде репарации кишечника с противовоспалительной и вяжущей целью в виде отваров ромашки, зверобоя, лапчатки, коры дуба, корок граната и др. до 1 мес, причем каждые 10 дней травы необходимо менять. Отвары даются по 1 чайной, десертной или столовой ложке в зависимости от возраста 5-6 раз в день.
з) витаминотерапия (центрум, супрадин, поливит, мультитабс и др.) курсом 10-14 дней
и) биологические бактерийные препараты – показаны для профилактики и лечения дисбактериоза кишечника в периоде ранней реконвалесценции при уменьшении диареи; у детей с первых месяцев жизни можно использовать - бифидум- и лактобактерин, диалакт, бактисубтил, флонивин, линекс, биофлор, аципол, энтерол, хилак-форте, с 6 месяцев колибактерин и бификол; курс лечения от 2 до 4 недель.
5. Симптоматическая терапия: жаропонижающие препараты (парацетамол, калпол, панадол и др.) при лихорадке свыше 380С; спазмолитики (но-шпа, папаверин) – при наличии схваткообразных болей в животе; препараты, уменьшающие газообразование (активированный уголь, симекон, укропная вода).
При лечении детей с ОКИ на дому, кроме комплекса медикаментозной терапии и диетотерапии, необходимо обеспечить адекватные гигиенические условия с хорошей аэрацией помещений и оптимальной температурой воздуха. Большое значение имеет и хорошо организованный индивидуальный (желательно материнский) уход.
Критерии клинического выздоровления:
- полное восстановление сна, аппетита, поведения ребенка;
- существенная прибавка массы тела;
- стойкая нормализация температуры, характера стула, гемограммы, копрограммы.
Кишечный синдром при инфекционных заболеваниях у детей. Дифференциальный диагноз заболеваний, сопровождающихся диареей. Лечебная тактика ведения больных.
См. вопрос №132
Сальмонеллез. Этиология. Современные аспекты эпидемиологии. Патогенез. Клиника. Классификация. Дифференциальная диагностика. Лечение.
Сальмонеллез – это острое зооантропонозное инфекционное заболевание с фекально-оральным путем передачи возбудителя, вызываемое различными серотипами бактерий рода Salmonella, характеризующееся сочетанием интоксикационного и диспепсического синдрома, приводящего к дегидратации организма.
Этиология: большая группа сальмонелл – Гр- палочек, наиболее значимы из которых S. typhimurium, S. еnteritidis, S.heidelberq, S. infantis, S. newport, S. agona, S. derby, S. london, S.panama, S.anatum, S.heifa и др.; имеют О- и Н-АГ (некоторые и Vi-АГ), основные факторы патогенности – холероподобный энтеротоксин (вызывает интенсивную секрецию жидкости в просвет кишки), цитотоксин (повреждает эритроциты) и эндотоксин (ЛПС, вызывающий общие проявления интоксикации).
Эпидемиология: источник - в основном домашние животные (мелкий и крупный рогатый скот, свиньи, домашние птицы, и др.), реже человек – больной или хронический носитель; механизм передачи – фекально-оральный (основные пути передачи – алиментарный - употребление в пищу мясных продуктов, яиц, реже молока с большим количеством сальмонелл, контактно-бытовой – отмечается чаще у недоношенных, детей первого года жизни с отягощенным преморбидным фоном через полотенца, игрушки, столики, руки персонала и др.); заболеваемость до 1 года в 10-15 раз выше, чем у детей школьного возраста и взрослых; наибольший подъем заболеваемости в летне-осенний период; иммунитет типоспецифический непродолжительный
В последние годы отмечается рост заболеваемости сальмонеллезом в родильных домах, соматических и инфекционных больницах, отделениях реанимации новорожденных и недоношенных, а также в закрытых детских учреждениях (вызывается госпитальными штаммами - S. typhimurium v. copengagen, S. panama, S. haifa, S.virchov, которые характеризуются биохимической однородностью, полирезистентностью к АБ и дезинфектантам, не лизируются специфическими фагами). Источником госпитального сальмонеллеза является человек (больные дети или медицинский персонал), пути передачи - преимущественно контактно-бытовой, реже пищевой, характерны высокая контагиозность, вялое, торпидное течение, преобладание тяжелых форм, высокая летальность.
Патогенез: попадание сальмонелл в инфицирующей дозе в тонкую кишку (ворота инфекции) --> адгезия с помощью пилей к энтероцитам и их повреждение --> проникновение возбудителя до базальной мембраны энтероцитов --> выделение ряда токсинов:
а) энтеротоксина --> активация аденилатциклазы энтероцитов --> увеличение внутриклеточного цАМФ --> нарушение транспорта ионов Na и Cl через мембрану клеток энтероцитов с накоплением их в просвете кишки --> интенсивная секреция жидкости в просвет пищеварительного канала --> водянистая диарея, рвота --> дегидратация (вплоть до гиповолемического шока)
б) эндотоксина --> местные воспалительные изменения, синдром интоксикации, поражение нервно-мышечного аппарата желудка и кишечника с усилением моторики, характерными спастическими болями, антиперистальтикой
Классификация клинических форм сальмонеллеза:
1. Типичная форма – гастроинтестинальная (локализованная):
а) гастритический вариант
б) гастроэнтеритический вариант
в) гастроэнтероколитический вариант
г) энтероколитический вариант
д) колитический вариант
2. Атипичные формы:
а) тифоподобная
б) септическая
в) токсико-септическая
г) стертая
д) бессиптомная (иннапарантная)
е) транзиторное бактерионосительство
По тяжести: легкая форма, среднетяжелая форма, тяжелая форма (критерии тяжести: выраженность синдрома интоксикации, эксикоза, местных изменений)
По течению: острое (до 1 мес); затяжное (1-3 мес); хроническое (свыше 3 мес).
Клиническая картина типичной формы сальмонеллеза:
- инкубационный период от нескольких ч до 5-8 дней
- острое начало с подъема температуры тела, развития симптомов интоксикации и кишечной дисфункции
- клиника кишечной дисфункции определяется уровнем поражения ЖКТ (гастрит, энтерит, гастроэнтерит, энтероколит, гастроэнтероколит, колит):
а) гастритная форма - наблюдается чаще у детей старшего возраста, протекает по типу пищевой токсикоинфекции:
- острое, иногда бурное начало заболевания
- после короткого инкубационного периода появляется многократная рвота, боли в животе, повышается температура тела, нарастают слабость, головная боль, снижается аппетит; язык обложен белым налетом, живот вздут, пальпаторно локально болезненный в эпигастральной области; стул не изменяется
- больной выздоравливает при проведении адекватной терапии через 2-4 дня
б) энтеритная форма - развивается чаще у детей раннего возраста с отягощенным преморбидным фоном (рахит, анемия, гипотрофия, диатез):
- постепенное начало с периодически возникающего беспокойства, снижения аппетита, срыгивания
- температура тела, как правило, субфебрильная, продолжительностью 5-7 дней
- характерен стул энтеритного характера (частый, обильный, водянистый, пенистый, с примесью зелени) до 5-10 раз/сут, признаки токсикоза с эксикозам
- характерно развитие дисбактериоза кишечника, вторичного синдрома мальабсорбции, неспецифических осложний (бронхит, пневмония, отит)
в) гастроэнтеритная форма:
- начинается остро с повышения температуры тела (при тяжелых формах до 39°С и выше), озноба, общей слабости, головной боли, тошноты, рвоты, болей в эпигастральной и пупочной областях; язык сухой, обложен белым налетом, живот вздут, пальпаторно локально болезненный, отмечается урчание, шум плеска по ходу кишечника, иногда есть преходящие перитонеальные симптомы
- позже присоединяется обильный, водянистый, зловонный стул зеленоватой окраски, часто с примесью слизи; частота дефекаций от 1-2 до 10 раз в сут и более, диарея длится от 1-2 до 10 дней, особенно у лиц с отягощенным преморбидным фоном
- при тяжелом течении болезни – признаки дегидратации (сухость кожи, цианоз, афония, судороги, тахикардия, гипотензия, олигоанурия и др.)
- симптомы болезни максимальны к концу 1-ого или на 2-ой день болезни, общая продолжительность заболевания от 1-2 до 10 сут (зависит от тяжести процесса)
- у части детей в начальном периоде преобладает нейротоксикоз (острое начало, повышение температуры тела до 39-40° С, повторная рвота, беспокойство, тремор конечностей, гиперестезия кожи, судорожная готовность и судороги, положительные менингеальные симптомы, нередко потеря сознания, нарушения гемодинамики, признаки токсического поражения пчени и почек, ДВС-синдром)
- в ряде случаев может развиваться ИТШ с многократной неукротимой рвотой, частым жидким обильным (профузным) стулом, признаками тяжелого обезвоживания (сухость кожи и слизистых оболочек, заостренные черты лица, запавшие глазные яблоки), прогрессирующим падением АД, тахикардией, аритмией, акроцианозом, мраморным рисунком кожи, похолоданием конечностей, неврологическими расстройствами (сонливость, заторможенность, судороги), признаками инфекционно-токсической нефропатии вплоть до ОПН
г) энтероколитная и д) гастроэнтероколитная формы:
- начинаются остро с повышения температуры до 38,5-39,5° С, сохраняющейся в течение 5-7 дней с периодическими подъемами и снижениями, нечастой (2-3 раза в сутки), но упорной рвоты
- с первых дней болезни стул частый, обильный, жидкий, каловый, с неприятным запахом, буро-зеленого цвета (в виде «болотной тины»), с большим количеством слизи и прожилками крови; частота стула 5—12 раз в сутки, дефекация болезненная; живот вздут, при пальпации определяется разлитая болезненность, часто боли локализуются вокруг пупка и по ходу толстой кишки
- в динамике болезни увеличиваются печень и селезенка
- симптомы интоксикации максимальны к 3-5-ому дню, у половины больных есть признаки дегидратации I-III степени
- характерно торпидное течение процесса, продолжительная дисфункция кишечника, длительное бактериовыделение.
е) колитная форма (дизентериеподобная):
- острое начало заболевания с повышения температуры тела, учащенного, обильного, жидкого, содержащего каловые массы стула с примесью слизи и иногда крови; тенезмов и зияния ануса нет
- частота дефекаций не соответствует выраженности интоксикации: при высокой температуре тела и тяжелом состоянии больного стул может быть относительно редким, и наоборот, при значительной частоте стула степень интоксикации - умеренно выраженной
- характерны боли в левой подвздошной области, пальпаторно болезненная инфильтрированная сигмовидная кишка
- рвота появляется периодически через 2-3 дня, не связана с приемом пищи и лекарств
- язык сухой, густо обложен, слизистая оболочка полости рта яркая, сухая
- у части детей к концу первой недели увеличивается печень, реже – селезенка
При всех вариантах желудочно-кишечной формы сальмонеллеза выявляется поражение сердечно-сосудистой системы (транзиторная инфекционно-токсическая кардиопатия) и почек (инфекционно-токсическая нефропатия).
В анализе крови в острый период отмечаются лейкоцитоз, нейтрофилез с палочкоядерным сдвигом, повышенная СОЭ.
Клиническая картина атипичных форм сальмонеллеза:
а) тифоподобная форма - встречается чаще у детей школьного возраста, по клиническим проявлениям напоминает тифо-паратифозные заболевания:
- острое начало с подъема температуры до фебрильных цифр
- лихорадка постоянного, волнообразного или неправильного типа в течение 10-14 дней
- выраженные явления интоксикации (головная боль, вялость, оглушенность, нередко бред и галлюцинации)
- кожа бледная, язык густо обложен налетом, с отпечатками зубов, живот обычно вздут, печень и селезенка увеличены
- стул жидкий, непереваренный, зеленого цвета, иногда дисфункции кишечника может не быть или стул задержан
- на коже груди, живота отмечается скудная розеолезная сыпь
- в ОАК в первые дни болезни – лейкоцитоз, затем – лейкопения
б) септическая форма - возникает чаще у новорожденных и детей раннего возраста с отягощенным преморбидным фоном:
- острое или постепенное начало, фебрильная температура тела со значительными колебаниями в течение суток, резко выраженные симптомы интоксикации: восковидная бледность и мраморность кожи, субиктеричность слизистых, периоральный и периорбитальный цианоз, акроцианоз, снижение тургора тканей, тахипноэ и тахикардия, нередко не соответствующие степени выраженности лихорадки
- у всех больных гепатоспленомегалия и, как правило, тромбогеморрагический синдром
- часто формируются гнойные метастатические очаги в мягких мозговых оболочках, костях, почках, легких и других органах
- у большинства больных учащенный стул энтероколитного характера
- характерно тяжелое рецидивирующее течение, развитие осложнений (кишечное кровотечение, анемия, дисбактериоз кишечника, токсико-дистрофическое состояние) и резидуальных явлений, особенно после поражения нервной системы, высокая летальность
в) токсико-септическая форма – возникает у новорожденных:
- вначале заболевание ярко не выражено, проявляется вялостью, срыгиваниями, затем бурно развиваются и нарастают симптомы токсикоза и эксикоза
- характерны резкое снижение массы тела, адинамия, анорексия, серовато-цианотичная окраска кожи, цианоз слизистых оболочек полости рта, фебрильная температура тела, рвота, метеоризм
- стул учащенный, обильный, водянистый, иногда оранжевой или ярко-зеленой окраски, в ряде случаев со скудной примесью слизи и прожилками крови
- уже в ранние сроки болезни отмечается развитие бактериальных осложнений (пневмония, отит и др.)
- тяжелое течение процесса с высокой летальностью
г) стертая форма – чаще регистрируется у детей старше 5 лет, специфические симптомы слабовыражены, стул кашицеобразный, непереваренный, без патологических примесей, иногда увеличена печень, пальпируется уплотненная слепая кишка; диагноз подтверждается данными эпиданамнеза, высевами сальмонелл из испражнений и нарастанием титра специфических антител в сыворотке крови в динамике.
д) бессимптомная (инаппарантная) форма – часто встречается у детей старшего возраста, характеризуется отсутствием клинических проявлений; диагноз устанавливается с учетом эпидемиологического анамнеза и положительных результатов лабораторных методов исследования.
е) транзиторное бактерионосительство - характерно отсутствие клинических симптомов и гематологических сдвигов, диагноз подтверждается однократным выделением возбудителя из кала при отрицательных результатах серологического исследования и нормальной копроцитограмме.
В ряде случаев отмечается реконвалесцентное бактериовыделение, которое диагностируется после перенесенного сальмонеллеза на основании повторного высева сальмонелл из испражнений, может быть острым (при выделении возбудителя в течение 1 мес), затяжным (1-3 мес), хроническим (свыше 3 мес).
Диагностика сальмонеллеза:
1. Опорные клинико-диагностические признаки желудочно-кишечной формы: характерный эпиданамнез; длительная волнообразная лихорадка; частая, нередко упорная рвота; метеоризм; болезненность и урчание в правой подвздошной области; стул в виде «болотной тины» или «лягушачьей икры»; гепатолиенальный синдром.
2. Бактериологический метод - выделение сальмонелл из испражнений, рвотных масс, промывных вод желудка и др. путем посева на элективные среды (Плоскирева) и среды обогащения (Мюллера, Кауфмана); предварительный результат через 2 сут, окончательный через 4 сут
3. Серологические реакции (РА, РНГА, РСК): АТ выявляются с 4-6 дня и достигают максимума на 2-3-ей нед, минимальный диагностический титр в РНГА 1:100 у детей до 1 года и 1:200 у детей старше 1 года; для подтверждения диагноза серологические реакции должны ставится не менее 2 раз с интервалом 5-7 дней, диагностически значимо нарастание титра специфических АТ в 4 раза и более; для экспресс-диагностики используют реакцию коагглютинации и ИФА
4. Копроцитограмма - не имеет специфических особенностей и отражает локализацию воспалительного процесса в кишечнике; у больных гастроэнтеритом обнаруживают нейтральный жир, жирные кислоты, зерна крахмала, мышечные волокна, небольшое количество слизи; при вовлечение толстой кишки обнаруживают слизь, эритроциты, лейкоциты
Дифференциальная диагностика – см. вопрос №132.
Лечение больных сальмонеллезом.
1. Госпитализация по клиническим и эпидемиологическим показаниям (как при шигеллезе), обязательно госпитализируются дети любого возраста с клиническими проявлениями пищевой токсикоинфекции
2. Постельный режим при тяжелых формах - до 3 нед., среднетяжелых - 2 нед., легких - 1 нед; расширение режима осуществляется при улучшении общего состояния, нормализации температуры тела и стула
3. Диета как при шигеллезе; в острый период болезни детям с тяжелыми и среднетяжелыми гастроинтестинальными формами назначают питание преимущественно кисло-молочными смесями с уменьшением суточного объема и увеличением кратности приема пищи, при легких формах ограничивают только количество пищи в первые 2-3 дня
4. Этиотропная терапия: АБ назначают в острый период сальмонеллезной инфекции при тяжелых (в том числе тифоподобных и септических) формах, среднетяжелых - детям в возрасте до 2-х лет, легких - только детям с отягощенным преморбидным фоном, часто и длительно болеющим; препараты выбора - аминогликозидные АБ II-III поколений (гентамицин, амикацин, нетилмицин), цефалоспорины III поколения (цефотаксим, цефтриаксон), рифампицин, полимиксин М в течение 5-7 дней; при тифоподобных и септических формах показано сочетанное введение антибактериальных препаратов (парентерально и внутрь) в течение 7- 10 дней; при легких формах возможно применение только препаратов нитрофуранового (фуразолидон, нифуроксазид) и хинолинового (хлорхинальдол, налидиксовая кислота) ряда. Детям старшего возраста при легких формах болезни и бактерионосителям в качестве этиотропных средств назначают специфические бактериофаги (поливалентный сальмонеллезный бактериофаг и интестифаг), специфические лактоглобулины (энтеральный лактоглобулин) и комплексные имунные препараты (КИПы)
5. Патогенетическая и симптоматическая терапия:
- при пищевой токсикоинфекции - промывание желудка содовым раствором и очищение кишечника, оральная детоксикация с применением энтеросорбентов (энтеродез, смекта, полифепан, энтерокат, активированный уголь)
- регидратационная терапия по общим принципам (энтерально или парентеральная в зависимости от степени эксикоза)
- противодиарейные ЛС – показаны при выраженном энтеритном синдроме: индометацин (подавляет синтез простагландинов), препараты кальция, лоперамид; после восстановления аппетита - моно- и полиферменты
- пробиотики для коррекции биоценоза
- витамины группы В, С, А, Е
- иммуномодулирующая терапия (нуклеинат натрия, лизоцим, метилурацил, кипацид) при затяжном течении
Профилактика сальмонеллеза:
- мероприятия по предупреждению сальмонеллезной инфекции (санитарно-ветеринарный надзор за убоем скота, хранением и транспортировкой мяса и яиц; проведение дератизации и дезинсекции; соблюдение технологии приготовления и хранения пищевых продуктов; повышение уровня санитарной культуры в пищевой промышленности, системе общественного питания, детских и лечебных учреждениях, раннее выявление и изоляция больных, носителей сальмонелл, а также соблюдение правил личной гигиены)
- для предупреждения заноса сальмонеллеза в стационары необходимо тщательно собирать эпидемиологический анамнез, выполнять требования противоэпидемического режима
- в очаге инфекции осуществляют текущую и заключительную дезинфекцию
- с целью раннего выявления заболеваний за контактными устанавливают наблюдение в течение 7 дней, всех контактных однократно обследуют бактериологически
- выписку из стационара детей разрешают после клинического выздоровления, при нормальном стуле (не менее 3 дней) и отрицательном результате однократного бактериологического исследовании кала (проводят не ранее, чем через 3 дня после АБТ); реконвалесцентам сальмонеллеза разрешается посещать детские учреждения без дополнительного лабораторного обследования.
Сальмонеллез. Генерализованные формы: клиника, диагностика, лечение. Профилактика.
См. вопрос №134
Ротавируская инфекция. Патогенез. Клинические проявления. Методы лабораторной диагностики. Дифференциальный диагноз. Лечение.
Ротавирусная инфекция - острое инфекционное заболевание, вызываемое ротавирусами, характеризующееся поражением ЖКТ по типу гастроэнтерита.
Этиология: ротавирусы - РНК-содержащие вирусы семейства Reoviridae
Эпидемиология: источник – больной (выделяет вирус с фекалиями с первых дней болезни и до 9 дня, реже – до 3 недель) или вирусоноситель; путь передачи - пищевой (молоко, молочные продукты), водный, контактно-бытовой; чаще болеют дети от 7 мес. до 2 лет; после перенесенного заболевания иммунитет непродолжительный.
Патогенез: проникновение, размножение и накопление ротавирусов в эпителиоцитах верхних отделов тонкой кишки --> разрушение эпителия ворсинок, ответственных за синтез дисахаридаз (мальтазы, сахаразы, лактазы), замещение эпителия функционально неполноценными клетками, не обеспечивающими выработки достаточно количества ферментов --> вторичная дисахаридазная недостаточность --> накопление в кишечнике нерасщепленных дисахаридов, нарушение всасывания простых сахаров --> попадание углеводов в толстую кишку с повышением осмотического давления в ее просвете --> разложение углеводов в толстой кишке ферментами бактерий до низкомолекулярных жирных кислот с еще большим повышением осмотического давления в ее просвете --> осмотическая диарея с дегидратацией
Клиническая картина ротавирусной инфекции:
- инкубационный период в среднем 1-2 дня
- острое начало болезни с лихорадки (от субфебрильной до фебрильной), постепенно нарастающих симптомов интоксикации (в виде вялости, снижения аппетита, рвоты) и кишечного синдрома, достигающих максимума в первые 12-24 ч
- рвота – ведущий симптом, предшествует кишечной дисфункции или появляется одновременно с ней, повторная, многократная, длится 1-3 дня
- поражение ЖКТ протекает по типу гастроэнтерита, реже –энтерита; стул водянистый или жидкий, обильный, иногда с примесью слизи, учащенный (до 20 раз/сут), продолжительность диареи 3-6 дней; возможны боли в верхней половине живота умеренного постоянного характера, реже боли сильные схваткообразные; у каждого третьего больного метеоризм, урчание кишечника при пальпации
- у детей младшего возраста часто выявляют катаральные явления: покашливание, насморк или заложенность носа, при осмотре - гиперемию и зернистость слизистых мягкого неба, небных дужек, язычка (обусловлены сопутствующей ОРВИ)
Диагностика ротавирусной инфекции:
1. Характерные опорные клинико-диагностические критерии: характерный эпиданамнез (групповой характер заболевания в зимнее время года); острое начало болезни; повышение температуры тела; синдром интоксикации; ведущий симптом - рвота; характерна водянистая диарея; умеренно выраженные боли в животе; метеоризм
2. Обнаружение ротавирусов или их АГ в фекалиях методами ИФА, реакцией диффузной преципитации, реакцией латексагглютинации, вирусспецифической РНК-точечной гибридизации
3. Серологические реакции (РСК, РН, РТГА) для определения специфических АТ в парных сыворотках
Дифференциальный диагноз – см. вопрос 132.
Лечение:
1. Диета с ограничением молока, молочных и богатых углеводами продуктов (овощей, фруктов, бобовых).
2. Патогенетическая терапия: оральная регидратация глюкозо-солевыми растворами (регидрон, цитроглюкосолан, оралит), при тяжелой форме дегидратации – инфузионная терапия; ферментные препараты (панкреатин, мезим-форте, дигестал, панзинорм), биологические препараты (лактобактерин, нутролин В и др.), специфический лактоглобулин
3. АБТ назначается только детям раннего возраста при смешанных вирусно-бактериальных инфекциях, наличии сопутствующих заболеваний микробной природы.
Водянистые диареи у детей. Этиология. Патогенез. Клинические особенности. Диагностика. Лечение.
Водянистые диареи у детей – группа ОКИ, сопровождающихся развитием секреторной или осмотической диареи.
Этиология водянистых диарей:
а) вирусы:
- ротавирусы (наиболее значимы у детей)
- вирус Норфолк и родственные ему вирусы Гавайи, Сноу Монтейн, Таунтон и др.
- калицивирусы
- астровирусы
- коронавирусы
- аденовирусы
- энтеровирусы
- прочие мелкие круглые вирусы (Дичлинг, Кокл, Уоллэн)
б) бактерии:
- холерный вибрион
- энтеротоксигенные E.сoli и др.
Патогенез водянистых диарей – могут быть обусловлены 2 типами диареи:
1) секреторной - развивается вследствие действия бактериальных токсинов (особенно токсинов эшерихий, холерного вибриона) на мембраны энтероцитов, что приводит к активации фермента аденилциклазы и увеличению продукции цАМФ, регулирующего уровень секреции воды и электролитов кишечной стенкой, в результате увеличивается транспорт в просвет кишечника электролитов Na, Cl и воды, что сопровождается появлением обильного жидкого стула.
2) осмотической – вызывается энтеропатогенными вирусами (ротавирусы, реовирусы и др.), которые повреждают функционально активную поверхность апикальных ворсинок тонкого кишечника, приводя к нарушению мембранного и полостного пищеварения, уменьшению количества дисахаридаз (особенно лактазы); как следствие этого в просвете тонкой кишки накапливаются осмотически активные дисахариды (лактоза, сахароза), что приводит к выходу воды по осмотическому градиенту в полость кишечника с развитием обильного жидкого стула.
Отличительные клинические особенности водянистых диарей:
- проявляются преимущественно гастроэнтеритом или энтеритом
- характерно отсутствие воспалительных изменений в гемограмме и копрограмме
- тяжесть болезни определяется степенью дегидратации при невыраженных или кратковременных симптомах интоксикации
Клиника наиболее частой водянистой диареи ротавирусного генеза – см. вопрос 136.
Диагностика вирусных диарей (как наиболее частой причины водянистой диареи) заключается прежде всего в исключении диарей другой этиологии (бактериальных - шигеллез, эшерихиоз, сальмонеллез, кампилобактериоз и паразитарных – лямблиоз, амебиаз).
Особенность лечение водянистых диарей: проводится преимущественно патогенетическая терапия (оральная регидратация, ферментотерапия, энтеросорбенты) без применения этиотропных средств по общим принципам (см. вопрос 132).
Лихорадка при инфекционных заболеваниях у детей. Диагностическая и лечебная тактика
Любые инфекции (бактериальные, вирусные, микоплазменные, хламидийные, паразитарные, грибковые) могут быть причиной лихорадки, при этом в условиях холодного и умеренного климата – это чаще ОРВИ, а в регионах жаркого климата – ОКИ.
При развернутой клинической картине инфекционного заболевания диагностика обычно не представляет трудностей. Однако при многих инфекциях, начинающихся с достаточно высокой лихорадки, между подъемом температуры тела и появлением специфических симптомов заболевания имеется интервал от нескольких часов до 3 дней и более.
Лихорадка при инфекциях – основное проявление общетоксического синдрома, ее патогенез связан с поступлением в организм больного экзогенных (липополисахариды бактериальных клеток) и образованием эндогенных (высвобождаются гранулоцитами и макрофагами при контакте с возбудителями) пирогенов., точкой приложения которых являются центры терморегуляции гипоталамуса.
В развитии лихорадки можно выделить три стадии:
I стадия (stadium incrementi) – соответствует быстрому повышению температуры, при этом теплообразование преобладает над теплоотдачей, сопровождается ознобами разной интенсивности - ощущением холода при высокой температуре тела, мышечной дрожью, "гусиной кожей"
II стадия (stadium fastigii) – характеризуется стабилизацией температуры на высоких цифрах и установлением равновесия между образованием и потерей тепла
III стадия (stadium decrementi) - происходит спад температуры, быстрый (критический – в течение нескольких часов или одного дня), замедленный (литический, ступенчатый – в течение нескольких дней) или промежуточный (кризолитический), преобладают механизмы теплоотдачи, сопровождается обильным потоотделением
Для правильной оценки причины лихорадки следует учитывать ее основные характеристики (длительность, степень повышения температуры, тип температурной кривой) только вместе с остальной ведущей клинической симптоматикой. В большинстве случаев причина лихорадки проясняется при появлении типичных для той или иной инфекции симптомов. В случаях острой лихорадки неясной этиологии требуются повышенное внимание врача, тщательный сбор анамнеза, неоднократное физикальное обследование ребенка для своевременной диагностики симптомов серьезных заболеваний или развития угрожающих состояний. В диагностическом поиске очень важны также сведения о контактах с больными людьми, животными, об эндемических или эпидемических заболеваниях в той местности, где живет ребенок, сведения о его прививках.
Типы температурных кривых:
1. постоянная лихорадка (febris continua) - температура высокая (превышает 39 °С), с суточными колебаниями менее 1 °С, протекает без ознобов, обильных потов, кожа горячая, сухая, белье не увлажнено (крупозная пневмония, рожистое воспаление, сыпной тиф, брюшной тиф классического течения)
2. ремиттирующая лихорадка (febris remittens) - степень повышения температуры может быть разной, суточные колебания 1-2 °С, температура не достигает нормальных цифр, характерны познабливания, а в фазу снижения температуры потоотделение (бруцеллез, бронхопневмония, ревматизм, вирусные заболевания и др.)
3. перемежающаяся лихорадка (febris intermittens) - характеризуется правильным чередованием повышения температуры с размахом в несколько градусов, чаще до высокого уровня с периодами нормальной или субнормальной температуры (1-2 дн); подъем температуры сопровождается ознобом, жаром, спад - обильным потом (малярия, пиелонефрит, плеврит и др.)
4. гектическая лихорадка (febris hectica) - суточные размахи температуры особенно велики, достигают 3-4 °С с падением до нормального или субнормального уровня (ниже 36 °С), характерны потрясающие ознобы и обильные поты (сепсис, туберкулез)
5. возвратная лихорадка (febris recurrens) - отличается чередованием периодов высокой постоянной лихорадки в течение 2- 7 дн с безлихорадочными периодами такой же продолжительности, температура снижается критически с обильным потоотделением (возвратный тиф)
6. неправильная лихорадка (febris irregularis) - протекает с разными незакономерными колебаниями температуры, характерны познабливание и потоотделение (спорадический брюшной тиф и др.)
7. волнообразная (ундулирующая) лихорадка (febris undulans) - характеризуется плавными подъемами и снижениями температуры тела с нормальными ее показателями в интервалах между подъемами температуры (некоторые формы лимфогранулематоза и злокачественных опухолей, бруцеллез).
NB! В настоящее время "типичные" для многих заболеваний температурные кривые встречаются скорее как исключение (связано с применением АБТ), поэтому в диагностике генеза лихорадки целесообразно ориентироваться на ее сочетание с другими ведущими симптомами.
Лечебная тактика при лихорадке: см. вопрос 22 (жаропонижающая терапия).
Диагностические критерии сахарного диабета у детей.
Стадии манифестного СД I типа: у детей
Острое начало.
Регресс симптомов сахарного диабета вплоть до полной или частичной клинико-лабораторной ремиссии, обусловленный временным восстановлением секреции эндогенного инсулина под влиянием адекватной терапии. В этой стадии возможна отмена инсулинотерапии или применение малых доз инсулина при сохранении нормогликемии, поэтому иногда ее называют «медовый месяц сахарного диабета». Продолжительность от нескольких недель до 1-2 лет, чаще 1-3 мес.
Период стабильного течения. Продолжается 1-1,5 года, обусловлен остаточной секрецией инсулина Р-клетками. Как и предыдущая стадия, бывает не у всех детей.
Период лабильного течения, особенно тяжелый в пубертатном возрасте. Характеризуется отсутствием эндогенной секреции инсулина, нарастанием инсулинорезистентности, частыми гипогликемическими состояниями, эпизодами кетоацидоза, нестабильностью гликемии даже при строгом соблюдении диеты и режима инсулинотерапии.
Сахарный диабет у подростков и взрослых, заболевших в детстве. Клиника и тяжесть состояния определяются не только лабильным течением диабета, но и тяжестью и характером осложнений.
СД II типа в детском возрасте чаще выявляют случайно при обследовании по поводу ожирения и отягощенной по СД наследственности. Поскольку функция β-клеток полностью или частично сохранена, у больных нет склонности к кетоацидозу, пациенты часто не нуждаются в инсулинотерапии.

Интерпретация результатов ГТТ у детей
|
Диагноз |
Уровень гликемии натощак, ммоль/л |
Уровень гликемии через 2 часа после приема глюкозы внутрь, ммоль/л |
Клинические признаки |
|
Норма |
< 6,1 |
Не > 7,8 |
Отсутствуют |
|
Нарушение толерантности к глюкозе |
< 6,1 |
7,8–11,1 |
Отсутствуют |
|
Сахарный диабет: |
< 6,1 |
> 11,1 |
Отсутствуют |
|
> 7,0 |
Не проводится |
Глюкозурия | |
|
> 11,1 |
Не проводится |
Клиника СД |
Острые стенозирующие ларинготрахеиты при ОРВИ. Этиология. Патогенез Клинические проявления. Показания к госпитализации. Неотложная помощь. Лечение.
Острый стенозирующий ларинготрахеит (ложный круп, подскладковый ларингит) - клинический симптомокомплекс, возникающий в результате нарушения проходимости гортани, обусловленный разнообразными причинами как инфекционной, так и неинфекционной природы, проявляющийся характерной триадой симптомов: 1) грубым «лающим» кашлем; 2) шумным стенотическим дыханием; 3) изменением тембра голоса от незначительной осиплости до полной утраты звучности (афонии).
Этиология острый стенозирующих ларинготрахеитов (ОСЛТ): различные возбудители респираторных инфекций (особенно вирусы парагриппа, гриппа, аденовирусы, реже РС-вирусы, риновирусы, энтеровирусы, хламидии, микоплазмы, возможно и участие бактериальных агентов: стрептококка, стафилококка, гемофилюса и др.).
Патогенез - ОСЛТ обусловлен:
1) воспалительным отеком и инфильтрацией слизистой гортани и трахеи (особенно в подскладочном пространстве)
2) гиперсекрецией желез слизистой оболочки трахеи и бронхов и экссудатом, скапливающимся в просвете дыхательных путей
3) рефлекторным спазмом мышц гортани, усиливающимся при гипоксии.
Большая частота стенозов гортани у детей младшего возраста обусловлена анатомо-физиологическими особенностями гортани:
- малые абсолютные размеры, мягкость хрящевого скелета, узкий, вытянутый надгортанник, непропорционально короткие голосовые связки
- слизистая гортани характеризуется наличием рыхлой соединительной ткани, обилием лимфатических щелей и сосудов, множеством тонкостенных кровеносных сосудов, слизистых желез
- соединительная ткань слизистого и подслизистого слоев гортани богата тучными клетками, играющими важную роль в обменных процессах, что способствует повышению сосудисто-тканевой проницаемости при воздействии различных неблагоприятных факторов
Клиническая классификация ОСЛТ у детей:
1. Вид ОРВИ:
а) грипп
б) парагрипп
в) аденовирусная инфекция
г) ОРВИ - указывается при невозможности клинической расшифровки и отсутствии экспресс-диагностики
2. Форма ОСЛТ:
а) первичная
б) вторичная
3. Клинический вариант:
1-й - внезапное начало при отсутствии других симптомов ОРВИ; грубый “лающий” кашель, высокая температура тела и стенотическое дыхание появляются почти одновременно; ОЛТ является первым, основным и, может быть, даже единственным проявлением ОРВИ
2-й - признаки ОРВИ появляются постепенно (недомогание, кашель, насморк, субфебрильная температура); на этом фоне явления ОЛТ возникают остро, обычно во время дневного или ночного сна
3-й - постепенное нарастание симптомов ОЛТ к концу недели на фоне проявлений ОРВИ
При 1-м варианте состояние ребенка в основном зависит от степени выраженности стеноза гортани, при 2-м и 3-м обусловливается, кроме того степенью проявления токсикоза, сопровождающего ОРВИ.
4. По течению:
а) непрерывное - симптомы заболевания нарастают до определенного предела, затем состояние ребенка постепенно нормализуется (стенотическое состояние при таком течении заболевания может держаться от 2 - 3 часов до суток)
б) волнообразное – периоды улучшения и ухудшения, несмотря на проводимую терапию, чередуются на протяжении нескольких дней
IV. Степени стеноза гортани (по классификации Ундрица):
а) компенсированная
б) неполной компенсации или субкомпенсации
в) декомпенсации
г) терминальная или асфиксии
Клинические проявления ОСЛТ – характерны три ведущих симптома:
1) изменение голоса – обусловлено воспалительным процессом, охватывающим голосовые складки, в зависимости от его выраженности возникают охриплость, осиплость и даже афония (вплоть до пареза голосовых связок)
2) грубый “лающий” кашель –возникает в связи с тем, что выдыхаемый воздух во время кашля проходит через суженное подскладковое пространство.
3) стенотическое дыхание – является ведущим симптомом, обусловленным затруднением прохождения вдыхаемого воздуха через суженный просвет гортани.
Степени стеноза гортани:
I степень (компенсации) - "лающий" кашель, шумное дыхание, усиливающееся при плаче и беспокойстве, осиплость голоса, без признаков ДН даже при беспокойстве ребенка. Газы крови в пределах нормы, но возможны явления метаболического ацидоза.
II степень (неполной компенсации) - появляется стойкая бледность кожных покровов, признаки ДН при беспокойстве ребенка: периоральный цианоз, участие вспомогательной мускулатуры в акте дыхания, присоединение втяжения податливых мест грудной клетки (подложечной области, яремной ямки, надключичных пространств), цианоз носогубного треугольника, дыхание шумное, тахикардия, дети беспокойны. В капиллярной крови незначительно снижено или на нижней границе нормы РаО2, а уровень РаСО2 остается в пределах нормы.
III степень (декомпенсации) - резкое беспокойство ребенка, бледность, стойкий цианоз губ, конечностей, признаки ДН в покое, западение податливых мест грудной клетки, в том числе и нижнего края грудины, напряжение кивательных мышц, потливость. Пульс частый, слабого наполнения, выпадение пульсовой волны на вдохе, тоны сердца приглушены или глухие. В капиллярной крови стойко и значительно снижено РаО2 и повышено РаСО2.
IV степень (терминальная, асфиксия) - крайне тяжелое состояние, кожные покровы бледно-серые, цианотичные, конечности холодные, дыхание поверхностное, прерывистое, в легких едва прослушивается, цианоз сменяется выраженной бледностью, тахикардия - брадикардией, нарушение ритма дыхания с апноэ и периодическими глубокими вдохами, непроизвольные дефекация и мочеиспускание. В крови резко возрастает уровень РаСО2 (до 100 мм рт ст) и резко снижается РаО2 (до 40 мм рт ст). Смерть наступает вследствие асфиксии.
Диагностика ОСЛТ проводится на основании внезапно возникшей триады симптомов: грубого «лающего» кашля, шумного стенотического дыхания и изменения тембра голоса, в некоторых случаях для подтверждения диагноза используют прямую ларингоскопию (позволяет не только уточнить характер и степень поражения дыхательных путей, установить причину или этиологию заболевания, но и провести терапевтические мероприятия - отсасывание слизи, удаление корок, смазывание слизистой оболочки, однако обладает высокой травматичностью).
Неотложная помощь при ОСЛТ:
1. Успокоить ребенка, придать ему полусидячее положение, обеспечить доступ свежего воздуха, обильное теплое питье, отвлекающие процедуры (горчичники на икроножные мышцы, полуспиртовой согревающий компресс на область шеи и грудной клетки и др.)
2. Увлажненный и согретый до 30-35С кислород в концентрации 35-40% через маску или в палатке; при легких формах крупа достаточно аэротерапии, при стенозе гортани III степени показано постоянное пребывание ребенка в атмосфере насыщенного до 100% водяными парами воздуха, обогащенного кислородом в концентрации 35-40% (парокислородная палатка)
3. Седативная терапия диазепамом 0,2 мг/кг; при компенсированных формах крупа могут быть использованы экстракт валерианы, растворы солей брома
4. При выраженных явлениях отека тканей гортани – ингаляции 0,1% р-ра адреналина в дозе 0,3-1,0 мл, разведенного в 3-5 мл физиологического раствора или ингаляции бронхолитиков (сальбутамол, атровент, беродуал)
5. ГКС 1-2 мг/кг преднизолона или 0,6 мг/кг дексаметазона в/м однократно, в случае сохранения симптомов стеноза гортани II степени и выше – повторное введение в той же дозе (ГКС оказывают противовоспалительный эффект, снижают проницаемость капилляров, уменьшают отек гортани и экссудацию). При наличии стеноза гортани II ст. и выше любого генеза, затяжном течении синдрома крупа, повторном и рецидивирующем крупе, наличии транзиторного ларингоспазма возможно применение дозированного аэрозольного ингалятора флунизолида / ингакорта в дозе 1 ингаляция (0,5 мг) 2 раза/сут.
6. При снижении напряжения кислорода в крови ниже 60 мм рт.ст. и повышении напряжения углекислого газа выше 60 мм рт.ст. показана интубация трахеи на 2-5 дней с ИВЛ и периодической санацией трахеобронхиального дерева; экстубация проводится при нормализации температуры, ликвидации гипоксемии при дыхании атмосферным воздухом; длительная интубация может явиться причиной развития пролежней и рубцовых изменений в гортани
7. Если экстубация невозможна или на фоне интубации сохраняются или прогрессируют явления гипоксемии, показана трахеостомия
Госпитализация детей с ОСЛТ обязательна после оказания неотложной помощи: при I-II степени стеноза – в инфекционный стационар, при III-IV степени – в реанимационное отделение.
Лечение ОСТЛ:
1. Этиотропная терапия - противовирусные ЛС: занамивир / реленца по 10 мг 2 раза/сут ингаляционно, озельтамивир / тамифлю 2 мг/кг/сут, рибавирин 20 мг/кг ингаляционно, лейкоцитарный интерферон интраназально или ингаляционно, противогриппозный иммуноглобулин, ДНК-аза или РНК-аза и др. При наличии признаков воспалительного процесса, обусловленного вирусно-бактериальной или бактериальной флорой, в план лечения рекомендуется включать АБ.
2. При повышенной нервной возбудимости – диазепам / седуксен 0,2 мг/кг
3. Купирование ларингоспазма, отека гортани и трахеи, улучшение реологии мокроты:
- бронходилататоры: 2-агонисты (сальбутамол, кленбутерол перорально), беродуал (комбинированный аэрозольный препарат - фенотерол (2-агонист) с ипратропиумом бромидом (М-холинолитиком), дитек (фенотерол с кромогликатом натрия), ипратропия бромид / атровент в течение 3-4 дней (на 1 день больше после купирования крупа); аэрозольные формы предпочтительнее вводить через небулайзер
- муколитики (секретолитики): ацетилцистеин, ферментные препараты (трипсин, химотрипсин)
- ингаляционные противоотечные смеси (содержат нафтизин, адреналин, эфуиллин, гидрокортизон)
Гипертермический синдром. Причины. Неотложная терапия.
См. вопрос №73
Адреногенитальный синдром. Патогенез. Классификация Клиника. Лечение
АГС - заболевание, вызываемое наследственно обусловленным дефицитом ферментов, регулирующих образование гормонов надпочечников, чаще 21-гидроксилазы, приводящее к нарушению синтеза кортизола (простая форма) или кортизола и альдостерона (сольтеряющая форма). Проявляется нарушениями соматического развития и минерального обмена.
Частота заболевания детской популяции составляет 1:10 000, хотя эти цифры довольно приблизительные, так как существуют стертые (субклинические) варианты течения заболевания.
Этиология.Заболевание наследуется по рецессивному типу. Ген картирован в 6-й паре хромосом. Частота гетерозигот в популяции составляет около 3%.
Патогенез.Механизм развития простой формы АГС представлен на схеме 3.4. Патогенез развития сольтеряющей формы АГС отличается более выраженным дефицитом 21-гидроксилазы, приводящим к нарушению синтеза не только кортизола, но и альдостерона. В связи с этим в клинике имеют место признаки нарушения водно-минерального обмена.
Классификация. В диагнозе указывается тип ферментативной недостаточности или дефицита, течение по типу простой либо осложненной формой.
Клиническая картина.
К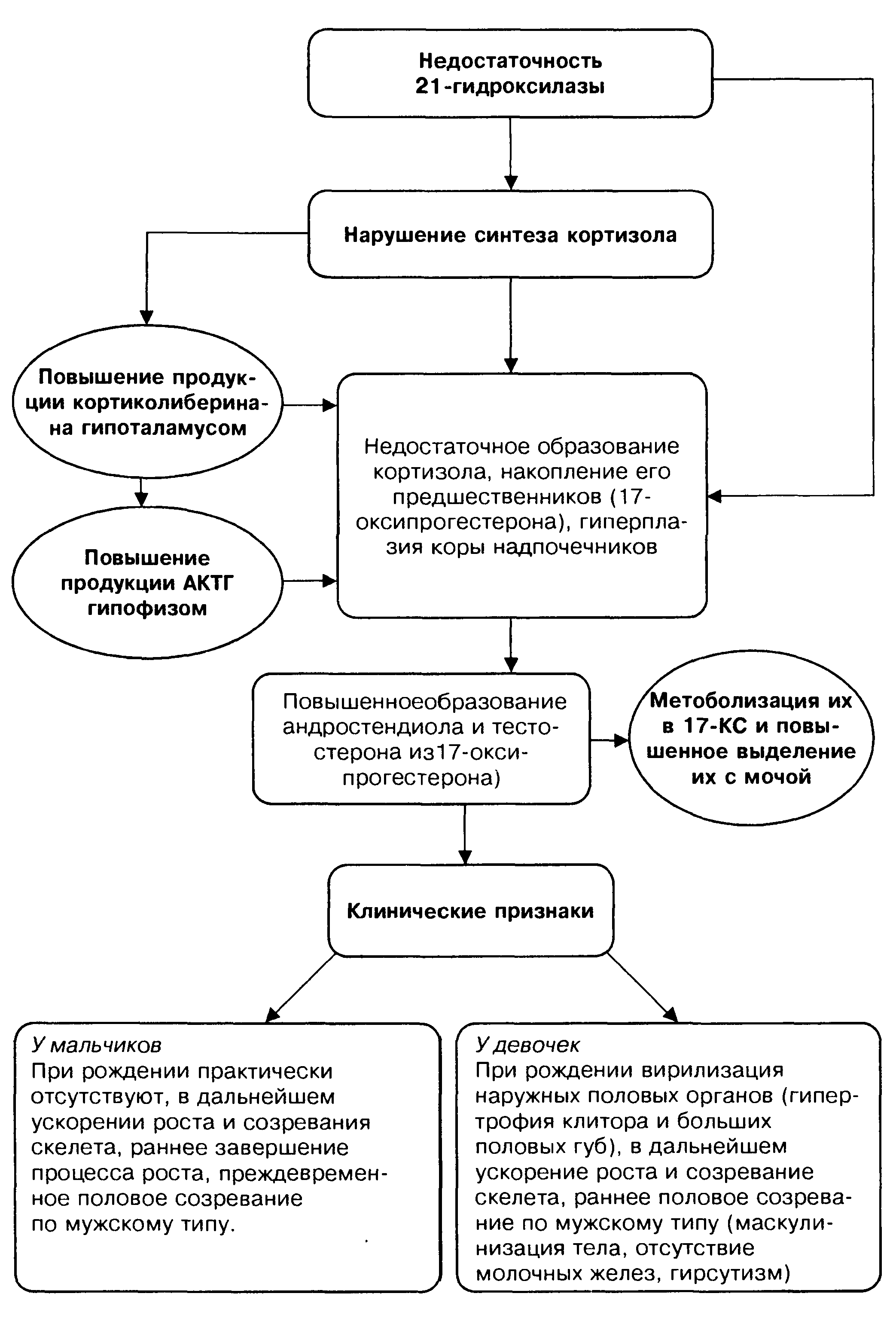 линическая
картина сольтеряющей формы АГС в первые
дни жизни аналогична простой. После
второй недели жизни состояние ребенка
ухудшается — наблюдается рвота,
отказ от еды, потеря массы тела,
сонливость, адинамия, тахикардия.
Эти явления объясняются потерей
хлористого натрия и развитием
сольдефицитного эксикоза. Характер
стула в отличие от кишечного токсикоза
не изменен. Состояние прогрессивно
ухудшается. Без лечения развивается
кома и больной погибает.
линическая
картина сольтеряющей формы АГС в первые
дни жизни аналогична простой. После
второй недели жизни состояние ребенка
ухудшается — наблюдается рвота,
отказ от еды, потеря массы тела,
сонливость, адинамия, тахикардия.
Эти явления объясняются потерей
хлористого натрия и развитием
сольдефицитного эксикоза. Характер
стула в отличие от кишечного токсикоза
не изменен. Состояние прогрессивно
ухудшается. Без лечения развивается
кома и больной погибает.
Диагностика.Для диагностики используются данные семейного анамнеза (нарушение полового развития у родственников, сочетание низкорослое™ с бесплодием, рано умершие новорожденные с неправильным строением гениталий). Существенную роль в диагностике играет клиническая картина заболевания. Возможна пренатальная диагностика путем определения концентрации 17-гидроксипрогестерона в амниотической жидкости, а также выявления мутации гена.
Из лабораторных данных следует обратить внимание на повышение экскреции 17-КС с мочой, а в сыворотке крови — уровня 17-гидроксипрогестерона и АКТГ. При сольтеряющей форме АГС кроме перечисленных изменений выявляются рвота, обезвоживание, гипохлоремия и гиперкалиемия.
Дифференциальная диагностика.АГС необходимо дифференцировать с другими формами раннего полового созревания, ускорения роста, нанизма и интерсексуализма. Сольтеряющая форма дифференцируется также с пилоро-стенозом, несахарным диабетом, т. е. с заболеваниями, которые могут сопровождаться обезвоживанием.
Лечение и профилактика.Лечение зависит от формы АГС. При простой форме проводится лечение глюкокортикоидами в течение всей жизни больного. Преднизолон назначается в суточной дозе от 4 до 10 мг/м2тела в 3—4 приема. У девочек приходится прибегать к хирургической пластике наружных гениталий в 3-4-летнем возрасте. В остром периоде сольтеряющей формы заболевания показаны солезамещающие растворы (изотонический раствор хлористого натрия, раствор Рингера и пр.) и 5—10% раствор глюкозы в соотношении 1: 1 внутривенно капельно в сутки до 150-170 мл на 1 кг массы тела. Как гормональный препарат предпочтительнее гидрокортизона гемисукцинат (Солукортеф) в суточной дозе 10-15 мг/кг, разделенной на 4-6 внутривенных или внутримышечных введений. В случаях возникновения стрессовых ситуаций (интеркурентное заболевание, травма, операция и т. п.) доза глюкокор-тикоидов повышается в 1,5—2 раза во избежание развития острой надпочеч-никовой недостаточности (гипоадреналового криза). Если терапию проводят преднизолоном, то одновременно внутримышечно вводят дезоксикортикосте-рона ацетат (ДОКСА) по 10-15 мг в сутки. В дальнейшем дозу ДОКСА снижают, вводят через день или два.
При рано начатом и регулярно проводимом лечении дети развиваются нормально. При сольтеряющей форме АГС прогноз хуже, дети нередко погибают на 1-м году жизни.
Диспансерное наблюдение.В процессе онтогенеза дозы препарата могут меняться в зависимости от клинических и лабораторных показателей.
Дифференциальная диагностика экзантем при основных инфекционных заболеваниях у детей
Экзантемы играют важную роль в дифференциальной диагностике не только инфекционных и неинфекционных болезней человека, но и в разграничении различных нозологических форм самих инфекций. Патоморфологическая основа большинства экзантем - различные поражения мелких кровеносных сосудов, чаще всего в виде васкулитов и тромбоваскулитов.
Основные инфекционные заболевания детей с экзантемой:
1. Корь - острое высококонтагиозное заболевание, вызываемое парамиксовирусом, проявляющееся синдромом интоксикации, катаральным синдромом и специфической экзантемой
- клинически характерно острое начало, выраженная интоксикация, лихорадка, коньюнктивит, проявления катарального синдрома
- пятна Бельского-Филатого-Коплика на слизистой щек
- характерная этапность высыпания и угасания коревой сыпи
- мелко- или крупнопятнистопапулезный, сливной характер сыпи на неизменненном фоне кожных покровов
- после сыпи остается пигментация и отрубевидное или мелкопластинчатое шелушение
- обнаружение противокоревых IgM или низкоавидных IgG (на 4-й день сыпи определяются у 100% больных, через 4 недели – у 94%, через 5 недель – у 63%) или нарастание титра АТ в 4 раза и более в парных сыворотках
2. Краснуха - умеренно заразное заболевание детского возраста, характеризующееся слабо выраженными общими нарушениями, пятнистой экзантемой, увеличением лимфатических узлов преимущественно в затылочной, заднешейной и позадиушной областях:
- продромальный период практически отсутствует, катаральный и интоксикационный синдромы не выражены
- характерна розеолезная и мелкопятнистая сыпь, появляющаяся на лице и быстро распространяющаяся по всему телу со сгущением на разгибательных поверхностях, исчезающая впоследствии бесследно
- диагноз подтверждает выделение вируса, вирусной РНК в ПЦР или обнаружения вируса в носоглоточной слизи, а также серологические реакции (IgМ или низкоавидные IgG к краснухе, нарастание титра противокраснушных АТ в 4 и более раз).
3. Скарлатина - острое инфекционное заболевание, характеризующееся синдромом интоксикации, ангиной и специфической мелкоточечной экзантемой:
- начинается остро как банальная лакунарная или фолликулярная стрептококковая ангина, характерно наличие в этот период рвоты, ярко выраженной гиперемии миндалин, небных дужек и мягкого неба («пылающий зев»), мелкоточечная энантема на небе
- язык вначале обложен густым белым налетом, а со 2-3 дня начинает очищаться с краев и кончика, становится ярко-красным с гипертрофированными сосочками («малиновый язык»)
- характерен регионарных лимфаденит
- через 6-48 часов на лице появляется сыпь, которая быстро распространяется по всему телу, она розеолезная (мелкоточечная) на гиперемированном фоне кожи, носогубный треугольник не покрыт сыпью, поэтому на фоне ярко гиперемированных щек выглядит бледным
- сгущение сыпи отмечается на щеках, боковых поверхностях шеи и туловища, в естественных складках, на сгибательной поверхности конечностей
- в естественных складках кожи сыпь часто геморрагическая, сливающаяся в полосы (симптом Пастиа)
- в первые 3-4 дня отмечается белый дермографизм
- кожа сухая, в период угасания сыпи отмечается симптом «шагреневой кожи» (сухая и шершавая на ощупь)
- сыпь не оставляет пигментации, после исчезновения сыпи кожа начинает шелушиться: на кистях и стопах шелушение крупнопластинчатое, из-под ногтей; на других участках кожи - отрубевидное или мелкопластинчатое
- в ОАК в период разгара лейкоцитоз, нейтрофилез со сдвигом влево, ускоренная СОЭ
- диагноз подтверждается серологически по увеличению титра АТ против некоторых факторов патогенности стрептококка (анти-стрептолизин-О, анти-стрептокиназа, анти-стрептогиалуронидаза)
