
- •Передмова
- •Організація навчального процесу з навчальної дисципліни «внутрішня медицина» за кредитно-модульною системою
- •Організація навчального процесу здійснюється за кредитно-модульною системою відповідно до вимог Болонського процесу
- •Модуль 1 (4-й курс). Основи внутрішньої медицини (ендокринологія, гастроентерологія, пульмонологія, гематологія) Всього годин: 270 / 9 кредитів (лекції – 40, практичні заняття – 150, срс – 80)
- •Модуль 2 (V курс). Основи внутрішньої медицини (кардіологія, ревматологія, нефрологія, загальні питання внутрішньої медицини)
- •Модуль 3 (VI курс). Сучасна практика внутрішньої медицини (за спеціальністю „Лікувальна справа”)
- •Модуль 4 (VI курс). Невідкладні стани у клініці внутрішньої медицини (за спеціальністю „Лікувальна справа”)
- •Змістовий модуль №3 « Основи діагностики, лікування та профілактики основних хвороб органів дихання» (60 годин, 2 кредити)
- •Тематичний план лекцій Змістового модуля 3: „Основи діагностики, лікування та профілактики основних хвороб органів дихання”
- •Тематичний план практичних занять
- •Види самостійної роботи студентів
- •Практичне заняття № 20. Основні симптоми пульмонологічної патології та методи дослідження в пульмонології
- •Перкусія легень
- •Методи обстеження хворих з пульмонологічною патологією
- •3 При огляді шкіри в хворого з легеневою недостатністю виявляють
- •Практичне заняття № 21 Хронічний обструктивний бронхіт. Емфізема легень
- •Класифікація хронічного бронхіту
- •3. Функція зовнішнього дихання.
- •Емфізема легень
- •Методи обстеження:
- •Практичне заняття № 22 Бронхіальна астма
- •1.Внутрішні фактори
- •2. Зовнішні фактори
- •Бронхоспазм
- •Набряк слизової
- •Гіперсекреція
- •1. Вершинина м.В. Бронхиальная астма: современные подходы к диагностике и лечению: учеб.Пособие, Феникс – Ростов-на-Дону, 2007.
- •2. Маколкин в.И., Овчаренко с.И. Внутренние болезни. – Москва, ”Медицина’’, 2005.
- •Додаток а. Спірограмма хворого на бронхіальну астму з середнім ступенем бронхіальної обструкції до та після вдихання сальбутамола (фармакотест)
- •Практичне заняття №23 Пневмонії
- •3. Синдром запальних змін легеневої тканини:
- •1. Антибактеріальна терапія
- •3. Відновлення дренажної функції бронхів:
- •4. Протизапальна та жарознижувальна терапія:
- •5. Імунокоригуюча терапія:
- •Практичне заняття № 24 Плеврити
- •1. Плеврити неспецифічні:
- •Тести початкового рівня знань
- •Клінічні задачі для самопідготовки
- •Практичне заняття №25 Інфекційно-деструктивні захворювання бронхолегеневої системи
- •Клініка ідз бронхолегеневої системи
- •Діагностика ідз бронхолегеневої системи
- •1. Бактеріологічне та мікологічне дослідження харкотиння:
- •3. Покращення дренажної функції бронхів
- •Питання до підсумкового модульного контролю
- •Основні гастроентерологічні скарги, механізм їх виникнення, захворювання при яких вони спостерігаються, методи фізикального обстеження.
- •Методи дослідження в гастроентерології: фегдс, колоноскопія, біопсія. Показання та протипоказання до їх проведення.
1. Плеврити неспецифічні:
а) без випота – сухі (фибринозні), адгезивні (зліпливі), спайки плеври, обвапнування плеври, фіброторакс;
б) з випотом (серозні, серозно-фібринозні, геморагічні, гнійно-фібринозні), осумковані.
О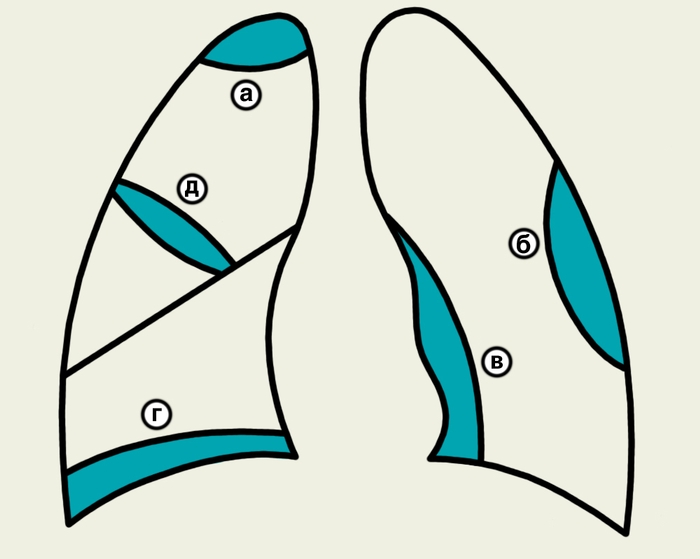 сумковані
плеврити можуть бути верхівковими,
костальними, медіастінальними,
діафрагмальними, між частковими.
сумковані
плеврити можуть бути верхівковими,
костальними, медіастінальними,
діафрагмальними, між частковими.
2.Плеврити специфічні: туберкульозний (інфекційно-алергічний, туберкульозна емпієма).
Мал. 23. Осумкований плеврит: а) верхівковий, б) костальний,
в) медіастінальний, г) діафрагмальний, д) міжчастковий
3.Незапальні форми накопичення рідини: гемоторакс, гідроторакс, хілоторакс, пневмоторакс.
4.Пухлини: первинні (мезотеліома) і вторинні (метастазування), лімфогранулематоз.
5.Паразитарні ураження плеври.
Клініка
Гострий фібринозний (сухий) плеврит проявляється загальною слабкістю, болем у боці, що посилюється при кашлі, глибокому диханні, рухах. Температура тіла підвищується до субфебрильних цифр. Пальпаторно визначається вібрація тертя плеври в зоні запалення. Біль посилюється при нахилі в здорову сторону. Для верхівкового плевриту характерна ригідність великих грудних (симптом Потенджера-Воробйова) і трапеціеподібних (симптом Штернберга) м'язів. При діафрагмальному плевриті біль локалізується в підребер'ї, ірадиює в плече, супроводжується гикавкою, блювотою, ригідністю м'язів передньої черевної стінки.
При ексудативному плевриті найпоширеніший симптом – це задишка, тяжкість якої залежить від об'єму випоту і швидкості накопичення рідини. Хворий займає напівсидяче положення, може визначатися ціаноз губ, набухання шийних вен, відставання ураженої сторони в акті дихання, розширення міжреберних проміжків. При випоті більше 400 мл може визначатися лінія Соколова-Елліса-Дамуазо. При випотах 1 л і більше органи середостіння зміщуються в здорову сторону. Перкуторно визначається «кам'яна тупість», аускультативно – ослаблення дихання і часто – зона бронхіального дихання зверху над рівнем рідини.
Мал. 23. Схематичне зображення
ексудативного плевриту: 1 - зона ексудату (тупий перкуторний
звук);
- зона ексудату (тупий перкуторний
звук);
2 – лінія Соколова-Елліса-Дамуазо; 3 - трикутник Гарлянда (притуплено-тимпанічний перкуторний звук) – компресійний ателектаз; 4 - трикутник Грокко - Раухфуса (притуплений перкуторний тон) – зміщення органів середостіння в здоровий бік
Мал. 24. Схематичне зображення місця проколу при плевральній пункції.
Діагностика
Р
 ентгенографія
органів грудної клітки, якщо в
плевральній порожнині накопичилось,
щонайменше, 300 мл рідини, яку проводять
до і після плевральної пункції.
Невеликий випіт слід диференціювати
з потовщенням плеври. Допомогти в
цьому може УЗД або комп’ютерна
томографія (КТ). Ці методи часто
використовуються для диференціації
між плевральною рідиною і пухлиною,
осумкуванням рідини. Плевральна
пункція з аспірацією і біопсія.
ентгенографія
органів грудної клітки, якщо в
плевральній порожнині накопичилось,
щонайменше, 300 мл рідини, яку проводять
до і після плевральної пункції.
Невеликий випіт слід диференціювати
з потовщенням плеври. Допомогти в
цьому може УЗД або комп’ютерна
томографія (КТ). Ці методи часто
використовуються для диференціації
між плевральною рідиною і пухлиною,
осумкуванням рідини. Плевральна
пункція з аспірацією і біопсія.УЗД.
КТ.
Ізотопне сканування легенів (з визначенням співвідношення вентиляції і перфузії).
Внутрішньошкірні проби з туберкуліном.
Серологічні дослідження на ревматоїдні і антиядерні чинники.
Торакоскопія за допомогою відеотехніки (особливо цінна для діагностики мезотеліоми).
Плевральна пункція з дослідженням пунктату. Місце проколу - 8 міжребер’я по задній аксілярній лінії або лопатковій лінії.
Парапневмонічні випоти і емпієма
Приблизно у 40% хворих з бактеріальними пневмоніями розвивається супутній плевральний випіт, у 15% випоти повторно інфікуються, і розвивається

Мал. 25. Лівобічний ексудативний плеврит.
емпієма. Також емпієма буває при хірургічних втручаннях (20%), травмах (5%), перфорації стравоходу (5%), субдіафрагмальних інфекціях (1%).
Клінічно стан хворого поліпшується поволі, з персистуючою або рецидивуючою лихоманкою, втратою ваги і нездужанням, або із стійким поліморфноядерним лейкоцитозом і підвищеним С-реактивним білком.
Враження плеври при злоякісних новоутвореннях
Рак легень – найчастіша причина виникнення злоякісного плеврального випоту, особливо у курців. Метастази в плевру найбільш часто зустрічаються при раку молочної залози (25%), яєчників (5%), шлунково - кишкового тракту (2%).
Плевральний випіт має геморагічний характер. Хромосомний аналіз плевральної рідини може допомогти в діагностиці лімфоми, лейкозу або мезотеліоми.
Перифокальний туберкульозний плеврит
Розвивається при субплевральному розташуванні основного туберкульозного вогнища. Характеризується рецидивуючим перебігом, серозним характером ексудату з великою кількістю лімфоцитів, утворенням плевральних шварт при розсмоктуванні ексудату, позитивними туберкуліновими пробами.
Патологія плеври, пов'язана з азбестом
Доброякісні бляшки плеври - це патологія, що зустрічається при контакті з азбестом, і виявляється у вигляді ділянок потовщення парієнтальної й діафрагмальної плеври. Утворення бляшок протікає безсимптомно і виявляється випадково при рентгенографії органів грудної клітки. Часто ці бляшки обвапнуються.
Доброякісний плевральний випіт – пов'язане з дією азбесту специфічне захворювання, яке супроводжується плевральними болями, лихоманкою і лейкоцитозом. Випіт часто має геморагічне забарвлення, що ускладнює диференціацію з мезотеліомою. Захворювання може викликати фіброз плеври.
Дифузний фіброз плеври – тяжке захворювання, що виникає при вдиханні азбестових волокон. Це захворювання здатне обмежити рух грудної клітки на вдиху, що викликає задишку, прогресує і може призвести до тяжкої інвалідності.
Мезотеліома – пухлина, в більшості випадків (>70%) виникає при вдиханні азбестових волокон, особливо кроцидоліту, амозиту, хризоліту. Латентний період розвитку мезотеліоми може бути до 30-40 років.У більшості країн серед хворих переважають чоловіки, що підтверджує провідну роль професійного чинника. Найбільший ризик загрожує робітникам будіндустрії, в той же час ризик для людей, що проживають в будівлях, що містять азбест, значно нижчий. Для діагностики необхідне гістологічне дослідження плевральної рідини і біопсія під контролем УЗД, або тканина, взята при торакоскопії.
Спонтанний пневмоторакс
Спонтанний пневмоторакс може бути первинним (без попереднього легеневого захворювання) або вторинним (за наявності патології, наприклад, легеневого фіброзу). До малопоширених причин пневмотораксу належать: інфаркт легені, рак легені, ревматоїдні вузлики, абсцес легені з утворенням порожнини. У хворих з первинним спонтанним пневмотораксом у 40-79% випадків виявляються субплевральні або плевральні емфізематозні були, розташовані в ділянці верхівок легень. Серед курців частота пневмотораксу значно вища. Виявлена залежність «доза-ефект» між числом випалених за день сигарет і частотою пневмотораксу.
В клінічній картині у хворого раптово виникає задишка з болем у грудній клітці або в надключичній ділянці. Діагноз встановлюється на підставі даних рентгенографії органів грудної клітки.
Лікування
Симптоматичне полегшення задишки досягається при торакоцентезі і дренуванні плевральної порожнини з випотом. Лікування патології, що провокує розвиток плеврального випоту, наприклад, серцевої недостатності, часто призводить до його зникнення.
При встановленні плевральної інфекції призначають великі дози антибіотиків: пеніциліни або цефалоспорини (другого або третього покоління) спільно з метронідазолом.
При емпіємі плеври дренують плевральну порожнину під контролем УЗД або КТ. При наявності спайок щоденно внутрішньоплеврально вводять фібринолітичні препарати. При неефективності терапевтичного лікування проводять оперативне втручання. Емпієма може прорватися назовні крізь грудну клітку або в бронхіальне дерево з утворенням бронхоплевральної нориці, викликати значний плевральний фіброз з обмеженням рухливості легень.
Випіт, обумовлений злоякісною інфільтрацією плеври, необхідно повністю видалити, а плевральна порожнина повинна бути облітерована шляхом уведення таких препаратів як тальк, тетрациклін або блеоміцин з розвитком плевродезу. Оперативне лікування включає плевроектомію, встановлення плевроперитонеального шунта по Denver. При неоперабельному процесі проводять внутрішньоплевральну системну хіміотерапію і променеву терапію.
Лікування пневмотораксу включає черезшкірну аспірацію, що дозволяє досягти розправлення легені у 70% хворих з нормальною легеневою функцією і лише у 35% пацієнтів з хронічними захворюваннями легень. Середня частота рецидивів складає 30%. Пацієнтів слід попереджати про можливість розвитку повторних пневмотораксів.
Рецидивуючий пневмоторакс, особливо якщо уражені обидві легені, слід лікувати за допомогою хімічного плевродезу або за допомогою парієтальної плевректомії, або плевральної абразії. Останні з названих операцій можна проводити за допомогою торакоскопії під контролем відеозображення. Хірургічне лікування дозволяє зменшити частоту рецидивів до 4% порівняно з 8% після плевродезу тальком.
Профілактика
Первинна профілактика плевритів – попередження дії факторів ризику розвитку захворювань, що викликають плеврити. Вторинна профілактика – це адекватне і своєчасне лікування захворювань, які ускладнюються плевритами.
Прогноз
Плеврити не визначають прогноз основного захворювання. Прогноз залежить від ефективного лікування захворювання, яке викликало плеврит.
