
be6ff88d_kurs_lektsiiy_po_psihiatrii
.pdf211
Психический дискомфорт при перерыве в приеме опиатов выражается: а) Необъяснимая неудовлетворенность
б) Немотивированное изменение настроения в) Снижение работоспособности г) Несобранность внимания
Поведение: бодр и оживлен до инъекции – вял и заторможен после. Продолжительность: при морфинизме 2-3 мес; опий 3-4 мес.; коде-
ин до 6 мес.; при опиофагии до нескольких лет. 2 стадия
Синдромы измененной реактивности и психической зависимости развиты полностью.
Физиологический эффект наркотика исчезает (нормализуется стул и диурез, при простудах появляется кашель т.к. исчезает противокашлевой эффет, восстанавливается сон.). Сохраняется лишь сужение зрачков.
Прием наркотика регулярный с индивидуальным ритмом. Толерантность к наркотику увеличивается в 100 – 300 раз (при пе-
рерыве Т снижается – это причина поступления на лечение)
Поведение меняется: вял, бессилен до инъекции и оживлен после. Формируется синдром физической зависимости (а/компульсивное
влечение, б/симптом способности достижения состояния физического комфорта в интоксикации, в/абстинентный синдром):
а)компульсивное влечение – возникает вне интоксикации и входит в структуру абстинентного синдрома (в интоксикации отсутствует, поэтому опийное опьянение не сопровождается утратой количественного контроля);
б)без наркотика больной не сувствует себя довольным и здоровым; в)абстинентный синдром – формируется постепенно (1-2 мес регу-
лярного приема наркотика).
Признаки и фазность абстинентного с-ма при опиомании (по Пятницкой И.Н., 1994)
Фазы |
Основные проявления |
Первая фаза |
1)признаки психической зависимости (влечение к наркотику, |
(через 8-12 |
неудовлетворенность, напряженность) |
часов) |
2)Соматовегетативные р-ции: расширение зрачков, зевота, |
|
слезотечение, насморк с чиханием, «гусиная кожа». |
|
Исчезает аппетит. Нарушено засыпание. |
Вторая фаза |
С-мы 1 фазы + |
(через 30-36 |
Чувство озноба, сменяющегося жаром, потливость, |
часов) |
слабость, постоянно «гусиная кожа». Чувство неудобства |
|
вначале в мышцах спины, затем ног, шеи и рук. |
|
Мышцы тела напряжены. Появляется боль в межчелюстных |
|
суставах и жевательных мышцах. Зрачки широкие. Чихание |
|
(до 50-100 раз). Интенсивное зевание. Слезотечение. |
|
212 |
|
|
|
|
Третья фаза |
С-мы 1 и 2 фазы усиливаются + |
|
(через 48 |
Мышечные боли. Мышцы спины, конечносте, реже шеи сво- |
|
часов) |
дит, тянет крутит. Иногда – судороги мышц (икроножных, |
|
|
стоп). |
|
|
Высока потребность двигаться вначале боли ослабевают, за- |
|
|
тем усиливаются. Больные не могут найти места, непоседли- |
|
|
вы. |
|
|
Боли в суставах отсутствуют. |
|
|
Псих. статус: напряженность, недовольство, злобность, |
|
|
с чувством безнадежности и бесперспективности. |
|
|
Влечение к наркотику компульсивное. |
|
Четвертая |
На фоне с-мов 3 фазы появляется новый симптом – диспеп- |
|
фаза |
сии. |
|
(на 3 сутки |
Боли в ЖКТ. Через несколько часов понос и рвота. |
|
– |
Понос до 10 – 15 раз/сутки, сопровождается тенезмами. |
|
длится до |
|
|
5-10 дней) |
|
|
Течение АС – графически выглядит как парабола, верхняя часть которой занимает интервал времени в 10 дней.
Больные не могут есть, снижается масса тела на 10-12 кГ, нарушен сон (не спят ночью).
Тяжесть пропорциональна давности з-я и величине дозы. Особенности кодеиновой А.
1.развитие медленное (высота на 5-6 сутки) 2.менее интенсивна, но более длительна
3.менее выражены аффективные расстройства (меньше напряжение, депрессия).
4.Диспептические р-ва выражены не столь сильно.
Обратное развитие симптомов А. происходит литически. При отсутствии лечения – остаточные явления сохраняются 1.5 – 2 мес.
Это: а/периодически возникающее компульсивное влечение к наркотику; б/подавленное настроение, неудовлетворенность; в/повышенный аппетит; г/неустойчивый ритм сна, кратковременный сон, иногда бессонные ночи; д/единичное чихание; е/периодический озноб или потливость; ё/боль в межчелюстных суставах в начале еды; ж/неспособность к психической и физической нагрузке.
Со 2 стадии – выражен астенический синдром:
- снижается работоспособность, интерес к прежней деятельности, особенно трудна планомерная деятельность;
-затруднена концентрация внимания;
-снижается продуктивность умственной деятельности;
-аффективная лабильность, раздражительность. Настроение де-
прессивное;
213
- физическое истощение, дефицит массы тела 7-10 кГ. Продолжительность 2 стадии – 5-10 лет.
3 стадия.
Выражен не только наркоманический с-м, но и последствия хрон.интоксикации.
Изменяется симптоматика, входящая в с-м измененной реактивно-
сти:
-толерантность падает (на 1/3 прежней дозы);
-действие наркотика становится исключительно стимулирующим
(тонизирующим). Вне интоксикации б-й анергичен, вплоть до неспособности передвигаться. Приняв дозу (достаточная доза для физической комфортности, доза в 1/8-1/10 постоянной дозы) – б-й подвижен и трудоспособен. Поэтому режим приема 3 – 5 раз в сутки.
Изменяется качество физической зависимости:
- абстиненция наступает быстро, в течение 1х суток:
1-фаза, через 4-5 часов лишения наркотика (функциональное энергетическое истощение – а/.аффект - тоска, апатия; б/анергия;
- соматовегетативные р-ва: невыражены-зевота, насморк, чихание, слезотечение. Зрачки расширены. Липкий пот. Конечности холодные, выражен акроцианоз.
2-фаза, через 12 часов. Аффект – депрессивный (доминирует чувство безнадежности отчаяния), сопровождается обездвиженностью. Мышечные боли незначительны. В области сердца – боли сжимающего, давящего характера.
3-фаза, на 2 сутки отнятия, - симптоматика утяжеляется. Аффект – глубокая тоска, безысходность. Больные обездвижены, часами лежат. Гиперестезия к шуму, свету. Полная анорексия и бессонница. Брадикардия до 60/мин, гипотензия 90-70/60-40.
4-фаза, конец 2х суток – присоединяются диспептические р-ва. Вялость, выражена астения. Постоянно в постели. Кожа землисто-серая, сухая. глаза запавшие тусклые. Мимика печальная.
Изнуряющий понос с тенезмами, резями. Тошноты и рвоты нет. Продолжительность острого периода А.С. – 14 дней. Общая про-
должительность до 6 недель. Выход литический, затяжной. Симптоматика редуцируется в обратной последовательности.
Астенические р-ва углубляются. Резкое преждевременное старение, истощение иммунной системы.
Течение – прогредиентное (но менее чем при злоупотреблении снотворными и гашишем, психостимуляторами).
! Внешними проявлениями хронической интоксикации опиатами являются следующие признаки:
а) Преждевременное постарение б) Поражение зубов кариесом с выпадением их без боли
в) Утрата волосами и ногтями блеска, ломкость их
214
г) Бледная, шелушащеяся, нередко пигментированная кожа д) Грубые, резко очерченные морщины на лице
Прогноз.
Злокачественное течение – у психопатов (особенно эмоциональнонеустойчивых). Они достигают толерантности 3-5г/сутки. Неблагоприятное течение – чем моложе начинают употреблять наркотик (личность не развивается – асоциальные и антисоциальные поступки)
У преморбидно здоровых, начавших употреблять наркотик в зрелом возрасте, толерантность не превышает 0.2-0.3г/сутки – при этом длительное время наркоман может сохранять психофизические возможности и социальное положение (но это редко).
Психозы.
Крайне редки – в форме истерического сумеречного помрачения сознания с видением призраков. Эпилептиформные припадки.
Лечение опийной наркомании. Принципы лечения: А.этапность
1.предварительный этап (отнятие наркотика - дезинтоксикация, общеукрепляющая и стимулирующая терапия) - стационар;
2.основной этап (активное противонаркотическое лечение);
3.поддерживающая терапия.
1 этап ( продолжительность 3 – 4 недели) – 1.отнятие наркотика 3 методами: а/внезапным – у молодых, на начальных этапах з-я; б/быстрым (1- 2 дня); медленным – до нескольких дней ( у пожилых, соматически ослабленных б-х во 2 и 3 стадиях).
препараты: а/адреноблокаторы –пирроксан, бутироксаню – снимают бессонницу и тягу к наркотику. Длительность приема 5-7 дней.
б/транквилизаторы; в/нейролептики (френолон, сонапакс, галоперидол, модитен-депо) 5-7 дней.
в/пиротерапия: сульфазин 5-10 мл в/м через день 6 инъекций, пирогенал 250-1000 МПД через день 6-8 инъекций
г/дезинтоксикационная: тиосульфат Na 30% 5.0-10.0 в/в 10-15 вливаний с глюкозой; магния сульфат 25% 10.0 в/м ежедневно 10 инъекций; унитиол 5% - 5.0в/м 10 инъекций;
д/общеукрепляющая: витамины А, В1, В6, В12, С, РР, Е, кальция гидрофосфат по 0.2г 3 раза, фитин 0.25 – 3раза.
е/психотерапия – суггестивная, аутогенная тренировка; ё/физиотерапия – сероводородные ванны, электросон, воротник по
Щербаку; ж/при болях – аналгетики анальгин, амидопирин, трамал
Н-холинолитики – диколин 0.1-0.2г внутрь 4 раза, димеколин (ганглиоблокатор)9 0.05-0.1г 4 раза/сутки; М-холинолитики – циклодол 0.002 внутрь 3 раза/сутки, меликтин 0.04-0.08г 4 раза.
215
2 этап ( 4-5 недель) а/психотерапия
б/медикаментозная – магния сульфат, эмитин 0.02 в порошке 1 раз/сутки. При повторных абстинентных состояниях – терапия как на 1 этапе.
в/Физиотерапия – ванны, души, гальванизация, электрофорез, д Арсонваль, грязевые и парафиновые аппликации, электросон (до 20-30 процедур) продолжительность 1-2 часа.
г/трудотерапия – привлечение к труду, начиная с дозированного.
3 этап (4 – 5 лет) – реабилитационный (наблюдение нарколога, повторные курсы психотерапии, реадаптация)
216
Психосоматика. Классификация психосоматических расстройств.
Проблема взаимоотношения души и тела, как предмет научного познания, уходит корнями в историю человечества. В разные исторические эпохи представления о примате телесных, либо психических отправлений в развитии известных в настоящее время форм патологии существенно различались.
В примитивном обществе душевные и телесные болезни не дифференцировались, однако душевное начало рассматривалось как первичное и универсальное – человек наделял душой окружающие предметы и явления, при этом магия, религия, медицина представляли собой некое единство взглядов и практик. Доминировал анимистически-магический взгляд на болезни, а основой лечения была симпатическая магия, предполагающая интимную связь между больным и врачующим на духовном уровне. Считалось, что маг-врачеватель в процессе ритуальных действий может повлиять на течение болезни, сначала имитируя симптомы, а затем демонстрируя желаемую картину выздоровления. Основой здоровья – считалось единение души и тела, а развитие болезни связывалось с распадом этого единства.
В античный период преобладающее положение занимает соматоцентризм, и механистически-натуралистические взгляды, что нашло отражение в понимании истерии как болезни матки, а депрессии – дисфункции печени. В то же время, идея единства души и тела прослеживается в трудах Аристотеля, Платона, Гиппократа, Галена. Формируются первые представления о значении личности в возникновении конкретных заболеваний В средние века доминируют взгляды о грехе и наказании за него, в форме болезней, что свидетельствует о регрессе научной мысли.
В Х1Х веке идею тесной взаимосвязи сомы и психики поддерживали видные отечественные ученые и врачи В.Я.Мудров, Е.И.Дядькьвский, А.Г.Захарьин, С.П.Боткин, И.М.Сеченов, В.М.Бехтерев и другие. В этот же период впервые был введен в медицинский лексикон термин «психосоматика» (Heinroth J., 1818). Последующее развитие «психосоматической медицины» (Deutsch F., 1922) привело к выделению заболеваний, в генезе которых существенную роль играют псхосоциальные факторы (артериальная гипертензия, ишемическая болезнь сердца, язвенная болезнь желудка и двенадцатиперстной кишки, бронхиальная астма, язвенный колит, псориаз и др.).
В настоящее время термин ппсихосоматика распространяется на многоаспектную сферу познания, предполагающую интегративный анализ психических и соматических изменений в статике и динамике. В более узком плане, «психосоматика» является разделом медицинских знаний, теоретическую и методологическую основу которого определяет целостный подход к человеческому организму в норме и патологии. Согласно современным представлениям (А.Б.Смулевич, 1997), к психосоматическим расстройствам можно отнести разнородные в патогенетическом отношении состояния, которые
217
возникают на основе взаимодействия психических и соматических факторов
иклинически проявляются в виде:
1)психических нарушений, реализующихся в форме соматизиро-
ванных синдромов; 2) психогенных психических расстройств, отражающих реакцию
личности на соматическое заболевание (нозогенные реакции); 3) экзогенных психических расстройств возникающих вследствие
соматической вредности (соматогенные расстройства)
4) соматической патологии манифестирующей под влиянием психогенных факторов.
Этот перечень, дополняется широким спектром 5) коморбидных проявлений психических и соматических расстройств.
Выделение данных расстройств в общую группу связано с особенностью организации диагностической и лечебной помощи, предполагающей совместное участие врача-интерниста и психиатра, психотерапевта. При этом значение соответствующих диагностических и терапевтических подходов в ряду перечисленных состояний имеют определенную дифференциацию.
Соматизированные расстройства представляют собой психические нарушения, которые клинически проявляются в виде соматических жалоб и соматовегетативных дисфункций, поэтому ведущим подходом является психотерапия и психофармакотерапия. В теоретическом плане, ещё с начала 20 века, обсуждается процесс, способствующий формированию соматизированных симптомов – соматизация (Steckel W.,1921). Данный термин был предложен для обозначения трансформации интрапсихических психологических конфликтов в истинные соматические заболевания, в противоположность понятию «конверсия», которая предполагает лишь имитацию соматического расстройства.
В современной медицине термин “соматизация” применяется более широко и определяется как общий феномен выражения эмоционального дискомфорта и психологического стресса языком физических, телесных симп-
томов (Barsky A.J. et al.,1983; Graig T.K., et al., 1994).
В случае соматической патологии и развитии на её фоне нозогенных психогенных реакций собственно соматотропная терапия и психофармакотерапия (психотерапия) взаимно дополняют друг друга. Наконец, развернутые психосоматические заболевания требуют, прежде всего, соматотропного лечения, однако психотерапия и, в отдельных случаях, психофармакотерапия, также необходимы с целью полноценной реабилитации больных, а также в аспекте первичной и вторичной профилактики. Коморбидность соматической и психической патологии требует совместных усилий психиатров и врачей интернистов, а терапевтическая тактика зависит от того, какая патология на данном этапе является наиболее значимой.
В любом случае, от врача, оказывающего помощь больным с расстройствами, относящимися к спектру психосоматической патологии, требуются навыки диагностики и дифференциации соматических и психопато-
218
логических расстройств, умение осуществлять этиопатогенетический анализ сложных синдромов, а также знание и опыт в применении комбинированной соматотропной и психотропной терапии с учетом фармакологических и фармакокинетических взаимодействий препаратов.
Соматизированные психопатологические расстройства. Современные проблемы систематики.
Со времен античности, сформировалось три основных направления концептуализации патологических состояний с наличием соматизированных симптомов: учения об истерии, ипохондрии и меланхолии.
Процессу соматизации способствуют культуральные традиции современного общества, определяющие преимущественное восприятие болезни, как следствие нарушения телесных функций, а также стигматизирующий характер психиатрической диагностики. Согласно социокультуральным теориям, прямое выражение эмоций непозволительно, поэтому и вступает на сцену соматизация. Для анализа механизма соматизации, привлекаются концептуальные положения теории личности. Согласно Engel G.L. (1959) лица “склонные к боли”, в анамнезе обнаруживают жизненные поражения, события, определяющие значимое чувство вины. Они часто выявляют не разрешившиеся агрессивные импульсы и склонность к активации боли в ответ на реальные и воображаемые утраты. Подобные же представления развиваются в работах Pilowsky I. (1969), и Barsky A.J. (1979), которые выделяют лично-
сти «с абнормальным поведением больного», с «преувеличенной телесной чувствительностью». Соматизация ассоциируется с наличием жизненных трудностей и психологических проблем (Gureje O., et al., 1997), а также с такими демографическими факторами, как женский пол, поздний возраст, отсутствие семьи, низкий уровень образования (Ford C.V., 1986; Escobar J.L., et al., 1989; Swartz M., et al., 1991).
Имеют значение и конституционально-личностные особенности, в частности особая организация когнитивных процессов – алекситимия, т.е. неспособность адекватно осознавать и вербализировать собственное эмоциональное состояние. Вследствие этого эмоции переживаются индивидуумом преимущественно на основе телесного опыта. Определенное значение имеет и современный процесс патоморфоза психических заболеваний с тенденцией к редукции и соматизации, отмеченный при всех психических заболеваниях (Ковалев В.В.,1989; Ромасенко Л.В.,1993), что во многом связано с широким внедрением психофармакотерапии.
Распространенность соматизированных психопатологических расстройств в первичном медицинском звене по данным Barsky A. J., с соавт. (2005) достигает 20,5%, а прямые и косвенные расходы, направленные на оказание помощи соматизаторам, в США составляют 256 миллиардов долларов в год.
219
Психопатологическая структура и семиология соматизированных расстройств
Клинические особенности соматизированных психопатологических нарушений позволяют выделить в их структуре четыре компонента: 1) сенсорный или койнестопатический (спектр патологических сенсаций от близких к болевым - алгических до «необычных», «вычурных» - сенестопатии, телесные фантазии); 2) вегетативный (вегетативные ощущения и объективно регистрируемые вегетативные симптомы); 3) аффективный (эмоциональный оттенок ощущений) и 4) идеаторный (концептуализация ощущений), иерархические и динамические взаимосвязи, которых имеют диагностическое значение и определяют терапевтическую тактику (Краснов В.Н., 1998). Компоненты данной четырехчленной структуры взаимосвязаны, но неравнозначны. Постоянным компонентом, который выражен всегда вне зависимости от выраженности и представленности остальных, является аффективный. Более того, он имеет постоянную модальность – негативный эмоциональный тон (оттенки депрессии, либо тревоги), который определяет особенности других структурных элементов. Следовательно, клинико-психопатологический анализ позволяет выделить детерминирующее значение аффективного компонента на клинические проявления остальных элементов (см. схему №1). Схематически внутренняя структура соматизированных расстройств может быть представлена в виде тимопатического базиса (треугольник на схеме) включающего континуум эмоциональных оттенков депрессия – тревога, расширенное основание которого подчеркивает состояния с выраженностью аффективного компонента, а вершина, напротив с явлениями симптоматической бедности. Клиническая практика свидетельствует, что наибольшую эмоциональную насыщенность обнаруживают патологические сенсации с выраженным сенсориальным компонентом, а также сенсации отражающие вегетативную активацию. При этом депрессивный оттенок эмоционального сопровождения согласуется преимущественно с сенсорными характеристиками патологических сенсаций, а тревогжный с вегетативными. Идеаторный компонент, в меньшей степени опосредуется аффективным фоном, поэтому на нашей схеме располагается на вершине.
Схема 1.
Психопатологическая структура соматизированных расстройств
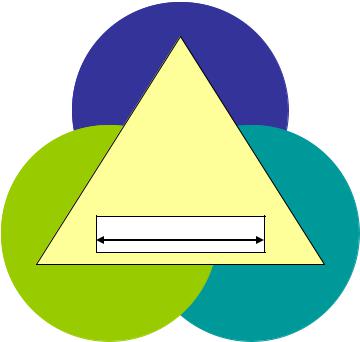
220
Идеаторный компонент
Депрессия - тревога
Сенсорный компо- |
Вегетативный ком- |
нент |
понент |
Схематическое представление психопатологической структуры соматизированных расстройств облегчает дифференциацию их форм.
Формы соматизированных психопатологических нарушений.
Алгии (син. идиопатические алгии) – патологические сенсации, по своим характеристикам приближающиеся к болевым ощущениям при соматической патологии, но отличающиеся отсутствием соматических причин, своеобразием локализации, стойкостью и терапевтической резистентностью к соматотропному лечению. Структура алгий относительно проста – преобладают эмоционально-неприятный тон и характерные для боли сенсориальные характеристики («давящие», «жгучие», «ноющие» и т.д.).
Сенестопатии – разнообразные крайне неприятные, мучительные, тягостные ощущения без соматических причин. В зависимости от преобладания данных элементов можно дифференцировать: 1) сенестоалгии - с преимущественно эмоционально-негативным компонентом («очень неприятное, изматывающее ощущение, которое трудно описать») и 2) эссенциальные сенестопатии с преобладанием сенсориальных особенностей. Сенсориальные оттенки сенестопатий разнообразны, от феноменологически близкого проявлениям протопатической чувствительности температурного оттенка («жже-
