
- •Хирургия аорты и магистральных сосудов Шалимов а.А. Дрюк н.Ф. Содержание
- •Методы реконструкции кровеносных сосудов и техника операций
- •Сосудистый шов
- •Способы дезоблитерации сосудов
- •Трансплантация сосудов
- •Паллиативные сосудистые операции
- •Хирургия грудной аорты и ее ветвей
- •Коарктация аорты
- •Классификация
- •Нарушения гемодинамики
- •Клиническая картина и диагностика
- •Лечение
- •Циркулярное протезирование
- •Аневризмы грудной аорты
- •Этиология
- •Клиническая картина и диагностика
- •Лечение
- •Расслаивающие аневризмы грудной аорты
- •Этиология
- •Патологическая анатомия
- •Клиническая картина и диагностика
- •Лечение
- •Окклюзионные поражения ветвей дуги аорты
- •Этиология
- •Клиническая картина и диагностика
- •Методы реконструкции ветвей дуги аорты
- •Окклюзионные поражения коронарных артерий (ишемическая болезнь сердца)
- •Этиология и патогенез
- •Хирургическая анатомия коронарных артерий
- •Состояние коронарных артерий у больных ишемической болезнью сердца
- •Клинические формы ишемической болезни сердца
- •Диагностика
- •Аневризмы брюшной аорты
- •Классификация
- •Клиническая картина и диагностика
- •Аневризмы, осложненные расслоением и разрывом стенок
- •Окклюзионные поражения почечных артерий (вазоренальная гипертония)
- •Этиология
- •Клиническая картина и диагностика
- •Дифференциальная диагностика
- •Хирургическое лечение вазоренальной гипертонии
- •Хронические окклюзии висцеральных артерий (висцерально-ишемический синдром)
- •Клиническая картина и диагностика
- •Сосудистые реконструктивные операции на висцеральных артериях.
- •Острая закупорка брыжеечных сосудов (инфаркт кишечника)
- •Клиническая картина и диагностика
- •Предоперационная подготовка
- •Хирургия периферических артерий хронические облитерирующие заболевания артерий конечностей
- •Облитерирующий эндартериит (облитерирующий тромбангиит, болезнь Винивартера — Бюргера).
- •Клиническая картина и диагностика
- •Классификация
- •Окклюзии брюшной аорты и подвздошных артерий
- •Хирургическое лечение
- •Сочетанные окклюзии аорто-подвздошного сегмента и бедренных артерий конечностей
- •Бедренно-подколенные окклюзии
- •Этиология
- •Окклюзия артерий подколенно-голеностопного сегмента
- •Хирургическое лечение
- •Особенности лечения облитерирующего эндартериита
- •Дифференциальные признаки облитерирующих заболеваний конечности
- •Реконструктивные операции на сосудах
- •Длительная внутриартериальная инфузия лекарственных веществ
- •Ампутация и некрэктомия
- •Хроническая артериальная недостаточность верхних конечностей
- •Этиология и классификация
- •Нейрососудистые компрессионные синдромы плечевого пояса
- •Болезнь и синдром рейно
- •Техника операций при хронической артериальной недостаточности верхних конечностей
- •Аневризмы периферических артерий
- •Классификация
- •Патологическая анатомия
- •Клиническая картина и диагностика
- •Хирургическое лечение
- •Принципы лечения больных после операций на периферических артериях
- •Экстренная хирургия артериальных сосудов
- •Эмболии и тромбозы бифуркации аорты и магистральных артерий
- •Этиология
- •Клиническая картина и диагностика
- •Лечение
- •Профилактика повторных эмболий
- •Травматические повреждения сосудов
- •Причины и классификация повреждений сосудов
- •Клиническая картина и диагностика
Клиническая картина и диагностика
Для абдоминального ишемического синдрома характерна триада симптомов: 1) боль в животе, появляющаяся на высоте пищеварения; 2) нарушение всасывающей и моторно-секретор-ной функции кишечника; 3) прогрессирующее похудание.
Боль в животе мучительная, ко-ликообразная, обычно появляется через 15—30 мин после приема пищи и продолжается иногда в течение нескольких часов, локализуется чаще в надчревной области, иногда по всему животу. Больные боятся принимать пищу («food fear»), стараются ограничить себя в еде, принимают пищу малыми порциями («small-meal-syndrome»), чтобы облегчить свои страдания.
Нарушение всасывающей и моторной функций кишечника проявляется запорами, диареей; в кале большое количество непереваренного белка и жира. Ограничение в питании и нарушение функции желудочно-кишечного тракта ведут к быстрому похуданию (в течение 5—10 мес больные теряют до 15 кг и больше). Истончение, землистый цвет и сниженный тургор кожи наводят на мысль о злокачественной опухоли и вынуждают к обследованию больных.
При обычном клиническом обследовании, как правило, определяют только похудание (втянутый живот, выступающие ребра) и сосудистый шум в надчревной области по срединной линии или несколько слева. Наличие сосудистого шума является важным, хотя и неспецифическим признаком. Иногда сосудистый шум обнаруживают случайно у лиц без клинических проявлений заболевания. Шум может определяться при коарктации грудной аорты, опухолях поджелудочной железы в результате компрессии селезеночной или чревной артерии (Morris и соавт., 1962). При полной окклюзии артерии шум не выслушивают.
Часто у больных выражен невротический синдром. Мучительная абдоминальная боль контрастирует с отсутствием или скудной объективной симптоматикой, отсутствием патологических изменений со стороны органов брюшной полости при рентгенологическом и лабораторном исследованиях. Иногда абдоминальную боль ошибочно относят к проявлениям невротического синдрома.
По клинической картине можно выделить две формы абдоминального ишемического синдрома: чревную с преобладанием болевого синдрома и брыжеечную с резко выраженными нарушениями функции пищеварительного канала (Vollmar, 1967; М. И. Брагин, 1970; П. О. Казанчян, 1977).
Дисфункция кишечника может быть единственным проявлением заболевания в виде вздутия живота, тошноты, ощущения переполнения кишеч-
ника, запоров, сменяющихся диареей. В кале выявляют большое количество непереваренных частиц пищи, жира.
При атеросклеротической окклюзии нижней брыжеечной артерии, часто сочетающейся с окклюзией терминального отдела аорты, отмечаются ноющая боль в низу живота, онемене-ние ягодиц, бедер, промежности, поясницы во время ходьбы в сочетании с перемежающейся хромотой. Может также наблюдаться слабость детрузо-ра мочевого пузыря и сфинктеров промежности (во время движения), слабость libido secsualis или импотенция, хронический эррозивный, язвенный колит — брыжеечная толстокишечная форма висцерально-ишеми-ческого синдрома (А. В. Покровский, 1977).
Распознать абдоминальный ише-мический синдром довольно трудно, ибо симптомы его разнообразны и недостаточно специфичны. Трудность диагностики обусловлена не только схожестью симптоматологии с другими заболеваниями желудочно-кишечного тракта (гастрит, панкреатит, колит, холецистит, опухоли), но и недостаточным знанием практических врачей этого заболевания. Специфические методы лабораторной диагностики висцерального ишемического синдрома неизвестны. Наши наблюдения показали, что больных часто обследовали с применением обычных клинических методов исследования пищеварительного канала, при этом нередко выявляли сопутствующие заболевания (хронический гастрит, язвенная болезнь, хронический колит, почечнокаменная болезнь и др.) и даже производили повторные операции.
Для
установления диагноза мы применяем:
рентгенологическое исследование
желудочно-кишечного тракта, сканирование
печени, поджелудочной железы, почек,
лабораторное исследование функций
органов брюшной полости с целью
исключения органических заболеваний
их. Однако


Рис. 85. Брюшные аортограммы в боковой проекции больных с висцерально-ишемиче-ским синдромом:
на почве фиброзно-мышечной гиперплазии (а), аорто-артериита (б); а, б — стеноз чревной арте-р«и: в ~ атеР°склеР°тическии СТен°3 чРевной и верхней брыжеечной артерий; г - ретроградное Гб0рыГ,ныТкГллатТеерНа0л3еИйРОВаННОГ° ЧРеВН°Г° "^ ПРИ мезентерикогр^и,' расшИРренРИеР ч'рев- точный диагноз может быть поставлен на основании данных абдоминальной аортографии, селективной целиако- и мезентерикографии в боковой и прямой проекциях. Только ангиографи-чески выявленные признаки поражения чревного ствола и брыжеечных артерий делают достоверным диагноз висцерально-ишемического синдрома.
Лишь на аортограммах в боковой проекции четко контрастируются основные стволы висцеральных артерий у места отхождения их от аорты, то есть сегменты артерий, подверженные поражению (рис. 85, а, б, в). На ангиограммах в прямой проекции устья висцеральных артерий наслаиваются на тень аорты и становятся неразличимыми.
Селективную катетеризацию и ар-териографию чревной и брыжеечных артерий производят для лучшего выявления пролонгированных поражений с вовлечением их ветвей и выявления коллатеральных сосудов.
При интерпретации ангиограмм мы различаем прямые признаки поражения висцеральных сосудов (стеноз, окклюзия, деформация, наличие пост-стенотического расширения, отсутствие контрастирования артерии), а также косвенные — расширение кол-латералей, ретроградное заполнение ветвей стенозированного или окклю-зированного ствола другой артерии — переток крови по расширенным чревно-брыжеечным или межбрыжеечным коллатеральным сосудам («артериальная дуга малого радиуса» и «артериальная дуга большого радиуса», по И. X. Рабкину с соавт., 1972, 1977; рис. 85, г).
Последним этапом диагностики является операционная ревизия сосудов. Выявление при пальпации артерии сосудистого шума («жужжания») является патогномоничным для сужения ее просвета симптомом. Однако шум может отсутствовать, если сужение значительное, так как слабая струя жидкости не в состоянии вызвать вибрацию стенки сосуда, или имеет место полная облитерация просвета артерии.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Хирургическое лечение хронического висцерально-ишемического синдрома представляет собой новую главу в сосудистой хирургии. Хирургия висцеральных артерий относится к разряду относительно сложных вмешательств, учитывая калибр артерий, глубокое расположение их в брюшной полости и тяжесть возможных осложнений.
Показания к операции. Хронические окклюзии висцеральных артерий как бессимптомные, так и с выраженным клиническим синдромом опасны возможностью развития острой ишемии и инфаркта кишечника, который ведет к летальному исходу почти в 90% случаев. Так, у 40—50% больных с острым тромбозом брыжеечных сосудов в анамнезе имели место симптомы хронического ишемического абдоминального синдрома. Это обосновывает необходимость хирургической коррекции кровотока.
При
выраженном симптомокомп-лексе брюшной
ангины и ангиографи-чески верифицированном
диагнозе показания к операции
абсолютные: 1) с лечебной целью —
устранение клинического симптомокомплекса;
2) с превентивной целью — предупреждение
развития инфаркта кишечника. При
бессимптомной или стертой форме
течения заболевания операцию производят
с профилактической целью, показания
при этом относительные, определяются
индивидуально. Необходимым условием
операции является хорошее общее состояние
больного, операбельность по основным
критериям. Операция безусловно
оправдана при стенозе двух основных
висцеральных артерий (чревной и
верхней брыжеечной). При асимптомном
изолированном стенозе одной артерии
— в случае, если оперативное вмешательство
выполняют по поводу окклюзии брюшной
аорты, почечных артерий и не исключена
возможность обеднения кровотока в
висцеральных артериях после операции.
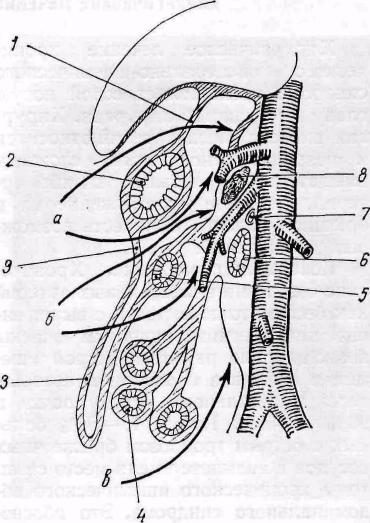
Рис. 86. Схема оперативных доступов к висцеральным артериям:
а — к чревной артерии; б — к верхней брыжеечной артерии; в — к нижней брыжеечной артерии; / — малый сальник; 2 — желудок; 3 — большой сальник; 4 — тонкий кишечник; 5 — поперечная ободочная кишка; 6 — двенадцатиперстная кишка; 7 — левая почечная вена; 8 — поджелудочная железа; 9 — желудочно-ободочная связка
В настоящее время операции выполняют на трех основных висцеральных артериях, а также на крупных их ветвях — печеночной, селезеночной артериях при условии удовлетворительного состояния дисталь-ного сосудистого русла артерии.
Доступы к висцеральным артериям. Большинство авторов применяют срединную лапаротомию. Осуществляют ревизию органов брюшной полости с целью исключения другой органической патологии пищеварительного канала.
Чревной ствол и его главные ветви наиболее удобно выделять через малый сальник (рис. 86). Однако у отдельных больных может быть использован также доступ через жулудочно-ободочную связку. В последнем случае желудок отводят кверху. Чрев-
ной ствол обнаруживают в клетчатке после рассечения заднего листка брюшины. У большинства больных (93%, В. В. Кованов, Т. И. Аникина, 1974) чревной ствол отходит от аорты на уровне верхнего края поджелудочной железы и у единичных больных — у нижнего ее края (в таких случаях выделяют артерию через желудочно-ободочную связку). Селезеночная и общая печеночная артерии расположены по верхнему краю поджелудочной железы и их легко обнаруживать. Обязательно выделяют левую медиальную ножку диафрагмы, серповидную связку. Пересекают их, а также фиброзные ткани, в том числе и нервные ганглии, по передней полуокружности чревного ствола с целью устранения сдавления артерии. Если предполагается реконструктивная операция на чревном стволе, выделяют брюшную аорту в месте от-хождения ствола с тем, чтобы обеспечить возможность бокового, тангенциального, отжатия или пережатия аорты.
Верхнюю брыжеечную артерию выделяют ниже поперечной ободочной кишки или выше ее через желудочно-ободочную связку. В первом случае поперечную ободочную кишку отводят кверху и натягивают. При натяжении a. colica media несколько поднимается и фиксируется верхняя брыжеечная артерия, что облегчает ее обнаружение и последующую дис-секцию. Верхнюю брыжеечную артерию легко обнаруживают по передней поверхности нижней горизонтальной части двенадцатиперстной кишки, где ее пересекают поперек (артерия — слева и вена — справа). Вначале сосуды определяют пальпаторно, а затем рассекают над ними брюшину.
Выделение проксимальной части артерии, расположенной позади поджелудочной железы, осуществляют следующим образом. Рассекают продольно брюшину между flexura duo-deno-jejunalis и нижней брыжеечной веной. Flexura duodeno-jejunalis мобилизуют и отводят вправо, после чего можно обнаружить верхние брыжеечные сосуды, выходящие из-под нижнего края поджелудочной железы. Артерия располагается в жировой ткани и ее выделяют путем диссекции. Это облегчается натяжением поперечной ободочной кишки вместе с a. coli-са media. При этом становится доступным участок верхней брыжеечной артерии между отхождением а. рапсгеа-tico-duodenalis inferior и a. colica media.
Для выделения ретропанкреати-ческого отдела артерии и аорты разрез париетальной брюшины продолжают влево вдоль нижнего края поджелудочной железы на 6—8 см. При этом пересекают трейцеву связку и оттягивают flexura duodeno-jejunalis вниз. Пересекают и перевязывают нижнюю брыжеечную вену. Производят дис-секцию вдоль передней поверхности верхней брыжеечной артерии, отделяя ее от поджелудочной железы. Нижний край железы осторожно отводят крючком вперед и кверху. Необходимо помнить, что между верхней брыжеечной артерией и аортой лежит левая почечная вена, а выше и кпереди — селезеночная вена. Зажим для бокового отжатия аорты проводят под левой почечной веной.
Операции коррекции кровотока по висцеральным артериям при абдоминальном ишемическом синдроме можно разделить на два основных типа: 1) декомпрессия артерии; 2) сосудистые реконструктивные вмешательства.
Декомпрессию артерии применяют в тех случаях, когда сужение ее ствола, главным образом чревной артерии, вызвано сдавлением окружающими тканями. Это условно реконструктивная операция, направленная на освобождение чревной артерии от сдавливающих факторов. Операция заключается в рассечении серповидной связки, левой медиальной ножки диафрагмы, рассечении и удалении чревного узла, рассечении Рубцовых сращений вплоть до аорты (рис. 87). Параллельно декомпрессии, а также обычно и при реконструктивной one-

Рис. 87. Схемы операций декомпрессии чревной артерии:
а — рассечение и удаление фиброзных тканей и
чревного ганглия; 6 — рассечение медиальной
диафрагмы и серповидной связки
рации на чревной артерии, мы выполняем, как правило, париартериаль-ную симпатэктомию, артериолиз. Об адекватности восстановления кровотока судим по исчезновению сосудистого шума, степени напряжения и появлению усиленной пульсации ди-стальнее места декомпрессии, а также по данным электромагнитной флоу-метрии.
При длительном сдавлении чревной артерии, а также возможно вследствие хронической травмы ее под влиянием дыхательных смещений ее ветвей с органами (А. В. Покровский и соавт., 1970), стенка артерии гипертрофируется за счет фиброзных изменений и утолщения интимы. В таких случаях простая декомпрессия может оказаться недостаточной и в последующем развивается рецидив стеноза (по нашим наблюдениям, в первые 3— 12 мес). Если остается легкий систолический шум после декомпрессии или определяется утолщение стенки артерии, мы дополняем декомпрессию расширением артерии путем вшивания аутовенозной заплаты. Декомпрессия чревного ствола обычно предшеству- ет и другим пластическим операциям на этой артерии.
