8.15
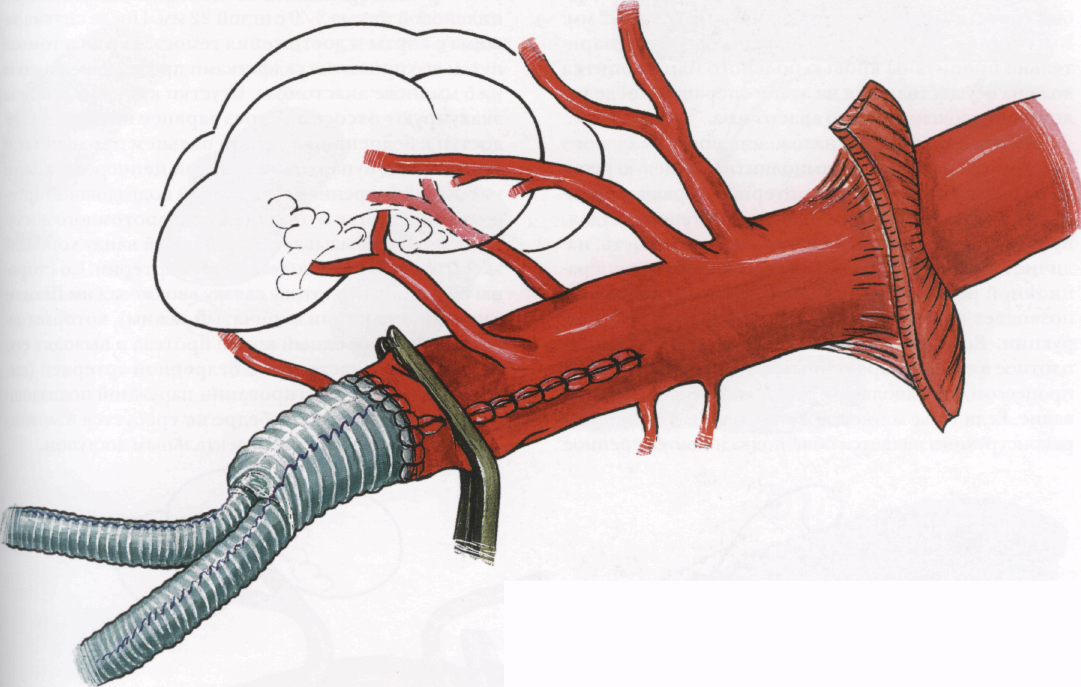
Входят в предбрюшинное пространство и, работая тупфером и рукой, широко отделяют брюшину вместе с почкой и паранефральной клетчаткой от мышц, начиная от области таза и заканчивая диафрагмой (А). Аккуратно тупо и остро отделяют брюшину от диафрагмы, помня о близком расположении легкоранимой селезенки.
i
'а
8.16
Электроножом пересекают диафрагму в направлении аорты (показано пунктиром), где находится левая ножка диафрагмы. Ребра широко разводят грудным ранорасширителем. На отслоенную брюшину помещают влажную пеленку и пару глубоких и широких крючков, которыми отводят брюшину медиально. Одновременно медиально отводят и левую почку. После пальпации аорты над ней рассекают левую ножку диафрагмы и парааортальную клетчатку. Для этого от диафрагмы между ее ножкой и аортой проводят большой тупоконечный диссектор, направляя его кончик вдоль левой полуокружности аорты вниз. Бранши диссектора раздвигают и приподнима-
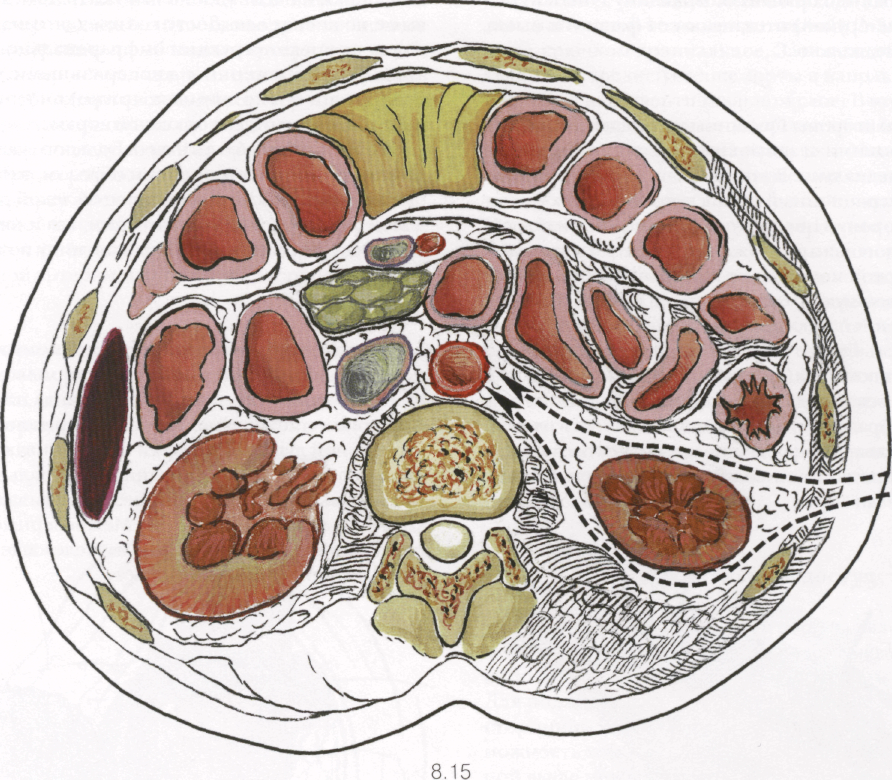
ют над аортой. Электроножом рассекают ножку диафрагмы вдоль волокон вместе с парааортальной клетчаткой. Обнажение аорты ведут строго по ее левой боковой стенке во избежание повреждения важных анатомических образований. При этом все висцеральные ветви аорты находятся впереди. Там же на отслоенной брюшине лежит мочеточник, а ниже почечной артерии — левая почечная вена. При этом доступе хорошо видны левые поясничные и межреберные артерии, отходящие от аорты. Это важно, так как при их хорошей видимости снижается вероятность повреждения в момент пережатия аорты.
8.17
Острым путем производят мобилизацию аорты по ее передней стенке, где выделяют верхнюю брыжеечную артерию и при необходимости выше ее — чревный ствол. Левую почечную артерию, отходящую от аорты легко выделить вплоть до ворот почки. Выше и ниже почечных артерий аорту мобилизуют таким образом, чтобы было легко подвести и сомкнуть бранши аортальных зажимов. При этом следует помнить, что сразу ниже почечной артерии в клетчатке расположена легкоранимая почечная вена.
После завершения основного этапа операции через отдельные отверстия ниже раны по средней под-
мышечной линии вводят дренажи в плевральную полость и забрюшинное пространство. Диафрагму сшивают отдельными лавсановыми швами либо непрерывным швом нитью Safil® фирмы «B\Braun-Aescu-lap» (Германия). Ребра сводят двумя палиспасными швами с отдельной фиксацией хряща реберной дуги лавсановой лигатурой №8. Апоневроз сшивают отдельными лавсановыми нитями №5, мышцы — хромированным кетгутом, нитями Safil® или лавсаном. Подкожную клетчатку и кожу сшивают типичным образом. Дренажи удаляют через сутки, кожные швы — на 7-9-е сутки.

Расширенный ретроперитонеальный доступ к аорте
При поражении инфра- и юкстаренального отделов аорты оптимальная экспозиция, помимо лапа-ротомии и торакофренолюмботомии, достигается при использовании расширенного ретроперитоне-ального доступа к аорте. Преимущество этого доступа перед торакофренолюмботомией — отсутствие френо- и торакотомии, что облегчает операцию для больного.
8.18
Положение больного. Такое же, как для пе-реднебоковой торакотомии слева: с поднятой и запрокинутой левой верхней конечностью и с ротированным на 30° вправо тазом. Под поясницу подклады-вают валик. Стол должен быть наклонен вправо.
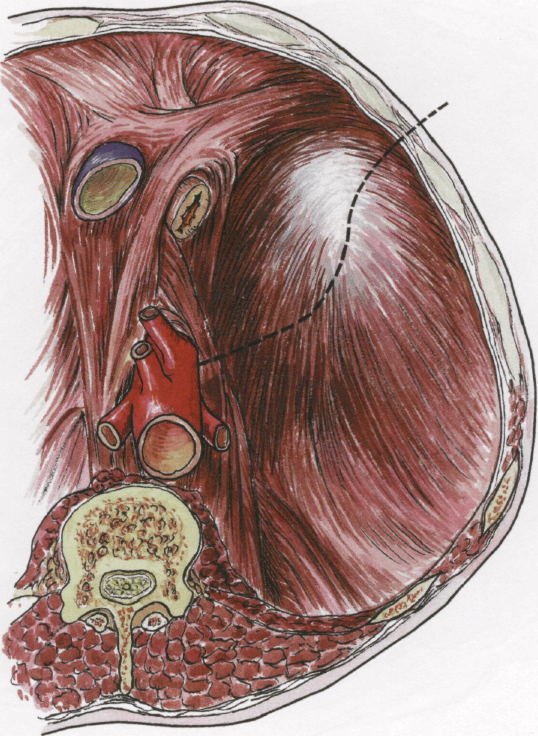
Разрез кожи начинают от середины проекции прямой мышцы живота и на 2 см ниже пупка, ведут латерально вверх и заканчивают в одиннадцатом межреберье по задней подмышечной линии. Рассекают фасции, разъединяют косую и поперечную мышцы живота и входят в пред- и забрюшинное пространство. При рассечении тканей в межреберье соблюдают осторожность во избежание вскрытия плевральной полости.

8.19
Ретрактором разводят края раны и ребра. Тупым путем рукой и тупферами мобилизуют брюшину с жировой клетчаткой, отделяя ее от мышц и отводя медиально. В рану медиально со стороны брюшины помещают влажную пеленку и вводят глубокий и широкий крючок. Дополнительной мобилизацией, ориентируюсь на пульсацию аорты, добиваются хорошей экспозиции аорты. При этом мочеточник находится на брюшине и отведен с нею вверх и медиально, в правой части раны находятся почечная арте-
рия и вена, идущие вверх к поднятой почке. В ране легко определяется цепочка симпатических ганглиев, а после мобилизации стенки аорты — поясничные и нижняя брыжеечная артерии. В левой части раны находится бифуркация аорты с левой общей подвздошной артерией.
После завершения основного этапа операции за-брюшинное пространство дренируют через отдельное отверстие ниже основной раны по средней подмышечной линии.

8.19
БИФУРКАЦИОННОЕ АОРТОБЕДРЕННОЕ ШУНТИРОВАНИЕ
Показания к операции. Показанием служит стеноз или окклюзия терминального отдела аорты и подвздошных артерий. Этот вариант реконструкции является одной из наиболее распространенной операцией в сосудистой хирургии. Операцию выполняют при наличии у больного клинической картины синдрома Лериша с перемежающей хромотой менее чем через 200 м ходьбы обычном шагом. Наличие у больного выраженного стеноза одной из подвздошных артерий и 50% стеноза другой также является показанием к бифуркационному аортобедренному шунтированию ввиду возможного формирования синдрома обкрадывания при изолированном шунтировании на стороне наибольшего поражения и про-грессирования стенозирующего процесса в будущем.
Анестезиологическое обеспечение. Применяют эндотрахеальную сбалансированную анестезию.
Положение больного. Больного укладывают на спину с валиками под поясничной областью и под коленными суставами ротированных кнаружи нижних конечностей.
Хирургический доступ. Выполняют продольную срединную лапаротомию (см. 8.9-8.12).
Пластический материал — бифуркационные протезы из любого синтетического материала (см. 1.21). Размер протеза подбирают до операции на основании данных ангиографии и/или ультразвукового исследования. Окончательно выбор протеза производят после ревизии аорты и артерий.
Операцию начинают всегда с ревизии бедренных артерий для определения операбелъности (см. 8.2-8.8). При этом особое внимание обращают на пальпаторно определяемые бляшки в общей и в поверхностной бедренной артериях и глубокой артерии бедра. Если все сосуды проходимы, наилучшее место для анастомоза — общая бедренная артерия над устьем глубокой. В этом месте с передней стенки артерии удаляют адвентицию. Если поверхностная бедренная артерия окклюзирована, что встречается более чем в половине случаев, а глубокая артерия бедра — проходима и стенка ее мягкая даже в области устья, то анастомоз с протезом следует выполнять в том же месте, что и в случае всех проходимых бедренных артерий. При стенозированном устье глубокой артерии бедра и окклюзированной поверхностной бедренной артерии сброс крови из шунта будет происходить только в глубокую артерию бедра, причем разрез начинают с общей бедренной артерии, продолжают по передней стенке глубокой артерии бедра и оканчивают дистальнее бляшки. Таким обра-
зом, при вшивании бранши протеза будет одновременно выполнена истмопластика глубокой артерии бедра за счет протеза. Если у больного с окклюзией поверхностной бедренной артерии имеется окклюзия глубокой артерии бедра или ее грубое атероск-леротическое поражение, то всегда необходимо выполнять ревизию дистальных отделов глубокой артерии бедра, обнажив ее на 10-15 см от устья (см. 8.7-8.8). Если сохранен дистальный отдел глубокой артерии бедра, а диаметр сосуда в этом месте не менее 4-5 мм, то реконструкцию артерии выполнять можно. В данном варианте после завершения шунтирования необходимо провести интраоперацион-ное измерение кровотока в бранше протеза, и если он будет менее 150 мл/мин, то операцию необходимо дополнить аутовенозным протезо-подколенным или протезо-тибиальным шунтированием.
После завершения ревизии бедренных артерий при операбельном случае проводят полную срединную лапаротомию (см. 8.9-8.12). Обнажив аорту в области отхождения нижней брыжеечной артерии, определяют плотность ее стенки с целью выбора места для наложения анастомоза. Если аорта мягкая, т.е. процесс локализован только в подвздошных артериях, то оптимальное место для анастомоза — терминальный участок аорты между местом отхождения нижней брыжеечной артерией и бифуркацией аорты. При атероматозе аорты ее конечный отдел является, как правило, наиболее пораженным. В этом случае лучшее место для наложения анастомоза — участок передней стенки аорты между устьями нижней брыжеечной артерии и почечных артерий либо на уровне устья брыжеечной артерии, когда % разреза аорты проходят выше его (см. 8.12). Вообще следует отметить, что именно этот участок аорты является наиболее универсальным для выполнения бифуркационного аортобедренного шунтирования как при стенотичес-ких, так и при окклюзионных поражениях аорты.
Подготовка бифуркационного протеза
Окончательный размер бифуркационного протеза определяют на операционном столе после выделения аорты и бедренных артерий и измерения их диаметров. В основном необходимо ориентироваться на диаметр аорты, которому должен соответствовать размер основной бранши протеза. Однако при гипоплазии бедренных артерий можно использовать протез на размер меньше. Нежелательно (в связи с возможными неблагоприятными результатами) применять протезы с диаметром бранш менее 8 мм.
При использовании низкопористых протезов или протезов с нулевой порозностью пропитка кровью
их перед имплантацией не требуется. При применении высокопористых протезов перед включением их в кровоток необходимо выполнить герметизацию стенки протеза кровью больного (пропитку протеза). Она может быть достигнута двумя методами.
Первый метод
После подшивания протеза к аорте обе его бран-ши ниже предполагаемых анастомозов с бедренными артериями пережимают зажимом типа Бильрот. На мгновение освобождают зажим на аорте, при этом происходит быстрое наполнение протеза кровью с обильным поступлением ее и воздуха через стенки протеза. Кровопускание не должно составлять более 150 мл! Излившуюся в рану кровь не отсасывают, а помещают в нее протез, наполненный кровью. После образования сгустков повторно наполняют протез кровью из аорты и снова ждут образования сгустков крови. Это время полезно использовать для формирования ретроперитонеальных туннелей для бран-шей протеза. Снимают зажим с аорты. Как правило, к этому времени пульсирующий протез уже герметичен и не пропускает кровь. Рану осушают отсосом. Протез пережимают зажимом, отступя 5-10 мм от аортального анастомоза, а при варианте протезирования пережимают аорту.
8.20
8.20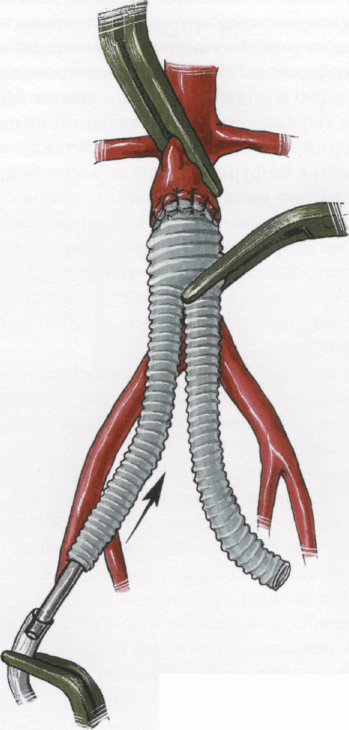
8.21
После проведения наконечника отсоса в основную браншу до зажима включают вакуумный отсос и эвакуируют тромбы, вытягивая наконечник из протеза. Подобную процедуру производят в каждой бран-ше протеза дважды.
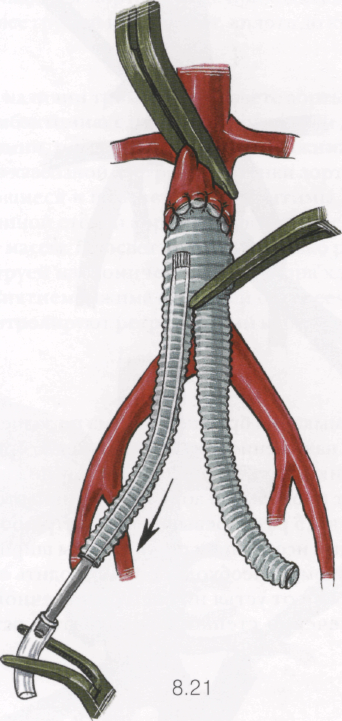
Второй метод
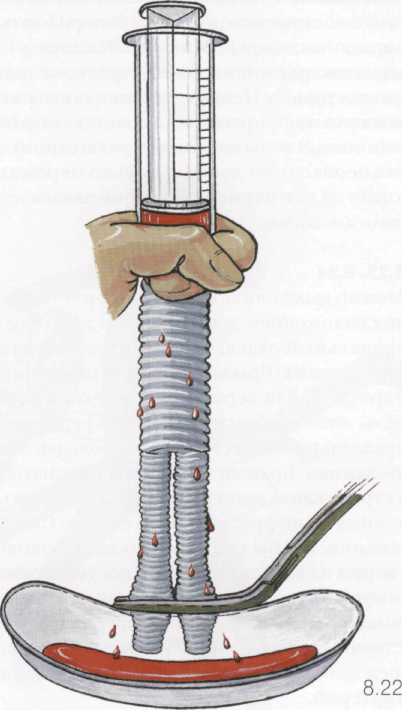
8.22
Перед подшиванием протеза к аорте его бранши пережимают в дистальных отделах и протез держат над емкостью (например, над почковидным лотком) вертикально аортальным концом вверх. Шприцем емкостью 50 мл пунктируют нижнюю полую вену и заполняют полученной кровью протез. Как правило, требуется 100-150 мл крови для герметизации стенки протеза. Излившуюся через стенку протеза кровь собирают шприцем из лотка и снова заполняют ею протез. После прекращения поступления крови через стенку протеза наполненный протез отжимают рукой сверху вниз, основательно под давлением герметизируя протез ауто-кровью. Снимают зажим с браншей протеза и выжимают из него остатки сгустков крови. Визуально контролируют внутреннюю часть протеза, удаляя оставшиеся сгустки крови. Протез готов к имплантации.
В своей практике мы придерживаемся первого метода герметизации протеза как более быстрого и простого, тем более, что при бифуркационном и линейном аортобедренном шунтировании гепарин мы не применяем. Поэтому герметизация протеза и анастомоза происходит достаточно быстро.
Проксимальный анастомоз
Вариант бифуркационного аортобедренного шунтирования подразумевает выполнение проксимального анастомоза по типу «конец в бок». Он показан при стенотических поражениях аортоподвздошного сегмента, а также при окклюзиях брюшного отдела аорты. При высокой (инфраренальной) окклюзии аорты вариантом выбора операции является бифуркационное аортобедренное протезирование, т.е. формирование проксимального анастомоза по типу «конец в конец».
После обнажения аорты и ее пальцевой ревизии производят боковое пристеночное отжатие аорты в наименее измененном ее участке (см. 8.25). Для этого ассистенты максимально отводят ткани от аорты, а хирург правой рукой погружает разведенные бранши зажима вдоль боковых стенок аорты, левой рукой тупфером отодвигает вверх левую почечную вену. При выполнении анастомоза на уровне устья нижней брыжеечной артерии правую браншу зажима необходимо провести под артерию, а саму аорту отжимать по переднеправой поверхности. Если анастомоз необходимо формировать выше или ниже места отхождения нижней брыжеечной артерии, то аорту отжимают по ее передней поверхности. Преимущество пристеночного отжатия аорты мы видим в полном выключении участка аорты из кровообращения при минимальной травматизации окружающих тканей. Недостатком является неполное пережатие инфраренального отдела аорты при ее кальцинозе. В этом случае для ликвидации кровотечения необходимо дополнительно пережать аорту, наложив на нее перпендикулярно зажим чуть выше бокового зажима.
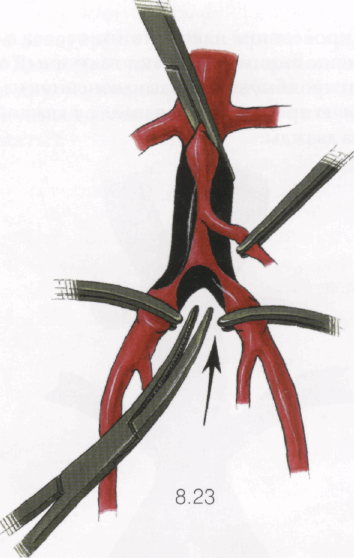
8.23, 8.24
Можно выключить брюшную аорту из кровообращения наложением зажимов последовательно на ин-фраренальный отдел, на общие подвздошные артерии, на нижнюю брыжеечную артерию и на поясничные артерии. Для пережатия последних необходимо сделать «окно» в брыжейке под бифуркацией аорты и параллельно ей ввести бранши большого «аортального» зажима. Бранши проводят в раскрытом состоянии строго вдоль заднебоковых стенок аорты вплоть до зажима на инфраренальном отделе. Смыкая бранши зажима, как бы сползают по заднебоковым отделам аорты на ее заднюю поверхность, пережимая поясничные артерии. Недостатком метода являются травма нервных сплетений бифуркации аорты, ответственных за эякуляцию у мужчин, и возможность повреждения нижней полой вены, а также поясничных артерий.
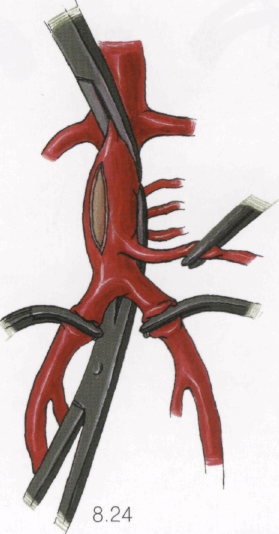
После смыкания браншей зажима по задней стенке аорты и наложения зажима на нижнюю брыжеечную артерию скальпелем и угловыми ножницами производят продольную аортотомию (при этом длина разреза в 1,5 раза превышает диаметр протеза) с последующим иссечением стенки аорты шириной до 1 см. Аортотомию необходимо производить отступя на 1 см вправо от устья нижней брыжеечной артерии, а иссечение стенки аорты делать, оставляя
 5-7
мм аорты около артерии во избежание
стенози-рования
устья нижней брыжеечной артерии при
выполнении
анастомоза. При иссечении стенки
необходимо
добиваться, чтобы края аорты были
ровными
без разволокнения ее стенки, что
достигается применением особо острых
скальпеля и ножниц. При
кальцинозе аорты иногда приходится
использовать
более грубый инструмент, вплоть до
кусачек.
5-7
мм аорты около артерии во избежание
стенози-рования
устья нижней брыжеечной артерии при
выполнении
анастомоза. При иссечении стенки
необходимо
добиваться, чтобы края аорты были
ровными
без разволокнения ее стенки, что
достигается применением особо острых
скальпеля и ножниц. При
кальцинозе аорты иногда приходится
использовать
более грубый инструмент, вплоть до
кусачек.
8.25
При наличии тромбов в просвете аорты выполняют тромбэктомию с помощью лопаточки для эндар-терэктомии, пинцета и окончатого зажима. В случае язвенно-казеозной деструкции стенки аорты удаляют болтающиеся в просвете части интимы аорты, из рассеченной стенки аорты выдавливают сметанопо-добные массы. Просвет аорты несколько раз промывают струей изотонического раствора хлорида натрия. Снятием зажима с нижней брыжеечной артерии контролируют ретроградный кровоток в ней.

8.26
8.26
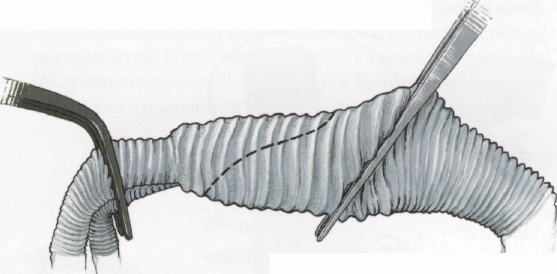
Сосудистый протез максимально растягивают на уровне основной бранши у бифуркации, сжимая его пинцетом в переднезадней плоскости. Косой срез основной бранши протеза выполняют таким образом, чтобы длина срезанной части соответствовала длине разреза аорты, а конец среза (его «пятка») отстояла от бифуркации протеза на 1-2 см.
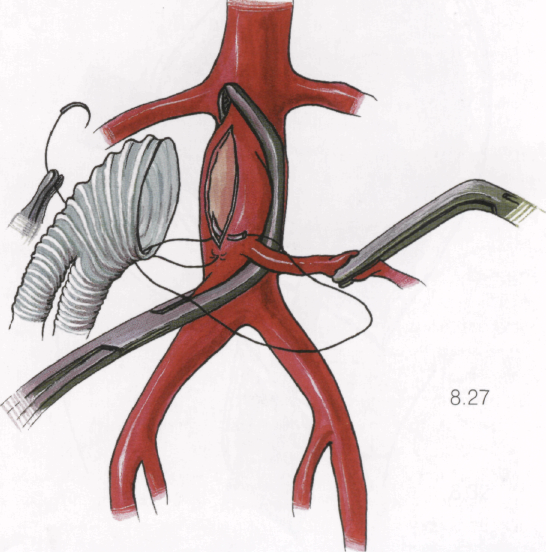
8.27
Для фиксации протеза к аорте предпочтительно использовать полипропиленовую нить 3/0 или 2/0 с двумя иглами 26 мм. Стоит учитывать, что чем рыхлее и слабее стенка аорты, тем толще должен быть шовный материал во избежание прорезывания стенки сосуда. Используют непрерывный обвивной шов с одним узлом. Первый стежок проводят у нижнего угла среза протеза (ближе к бифуркации) снаружи внутрь, перехватывают иглу и ей же прокалывают аорту изнутри кнаружи у ближнего к бифуркации угла. Нити не завязывают. Эту иглу с нитью отводят вправо и на нить кладут зажим типа «бульдог».
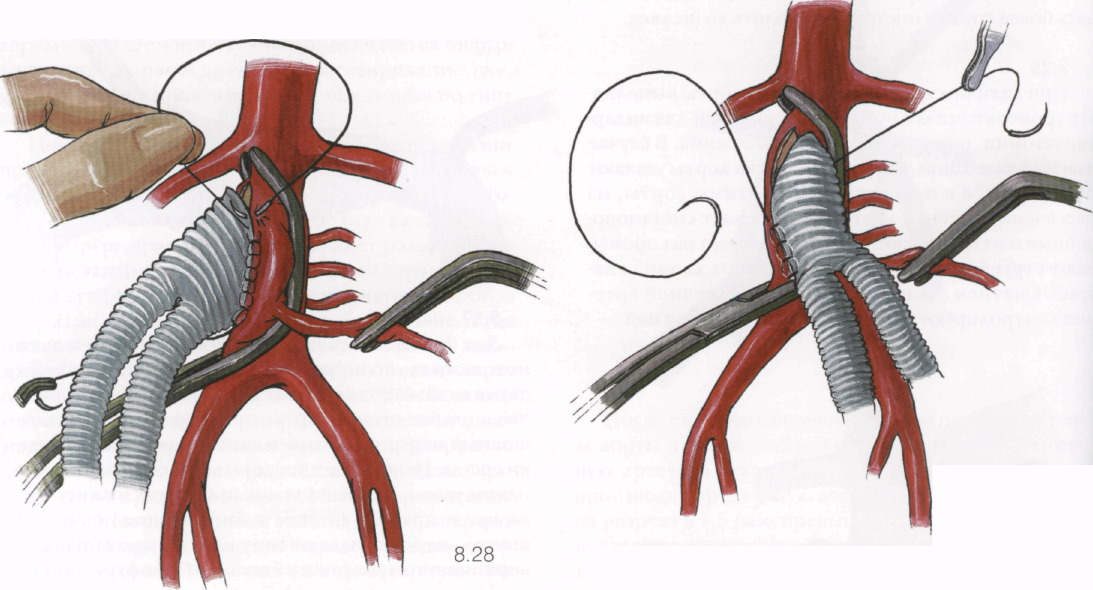 8.28
8.28
Противоположной иглой шьют левую часть анастомоза, начиная от нижнего угла разреза, и проводя иглу от аорты в протез без промежуточного выкола. При этом фиксируют отслоенные участки интимы аорты, стараясь не захватывать в шов нижнюю брыжеечную артерию. Шов заканчивают, не доходя 5 мм до верхнего угла разреза аорты.
8.29
8.29
8.30
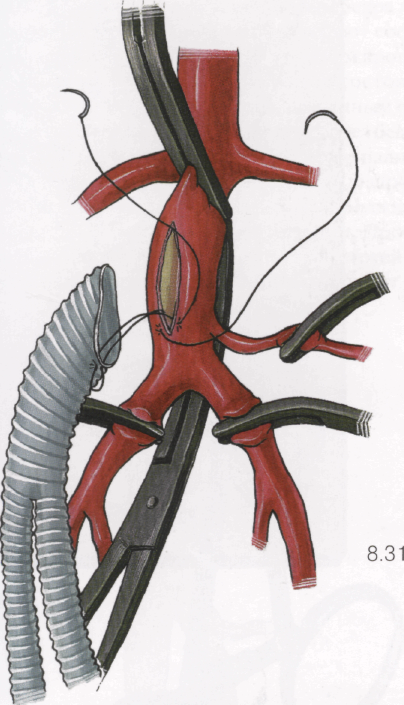
Концы нити завязывают на левой стороне анастомоза.
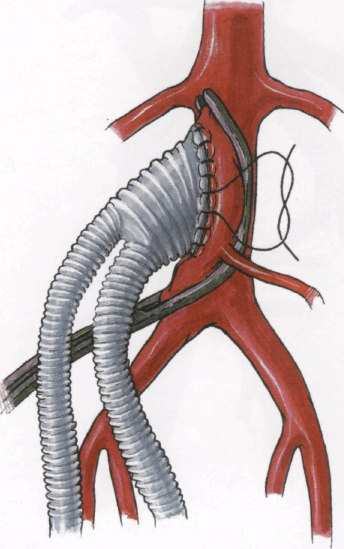
8.31
Описанный прием формирования анастомоза без завязывания узла после первого стежка и без промежуточных выколов отличается простотой и быстротой исполнения, а также надежностью при шитье анастомозов на аорте и любых артериях. Мы с успехом применяем его в течение многих лет. Несмотря на это, в зависимости от привычек и опыта хирурга могут быть использованы другие варианты шитья анастомоза. Например, фиксация одиночным или П-образным швом протеза к аорте у их бифуркационных углов с завязыванием узла и последующего шитья анастомоза поочередно с левой и правой стороны или наоборот. Можно шить весь анастомоз с протеза на аорту. Одним словом, стандартной техники шитья анастомозов не существует и многое зависит от вкусов и привычек хирурга. Но в любом случае анастомоз должен накладываться быстро и качественно, без кровотечения из него после снятия зажима с аорты.
После завершения анастомоза производят пропитку протеза (см. стр. 92-93), а если он был предварительно пропитан или использовался низкопористый протез, то после наложения зажима на бранши протеза снимают зажим с аорты. Кровотечение из проколов
в аорте и протеза останавливают временным прижатием анастомоза салфеткой. При наличии источника струйного кровотечения дополнительно накладывают Z- или П-образный шов. Хорошо наложенный анастомоз должен быть без деформаций протеза, с хорошим выходом из аорты, без излишнего изгиба протеза у его бифуркационного угла. Протез должен составлять с аортой естественный угол 30°. После ревизии анастомоза на расстоянии 5-10 мм от линии пережимают протез. Отсосом эвакуируют тромбы и кровь из протеза, после чего приступают к формированию туннелей для проведения браншей протеза на бедра.
Формирование туннелей для браншей протеза
8.32
8.32

8.33
После соединения пальцев выводят правую руку из раны на бедре и в канал проводят зажим Шамли или корнцанг с влажным шариком на конце. Достигнув шариком кончика пальца левой руки, выводят палец вместе с зажимом из туннеля на аорту. Раздвигают бранши зажима, удаляют марлевый шарик и захватывают бран-шу протеза в зажим. При этом бранша протеза должна быть сориентирована во избежание ее перекрута. Лучше всего при этом контрольные полосы располагать по передней поверхности протеза. Зажим с браншей протеза выводят на бедро и протез захватывают у пупартовой связки за его переднюю стенку. При этом бранша протеза должна быть умеренно натянута. Небольшое кровотечение из канала, как правило, останавливается самостоятельно. После этого, если были трудности в формировании туннеля, необходимо через брюшную полость провести ревизию положения бранши протеза. Правильное проведение бранши — строго ретропе-ритонеально позади кишки (без ее травмы).
После этого формируют анастомоз с бедренной артерией, оставив противоположную браншу протеза в брюшной полости. Следует отметить, что при бифуркационном шунтировании или протезировании в первую очередь выполняют реваскуляризацию наименее ишемизированной конечности как менее устойчивой к острой интраоперационной ишемии.
Дистальные анастомозы
Техника выполнения анастомозов с бедренной артерией аналогична таковой при анастомозе «конец в бок», принятому в сосудистой хирургии (см. 2.33-2.42)
8.34
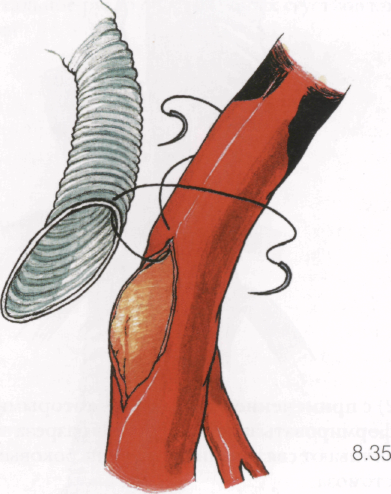
Типичное место для анастомоза — передняя стенка общей бедренной артерии над устьем глубокой артерии бедра. Эту зону выключают из кровообращения путем накладывания сосудистых зажимов на бедренную артерию сразу под пупартовой связкой, на поверхностную и глубокую артерии бедра. Отдельно пережимают мелкие коллатерали, отходящие от бедренной артерии в зоне наложения анастомоза. Артерию вскрывают острым скальпелем или лезвием бритвы, далее продолжают разрез с помощью угловых ножниц. Нижняя часть разреза должна оканчиваться над глубокой артерией бедра. Длина разреза 2-2,5 см, или в 2 раза больше диаметра бранши протеза. Поочередным снятием зажимов с глубокой артерии бедра и поверхностной бедренной артерии проверяют состояние ретроградного кровотока. При хорошем кровотоке и проходимых артериях или хорошем состоянии только глубокой артерии бедра с неизмененным ее устьем браншу протеза анастомозируют в разрез бедренной артерии без его расширения. Для этого излишек протеза иссекают фигурным S-образным разрезом (см. 2.33). Длина срезанной части протеза должна соответствовать длине рассеченной артерии. Просвет артерии освобождают от крови и сгустков струей изотонического раствора хлорида натрия и осушают.

8.35, 8.36
Анастомоз шьют полипропиленовой нитью 4/0 или 5/0 с иглами 17 мм, начиная от верхнего угла разреза артерии. Вкол иглы делают на угле протеза снаружи внутрь, переставляют иглу в иглодержателе и далее прокалывают угол артерии снутри кнаружи. Концы нитей не связывают, а разводят в стороны. На ту нить, которая вышла из артерии, вешают зажим типа «бульдог», а нитью из протеза шьют анастомоз по схеме «с артерии на протез» непрерывным обвивным швом. Шов заканчивают, не доходя 5 мм до нижнего угла разреза артерии. Остальную часть анастомоза шьют этим же методом другой иглой, но по схеме «с протеза на
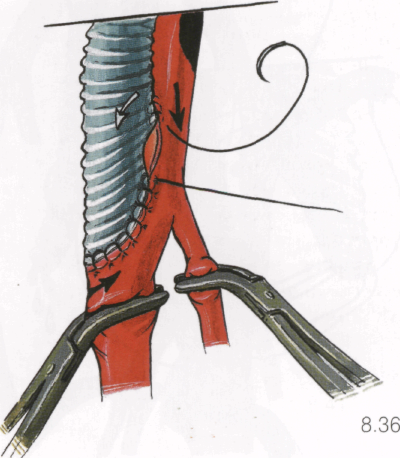
артерию». Концы нитей связывают на боковой стенке анастомоза в 5 мм от нижнего угла разреза артерии.
8.37, 8.38
В зависимости от привычек и опыта хирурга анастомоз можно накладывать и другими способами, например:
1) с первоначальной фиксацией протеза к артерии у верхнего угла артериотомии;

2) с применением двух нитей, которыми начинают формировать анастомоз с углов разреза артерии и заканчивают связыванием нитей на боковых стенках анастомоза.
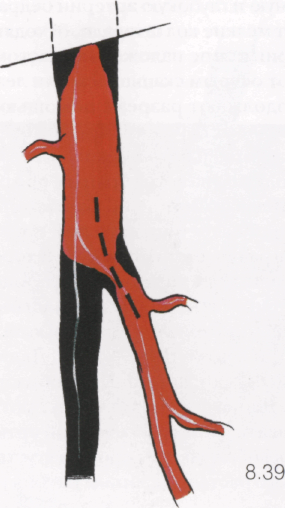
8.39
У большинства больных имеется окклюзия поверхностной бедренной артерии, и восстановление кровотока в конечности осуществляется через глубокую артерию бедра. При неизмененном устье глубокой артерии бедра выполняют вариант шунтирования, описанный ранее. При стенозирующей устьевой бляшке в глубокой артерии бедра разрез общей бедренной артерии продолжают на глубокую и заканчивают на 5-8 мм дистальнее бляшки. Эндартерэкто-мию не производят, а стенка вшитого протеза выполняет роль заплаты, как при профундопластике.
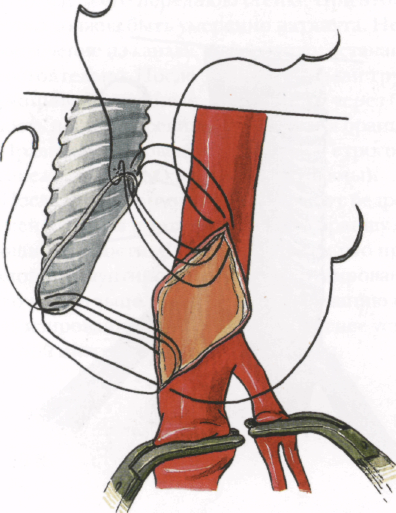
8.40
V
>

Профилактика эмболии
Перед восстановлением кровотока в конечности необходимо строго соблюдать протокол профилактики эмболии дистального артериального русла конечности.
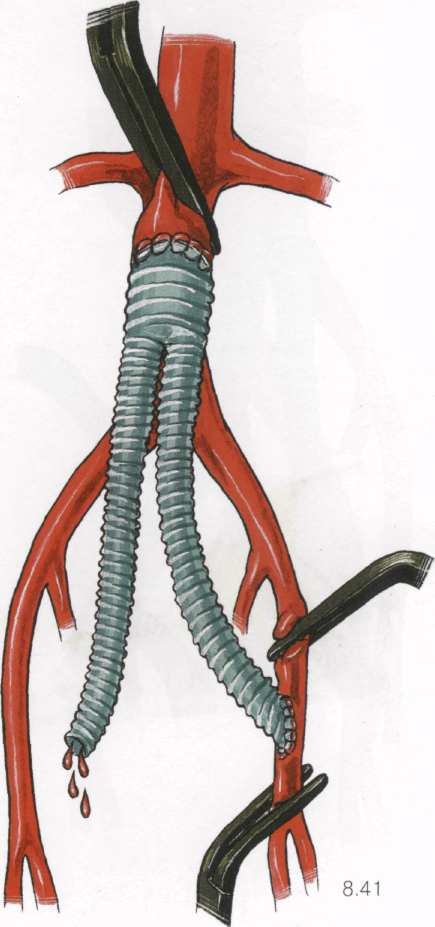
8.41
1. Аорта или основная (аортальная) часть протеза остается пережатой. Снимают зажим с глубокой артерии бедра и поверхностной бедренной артерии, наполняя протез ретроградно до появления крови из контрлатеральной бранши. Таким образом освобождают дистальное русло от возможных сгустков крови и эмболов.
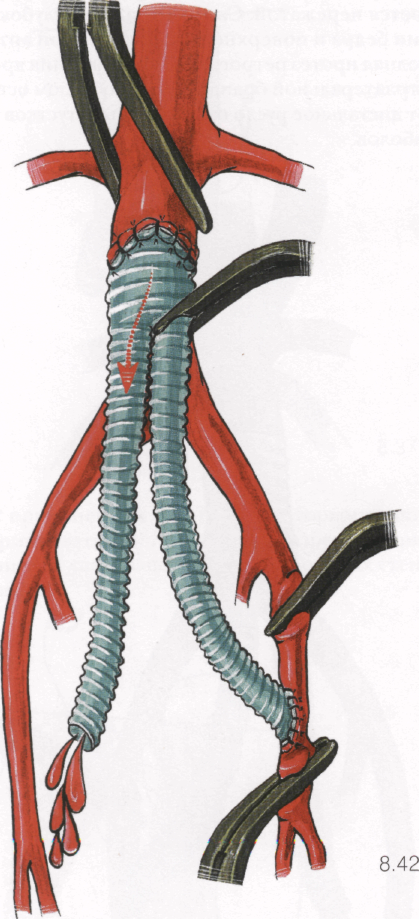
8.42
2. Снова пережимают бедренные артерии. Устье подшитой бранши протеза, находящееся в брюшной полости, перекрывают зажимом, а зажим у анастомоза с аортой приоткрывают для вымывания детрита и сгустков крови с места хирургической манипуляции на аорте через неподшитую браншу протеза. Крово-потеря должна быть не более 50 мл.
8.43
3. Отсосом эвакуируют кровь и сгустки из неподшитой бранши протеза.
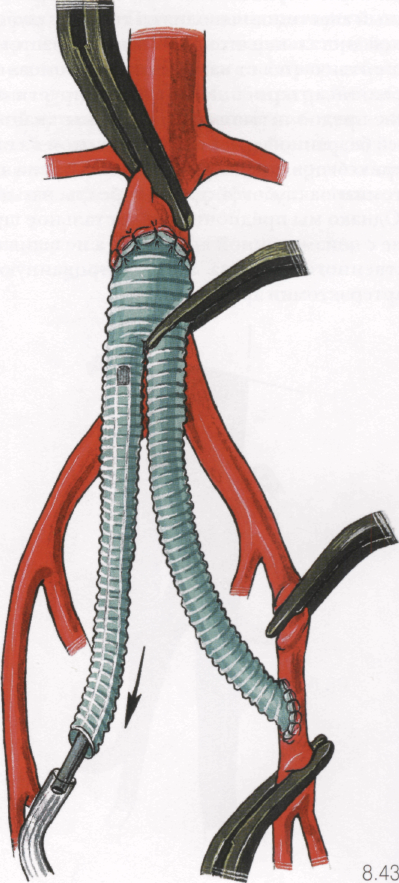
8.44
4. Зажимом перекрывают устье неподшитой бран-ши протеза. Далее снимают зажимы с подшитой бранши и с бедренных артерий.
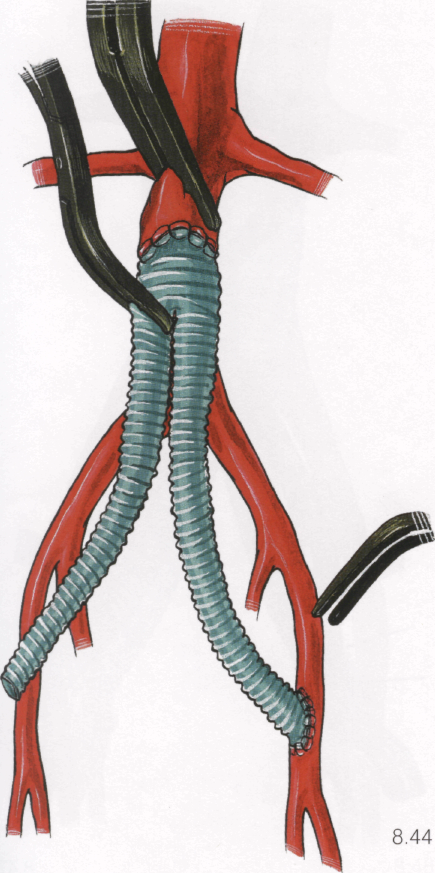
8.45
5. Снимают зажим с аорты, одновременно сдавливая рукой глубокую артерию бедра и поверхностную бедренную артерию для направления потока крови ретроградно в общую бедренную артерию и для эвакуации воздуха через швы анастомоза. Восстанавливают кровоток в конечности и тампонируют салфеткой рану на бедре.
После этого проводят свободную браншу протеза через забрюшинный туннель для анастомозирова-ния с бедренной артерией на противоположной конечности (см. 8.33). Здесь перед наложением последних двух стежков анастомоза необходимо:
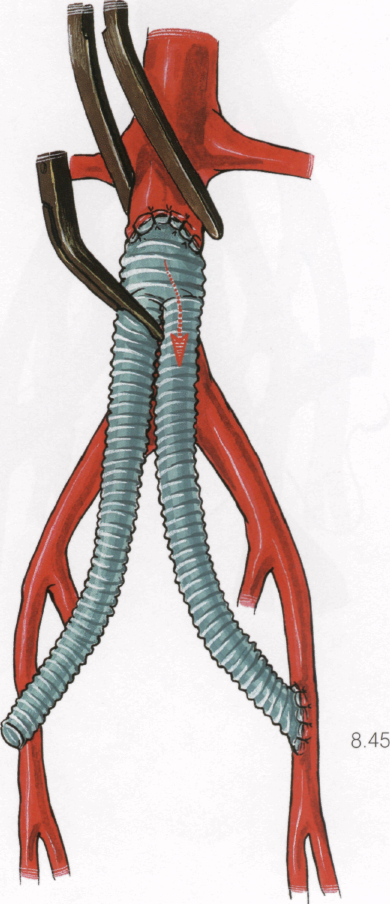
8.46
6. Развести края протеза и разреза бедренной артерии, создав «окно» в анастомозе для эвакуации сгустков крови.
8.47
7. Приоткрыть зажимы на бедренной артерии дис-тальнее анастомоза, вымыв ретроградным кровотоком возможные тромбы через отверстие в анастомозе.

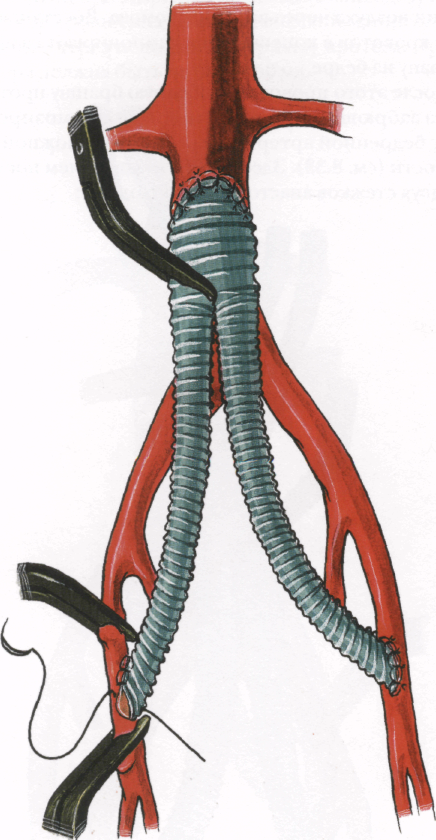
8.46
8.48
8. Временным снятием зажима у основания бран-ши протеза вымыть через анастомоз возможные сгустки крови в бранше.

8.49
9. Быстро закончить анастомоз и снять все зажимы.


8.50
После тщательного контроля гемостаза производят ушивание париетальной брюшины над аортой и протезом непрерывным обвивным швом нитью Safil®, Premilene®, лавсаном или кетгутом. При этом особое внимание обращают на двенадцатиперстную кишку, стараясь не распластывать ее на протезе и не создавать излишнюю тракцию ее стенки нитями. Туп-ферами осушают брюшную полость и особенно малый таз. Дренирование брюшной полости не производят. Брюшину ушивают непрерывным обвивным швом рассасывающимися (Safil®) или нерассасывающимися (Premilene®) нитями. Апоневроз ушивают отдельными лавсановыми швами. Стандартно ушивают подкожную клетчатку и кожу. Брюшину и апоневроз можно ушивать не раздельно, а вместе непрерывным швом лавсаном №5 или толстыми нитями Safil®.
50
Раны на бедрах ушивают после достижения абсолютного гемо- и лимфостаза. Для этого производят дополнительную коагуляцию кровоточащих участков, а лимфатические узлы прошивают Z-образными швами и перевязывают. К анастомозу на сутки подводят 5-миллиметровый дренаж, подсоединенный к вакуумному отсосу с давлением 5-10 мм рт. ст. или (что хуже) резиновый выпускник. Дренажи удаляют на следующее утро.
БИФУРКАЦИОННОЕ
АОРТОБЕДРЕННОЕ ШУНТИРОВАНИЕ
ПРИ ИНФРАРЕНАЛЬНОЙ ОККЛЮЗИИ
АОРТЫ
Выполняют продольную срединную лапарото-мию и обнажают переднебоковые стенки брюшного отдела аорты, начиная от устья нижней брыжеечной артерии до места отхождения почечных артерий и на 1-2 см выше последних (см. 8.9-8.12).
8.51
Сразу ниже почечных артерий должен быть подготовлен участок для пережатия аорты с примеркой положения зажима в этой позиции. Производят пальпаторную ревизию почечных артерий и аорты, а при сомнении — измерение кровотока в почечных артериях. Не накладывая зажимы на аорту, отступя 2 см от устья левой почечной артерии, продольно вниз выполняют аортотомию на протяжении 3 см. Разрез проводят по центру аорты на ее передней стенке.
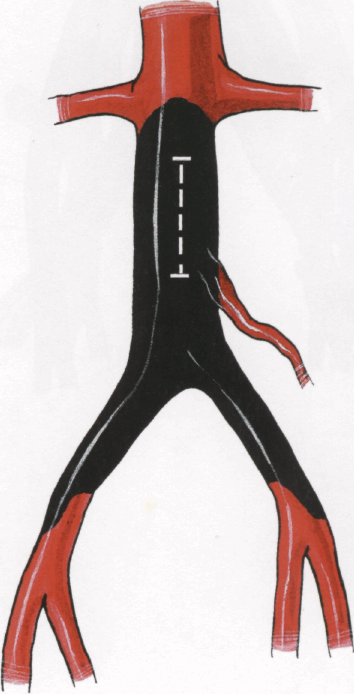

Лопаточку для эндартерэктомии вводят в пространство между тромбом и интимой аорты, затем отслаивают тромб по боковым стенкам аорты, по боковым и задним стенкам в нижнем углу разреза аорты. На 1 см ниже разреза аорты пересекают тромб и от-сепаровывают его по задней стенке.
8.53
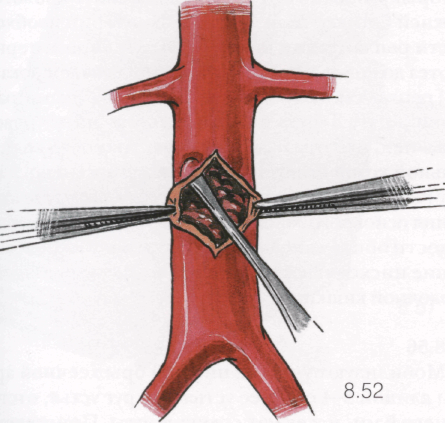
Следует избегать тромбэндартерэктомии, т.е. нельзя отслаивать ретроградно помимо тромба еще и интиму, что может повлечь ее отслойку у устий почечных артерий с последующим тромбозом артерий (А). Далее круговым движением лопаточкой вокруг тромба в сторону почечных артерий мобилизуют тромб от стенок аорты, не вскрывая просвет аорты в проксимальном отделе (Б).
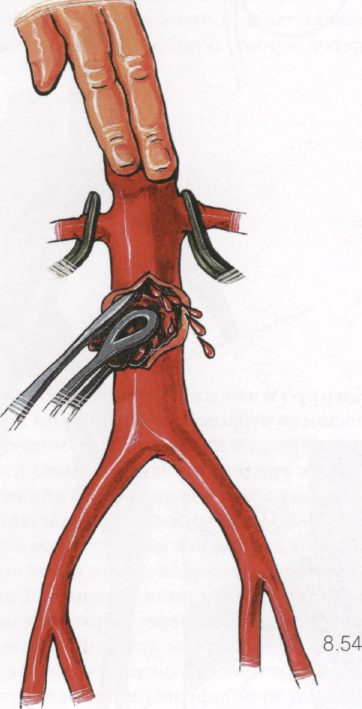
8.54
Почечные артерии пережимают зажимами для предупреждения эмболии в них при последующих манипуляциях. Пальцами руки или специальным инструментом — компрессором аорты — пережимают аорту над почечными артериями. Потягивая лапчатым пинцетом тромб на себя, временно освобождают аорту. За счет тракции за тромб и давления крови в аорте производят тромбэктомию. Контрольным пуском крови из аорты оценивают адекватность освобождения просвета аорты от тромбов. Через разрез аорты выполняют визуальную ревизию устий почечных артерий для исключения отслойки интимы в этих местах и наличия эмболов или флотирующих тромбов. Сразу ниже почечных артерий аорту пережимают зажимом, после чего восстанавливают кровоток по почечным артериям и пальцем контролируют адекватность пульсации артерий. В просвет аорты вшивают конец основной бранши бифуркационного протеза типичным образом (см. 8.26-8.31). Операцию заканчивают восстановлением кровотока в конечностях через бедренные артерии (см. 8.32-8.49).
БИФУРКАЦИОННОЕ АОРТОПОДВЗДОШНОЕ ШУНТИРОВАНИЕ
8.55
Показания к операции. Показанием является стеноз или окклюзия брюшного отдела аорты и/или начальных отделов подвздошных артерий при непораженных наружных подвздошных и бедренных артериях. Такая ситуация является достаточно редкой в ангиохирургической практике и поэтому в подавляющем большинстве случаев больным выполняют аортобедренное шунтирование.
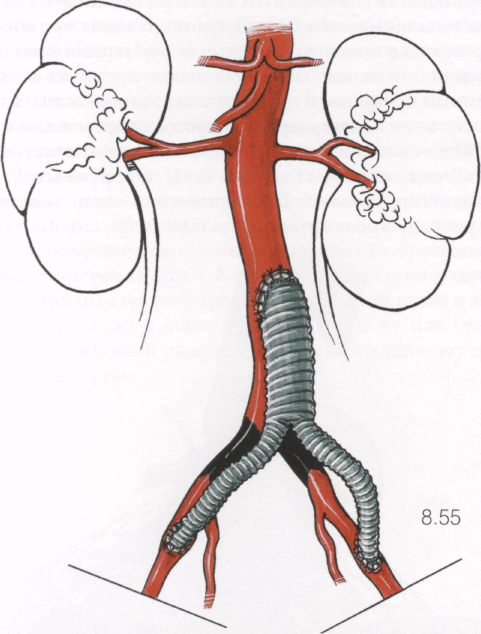
Хирургический доступ. При аортопод-вздошном шунтировании не требуется экспозиция бедренных артерий и всю операцию можно выполнить, используя срединную лапаротомию (см. 8.9-8.12). Анастомоз с аортой выполняют типичным образом (см. 8.23-8.31). Наружные подвздошные артерии вскрывают дистальнее места стеноза или окклюзии продольным разрезом 20-25 мм после предварительного рассечения над ними брюшины. Бранши протеза без труда проводят через забрюшинные туннели от аорты до подвздошных артерий. Последующие моменты хирургической тактики ничем не отличаются от таковых при бифуркационном аортобедренном шунтировании (см. 8.34-8.36, 8.41-8.49).
Реплантация нижней брыжеечной артерии
У большинства больных при аортобедренном шунтировании в момент выполнения аортального анастомоза удается сохранить кровоток в нижней брыжеечной артерии. Однако при грубых изменениях стенки аорты, при окклюзии или протезировании аорты в некоторых случаях требуется восстановить кровоток в нижней брыжеечной артерии. Критерии необходимости реплантации нижней брыжеечной артерии в протез до конца не определены. Мы считаем показанной реплантацию в случае достаточного диаметра артерии (более 3 мм) с плохим ретроградным кровотоком в ней, что отражает неэффективность коллатеральной компенсации кровоснабжения кишки через дугу Риолана. Реплантация показана, если после завершения основного этапа операции и ревизии брюшной полости обнаруживается недостаточное кровоснабжение нисходящей ободочной и/или сигмовидной ободочной кишки.
8.56
Ь6
М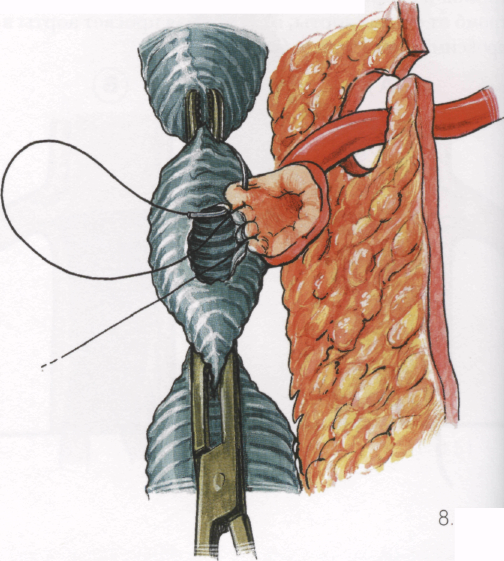 обилизуют
участок нижней брыжеечной артерии
длиной 3-4 см от ее устья. Вокруг устья,
отступя от него 5 мм, иссекают стенку
аорты. Пристеночно отжимают основную
браншу протеза. Скальпелем вырезают в
протезе отверстие диаметром 13-15 мм, куда
затем вшивают нижнюю брыжеечную артерию
с участком
стенки аорты непрерывным обвивным швом
полипропиленовой нитью 5/0. Шов проводят
не через брыжеечную артерию, а через
окаймляющую
ее устье стенку аорты.
обилизуют
участок нижней брыжеечной артерии
длиной 3-4 см от ее устья. Вокруг устья,
отступя от него 5 мм, иссекают стенку
аорты. Пристеночно отжимают основную
браншу протеза. Скальпелем вырезают в
протезе отверстие диаметром 13-15 мм, куда
затем вшивают нижнюю брыжеечную артерию
с участком
стенки аорты непрерывным обвивным швом
полипропиленовой нитью 5/0. Шов проводят
не через брыжеечную артерию, а через
окаймляющую
ее устье стенку аорты.
8.57
После наложения анастомоза нижнюю брыжеечную артерию располагают в отверстии стенки аорты в месте бывшего устья артерии.

Реплантация внутренней подвздошной артерии
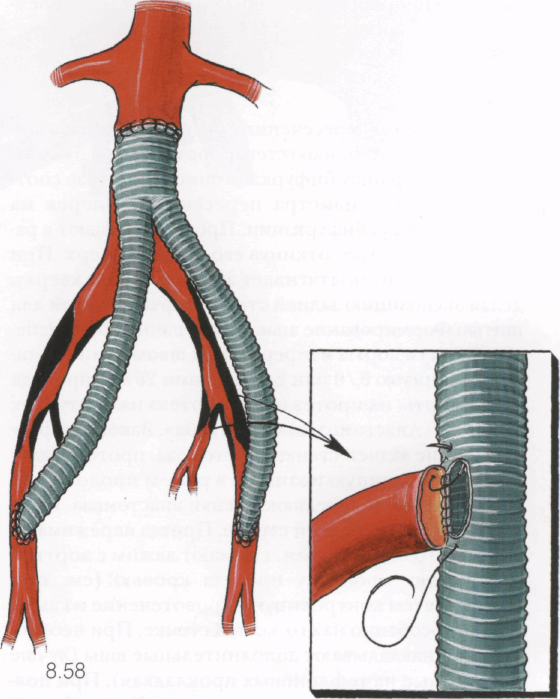
8.58
При наличии у больного васкулогенной импотенции с билатеральной окклюзией внутренних подвздошных артерий реплантация одной из них может привести к клиническому улучшению. Реплантацию производят до включения бранши в кровоток, пока она не заполнена кровью, но уже проведена через ре-троперитонеальный канал на бедро. Внутреннюю подвздошную артерию легко обнаружить пальпатор-но на боковой стенке малого таза, отступя 3-5 см от бифуркации аорты. Над артерией рассекают париетальную брюшину. Устье артерии перевязывают и, отступя 3 см от него, пережимают артерию зажимом. Артерию пересекают на 5 мм дистальнее устья или дистальнее оклюзирующей бляшки. В бранше протеза на ее боковой стороне скальпелем формируют отверстие соответственно диаметру подвздошной артерии. Анастомоз «конец внутренней подвздошной артерии в бок протеза» накладывают непрерывным обвивным швом полипропиленовой нитью 5/0. Техника шитья аналогична таковой при реплантации подключичной артерии в общую сонную артерию (см. 5.28).
8.59
Показания к о п е р а ц и и. Этот вид операции сложнее в исполнении по сравнению с бифуркационным аортобедренным шунтированием ибо включает в себя такой достаточно опасный момент, как наложение анастомоза на задней стенке аорты, кровотечение из которой иногда трудно остановить. При стенотических и окклюзионных поражениях аорты и подвздошных артерий протезирование находит меньшее применение, однако этот вариант операции считается методом выбора при лечении синдрома Лериша и абсолютно показан при сочетании синдрома Лериша с аневризмой брюшного отдела аорты.
Хирургический доступ. Выполняют продольную срединную лапаротомию с типичным обнажением аорты (см. 8.9-8.12). Аорту пережимают одним зажимом под почечными артериями поперечно, общие подвздошные артерии — недалеко от устьев. Второй большой аортальный зажим кладут по задней стенке аорты, блокируя им ретроградное поступление крови из аорты и поясничных артерий (см. 8.23-8.24). Аорту пересекают поперек полностью или на % окружности. Дистальный отрезок аорты ушивают непрерывным обвивным швом в поперечном направлении для последующего лучшего расположения протеза в ране.
8.59
При полном пересечении аорты для удобства шитья мобилизуют заднюю стенку аорты на 1 см от края. Основную браншу бифуркационного протеза соответствующего диаметра пересекают поперек на 2-3 см от места бифуркации. Протез помещают в рану рядом с аортой, откинув его бранши вверх. При этом ассистент подтягивает аорту за зажим кверху, делая экспозицию задней стенки аорты удобной для шитья. Формирование анастомоза начинают с задне-левой части аорты непрерывным швом полипропиленовой нитью 3/0 или 2/0 с иглами 26 мм, проводя иглу с аорты на протез или с протеза на аорту (как удобнее!). Анастомоз шьют «на себя». Закончив формирование задней стенки анастомоза, протез кладут в его естественную позицию в ране и продолжают шить боковые и переднюю стенки анастомоза. Нить связывают на передней стенке. Протез пережимают у места его бифуркации, снимают зажим с аорты и производят пропитку протеза кровью (см. стр. 91-93). Затем контролируют кровотечение из анастомоза, особенно на его задней стенке. При необходимости накладывают дополнительные швы (лучше П-образные на тефлоновых прокладках). При пол-
ной уверенности в герметичности анастомоза дис-тальнее его на 1 см пережимают протез и выполняют реваскуляризацию конечностей путем включения бедренных или подвздошных артерий по типу «конец протеза в бок артерии» (см. 8.34-8.40).
При неполном пересечении аорты анастомоз выполняют, как описано ранее (см. 2.21, 2.22). При этом дистальный отрезок аорты ушивают в поперечном направлении непрерывным обвивным швом. На кровоточащие поясничные артерии, расположенные между перевязанной (ушитой) аортой и поперечно рассеченной аортой, накладывают Z-образные гемо-статические швы.
БИФУРКАЦИОННОЕ АОРТОБЕДРЕННОЕ ПРОТЕЗИРОВАНИЕ
С ТРОМБЭНДАРТЕРЭКТОМИЕЙ НА УРОВНЕ ПОЧЕЧНЫХ АРТЕРИЙ
Показания к операции. При высокой (инфраренальной) окклюзии аорты у некоторых больных поражение распространяется на почечные артерии и даже выше. В этих случаях радикальное хирургическое вмешательство состоит в протезировании аорты и тромбэндартерэктомии на уровне почечных артерий с освобождением их устьев.
Хирургический доступ. Используют расширенный ретроперитонеальный или торакофренопа-раректальный доступ (см. стр. 85-90).
8.60
После обнажения участка аорты от уровня нижней брыжеечной артерии до места отхождения верхней брыжеечной артерии мобилизуют левую почечную артерию на протяжении 2 см и устья левых поясничных артерий. Измеряют кровоток в почечной артерии. Последовательно пережимают люмбальные, левую почечную артерии и аорту сразу ниже или выше верхней брыжеечной артерии. Производят продольную аортотомию по левой стенке аорты, начиная на 2 см выше почечной артерии и заканчивая на 5 см ниже ее, проводя разрез на 1 см ла-теральнее левой почечной артерии. На 3 см дисталь-нее левой почечной артерии аорту полностью пересекают.
.60
8.61
Края аорты разводят пинцетами и лопаточкой выполняют тромбэктомию на всем протяжении разреза. Устья почечных артерий дополнительно контролируют визуально, тщательно освобождая их от нависающих тромбов, интимы и детрита. Рану промывают изотоническим раствором хлорида натрия, временным пуском крови по левой почечной артерии вымывают остатки детрита из нее.

8.62
Рану аорты зашивают непрерывным обвивным швом полипропиленовой нитью 2/0 или 3/0 с иглой 26 мм от верхнего угла вниз до поперечного разреза аорты, где нити связывают. Сразу под почечной артерией аорту пережимают, освобождая ее выше вместе с ранее пережатыми другими артериями и восстанавливая кровоток по левой почечной и поясничным артериям. Время пережатия аорты выше почечных артерий не должно превышать 30-40 мин. Дистальный отдел аорты ушивают наглухо. В свободный конец аорты под почечными артериями вшивают основную браншу бифуркационного протеза, срезанного поперечно и сориентированного таким образом, чтобы метка (полоса на протезе) была обращена вверх. Техника шитья анастомоза аналогична таковой при аор-тобедренном протезировании (см. 8.59). Проведение левой бранши протеза при этом доступе не вызывает трудностей. Сложнее обстоит дело с правой браншей.
Ввиду особого положения больного на операционном столе ретроперитонеальная туннелизация пространства для проведения бранши затруднительна. Как правило, туннель здесь несколько длиннее и сомкнуть пальцы обеих рук достаточно сложно. Приходится пользоваться вслепую зажимом Шамли с малым марлевым шариком на конце, введенным из бедренного доступа. Зажим следует проводить строго по предполагаемому ходу подвздошной артерии, больше кзади и медиально в направлении введенного со стороны аорты по ходу правой подвздошной артерии пальца правой руки. После проведения правой бранши протеза на бедро натяжение ее должно быть большим, чем левой, ибо после перекладывания больного на спину бранши обязательно будут равновеликими. Дальнейшие этапы операции ничем не отличаются от бифуркационного аортобедренного шунтирования (см. 8.34-8.49).
8.62