
- •2. Сердечная недостаточность: кардиальные и экстракардиальные причины,
- •4. Неревматические миокардиты: этиология, патогенез, клиника,
- •6. Инфекционный эндокардит: этиология, патогенез, понятие о первичном и
- •7. Инфекционный эндокардит: лечение и профилактика.
- •13. Диф диагностика впс с обогащением малого круга кровообращения.
- •14.Диф. Диагностика врожденных пороков сердца с цианозом.
- •15. Перикардиты: этиология, патогенез, клиника, диагностика, диф.Диагноз.
- •16. Перикардиты,
- •17. Вегетативная дисфункция: этиология, патогенез, клиническая картина,
- •18. Вегетативная дисфункция: лечение, реабилитация, профилактика.
- •19. Первичная артериальная гипертензия: определение, эпидемиология,
- •20. Первичная артериальная гипертензии: лечение, профилактика, реабилитация, диспансерное наблюдение.
- •21. Вторичные артериальные гипертензии: этиология, патогенез, клиническая картина, диагностика, дифференциальная диагностика.
- •22. Экстрасистолия: этиология, электрофизиологические механизмы, клиника, диагностика, экг-диагностика, лечение.
- •25.Брадиаритмии (синдром слабости синусового узла, атриовентрикулярные блокады): этиология, патогенез, клиника, диагностика, экг-критерии, лечение, показания для имплантации электрокардиостимулятора.
- •26. Ювенильные хронические артриты: этиология, патогенез, классификация, клинические варианты, диагностика.
- •29. Системные поражения соединительной ткани: общие вопросы этиологии и патогенеза, понятие об аутоиммунитете, клиника, диагностика.
- •31. Системные васкулиты (узелковый полиартериит, неспецифический аортоартериит, гранулематоз Вегенера, слизисто-кожный лимфонодулярный синдром): клиника, диагностика, диагностические критерии.
- •33. Дифференциальная диагностика системных заболеваний соединительной ткани (скв, ювенильный дерматомиозит, системная склеродермии)
- •34. Дифференциальная диагностика системных васкулитов ( узелковый полиартериит, синдром Кавасаки, геморрагический васкулит)
- •35. Дифференциальная диагностика моноартрита.
- •37. Врожденный нефротический синдром: этиология, патогенез, клиника, диагностика, лечение, исходы.
- •40. Тубулопатии с ведущим синдромом нефролитиаза (почечный тубулярный ацидоз I типа): этиология, патогенез, клиника, диагностика, лечение, исходы и осложнения.
- •41. Дисметаболические нефропатии (уратурия, оксалурия, кальцийурия, фосфатурия): этиология, патогенез, клиника, диагностика, лечение, исходы и осложнения.
- •43. Приобретенный нефротический синдром: этиология, патогенез, морфологическая характеристика, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •44. Рефлюкс-нефропатии: этиология, патогенез, клиника, диагностика, лечение, течение, исходы и осложнения.
- •45. Циститы у детей: этиология, патогенез, клиника, диагностика, дифференциальный диагноз, лечение, течение, исходы и осложнения. Нейрогенные дисфункции мочевого пузыря.
- •46. Острая почечная недостаточность (опн): этиология, патогенез, классификация, стадии, диагностика. Дифференциальный диагноз.
- •47. Острая почечная недостаточность (опн): лечение, посиндромная терапия, показания к гемодиализу, исходы, прогноз.
- •50. Дифференциальная диагностика нефритического и нефротического синдромов.
- •51. Поликистоз и кистозная дисплазия почек: этиология, клиника, диагностика, дифференциальная диагностика, лечение, диспансерное наблюдение.
- •52. Острый гломерулонефрит: этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •53. Хронический гломерулонефрит: этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •55. Пиелонефриты: этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •Клинические критерии диагностики
- •Cимптомы, течение
- •58) Неспецифический язвенный колит: этиология, патогенез, клиника, диагностика, лечение, течение, исходы и осложнения.
- •59) Болезнь Крона: этиология, патогенез, клиника, диагностика, лечение, течение, исходы и осложнения.
- •60) Дифференциальная диагностика неспецифических заболеваний кишечника.
- •61) Гельминтозы, вызываемые круглыми гельминтами – нематодами (аскаридоз, энтеробиоз, трихоцефалез, токсокароз, трихинеллез): клиника, диагностика, лечение, профилактика.
- •62)Гельминтозы, вызываемые ленточыми гельминтами – цестодами (тениоз, тениаринхоз, эхинококкоз, дифизоботриоз: клиника, диагностика, лечение, профилактика.
- •65) Острый панкреатит: этиология, патогенез, клиника, диагностика, дифференциальный диагноз, лечение, исходы и осложнения, профилактика. Неотложная помощь при остром панкреатите.
- •66) Хронический панкреатит: этиология, патогенез, клиника, диагностика, дифференциальный диагноз, лечение, исходы и осложнения, профилактика.
- •67) Кистофиброз поджелудочной железы: Этиология. Патогенез. Диагностика. Дифференциальный диагноз. Особенности клинического течения.
- •68) Хронический гепатит: этиология, патогенез, клиника, диагностика, значение методов прижизненного морфологического исследования печени, лечение, течение, исходы и осложнения, профилактика.
- •69) Цирроз печени: этиология, патогенез, клиника, диагностика, значение методов прижизненного морфологического исследования печени, лечение, течение, исходы и осложнения, профилактика.
- •70)Заболевания верхних отделов желудочно-кишечного тракта (гастродуодениты, язвенная болезнь): этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •71) Дифференциальная диагностика желтух
- •72) Муковисцидоз: этиология, патогенез, клиника легочной и смешанной формы, диагностика, дифференциальный диагноз, неонатальный скрининг.
- •73) Муковисцидоз: лечение, течение, исходы и осложнения.
- •74) Врожденные и наследственные заболевания легких (гемосидероз легких, синдром Гудпасчера, дефицит альфа-1-антитрипсина): этиология, патогенез, клиника, диагностика, дифференциальная диагностика.
- •75) Врожденные и наследственные заболевания легких (гемосидероз легких, синдром Гудпасчера, дефицит альфа-1-антитрипсина): лечение, течение, исходы и осложнения.
- •76) Альвеолиты (экзогенный аллергический альвеолит, идиопатический фиброзирующий альвеолит, токсический фиброзирующий альвеолит): этиология, патогенез, клиника, диагностика, дифференциальный диагноз.
- •Гастроинтестинальная форма пищевой аллергии к пшенице.
- •Гастроинтестинальная форма пищевой аллергии к пшенице.
- •Лечение птерин-зависимых форм фку
- •105. Врожденный гипотериоз. Лечение
- •116. Врожденная дисфункция коры надпочечников: лечение, прогноз, медико-генетическое консультирование, пренатальная диагностика, диспансерное наблюдение.
- •118. Хроническая недостаточность надпочечников: этиология, патогенез, клиника, дифференциальный диагноз, заместительная гормональная терапия, прогноз, диспансерное наблюдение.
- •Лечение острого адреналового криза [bii]
- •119. Гиперкортицизм (болезнь и синдром Иценко-Кушинга): определение, этиология, патогенез, клиника, диагностика, дифференциальный диагноз, лечение, прогноз, диспансерное наблюдение.
- •120. Клиническая картина геморрагического синдрома (петехиальносинячковый, гематомный, смешанный, васкулитный, ангиоматозный). Методы оценки тромбоцитарного и коагуляционного гемостаза.
- •121. Дифференциальная диагностика заболеваний с геморрагическим синдромом (геморрагический васкулит, тромбоцитопеничская пурпура, тромбоцитопатии, гемофилия).
- •122. Дифференциальная диагностика заболеваний с синдромом цитопении (острый лейкоз, апластическая анемия, системная красная волчанка).
- •123. Дифференциальная диагностика анемий.
- •126. Конъюгационные желтухи новорожденных. Этиология. Особенности патогенеза. Диагностика. Дифференциальный диагноз. Исходы. Осложнения.
- •127. Конъюгационные желтухи новорожденных. Лечение. Показания к консервативным и оперативным методам терапии.
- •129. Механические желтухи. Клиника. Диагностика. Дифференциальный диагноз. Лечение.
- •130. Паренхиматозные желтухи. Этиология гепатитов. Клиника. Диагностика. Дифференциальный диагноз. Лечение. Интенсивная терапия острой печеночной недостаточности у новорожденных. Исходы.
- •131. Анемии новорожденных вследствие кровопотери. Патогенез. Клиника. Гиповолемический шок. Диагностика. Дифференциальный диагноз. Лечение. Неотложная помощь.
- •132. Анемии новорожденных вследствие нарушения эритропоэза. Этиология. Патогенез.Клиника. Диагностика. Дифференциальный диагноз. Лечение. Показания к использованию эритропоэтина
- •133 Геморрагический синдром новорожденных. Дифференциальный диагноз. Лечение в зависимости от этиологии заболевания. Профилактика. Прогноз.
- •138. Бактериальный сепсис новорожденного. Представление о системной воспалительной реакции организма и ее патофизиологии. Клиника. Диагностика. Дифференциальный диагноз.
- •139. Бактериальный сепсис новорожденного. Лечение, рациональный выбор антибиотикотерапии. Иммунотерапия. Противошоковая терапия. Осложнения. Прогноз.
- •141. Клинические особенности инфекции covid-19 у детей старше одного месяца. Формы, осложнения.
- •142. Мультисистемный воспалительный синдром у детей, ассоциированный с sars-CoV-2. Клинические его проявления и диагностика.
- •143. Лабораторная диагностика инфекции covid-19 у детей при различных формах.
- •144. Инструментальная диагностика инфекции covid-19 у детей. Микробиологическая (специфическая) диагностика инфекции covid-19 у детей.
- •146. Особенности лечения детей с инфекцией covid-19. Показания для госпитализации детей с covid-19 или подозрением на него. Общие принципы и алгоритмы лечения инфекции covid-19 у детей.
- •148. Критерии выписки из стационара детей с новой коронавирусной инфекцией.
- •149. Профилактика инфекции covid-19 у детей.
- •150. Основные принципы организации комплексной реабилитации детей после перенесенной вирусной инфекции covid-19.
1. Кардиомиопатии (дилатационная, гипертрофическая, рестриктивная):
этиология, патогенез, клиника, диагностика, значение эхокардиографии,
лечение, исходы и осложнения, прогноз.
Гипертрофическая основная, на лекции ее больше всех, остальное вкратце. Кардиомиопатии- группа гетерогенных заболеваний, характеризующихся патологией миокарда с его структурными и/или f(x) нарушениями, не обусловленная ишемической болезнью сердца, гипертензией, клапанными пороками и врожденными заболеваниями
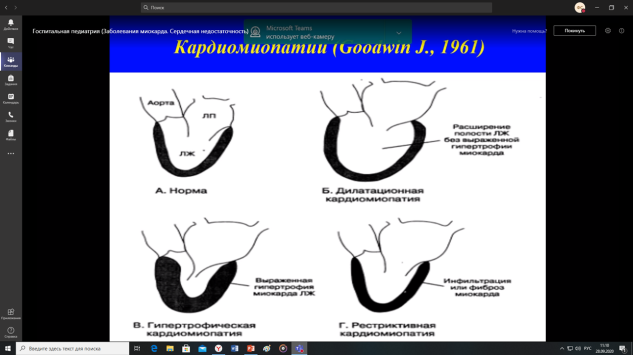
1.Дилатационная
2.Гипертрофическая
3.Рестриктивная
Дилатационная(ДКМП) - заболевание неустановленной этиологии, хар. необструктивным расширением левого желудочка, сниженной контрактильной способностью миокарда, что сопровождается выраженной сердечной недостаточностью. Этиология: 1.Вирусная гипотеза (как исход миокардита). 2. Аутоиммунная гипотеза. 3.Генетическая гипотеза. 4.Митохондриальная дисфункция.
Клиника дкмп: -одышка, кашель, повышенная потливость, отказ от грудного кормления. Боли в животе, тошнота, рвота, диспептические явления. Синкопальные состояния. Быстрая утомляемость.
Прогноз: неблагоприятный ( смерть в 3.5-5 лет). ХСН. Тромбоэмболии.
Гипертрофическая ГКМП - заб. миокарда, хар. очаговой или диффузной гипертрофией миокарда левого и/или правого жел., чаще асимметричной, с вовлечением в гипертрофический процесс межжел. перег., нормальным или уменьшенным объемом левого жел., сопровождающееся нормальной или увел. контрактильностью миокарда при значительном снижении диастолической функции.
Этиология: генетическое заболевание. более 200 генов. Семейная - аутосомно доминантный. Спорадическая - случайные мут.
Патогенез: 1.Обструкция выходного отдела левого желудочка. 2. диастолическая дисфункция лев. жел. 3. Митральная регургитация.
Клиника: 1.Левожел. серд. недост. 2.Усиление верхушечного толчка. 3.Систолические шумы: изгнания, митральной недостаточности. 4.Синкопальные состояния: синдром малого выброса, тахи- брадиаритмии.
Диагностика (ЭКГ): 1.Брадикардия. 2.Гипертрофия лев жел. 3.Расширенный QRS 4. Блокада пер. ветви лев ножки пучка Гиса. 5.Удлиненный QT. 6.Инверсия Т. 7.Глубокий Q. 8.Нарушения ритма.
Лечение: 1.Улучш. релаксации миокарда: Бета-адреноблокаторы (анаприлин), Блокаторы кальциевых каналов (верапамил) 2.Антиаритмические (дизопирамил, кордарон). 3.Трансаортальная септальная миоэктомия.
Исход:1.Внезапная смерть из-за желудочковых аритмий. 2.Прогресс. серд. недост.
РестрективнаяКМП может быть одним из проявлений болезней накопления и инфильтративных заболеваний.
Клиническая картина РКМП складывается из системных проявлений основного заболевания и признаков лево-, правожелудочковой или бивентрикулярной диастолической ХСН.
• одышка, приступы удушья, слабость, утомляемость, отеки. Акроцианоз, набухание шейных вен, выраженные отеки, асцит
Диагностика:
• Перкуторно увеличение относительной тупости сердца вправо за счет дилатации ПП. • Аускультация - ослабление I и II тонов сердца. III патологический тон сердца и систолический шум
ЭКГ при РКМП Изменения ЭКГ при РКМП неспецифичны. В зависимости от причин заболевания
ЭХОКГ при РКМП: выраженное утолщение, снижение эластичности, ригидность эндокарда и/или миокарда; нарушение диастолической функции ЛЖ и ПЖ, уменьшение размеров полости желудочков и прогрессирующая дилатация предсердий; образование внутрисердечных тромбов и повышение риска тромбоэмболических осложнений.
2. Сердечная недостаточность: кардиальные и экстракардиальные причины,
первичные и вторичные механизмы адаптации, понятие о систолической
и диастолической дисфункции, патогенез, классификация по стадиям и
функциональным классам, клиника. https://minzdrav.gov-murman.ru/documents/poryadki-okazaniya-meditsinskoy-pomoshchi/_kr_hsn.pdf
Причины: Заболевания миокарда, приводящие к систолический или диастолической дисфункции сердца. 2.Поражение коронарных сосудов. 3.Врожденные пороки сердца. 4.Сердечная недостаточность с высоким сердечным выбросом. 5.Экстракардиальные заболевания. (хз че там)
Механизмы адаптации:
Первичные: 1)Увеличение сердечного выброса - закон Франка-Старлинга: с увеличением растяжения миокарда во время диастолы возрастает его напряжение в период систолы. 2)Тахикардия - Гиперактивация выработки нейрогормонов => активация симпатико-адреналовой системы (норадреналина, адреналина и ренин-ангиотензин-альдостероновой системы) 3.Гипертрофия миокарда
Снижение сердечного выброса, связанное с истощением первичных механизмов компенсации, способствует включению вторичных механизмов компенсации
К вторичным механизмам компенсации относят повышение вазомоторного тонуса и увеличение объема циркулирующей крови.
Систолическая дисфункция: уменьшение сердечного выброса вследствии снижением сократительной способности миокарда или объемной перегрузки.
Диастолическая форма серд нед.: уменьшение наполнения полостей в диастолу: нарушение релаксации, уменьшение объема полостей за счет опухолей.
Патогенез: 1)гемодинамические, 2)нейрогуморальные, 3)иммунологические механизмы развития ХСН, 4)эндотелиальную дисфункцию и 5)нарушения клеточного энергообмена.
Классификация по стадиям b функциональным классам: :
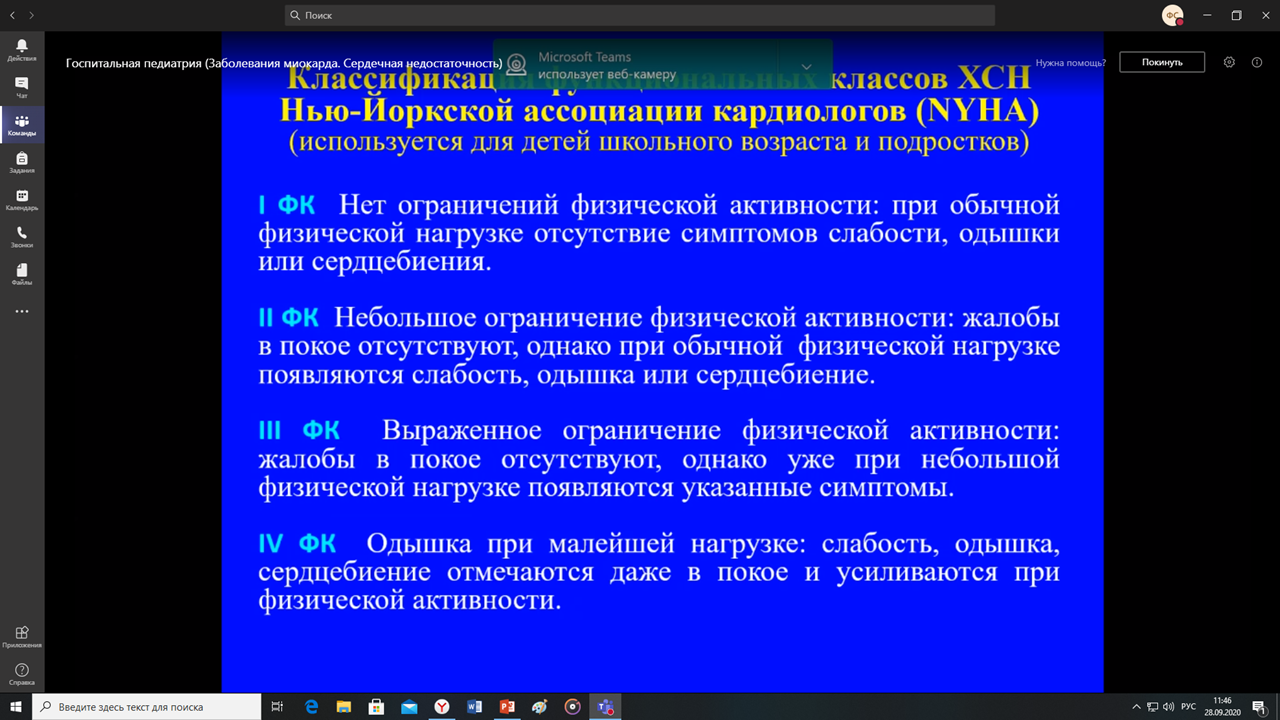

Клиника:

глухость сердечных тонов и появление дополнительных тонов – протодиастолического III и пресистолического IV, акцент II тона (характерен для легочной гипертензии), возможен суммационный ритм галопа. диспептические явления (понос, запор, тошнота, рвота), связанные с застоем крови в мезентериальных сосудах и застойным гастритом. Отмечаются периферические отеки на стопах, затем на лодыжках, голенях, у лежачих больных - в области крестца, обычно увеличивающиеся к вечеру.
3. Сердечная недостаточность: принципы лечения, применение
кардиотонических, диуретических и эрготропных препаратов,
периферических вазодилататоров. https://minzdrav.gov-murman.ru/documents/poryadki-okazaniya-meditsinskoy-pomoshchi/_kr_hsn.pdf
Принципы лечения: 1)организация правильного режима и ухода за больным. 2)диетотерапия. 3)оксигенотерапия 4)Воздействие на этиологический фактор. 5)Снижение требований к сердечному выбросу (ограничение физ активности, создание температурного комфорта, уменьшение периферического сосудистого сопротивления). 6)Воздействие на миокард (повышение сократимости миокарда, снижение сопротивления выбросу, ОЦК.)
Медикамент. лечение хрон. недостаточности:
1)стимуляция сократительной способности миокарда (сердечные гликозиды(кардиотонические препараты)): Дигоксин В настоящее время при лечении ХСН рекомендуется использование невысокой дозы (для больных с массой тела более 55 кг до 0,25 мг/сут, при массе тела менее 55 кг до 0,125 мг/сут)
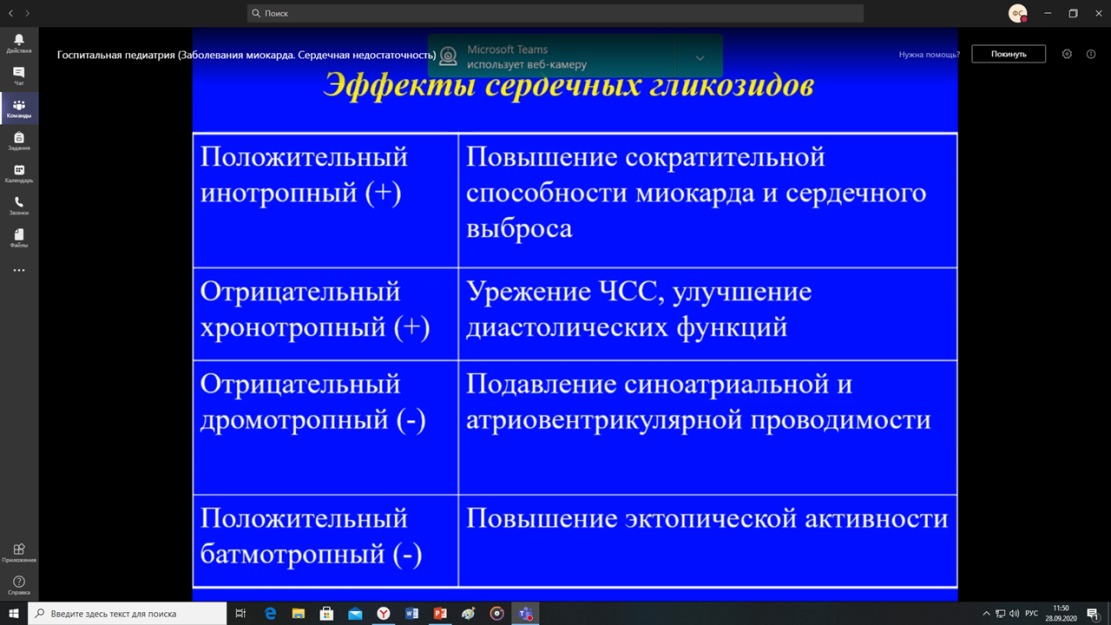
2)Гемодинамическая разгрузка сердца:
1.Ингибиторы АПФ(каптоприл 0.5-1мг/кг(лекция)) (для а)Уменьшение постнагрузки на сердце, б)Обратного развития гипертрофии миокарда в)Уменьшение ОЦК и постнагрузки.)).
2.Диуретики. Принципы назначения диуретиков:
Начинают с низкой эффективной дозировки, постепенно увеличивается до исчезновения симптомов;
при исчезновении симптомов застоя жидкости и достижении стабильной массы
тела дозировка считается адекватной в отсутствии признаков нарушения функции почек и дегидратации;
целью диуретической терапии является достижение стабильного «сухого веса»
пациента с помощью минимальной дозировки диуретика.
Фуросемид из расчета 1-3 мг/ кг/сут.
3.Периферические вазодилататоры ??? в клин реках нет, в лекции нет. Все что есть в клин реках это лечение осложнений аритмиями: Амиодарон (10 мг/кг/сут в течение 10 дней с дальнейшим переходом на 5 мг/кг/сут 5 дней в неделю), который эффективен в отношении как суправентрикулярных, так и желудочковых аритмий, не ухудшает сократительную способность миокарда и обладает свойствами периферического вазодилататора.
