
4 курс / Акушерство и гинекология / УЗИ_в_гинекологии_Симптоматика_Диагностические_трудности_и_ошибки
.pdf
В большинстве наблюдений аномалия развития М, в час гности - уд воение ее тела, являющееся крайним вариантом двурогой М, впервые диагносцируется при обращении пациентки к гинекологу по поводу бе ременности (рис. 28).
И., 19 лет. Обратилась в женскую консультацию по поводу нежелательной бере
менности (задержка месячных 14 дней) Перед осмотром гинеколога огуществленоУЗИ
Рис. 28. Удвоение М. БРС = 4 НБ, плодное яйцо В полости нового юли М.
Эхограмма в поперечной проекции - удвоение тела М: справа лоцируется утолщенный до 28 мм, децидуалыю измененный Э; слева - БРС, размеры плодного яйца соответствуют 4 НБ
При этой аномалии одно из тел М может быть принято за патоло гическое О в МТ. И только УЗИ позволяет распознать истинную картину
(рис. 29).
К. 20 лет. Обратилась в женскую консультацию для постановки на учет как женщина,
сохраняющая беременность. Осмотр гинеколога: в правой половине МТ определяется М увеличенная до 9-10 НБ, а слева от нее пальпируется патологическое О 8-9 см в Д. С предположительным диагнозом "беременность сроком 9-10 недель + киста или опухоль
левого яичника" К. направлена на УЗИ, которое однозначно показало наличие удвоения М
(общая ШМ) с беременностью в правой ее части.
Рис. 29 Удвоение М с общей ШМ. беременность сроком 10-11 недель
в полости правого тела М ( I . 2. 3).
40

I. Продольный срез правого тела М. Беременность: один плод. КТР которого ра нен сроку 10-11 НБ, сердцебиение отчетливое; количество околоплодных вод в преде лах нормы: угрозы выкидыша нет: плацента по передней стенке, ее толщина, структура и ivonnOTHO гь соответствуют указанному сроку беременности.
2. Продольный срез левого тела М - диффузно увеличено до б -7 НБ. в полости поцируется децидуалыю измененный Э: толщина до 32 мм. контуры ровные, в центре нечетко очерченная эхонегативная зона выгянутой формы.
3.Поперечный срез обоих тел М на границе верхней и средней третей, в полостях
>оторых определяется: справа - сечение верхнего полюса плодного яйца, слева - децн-
Луально измененный Э
ЯИЧНИКИ. При поперечном сканировании Я визуализируются справа и слева oi M. Редко оба Я одновременно видны в одной и той же плоскости. Для объективной оценки характера Я необходима поли позиционная эхолокация каждого из них в отдельности с чередованием поперечной, продольной и косых плоскостей, вплоть до получения оп тимального изображения. Иногда для визуализации Я целесообразно применять следующий методический прием: один из концов располо-
41

женного поперечно датчика поднимается вверх, соответственно другим концом осуществляется дозированная компрессия брюшной стенки. При компрессии слева появляется изображение правого Я и наоборот
(рис. 30).
Рис. 30. Эхолокация Я способом дозированной компрессии брюшной стенки.
1.Получение изображения правого Я.
2.Получение изображения левою Я.
Предложенные методические приемы обеспечивают 100% визуа лизацию обоих Я. Правый и левый Я чаще всего расположены асиммет рично по отношению к М, как правило, на небольшом расстоянии (2040 мм) от ее углов. Расположение Я индивидуально для каждого паци ента {рис. 31).
Рис 31. Некоторые варианты расположения Я относительно М.
42

Нередко один из Я вплотную прилегает к боковой поверхности М, что иногда рассматривается как признак хронического воспалительного процесса. Однако, такое положение Я очень часто встречается у здоро вых женщин и. при отсутствии УЗ-изображения спаек, должно быть рас ценено как вариант нормы (рис. 32, 33).
Ч., 32 пет. Жалоб пег. Решила пройти профилактическое УЗИ органов брюшной ПО
ЛОСТИ, МТ и почек перед отьездом на постоянное место жительства за границу Выписка
из имеющегося на руках у пациентки протокола исследования: "Правый яичник ... распо ложен рядом с маткой, неотделим от нее. Заключение: хронический аднексит, справа".
Осмотр гинеколога - патологии не обнаружено.
С учетом расхождения данных гинеколога и УЗИ. Ч. направлена на повторное ис
следование в гинекологический центр.
Рис. 32. Диагностическая ошибка.
Я не увеличены, нормальной мелкофолликулярной эхоструктуры. Левый Я распо ложен на расстоянии 32 мм от угла М (длина левой собственной яичниковой езя,-
Правый Я лоцируется вдоль правой боковой стенки М. в пространстве между правым Я
И М спаек нет — вариант нормального расположения одного из Я.
Существует мнение, что подобная локализация Я наблюдается при врожденно короткой собственной яичниковой связке (менее 10 мм). Значительно реже указанное положение Я встречается с двух сторон
(рис. 33).
Д.. 30 лет. Два месяца тому назад перенесла острый двухсторонний восг.алитепь-
ный процесс придатков М. После окончания лечения: жалоб нет. при осмотре гинеколо
га патологии не обнаружено, но "на всякий случай учитывая желание пациентки забе ременеть и родить (собирается замуж), выполнено УЗИ МТ
Выписка из протокола исследования:" ... Оба яичника вплотную прилегают ■
ке, припаяны к ней. Заключение/ двухсторонний хронический аднексг - ягель-
чо. что прямых указаний на УЗ-изображение Рубцовых изменений {спаек) ни в описа тельной, ни в заключительной частях протокола исследования нет.
На основании указанных данных гинекологом высказано предположение о во.^
ном бесплодии. Расстроенная этим А. обратилась для консультации в ц:-
43

плодия, где была осмотрена гинекологом - пальпаторно патологии со стороны М и ее
придатков не обнаружено. Повторено УЗИ.
Рис. 33. Диагностическая ошибка (1.2).
1.Поперечная проекция Оба Я вплотную прилегают к боковым поверхностям М.
впроекции Я и М спаек не определяется — вариант расположения Я (норма).
Втретий раз УЗИ выполнено на третий месяц после замужества.
2. БРС: в полос ш М имеется плодное яйцо, размеры 11 рого соответствуют трем НБ.
К сожалению, число подобных заблуждений до настоящего време ни остается недопустимо высоким. Еще одно аналогичное наблюдение показано на следующем примере (рис. 34).
Д.. 23 лет. Обратилась в одно из медицинских учреждений СПб по поводу беспло дия. Осмотр гинеколога патологии не показал. Осуществлено УЗИ.
44

Рис. |
34. |
Диагностическая |
|
ошибка |
(1.2). |
1. Эхограмма, прод-
[.'■аленная пациенткой
Выписка из протоко
ла исследования: ".. Яичники (R и L): подпа яны к матке: правый 3.9 х 1.8 см, левый 3.1 х 2.1 см. контуры неровные, с
фолликулами до 0,6 см
Заключение: двух
сторонний аднексит". |
|
На основании приведенных данных сделан вывод о не |
|
проходимости обеих маточных труб из-за спаек, как при |
|
чине бесплодия. С диагнозом "трубное бесплодие?" Д. |
|
направлена на лапароскопию: патологических измене |
|
ний со стороны М, ее придатков и тазовой брюшины не |
|
обнаружено: маточные трубы свободно проходимы. |
|
С результатами УЗИ (Рис. 34,1) и лапароскопии на ру |
|
ках. Д обратилась для лечения бесплодия в гинекологи |
|
ческий центр. При ретроспективном анализе представ |
|
ленной эхограммы (1) и повторных УЗИ (обзорно, ТВ) |
|
изображения спаек в проекции М и Я не отмечено, что |
|
было подтверждено предшествующей лапароскопией. |
|
Положение Я рядом с М расценено как вариант нормы. |
|
Последующее комплексное эндокринологическое об- |
2. БРС = 3-4 НБ. |
следование, включающее УЗ-мониторинг фолликулов и
Э на протяжении нескольких менструальных циклов, показало ановуляцию по типу атре-
зии неовулировавше! о фолликула и недостаточность лю геиновои фазы цикла. Предпри нятая затем гормональная коррекция через семь месяцев принесла успех (2).
Приведенные наблюдения наглядно подтверждает известное в лу чевой диагностике (рентгенология, УЗИ, радиоизотопная диагностика, компьютерная томография, ядерно-магнитный резонанс) правило - факт наличия патологических изменений может быть установлен и зафикси рован в протоколе исследования только при непосредственной визуамизации патологического очага; если же имеются лишь косвенные при знаки (например, необычное положение обьекта, деформация окружа ющих тканей, изменение привычной локализации органов и др.). то до пустимо высказывание подозрения о возможности патологического про цесса в данной области.
45

форма Я (рис. 35) правильная овальная, несколько реже вытя нутая или округлая. В большинстве случаев форма правого и лево го Я разная. Контуры четкие и ровные. Капсула Я в норме не лоцируется.
У здоровых женщин де тородного возраста величи на Я колеблется от 24 до 40 мм (длина) и от 15 до 25 мм (поперечник). Размеры Я у одной и той же пациентки редко полностью совпадают, но эти различия незначи тельны (в пределах 10 мм). Иногда у абсолютно здоровых женщин при эхолокации МТ
Р и с 35 Варианты формы я
(профосмотры) выявляются крупные Я нормального строения, величина которых значительно превы
шает указанные средние размеры, (рис. 36). Эту возможность следует учитывать в практической работе, так как при обнаружении такой карти ны очень часто высказываются предположения (или делается однознач ное заключение) о патологическом увеличении Я.
Н.. 30 пет. Профосмотр. Жалоб нет Из анамнеза: дважды роды, один аборт; ме сячные регулярные и безболезненные.
Рис. 36. Крупные Я у здоровой женщины.
На эхограмме (поперечный срез на уровне верхней части дна М). правый Я =48 х 31 мм. левый Я -50 х 27 мм; нормальной мелкофолликулярной эхоструктуры.
46
При генитальном инфантилизме Я небольших (длина не более 20 мм), реже нормальных размеров. В менопаузе размеры Я также значи тельно уменьшены.
Я лоцируются как мягкотканные О низкой эхоплотности. Как прави ло, общая плотность изображения Я ниже эхоплотности миометрия Структура неоднородная за счет множественных мелких жидкостных О (антральные фолликулы) от 2 до 6-7 мм в Д. В ряде руководств по УЗдиагностике и в практике гинекологической работы визуализируемые при эхолокации фолликулы нередко описываются как примордиальные, что в корне неверно и, поэтому, требует более подробного освещения воп росов фолликулогенеза.
Примордиальные фолликулы составляют основу репродуктивной системы Я и со
стоят из первичного ооцита. окруженного однослойным плоским эпителием. Первичный фолликул формируется за счет роста ооцита, который вступает в контакт
с гранулезными клетками, развивающимися из начального фолликулярного плоского эпи
телия.
Вторичный фолликул характеризуется дальнейшим ростом ооцита, который дос-
шгает своей полной величины (120 мкр в Д) и завершает полное деление созревания;
параллельно происходит быстрая пролиферация гранулезного эпителия и появление слоя оболочечных клеток типа фибробластов (тека-клетки).
Третичный(или антральный) фолликул возникает из-за накопления жидкости в слое гранулезных клеток в виде щелей, которые, сливаясь друг с другом, формируют неболь шую, заполненную жидкостью полость (антрум), видимую при эхолокации - антральный фолликул. Только один из антральных фолликулов, в результате продолжающейся стиму
ляции гоиадотропинами, становится доминантным, достигая к моменту овуляции 20-30
ммв Д.
Воболочке преовуляторного фолликула образуются сократительные клетки, ко торые участвуют в овуляции, выталкивая ооцит из полости.
Упомянутые дополнительные сведения показывают, что примор диальные. первичные и вторичные фолликулы видны лишь при гистоло гическом исследовании Я, и только третичные или антральные фоллику лы (последний термин предпочтителен, так как точнее отражает морфо логическую природу этого жидкостного О) могут определяться при УЗИ, независимо от способа эхолокации (обзорного или ТВ).
Число видимых на эхограммах фолликулов колеблется от 4 до 12-14 штук в каждом Я и может быть неодинаковым справа и слева, а также в разные фазы менструального цикла. Фолликулы обычно выяв ляются в периферических отделах Я (кортикальный слойУ но на аксиаль ных эхосрезах могут быть видны и в центре. При ТВ-исследовании в струк туре мозгового вещества Я часто выявляются узкие фиброзные прослой ки и ветви яичниковой артерии, имеющие радиально-аркадное строение.
4 ■
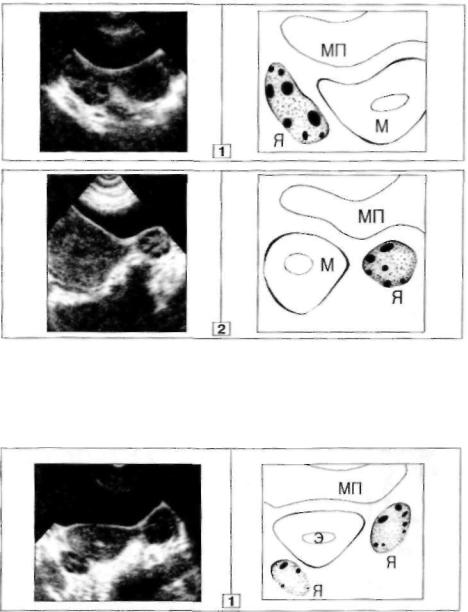
Рис. 37. ЭхОГраммы Я (ни;.;.:.,).
1.Правый Я: 32 х 17мм; 8 антральных фолликулов, от 3 до 5 мм в Д.
2.Левый Я: 22 х 19 мм; б антральных фолликулов. 2 - 5 мм в Д.
РИС. 38 (1.2). Эхограмма Я (норма).
I. Правый и левый Я в одной плоскости сканирования: правый 23 х 17 мм, левый 29 х 19 мм; содержат от 5 до 7 мелких (не более 5 мм п Д) фолликулов.
48
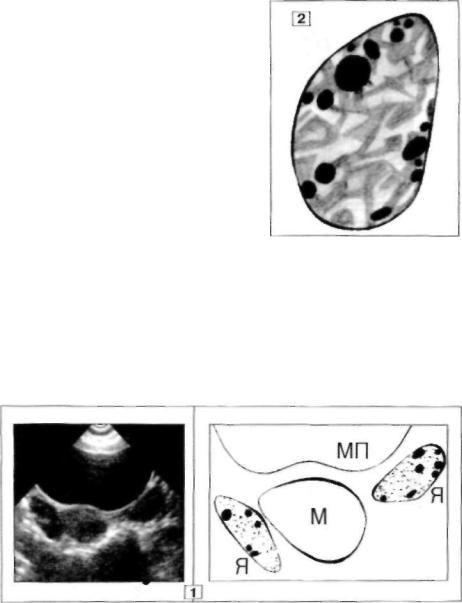
Зреющий или доминантный фол |
|
ликул (рис. 39) определяется в одном из |
|
Я в первой фазе менструального цикла |
|
(примерно на третий день после окон |
|
чания месячных)и вплоть до овуляции |
|
(от 9 до 13 дней после месячных), дости |
|
гая к этому моменту 20 - 30 мм в Д, - |
|
преовуляторный фолликул. Следует от |
|
метить, что физиологический процесс |
|
созревания фолликула начинается с |
|
первого дня месячных. Однако, при УЗ- |
|
оценке этого процесса целесообразно |
|
производить отсчет со дня окончания |
|
месячных: во-первых, во время месяч |
|
ных и в первые дни после них зреющий |
|
фолликул очень трудно отличить от ант- |
2. Схема строения |
ральных; во-вторых, при отсчете со дня |
нормального Я. |
окончания месячных можно более обьективно проводить корреляцию между динамикой трансформации фолликула и характером физиологи ческих превращений Э. После овуляции в позадиматочном пространст ве обычно определяется небольшое, в зависимости от объема лопнув шего преовуляторного фолликула и индивидуальных анатомических осо бенностей МТ, количество жидкости.
Рис. 39. Динамика созреваний антрапьного фолликула (1. 2. 3. 4. 5).
1 М и Я сразу после окончания месячных Я не увеличены, содержат до 7 антральных фолликулов (не более 5 мм в Д).
49
