
4 курс / Акушерство и гинекология / УЗИ_в_гинекологии_Симптоматика_Диагностические_трудности_и_ошибки
.pdfвсегда обладают четко отграниченной, ровной или волнистой повер хностью. Есть и отчетливые различия клинической картины, связан ные с инициированной текомой гиперэстрогенией (см. соответству ющий раздел).
2.Сочетание доброкачественной папилломы
ирака в серозной кисте
Мо р ф о л о г и я . На внутренней стенке кисты, как правило рядом с доброкачественной папилломой, видны множественные мелкие, мягкие наощупь ("нежные") раковые разрастания, в боль шинстве случаев исходящие из основания папилломы. Реже элемен ты злокачественной опухоли сливаются в узлы, вдающиеся в про свет кисты.
У 3 И (рис. 35-39). В подавляющем большинстве случаев зло качественные разрастания на внутренней стенке кисты не лоцируются вследствие ряда морфологических причин: небольшие раз меры, мягкая консистенция, незначительное выступание раковых разрастаний в просвет кисты из-за распространения процесса пре имущественно вдоль стенки кисты. Кроме того, УЗ-диагностика этого заболевания затруднена вследствие раннего метастатичес кого поражения брюшины с появлением асцита. Однако, в ряде на блюдений (10%-15%) на эхограммах удается обнаружить некото рые детали УЗ-картины, позволяющие заподозрить сочетание доб рокачественной папилломы и рака. Локализация, форма, конфигу рация наружного контура и размеры кистозного О такие же, как и при папиллярной серозной кисте. При наличии раковых разраста ний рядом с папилломой могут быть видны множественные эхопозитивные включения, интимно связанные с внутренней стенкой ки сты. Эти включения располагаются у основания доброкачествен ного О, степень распространения по стенке - 25-40 мм от папил ломы. Форма их плоская, вытянутая (длина 4-7 мм) или точечная (1-3 мм в Д), в зависимости от плоскости УЗ-сечения. При боль шом скоплении этих включений низкой плотности структура содер жимого кисты в области папилломы представляется неоднородной. Иногда раковые разрастания расцениваются как неровность и утол щение стенки кисты рядом с доброкачественным внутрикистозным О. В единичных случаях злокачественная опухоль локализуется на значительном удалении от папилломы (на другой стенке полости кисты).
210

Рис. 35. Три варианта сочетания доброкачественной папилломы
ирака в серозной кисте.
1.В просвете крупной (72 мм в Д) тонкостенной кисты, по задней стенке, имеется
четко очерченная папиллома (на широком основании), правильной округлой формы. Ря дом с ней видны множественные мелкие эхопозитивные включения вытянутой и точеч ной конфигурации и низкой плотности, которые расположены вдоль стенки кисты и при стеночно распространяются на 25-37 мм от папилломы
2.Двухкамерная киста (56 х
44 мм), в правой полости кото рой, в области верхней части пнутрикистозной перегородки, выявляется одиночная папил лома 6 мм в Д. Около папилло
мы верхний отрезок внутрики-
стозмой перегородки и часть верхней стенки кисты на про тяжении 34 мм утоли (ены (18 мм) с формированием на этом
месте дополнительного мягко-
'канного О (злокачественная опухоль).
3. Жидкостное О
(67 х 54 мм), в про
свете которого, по нижней стенке, име
ется четко очерчен ное патологическое
образование пра
вильной овальной формы (28 х 18 мм)
с однородной струк
турой II НИЗКОЙ ПЛОI -
ностью, - доброка
чественная папил-
пома. Напротив это-
211
го О, в области верхнего полюса кисты определяется еще одно мягкотканное О неправиль
ной вытянутой формы (51 х 20 мм); контуры его бугристые и нечеткие во всех отделах, струк
тура неоднородная с участками низкой плотности в центре, - рак с признаками интра- и
экстракистозного роста.
До настоящего времени точная дооперационная диагностика данного поражения в полном объеме невозможна, так как приведен ные УЗ-признаки регистрируются лишь в небольшом количестве на блюдений. Несмотря на это, главной задачей врача-УЗИ при обна ружении доброкачественной папилломы в полости серозной кисты является направленный поиск дополнительных, пристеночно рас положенных, эхопозитивных включений рядом с уже выявленной доброкачественной опухолью. Определение подобных внутрикистозных включений является основанием для подозрения на нали чие сочетания доброкачественной папилломы и рака в серозной ки сте.
3.Первичный рак из серозной кисты
Мо р ф о л о г и я . Солидный вариант: развивается из мелких кист, просвет которых быстро заполняется опухолевыми массами с последу ющим выраженным экстракистозным ростом. Локальный вариант: па тологический очаг локализуется в стенке кисты с преимущественным внутри- и пристеночным распространением, признаки экстра- и интракистозного роста выражены в меньшей степени.
К л и н и к а . Эта форма рака наиболее трудна для диагностики. Специфических клинических проявлений на ранних этапах развития заболевания нет. Очень часто первым признаком заболевания быва ет появление признаков генерализации опухолевого процесса (ме тастатический асцит, гидроторакс и др.). Это обусловлено: во-пер вых, небольшими размерами патологического очага, когда при ваги нальном исследовании увеличения Я не определяется; во-вторых, склонностью этих опухолей к метастатическому поражению брюши ны с развитием обширного асцита, что делает малоинформативным пальпацию живота и вагинальное исследование. Следует отметить, что первичное возникновение рака в серозной кисте встречается до вольно редко и составляет от 3% до 5% среди злокачественных эпи телиальных опухолей Я.
У 3 И (рис. 36, 37). Аналогичные трудности имеют место и при УЗ-диагностике данных новообразований. Специфических УЗ-призна- ков рака, развивающегося в серозной кисте, нет. Это обусловлено следующими причинами: 1) небольшими размерами первичной сероз ной кисты (от 8 до 23 мм в Д), просвет которой быстро заполняется
212

опухолевыми массами и становится невидимым при сканировании (солидный вариант); 2) в тех редких случаях, когда опухоль, исходя щая из Я, визуализируется на эхограммах, патологический очаг обыч но расценивается либо как неизмененный или несколько увеличен ный Я, либо как субсерозный фиброматозныи узел; 3) при локальном варианте заболевания - незначительными размерами злокачествен ного очага в стенке кисты, который практически не выступает в про свет жидкостного О; 4) склонностью этих опухолей к быстрому метастазированию с развитием асцита, что препятствует визуализации ге ниталий при эхолокации.
Рис. 36. Рак из серозной кис1ы (солидный вариант, I и 2).
1. Н.. 57 лет. Менопауза. Жалоб нет. При профилактическом гинекологическом осмотре сле па oi M пальпируется плотное, несмешаемое, безболезненное патологическое О. УЗ И: в обла сти левого угла М лоцируется мягкотканное
О округлой формы с четким И ровным кон ту ром (46 мм в Д). его структура и эхоплотност ь
аналогичны УЗ-характеристикам обычного
миометрия. Данные гинекологического иУЗисследований расценены как субсерозный
фиброматозныи узел М.
При повторном гинекологическом ос
мотре через 5 месяцев без динамики.
2. В третий раз больная обратилась к
гинекологу через полтора года после пер-
пичного осмотра с жалобами на резкое ухудшение общего состояния, похудание, npoi рессирующее увеличение размеров живота (боли без четкой локализации),
одышку и сильные боли при дыхании. На
рентгенограмме органов грудной клетки - двухсторонний гидроторакс УЗИ: асцит с
213

огромным количес гном жидкости (стрелки) во всех отделах живота и полости МТ, ч го затруд няет объективную оценку состояния органов, обычно хорошо видимых при эхолокации.
Через 8 месяцев, несмотря на проводимую химиотерапию, симптоматическое лечение и
неоднократные попытки эвакуации асцигической жидкости из брюшной и плевральной полос
тей, смерть от генерализации опухолевого процесса. Ауюпсия: после удаления жидкости из
брюшной полости и рассечения спаек в левой половине МТ обнаружена частично инкапсу
лированная опухоль (тонкая фиброзная капсула сохранена по верхней поверхности О) размера ми 10Ох 77 мм, врастающая в ткани МТ и прямую кишку. Гистологически аденокарцинома. Мета
статическое поражение брюшины (асцит), плевры (гидроторакс), перикарда (метастатический
перикардит), печени, подвздошных и парааортальных лимфоузлов.
Вместе с тем, в отдельных случаях (даже при асците) комплекс ное УЗИ позволяет иногда уточнить ориентировочный источник метастазирования и даже локализовать его в полости МТ (рис. 37).
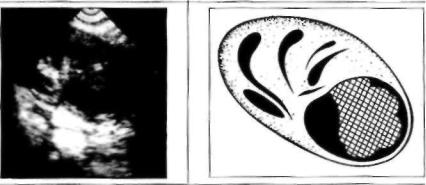
Рис. 37. Рак из серозной кисты (локальный вариант; 1. 2, 3. Л).
С. 46 лет. Обратилась к гинекологу по
направлению хирурга с жалобами на посто
янные ноющие боли в животе, ухудшение общего самочувствия, слабость, похуда ние, увеличение размеров живота. Клини чески - картина асцита, что затрудняет пальпацию живота и проведение вагиналь
ного исследования. При УЗИ: значительное
количество жидкости в брюшной полости; печень не увеличена, без признаков метас татического поражения; эхолокация ос тальных органов невозможна из-за асцита.
1. Эхограмма МТ - визуализация М и Я невозможна из-за скопления значи тельного количества асцитической жид кости в полости МТ (стрелки).
214
2.После эвакуации жидкости (поперечная проекция). В поэадпма! очном простран
стве и в обеих лараметральных областях определяется свободная жидкость.
3.При смещении УЗ-датчика влево и вверх
обнаружено жидкостное О (киста) правильной округ
лой формы: стенки тонкие во всех отделах, наружный
и внутренний контуры четкие и ровные, размеры 70 мм в Д. содержимое однородное (внутрикистозных пато логических О не видно).
В дальнейшем, после неоднократных эвакуации асцитической жидкости (при цитологическом иссле
довании обнаружены комплексы раковых клеток) вы полнена надвлагалищная ампутация М с придатками.
Послеоперационный препарат: киста с плотной фиброзной стенкой и серозным содержимым, в латеральной стенке которой имеется участок инфиль трации, площадью 3.2 см; с утолщением стенки до 5- 6 мм и мелкими изъязвлениями по внутренней повер
хности. Гистологически — низкодифференцированная
аденокарцинома, плоско-пнфильтративный тип роста.
Возникает закономерный вопрос. А если УЗИ МТ было бы сде лано раньше, до развития асцита? Можно ли было бы обнаружить или хотя бы заподозрить рак в найденной кисте? В 95-99 случаев из 100 любой врач-УЗИ расценил бы данное жидкостное О (рис. 37.3) как доброкачественную, "простую" серозную или ретенционную кисту левого Я. Вместе с тем, при ретроспективной оценке эхограммы (рис. 37.4) видно, что в верхней латеральной части ки
сты имеется нечеткость контура стен |
|
|
ки на протяжении 22 мм - своеобраз |
|
|
ный, локальный дефект контура, при |
|
|
отсутствии плюс-ткани (мягкотканно- |
|
|
го компонента опухоли) и спаек в |
|
|
этом месте. Указанный микросимп |
|
|
том, в случае его повторяемости во |
|
|
время полипозиционной эхолокации, |
|
|
может использоваться как косвенный |
|
|
признак ограниченного инфильтра- |
|
|
тивного процесса в стенке кисты. Для |
|
|
избежания гипердиагностики регист |
|
|
рация этого симптома должна осуще |
|
|
ствляться с большой осторожностью |
Рис. 37.4. Графическая реконст |
|
(показано применение ТВ-УЗИ) и тре |
||
рукция изображения кисты, |
||
бует высокой объективности и внима |
приведенной на Рис. 37.3 (пояс |
|
тельности от специалиста. |
нения в тексте). |
215
Детализируя разновидности рака Я, во втором и третьем под разделах показаны редкие формы этой патологии, которые нужно учи тывать в УЗ-диагностике. Основной вариант заболевания - озлокачествленная папиллярная серозная киста; синонимы: рак из сероз ной кисты, серозная цистаденокарцинома, аденопапиллярный рак в серозной кисте, рак Я.
Среди злокачественных опухолей женских половых органов рак Я, по частоте, занимает второе положение после рака ШМ и первое место, по смертности, от гинекологического рака. При этом, низкая эффективность лечения обусловлена тем, что примерно у 85% впер вые выявленных больных распространенность опухолевого процесса соответствует III-IV стадиям заболевания. Главная причина позднего распознавания процесса заключается в крайне агрессивном клини- ко-морфологическом течении с ранним имплантационным, лимфо- и гематогенным метастазированием. Опыт онкологической работы сви детельствует о том, что ранняя диагностика рака Я до настоящего времени проблематична и является скорее исключением, чем прави лом (рис. 38).
Г., 31 год. 3.5 месяца тому назад, среди полного благополучия, появились нерез-
ковыраженные постоянные болевые ощущения внизу живота, слева. Получала лечение от "аднексита", без эффекта.
УЗИ МТ (за неделю до начала месячных). М, Э и правый Я не изменены. Левый Я увеличен в размерах, 56 х 33 мм. В нижнем полюсе лоцировалось жидкостное О, 30 х 27 мм, первоначально расцененное как фолликулярная киста (?). Остальные отделы Я пред
ставлялись интактными. Для уточнения назначено повторное.исследование после окон
чания месячных
При обзорной эхолокации после месячных определялись те же данные. Выполне
но ТВ-УЗИ.
Рис. 38. Случай ранней диагностики рака Я,
распознанного с помощью ТВ-исследования.
216
В просвете выявленной ранее кисты обнаружено мягкотканное включение непра вильной округлой формы. 20 х 18 мм, широким основанием исходящее из верхней стен ки полости. Контур его бугристый, структура однородная, эхоплотность низкая. Строе
ние других отделов левого Я также было необычным и характеризовалось множествен ными мягкотканными трабекулами, разделенными щелевидными полостями. Общий на
ружный контур Я оставался четким и ровным.
Полученные при ТВ-исследовании дополнительные сведения в корне изменили
представление о состоянии левого Я. Новые данные настойчиво говорили в пользу опу холевого поражения. Отсутствие клинических признаков гиперэстрогении позволило исключить опухоль из стромы полового тяжа (текому. гигантоклеточную опухоль), а от сутствие альгодисменореи - эндометриоз. Высказано мнение об эпителиальном но
вообразовании левого Я типа папиллярной опухоли, возможно, злокачественной. Об
этом свидетельствовали следующие УЗ-симптомы: I) наличие небольшой папилляр ной кисты в нижнем полюсе Я; 2) бугристость контура внутрикистозного О и сравни тельно крупные размеры относительно объема кисты (О занимает 75%-80% полости ) позволили заподозрить злокачественный его характер, так как оба эти признака отра
жают мультицентричный рост опухоли; 3) значительное увеличение размеров Я(несо
поставимое с размерами кисты в нижнем полюсе) и факт патологической трабекулярной перестройки мозгового вещества сделали возможным предположение об опухо левой инфильтрации овариальной ткани, но без прорастания капсулы.
Послеоперационный препарат: грубососочковая опухоль с неровной поверхнос
тью из кисты, прорастающая ее верхнюю стенку и инфильтрирующая ткань Я на всем
протяжении, но не выходящая за его пределы. Гистологически - папиллярная аденокарцинома.
У больной Г. поворотным моментом в диагностическом процес се стало ТВ-исследование, результаты которого не только разъясни ли находки, сделанные при обзорном УЗИ, но и позволили правильно и своевременно диагносцировать овариальный рак - до распростра нения опухоли за пределы Я. То есть на практике осуществить ран нюю диагностику рака Я. Однако, не следует относиться к ТВ-спосо бу сканирования как к диагностической панацее. Чрезмерная увле ченность им и вера в абсолютную достоверность ТВ-УЗИ обязатель но ведут к массовой гипердиагностике рака Я, со всеми вытекающи ми отсюда последствиями для больных. В то же время, во всех случа ях неясного увеличения размеров одного из Я более, чем на 40 мм, показано ТВ-УЗИ, так как одной из причин такой картины может быть рак (рис. 39).
А.. 36 лет. После посещения смотрового кабинета поликлиники выявлена эрозия ШМ. Направлена в женскую консультацию по месту жительства. Осмотр гинеколога, по
мимо незначительной эрозии, показал увеличение размеров левого Я. и с подозрением
на кисту, пациентке предложено сделать УЗИ.
При обзорной эхолокации М, Эй правый Я не изменены: свободной жидкости в МТ нет. Выявлено увеличение левого Я, 46 х 35 мм. Структура его в верхне-латеральной части представлялась патологически перестроенной - неотчетливо определялось жид костное О с хаотическими внутренними включениями.
Для уточнения осуществлено исследование ТВ-датчиком.
217

Рис. 39. Еще один случай ранней
диагностики. "Малая' форма рака Я.
выявленная благодаря использованию ТВ-УЗИ.
1. 2,3. А - различные УЗ-срезы: 5 - суммар
ная схема изображении.
В латеральной части левого Я определяет
ся округлое патологическое О (30 мм в Д) сме
шанного, мягкотканно-жидкостного строе
ния. На 65%-70% обьем его занят мягкотканным компонентом, исходящим из латераль
ной стенки и выступающим в виде довольно
грубых "отростков" в просвет кисты. В медиальном ее отделе видна однородная жид
кость, отграниченная от интактной части Я тонкой стенкой. Общие контуры патологичес кого обьекта четкие и ровные во всех отделах. Медиальная половина левого Я имеет характерное для нормальной овариальной ткани мелкофолликулярное строение.
Диагноз окончательно не был ясен. Решено провести повторное исследование после
месячных -данные прежние. В третий разУЗИ проведено после курса противовоспали
тельного лечения (без физиотерапевтических процедур) - без динамики.
218
Заключение: тератодермоидное О или небольшая кистозная карцинома левого Я. Лапароскопия. Резекция левого Я с патологическим О. Морфологические данные -
цистаденокарцинома.
Для продолжения лечения А. направлена в онкогинекологическое учреждение.
Наблюдение А. служит примером своевременной диагностики ми нимального рака Я, когда злокачественная опухоль была ограничена пределами небольшой первичной серозной кисты, без прорастания кап сулы (неинвазивная форма) и с сохранением значительного обьема нор мальной овариальной ткани на стороне поражения. Реальность этого детерминирована использованием ТВ-УЗИ.
Нельзя обойти вниманием и того, что данный случай показывает большое значение правильной диагностической тактики в распозна вании рака Я. Так, УЗИ после окончания месячных исключило фолли кулярный (функциональный) генез кисты, а исследование после про тивовоспалительного лечения (без физиотерапии) - воспалительную природу патологического О. Показанный здесь динамический подход к распознаванию объемных объектов в Я, с учетом морфофункциональных и патогенетических аспектов, позволяет избежать опасного уклона в сторону гипердиагностики рака. Что же касается вопросов гиподиагностики овариального рака, то приведенный пример, по су ществу, - случайная находка, успех которой зависел от профессио нальных качеств врача-УЗИ (вплоть до интуиции) и наличия ТВ-дат чика в комплекте к УЗ-прибору.
Вместе с тем, более чем восьмилетний опыт использования этой методики (ТВ-УЗИ) не показал существенного улучшения си туации в выявлении рака. Диагностические удачи, подобные пред ставленным наблюдениям (рис. 38, 39), единичны. Это связано с поздним появлением клинических признаков заболевания, разви вающихся (в большинстве случаев) при уже значительном распро странении опухоли. По-видимому, единственным путем улучшения ситуации может стать ультразвуковая паспортизация населения (особенно женщин, относящихся к группам высокого риска) в со четании со всесторонним повышением качества УЗ-диагностики. В свете сказанного, изложенная в данном разделе информация - попытка выйти из диагностического тупика, из хаоса дифференци альных противоречий; попытка привести врача-УЗИ к истинному пониманию роли метода и своего личного, практического вклада в распознавание рака Я.
