
4 курс / Акушерство и гинекология / УЗИ_в_гинекологии_Симптоматика_Диагностические_трудности_и_ошибки
.pdf
данное заключение о спаечном процессе, что почти всегда выража ется ставшей традиционной в УЗИ-протоколах, лапидарной фразой - "яичники (или яичник) в спайках". Особенно часто гипердиагнос тика спаек, с использованием указанной формулировки, осуществ ляется в трех случаях: при наличии гинекологического диагноза "хро нический аднексит"; при упоминаниях женщиной о болевых ощуще ниях (даже единичных, кратковременных и незначительных) внизу живота; при УЗИ по поводу бесплодия. Помимо субъективного фак тора как причины диагностических ошибок, имеются и весомые, очень специфические, объективные обстоятельства, вызывающие диагностические затруднения, которые заслуживают специального рассмотрения.
Существенные трудности во время УЗ-поиска спаек возникают при запорах и метеоризме, когда перерастянутая газом прямая кишка или сигма перекрывают лоцируемый объем МТ (позадиматочное простран ство, параметральные области), делая невозможным визуализацию спа ек. Кроме того, эхопозитивные включения (фекальные массы) в просве те кишки в ряде случаев симулируют рубцовый процесс в указанных об ластях (рис. 41). Отличительные признаки: эхопозитивные включения в области передней стенки кишки значительно крупнее и аморфнее, чем спайки; положение фекальных масс в просвете соответствует конфигу рации внутренней поверхности передней стенки кишки, контуры которой конгруэнтны ее задней поверхности; при пролонгированном исследова нии отмечается подвижность кишечного содержимого в соответствии с перистальтикой и перемещениями потоков газа; при повторном УЗИ со держимое кишки, в отличие от спаек, изменяет свою форму, положениеи размеры.
130

Рис. 41(1, 2). Скопление фекальных масс в области перепней стенки ПК, "формальная" УЗ-картина которых может быть принята за рубцовые изменения.
1.По задней поверхности левой собственной яичниковой связки и рядом с левой
боковой поверхностью М определяются два глыбчатых эхопозитивных включения, очень высокой плотности (с акустическими тенями в дистальном направлении). Напротив это го участка (зеркально) видна задняя стенка ПК.
2.Другой случай. В области нижне-медиальной поверхносги правого Я лоцируются грубые эхопозитивные включения линейной и овальной формы. Общая конфигурация этой зоны напоминает перевернутую латинскую "S". В нижней части эхограммы - задняя стенка ПК, повторяющая контуры (конгруэнтность) обозначенного участка.
Вслучае возникновения подобных затруднений показано дополнитель ное исследование после специальной подготовки (очистительные клизмы перед УЗИ), что также не всегда устраняет все диагностические затруд нения, так как поперечные косые УЗ-срезы ПК в определенных ракурсах сканирования могут быть приняты за фиброзные тяжи.
Уряда больных рубцовые изменения трудно отличимы от других, обычных эхопозитивных сигналов в тканях вокруг М и Я, УЗ-морфо- логический субстрат которых - изображение стенок кровеносных со судов, связочного аппарата, фиброзных прослоек в жировой клетчат ке, маточных труб и т. п. (рис. 42).
Рис. 42.
Пример формиро вания дополни
тельных эхосигналов, которые могут симулировать кар тину фиброзных из - менений рядом с Я.
131
В области латерального края правого Я лоцируются три кровеносных сосуда (ветви
внутренней подвздошной артерии), между ними видны эхопозитивные структуры вытя
нутой формы - следствие суммации эффекта дорсального усиления от жидкости (кровь) в просвете верхнего сосуда с эхосигналами от его нижней и верхней стенок, располо
женного ниже сосуда и т. д.
На этой же эхограмме передняя стенка ПК вплотную подходит к нижнему полюсу Я, а расположенные здесь же фекальные массы (вкупе с изображением самой стенки киш ки) создают дополнительные, сильные эхопозитивные сигналы рядом с Я.
Эхосигналы от этих структур (включая и стенку ПК) усиливаются изза наслоения мощного эффекта дорсального усиления от МП, увеличи вающего общий эхопозитивный фон эхограммы, что создает дополни тельные помехи при верификации мелких деталей (спаек).
Выход из создавшегося оптического тупика - пролонгированная полипозиционная эхолокация (обзорно и ТВ), направленная на дета лизацию общей картины путем "отсечения" акустических сигналов от нормальных эхоструктур и четкой визуализации патологических фиб розных включений. Большую помощь в этом оказывает методический прием, используемый в УЗ-диагностике небольших почечных камней, а именно: в процессе сканирования постепенно уменьшается чувстви тельность прибора, в результате резко падает (до исчезновения изоб ражения) интенсивность эхопозитивного компонента нормальных УЗструктур, расположенных рядом с Я; на этом общем темном фоне, как правило, остается или становится более рельефным изображение Рубцовых изменений. Данный эффект обусловлен очень высокой мор фологической плотностью спаек (особенно длительно существую щих), в составе которых преобладает зрелая фиброзная ткань с тен денцией к гиалинозу и микрокальцинозу. Диагностическая эффектив ность указанного приема (Рис. 43) довольно высока как при обзор ном (трансабдоминальном) сканировании, так и при использовании ТВ-датчика.
Не менее важной проблемой является гиподиагностика Рубцо вых изменений, что происходит по ряду объективных причин. Так, как показали сопоставления данных УЗИ и лапароскопии, спайки тол щиной менее 2-3 мм не выявляются при эхолокации (обзорно, ТВ) вследствие технических ограничений разрешающей способности метода.
Самая частая причина гиподиагностики - невозможность выде ления изображения спаек среди других, обозначенных ранее, множе ственных эхопозитивных сигналов в области М и Я (рис. 43).
Ч., 32 года. Обследуется по поводу вторичного бесплодия. В возрасте 18 лет уда лен правый Я (киста), но после этого были три беременности (аборты). В анамнезе есть неоднократные упоминания о воспалительных гинекологических заболеваниях. В женс кой консультации установлен "хронический аднексит".
132

За последний год три раза проходила УЗИ, показавшие удовлетворительную фун
кцию фолликулярного аппарата левого Я и нормальный циклический прирост Э; выявле
но смещение тела М вправо вследствие послеоперационных Рубцовых изменений; све
дений о спайках слева от М нет.
При гинекологическом осмотре обнаружена тяжистость и болезненность в облас
ти левого Я. Заподозрен спаечный процесс как возможная причина бесплодия. Выпол
нено повторное УЗИ.
Рис. 43. Пример визуализации спаек в левой параметральной области после применения способа эхолокации с понижением чувствительности прибора регулятором,
отвечающим за интенсивность изображения эхопози-
тивного компонента УЗ-картины.
1.Поперечная эхограмма М и левого Я, сделанная
вобычном диагностическом режиме.
2.Та же проекция. В результате уменьшения чув ствительности режима сканирования исчезли почти
все нормальные эхопозитивные сигналы вокруг М и
Я, и стали отчетливо видны шесть спаек (четыре ли нейных и две глыбчатые), локализующихся между нижне-медиальной поверхностью левого Я и левой боковой поверхностью М.
Диагноз подтвержден при лапароскопии. Левая маточная труба непроходима. Вы
полнена электрокоагуляция спаек, затем проведен длительный курс рассасывающей те
рапии, после чего наступила нормальная беременность.
Иногда небольшие одиночные спайки не попадают в поле зре ния специалистов (рис. 44), что рано или поздно "всплывает" при пос ледующих УЗИ.
Л., 27 лет. Пришла на ежегодный профосмотр. В анамнезе эндометрит и двухсто
роннее воспаление придатков М после аборта. В настоящее время жалоб не предъявля
ет. Гинекологический осмотр - нерезко выраженная болезненность при пальпации лево
го Я. Для уточнения диагноза направлена на УЗИ; патологии не обнаружено.
По личной инициативе Л. осуществлено повторное исследование, в процессе ко
торого пристрастный, направленный опрос показал, что пациентку уже давно беспокоят спорадические ноющие боли в левой половине MT, возникающие при физической на грузке, резкой перемене положения, иногда во время половых контактов.
133
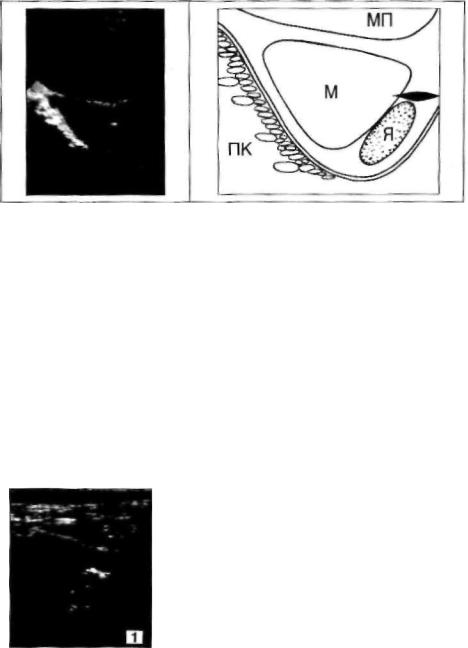
Рис. 44. Диагностическая ошибка.
Левый Я плотно примыкает к боковой поверхности М и, при многопроекционном
сканировании с дозированной компрессией, неотделим от нее. В области верхнего по
люса Я лоцируется одиночная, линейная (длина 5-6 мм) спайка. Множественные эхопозитивные сигналы высокой плотности вдоль правой боковой стенки М - содержимое ПК, скопившееся около передней ее стенки.
Э ф ф е к т и в н ы м с п о с о б о м б о р ь б ы с г и п е р - и г и п о д и а г н о с т и к о й
Рубцовых изменений является ТВ-сканирование, позволяющее осу ществлять детальное изучение параовариальных тканей с изолиро ванным выделением изображения спаек среди других эхосигналов. Этот метод позволяет визуализировать спайки, толщина которых со измерима с толщиной стенок параметральных сосудов и фиброзных прослоек; то есть не менее 2 мм. ТВ-УЗИ не только наглядно выяв ляет рубцовые изменения, но и часто помогает уточнить неясные данные обзорной эхолокации, а именно: оказывает существенную помощь в решении принципиального вопроса - есть спайки или нет
(рис. 45).
Рис. 45. Пример использования ТВ-УЗИ для обнаружения спаек (1, 2).
В процессе обзорной эхолокации МТ в обычном диагностическом режиме (аппарат настроен для оценки
структуры М, Э и Я) изображения спаек не получено. С
учетом клинических данных, позволяющих предположить
возможность рубцового процесса слева от М. начат на правленный, поэтапный УЗ-поиск.
1. Эхограмма в условиях компрессии левого Я (при по
чти пустом МП) и снижения чувствительности прибора. В проекции нижнего полюса Я неотчетливо лоциру
ется уплотнение вытянутой формы, повышенной эхоп-
лотности.
134

2. ТВ-УЗИ. По нижне-медиальной поверхности левого Я ясно определяется эхопо-
зитивное уплотнение, 20 х 6 мм, высокой интенсивности, тяжевого характера. Заключе ние: рубцовые изменения в области нижнего полюса левого Я.
Высокая разрешающая способность ТВ-УЗИ позволяет иногда увидеть спайки, невидимые во время трансабдоминального исследо вания, но дающие разной степени выраженности клинические прояв ления (рис. 46).
Т., 29 лет. Месячные регулярные и безболезненные. Жалобы на постоянные ною щие боли внизу живота, справа, усиливающиеся при физических нагрузках и простуд ных заболеваниях. Осмотр гинеколога показал незначительную болезненность в облас ти правых придатков М.
При обзорном УЗИ, выполненном с разными степенями наполнения МП, при раз
личных технических параметрах работы прибора и с компрессией передней брюшной стенки над правым Я. патологии не определялось. Для уточнения причин жалоб больной и с учетом негативных результатов трансабдоминального исследования, сделано ТВ-УЗИ.
Рис. 46.
Спайки в правой параметральной
области, невидимые в процессе обзорно го сканирования и выявленные только при
использовании ТВ-датчика.
В пространстве между медиальной по верхностью правого Я и правой боковой
стенкой М лоцируется 5 мелких эхопози-
тивных включений линейной и овальной формы, высокой плотности - спайки.
Длина их не превышает 3-4 мм, а попе речник составляет не более 1 -2 мм.
Более того, в некоторых наблюдениях ТВ-сканирование визуа лизирует минимальные рубцовые изменения, протекающие бессим птомно. В последнем случае, как показывают эхографические и ла-
135
пароскопические параллели, достоверность метода составляет пример но 60%. Вопрос об обязательности регистрации при ТВ-УЗИ незна чительных спаек, невидимых при обычном сканировании и не беспо коящих пациентку, остается спорным. По-видимому, это имеет смысл только при определении причин бесплодия, а в остальных наблюде ниях-как правило, играет роль сильного ятрогенного фактора. Мно голетний опыт применения ТВ-датчика в диагностике спаечной болез ни показывает, что излишняя увлеченность этой методикой, исполь зование ее в отрыве от обзорной эхолокации и клинической картины, слепая вера в стопроцентную достоверность результатов ТВ-УЗИ не избежно приводят к массовой гипердиагностике рассматриваемой патологии.
В практической работе обязательно надо учитывать и то обсто ятельство, что у ряда больных спайки, отчетливо видимые во время обзорного сканирования, плохо различимы при использовании ТВдатчика. Это связано со спецификой подведения эхосигнала к Я при разных способах эхолокации. Так, если при обзорном УЗИ сканиру ющая часть датчика направляет УЗ-волны со стороны передней и передне-боковых поверхностей Я, то ТВ-датчик подводится к ниж ним и нижне-боковым его отделам. Перечисленные методико-акус- тические особенности сказываются на характере УЗ-картины и, при сочетанном применении обоих способов (двухэтапное исследова ние), обеспечивают наиболее полный объем информации о Рубцо вых процессах в МТ.
Особого внимания заслуживают случаи гиподиагностики диф фузного параовариального фиброза (рис. 47), частота которой вы сока из-за существующей в среде врачей УЗ-диагностики убежден ности в обязательности припаивания Я к М на стороне Рубцовых из менений. Этот симптом встречается у многих больных, но далеко не всегда. В частности, в случае длинной собственной яичниковой связ ки (свыше 40-50 мм), даже при выраженном рубцовом процессе, при паивания Я к М не наблюдается; более того, Я лоцируется на опреде ленном, ограниченном длиной овариальной связки, расстоянии от М. При этом, на эхограммах Я определяются отдельно от изображения М. В таких наблюдениях вероятность расхождений УЗ-диагнозов нео бычайно велика, что усугубляется незначительной выраженностью патологических изменений, выявляемых при гинекологическом ос мотре. Причины этого в значительной анатомической удаленности Я от зоны, доступной пальпации при вагинальном исследовании, что, кстати, затрудняет поиск Я и при ТВ-сканировании, зачастую делая его малоинформативным.
136
К.. 40 лет. Решила обследоваться в связи с отьездом на постоянное место житель
ства за границу. Выдержки из анамнеза: месячные регулярные, безболезненные; двое
родов, абортов не было; в возрасте 30-35 лет неоднократные воспалительные заболева
ния придатков М (дважды лечилась в стационаре). Ежегодно проходит профилактичес кие осмотры гинеколога и УЗИ МТ. что объясняет "плохой онкологической наследствен
ностью". Из представленной пациенткой амбулаторной карты следует, что патологичес
ких изменений со стороны М И Я ни разу обнаружено не было.
В настоящее время активных жалоб не предъявляет, но после настойчиво задан ного вопроса: "Беспокоят ли Вас болевые ощущения внизу живота и при каких обстоя тельствах?" были даны указания о болевых эпизодах в левой подвздошной области, раз вивающихся при простудных заболеваниях и больших физических нагрузках. Возникнув
остро, боли быстро уменьшались по интенсивности, но полностью не проходили и в виде
постоянных, тянущих неприятных ощущений беспокоили К. на протяжении 3-7 дней. Результаты последнего УЗИ:
Рис. 47. Диагностическая ошибка (изолированная эхограмма Я).
Левый Я (29 х 18 мм, нормальной эхоструктуры) лоцируется высоко над М, на рас
стоянии 65 мм от лееого ее угла. Капсула Я утолщена почти на всем протяжении, конту
ры тяжистые (спикулообразные) из-за множественных спаек линейной формы.
Сопоставление УЗ-находок с данными анамнеза позволило высказаться о диф
фузном параовариальном фиброзе слева, как следствии ранее перенесенных воспали тельных процессов.
Еще одним постоянным компонентом УЗ-картины диффузного параовариального фиброза необходимо признать болезненность при локальной компрессии Я УЗ-датчиком, осуществляемой при наполо вину опорожненном МП и только после точного совмещения положе ний датчика и Я вдоль одной, строго вертикальной плоскости скани рования. Этот признак является вспомогательным, но его присутствие (особенно в процессе ТВ-УЗИ) дополнительно мобилизует врача на поиск соответствующих патологических изменений.
Разбирая ошибки и трудности в диагностике спаечной болезни МТ. нельзя не отметить того, что во многих УЗ-кабинетах, после об наружения спаек, принято выносить в заключительную часть прото-
137

кола исследования диагноз "хронический аднексит". Общеизвестно, что постановка подобного диагноза - прерогатива лечащего врачагинеколога, а не врача-УЗИ, так как эхографическая диагностика - не более чем дополнительный метод исследования, позволяющий ори ентироваться в общей клинической картине состояния репродуктив ной системы женщины. Так, рентгенологу, обнаружившему плевраль ные спайки на рентгенограмме органов грудной клетки, вовсе не при ходит в голову по одному этому признаку дать окончательное заклю чение о хронической пневмонии...
Представленные данные свидетельствуют о высокой диагности ческой ценности метода при распознавании воспалительных и Руб цовых изменений в полости МТ. При этом, основой диагностического потенциала УЗИ является непосредственная визуализация патологи ческого очага и возможность объективного контроля за динамикой за болевания в процессе лечения.
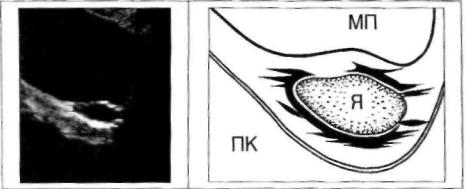
Помимо прямых УЗ-симптомов воспалительного процесса нередко выявляются сопутствующие им реактивные изменения, а именно: скопление воспалительного экссудата в позадиматочно-по- задишеечном пространстве (следствие увеличения секреции перитонеальной жидкости) и расширение параметральных венозных спле тений (гиперемия). Ретроспективная оценка результатов практичес кой работы показывает, что у значительного количества пациентов с явными клиническими проявлениями воспалительного процесса ге ниталий на эхограммах патологических изменений не определяется. В этих случаях особое значение приобретает регистрация реактив ных изменений, которые часто выявляются при отсутствии прямых УЗсимптомов воспаления и, следовательно, расцениваются как косвен ные признаки заболевания (рис. 48).
Рис. 48. Косвенные
признаки воспалительного процесса в полости МТ( I.
2,3).
I. В позадиматочном пространстве определяется небольшое количество сво
бодной жидкости
138

Изолированное обнаружение жидкости в позадиматочном простран стве может рассматриваться как следствие воспалительного процесса в полости МТ, а обнаружение расширенных параметральных вен позволя ет высказаться о воспалении справа, слева или с двух сторон. Кроме то го, наличие косвенных УЗ-признаков заболевания имеет большое значе ние для оценки эффективности противовоспалительной терапии.
Как отмечалось в главе I, небольшое количество жидкости поза ди М часто лоцируется сразу после овуляции. Отличительные при знаки от воспалительного экссудата: отсутствует клиника воспали тельного процесса; появление жидкости совпадает со сроком овуля ции (хронометраж цикла), выявляемость жидкости ограничена по вре мени (2-3 дня после овуляции); крайне незначительный обьем постовуляторной жидкости.
Изредка продольный эхосрез крупного сосуда в позадиматочном пространстве напоминает скопление воспалительного экссудата. Ди агностические затруднения устраняются смещением УЗ-датчика вдоль просвета сосуда, что обнаруживает специфическую ангиоархитектонику сосудистого О.
139
