
4 курс / Акушерство и гинекология / УЗИ_в_гинекологии_Симптоматика_Диагностические_трудности_и_ошибки
.pdfПри агенезии на эхограммах видны В и небольших размеров ШМ, а изображение тела М отсутствует.
Эхоплотность стенок М ниже плотности Э и обычно расценивается как низкая. При эхолокации в разные фазы менструального цикла плот ность (интенсивность, эхогенность) миометрия не меняется. Также некоторое увеличение плотности М определяется при инволютивных изменениях (менопауза) из-за фиброзной реакции стромы.
В норме структура стенок мелкодисперсная за счет множественных мелких точечных и линейных эхосигналов - изображения поперечных и продольных сечений различных слоев миометрия.
ЭНДОМЕТРИЙ. Эхопозитивное О, расположенное в полости М (рис. 6). Форма линейная (после месячных), овальная или каплеобраз ная. Контуры четкие и ровные. Толщина Э (степень его выраженности) зависит от фазы менструального цикла. Сразу после окончания месяч ных слизистая практически не лоцируется или прослеживается в виде узкой эхопозитивной полоски ("следы Э") толщиной 1-2 мм, располо женной центрально. Для объективной количественной и качественной оценки характера физиологических превращений Э день окончания ме сячных - оптимальная точка отсчета. В дальнейшем наблюдается увели чение степени выраженности (толщины) Э до 16-22 мм перед месячны ми. Средняя скорость "прироста" Э составляет 2-5 мм в неделю. Эхоплотность Э расценивается как средняя. В первой фазе цикла при об зорной эхолокации структура однородная или с зоной повышенной плот ности в центре. В преовуляторном периоде в верхней и нижней частях его формируются две вытянутые зоны низкой плотности, разделенные эхопозитивной линией, что придает слизистой полости М характерное трехслойное строение. Значительно реже встречается другой тип преовуляторных изменений, когда в центре эхопозитивного включения сред ней плотности (Э) образуется один нечетко очерченный участок пони женной эхоплотности, овальной или каплеобразной формы. После ову ляции, из-за секреторных изменений (результат продукции прогестеро на менструальным желтым телом Я), структура Э опять становится одно родной вплоть до начала месячных. Эхоплотность средняя. Лишь у не большого числа женщин перед месячными появляется незначительная неоднородность (пятнистость) структуры слизистой. Начиная с середи ны второй фазы менструального цикла на границе Э и миометрия начи нает формироваться зона отторжения в виде эхонегативного, четко очер ченного ободка, выраженность которого достигает максимума непосред ственно перед месячными.
20

Рис. 9. Изображение Э при обзорной эхолокации
вразличные фазы менструального цикла.
1.Сразу после окончания месячных. В полости М следы Э в виде узкой линии (I -2 мм).
2.Через одну неделю после месячных. Толщина Э = 5-6 мм.
3.Преовуляторный период. Толщина Э 10 мм: структура неоднородная за счет появ ления в центре двух зон пониженной плотности, овальной формы - трехслойное строение.
4.Перед месячными. Толщина 14-15 мм, эхоплотность средняя, структура несколь
ко неоднородная (пятнистая) из-за группы очень мелких участков пониженной плотнос ти; на границе с миометрием отчетливо видна зона отторжения.
Представленные с в е д е н и я и и л л ю с т р а ц и и справедливы по о т н о ш е
н и ю к о б з о р н о м у с к а н и р о в а н и ю . Т В - и с с л е д о в а н и е , результаты к о т о р о г о
приведены в главах VI и VII, показывает более точную и детализованную картину циклических превращений слизистой М.
Оценка динамики физиологической трансформации Э имеет сущес твенное значение при определении факторов бесплодия и в диагностике железистой гиперплазии, полипов и рака Э. Известны случаи, когда появ ляющиеся в преовуляторном периоде эхонегативные зоны в толще Э (нор мальная картина циклических превращений) ошибочно расцениваются при УЗИ как патологические его изменения (рис. 10, 11).
21

А., 28 лет, решила пройти УЗИ по собственной инициативе в связи с бесплодием.
Выписка из протокола исследования:".... М-эхо: толщина 14 мм, в центре два па
тологических участка пониженной плотности... . Заключение; железисто-кистозная
гиперплазия слизистой или полипоз полости матки".
С этим диагнозом пациентка была направлена к гинекологу-эндокринологу для
дальнейшего обследования и лечения, перед началом которого выполнено повторное
исследование (через 11 дней после первого УЗИЛ
Рис. 10. Диагностическая ошибка (1.2.3).
I.Толщина Э = 16 мм, плотность средняя, структура однородная, по периферии
видна узкая зона отторжения. УЗ-картина нормального Э, соответствующего времен
ному отрезку перед началом месячных, что полностью совпадало со сроком цикла.
Эти данные позволили опровергнуть первоначальный диагноз (ЖГЭ, полипоз) и продолжить обследование для уточнения факторов бесплодия.
В третий раз УЗИ проведено через 9 дней после месячных (2).
2. Толщина Э = 9 мм. структура п рехслойная из-за двух четко очерченных эхонегативных участков правильной овальной формы. Типичное строение преовуляторного Э
(в левом Я выявлен доминантный фолликул, 18-22 мм в диаметре; рис. 10,3).
22

П.. 39 лет. Жалобы на несильные боли внизу живота и гнойные выделения из ггало-
вых путей.
Выписка из протокола УЗИ:"... в полости матки определяется нечетко очерченное, овальное патологическое образование, оттесняющее эндометрий вдоль стенок полости ...
Заключение: полип эндометрия (малигнизация?) или субмукозная фибромиома".
Через один день после этого исследования проведена консулыация гинеколога-
онколога. Данных за онкопатологию не получено, но. учитывая заключение УЗИ. в тот же
день взят аспират из полости магки. Назначено повторное исследование.
Рис. 11.
Диагностическая
ошибка.
Толщина Э=13
мм. В центре име ется нечетко очер
ченная зона пони
женной плотности, правильной оваль
ной формы.
Приведенные данные с учетом хронометража фаз цикла и наличия доминантного фол
ликула в одном из Я позволили исключить опухоль Э и высказаться о нормальной функциональной перестройке слизистой М в преовуляторном периоде.
Цитологическое исследование аспирата: нормальный пролиферирующий Э, со
ответствующий поздней фолликулиновой фазе менструального цикла.
Для исключения подобных неправильных предположений и пре дотвращения существенных неприятностей для обследуемых жен щин обязательны скрупулезная корреляция особенностей УЗ-изобра- жения слизистой с фазами менструального цикла (а также состоянием
2:

фолликулярного аппарата Я) и, в ряде случаев, проведение повторных исследований для оценки динамики эхографической картины. Предло женный функционально-морфологический УЗ-мониторинг Э позволяет достоверно решить главный дифференциально-диагностический воп рос - норма/ненорма.
Оптимальным способом УЗ-оценки состояния Э является ТВ-ска нирование, обеспечивающее очень высокое качество изображения сли зистой полости М, с отличной оптической проработкой мелких деталей за счет большой разрешающей способности. Использование этой мето дики, весьма информативной при изучении Э, обязательно во всех со мнительных случаях.
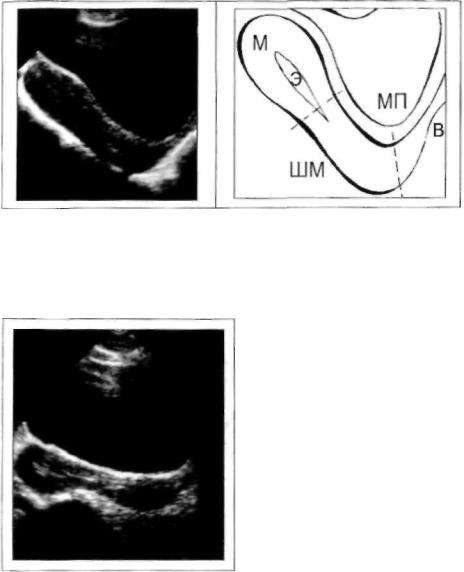
ШЕЙКА МАТКИ. На эхограммах определяется как мягкотканное О ци линдрической формы, с четким и ровным контуром. Размеры: длина 20 - 45 мм, толщина до 30 мм. Довольно часто, при retroflexio, на эхограммах выяв ляется утолщение ШМ до 45 мм в диаметре, что при данном положении М является вариантом нормы (рис. 12).
Рис. 12. Утолщенная ШМ при retrollexio.
Размеры шейки: длина 45 ММ, толщина 40 мм: структура и эхоплотность миометрия обычные.
Эту особенность строения ШМ при загибе ее тела следует учиты вать в диагностике фибромиомы и аденомиоза, так как в этих случаях результаты гинекологического осмотра почти всегда свидетельствуют об увеличении размеров М.
Плотность и структура миометрия шейки такие же, как и тела М. Ше ечный канал, как правило, не лоцируется. При исследовании во время месячных в цервикальном канале могут быть видны следы отторгаемого
24
Э в виде отдельных эхопозитивных включений точечного и линейного ха рактера. У некоторых пациенток отмечается удлинение Ш М , от 52 до 78 мм - вариант развития (рис. 13).
Рис. 13. Длинная ШМ (62 мм) - вариат развития.
Такую возможность следует учитывать при оценке общих размеров М, так как при гинекологическом исследовании в этих случаях часто вы является кажущееся ее увеличение (рис. 14).
Я.. 41 год. Жалоб не г. В течение пос ледних пяти лет при профосмограх гине колог определяет увеличение размеров
|
М (6 7, 7, 7-8 НБ). Женщина поставлена |
|
на диспансерный учет как больная с фиб |
|
ромиомой М. Один раз было выполнено |
|
УЗИ. Со слов пациентки (документы не |
|
представлены - утеряны) диагносциро- |
|
вана фибромиома, но упоминания об |
|
опухолевых узлах (узле) не было. |
|
При последнем осмотре гинеколога |
|
обнаружено увеличение М до 7 НБ и с |
|
предположительным диагнозом "фиб |
|
ромиома или эндометриоз" больная на |
|
правлена на УЗИ. |
|
Результаты исследования: размеры М |
|
равны 65 х 40 мм, (в пределах нормы), |
|
форма обычная, опухолевых узлов нет. |
|
Плотность и структура миометрия и Э не |
|
изменены. Из анатомических особенно |
Рис. 14. Длинная ШМ |
стей - длинная ШМ. 76 мм. |
25

ПОЗАДИМАТОЧНОЕ, ПОЗАДИШЕЕЧНОЕ И РЕКТОВАГИНАЛЬНОЕ ПРОСТРАНСТВА - промежуток между задней поверхностью М, ШМ, влагалищем и прямой кишкой (рис. 15). Форма позадиматочногопозадишеечного пространства повторяет контуры задней стенки М, ШМ и передней стенки прямой кишки. Ширина колеблется от 10 до 35 мм в зависимости от выраженности жировой клетчатки, заполняющей эту область, и объема ПК. Эхоплотность низкая, реже средняя. Структура однородная или мелковолокнистая из-за очень тонких эхопозитивных прослоек (фиброзные волокна, пронизывающие жировую ткань).
Часто в этой области лоцируются ветви внутренней подвздош ной артерии (рис. 15.3) в виде жидкостного, пульсирующего О трубча той конфигурации, 3-8 мм в Д. В некоторых ракурсах сканирования УЗ-изображение кровеносного сосуда может быть верифицировано как небольшое количество свободной жидкости после овуляции или скопление воспалительного экссудата. При этом, пульсация не все гда является патогномоничным признаком сосуда из-за выраженных волн передаточной пульсации, обусловленных обильным кровоснаб жением тканей, окружающих М. Точное определение природы жидко стного объекта позади М возможно с помощью полипозиционной эхо локации, позволяющей проследить просвет сосуда и его ветвей на значительном протяжении, а также при сопоставлении результатов УЗИ с фазами цикла (постовуляторный период) и клинической картиной (признаки воспаления).
Рис. 15 Позадиматочное и позадишеечное пространства (1. 2. 3. 4).
26

1и 2 - различные варианты конфигурации данной области.
3.В позадиматоч-
ном пространстве в об ласти перешейка лоцируется одна из ветвей внутренней подвздош ной артерии.
4. Позадиматочно-позадишеечное пространство не прослеживается - перекрыто раздутой ПК.
27
В ряде случаев раздутая газом прямая кишка частично или пол ностью перекрывает указанную область. В таких наблюдениях, в зави симости от непосредственной диагностической задачи, перед УЗИ по казана специальная подготовка кишки (очистительные клизмы). Также нужно помнить, что зачастую трудности этого рода легко устраняются при использовании ТВ-датчика.
Знание топографии и УЗ-характеристик позадиматочного и позадишеечного пространств обеспечивает точность диагностики па тологических процессов, локализующихся в этой области (воспа ление, спайки, эндометриоз, кисты, опухолевые узлы), и помогает из бежать значительного числа грубых диагностических ошибок (рис. 53 в главе I и ряд примеров в других главах,), когда стенки и содержимое ПК неверно расцениваются в качестве патологических объектов.
ВАГИНА визуализируется как мягкотканное О цилиндрической формы с четкими и ровными контурами. Передне-задний ее раз мер меньше толщины ШМ. Плотность и структура - см. ШМ. Ректовагинальное пространство локализовано сверху задней стенкой В, а снизу дистальной частью ПК. Форма его неправильная треу гольная, с вершиной, направленной в сторону ШМ, размеры зависят от количества жировой клетчатки и анатомических особенностей В и ПК, структура и плотность - см. подраздел "Позадиматочное-позади- шеечное пространства".
ПРЯМАЯ КИШКА. Эхонегативный обьект неправильной вытяну той формы, ограниченный тонкими эхопозитивными стенками; располо жена между задней стенкой М, ШМ, В и костями МТ. В просвете обычно видны грубые эхопозитивные включения (фекальные массы), которые располагаются в области передней стенки кишки и повторяют ее конфи гурацию или находятся во взвешенном состоянии. Ширина просвета от 40 до 95 мм.
Как было отмечено, довольно часто в строгой продольной плоско сти сканирования М, ШМ и В не всегда удается получить удовлетвори тельное изображение позадиматочного-позадишеечного и ректовагинального пространств, так как эти отделы часто "блокируются" ПК (рис. 16.1). В таких случаях визуализация указанных отделов достига ется продольными смещениями или наклонами вертикально располо женного УЗ-датчика вправо или влево от центральной линии эхолока ции (рис. 16.2).
28

Рис. 16.1. ПК перекрывает все области, расположенные позади М. ШМ и В:
1 - ректосигмоидный отдел; 2 , 3 и 4 - верхне-, средне- и нижнеампулярные отде лы кишки.
Рис. 16.2. То же наблюдение.
При наклоне УЗ-датчика вправо получено отчетливое изображение позадиматоч-
ного (I), позадишеечного (II) и ректовагинального (III) пространств.
ЯИЧНИКИ. При положении датчика в строгом продольном поло жении Я, как правило, не видны вследствие анатомических особеннос тей их типичной локализации. В единичных наблюдениях удается лоцировать один из Я в позадиматочном пространстве или в области дна М (рис. 17). Примечательно, что в одной из указанных локализаций чаще всего определяется именно левый Я.
2Ъ
