
- •1. Хірургічне лікування виразкової хвороби шлунка та дванадцятипалої кишки
- •Класифікація
- •Ендоскопічна зупинка кровотечі.
- •Медикаментозна гемостатична терапія.
- •Пенетруюча виразка
- •Малігнізована виразка
- •2. Хвороби жовчного міхура і жовчних шляхів
- •Характер оперативних втручань при ускладнених формах холециститу
- •3. Ендоскопічна хірургія у лікуванні жовчнокам'яної хвороби
- •Ускладнення лапароскопічної холецистектомії Пошкодження позапечінкових жовчних протоків
- •Жовчевитікання
- •4. Захворювання підшлункової залози
- •5. Захворювання стравоходу
- •Загальні синдроми захворювань стрвоходу
- •Загальні методи діагностики захворювань стравоходу
- •Рентгенологічне дослідження
- •Ендоскопічне дослідження
- •Тести для виявлення функціональних порушень
- •Захворювання стравоходу
- •Дивертикули стравоходу
- •6. Захворювання середостіння
- •7. Гнійні захворювання легенів та плеври
- •8. Діагностика та лікування вроджених вад серця
- •Відкрита артеріальна протока
- •Дефекти міжшлуночкової перегородки
- •Дефекти міжпередсерцевої перегородки
- •Тетрада фалло
- •Ізольований стеноз легеневої артерії
- •9. Діагностика та лікування набутих вад серця
- •Класифікація набутих вад серця:
- •1. Мітральний стеноз
- •2. Мітральна недостатність
- •3. Аортальний стеноз
- •4. Аортальна недостатність (недостатність клапана аорти)
- •Клініка і діагностика, хірургічне лікування мітрального стенозу
- •Клініка, діагностика, хірургічне лікування вад аортального клапану
- •10. Обстеження та лікування хворих із захворюваннями артерій
- •11. Облітеруючі захворювання артерій
- •I. Перехресне стегново-стегнове шунтування.
- •II. Підключично-стегнове шунтування
- •III. Трансмедіастінальне аорто-стегнове біфуркаційне шунтування
- •12. Консервативна терапія облітеруючих захворювань
- •13. Діагностика та принципи хірургічного лікування оклюзійно-стенотичних уражень брахіоцефальних артерій
- •14. Аневризми черевної аорти
- •Показання і протипоказання до реконструктивної операції
- •Розрив аневризми черевної частини аорти.
- •15. Тромбози та емболії магістральних артерій
- •Диференційна діагностика
- •16. Гостра травма судин Класифікація травм судин
- •17. Варикозна хвороба вен нижніх кінцівок
- •Сеар - класифікація
- •I. Клінічна класифікація
- •II. Етіологічна класифікація
- •III. Анатомічна класифікація
- •18. Гострі тромбози вен нижніх кінцівок
- •19. Діагностика, лікування, профілактика тромбоемболіі легеневої артерії
- •20. Посттромбофлебітичний синдром нижніх кінцівок
- •21. Хірургія лімфатичних судин кінцівок
- •Посібник з хірургічних хвороб для студентів V – VI курсів медичних факультетів та інтернів-хірургів
- •69309 М. Запоріжжя, вул. Маяковського, 26
- •69309 М. Запоріжжя, вул. Маяковського, 26
МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ
ЗАПОРІЗЬКИЙ ДЕРЖАВНИЙ МЕДИЧНИЙ УНІВЕРСИТЕТ
КАФЕДРА ГОСПІТАЛЬНОЇ ХІРУРГІЇ
ПОСІБНИК
з хірургічних хвороб для студентів V – VI курсів
медичних факультетів та інтернів-хірургів
Запоріжжя – 2006
УДК: 617(035)
Рекомендовано Центральним методичним кабінетом з вищої медичної освіти МОЗ України як навчальний посібник для студентів та лікарів-інтернів вищих медичних навчальних закладів IV рівня акредитації (протокол №3 від 14.10.2005р.).
Рецензенти: О.О.Шалімов, академік АН України, Головний хірург МОЗ України; В.М. Короткий, завідувач кафедри госпітальної хірургії №1 національного медичного університету, доктор медичних наук, професор, заслужений діяч науки і техніки України, лауреат державної премії України.
Посібник з хірургічних хвороб для студентів V – VI курсів медичних факультетів та інтернів-хірургів.
Навчальний посібник склали: О.С.Никоненко, О.В.Губка, В.А.Грушка, М.Г.Головко, Г.І.Охріменко, А.М.Матерухін, В.О.Губка, А.В.Клименко, А.О.Никоненко, І.В.Русанов
В навчальному посібнику описані хірургічні хвороби органів грудної і черевної порожнин та їх оперативне лікування.
Висвітлені клінічна, лабораторна та інструментальна діагностики захворювань серцево-судинної системи, легенів, середостіння, стравоходу, шлунка, підшлункової залози та ін.
Обґрунтовані показання до тих чи інших оперативних втручань та наведені основні етапи їх виконання.
Велику увагу приділено застосуванню сучасних методів обстеження (УЗ-сканування, ангіографія) та встановленню показань до хірургічного лікування вад серця, гострих і хронічних захворювань аорти та її гілок.
Дана характеристика надзвичайно ефективним малоінвазивним методам втручань з використанням ендоскопічних методів та дилятації і стентування артерій.
Надзвичайно важливим є обґрунтування вчасної діагностики і проведення селективного тромболізісу та профілактики такого загрозливого для життя ускладнення, як тромбоемболія легеневої артерії.
Навчальний посібник охоплює основні розділи хірургії і надає великі можливості для самостійної підготовки студентів старших курсів та лікарів-інтернів.
ISВN
© Запорізький державний медичний університет, 2006
© Видавництво ЗДМУ
ЗМІСТ
ВСТУП ………. 4
1. ХІРУРГІЧНЕ ЛІКУВАННЯ ВИРАЗКОВОЇ ХВОРОБИ ШЛУНКА ТА ДВАНАДЦЯТИПАЛОЇ КИШКИ ........... 5
2. ХВОРОБИ ЖОВЧНОГО МІХУРА І ЖОВЧНИХ ШЛЯХІВ ........... 41
3. ЕНДОСКОПІЧНА ХІРУРГІЯ У ЛІКУВАННІ ЖОВЧНОКАМ'ЯНОЇ ХВОРОБИ ........... 51
4. ЗАХВОРЮВАННЯ ПІДШЛУНКОВОЇ ЗАЛОЗИ .......... 59
5. ЗАХВОРЮВАННЯ СТРАВОХОДУ .......... 65
6. ЗАХВОРЮВАННЯ СЕРЕДОСТІННЯ ……… 69
7. ГНІЙНІ ЗАХВОРЮВАННЯ ЛЕГЕНІВ ТА ПЛЕВРИ .......... 81
8. ДІАГНОСТИКА ТА ЛІКУВАННЯ ВРОДЖЕНИХ ВАД СЕРЦЯ .......... 83
9. ДІАГНОСТИКА ТА ЛІКУВАННЯ НАБУТИХ ВАД СЕРЦЯ .......... 90
10. ОБСТЕЖЕННЯ ТА ХІРУРГІЧНЕ ЛІКУВАННЯ ХВОРИХ ІЗ ЗАХВОРЮВАННЯМИ АРТЕРІЙ .......... 99
11. ОБЛІТЕРУЮЧІ ЗАХВОРЮВАННЯ АРТЕРІЙ ......... 102
12. КОНСЕРВАТИВНА ТЕРАПІЯ ОБЛІТЕРУЮЧИХ ЗАХВОРЮВАНЬ ......... 113
13. ДІАГНОСТИКА ТА ПРИНЦИПИ ХІРУРГІЧНОГО ЛІКУВАННЯ ОКЛЮЗІЙНО-СТЕНОТИЧНИХ УРАЖЕНЬ БРАХІОЦЕФАЛЬНИХ АРТЕРІЙ ......... 119
14. АНЕВРИЗМИ ЧЕРЕВНОЇ АОРТИ ......... 124
15. ТРОМБОЗИ ТА ЕМБОЛІЇ МАГІСТРАЛЬНИХ АРТЕРІЙ ......... 129
16. ГОСТРА ТРАВМА СУДИН ......... 135
17. ВАРИКОЗНА ХВОРОБА ВЕН НИЖНІХ КІНЦІВОК ......... 142
18. ГОСТРІ ТРОМБОЗИ ВЕН НИЖНІХ КІНЦІВОК ......... 147
19. ДІАГНОСТИКА, ЛІКУВАННЯ, ПРОФІЛАКТИКА ТРОМБОЕМБОЛІЇ ЛЕГЕНЕВОЇ АРТЕРІЇ ......... 151
20. ПОСТРОМБОФЛЕБІТИЧНИЙ СИНДРОМ НИЖНІХ КІНЦІВОК ......... 155
21. ХІРУРГІЯ ЛІМФАТИЧНИХ СУДИН КІНЦІВОК ......... 162
СПИСОК ВИКОРИСТАНОЇ ЛІТЕРАТУРИ ……. 169
ВСТУП
У зв'язку з досягненнями медичної науки і техніки хірургія, останніми роками збагатилася новими технічними засобами діагностики, оригінальними методиками оперативних втручань. Одержали розвиток такі напрямки як ендоскопічна хірургія, ендоваскулярні втручання, органозберігаючі операції та ін. Впровадження мініінвазивних методик у клініці госпітальної хірургії Запорізького державного медичного університету зменшило травматичність, скоротило кількість ускладнень, строки лікування, що значно підвищило ефективність втручань.
Висвітлення цих питань у навчальній літературі відстає від розвитку хірургії. У зв'язку з цим студенти старших курсів та лікарі-інтерни стикаються з певними труднощами при освоєнні нових методів діагностики та оперативного лікування хірургічних хвороб. Тому створення співробітниками кафедри госпітальної хірургії посібника, що відбиває сучасний рівень хірургії, надасть значну допомогу студентам і лікарям-інтернам в освоєнні цієї спеціальності, що дозволить їм у майбутньому більш повно й з більшою користю для хворих реалізувати свій лікарський потенціал на практиці.
1. Хірургічне лікування виразкової хвороби шлунка та дванадцятипалої кишки
Виразкова хвороба – хронічне рецидивуюче захворювання з нахилом до прогресування, характеризується наявністю морфологічного субстрату – хронічної виразки шлунка або (та) дванадцятипалої кишки.
Актуальність вивчення цієї проблеми зумовлена тим, що виразкова хвороба є надзвичайно поширеним захворюванням, на яке страждають біля 5-10 % дорослого населення, а у 20-30 % хворих виникають важкі ускладнення, що загрожують життю.
Як причина інвалідизації, вона займає друге місце після серцево-судинних захворювань. Висока частота захворювання, втрата працездатності у зв’язку з частими загостреннями хвороби, інвалідизація людей найбільш працездатного віку, смертність від важких ускладнень (кровотеча, перфорація та ін.) роблять проблему поліпшення результатів як консервативного, так і хірургічного лікування виразкової хвороби соціально значимою.
Основними напрямками у вирішенні цієї задачі є: виявлення та лікування передвиразкових станів з метою попередження розвитку виразкової хвороби; комплексне лікування виразкової хвороби на ранніх стадіях захворювання не тільки у період загострення, а й у період ремісії з метою профілактики загострювання; при невдалому медикаментозному та санаторно-курортному лікуванні – своєчасне, до розвитку тяжких ускладнень, застосування хірургічного лікування з використанням малотравматичних методів операцій.
Останніми роками у зв’язку з відкриттям у 1983 р. австралійськими вченими B.Marshаll i R.Warren нового класу шлункових мікроорганізмів Helicobacter pylori (НР) та встановленням їх причетності до різноманітних захворювань шлунка, в т.ч. і до виразкової хвороби, підходи до лікування цих хворих значно змінилися. Успішного як консервативного, так і хірургічного лікування і особливо попередження рецидивів виразкової хвороби можна досягти тільки при повному знищенні (ерадикації) цих мікроорганізмів шляхом проведення повноцінної антибактеріальної терапії.
Однією з ланок покращення результатів лікування виразкової хвороби є більш глибоке знайомство майбутніх лікарів з сучасними методами діагностики, консервативного і хірургічного лікування.
Мета навчального посібника – допомогти студентам навчитися на основі даних анамнезу, об’єктивного обстеження хворого, використання основних методів обстеження (ендоскопія, рентгенологічний метод, вивчення шлункової секреції та морфологічних змін слизової оболонки і НР) поставити діагноз виразкової хвороби, визначити її форму, обґрунтувати показання до операції, зробити правильний вибір методу оперативного лікування та проведення післяопераційної реабілітації. Це дасть їм змогу в подальшій практичній роботі більш кваліфіковано вирішувати ті чи інші питання, пов’язані з цією проблемою, що покращить результати лікування хворих на виразкову хворобу.
ЗАГАЛЬНІ ПИТАННЯ ХІРУРГІЧНОГО ЛІКУВАННЯ
ВИРАЗКОВОЇ ХВОРОБИ
Основні методи хірургічного лікування виразкової хвороби шлунка і дванадцятипалої кишки. Післяопераційні ускладнення
Хірургічне лікування виразкової хвороби пройшло довгий і тяжкий шлях розвитку від спроб сугубо механічної дії на виразку (вишкрібання, випалювання) до фізіологічно-обґрунтованих операцій (резекція шлунка, селективна ваготомія із антрумектомією або дренуючою шлунок операцією, селективна проксимальна ваготомія).
Першу вдалу резекцію враженого раком воротаря виконав у 1881 році Більрот. Анастомоз між культею шлунка та дванадцятипалої кишки був виконаний прямим. Цей метод пізніше було названо Більрот-І (мал. 1).

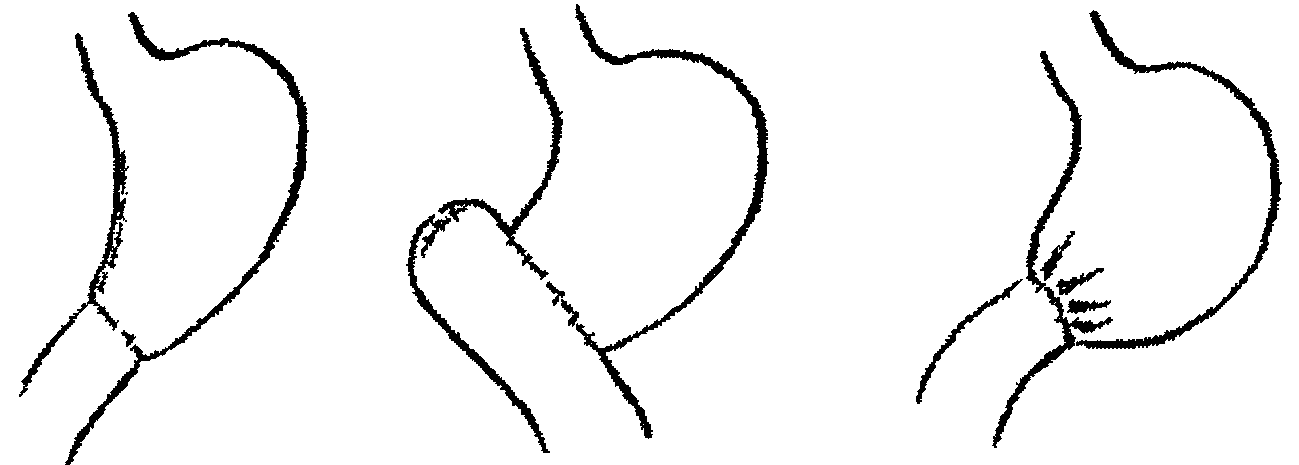
а б в г д е
Мал.1 Основні модифікації резекції шлунка за Більротом-І
а – Більрот-І класичний (1881) г – за Шумахером (1911)
б – Більрот-І стандартний (1881) д – за Габерером-Фіннеєм (1922, 1923)
в – за Кохером (1891) е – за Габерером (1933)
У 1885 році Більрот виконав резекцію враженого раком воротаря із зашиванням культі дванадцятипалої кишки та шлунка наглухо. Цей спосіб одержав назву Більрот-ІІ (мал. 2).
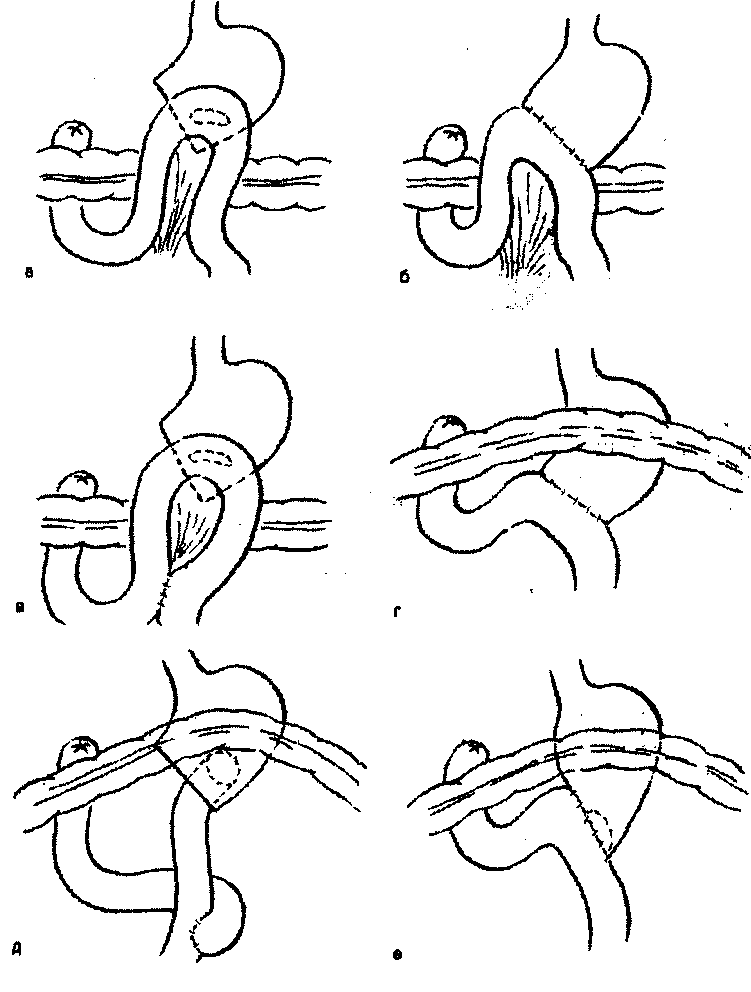
Мал. 2 Основні модифікації резекції шлунка за Більротом-II
а – Більрот-ІІ (1885)
б – за Кронлейном (1888)
в – за Бальфуром (1927)
г – за Поліа (1911)
д – за Ру (1887)
е – за Гофмейстером-Фінстерером (1905, 1914)
Перша резекція шлунка з приводу виразкового стенозу воротаря виконана Рідігером 21 листопада 1881 року.
Резекція шлунка стала одним з головних методів лікування виразкової хвороби. При резекції половини або 2/3 шлунка вилучається антральний відділ, який виробляє гастрин, і тим самим виключається друга, гормональна фаза шлункової секреції, зменшується кількість кислотопродукуючих клітин. Все це призводить у більшості випадків до вилікування виразкової хвороби. Резекція шлунка стала патогенетично обґрунтованою при виразковій хворобі шлунка. Найбільше розповсюдження отримали резекції шлунка за Більротом-І, Більротом-ІІ, пілорозберігаюча резекція за Макі-Шалімовим (мал. 3).

Мал.3 Пілорозберігаюча резекція за Макі-Шалімовим
Резекція шлунка за Більротом-І передбачає безпосереднє з’єднання культі шлунка з дванадцятипалою кишкою. Ця операція є найбільш фізіологічною, тому що зберігається пасаж шлункового вмісту по дванадцятипалій кишці.
Резекція шлунка за Більротом-ІІ до теперішнього часу є найбільш технічно розробленою, а тому найбільш доступною і найбільш розповсюдженою операцією, при відсутності демпінг-схильності.
Існує велика кількість модифікацій цих методів. Принципи хірургічного лікування виразкової хвороби дванадцятипалої кишки відрізняються від принципів лікування виразкової хвороби шлунка у зв’язку з особливостями патогенезу і морфології цього захворювання.
Працями Драгстеда (І943 рік) доведено ефективність і доцільність органозберігаючих операцій на блукаючих нервах при виразковій хворобі дванадцятипалої кишки: стовбурова, селективна, проксимальна селективна ваготомії (мал. 4). Але ваготомія, яка застосовувалась спочатку як самостійна операція, усувала першу складнорефлекторну фазу шлункової секреції і призводила до посилення другої, гормональної, у зв’язку з довгою затримкою шлункового вмісту (спазм воротаря) з послідуючим виникненням атонії шлунку з порушенням евакуації, проносів, шлункових виразок. Відмічалась посилена стимуляція виділення гастрину антральним відділом шлунка. Тому з’явилась пропозиція об’єднати ваготомію з дренуючою шлунок операцією або резекцією антрального відділу шлунка.
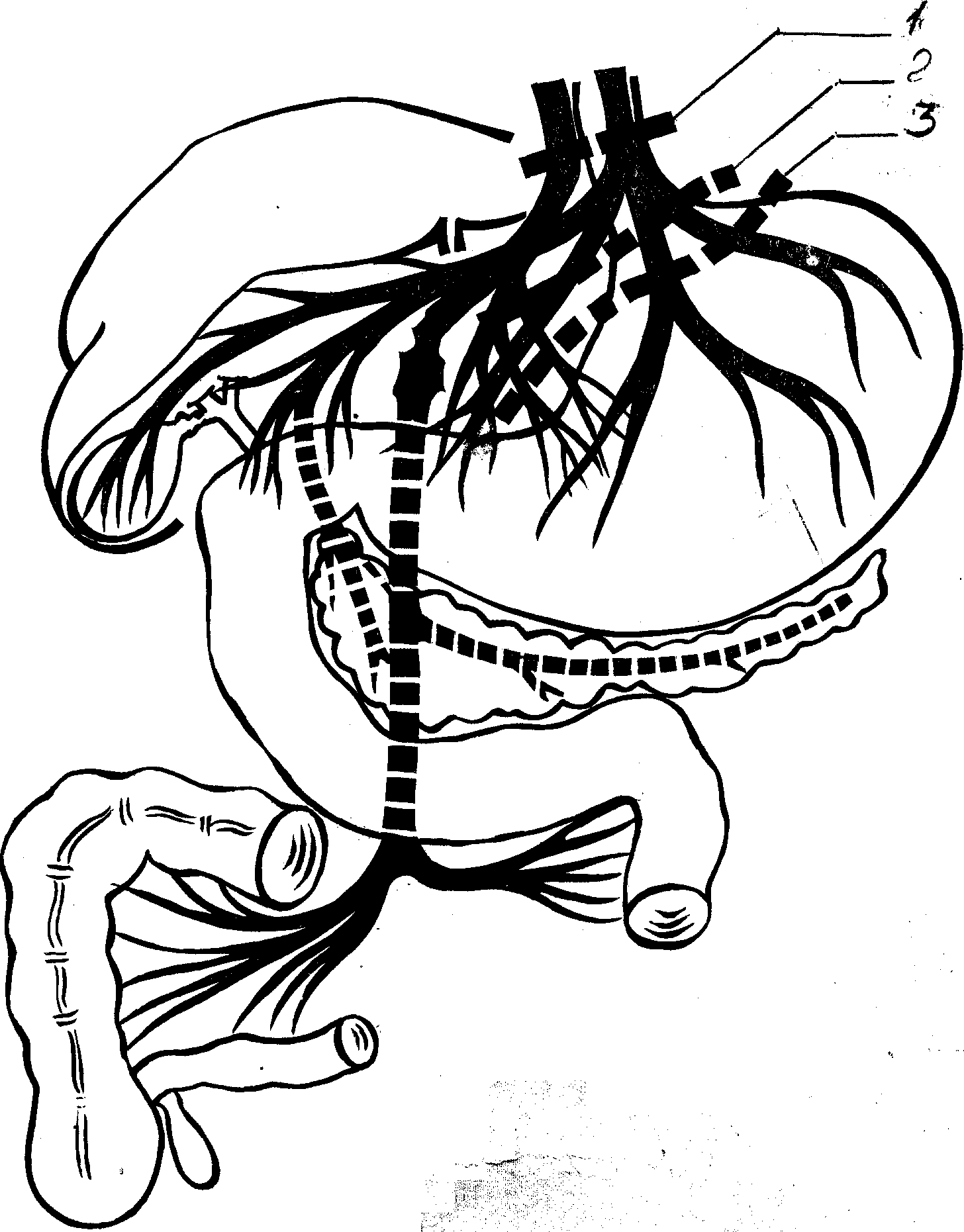
Мал. 4 Ваготомія
1 – стовбурова ваготомія – перетинаються стовбури блукаючих нервів
2 – селективна ваготомія – перетинаються шлункові нерви Латарже
3 – селективна проксимальна ваготомія – перетинаються гілочки шлункових нервів, які іннервують кислотопродукуючу зону шлунка
У зв’язку з порушенням ферментації їжі, денервації тонкої кишки, підшлункової залози після стовбурової ваготомії виникали виснажливі проноси.
Для усунення небажаних наслідків стовбурової ваготомії, пов’язаних з денервацією внутрішніх органів, було запропоновано більш досконалу методику ваготомії – селективну шлункову ваготомію, при якій виконується денервація тільки шлунка, і зберігається інервація печінки, підшлункової залози та тонкої кишки.
Зміст селективної проксимальної ваготомії полягає у денервації тільки тіла та дна шлунка, продукуючих соляну кислоту, та збереженні вагусної іннервації антрального відділу.
Завдяки цьому зберігається моторно-евакуаторна функція шлунка.
Ваготомія з дренуючою операцією показана при підвищеній першій, складнорефлекторній фазі шлункової секреції та нормальній або низькій другій, гормональній, а також людям похилого та старечого віку, ослабленим хворим. Останнім часом стовбурова або селективна ваготомія обов’язково доповнюється дренуючою операцією. Правильно виконана дренуюча операція усуває стаз у шлунку, надмірну стимуляцію антрума, підвищене виділення гастрину і таким чином сприяє загоєнню виразки та попереджує її рецидив.
До дренуючих шлунок операцій належать: пілоропластика, гастродуоденостомія, гастроентероанастомоз.
Гастроентеростомія як дренуюча операція виконується при грубих деформаціях та запальних інфільтратах дванадцятипалої кишки, коли пілоропластика неможлива. Частіш за все використовують позаободовий гастроентероанастомоз за Гаккером або Петерсоном (мал. 5 г).
Пілоропластика виконується за відсутності великих запальних інфільтратів в області дванадцятипалої кишки.
Застосовується пілоропластика з вирізанням виразки за Джадом, або без її вирізання – за Гейнеке-Мікулічем, за Фіннеєм (мал. 5).
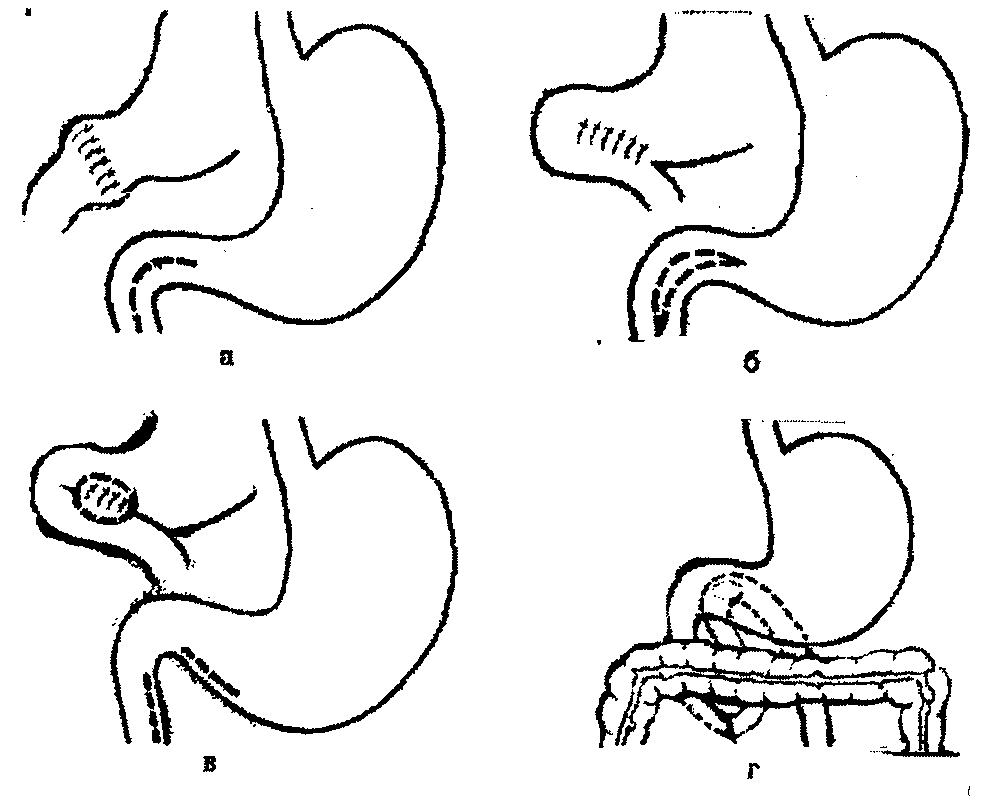
Мал. 5 Дренуючі операції
а – пілоропластика за Гейнеке-Мікулічем
б – пілоропластика за Фіннеєм
в – гастродуоденоанастамоз за Жабулеєм
г – гастроентероанастамоз
Недоліком пілоропластики як дренуючої операції є недостатнє випорожнення шлунка через нерухому фіксацію воротаря до печінково-дванадцятипалої зв’язки, підшлункової залози.
Після ваготомії нижній полюс денервованого шлунка знаходиться нижче воротаря, внаслідок чого шлунок недостатньо дренується.
Деякі хірурги у якості дренуючих операцій використовують гастродуоденостомію за Жабулеєм, при якій дренуються найбільш низько розміщені відділи денервованого шлунка і зберігається цілісність шлунково-кишкового тракту.
Зараз все ширше застосовуються різні види дуоденопластики, що дозволяє зберегти як воротар, так і цілісність шлунково-кишкового тракту (мал. 6).
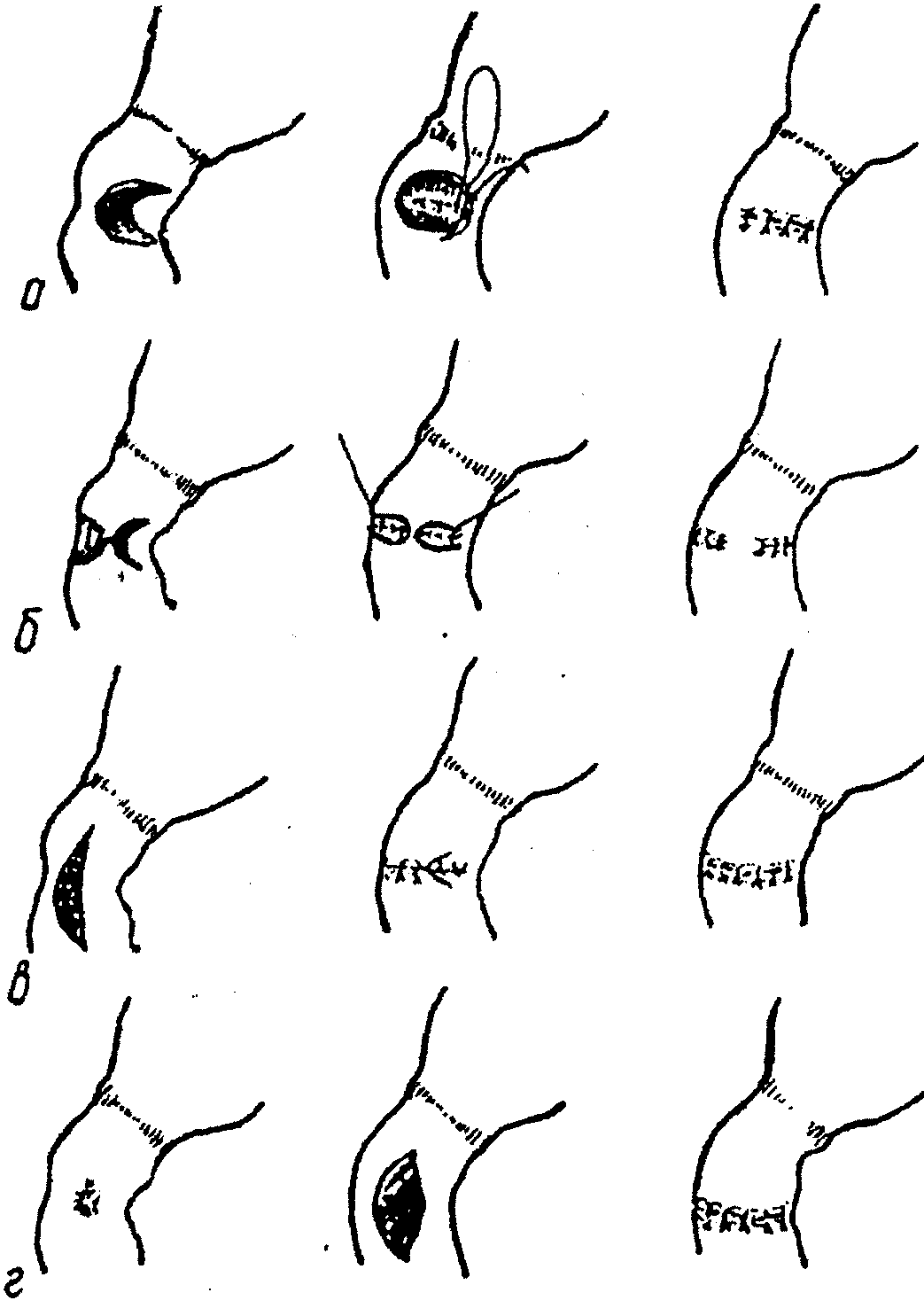
Мал. 6 Варіанти дуоденопластики
а – за Фіннеєм
б – комбінована подвійна за Фіннеєм
в – за Гейнеке-Мікулічем
г – за Джаддом
Відеоендоскопічні операції при виразковій хворобі. Останім часом особливого значення набувають методики малоінвазивної хірургії із застосуванням лапароскопічної техніки. Лапароскопічні операції при виразковій хворобі поки що застосовуються у великих хірургічних клініках, де є відповідна техніка та висококваліфіковані хірурги.
При виразці дванадцятипалої кишки найчастіше виконується лапароскопічна модифікована операція по G.L. Hill і C.J. Barker – передня селективна проксимальна і задня стовбурова ваготомії.
Найбільш легкою у виконанні та ефективною є лапароскопічна модифікація операції T.V. Taylor – задня стовбурова ваготомія і передня сероміотомія (мал. 7, 8).

Мал. 7 Розташування троакарів при виконанні лапароскопічної селективної проксимальної ваготомії
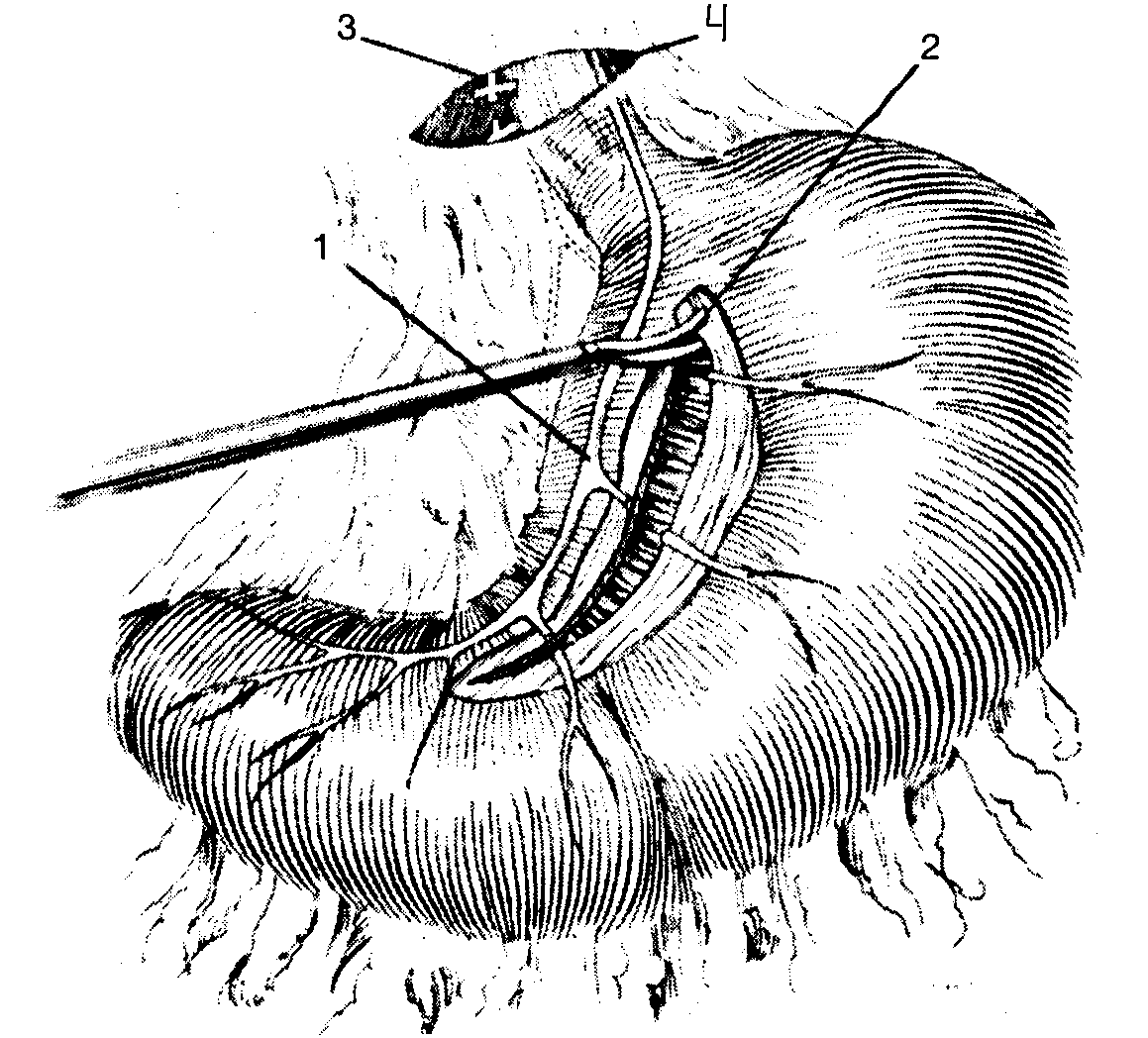
Мал. 8 Лапароскопічна ваготомія по Taylor
1 – передня гілка шлункового нерва Латарже.
2 – під час сероміотомії перетинаються гілочки шлункового нерва, які іннервують кислотопродукуючу зону
3 – задній стовбур блукаючого нерва після перетинання
4 – передній стовбур блукаючого нерва
Хворим із шлунково-стравохідним рефлюксом виконують лапароскопічну антирефлюксну операцію – фундоплікацію.
Може бути застосована і лапароскопічна резекція шлунка (мал. 9, 10).
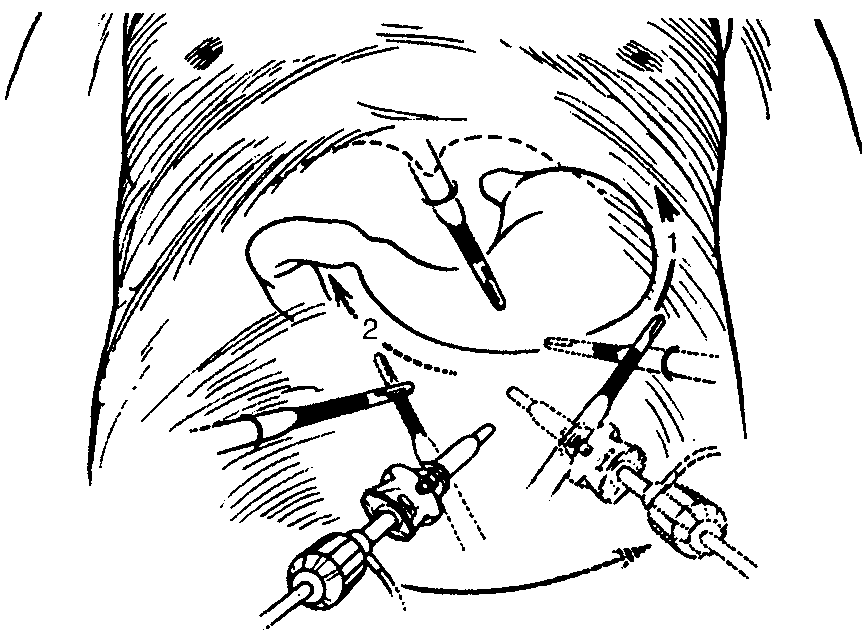
Мал. 9 Розташування інструментів при виконанні лапароскопічної резекції шлунка
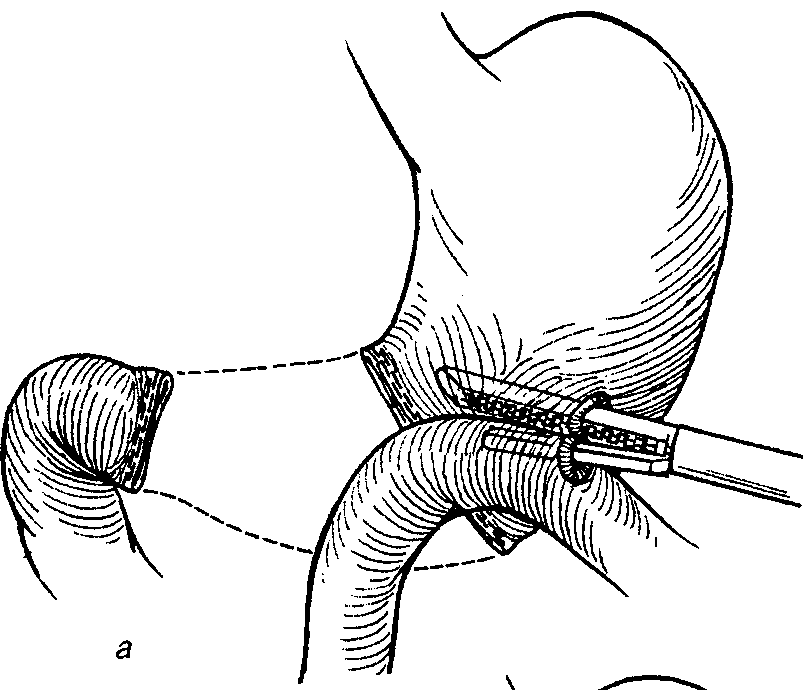
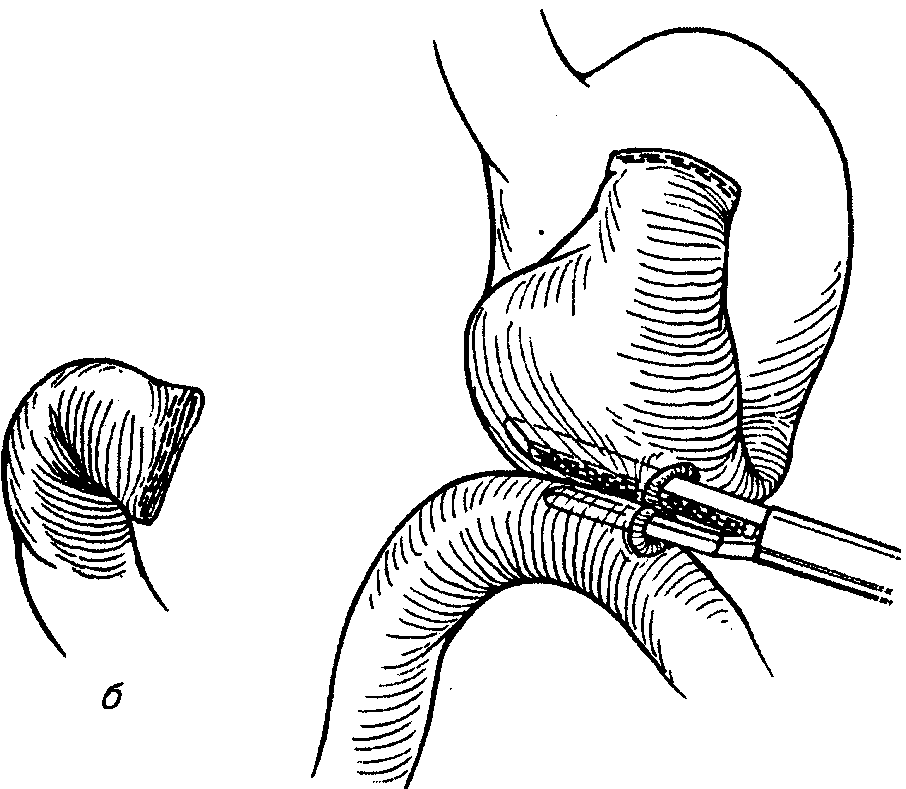
Мал. 10 Накладання анастомозів ендостеплером при лапароскопічній резекції шлунка
Післяопераційні ускладнення. Ускладнення після резекції шлунка і ваготомії умовно треба розділити на дві великі групи:
1) ускладнення, які виникають під час оперативного втручання;
2) ранні післяопераційні ускладнення, які виникають в перший тиждень після операції.
До першої групи належать ускладнення, які пов’язані, у першу чергу, з помилками в техніці оперативного втручання. При мобілізації дванадцятипалої кишки реальною є загроза ушкодження елементів печінково-дванадцятипалої зв’язки, підшлункової залози та її протоків. Внаслідок досить інтенсивних тракцій шлунка можливий надрив капсули селезінки або її пульпи. Можливі поранення стравоходу при стовбуровій ваготомії, кровотечі з ушкоджених судин або при сповзанні лігатури. Всі ці ускладнення, які не помічені під час оперативного втручання, призводять до тяжких наслідків вже протягом першої доби після операції.
Серед ускладнень раннього післяопераційного періоду треба виділити ті, які, в першу чергу, пов’язані з оперативними втручаннями на шлунку і дванадцятипалій кишці, або при операціях на інших органах. До них належать: післяопераційні пневмонії, тромбози і емболії судин, інфаркти міокарду та гостра серцево-судинна недостатність, загноювання ран, евентерація.
Перитоніт – одне з найбільш частих ускладнень у шлунковій хірургії та головна причина післяопераційної летальності. Причини перитоніту різні. Найчастіше це ускладнення розвивається внаслідок недостатності швів, рідко – внаслідок ішемічного некрозу культі шлунка або дванадцятипалої кишки і при деструктивних формах післяопераційного панкреатиту.
У виникненні недостатності швів після резекції шлунка особливу роль відіграють чимало факторів загального і місцевого порядку: характер та локалізація патологічного процесу, загальний стан хворого, ступінь порушення білкового обміну і водно-електролітного балансу, характер оперативного втручання та особливості оперативної техніки.
Недостатність швів дуодентальної культі – одне з найбільш частих і тяжких ускладнень резекції шлунка за Більротом-ІІ.
Інфільтрати і абсцеси черевної порожнини також є частими ускладненнями у шлунковій хірургії. Вони можуть розвиватися внаслідок інфікування черевної порожнини під час оперативного втручання, загноювання гематом. Значно рідше абсцеси формуються внаслідок розповсюдження інфекції по лімфатичних і кровоносних шляхах. Після резекції шлунка частіше спостерігаються підпечінкові та піддіафрагмальні абсцеси.
У зв’язку з використанням у хірургії виразкової хвороби ваготомії збільшилась кількість таких ускладнень, як порушення евакуації із культі шлунка в післяопераційний період. Причини порушення евакуації із культі шлунка різноманітні. Насамперед треба підкреслити роль пригнічення моторної активності культі, яка розвивається внаслідок операційної травми і порушення нервово-м’язового апарата шлунка, парасимпатичної денервації шлунка при ваготомії, порушення водно-електролітного балансу і білкового обміну.
Показання до хірургічного лікування виразкової хвороби та вибір методу операції.
Основним методом лікування виразкової хвороби є консервативний, який дає досить задовільні безпосередні результати. Завдяки правильно побудованому курсу лікування з використанням сучасних медикаментозних засобів, до яких серед інших належать блокатори Н2–рецепторів та протонної помпи, а також протигелікобактерної терапії можна досягти загоєння виразки у 80–90 % хворих, але більш-менш стійкі віддалені результати спостерігаються у 45–65 %. Крім того, у декого з хворих розвиваються загрозливі для життя ускладнення (кровотеча, перфорація та малігнізація виразки, стеноз), що примушує використовувати хірургічні методи лікування.
Показання до оперативного лікування виразкової хвороби прийнято поділяти на абсолютні, умовно абсолютні та відносні.
До абсолютних показань належать:
- перфорація виразки;
- профузна шлунково-кишкова кровотеча;
- стеноз та рубцеві деформації шлунка, які супроводжуються порушеннями евакуаторної функції шлунка;
- малігнізація виразки шлунка.
Лікування цієї категорії хворих - компетенція хірурга, бо терапевтичне лікування у цих випадках, як правило, неможливе.
Через розвиток загрозливих для життя хірургічних ускладнень показання до оперативного лікування визначені досить чітко, і лише при кровотечах залишається місце для проведення інтенсивної медикаментозної та замісної терапії, а також для ендоскопічного гемостазу.
Умовно абсолютними показаннями до хірургічного лікування виразкової хвороби є:
- неодноразові кровотечі в анамнезі;
- кальозні виразки, які довго не загоюються;
- пенетруючі виразки, які погано піддаються консервативному лікуванню;
- рецидиви виразкової хвороби після зашивання перфоративної виразки
Наявність у хворого в анамнезі декількох епізодів шлунково-кишкової кровотечі є показанням до хірургічного лікування у зв’язку з тим, що у цих хворих захворювання протікає агресивно, і як показує досвід, медикаментозне лікування у цих випадках малоефективне, а ризик повторної профузної кровотечі – високий.
При великих, кальозних, пенетруючих виразках, звичайно резистентних до медикаментозного лікування, необхідно ширше ставити показання до хірургічного лікування у зв’язку з можливістю розвитку тяжких ускладнень, а також порушень функціонального стану важливих органів травлення.
Клінічний досвід доводить, що під час рецидиву виразкової хвороби після зашивання перфоративної виразки медикаментозне лікування, як правило, малоефективне. Тому таких хворих також не слід надто довго лікувати у терапевтичних стаціонарах, а треба раніше передавати хірургам.
Відносними показаннями до хірургічного лікування є даремність консервативного лікування
Багато клініцистів по-різному ставлять показання до оперативного лікування та необхідності передачі хворих хірургам через неефективність консервативного лікування. Відомо, що найбільш оптимальні результати хірургічного лікування спостерігаються у тих випадках, коли виконують таку малотравматичну операцію, як селективна проксимальна ваготомія, до розвитку ускладнень, і коли немає грубих морфологічних та функціональних змін з боку найважливіших органів травлення: печінки, підшлункової залози, жовчного міхура, кишечнику.
Звичайно прийнято рахувати, що якщо 3–4-х кратне медикаментозне лікування в умовах стаціонару при адекватному підборі лікувальних препаратів не призводить до вилікування хворого чи появи довгих (5-8 років) клінічних ремісій, то необхідно ставити питання про хірургічне втручання. Продовження у цих випадках медикаментозного лікування та відмова від операції збільшують можливість розвитку загрозливих для життя хворого ускладнень. Одним з головних завдань клініцистів є попередження розвитку загрозливих ускладнень виразкової хвороби та своєчасне направлення хворих у хірургічний стаціонар для виконання планових операцій. Якщо врахувати, що різні хірургічні ускладнення розвиваються приблизно у 20–30 % хворих, то стає очевидним ризик їх появи з подовженням виразкового анамнезу. Нема достатніх підвалин для висновку про даремність консервативного лікування, якщо воно проводилось не повноцінно в амбулаторних умовах чи було неадекватним у стаціонарі (невелика тривалість перебування у стаціонарі – менше 3–4 тижнів; неповноцінне за підбором препаратів лікування; відсутність ендоскопічного контролю за ефективністю проведеного курсу лікування і таке інше). В цих випадках так зване безуспішне лікування не є показанням до операції. У цих хворих ще не вичерпані всі резерви медикаментозного лікування і залишається шанс на успіх.
Викладені вище показання до оперативного лікування є загальними як для шлункової, так і для дуоденальної виразки. Разом з тим, необхідно підкреслити, що при виразці шлунка показання до оперативного лікування необхідно ставити ширше у зв’язку з можливою малігнізацією (у 5 –10 % хворих), більш низькою частотою загоювання виразки, частими рецидивами захворювання.При марному 2–3-х кратному стаціонарному лікуванні, хворого на виразку шлунка необхідно направити на оперативне лікування.
