Детская хирургическая стоматология и ЧЛХ
.pdf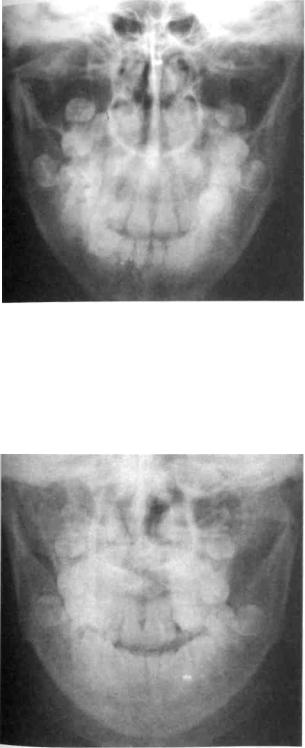
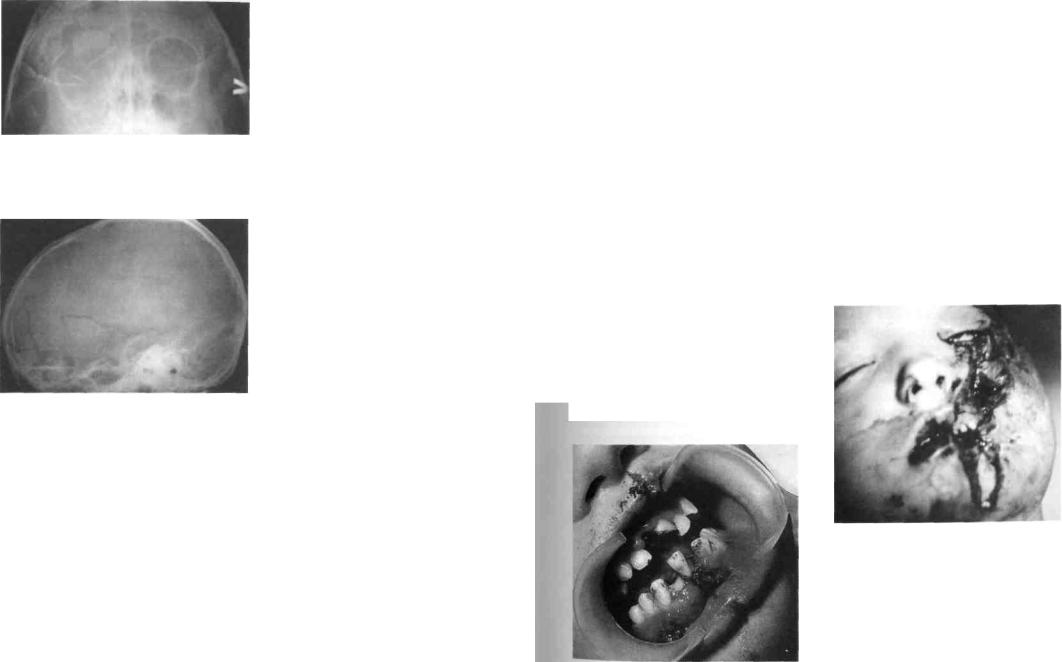
Рис. 266. Обзорная рентгенограмма в прямой проекции носолобной укладки костей лицевого черепа ребенка с переломом правого суставного отростка, головка суставного отростка смещена внутрь на 90°
ния рентгенологического исследования в боковой укладке по Генишу или обзорной рентгенограммы нижней челюсти в прямой проекции, при переломе суставного отростка — ортопантомограммы или рент-
|
генограммы |
сустава |
по |
|
Шуллеру или Парма. |
|
|
На |
рентгенограммах обычно определяется нарушение целостности костной |
|
|
ткани, наличие линии перелома, смещение отломков челюсти (рис. 266-271).
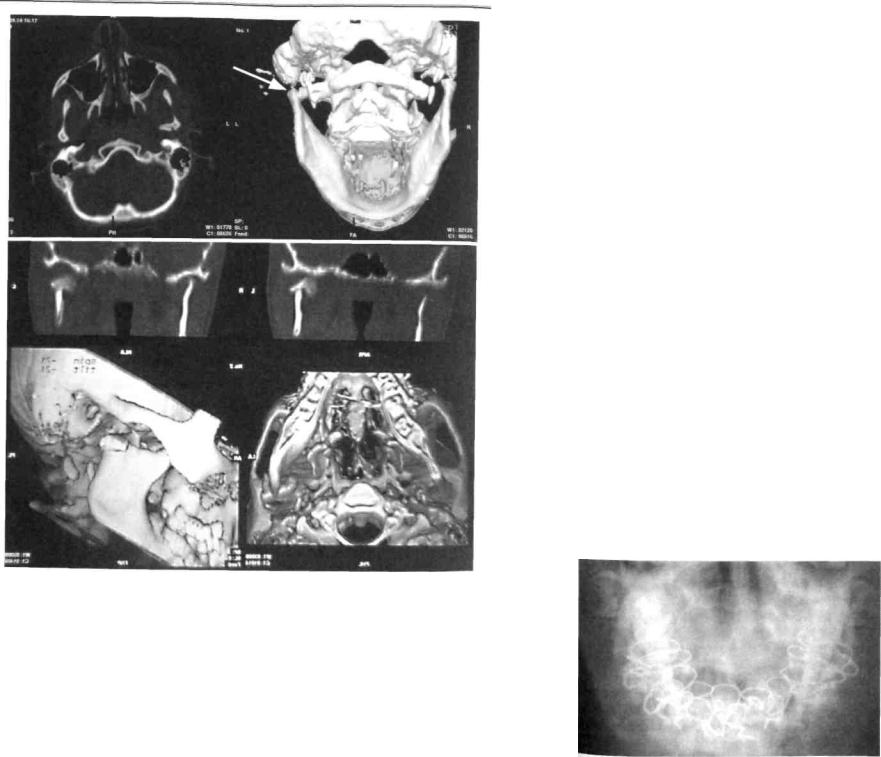
В сложных диагностических случаях переломов суставного отростка нижней челюсти у детей для постановки окончательного диагноза при отсутствии явных клинических и рентгенологических признаков используют метод спиральной компьютерной томографии с мультипланарной реконструкцией (рис. 272).
Таким образом, диагноз перелома нижней челюсти основывается на жалобах и анамнезе (травма, болевые
ощущения в области удара, невозможность закрывать рот), данных объективного обследования (нарушение прикуса, смещение отломков, симптом ступеньки по краю нижней че-
Рис. 267. Обзорная рентгенограмма костей лицевого скелета ребенка с травматическим переломом левого суставного отростка нижней челюсти (до операции). Определяется нарушение целостности кости в виде ломаной полосы просветления в области шейки суставного отростка нижней челюсти слева. Головка левого суставного отростка нижней челюсти смещена внутрь под углом 75°
газдеп э
Травматические повреждения тканей челюстно-лицевой области
Рис. 268. Обзорная рентгенограмма костей лицевого скелета того же ребенка после операции.
Головка левого суставного отростка нижней челюсти расположена под углом 10 ° Рис. 270. Обзорная рентгенограмма костей лицевого скелета ребенка с переломом левого суставного отростка нижней челюсти
Рис. 269. Обзорная рентгенограмма нижней челюсти ребенка с травматическим переломом тела нижней челюсти в области левых премоляров. Малый отломок нижней челюсти смещен кверху и внутрь, большой — книзу
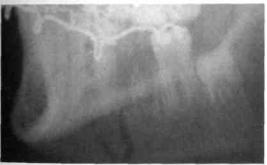
Рис. 271. Рентгенограмма по Генишу половины нижней челюсти ребенка с переломом тела челюсти в области премоляров
люсти, асимметрия лица за счет отека мягких тканей в области перелома) и данных рентгенологического исследования (наличие линии перелома, смещение отломков челюсти). Дифференциальный диагноз переломов нижней челюсти следует проводить с ушибом мягких тканей, травмами зубов, передними и задними вывихами нижней челюсти, патологическими переломами на фоне опухолевого процесса. Лечение переломов нижней челюсти зависит от возраста ребенка, локализации перелома, смещения отломков, сопутствующих повреждений тканей челюстнолицевой области и т. п. Консолидация отломков нижней челюсти на альвеолярном отростке происходит в сроки до 2 нед, в участке тела и ветви челюсти — До 3 нед.
Именно на это время накладывают устройства для иммобилизации отломков.
Различают временную и постоянную иммобилизацию.
Временная иммобилизация фрагментов нижней челюсти осуществляется посредством лигатурного связывания. Показания к его применению — переломы

Ч/i/i
345
проволочными шинами с зацеп- |
тягой |
ными крючками и межчелюстной |
|
Я.Л7
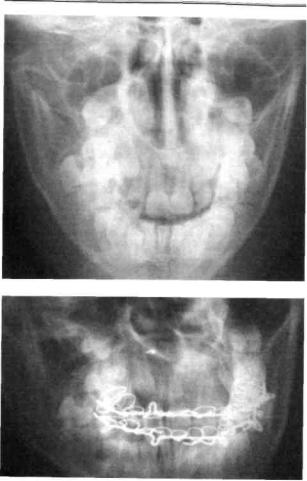
Раздел 9 "Ч Травматические повреждения тканей челюстно-лицевои сголаии
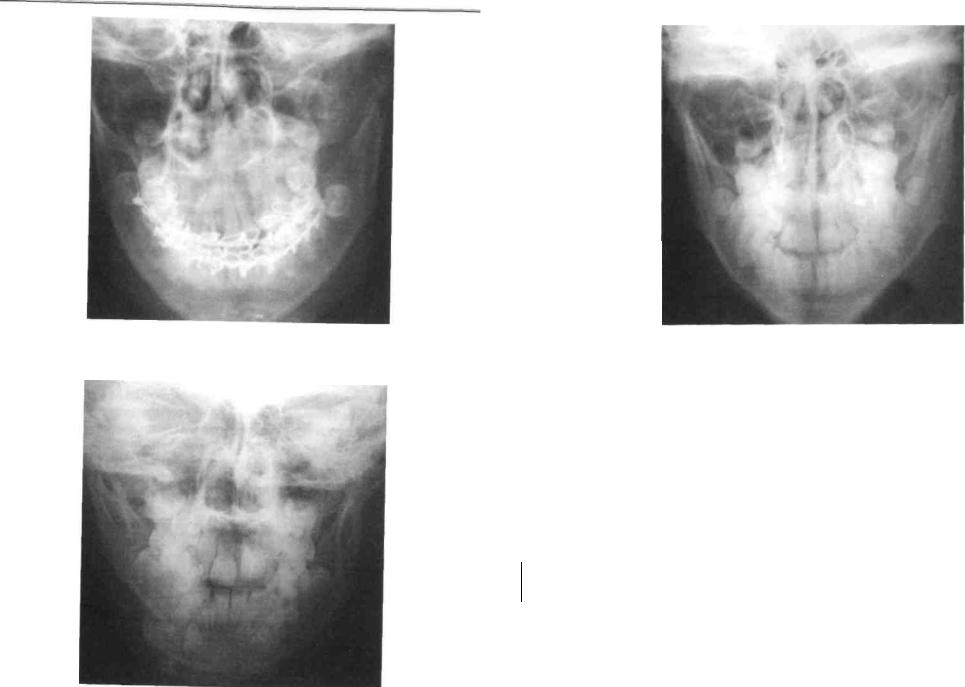
Рис. 274. Обзорная рентгеног- |
проволочные шины с зацепными петлями и межчелюстной тягой (у детей старшего |
|||||
рамма в передне-задней про- |
возраста) или шины-каппы (у детей младшего возраста) (рис. 274, 275). С целью |
|||||
екции и носо-лобной укладке |
улучшения течения раневого процесса и профилактики местных осложнений детям |
|||||
костей лицевого скелета ре- |
||||||
бенка с травматическим отра- |
назначают антибактериальные, антигистаминные препараты, витамины групп A, D, |
|||||
женным |
переломом |
правого |
Е, стимуляторы остеогенеза, анальгетики, |
а |
также механически щадящую и |
|
суставного отростка нижней че- |
витаминизированную пищу. Питание детей |
с |
переломами челюстей на период |
|||
люсти (до операции). Опреде- |
||||||
иммобилизации отломков должно отвечать таким требованиям: |
||||||
ляется нарушение целостности |
||||||
кости в виде неровной треу- |
|
|
|
|||
гольной |
тени просветления в |
|
|
|
||
области шейки правого мыщел- |
|
|
|
|||
кового отростка. Головка пра- |
|
|
|
|||
вого мыщелкового |
отростка |
|
|
|
||
смещена внутрь и образует с ветвью нижней челюсти угол 90°
Рис. 275. Обзорная рентгенограмма костей лицевого черепа того же ребенка после операции. Головка правого суставного отростка находится в правильном положении, угол с ветвью нижней челюсти составляет 0°
возможностью травмирования зон роста, зачатков постоянных зубов. Этому методу отдают предпочтение при переломах угла, ветви и мыщелкового отростка нижней челюсти со смещением у детей старшего возраста. Для остеосинтеза используют костный шов или фиксирующиеся шурупами титановые пластины.
Переломы суставного отростка без смещения или с углом смещения до 30 фиксируют назубными шинами, шинами-каппами, двучелюстной бреккет-систе-мой. При смещении отломка суставного отростка более 30° или переломо-вывихе проводят оперативную репозицию отломков. Практика лечения таких переломов показала, что фиксировать репонированный суставной отросток нет необходимости. Для обеспечения покоя нижней челюсти после репозиции отломков применяются