
Детская хирургическая стоматология и ЧЛХ
.pdf
Раздел 7
Рис. 190. Ортопантомограмма того же больного после реплантации резецированного фрагмента нижней челюсти, фиксированного двумя серебряными лигатурами
Рис. 191. Конфигурация тканей угла и ветви |
|
Рис. 192. Открывание рта через 20 сут после |
|
нижней челюсти слева после снятия швов |
операции |
|
|
Рис. 193. Рентгенограмма нижней челюсти того же больного через 6 мес после операции
ДоОрокачественные новооиразиьсжин MJLICI'I чсл^ши-лнцсои.
пню новой костной ткани, по размерам и конфигурации подобной прежнему фрагменту челюсти, что определяется на рентгенограмме (рис. 193). Обязательные условия при проведении такой операции:
1)поднадкостничная резекция челюсти (за счет надкостницы идет восстановление кости в послеперационный период);
2)"невхождение" в полость рта, чтобы не инфицировать реплантант с ее сто-
роны.
Если поражен незначительный участок челюсти, дефект кости можно заместить гребнем подвздошной кости или расщепленным ребром.
Негативными последствиями лечения могут быть рецидивы опухоли, разные виды послеоперационных деформаций челюстей, их переломы, образование ложных суставов, остеомиелит, нагноение и т. п.
0Д0НТ0ГЕННЫЕ ОПУХОЛЕПОДОБНЫЕ НОВООБРАЗОВАНИЯ
По международной гистологической классификации одонтомы и цементомы относят к одонтогенным опухолям, что, на наш взгляд, не совсем правильно. О.Г. Лукомский, исследовав одонтому, сделал вывод, что это не опухоль, а конгломерат из всех или части тканей, образующих зуб и зубную лунку. Это свидетельствует о происхождении одонтомы из эпителия ротовой полости. А.А. Лим-берг и 11.П. Львов выдвигали несколько теорий происхождения одонтомы: из остатков избыточных тканей зуба (Брок); результат пролиферации разных составных элементов зуба (Маляссе); одонтома — это эпителиальное образование из слизистой оболочки ротовой полости (О.Г. Лукомский). Мы считаем целесообразным рассматривать одонтому и цементому как пороки развития тканей зубов.
Одонтома
Одонтома состоит из эпителиального и мезенхимального компонентов зубообразующих тканей и является результатом дифференциации зубообразующего тканевого комплекса в сторону образования структур, подобных структуре зуба на разных стадиях его развития. Одонтома увеличивается за счет измененного фолликула зуба, имеющего потенцию к росту. Характерный для опухолей бесконтрольный митоз клеток здесь не наблюдается. Существует две формы этой опухоли — мягкая и твердая одонтома.
Твердая одонтома развивается из одного или нескольких зачатков зуба. Возникает в период формирования постоянных зубов, но проявляется у детей редко. ■Локализуется опухоль преимущественно в участке резцов, клыков и премоляров нижней челюсти.
Различают две формы твердой одонтомы: простую и сложную. Простая одонтома развивается из тканей одного зуба и может быть простой полной (накопление беспорядочно расположенных тканей) и неполной (состоит из одного вида твердых тканей зуба). Сложная одонтома состоит из зачатков многих зубов, все зубные ткани ее хорошо развиты, но расположены беспорядочно. Такая опухоль чаще локализуется на верхней челюсти.
Жа лобы. Жалоб немного, и сводятся они к отсутствию зуба или наличию безболезненной деформации челюсти.
Раздел 7
Кл иника. Клиническая симптоматика одонтомы "бедна", большая часть симптомов имеет вторичный характер. Одонтома характеризуется очень медленным ростом. Появление ее иногда сопровождается болью. Опухоль может прорастать в разные стороны нижней челюсти. При прорастании ее в вестибулярную сторону альвеолярного отростка она травмируется зубами-антагонистами. В области развития опухоли постоянный зуб может отсутствовать или быть ретенированным.
Макроскопическая картина одонтом многообразна: от образований, напоминающих недоразвитый или деформированный зуб, до массивных комплексов, состоящих из нескольких или многих зубоподобных образований. Они могут легко разделяться или быть крепко спаянными между собой.
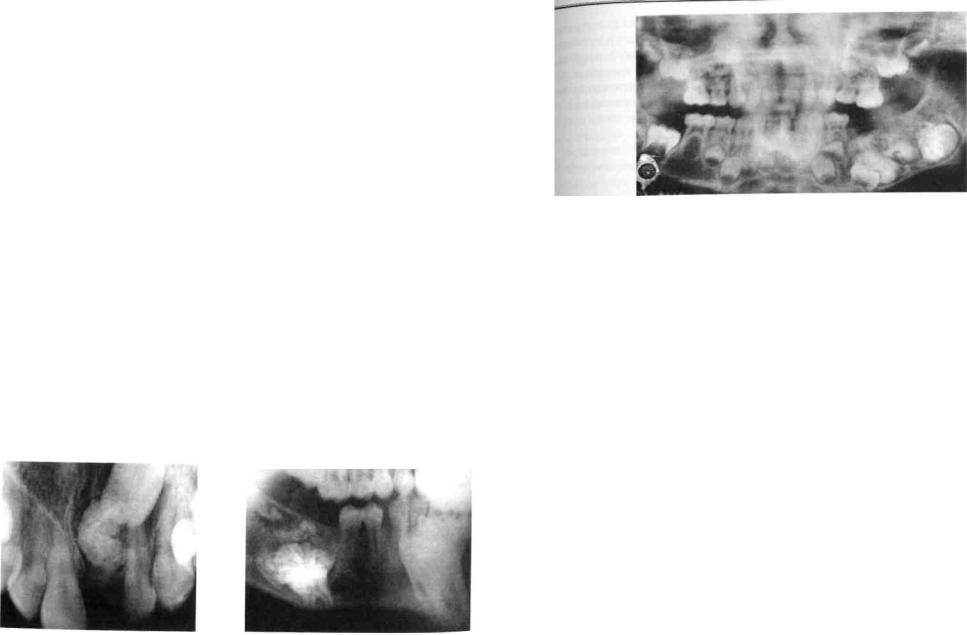
На рентгенограмме одонтома определяется как гомогенная или негомогенная тень высокой интенсивности, с четкими бугристыми контурами. По периферии новообразования видны полоса разрежения костной ткани и ободок склероза, который отграничивает одонтому от здоровой ткани челюсти (рис. 194). На фоне тени одонтомы можно видеть отдельные зубоподобные образования неправильной формы (рис. 195). При сложной форме твердой одонтомы иногда определяются многочисленные зубоподобные образования разной формы и величины. В процессе роста челюстей может наблюдаться истончение кости и кортикального слоя челюсти (рис. 196).
Мягкая одонтома — новообразование, которое встречается у детей очень редко. Существует предположение, что мягкая одонтома — это ранняя стадия образования твердой одонтомы.
Жалоб, особенно в начале заболевания, нет. Лишь когда опухоль достигает больших размеров, появляется деформация того участка челюсти, где локализуется одонтома.
Клиника. При малых размерах мягкая одонтома клинически себя не проявляет. При увеличении ее появляется деформация челюсти. Локализуется одонтома чаще в участке моляров — челюсть здесь становится бугристой и плотной, но без-
Рис. 194. Прицельная рентгенограмма 11, |
Рис. 195. Рентгенограмма правой половины |
|||||
12, 21, 22 зубов ребенка с одонтомой. Оп- |
нижней челюсти в боковой проекции больного |
|||||
ределяется интенсивная гомогенная тень с |
с |
одонтомой |
в |
области |
моляров. |
|
четкими бугристыми контурами, участком |
Определяется |
интенсивная |
тень(подобная |
|||
разрежения костной ткани вокруг нее и по- |
рентгеноконтрастности |
зуба) |
неправильной |
|||
лосой остеосклероза |
формы в конгломерате |
с дистопиро-ванным |
||||
моляром
Доброкачественные новообразования костей челюстно-лицевой области
Рис. 196. Ортопантомограмма ребенка с одонтомой левой половины нижней челюсти. Определяются конгломераты зубоподобных тканей неправильной формы с участками разрежения костной ткани вокруг них и ободком остеосклероза
болезненной при пальпации. На рентгенограмме мягкая одонтома напоминает в одних случаях кисту, но границы ее нечеткие, а в других — поликистому.
Окончательный диагноз ставят по данным патогистологического исследования.
Дифференциальная диагностика твердой одонтомы проводится с:
—остеомой — встречается редко, для нее характерны всегда гомогенная тень на рентгенограмме и плотность ткани, ниже плотности зуба (такая, как кости);
—ретенированными и дистопированными зубами (при рентгенографическом исследовании в нескольких проекциях они обычно имеют правильную анатомическую форму).
Мягкую одонтому следует дифференцировать с одонтогенной кистой, амелобластомой и кистозной формой остеобластокластомы.
Лечение хирургическое. Высокодифференцированная опухоль подлежит экскохлеации, низкодифференцированная удаляется методом резекции челюсти в пределах здоровой ткани (для предотвращения рецидивов).
После удаления опухоли костную полость заполняют различными остеотропными веществами. При больших одонтомах во время удаления может возникнуть угроза перелома челюсти. Это нужно предусмотреть, планируя операцию.
Одонтогенная фиброма
Одонтогенная фиброма у детей наблюдается очень редко. Образуется из дифференцированной соединительной ткани, которая происходит из мезенхимы зубного бугорка или из тканей зубного фолликула. Иногда строение одонтогенных фибром подобно строению тканей пульпы зуба. Локализуется чаще на нижней челюсти.
Жалоб у детей с одонтогенной фибромой обычно нет, лишь иногда может возникать ноющая боль в определенном участке челюсти.
Клиника. Долгое время одонтогенная фиброма ничем себя не проявляет. Характеризуется медленным, безболезненным ростом, деформацией челюсти при значительных размерах новообразования. В отдельных случаях возможно присоДинение воспалительного процесса в участке фибромы в результате проникно-
Раздел 7
вения инфекции из кариозного зуба. В процессе роста новообразования нарушается прорезывание зубов. На рентгенограмме виден гомогенный очаг повышенной рентгенопроницаемости кости, нередко прилегающий к фолликулам зубов. Наличие подобных изменений в костной ткани может напоминать хронический остеомиелит челюсти. При кальцификации фиброзной ткани на рентгенограмме определяется достаточно четко очерченная тень фибромы, напоминающая кис-тозную полость со склерозированными краями, имеющую разную степень рентгенопроницаемости. Наблюдается ретенция зубов.
Дифференцировать одонтогенную фиброму следует с мягкой одонтомой. Лечение опухоли заключается в полном ее удалении в пределах здоровых тканей.
Цементома
Цементома — опухолевидное образование, представляющее собой порок развития одонтогенного происхождения. Состоит из грубоволокнистой плотной ткани, подобной цементу зуба. Характерным для цементомы является медленный рост и четкое отграничение от прилегающих тканей.
Жалоб при цементоме у детей обычно не возникает. Образование можно случайно выявить при рентгенологическом исследовании зубов по поводу их заболеваний.
Клиника. Растет цементома очень медленно, деформируя челюсть. При развитии на верхней челюсти может прорастать в верхнечелюстную пазуху и вызывать соответствующие нарушения функций.
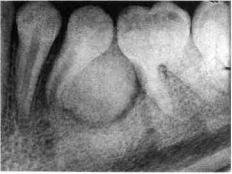
Рис. 197. Прицельная рентгенограмма 34, 35, 36 зубов ребенка 14 лет с цементомой нижней челюсти в области 35 зуба. Определяется округлое новообразование, по контрастности напоминающее ткань корня зуба, окруженное участком разрежения ее и тесно связанное с несформированным корнем 35 зуба
Эпулиды
Рентгенологически цементома определяется как однородная плотная тень округлой, овальной или неправильной формы возле корня зуба, образующая с ним единое целое. Контуры тени ровные, границы четкие. По рентгеноконтрастности цементома напоминает ткани корня зуба (рис. 197).
Лечение цементомы заключается в частичной резекции пораженного участка челюсти, желательно с сохранением целостности костной ткани.
Эпулидами, или эпулисами, называют опухолевидные образования травматической или воспалительной этиологии, расположенные на деснах или над деснами на ножке (в медицинской литературе — надесневики или наддесневики), возникающие в результате разрастания тканей периодонта при хроническом раздра-
Доброкачественные новообразования костей челюстно-лицевои ооласти
• гении его. Обычно эпулиды у детей возникают в сменном и постоянном прикусах Различают фиброматозный и ангиоматозный эпулиды, их относят к так называемым банальным. В отличие от них существует гигантоклеточный эпулид, являющийся периферической формой остеобластокластомы (см. "Остеогенные опухоли челюстей").
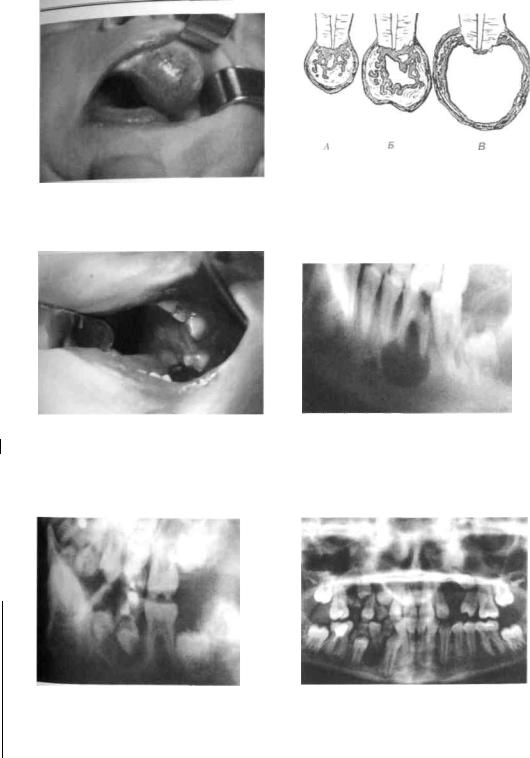
Жалобы ребенка — на наличие опухолевидного образования на деснах, красного цвета, легко кровоточащего при травмировании (во время еды, разговора, чистки зубов) и медленно увеличивающегося.
Клиника. Эпулид чаще расположен на альвеолярном отростке со стороны вестибулярной или язычной поверхности зуба (иногда нескольких зубов), с неизмененной или красноватого цвета (при ангиоматозном эпулиде) слизистой оболочкой. Образование при пальпации безболезненное, плотное — при фиброзном и мягкое — при ангиоматозном эпулиде. В последнем случае во время еды чаще возникает кровоточивость. Расположенный в участке новообразования зуб обычно с кариозной полостью (запломбирован или изменен в цвете). При обследовании новообразования зубоврачебным зондом можно выявить "ножку", связанную с тканями периодонта.
Из дополнительных методов исследования наиболее информативны электроодонтодиагностика (ЭОД) и рентгенография челюсти. Данные ЭОД свидетельствуют о нежизнеспособности пульпы. На рентгенограмме определяется "причинный зуб" с расширенной периодонтальной щелью. Если при рентгенологическом исследовании находят небольшие участки разрежения костной ткани возле периодонтальной щели, то это скорее свидетельствует о банальном эпулиде. При выявлении очагов неравномерного разрежения и уплотнения кости тела челюсти со значительной степенью достоверности можно говорить о периферической форме остеобластокластомы. Кроме того, при периферической форме остеобластокластомы опухоль расположена не с боковой стороны альвеолярного отростка, а на гребне его и имеет вид опухоли-"наездника".
Лечение. Предусматривает эндодонтическое лечение или удаление зуба (в каждом случае индивидуально), а также иссечение эпулида в пределах здоровых тканей с последующей электрокоагуляцией подлежащей ткани.
277
каздел /
КИСТЫ ЧЕЛЮСТЕЙ
Кисты челюстей (herniae maxillae et mandibulae) относят к опухолеподобным новообразованиям, которые на амбулаторном приеме у детского стоматолога встречаются наиболее часто.
Среди одонтогенных кист челюстей у детей чаще развиваются радикулярные и фолликулярные. По статистическим данным, преобладают радикулярные кисты, составляющие 94-96 % всего количества челюстных кист. Фолликулярные развиваются у 4—6 % детей. Чаще всего кисты наблюдаются у детей 7-12 лет в период смены временных зубов, но могут развиваться и в младшем (4-5 лет) возрасте на нижней челюсти, преимущественно в участке премоляров. Радикулярные кисты от временных зубов преобладают над кистами от постоянных. Они чаще встречаются на нижней челюсти, причиной их развития является периодонтит временных моляров.
Неодонтогенные кисты — пороки развития, к которым относят фиссуральные (кисты резцового или носо-нёбного канала, глобуломаксиллярная или интермаксиллярная и носогубная), а также травматические кисты (солитарная костная, геморрагическая и безоболочечная), у детей встречаются очень редко (рис. 198).
Вклинической практике используют такую классификацию кист челюстей:
1.Одонтогенные кисты воспалительного происхождения:
а)радикулярная; б) радикулярная зубосодержащая;
в) резидуальная (остаточная, которая остается после удаления "причин ного" зуба).
2. Одонтогенные кисты невоспалительного происхождения: а) фолликулярная; б) киста прорезывания.
3. Неодонтогенные кисты — пороки развития:
а) фиссуральная (резцового или носо-нёбного канала; глобуломакси ллярная или интермаксиллярная; носогубная);
б) травматическая (солитарная, геморрагическая, безоболочечная). Патогенез. Развитие одонтогенной кисты воспалительного происхождения (радикулярной) обычно начинается с хронического воспалительного процесса (гранулематозный или гранулирующий периодонтит), вызывающего разрастание грануляционной ткани вокруг верхушки корня. В последующем, под воздействием частых обострений воспалительного процесса и нарушения питания центральных отделов гранулемы, происходит некроз некоторых участков ее, расположенных между эпителиальными тяжами. В результате этого в толще гранулемы образуются полости, окруженные эпителием, который является оболочкой будущей кисты (рис.
199). Таким образом, кисты образуются из эпителиальных элементов под воздействием раздражающего воздействия воспалительного хронического процесса в периодонте. "Рост" кисты происходит за счет внутрикистозно-го давления, возникающего в результате накопления транссудата, постоянно продуцирующегося оболочкой образования.
Доброкачественные новоооразовании кииеи челюини-лицевии иилач
Возникновение кист невоспалительного происхождения связано с влиянием , кзо- и эндогенных факторов на эпителиальную ткань, оставшуюся в кости в результате нарушения закладки. Но развитие кист может быть и следствием метаплазии эндотелиальных клеток и вегетации эпителия через маргинальный пери-одонт. Можно провести аналогию с развитием кистозных форм других эпителиальных образований, например амелобластом. Наиболее вероятно, что нетипичное место закладки эпителиальной ткани и является общей причиной кистозных образований.
Маляссе, Н.А. Астахов, А.В. Рывкпнд. В.Р. Брайцев считают, что находящийся в гранулеме эпителий является остатком зубообразовательного эпителия. Это так называемые клетки Маляссе-Астахова-Брайцева (debrix epiihelialisparaden-taries). Schuster, И.Г. Лукомский утверждают, что эпителиальные клетки в периодонте и костной ткани челюсти являются результатом проникновения в кость слоев эпителия десен.
Жалобы. В начале формирования радикулярных или фолликулярных кист жалоб нет. Когда киста достигает больших размеров и появляется деформация челюсти, ребенок или его родители указывают на это, а также на неудобство при жевании, подвижность нескольких зубов; при фолликулярной кисте — на отсутствие в зубной дуге соответствующего зуба, который по срокам должен был бы прорезаться.
При нагноении кист жалобы такие же, как и при воспалительных заболеваниях (периостите или остеомиелите).
Клиника. Общее состояние ребенка не изменено, лишь при нагноении кисты повышается температура тела, появляются признаки интоксикации.
Местный статус при радикулярной или фолликулярной кисте имеет такие общие признаки:
—деформация альвеолярного отростка и тела челюсти (рис. 200) происходит постепенно,безболезненно;
—пальпация деформированного участка челюсти выявляет новообразование
плотной консистенции; —при больших размерах кисты стенка ее (обычно наружная) становится тонкой
и при надавливании на нее прогибается, это симптом Рунге-Дюпюитрена — податливость кортикальной пластинки;
—слизистая оболочка над кистой не изменена в цвете.
Отличительными клиническими признаками радикулярной и фолликулярной кист являются: в первом случае — наличие "причинного" (временного или постоянного) зуба в зубном ряду, пораженного кариесом; он изменен в цвете, подвижен, перкусия его может быть болезненной; во втором — отсутствие в альвеолярной дуге постоянного зуба при наличии всех прорезавшихся.
Клиническая картина одонтогенных кист изменяется при их нагноении и напоминает острый периостит челюсти, а именно: появляются жалобы на болезненную при пальпации припухлость мягких тканей лица и боль в зубах при накусывании. При осмотре: лицо асимметрично в связи с отеком мягких тканей в зоне поражения, открывание рта может быть ограниченным и болезненным. Слизистая оболочка возле "причинного" и нескольких рядом расположенных зубов
г сидел /
отечная, гиперемирована, переходная складка сглажена, болезненна при пальпации. "Причинный" зуб обычно разрушен, перкусия его болезненна.
Для подтверждения диагноза (определения, что это именно одонтогенная киста) и последующей лечебной тактики проводят рентгенологическое исследование челюсти в необходимой укладке (на нижней челюсти - по Генишу, на верхней — прицельный снимок и в аксиальной проекции) или выполняют ортопантомограмму. Характерным общим рентгенологическим признаком кист челюстей является гомогенное просветление округлой формы с четкими границами. При радикулярной кисте в ее полости находятся корни "причинного" зуба (рис. 201); при радикулярной от временного зуба — зубосодержащей — кроме корней временного (обычно разрушенного или леченого зуба) находят фолликул постоянного зуба (рис. 202, 203). На верхней челюсти кисты могут прорастать в верхнечелюстную пазуху, тогда на рентгенограмме в ней появляется тень "купола" с четкими границами (рис. 204).
Резидуальные кисты, которые остаются после удаления "причинного" зуба, рентгенологически выглядят как гомогенное просветление с четкими границами в теле челюсти в участке отсутствующего зуба.
При фолликулярной кисте в ее полости на рентгенограмме виден фолликул постоянного зуба. Иногда могут образовываться и множественные фолликулярные кисты челюстей (рис. 205).
Трудности при рентгенодиагностике могут возникать при дифференциации радикулярной кисты от временного зуба и фолликулярной кисты от постоянного зуба. При радикулярной кисте от временного зуба фолликул постоянного прикрыт ее оболочкой, а при фолликулярной часть коронки зуба обращена в полость и оболочка кисты фиксирована к его шейке (рис. 206, 207). Если тень кисты проекцпонно накладывается на фолликул постоянного зуба, диагноз может быть уточнен лишь во время операции.
Дополнительным методом исследования кист челюстей является проведение пункции с определением характера пунктата. Последний прозрачный, желтого цвета н всегда содержит кристаллы холестерина (продукт клеток эпителия оболочки кисты), мерцающие под лучом света. Следует отметить, что наличие кристаллов холестерина не является патогномоничным признаком воспалительных кист челюстей. Иногда они встречаются и в пунктате амелобластомы.
Для более точной диагностики кист челюстей у детей в последнее время используют УЗИ. Полученные эхограммы помогают определить размеры новообразования и его локализацию.
Дифференциальная диагностика по клиническим признакам должна проводиться со всеми опухолями и опухолевидными новообразованиями челюстей, сопровождающимися уменьшением или отсутствием костной ткани. Клини-ко- рентгенологическая дифференциальная диагностика сужает круг таких новообразований. К ним принадлежат:
—амелобластома, остеобластокластома (их кистозные формы), радикулярные
ифолликулярные кисты (между собой);
—парадентальные (периодонтальные, ретромолярные) кисты у детей не встречаются, поскольку возникновение их связано с затрудненным прорезывани ем нижнего зуба мудрости, которое происходит в старшем возрасте.
ДООрокачественные новоиирсионанин киыеи челкл-ши-лицевии UUJIOLIH
Рис. 198. Врожденная киста левой верхней |
Рис. 199. Схема образования воспали- |
челюсти |
тельной одонтогенной кисты челюсти: А — |
|
гранулема; Б — кистогранулема; В — киста |
Рис. 200. Фолликулярная киста верхней |
Рис. 201. Рентгенограмма левой половины |
челюсти |
нижней челюсти ребенка с радикулярной |
|
кистой от 36 зуба |
Рис. 202. Рентгенограмма левой половины |
Рис. 203. Ортопантомограмма ребенка с |
нижней челюсти в боковой проекции ре- |
радикулярной кистой правой половины |
бенка с радикулярной кистой от 75 зуба, зу- |
нижней челюсти от 85 зуба, зубосодержа- |
босодержащей |
щей |
Раздел 7
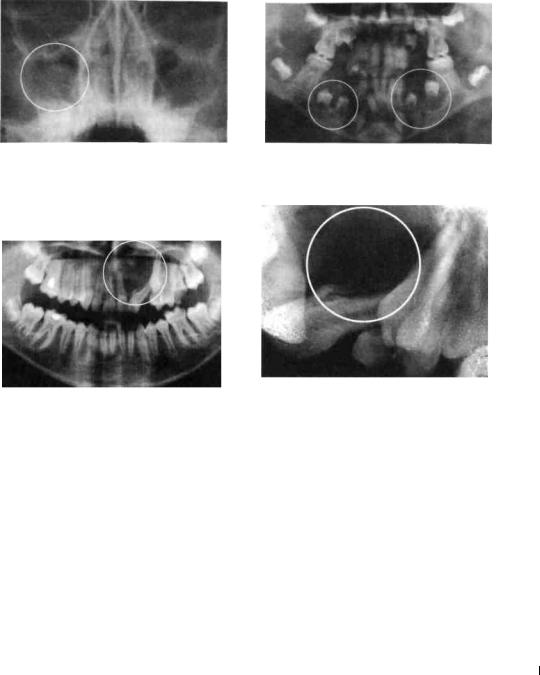
Рис. 204. Рентгенограмма верхней челюсти ребенка с фолликулярной кистой, вросшей в правую верхнечелюстную пазуху
Рис. 206. Ортопантомограмма ребенка с фолликулярной кистой верхней челюсти
Рис. 205. Ортопантомограмма ребенка с поликистозом нижней челюсти. Определяются множественные фолликулярные кисты
Рис. 207. Прицельная рентгенограмма 21, 22, 23 зубов того же больного
Лечение. Для лечения кист челюстей у детей используют два вида хирургических вмешательств: цистотомию и цистэктомию; чаще применяют цистотомию.
Цистотомия — операция, предусматривающая устранение внутрикистозного давления, в результате чего наблюдается постепенное уплощение и уменьшение кистозной полости вплоть до полного ее исчезновения.
Показаниями к цистотомии являются: —фолликулярные кисты челюстей;
—радикулярные кисты от временных зубов (зубосодержащие), в полости которых находится фолликул постоянного зуба;
—радикулярные кисты верхней челюсти с нарушением костного дна носовой полости и нёбной пластинки;
—большие радикулярные кисты нижней челюсти с резким истончением основания челюсти (толщина кости меньше 0,5 см). В таком случае частичное сохранение кистозной оболочки является одним из мероприятий профилактики патологических переломов.
Классическая первичная методика цистотомии челюсти включает удаление слизистой оболочки вместе с деформированной костью и передней стенкой оболочки кисты в пределах выпячивания. Затем сглаживаются острые края кости и
Доброкачественные новообразования костей челюстно-лицевой области
полость тампонируется. В послеоперационный период проходит краевое сращение слизистой оболочки над краем кости с оболочкой кисты. Постепенная деформация
— западение, обусловленное костным дефектом, нивелируется, и со временем поверхность вестибулярной стенки становится ровной.
Вполне понятно, что такая методика постепенно модифицировалась разными авторами, после чего цистотомия челюсти сегодня предусматривает: выкраивание трапециевидного слизисто-надкостничного лоскута с основанием к переходной складке, удаление деформированной кости и передней части кистозной оболочки с последующим укладыванием трапециевидного слизисто-надкостничного лоскута в полость кисты и придавливанием его йодоформной марлей. Недостатком приведенной модификации является относительно часто встречающееся осложнение, связанное с невыполнением правила важного этапа кистотомии. Во время последнего — размещения трапециевидного лоскута в полости кисты — он не всегда по всей плоскости прилегает к оболочке оставшейся кисты, поэтому в послеоперационный период возможен рецидив. Этот недостаток существенный и никогда не наблюдается при выполнении данной операции классическим методом.
При цистотомии, которая проводится при радикулярных кистах от временных зубов (зубосодержащих), удаляется временный зуб, корни которого расположены в полости кисты, последняя опорожняется через это отверстие в альвеолярном отростке. То есть "окно" в полость кисты мы делаем не через преддвер-ную стенку, а через лунку удаленного зуба. Это позволяет обеспечить прорезывание постоянного зуба. После опорожнения кисты ее полость тампонируют йодоформной марлей. Сначала ее меняют через 3 сут, а затем — 1 раз в неделю, пока полость кисты не эпителизируется и не прорежется постоянный зуб. Преимуществами такого вмешательства является его минимальная травматичность и создание оптимальных условий для прорезывания постоянного зуба в правильном положении, то есть в зубной дуге.
Цистэктомия — операция, предусматривающая радикальное удаление оболочки кисты и ее содержимого. Она показана при:
—небольших радикулярных кистах, расположенных в пределах 1-2 зубов; —сохраненной костной стенке дна верхнечелюстной пазухи и слизистой обо-
лочки последней; —фолликулярных кистах, когда погиб фолликул постоянного зуба (изменился
цвет, отсутствует естественный блеск части коронки, зуб мягкий, что определяется при операция); чаще это бывает при нагноении кисты.
Классической первичной методикой кистэктомии является операция Брамана, предусматривающая выкраивание слизисто-надкостничного лоскута, ножка которого обращена к переходной складке, удаление деформированной и истонченной кости и всей оболочки кисты и размещение выкроенного лоскута в костной полости. При такой методике нет риска рецидива, ибо надкостница лоскута прилегает не к оболочке кисты, как в модифицированной методике кистотомии, а к кости.
Со временем эту классическую методику кистэктомии также изменили. Такая операция названа операцией Партч II. Она выполняется так: выкраивается сли- зисто-надкостничный лоскут в проекции наибольшего выпячивания кости, отслаивается на верхней челюсти кверху, а на нижней — книзу; удаляются деформированная кость, оболочка кисты (рис. 208-210). Затем выкроенный слизисто-

Раздел 7
Рис. 208. Радикулярная киста верхней че- |
Рис. 209. Этап оперативного вмешательства |
люсти от 54 зуба, вросшая в верхнечелюст- |
(кистозная оболочка отделена от боковых, |
ную пазуху (выпячивание передней стенки |
задней и верхней стенок верхнечелюстной |
верхнечелюстной пазухи) |
пазухи) |
Рис. 210. Полость после удаления кисты
надкостничный лоскут не укладывается в костную полость, а фиксируется швами на прежнее место. Однако то, что полость кисты заполняется кровяным сгустком или пломбируется разными остеотропными веществами, является неплохим условием для нагноения раны. Поэтому такое завершение операции не является оптимальным. Чтобы предотвратить воспалительные осложнения, в постоперационный период назначается антибактериальная терапия.
При радикулярной кисте верхней челюсти, вросшей в верхнечелюстную пазуху, выполняют гайморотомию. При измененной слизистой оболочке пазухи или невозможности проведения вмешательства без нарушения целостности ее делают цистоназогаймороанастомоз с последующей тампонадой верхнечелюстной пазухи и выведением конца йодоформного тампона в нижний носовой ход.
Доброкачественные новообразования костей челюстно-лицевой области
ОСТЕОГЕННЫЕ ОПУХОЛИ КОСТЕЙ ЛИЦА
К остеогенным опухолям (tumor osteogenin) относятся остеобластокластомы, остеоид-остеомы, остеомы.
Остеогенные опухоли чаще встречаются у детей 11-17 лет, очень редко — в младшем возрасте. Среди них подавляющее большинство составляют остеобластокластомы (почти половина их расположены центрально; то есть в челюсти, остальные — периферически, то есть на ней). Остеомы и остеоид-остеомы у детей встречаются крайне редко. Остеобластокластомы локализуются на нижней челюсти
в2 раза чаще (зона моляров), чем на верхней (зона премоляров).
ОСТЕОБЛАСТОКЛАСТОМА
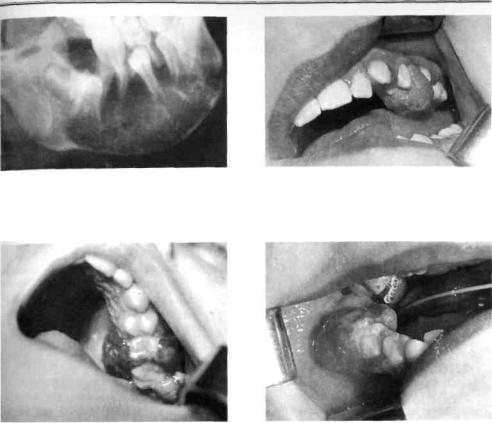
Остеобластокластома (osteoblastoclastoma) — опухоль, происходящая из костной ткани. Ее также называют гигантомой, бурой, или гигантоклеточной опухолью. Название опухоли обусловлено составом ее клеток: гигантские многоядерные клетки, принимающие участие в рассасывании кости (остеокласты), и одноядерные, восстанавливающие последнюю, — остеобласты. Морфологически между периферической и центральной формами остеобластокластомы разницы нет. Если гигантоклеточная опухоль локализуется на деснах, то это периферическая форма. Опухоль центральной формы развивается в кости и отличается от периферической наличием многих геморрагических очагов, поэтому ее называют еще бурой опухолью. Поскольку в полости кровь циркулирует медленно, начинается оседание эритроцитов, распадающихся с образованием гемосидерина, который и определяет бурый цвет опухоли. Если кисты соединены в одну кистозную полость, чаще всего они прорастают фиброзной тканью.
Остеобластокластома центральной формы развивается как солитарное образование, то есть представлена одним конгломератом. В этиологии значительную роль играет травма кости или инфекция.
Жалобы. В начале развития опухоли жалоб немного, она растет медленно, не вызывая никаких ощущений. Иногда может рано появиться боль в зубах, расположенных в зоне поражения, или возникнуть нарушение прорезывания постоянных зубов. С ростом опухоли появляется боль при жевании.
К врачу дети или их родители обращаются при появлении деформации челюсти или опухоль находят случайно, когда проводят рентгенологическое исследование с другой целью (травма челюсти, заболевание зубов или височно-нижнече-люстного сустава). При небольших размерах опухоли асимметрия лица не определяется. Опухоль больших размеров вызывает деформацию челюсти, чаще веретенообразную, а как следствие, — асимметрию.
Клиника. Открывание рта свободное, но может ограничиваться с ростом опухоли, если она локализуется в участке ветви нижней челюсти. Слизистая оболочка над опухолью долго не изменяет цвет.
Остеобластокластома чаще распространяется на внешнюю поверхность нижней челюсти, а со временем может захватывать все тело ее. При достижении больших размеров остеобластокластомы и истончении нижнего края челюсти возникает угроза перелома последней. В опухоли периодически развивается воспали-
Раздел 7
тельный процесс, который может заканчиваться образованием свищей на слизистой оболочке.
По данным рентгенографического и морфологического исследований центральную форму остеобластокластомы подразделяют на кистозную, ячеистую и литическую.
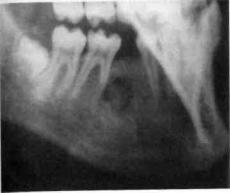
Кистозная форма наблюдается у детей приблизительно в 60 % случаев остеобластокластомы. Опухоль растет медленно. Рентгенологически определяется очаг разрежения кости с зоной склероза вокруг, четко отделяющей опухоль от здоровой ткани. Обычно имеется горизонтальная резорбция корней зубов в зоне опухоли, что является патогномоничным признаком кистозной формы (рис. 211). Следует отличать горизонтальную резорбцию корней зубов при остеобластокластоме от несформированных верхушек зубов и физиологической резорбции временных зубов.
Ячеистая форма опухоли у детей встречается очень редко. Клинически она напоминает кистозную форму, но поверхность челюсти чаще бугристая. Рентгенологически ячеистая форма характеризуется маленькими полостями, разделенными между собой перегородками (рисунок "мыльных пузырей") и четко отграниченными от здоровой ткани.
Литическая форма — наиболее агрессивная, встречается в 10-15 % случаев остеобластокластомы у детей раннего возраста и подростков. Для нее характерен быстрый экспансивный рост. При локализации на верхней челюсти может прорастать в верхнечелюстную пазуху и носовую полость, а в некоторых случаях — выйти за пределы кортикального слоя пораженной кости. Опухоль часто приводит к выраженной асимметрии лица. Наблюдаются боль в челюсти, смещение и подвижность зубов. Рентгенологически определяются нечеткие контуры костной ткани (в отличие от кистозной и ячеистой форм).
Для постановки окончательного диагноза необходимо применить дополнительные методы — пункцию и гистологическое исследование опухоли. Пункцию опухоли следует проводить под местным обезболиванием толстой иглой в участке наибольшего ее выпячивания в нижнем полюсе. При остеобластокластоме получают пунктат буро-вишневого цвета, содержащий гемосидерин, без кристаллов холестерина, или можно получить кровь (особенности кровообращения, о которых уже упоминалось).
При периферической форме остеобластокластомы (гигантоклеточный эпу-лид) жалобы ребенка будут на безболезненное новообразование, которое располагается на альвеолярном гребне и мешает при еде. При травмировании (приеме пищи, чистке зубов) новообразование кровоточит.
Клиника. При осмотре выявляется ярко-красная опухоль, которая размещена с обеих сторон альвеолярного гребня, будто всадник на коне. Новообразование имеет широкое основание, плотноэластическую консистенцию, покрыто слизистой оболочкой с участками изъязвлений, образующихся от частого травмирования его. Гигантоклеточный эпулид охватывает несколько зубов (рис. 212-214). Последние могут приобретать подвижность, степень которой зависит от размеров опухоли и произошедших изменений в кости.
Доброкачественные новообразования костей челюстно-лицевой области
Рис. 211. Рентгенограмма правой полови- |
Рис. 212. Гигантоклеточный эпулид левой |
ны нижней челюсти ребенка с остеоблас- |
верхней челюсти в области премоляров |
токластомой (кистозная форма) |
|
Рис. 213. Гигантоклеточный эпулид верх- |
Рис.214. Гигантоклеточный эпулид правой |
ней челюсти в области 25, 26 зубов |
половины нижней челюсти в области моля- |
|
ров |
Дифференциальная диагностика. Центральную остеобластокластому следует дифференцировать с солидной или кистозной амелобластомой, хроническим деструктивно-продуктивным остеомиелитом, фиброзной дисплазиеи, внутрикостной гемангиомой, саркомой.
Периферическую форму остеобластокластомы без труда отличают от банального эпулида и локальной формы фиброматоза.
Лечение остеобластокластомы хирургическое. Экскохлеацию небольших опухолей кистозной формы дополняют кюретажем подлежащей кости. При литическои форме применяют метод резекции участка челюсти в пределах здоровых тканей. При больших размерах остеобластокластомы, особенно литическои, проводят поднадкостничную резекцию нижней челюсти вместе с опухолью, сохраняя нижнечелюстной край.
Наиболее вероятными последствиями при адекватном лечении могут быть разные виды деформаций челюстей, зубов, прикуса, а при неадекватном — рецидив опухоли, воспаление, перелом челюстей.
287
ОСТЕОМА
Остеома — редко встречающаяся доброкачественная опухоль костной ткани, в основном у детей среднего школьного возраста.
Диагноз этой опухоли ставят, основываясь на следующих признаках: клинически
— безболезненная, медленно увеличивающаяся деформация челюсти; рентгенологически: определяется новообразование, отграниченное кортикальной пластинкой, по структуре несколько плотнее нормальной костной ткани. Для гистологического строения остеомы характерным является нарушение архитектоники компактной кости, сужение сосудистых каналов, почти полное отсутствие каналов остеонов.
Дифференциальная диагностика. Особые трудности могут возникнуть при дифференциальной диагностике остеом с остеодисплазиями. Нередко диагноз можно установить лишь на основании данных патогистологического исследования.
Остеому также дифференцируют с экзостозами, возникающими в результате травматического раздражения или хронического воспаления периоста, о чем можно узнать от ребенка или его родителей при сборе анамнеза.
Лечение. Оперативное вмешательство показано тогда, когда опухоль вызывает неприятные ощущения, функциональные или эстетические нарушения, и заключается в нивелировке (то есть придании кости правильной формы) пораженного участка челюсти.
0СТЕ0ИД-0СТЕ0МА
Остеоид-остеома — доброкачественная опухоль кортикального слоя кости, состоящая из остеоидных структур, соединительной ткани и новообразованной кости. У детей наблюдается очень редко, преимущественно у мальчиков 5-15 лет. Располагается чаще на нижней челюсти (в ее боковых отделах). Может локализоваться в кортикальном, губчатом слое или субпериостально.
Жалобы. Характерной жалобой ребенка является наличие боли, имеющей локальный постоянный или приступообразный характер, наиболее интенсивной ночью, нередко напоминающей невралгию тройничного нерва. Если опухоль локализуется в альвеолярном отростке нижней челюсти, боль может усиливаться во время еды.
Клиника. В большинстве случаев остеоид-остеома ничем себя не проявляет, особенно на ранних стадиях развития. Могут быть отек окружающих тканей, повышение местной температуры, боль при пальпации участка поражения, а при локализации опухоли поднадкостнично — явления периостита.
Клинические признаки не позволяют сразу поставить диагноз, поэтому необходимо проводить дополнительные методы исследования. Наиболее информативными из них являются рентгенологический и патогистологический. Последний становится решающим.
В начале заболевания опухоль выявляется в виде округлого очага деструкции кости с нечеткими границами, окруженного склерозированной костью (рис. 215). Ширина зоны склероза зависит от длительности заболевания. На поздних стадиях очаг деструкции выполняется новообразованной костной тканью и на рентгеног-
доорокачественные новоооразовешпи шч">
Рис. 215. Рентгенограмма правой половины нижней челюсти в укладке по Генишу ребенка с остеоид-остеомой. Определяется участок, контрастность которого подобна костной ткани, окруженный полосой разрежения
рамме выглядит более затемненным. При кортикальной локализации остео-ид- остеомы на рентгенограмме определяется толстая зона склероза (периостальные разрастания). Рентгенологическая картина опухоли отвечает хроническому воспалительному процессу кости.
Дифференциальную диагностику
проводят с остеосаркомой, остеомой, продуктивной формой хронического остеомиелита, фиброзной дисплазией.
Лечение остеоид-остеомы заключается в частичной резекции челюсти в пределах здоровых тканей с сохранением нижнего ее края. Опухоль рецидивирует очень редко. Последствиями заболевания могут быть деформации челюстей, зубов и прикуса.
0ПУХ0ЛЕП0Д0БНЫЕ НОВООБРАЗОВАНИЯ КОСТЕЙ
ФИБРОЗНАЯ ДИСПЛАЗИЯ
Название происходит от греческого dys — нарушение и plasis — формирование. Ранее заболевание имело название "фиброкистозная болезнь".
По данным научной литературы, фиброзная дисплазия (болезнь Брайце-ва- Лихтенштейна) у детей составляет 22 % всех новообразований лицевого скелета и является пороком развития костей в эмбриогенезе и в постнатальный период. При фиброзной дисплазии в костях развивается ткань со всеми костеобразую-щими признаками, но с разной степенью дифференциации, начиная от первых фаз образования кости, размножения остеобластов и остеокластов и заканчивая формированием фиброзной ткани. Образование кости не завершается. По выражению Брайцева, это остеобластная мезенхима, создающая кость незаконченного строения. Болезнь проявляется в раннем детстве, прогрессирует до 16 лет с последующим (в большинстве случаев) самостоятельным угасанием процесса. Фиброзная дисплазия имеет циклическое течение, что обусловлено иммуно-эндокринным влиянием на развитие организма ребенка. По характеру разрастания подразделяется на очаговую и диффузную. Клинически проявляется в виде монооссального и полиоссального поражения (одноили двустороннего), синдрома Олбрайта и херувизма. Поскольку суть фиброзной дисплазии заключается в превращении ме-зенхимальной ткани в фиброзную, клиническая картина зависит от того, на какой стадии заболевания врач столкнулся с этой болезнью.
Жалобы ребенка или его родителей — на слабую боль в челюсти и незначи-
тельную деформацию тканей в начале заболевания. При его прогрессировании
