
Детская хирургическая стоматология и ЧЛХ
.pdfРаздел 2
зад) они имели явный перевес над только что осваиваемыми в практической стоматологии методами наркоза. С.Н. Вайсблат, И.М. Старобннский, А.Э. Верлоц-кий, Н.В. Фетисов, Г. Фишер, В.М. Уваров. М.Д. Дубов, Г.А. Васильев, А.А. Вишневский, А.В. Вишневский, ЮЛ. Вернадский внесли значительный вклад в развитие и решение 3TOI"I проблемы, что дало практическому стоматологу современные и эффективные методы местного обезболивания. Явное преимущество амбулаторных вмешательств, незначительное количество больших по объему, продолжительных и травматических операций в чслюстно-лицевой области, которые проводят стоматологи, не способствовали внедрению наркоза в стоматологии. С течением времени недостатки наркоза устранялись и в связи с этим подчеркивались его преимущества. Сегодня наркоз и местная анестезия полноправно заняли свои места в хирургической стоматологии и челюстно-лицевой хирургии.
Вопросам общего обезболивания в стоматологии посвящено немного работ. Наиболее фундаментальными являются монографии И.Н. Муковозова, диссертационные работы Л.Т. Легейды, О.Б. Рукавишникова, С.К. Азнаурьяна, Л.И. Алексеева, А.Ф. Бизяева и др.
В некоторых руководствах, учебных пособиях по стоматологии авторы стараются детально изложить материал по вопросам общего обезболивания, предназначенного для анестезиологов. Анестезиология — отдельная медицинская специальность, тесно связанная с разнообразными специальностями хирургического и нехирургического профиля. Безусловно, есть особенности проведения наркоза в торакальной, абдоминальной хирургии, урологии, оториноларингологии, стоматологии и челюстно-лицевой хирургии. Анестезиологу, работающему в стоматологическом или челюстно-лицевом отделении, к тому же детском, необходимо знать специфические особенности, обусловленные характером и стадией патологического процесса, конкретным возрастом маленьких пациентов.
Анестезиолог освободил хирурга от многих обязанностей, касающихся контроля за динамикой изменений показателей основных физиологических функций оперированных больных. Хирург, анестезиолог, педиатр делят ответственность за результат лечения, поэтому понятно, что они должны находиться в тесном профессиональном и психологическом контакте на протяжении всего периода лечения и реабилитации ребенка.
Хирург-стоматолог должен быть хорошо осведомлен относительно применения разных видов общего обезболивания у детей и принимать участие вместе с анестезиологом в определении показаний и противопоказаний к его применению. Принципиальным вопросом, который входит в компетенцию хирурга, являются показания к применению общего обезболивания. Определяя их, необходимо различать показания к применению наркоза в условиях поликлинического приема и
вусловиях стационара.
В80-е гг. XX ст. в амбулаторной стоматологической практике начали широко применять разнообразные виды современного общего обезболивания. Значительно меньше это касалось амбулаторного детского стоматологического приема. Однако использование общего обезболивания не означает, что местную анестезию следует полностью заменить наркозом. При использовании наркоза в амбулаторной стоматологии кроме общих положений — удобство для хирурга, безвредность для больного, безопасность для того и другого — необходимо учиты-
Местное и общее обезболивание тканей и органов полости рта и челюстно-лицевой области
вать то, что ребенок спустя некоторое время после вмешательства под наркозом должен оставить поликлинику. По это положение уже касается выбора вида общего обезболивания (внутривенный, масочный, эндотрахеальный наркоз и т.п.), что чаще решает анестезиолог.
При тесном сотрудничестве двух специалистов — анестезиолога и хирурга — последний должен поставить задач)' перед анестезиологом, сообщив ему суть операции, возможную степень травматичное™, продолжительность вмешательства, подход к очагу (экстраили интраоральный), возможность местных послеоперационных осложнений и другое, а уже тогда анестезиолог, взвесив и проанализировав собственные данные обследования ребенка, определяет и предлагает виды общего обезболивания.
Специфичность условий поликлинического приема разрешает выделить такие показания к применению общего обезболивания:
1.Неотложные состояния у детей, связанные с острыми одонтогенными и неодонтогенными воспалительными процессами органов ротовой полости и челюстнолицевой области (лечение периоститов, лимфаденитов, абсцессов), в особенности в раннем возрасте.
2.Плановые санационные операции по поводу хронических периодонтитов, радпкулярных и фолликулярных кист челюстей, удлинение коротких уздечек языка
игуб.
Эти вмешательства проводятся под наркозом:
—в случае невозможности проведения их под местным обезболиванием;
—у детей с пороками развития и заболеваниями ЦНС и особенностями нерв- но-психического состояния;
—у детей с врожденными и приобретенными дефектами сердца (в стадии компенсации);
—у детей с бронхиальной астмой и астматическим бронхитом;
—у детей с невротическими аллергическими реакциями на местные анестетики.
Противопоказания к проведению наркоза у детей в амбулаторных условиях:
1.Наличие острых или хронических в стадии обострения воспалительных процессов верхних дыхательных путей (в особенности у детей первых трех возрастных групп).
2.Инфекционные заболевания в острый период.
3.Острые воспалительные заболевания ночек и мочевыводящих путей, печени, легких, экссудативный диатез.
Анестезиолог и хирург-стоматолог должны стремиться к контакту с родителями, подробно рассказать им о планируемом вмешательстве и получить согласие на него.
При проведении наркоза в поликлинических условиях более важными, чем при проведении его в стационаре, являются такие положения, которыми руководствуются анестезиологи:
1.Наркоз должен быть простым в выполнении и безопасным для ребенка и окружающих.
2.Время введения в наркоз и вывода из него должно быть непродолжительным.
3.Наркоз не должен вызывать тяжелых осложнений.
Широкое применение в поликлинических условиях приобрели вещества, ко-

Раздел 2
торые анестезиолог вводит внутривенно или внутримышечно, и ингаляционный наркоз. В зависимости от вида вмешательства, возраста ребенка, от того, где будет проводиться вмешательство (в ротовой полости или вне ее), и еще от многих причин (оборудования анестезиологической службы поликлиники, выбора медикаментозных средств, опыта анестезиолога и хирурга-стоматолога) выбирается вид наркоза, поскольку каждый из них имеет свои преимущества и недостатки. Так, внутривенное введение моноанестетика, например, кетамина, кеталара, калипсола, очень удобно: ребенок быстро и спокойно входит в наркоз, не нужна дорогая аппаратура, которую используют для ингаляционного наркоза, отсутствуют гипотензивная и рвотная реакции, есть возможность продлить время наркоза за счет повторного введения анестезирующего средства в дозе 1/4-1/2 от первичной. В последнее время широко используется рекофол (пропофол) — быстродействующий внутривенный анестетик. По сравнению с другими аналогичными препаратами, пропофол сокращает время выхода из наркоза и потребность в противорвотных средствах после него.
С 80-х гг. XX ст. применяются анестезирующие вещества в виде сиропов. В частности, P. Cesaro, L. Magiore (1979) известили об оригинальной технике введения кетамина у детей. Кетамин в виде сиропа назначается для приема через рот. Если доза препарата составляет 8-10 мг/кг, глубокий сон наступает через 20 мин и длится свыше 1 ч. При продолжительном травматическом вмешательстве кетамин в дозе 12-14 мг/кг назначается через рот за 25 мин до операции. Не исключена возможность объединенного применения кетамина-сиропа, кетамина-конфеты и ингаляционного анестетика.
Средства кетаминового ряда, которые используют для внутривенного и внутримышечного введения, имеют не только преимущества. Недостатками их являются: угроза передозировки; индивидуальная непереносимость препарата из-за отсутствия эффективных целенаправленных антидотов; отсутствие возможности быстрого вывода из наркоза при необходимости; западение языка с возникновением асфиксии и затрудненного дыхания. Если все перечисленные недостатки, кроме последнего,
— прямая забота анестезиолога, то западение языка является не только угрозой, но и большим неудобством для хирурга-стоматолога. В таком случае во время манипуляции в полости рта ассистент постоянно должен следить за положением прошитого лигатурой или зафиксированного инструментом языка, а также за работой слюноотсоса для профилактики аспирации кровью, слюной, содержимым кист, обтурации обломками зубов, костей, кончиков игл или частей других инструментов. Это, безусловно, затрудняет проведение относительно продолжительных операций в ротовой полости.
Все хирургические вмешательства у детей в поликлинических условиях под наркозом лучше проводить не в стоматологическом кресле, а на операционном столе в положении ребенка лежа, поскольку положение сидя может привести к развитию изменений гемодинамики в малом круге кровообращения. Безусловно, ингаляционный наркоз, если исключить ряд недостатков внутривенного и внутримышечного введения анестетиков, имеет следующие преимущества:
1) во время интубации трахеи проводится надежная искусственная вентиляция легких, обеспечивающая, даже сравнительно с масочным наркозом, более адекватный газообмен;
Местное и общее обезболивание тканей и органов полости рта и челюстно-лицевой области
2)есть надежная защита дыхательных путей от затекания крови и слюны, позволяющая спокойно оперировать в ротовой полости;
3)легко управлять наркозом, его глубиной, обеспечивать относительно быстрый вывод из наркоза.
Эти преимущества, однако, не уменьшают недостатков ингаляционного наркоза, основными условиями проведения которого являются:
1)использование дорогих аппаратов, приспособлений и инструментов общего
обезболивания;
2)необходимость продолжительного наблюдения за состоянием ребенка в послеоперационный период;
3)возможность появления у детей отека подсвязочного пространства после
эндотрахеального наркоза и последующие в связи с этим осложнения.
Некоторые авторы используют в поликлинической стоматологии эндотрахеальный наркоз (G.Behad,1976; Е.А.Дамир, 1982), однако наиболее вероятно, что это возможно в условиях так называемого стационара одного дня или дневного стационара. В противном случае, если в поликлинике нет условий для выделения отдельного операционного дня, а у врачей — возможности следить за состоянием организма ребенка необходимое количество времени, комбинированная общая анестезия с мышечными релаксантами и интубацией трахеи в амбулаторных условиях увеличивает риск осложнений.
После окончания операции и вывода ребенка из наркоза правильность действий хирурга приобретает очень большое значение. Принципиально важными являются эффективность и последовательность таких этапов и манипуляций:
1)при проведении оперативного вмешательства в ротовой полости необходимо после окончания операции убедиться в тщательном гемостазе в ране. Без этого проводить мероприятия по выводу ребенка из наркоза нецелесообразно;
2)необходимо внимательно и тщательно осмотреть операционное поле и полость рта и убедиться в отсутствии кусочков зубов, костей, игл, инструментов, тампонов, резиновых прокладок, дренажей вне раны, остатков лигатурной проволоки и т.п.;
3)при проведении операций на мягком нёбе, нёбно-язычных и нёбно-глоточ-ных дужках, в области корня языка ассистент фиксирует широко открытый рот роторасширителем, чрезмерное действие которого может привести к переднему вывиху нижней челюсти, вывиху (чаще) временных зубов в сменном прикусе — такую возможность необходимо предусмотреть;
4)при ларингоскопии могут быть повреждения фронтальной группы зубов верхней челюсти, их травматическое удаление, не исключающее возможности при выводе из наркоза обтурационной асфиксии;
5)при накоплении в ротовой полости слюны, слизи, кровяных сгустков необходимо удалить их слюноотсосом, поскольку в этот период раздражающее влияние любых посторонних тел может спровоцировать рвоту, ларингоспазм и прочие
осложнения.
После периода пробуждения наступает так называемый период посленаркоз-ной депрессии. Он продолжительнее, если проводилась анестезия с использованием фторотана в комплексе с седуксеном, вариантов атаралгезии, мононаркоза кетамином; менее продолжительным он бывает при анестезии закисью азота, пентраном, внутривенном наркозе пропанидидом, альгезином. Чем короче срок
«о
Раздел 2
наркоза, тем короче период посленаркозной депрессии. Для этого периода характерно постепенное восстановление всех показателей гомеостаза, прежде всего психофизиологических функций. Под влиянием анестетиков, применяемых для наркоза, наблюдаются изменения умственной деятельности, интегративных процессов мышления, памяти, внимания, снижение и дискоординация двигательных и двигательно-моторных реакций.
После масочного наркоза смесью фторотана, закиси азота и кислорода продолжительностью 20-25 мин анестезиологи рекомендуют наблюдение в поликлинике на протяжении 30-60 мин. Минимальное время (30 мни) нужно для посленар-козного наблюдения при применении непродолжительной анестезии кетамином.
В клинической практике вопрос о возможности ухода ребенка из поликлиники чаще всего решают на основании его общего состояния, адекватности поведения, включая правильную реакцию на смену окружающей обстановки, стойкости походки с открытыми и закрытыми глазами, состояния родителей или других сопровождающих лиц. Прощаясь с пациентом, необходимо информировать его или родителей о том, как следует реагировать на те или иные возможные симптомы, которые могут проявиться дома. Через 4-5 ч после наркоза ребенку можно давать воду и жидкую пищу.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ ПРИ ПРОВЕДЕНИИ ОБЩЕГО ОБЕЗБОЛИВАНИЯ У ДЕТЕЙ В УСЛОВИЯХ ПОЛИКЛИНИКИ, ИХ ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
У детей младшего возраста преобладают осложнения со стороны системы дыхания. На втором месте по частоте — нарушения гемодинамики с преобладанием синдрома сосудистой недостаточности над сердечной. Третье место занимают нарушения терморегуляции.
Нарушение проходимости дыхательных путей в период вводного наркоза могут вызывать: анатомические нарушения (атрезия хоан, аденоиды, гипертрофированные миндалины, дислокация тканей в области корня языка); обтурация инородными телами, поврежденные анестезиологическое оборудование и аппаратура. Предотвращению обструкции верхних дыхательных путей способствует выдвижение нижней челюсти вперед и вверх с приданием голове положения экстензии (голова запрокинута), использование воздуховода. Если эти приемы не ликвидируют обструкцию верхних дыхательных nyTeii, применяют масочную вентиляцию или интубацию на фоне введения релаксантов.
Рвота у ребенка во время введения в наркоз — одно из наиболее угрожающих осложнений. В некоторых случаях это является следствием недообследования ребенка врачом (не полностью собранный анамнез относительно времени питания маленького пациента, объема и качества пищи). Для устранения угрозы асфиксии необходимо немедленно удалить рвотные массы из ротовой полости и желудка с помощью аспирационного метода п механического выбирания масс тампонами, а в некоторых случаях и поставить зонд в желудок.
При раздражении слизистой оболочки трахеи, гортани, голосовых связок возможно развитие ларингоспазма с быстронарастающей гипоксией и гиперкапни-ей, во время вдоха — усиленным сокращением дыхательных и вспомогательных мышц, смещением трахеи и стридорозным выдохом. При полной обструкции воз-
Местное и общее обезболивание тканей и органов полости рта и челюстно-лицевой области
пикает апноэ. Предотвращение ларингоспазма состоит в обязательном применении для премедикации холинолитпков, адекватном насыщении кислородом крови, постепенном увеличении концентрации ингаляционных анестетиков. При стойком ларингоспазме необходимы введение миорелаксантов, интубация трахеи и искусственная вентиляция легких.
Одним из специфических осложнений фторотанового наркоза, часто встречающимся у детей, является озноб. Он проявляется ощущением холода, появлением "ГУСИНОЙ КОЖИ" и частым сокращением мышц (дрожание). Озноб — автономная рефлекторная реакция терморегуляции. Она проявляется спазмом периферических сосудов и уменьшением кожного кровообращения. Для озноба характерны увеличение теплообразования и уменьшение теплоотдачи. Профилактикой этого осложнения является контроль температуры тела ребенка во время наркоза, комфортная температура окружающей среды, подогрев операционного стола.
Озноб в послеоперационный период может перейти в продолжительное судорожное состояние, характерное для гипоксии, гиперкапнии, отека мозга, дегидратации. При развитии судорожного состояния у ребенка необходимо ликвидировать его причины, ввести седуксен, оксибутират натрия или барбитураты. При генерализации судорог, развитии дыхательной и кардиальной недостаточности показаны искусственная вентиляция легких и обязательная госпитализация ребенка.
Одним из редких, но грозных осложнений у детей не только после наркоза, но и после местной анестезии является злокачественная гипертермия. Она, по данным H.Skhneidera, I.Krahn (1978), встречается один раз на 14 000 наркозов. Повышение температуры тела свыше 38,5 "С является показанием к внутривенному введению 40 % раствора глюкозы внутримышечно, аспирина. Дозы веществ зависят от возраста и массы тела ребенка.
Детям грудного возраста в поликлинических условиях проводится незначительное количество вмешательств. Чаще всего это операция по поводу короткой уздечки языка. При этом довольно простом вмешательстве под общим или местным обезболиванием может возникнуть грозное осложнение — так называемый status thymicolymphaticus. При развитии этого состояния наблюдается внезапная рефлекторная остановка (syncope) сердца. Принято считать, что у детей проявления его обусловлены повышенной чувствительностью к анестетикам, вагусноп стимуляцией, в особенности в случае гипоксии. Относительной помощью в предотвращении такого осложнения могут быть данные анамнеза о наличии у ребенка обмороков с наступлением удушья, опистотонуса и стридора, гиперплазии загрудинной железы.
Среди посленаркозных осложнений у детей особое место занимают аллергические реакции в виде гипертермии, крапивницы, отека Квинке, анафилактического шока. Из схем анестезии для детей желательно исключать анестетики и медикаментозные средства, способствующие высвобождению эндогенного гистамина, например, барбитураты непродолжительного действия (тиопентал, гексенал и т.п.).
Все дети с тяжелыми формами аллергической реакции требуют экстренной госпитализации. Вызов специализированной бригады следует делать как можно раньше, практически с началом реанимационных мероприятий.
Раздел 2
Большую часть перечисленных основных осложнений, встречающихся во время и после наркоза у детей в поликлинических условиях, можно предотвратить, если придерживаться таких условий:
1.Наркоз проводить только натощак.
2.Всегда иметь эффективный слюноотсос, наркозную и вспомогательную аппаратуру, инструментарий в рабочем состоянии.
3.При проведении наркоза и операции в кабинете необходимо придерживаться полной тишины. Посторонние разговоры, стук двери, звон падающих инструментов становятся для ребенка раздражителями, способными вызвать возбуждение и нежелательные реакции.
4.У детей перед началом наркоза необходимо проводить оксигенацпю. Концентрация кислорода во вдыхаемой смеси не должна быть ниже 20 %.
л.При проведении ребенку неингаляционного обезболивания и операции в ротовой полости на операционном столе следует обеспечить проходимость дыхательных путей с помощью изменения положения головы и языка; при других видах наркоза — восстанавливать дыхание сразу же после выявления его нарушения.
6.Хирург должен знать приемы неотложной помощи и при развитии того или иного осложнения выполнить трахеотомию, непрямой массаж сердца и легких, венепункцию (венесекцию) и прочие манипуляции.
7.Ребенок младшего возраста может уйти из поликлиники в сопровождении взрослого лишь при отсутствии нистагма и атаксии, тошноты и рвоты, а ребенок старшего возраста — при условии устойчивости в позе Ромберга и во время ходьбы по прямой линии.
РАЗДЕЛ 3
Воспалительные заболевания челюстно-лицевой области
Воспаление как отражение травмы тканей и клеток различного генеза составляет для хирурга-стоматолога наибольшую группу заболеваний амбулаторного приема и одну из наиболее сложных — для врачей челюшно-лицевых стационаров.
ЗАКОНОМЕРНОСТИ ТЕЧЕНИЯ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ У ДЕТЕЙ И ИХ КЛАССИФИКАЦИЯ
Патофизиология воспаления. Воспаление — это комплексная реакция сосудистой и соединительной ткани на повреждение их каким-либо флогенным агентом (биологическим, механическим, термическим, лучевым, химическим). Воспалению присуща аутохтонность: начавшись, независимо от продолжения действия флогенного фактора, оно проходит все стадии развития. Воспаление развивается по каскадному принципу с участием химических регуляторов, возникающих, действующих и инактивирующпхся в очаге воспаления. Как нарастание признаков его, так и обратная динамика регулируются автономными местными химическими "сигналами" — медиаторами. И даже окончание воспаления — это не истощение всех местных резервов, а следствие накопления и действия на очаг специальных противовоспалительных медиаторов.
Очаг воспаления всегда старается отмежеваться (заблокироваться) от окружающих здоровых тканей, что связано с необходимостью предотвратить системное действие медиаторов воспаления на организм, так как за пределами очага они вызывают опасные для жизни реакции. При возникновении такой ситуации последние вызывают явления общей интоксикации, анафилактический или септический шок, полиорганную недостаточность.
Воспаление всегда включает три компонента — альтерацию, экссудацию и пролиферацию. Процесс воспаления начинается первичной альтерацией мембран клеток, лизосом, митохондрий, сосудов и, как следствие этого, происходят синтез и ак тивация химических "сигналов" — медиаторов воспаления I порядка — биогенные аминов (гистамин, серотонин), полиаминов (спермин, спермидин и т.п.), отвечаю Щих за сосудистые реакции и начало экссудации. Сосудистые реакции начинаюто с кратковременного сужения сосудов, а потом наступает расширение капилляров < гиперемией. Гистамин, брадикинин и серотонин повышают проницаемость сосу лов. Через промежутки, возникающие в сосудах эндотелия, происходит проникно вение плазмы в межклеточные пространства. Появляется воспалительный отек, т< есть развивается второй компонент воспаления — экссудация, обеспечивающая транспорт лейкоцитов и других защитных агентов из крови в очаг воспаления.
<-):
Раздел з
По типу экссудата различают экссудативное (преобладает жидкость) и продуктивное (преобладают клетки) воспаление.
В свою очередь, экссудативное воспаление разделяют на:
1)серозное (в экссудате много белка);
2)гнойное (преобладают полпморфонуклеары, в особенности лимфоциты);
3)фиброзное (выявляются факторы свертывания, образующие фибрин);
4)геморрагическое (обязательно есть примесь эритроцитов);
5)катаральное (экссудат, вырабатываемый слизистыми оболочками).
Все виды экссудативного воспаления имеют свое продолжение, проходят все фазы воспаления и обязательно заканчиваются репаративними процессами.
Продолжением воспаления является повышение тонуса в участке венул благодаря серотоиину, что способствует возникновению гемостаза, а значит, и агрегации тромбоцитов, появлению сгустков крови; ускоряется образование фибрина. Он возникает вне сосудов и частично — внутри капилляров. Появлением отека и слоя фибрина организм отделяет очаг воспаления от здоровой ткани. Продукты первичной альтерации вызывают вторичное поражение тканей, что, в свою очередь, способствует образованию аутокоидов (гуморальные агенты вторичной альтерации), необходимых для процессов регенерации.
Брадикинин, гистамин и простагландииы вместе с продуктами обмена веществ и давлением выпота на болевые рецепторы вызывают типичную для воспаления боль. Вместе с просачиванием плазмы происходит миграция клеток в очаг воспаления. В этом процессе принимают участие нейтрофилы, эозинофильные и базофильные гранулоциты, лимфоциты и макрофаги. Характер протекания воспалительного процесса во многом зависит от масштабов и природы миграции, которые вызывают хемотаксические факторы (например, части комплемента), и от свойств фагоцитов.
Репаративные процессы, происходящие в очаге воспаления, сводятся к регенерации (замене погибших клеток клетками того же типа) и фиброплазии (образования фиброзной ткани).
В процессе регенерации макрофаги и грану.юцп ты, принесенные к месту воспаления током плазмы, захватывают инородные клетки. Собственные энзимы организма, которые выделяются из лпзосом фагоцитов и мастоцитов (жировых клеток), начинают расщеплять обломки тканей и продукты воспаления. В следующей фазе регенерации энзимы расщепляют наслоения фибрина, а оставшиеся дефекты тканей постепенно нивелируются с помощью фибробластов, факторов роста, образованных из макрофагов, лимфоцитов, тромбоцитов и т.п. Такова упрощенная схема течения фаз острого воспалительного процесса.
Хроническое воспаление у детей может развиваться как первично-хронический процесс или быть следствием перехода острого воспаления в хроническое. Этому способствует нарушение течения воспалительных реакций — чрезмерная активация макрофагов и лимфоцитов цитокинами, выделяемыми при макрофа-гально- лимфоцитарной инфильтрации, постоянно поддерживает явления воспаления, иммунные процессы (развитие цитотоксических, иммунокомплексных и анафилактических реакций).
Актуальность проблемы воспалительных процессов челюстно-лицевой области обус.чов.1ена увеличением количества таких больных па амбулаторном приеме
и в стационаре, разнообразием форм проявлений этих процессов, тяжестью течения заболевания, что вызывает серьезные осложнения.
Удельный вес детей с воспалительными заболеваниями челюстно-лицевой области в стационаре колеблется от 27 до 61 % по отношению к другим больным. В условиях амбулатории на приеме у детского хирурга-стоматолога количество детей с воспалительными процессами составляет: в возрастной группе от 1 до 3 лет - 16 "ч> (относительно других заболеваний); 4-6 лет — 26 %; 7-12 лет -38%; 13-15 лет20%.
Среди причин, вызывающих колебание роста воспалительных процессов органов полости рта и челюстно-лицевой области, наиболее значительны такие:
1.Социальная, экономическая и экологическая ситуации, определяющие условия роста и развития детей.
2.Изменение вирулентности микроорганизмов, штаммов и их соединений, увеличение влияния анаэробной микрофлоры, влияние на организм вирусов и простейших.
3.Увеличение количества факторов, вызывающих воспаление (биологических, химических, физических и т.п.).
4.Низкая чувствительность микроорганизмов к разным часто используемым медикаментозным средствам.
5.Наличие факторов нестабильности гомеостаза макроорганизма за счет роста фоновых заболеваний эндокринной (диабет и заболевания щитовидной железы), иммунной (количества первичного и, чаще, вторичного иммунодефицита) систем, заболеваний обмена веществ, крови и т.п.
6.Неэффективность или низкая эффективность профилактики основных стоматологических заболеваний у детей и их лечения.
Закономерности течения воспалительных процессов челюстно-лицевой области обусловлены возрастными, социально-биологическими и социально-гиги- еническими преморбидными факторами.
Среди социально-биологических факторов следует выделить такие:
1.Низкий уровень физического развития ребенка. Социально-экономические и экологические условия настоящее время не способствуют здоровью детей и их родителей. Сегодня трудно себе вообразить практически здоровых родителей.
2.Неблагоприятное течение периода новорожденное™ и первого года жизни. Лишь 30 % детей в возрасте 6 мес кормят грудным молоком. Большинство из них рано переводят на смешанное и искусственное вскармливание. Все это, конечно, влияет отрицательно на дальнейшее развитие организма ребенка.
3.Питание является одним из основных факторов, влияющих на состояние здоровья. Наблюдения свидетельствуют о значительном ухудшении питания основной массы населения Украины.
4.У детей, которые часто болели острыми пли хроническими воспалительными заболеваниями дыхательного аппарата, пищеварительной и мочевыделитель-ной систем, чаще всего развиваются воспалительные процессы челюстно-лицевой области.
Ксоциально-гигиеническим преморбидным факторам относят: 1) несоблюдение правил гигиены полости рта — лишь 30 % детей в возрасте 6 лет (жителей городов) пользуются зубной щеткой и частично выполняют ос-
95
Раздел 3
новные правила гигиены полости рта. В сельской местности этот процент значительно ниже (10 %);
2) снижение количества детей, занимающихся физической культурой, несоблюдение (возможно, по объективной причине) правильного режима питания — качественного и количественного — отрицательно влияют на специфическую и неспецифичную реактивность и закаленность организма.
Значительная роль иммунобиологической характеристики организма ребенка и факторов иммунитета иногда воспринимается неправильно. В научной литературе появляются данные о возникновении тех или иных процессов в организме ребенка за счет его "незрелой" иммунологической реактивности. Сам термин "незрелый" довольно категоричный. Если представить себе ту большую антигенную нагрузку со стороны вирусов, микроорганизмов, простейших и других биологических агентов на организм ребенка с первых его дней до 10-15 лет, то трудно объяснить компенсаторные возможности организма такой "незрелостью". Но, конечно, иммунологическая реактивность, то есть способность своевременно включать необходимые защитно-приспособительные реакции, направлена на сохранение гомеостаза и обеспечение гармоничного развития ребенка. Разный возраст ребенка предусматривает и неодинаковый тип ответа организма на воспалительный процесс. Так, маленькие дети реагируют значительно чаще по гипо-ергйческому типу и лишь в 3-7 лет — по пшерсргическому.
Функциональное несовершенство ретикуло-эндотелиальной системы, незрелость составных элементов иммунной системы, местных и центральных механизмов регуляции у детей раннего возраста не обеспечивают достаточные антителообразование и фагоцитарные реакции. Это часто вызывает генерализацию гнойной инфекции.
Характерной особенностью течения воспалительных процессов в детском возрасте является выраженная интоксикация. Это связано с тем, что печень и почки, осуществляющие вывод продуктов метаболизма, заканчивают свое формирование в основном до 6-8 лет. Их возможности быстро исчерпываются, что проявляется значительным ухудшением состояния ребенка даже при ограниченных формах воспаления. Появление белка в моче, что наблюдается у взрослых через месяцы после заболевания, в детском возрасте возникает рано и свидетельствует о поражении почек продуктами распада тканей и токсинами; в растущем организме усиливается интоксикация и напряженность водно-солевого баланса. Новорожденный на 1 кг массы тела потребляет жидкости в 20 раз больше, чем взрослый. Воспалительные процессы сопровождаются быстрой потерей воды в связи с повышением температуры тела и испарением ее, усилением процессов обмена. Это вызывает повышение концентрации токсинов в крови, затрудняет вывод метаболитов. Неадекватность реакции ЦНС у детей на локальное воздействие инфекционного фактора характеризуется распространенным возбуждением, проявляющимся судорогами, тошнотой, рвотой, поносом.
Ребенок, в особенности в раннем возрасте, отличается тем, что обмен веществ и жизнедеятельность у него происходят на высоком энергетическом уровне на фоне несколько сниженных резервных возможностей. Это приобретает особое значение при продолжительных воспалительных процессах, требующих значительных энергетических затрат.
Воспалительные заболевания челюстно-лицевой области
В связи с особенностями развития основных систем организма течение воспалительных процессов имеет особый эквивалент местных проявлений:
1)преобладание продуктивных форм воспаления над экссудативными;
2)редкость автономных процессов:
3)быстрый переход к генерализованным формам;
1) общие реакции — ответы на воспалительный агент часто опережают развитие местных процессов;
4) вследствие интоксикации общие симптомы выходят на первый план.
1 [азванные общие особенности ответов организма ребенка на воспалительный процесс сопровождаются особенностями местного характера, обусловленными анатомическими и иммунобиологическими закономерностями развития детского организма. Среди них основными являются такие:
1.Временные и постоянные зубы у детей находятся в состоянии постоянного развития (период закладки и внутричелюстного развития; период прорезывания, роста, формирования и рассасывания корней временных зубов).
Временные и прорезывающиеся постоянные зубы относительно менее минерализованы, имеют большую пульповую камеру и широкие корневые каналы. Кровеносные сосуды пульпы широко анастомозируют с сосудами челюстных костей
инадкостницы. Большое верхушечное отверстие в формирующихся и резорбирующихся корнях, отсутствие сформированного периодонта создают теснейшую связь их с костью (с "незрелым" костным мозгом).
2.Челюстные кости в детском возрасте богаты органическими и бедны минеральными веществами. Они находятся в состоянии постоянного роста и перестройки, связанных и с изменением зубов. Кортикальный слой кости тонкий, и основную ее массу составляет губчатое вещество. Она имеет широкие костные канальцы, тонкое
инежное строение костных балок, между которыми располагается преимущественно красный костный мозг, менее стойкий к разным раздражителям. Надкостница толстая, плотно охватывает кость.
3.Богатая васкуляризация и лимфоток челюстно-лицевой области у детей определяют развитое анастомозирование сосудов мягких тканей, зубов, периодонта, челюстей и периоста. Это, с одной стороны, обеспечивает активную регенерацию мягких тканей и высокий потенциал ренаративного остеогенеза, а с другой — способствует распространению воспаления гематогенным путем.
4.Рост челюстных костей неравномерный по интенсивности и времени. Активнее челюсти растут в период прорезывания зубов (1-3 года, 6-10 лет). Возраст 1315 .чет называют "пубертатным прыжком", поскольку в этот период рост костей значительно активизируется. Неравномерность роста состоит в том, что кость растет в длину не всей массой, а лишь отдельными участками — зонами роста; рост костей в толщину осуществляется за счет надкостницы.
5.Околочелюстные мягкие ткани у детей имеют меньшую плотность фасций и апоневрозов, ограничивающих клеточные пространства, характеризуются низкими барьерными свойствами их, и па фоне значительного количества подкожной жировой клетчатки воспалительный процесс быстро распространяется на 2-3 топографо-анатомические области.
Таким образом, перечисленные особенности предопределяют специфические
Раздел 3
условия возникновения воспалительных процессов челюстно-лицевой области у детей разных возрастных групп.
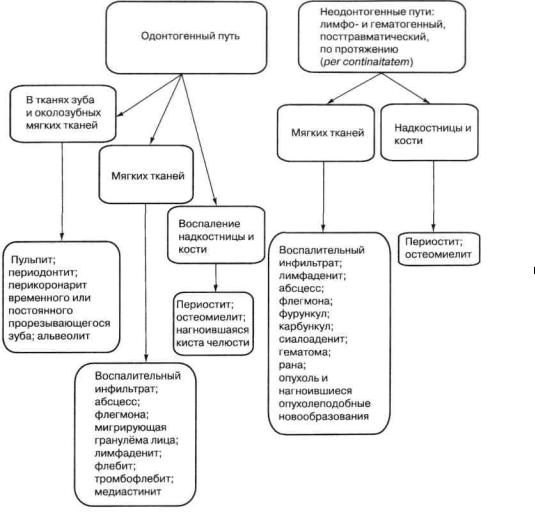
Классификация воспалительных процессов тканей и органов полости рта и челюстно-лицевой области у детей приведена на схеме 3.
Схема 3. Классификация воспалительных процессов тканей и органов полости рта и челюстнолицевой области
Воспалительные заболевания челюстно-лицевой области
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЗУБОВ И ЧЕЛЮСТЕЙ
ПЕРИОДОНТИТЫ ВРЕМЕННЫХ ЗУБОВ
Вопросы этиологии и патогенеза периодонтитов временных и постоянных зубов у детей хорошо описаны в учебниках и учебных пособиях по детской терапевтической стоматологии. Что касается клиники периодонтитов, то она должна интересовать хирургов с нескольких точек зрения:
1)периодонтит как источник развития воспалительных процессов в надкостнице
икости (периостит, остеомиелит), мягких тканях (абсцессы, флегмоны) и дифференциальная диагностика этих состояний;
2)способы хирургического лечения периодонтитов временных и постоянных зубов в зависимости от выраженности процесса и возраста ребенка.
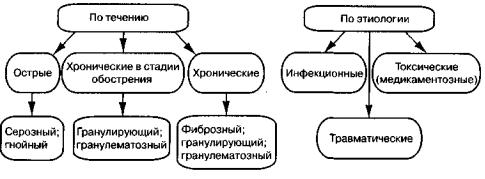
Периодонтит (periodontitis) — это воспаление тканей периодонта, которое в
дальнейшем ограниченно распространяется на кость. В 90 % случаев он является источником развития одонтогенных периоститов, остеомиелитов и их осложнений. Воспалительные заболевания периодонта классифицируются таким образом (схема 4):
Жалобы ребенка и его родителей — на наличие боли в "причинном" зубе во время накусывания, отек тканей десен.
Клиника. Заболевание у детей чаще протекает без четко выраженного острого периода, что связано с анатомическими особенностями строения временных зубов, а именно: корни молочных зубов более короткие, чем постоянных; к моменту развития периодонтита они нередко находятся в состоянии резорбции; корневые каналы широкие и короткие; периодонтальная щель широкая, ткани периодонта рыхлые. Эти особенности способствуют быстрому выходу экссудата и ликвидации напряжения в костном очаге, что обусловливает отсутствие выраженного болевого синдрома — яркого показателя воспалительного процесса в териодонте.
Схема 4. Классификация воспалительных процессов периодонта временных и постоянных зубов
Острые периодонтиты временных и постоянных зубов
Раздел 3
У ослабленных детей, в особенности младшего возраста, и у более старших при снижении общей иммунологической реактивности и наличии аллергологи-ческого статуса пульпа быстро некротизируется и происходит интенсивное инфицирование периодонта. При этом быстро увеличивается отек лица, усиливается боль, повышается температура тела, появляются выраженные явления интоксикации. Зуб подвижный, резко болезненный при дотрагивании.
Диагноз острого гнойного периодонтита основывается на выраженных патогномоничных клинических признаках: боль при накусывании на "причинный" зуб, реакция на перкуссию его — резко положительная: отек слизистой оболочки вокруг зуба, могут отмечаться увеличение лимфоузлов, повышенная температура тела; на прицельной рентгенограмме "причинного" зуба отмечается сообщение пульповой камеры и каналов, расширение периодонтальной щели в области верхушки корня.
Дифференциальный диагноз. Острый гнойный периодонтит у детей следует отличать от острого диффузного гнойного пульпита: при периодонтите боль постоянная, в то время как при пульпите — приступообразная, самопроизвольная. Однако острый гнойный пульпит быстро переходит в периодонтит, поэтому врачи редко наблюдают острые пульпиты временных зубов. Происходят воспалительные изменения прилегающей к зубу десне; перкуссия зуба более болезненная, чем при пульпите.
Лечение острого периодонтита временного зуба зависит от его анатомического и функционального состояния. Если зуб можно сохранить и он "должен оставаться" в зубном ряду в связи с ненаступлением сроков его физиологической смены, рекомендовано терапевтическое лечение. Когда же корни зуба рассосались почти на половину длины или коронка значительно разрушена, или он является источником инфицирования кости, его удаляют. При этом следует предусмотреть замещение дефекта зубного ряда съемным протезом с целью предотвращения последующих его деформаций.
В преобладающем количестве случаев острый периодонтит не требует назначения медикаментозного лечения.
Дети с острым неосложненным периодонтитом постоянных зубов обычно к хирургу-стоматологу не обращаются. Терапевту же следует приложить максимум усилий для предотвращения вмешательств хирурга. Если острый периодонтит является причиной остеомиелита челюсти пли септического состояния, зуб следует удалить.
Хронические периодонтиты временных и постоянных зубов
При неадекватном лечении острого процесса или позднем обращении пациента к врачу воспаление переходит в хроническую стадию. Фиброзный периодонтит характеризуется бессимптомным течением. Жалоб на боль во время жевания у ребенка обычно нет. На рентгенограмме определяется деформация периодонтальной щели (в основном ее расширение). Фиброзный периодонтит у детей наблюдается редко и лишь в постоянных зубах.
Наиболее частой формой хронического периодонтита временных зубов является гранулирующий. Этот очаг одонтогенной инфекции вследствие постоянной интоксикации и алергизации организма может быть причиной тяжелых заболе-
Воспалительные заболевания челюстно-лицевой области
ваний, таких, как хронический пиелонефрит, ревматизм, миокардит и септическое состояние. У детей младшего возраста инфицирование периодонта и близлежащей кости приводит к разрушению костных балочек и замещению костного мозга грануляционной тканью, с образованием на десне (чаще со щечной стороны) свища с гнойным отделяемым. Корни временных зубов при гранулирующем периодонтите патологически резорбпруются, к тому же не с верхушек корней, а с дна полости зуба. После этого через разрушенное дно грануляции из периодонта "прорастают" в полость зуба, затем — в кариозную полость, что клинически подобно хроническому гипертрофическому пульпиту, с которым следует проводить дифференциальную диагностику по данным рентгенограмм. Хронический гранулирующий периодонтит у детей 2-3 лет может привести к гибели зачатка постоянного зуба или к нарушению эмалеобразования, что характеризуется прорезыванием зубов с пятнами и дефектами твердых тканей. Иногда хронический процесс может стать причиной смещения зачатка и аномалии прорезывания его.
Хронический гранулематозний периодонтит — форма, практически не встречающаяся во временных зубах. При гранулёме симптоматика бедна, обострение процесса наблюдается крайне редко. На рентгенограмме определяется очаг деструкции костной ткани с четкими контурами, округлой формы, до 0,7 см в диаметре (размеры свыше 1 см характерны для прикорневых костей), корень сформирован. Такие гранулёмы бывают причиной развития радикулярных воспалительных кист.
Острым и хроническим может быть и маргинальный периодонтит, развивающийся под действием механического или химического раздражителя (неправильно наложенная пломба, случайное травматическое повреждение маргинального края, применение девитализирующих паст и т.п.).
Обострение хронического периодонтита клинически напоминает острый инфекционный периодонтит. У детей обострившийся хронический периодонтит наблюдается значительно чаще, чем острый, он характерен для временных зубов.
Лечение. Основной задачей лечения при хроническом периодонтите является ликвидация воспаления в периодонте.
Успех лечения и прогноз заболевания зависят от степени разрушения тканей периодонта, реактивности организма ребенка, эффективности действия лечебных средств, состояния корней зубов (формирование или рассасывание) на момент обращения к врачу, что нельзя определить лишь по данным клинического обследования. Наиболее полное представление о характере патологического процесса дает рентгенологическое исследование, благодаря которому определяется степень распространенности воспалительного процесса, которое рекомендуется проводить на протяжении лечения. Показания к консервативному лечению временных зубов у детей ограничены. Обычно их удаляют.
Консервативное лечение постоянных зубов у детей при хронических формах периодонтита применяется значительно чаще.
Существуют такие методы хирургического лечения хронического периодонтита постоянных зубов: реплантация, резекция верхушки корня, гемисекция, ампутация корня зуба и удаление его.
Реплантация зуба — возвращение в лунку удаленного и вылеченного (каналы корней запломбированны) зуба, что проводится при безуспешном консерватив-
Раздел 3
ном лечении или травматическом удалении последнего (преимущественно одно- |
Л АО |
|
|
корневого). Именно поэтому ее можно условно назвать "операцией отчаяния". В |
|
отличие от реплантации при травме зуба (полный вывих) процент успеха такой |
|
операции по поводу хронического периодонтита минимальный. |
|
Наиболее популярным и эффективным методом хирургического лечения хро- |
|
нических (гранулирующего, гранулематозного) периодонтитов является резекция |
|
верхушки корня (apicoectomia, resectio apicis radicis), которую проводят на од- |
|
нокорневых и (реже) на малых и больших коренных зубах, что объсняется угрозой |
|
повреждения верхнечелюстной пазухи и нижнечелюстного канала. |
|
Показания к апикэктомии:
1.Наличие гранулемы и выведение излишка пломбировочной массы из нее.
2.Поломка эндодонтического инструментария (дрильбор, пульп-экстрактор) в канале.
3.Наличие свищевого хода на протяжении продолжительного времени после пломбирования зуба.
4.Анатомические особенности корня, обусловливающие невозможность плом-
бирования канала до верхушечного отверстия из-за неровности или узости его.
Противопоказания:
1.Значительное разрушение зуба (разрушена не только коронковая часть, но и дно полости зуба) и отсутствие перспективы использования его для протезирования.
1.Значительная подвижность корня.
Перед резекцией верхушки корня проводится механическая, антисептическая обработка проходимой части корневого канала с последующим заполнением его быстротвердеющим пломбировочным материалом. Также можно использовать гуттаперчевые или металлические штифты. При отсутствии свищей корневые каналы пломбируют в день операции (пломбирование каналов за несколько дней до вмешательства может привести к обострению воспалительного процесса в периодонте).
Операцию проводят под местным проводниковым обезболиванием. В проекции верхушки корня делают полукруглый длиной 1,5-2 см разрез слизистой оболочки и надкостницы, основание лоскута обращено к переходной складке. Выкроенный таким образом лоскут должен полностью перекрывать дефект кости, образующийся после доступа к верхушке. Слизисто-надкостничный лоскут отсепаровывают распатором, прошивают лигатурами. Трепанацию и удаление костной стенки лунки осуществляют желобовидным долотом или бором. Верхушку корня резецируют фиссурным бором, который располагают перпендикулярно к нему. Вместе с верхушкой корня обычно удаляют гранулёму и излишки пломбировочной массы. Слизисто-надкостничный лоскут укладывают на место и фиксируют швами.
Методами хирургического лечения хронических периодонтитов являются гемисекция и ампутация их части. В терминологическом значении этих понятий есть некоторое сходство, но соответственно определению термина секция предусматривает разрез, гемисекция — разрез половины, а ампутация — удаление. Поэтому когда необходимо провести удатение части коронки и корня или только корня зуба, предварительно надо выполнить секцию или гемисекцию, то есть разрез половины, а потом удаление — ампутацию отрезанной части зуба. Основываясь на вышеупомянутом, правильнее хирургическое вмешательство назвать ампутацией корня и
Воспалительные заболевания челюстно-лицевой области
