
3 курс / Топографическая анатомия и оперативная хирургия / Клиническая анатомия / Клиническая_анатомия_для_хирургов,_выполняющих_лапароскопические
.pdf7 8 Л А П А Р О С К О П И Ч Е С К А Я Х И Р У Р Г И Я
вдоль воротной вены и общего желчного протока. От левой стороны желчного пузыря лимфа оттекает в пузырный лимфатический узел [пузырный лимфатический узел Лунда (Lund), или так называемый сторожевой лимфатический узел], расположенный у места впадения пузырного протока в общий печеночный проток. Пузырный лимфатический узел является очень хорошим ориентиром при поиске пузырной артерии. Далее по эфферентным лимфатическим сосудам лимфа оттекает в ворота печени к чревным лимфатическим узлам. Субсерозные лимфатические сосуды желчного пузыря дренируют лимфу в субкапсуляриые лимфатические каналы печени. Таким образом, рак желчного пузыря часто дает метастазы в печень.
Пузырно#печеночный треугольник и треугольник Кало
Значимость этой области для хирургов впервые была описана Кало (Calot) в 1891 г. Тремя границами пузырно*печеночного треугольника являются [2];
•снизу пузырный проток и стенка желчного пузыря;
•сверху нижний край правой доли печени;
•медиально общий печеночный проток.
Вэтой области проходят:
•правая печеночная артерия,
•пузырная артерия.
Правая печеночная артерия идет параллельно пузырному протоку и очень скоро поворачивает кверху по направлению к печени. Правая печеночная артерия входит в пузырно*печеночный треугольник либо позади (в 85 % случаев), либо спереди (в 1 5 % случаев) от общего печеночного протока. В 2 0 % случаев правая печеночная артерия отходит от верхней брыжеечной артерии и проходит через пузырно*печеночный треугольник.
Пузырная артерия берет свое начало от нормальной или аберрантной правой печеночной артерии внутри пузырно*печеночного треугольника. У 25 % пациентов обнаруживается двойная пузырная артерия. Они отходят либо из одной точки, либо из разных мест.
Три границы треугольника Кало (Calot), описанные изначально, — те же, что и в пузырпо*печеночном треугольнике, за исключением верхней. Верхнюю границу треугольника Кало образует не нижний край правой доли печени, а пузырная артерия.
Варианты анатомии желчевыводящей системы
Хирурги должны быть знакомы с различными вариантами анатомических особенностей желчевыводящей системы. Существует несколько типичных разновидностей желчного пузыря [3]. Желчный пузырь может либо совсем отсутствовать, либо быть двойным (при этом оба желчных пузыря могут располагаться в обычном месте или один из них может находиться в обычном месте.
Ж Е Л Ч Е В Ы В О Д Я Щ А Я С И С Т Е М А |
7 9 |
а второй — слева), либо тройным. Иногда у желчного пузыря имеются две доли, а иногда он бывает замещен фиброзной тканью. Изредка в желчном пузыре имеется дивертикул. Желчный пузырь может располагаться высоко, при этом пузырный проток впадает в правый печеночный проток. В некоторых случаях желчный пузырь располагается внутрипеченочно. Изредка желчный пузырь может находиться па левой стороне печени, при этом пузырный прогок впадает либо в левый печеночный, либо в общий печеночный проток. Иногда у желчного пузыря очень длинная брыжейка. При этом желчный пузырь бывает очень подвижным и нередко подвергается перекручу. Карман Гартманна может быть в значительной степени увеличен. При проведении
пероральной |
холецистографии в |
2 |
6% случаев можно |
обнаружить |
чаши |
Фригиана (Phrygian) [4]. В тех |
случаях, когда у пациента |
имеются два |
жел- |
||
чных пузыря, |
необходимо удалять |
оба. |
|
|
|
Правый или левый печеночный протоки могут открываться в желчный пузырь. Такие анатомические аномалии встречаются достаточно редко, однако очень опасны, поскольку перевязка этих протоков во время выполнения холецистэктомии способна привести к хирургической катастрофе. Добавочные печеночные протоки [5] имеются приблизительно у 10 % пациентов. Эти протоки отходят от печени (обычно от правой доли), и могут впадать в желчный
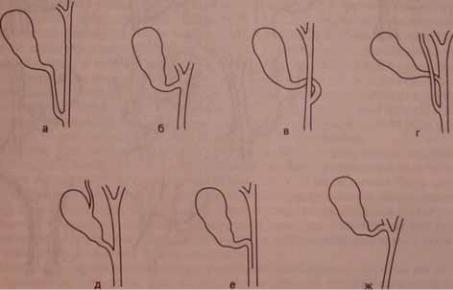
Р и с . 4 . 1 . Р а з л и ч н ы е в а р и а н т ы а н а т о м и и п у з ы р н о г о п р о т о к а .
а # длинный пузырный проток низко впадает в общий печеночный проток; б # пузырный проток впадает в общий печеночный проток практически на уровне соединения правого и левого печеночных протоков; в # пузырный проток впадает в общий печеночный проток с левой стороны; г # добавочный печеночный проток отдельно впадает в общий желчный проток; д # добавочный печеночный проток впадает в желчный пузырь; е # дистальная часть пузырного протока плотно спаяна со стенкой общего желчного протока; ж # пузырный проток впадает в правый печеночный проток.
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
8 0 Л А П А Р О С К О П И Ч Е С К А Я Х И Р У Р Г И Я
пузырь в области его дна, тела или шейки, в пузырный проток, в правый печеночный проток, в общий печеночный проток с правой стороны у места впадения в пего пузырного протока и в общий желчный проток. Диаметр добавочного печеночного протока обычно бывает равен диаметру пузырного протока, но может быть и значительно меньше. Если добавочный печеночный проток проходш через пузырно*печеночный треугольник, то хирург можеп повредить его при выполнении холецистэктомии, что приведет к истечению желчи в брюшную полость.
Ненормальное расположение и удвоение общего желчного протока [6, 7] встречаются крайне редко. Может обнаружиться бифуркация (частичное удвоение) общего желчного протока. При этом оба протока (или, лучше сказать, обе части протока) могут открываться в двенадцатиперстную кишку отдельно. Иногда один проток может открываться в пилорический капал, а другой еще выше в желудок. Крайне редко встречается полное удвоение общего желчного
з |
" |
и S M н |
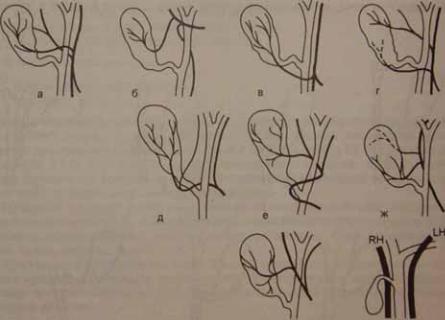
Рис. 4.2. Различные в а р и а н т ы а н а т о м и и п у з ы р н о й и п е ч е н о ч н о й а р т е р и й .
а # пузырная артерия отходит от левой печеночной артерии; б # пузырная артерия отходит от общей печеночной артерии: в # пузырная артерия отходит от желудочно#поджелудочной (гастро] дуоденальной) артерии и располагается вне пузырно#печеночного треугольника; г]добавочная пузырная артерия отходит от желудочно#поджелудочной (гастродуоденальной) артерии; д ] пузыр- ная артерия отходит от дистальной части правой печеночной артерии; е ] общая печеночная артерия имеет извилистый ход спереди от общего желчного протока; ж # две пузырные артерии ] одна проходит спереди, вторая сзади от желчного пузыря; з # правая печеночная артерия проходит спереди от общего желчного протока; и # правая печеночная артерия отходит от верхней брыжеечной артерии.
Ж Е Л Ч Е В Ы В О Д Я Щ А Я С И С Т Е М А |
8 1 |
протока, когда оба протока открываются в двенадцатиперстную кишку. Иногда сам общин желчный проток может быть нормальным, а место его впадения — пет. Так, общий желчный проток может открываться в пилорический канал или в желудок. Иногда он также открывается в двенадцатиперстную кишку независимо от протока поджелудочной железы.
Во время выполнения лапароскопической холецистэктомии хирург достаточно часто встречается с аномалиями анатомии пузырного протока (рис. 4.1), пузырной и печеночных артерий (рис. 4.2) [8J.
Безопасная препаровка тканей во время выполнения лапароскопической холецистэктомии
Для того чтобы безопасно осуществлять препаровку тканей при выполнении лапароскопической холецистэктомии [9] и вскрытии общего желчного протока [10], важно знать возможные варианты строения желчевыводящей системы.
Каждую холецистэктомию нужно рассматривать как большую операцию и хирург должен всегда работать с большой осторожностью и максимальной концентрацией внимания до тех пор, пока операция не будет полностью завершена. Вместо того чтобы пытаться показать свой опыт в трехмерной хирургии другим врачам, хирург обязан направить все свое внимание на выяснение особенностей анатомии, с тем чтобы четко ее понять и объяснить ассистенту. Каждую попытку выполнения той или иной манипуляции необходимо предпринимать лишь в том случае, если хирург очень хорошо видит операционное поле на экране видеомонитора. Для получения хорошего обзора область препаровки тканей следует часто орошать физиологическим раствором с добавлением гепарина. Перед началом выполнения собственно оперативного вмешательства нужно всякий раз осуществлять лапароскопический осмотр всей брюшной полости для исключения какой*либо другой патологии.
Обычно для выполнения лапароскопической холецистэктомии используются 4 порта. Иногда для введения дополнительного ретрактора может понадобиться пятый порт. В некоторых случаях эта операция может быть осуществлена с использованием только трех портов. При использовании диатермии хирург должен помнить о возможных термических повреждениях более глубоких тканей и соседних органов. Тщательный гемостаз с самого начала операции позволяет достигать более качественного обзора операционного поля и в конечном счете экономит время операции.
Выполняя лапароскопическую операцию, необходимо помнить об основных принципах хирургии. Два из них, в наибольшей степени применимые к лапароскопической холецистэктомии, гласят:
•в первую очередь необходимо осуществлять препаровку тканей в той области, где риск повреждения жизненно важных органов наименьший;
•во время препаровки тканей в опасной зоне работу необходимо начинать
снаиболее безопасного места.
Для простоты объяснений при осуществлении препаровки тканей во время выполнения лапароскопической холецистэктомии операционное поле схематично можно представить в виде четырех прямоугольников (рис. 4.3), отделен*
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
82 |
Л А П А Р О С К О П И Ч Е С К А Я Х И Р У Р Г И Я |
Рис . |
4 . 3 . Ч е т ы р е зоны безопас- |
н о й |
п р е п а р о в к и т к а н е й . Четвер- |
т у ю |
зону н а з ы в а ю т «прямоуголь- |
ником к а т а с т р о ф » .
пых друг от друга двумя перпендикулярными линиями — одна проходит в поперечном направлении на уровне кармана Гартманна, а вторая пересекает желчный пузырь пополам в вертикальном направлении. Пятой областью, которую нельзя увидеть па этой схеме, является ложе желчного пузыря. Хирург должен хорошо знать возможные варианты анатомии, с которыми он может встретиться в каждой из этих областей. Перед тем как начинать препаровку тканей, врач должен оценить особенности строения желчевыводяцей системы у данного пациента (рис. 4.4 — 4.6). Некоторые этапы выполнения рутинной лапароскопической холецистэктомии отражены на рис. 4.7 — 4.11.
В первой зоне от желчного пузыря нужно отделить поперечную ободочную кишку и большой сальник. Хирургу не следует быть слишком самоуверенным. Во время работы с ободочной кишкой необходимо быть предельно осторожным, чтобы не перфорировать ее стенку. Печеночный изгиб ободочной кишки может быть плотно спаян с желчным пузырем, и иногда (хотя и достаточно редко) крупные желчные камни, вызывая трофические нарушения в стенке желчного пузыря, могут приводить к образованию холецистотолстоки* шечпого свища. В случае воспаления в этой области (при остром холецистите) большой сальник, предлежащий к стенке желчного пузыря, может быть сильно васкуляризован.
Во второй зоне хирург должен отделить от передней поверхности желчного пузыря только большой сальник. В первой и во второй зонах желчный пузырь нередко бывает хорошо виден, не спаян с окружающими органами и подчас здесь не требуется никакой препаровки.
Третья зона является более безопасной, чем четвертая, поэтому далее препаровку тканей необходимо продолжать именно там. Очень много неприятностей возникало у хирургов, когда они начинали проводить препаровку тканей с четвертой зоны. У лапароскопических хирургов четвертая зона получила своеобразное название «прямоугольника катастроф».
Работая в третьей зоне, важно быть уверенным в том, что двенадцатиперстная кишка и пилорический канал сдвинуты от зоны препаровки. В противном случае они могут быть повреждены. Зачастую у хирурга, выполняющего лапароскопическую холецистэктомию, восприятие анатомии в области прела*

Ж Е Л Ч Е В Ы В О Д Я Щ А Я С И С Т Е М А |
8 3 |
Рис . 4 . 4 . Т р е у г о л ь н и к Кало ( С а # lot).
Р и с . 4. 5 . П р и п о д т я г и в а н и и ж е л ч н о г о п у з ы р я н а т я г и в а е т с я о б щ и й ж е л ч н ы й проток .
Р и с . 4 . 6 . В ы ш е п е р с т н о й к и ш к и ж е л ч н ы й проток.
дв е н а д ц а т и -
ви д е н о б щ и й
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

8 4 Л А П А Р О С К О П И Ч Е С К А Я Х И Р У Р Г И Я
Р и с . 4 . 7 . В ы д е л е н и е и п р е п а -
р о в к а |
п у з ы р н о г о протока в тре- |
т ь е й |
зоне . |
Рис . 4 . 8 . Д л и н н ы й п у з ы р н ы й проток.
Рис . 4 . 9 . П у з ы р н а я артерия при- п о д н я т а .

Ж Е Л Ч Е В Ы В О Д Я Щ А Я С И С Т Е М А |
8 5 |
Р и с . 4 . 1 0 . Л и м ф а т и ч е с к и й у з е л Л у н д а ( L u n d ) . На э т о м р и с у н к е и на р и с . 4.9 в и д н а е г о с в я з ь с п у з ы р н о й а р т е р и е й .
Р и с . 4 . 1 1 . П у з ы р н ы й п р о т о к и пу- з ы р н а я а р т е р и я п е р е с е ч е н ы . В и д - н ы н а л о ж е н н ы е н а и х п р о к с и - м а л ь н ы е у ч а с т к и д в о й н ы е с к о б - ки .
ровки тканей искажено. Поэтому для того, чтобы избежать возможных осложнений, хирург должен:
• прежде всего найти место перехода кармана Гартманна в пузырный проток (тогда как во время традиционной открытой холецистэктомии в первую очередь выделяют место впадения пузырного протока в общий печеночный);
• сформировать углубление или ямку латерально (или справа) от кармана Гартманна, что является необычайно важным. После этого хирург должен пересечь брыжейку желчного пузыря и соединительную ткань в этой области. Работать необходимо не спеша. Гели препаровка и пересечение тканей в этой зоне выполнены тщательно и полиостью, в большинстве случаев в глубине можно видеть медиальную стенку перехода кармана Гартманна в пузырный проток. После этого хирург может про*
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
8 6 Л А П А Р О С К О П И Ч Е С К А Я Х И Р У Р Г И Я
вести искривленным зажим под пузырный проток от латерального к медиальному краю или наоборот. Последний вариант (от медиального края к латеральному) является наиболее предпочтительным с точки зрения безопасности, поскольку хирург начинает работать уже в «прямоугольнике катастроф».
Работая в четвертой зоне, очень важно препаровку тканей выполнять как можно ближе к поверхности желчного пузыря. Не мопсе важно осуществлять при этом соответствующую тракцию желчного пузыря в сторону от ворот печени. Любые анатомические образования, похожие па кровеносные сосуды или желчные протоки, необходимо обрабатывать очень внимательно и осторожно. Вашио помнить, что длина пузырной артерии может быть различной.
После пересечения пузырной артерии и пузырного протока желчный пузырь отделяется от его ложа. Для этого его приподнимают кверху зажимом, наложенным на карман Гартманна. Для отделения желчного пузыря от его ложа следует воспользоваться диатермией. Даже па этой стадии операции нужно работать очень осторожно, поскольку в соединительной ткани в «прямоугольнике катастроф» могут находиться важные анатомические образования, повреждение которых приведет к возникновению серьезных осложнений.
Список литературы
1 |
Nortiwver JMA, |
Terblanche J. |
( 1 9 7 9 ) A n e w |
|
l o o k |
at |
the |
arterial |
s u p p l y |
of the bile |
duct |
||||||||||||||||||||
|
in m a n and its surgical |
i m p l i c a t i o n s . |
|
Br |
J |
Surg. |
6 6 : |
3 7 9 — 8 1 . |
|
|
|
|
|
|
|||||||||||||||||
2 |
Skandalakis |
JE, |
Gray |
SW, |
eds. |
( 1 9 8 3 ) A n a t o m i c a l |
c o m p l i c a t i o n s |
in |
general |
surgery. |
|||||||||||||||||||||
|
M c G r a w H i l l , N e w Y o r k . |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
3 |
Gross |
RE. |
( 1 9 3 6 ) C o n g e n i t a l |
a n o m a l i e s |
of |
the |
g a l l b l a d d e r . |
Arch |
Surg. |
3 2 : 1 3 1 — 3 . |
|||||||||||||||||||||
4 |
Russsell RCG. ( 1 9 9 2 ) T h e |
g a l l b l a d d e r and |
b i l e |
d u c t s . I n : |
M a n n |
C V , |
Russell R G G , |
eds. |
|||||||||||||||||||||||
|
Bailey |
and |
Loves |
short |
practice |
of |
surgery, |
21st |
ed. C h a p m a n |
& |
H a l l |
M e d i c a l , L o n d o n . |
|||||||||||||||||||
|
1050—76. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
5 |
Benson EA. |
Page |
RE. |
( 1 9 7 6 ) A |
practical |
reappraisal |
of the a n a t o m y |
of the extrahepatic |
|||||||||||||||||||||||
|
bile |
ducts |
and arteries. Br J |
Surg. 6 3 : |
|
8 5 3 — 6 . |
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
6 |
Swartelv WB, Weeden SD. ( 1 9 3 5 ) C h o l c d o c h u s cyst w i t h |
d o u b l e |
c o m m o n b i l e duct . Ann |
||||||||||||||||||||||||||||
|
Surg. |
101: |
9 1 2 — 1 4 . |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
7 |
Smith |
R, |
Sherlock |
S. |
( 1 9 6 4 ) |
Surgery |
of |
the |
|
gallbladder |
and |
bile |
ducts. |
B u t t e r w o r t h s , |
|||||||||||||||||
|
W a s h i n g t o n . |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
8 |
Basmajian JV. |
( 1 9 8 0 ) |
S t o m a c h , |
l i v e r |
a n d |
related |
structures . |
I n : B a s m a j i a n |
JV |
ed . |
|||||||||||||||||||||
|
Grant's |
method |
of anatomy, |
9th |
c d . W i l l i a m s |
|
& |
W i l k i n s , |
B a l t i m o r e . |
1 5 6 — 6 6 . |
|
||||||||||||||||||||
9 |
Perissat J, |
Collet |
D, |
Edye |
M |
et al. |
( 1 9 9 4 ) L a p a r o s c o p i c |
c h o l e c y s t e c t o m y . |
I n : Rosin |
RD |
|||||||||||||||||||||
|
ed. |
Minimal |
acces general |
surgery. |
R a d c l i f f e |
|
M e d i c a l |
Press, |
O x f o r d . |
2 6 — 4 4 . |
|
|
|||||||||||||||||||
10 |
Petelin |
JB. |
( 1 9 9 4 ) . Laparoscopic |
c o m m o n |
duct |
e x p l o r a t i o n . |
I n : R o s i n |
RD ed. |
Minimal |
||||||||||||||||||||||
|
access |
general |
surgery. |
R a d c l i f f e |
M e d i c a l |
Press, |
O x f o r d . |
1 2 4 — 3 8 . |
|
|
|
|
|
||||||||||||||||||
Пищеводное отверстие диафрагмы и желудок
Рагу Савальджи, Р. Дэвид Розин (Raghu Savalgi, R.David Rosin)
Введение
Лнтирефлюксные операции и операции, направленные на снижение кислотности желудочного содержимого, приобрели большую популярность в малоинваN зивной хирургии, поскольку стоимость длительного консервативного лечения пациентов с подобными нарушениями намного превышает стоимость выполнения операции.
В США более 20 млн человек страдают от язвенной болезни. У 5 — 10%
этих пациентов развиваются грозные осложнения, такие как кровотечение и перфорация. С использованием техники малоипвазивной хирургии могут быть выполнены многие операции, например ушивание перфоративной хронической язвы, гастроеюностомия, гастротомия, резекция желудка и гастрэктомия [1], антирефлюксные операции [2], операции, направленные на снижение кислотности желудочного содержимого [3] и кардномиотомия при ахалазии кардии [4]. Преимущества и недостатки всех этих операций все еще широко обсуждаются. Настоящая глава посвящена специальным вопросам клинической анатомии, имеющие отношение к антирефлюксным операциям и операциям, направленным па снижение кислотности внутрижелудочного содержимого, а также обзору региональной анатомии этой области.
Брюшная поверхность диафрагмы
Диафрагма отделяет живот от грудной клетки. Через диафрагму проходят несколько важных анатомических образований (рис. 5.1, табл. 5.1, 5.2) . Поверхность диафрагмы искривлена и образует правый и левый куполЫ, причем правый располагается несколько выше левого. В случае возникновения любого патологического процесса, который отдавливает левый купол диафрагмы кверху (например, околоселезеночная гематома) , различия в высоте стояния правого и левого куполов диафрагмы могут уменьшаться.
Диафрагма состоит из периферической мышечной и центральной апоневN ротической частей. Она берет свое начало по окружности от мечевидного отростка и нижней части грудины, нижних поверхностей хрящей с VII по XII
ребро, от верхних поясничных позвонков (где прикрепляется своими ножками) и от медиальной и латеральной дугообразных связок. Спереди имеются
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
