
4 курс / Акушерство и гинекология / Покусаева_В_Н_Патологическое_увеличение_массы_тела_при_беременности
.pdf
|
111 |
|
3 |
|
|
* |
||
|
ммоль/л
1
до 12 недель |
|
24-26 недель |
|
32-33 недели |
недостаточное |
|
рекомендуемое |
|
чрезмерное ГУМТ |
|
|
* - р<0,05 при сравнении с имеющими рекомендованное ГУМТ
Рисунок 38 - Динамика концентрации ТГ у пациенток с нормальным ис-
ходным весом и разным уровнем ГУМТ.
И хотя исходно достоверных различий в проанализированных показателях жирового обмена у пациенток с различным ГУМТ мы не выявили, уровень ТГ в конце беременности при чрезмерном ГУМТ (2,9±0,9 ммоль/л) был достоверно выше, чем при рекомендуемом увеличении веса (2,09±0,7 ммоль/л, р=0,028). Та-
кая гипертриглицеридемия может быть следствием чрезмерного увеличения веса и отражать избыточный характер питания женщины [329].
7 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ммоль/л |
|
|
|
|
|
|
|
|
|
|
|
4 |
|
|
|
|
|
|
|
|
|
|
|
|
до 12 недель |
|
|
24-26 недель |
|
|
32-33 недели |
|
|||
|
|
|
|
|
|
|
|||||
|
|
недостаточное |
|
|
|
рекомендуемое |
|
|
|
чрезмерное ГУМТ |
|
|
|
|
|
|
|
|
|
|
|||
Рисунок 39 - Динамика концентрации ХС у пациенток с нормальным ис-
ходным весом и разным уровнем ГУМТ.

112
4 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ммоль/л |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
до 12 недель |
|
|
24-26 недель |
|
|
|
|
|
32-33 недели |
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
|
|
|
|
|
|
недостаточное |
|
|
рекомендуемое |
|
|
|
|
чрезмерное ГУМТ |
||||||||||||
|
|
|
|
|
|
|
|
|
||||||||||||||||||
Рисунок 40 - Динамика концентрации ЛПНП у |
пациенток с нормальным |
|||||||||||||||||||||||||
исходным весом и разным уровнем ГУМТ |
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||
2,5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ммоль/л |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
1,5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
до 12 недель |
|
|
|
24-26 недель |
|
|
|
|
|
32-33 недели |
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||
|
|
|
|
|
|
|
недостаточное |
|
|
|
рекомендуемое |
|
|
|
|
|
чрезмерное ГУМТ |
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
Рисунок 41 - Динамика концентрации ЛПВП у пациенток с нормальным исходным весом и разным уровнем ГУМТ.
Снижение чувствительности к инсулину при рекомендуемом увеличении массы проявляется ростом постпрандиальных уровней инсулина и глюкозы (рис.
42-46). Инсулин плавно увеличивался и его концентрация в конце беременности была достоверно выше, чем в начале (р=0,015). Стимулированная гликемия,
возрастая в процессе гестации (р=0,001), основной скачок делала во 2 ее полови-
не (р=0,007). Уровни инсулина и глюкозы натощак, а соответственно, индекс НОМО-IR в процессе беременности достоверно не изменялись. Тем не менее,
при рекомендуемом увеличении веса прослеживается отчетливая связь между величиной ГУМТ и концентрацией инсулина, причем как его базального уровня
(r=0,45, р=0,044), так и стимулированного (r=0,60, р=0,005). Соответственно,
прослеживается связь с индексом НОМО-IR (r=0,47, р=0,036). Напротив, с уров-
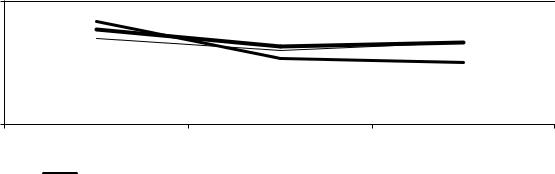
113
нем липидов, связь абсолютной величины ГУМТ отрицательная: с уровнем ТГ в
1 триместре (r=-0,44, р=0,045), а ЛПНП (r=-0,48, р=0,033) и ХС (r=-0,48, р=0,033)
- во втором.
При недостаточном увеличении веса изменения углеводного обмена каса-
ются в основном содержания глюкозы. Постпрандиальная гликемия несколько уменьшалась к середине беременности, а затем достоверно увеличивалась к се-
редине 3 триместра (р=0,042). Во втором триместре регистрируемый уровень был ниже (4,6±0,4 ммоль/л, р=0,011), чем в норме (5,5±1,1 ммоль/л). Уровень ба-
зального и стимулированного инсулина достоверно не менялся, а индекс НОМОIR постепенно снижался (р=0,028) в основном за счет изменения концентрации тощаковой глюкозы, более выраженного в первой половине (р=0,018). Недоста-
точное ГУМТ оказалось тесно связано с уровнем постпрандиальной гликемии в
1 триместре (r=0,74, р=0,35).
При чрезмерном увеличении веса уровни инсулина и глюкозы натощак и после стандартной нагрузки, а также индекса НОМО-IR стабильны на протяже-
нии беременности. Из параметров, связанных с величиной ГУМТ, можно отме-
тить базальный уровень инсулина (r =0,60, р=0,09) и НОМО-IR (r =0,73, р=0,005)
во втором триместре.
5
ммоль/л
2
до 12 недель |
|
24-26 недель |
|
32-33 недели |
недостаточное |
|
рекомендуемое |
|
чрезмерное ГУМТ |
|
|
Рисунок 42 - Динамика концентрации тощаковой глюкозы у пациенток с
нормальным исходным весом и разным уровнем ГУМТ.

114
7,0
ммоль/л
|
|
* |
|
|
|
|
|
|||
4,0 |
|
|
|
|
|
|
|
|
|
|
до 12 недель |
|
|
|
24-26 недель |
|
|
32-33 недели |
|||
|
|
|
|
|
|
|||||
|
недостаточное |
|
|
|
рекомендуемое |
|
|
|
чрезмерное ГУМТ |
|
|
|
|
|
|
|
|
||||
* - р<0,05 при сравнении с имеющими рекомендованное ГУМТ Рисунок 43 - Динамика концентрации постпрандиальной глюкозы у нор-
мально весящих пациенток с разным уровнем ГУМТ.
15
мЕД/л
5
до 12 недель |
|
24-26 недель |
|
32-33 недели |
недостаточное |
|
рекомендуемое |
|
чрезмерное ГУМТ |
|
|
Рисунок 44 - Динамика базальной концентрации инсулина у пациенток с нормальным исходным весом и разным уровнем ГУМТ.
70
мЕД/л
30
до 12 недель |
|
24-26 недель |
|
32-33 недели |
недостаточное |
|
рекомендуемое |
|
чрезмерное ГУМТ |
|
|
|||
|
||||
|
|
Рисунок 45 - Динамика постпрандиальной концентрации инсулина у паци-
енток с нормальным исходным весом и разным уровнем ГУМТ.

115
2,5
1
до 12 недель |
24-26 недель |
|
32-33 недели |
|
недостаточное |
|
рекомендуемое |
|
чрезмерное ГУМТ |
|
|
|||
Рисунок 46 - Динамика индекса инсулинорезистентности НОМО-IR у па-
циенток с нормальным исходным весом и разным уровнем ГУМТ.
Таким образом, углеводный и жировой обмен при беременности определя-
ется уровнем ГУМТ. Маловероятно, что исходное нарушение чувствительности к инсулину может лежать в основе патологического увеличения массы тела – в 1
триместре уровень всех маркеров углеводно-жирового обмена у женщин с нор-
мальным весом не отличаются. Различия, которые выявляются при недостаточ-
ной прибавке массы, проявляются во 2 триместре и заключаются в более низком уровне постпрандиальной гликемии при неизмененном уровне инсулинемии (ба-
зальной и стимулированной), что может отражать увеличение чувствительности к инсулину у этих женщин в связи с недостатком потребления экзогенной энер-
гии. В свою очередь, относительная гипертриглицеридемия в 3 триместре при чрезмерном увеличении веса также может быть проявлением энергетического дисбаланса, характеризующегося избытком поступления макронутриентов.
4.6. Состояние печени как маркера метаболических нарушений
Одним из проявлений нарушений углеводно-жирового обмена является поражение гепатобилиарной системы с развитием неалкогольной жировой бо-
лезни печени [30, 44, 54]. В одной из работ российских авторов было показано,
что ультразвуковые признаки стеатоза выявляются у 52% беременных с ожире-
нием, а отклонения лабораторных показателей - только у 12% из них [46].
116
Для определения возможного влияния прегравидарных и гестационных на-
рушений метаболизма на структуру печени мы использовали ультразвуковую эластографию, результаты которой, по мнению отечественных и зарубежных ученых, тесно коррелируют с результатами «золотого стандарта» диагностики заболеваний печени – ее пункционной биопсии [68, 135, 406]. Эластография про-
ведена у 83 женщин в динамике во время беременности и через 3 месяца после родов. Все обследованные отрицали факт злоупотребления спиртных напитков,
при сборе анамнеза и лабораторно были исключены тяжелые заболевания гепа-
тобилиарной системы.
Патологических значений, соответствующих фиброзу, при исследовании эластичности печени во время беременности и после родов не зарегистрировано.
Показатели во втором триместре, хотя и не превысили нормальных значений, ко-
лебались в достаточно широких пределах - от 1,9 до 6,5 КПа. В 1 триместре и по-
сле родоразрешения диапазон колебаний эластического модуля печени был не-
сколько меньше (табл. 12).
Используя попарный тест Вилкоксона, мы выявили следующие гестацион-
ные особенности. В первом триместре гестации показатели эластографии оказа-
лись не связаны с исходным индексом массы тела (р=0,12), степенью выражен-
ности ожирения (р=0,19), отношением талия/бедра (р=0,11). К середине бере-
менности плотность печени значимо снижалась у всех пациенток (р=0,017), при-
чем показатели эластометрии коррелировали с гестационной прибавкой веса в 1
триместре: чем больше прибавляла женщина, тем плотнее становилась печень и наоборот (r=-0,36, р=0,046). К 32-34 неделям, несмотря на визуальную разницу средних, попарный тест Вилкоксона не выявил значимых изменений печеночной плотности по сравнению с 1 и 2 триместрами. После родов показатели эласто-
графии значимо снижались по сравнению с 3 триместром (р=0,015). Это, вероят-
но, обусловлено исчезновением давления беременной матки на органы брюшной полости - выявлена умеренная отрицательная связь между массой плода и эла-
стичностью печени (r=-0,34, р=0,013). При этом плотность печени в 1 триместре и после родов не отличалась (р=0,103).

117
Таблица 12 - Результаты эластографии печени во время беременности и через 3
месяца после родов
Период исследо- |
Минимальное зна- |
Максимальное |
Среднее |
95 % ДИ |
вания |
чение |
значение |
значение |
|
|
|
|
|
|
1 триместр (n=32) |
2,9 |
5,9 |
4,18 |
3,84-4,53 |
|
|
|
|
|
2 триместр (n=71) |
1,9 |
6,5 |
4,16 |
3,91-4,42 |
|
|
|
|
|
3 триместр (n=56) |
2,6 |
6,0 |
4,48 |
4,07-4,89 |
|
|
|
|
|
После родов (n=27) |
2,3 |
5,2 |
4,01 |
3,64-4,38 |
|
|
|
|
|
В отношении общего гестационного увеличения массы тела мы не обнару-
жили значимого влияния на параметры эластичности печени. Однако у пациен-
ток с недостаточным ГУМТ анализ продемонстрировал существенное уменьше-
ние этого показателя во втором триместре (р=0,043) с последующим возвраще-
нием до исходного значения (рис. 47). При рекомендуемом увеличении массы изменение печеночной плотности в динамике не носило принципиального харак-
тера. При чрезмерном ГУМТ, несмотря на отсутствие значимых сдвигов, про-
слеживается тенденция к увеличению плотности печени на протяжении всей гес-
тации.
|
5 |
|
|
|
|
кПа |
4 |
|
|
|
|
|
|
|
|
|
|
|
3 |
|
|
|
|
|
1 |
2 |
триместр |
3 |
после родов |
|
|
|
|
|
|
|
|
недостаточное |
рекомендуемое |
|
чрезмерное ГУМТ |
Рисунок 47 - Средние показатели эластографии во время беременности и |
|||||
после родов у пациенток с различным уровнем ГУМТ. |
|
||||
Изменение состава тела в определенной степени оказывает влияние на структуру печеночной ткани – имеется значимая умеренная отрицательная связь
118
между величиной эластического модуля печени и процентом жировой ткани (r=-
0,43, р=0,008). Причем эта зависимость сохранялась на протяжении беременно-
сти (р=0,024) и после родоразрешения (р=0,017). Наиболее существенное значе-
ние имеет %ЖМТ в первой половине гестации (r=-0,49, р=0,006), когда идет ос-
новное накопление энергетических запасов в виде жировых отложений. Как по-
казал проведенный анализ, через 3 месяца после родов уже проявляется доста-
точно тесная связь между весом женщины и уровнем печеночной плотности – при увеличении ИМТ эластичность печени снижалась (r=-0,46, р=0,010).
В связи с тем, что имеется мнение о ведущей роли инсулинорезистентно-
сти в патогенезе неалкогольной жировой болезни печени, мы сравнили показате-
ли эластографии с лабораторными показателями углеводно-жирового обмена
[33, 366]. Базальный уровень инсулина (r=0,26, р=0,048) и проинсулина в 1 три-
местре (r=0,40, р=0,00,018), а также стимулированного инсулина (r=0,40,
р=0,005) и проинсулина во втором (r=0,40, р=0,035) позитивно коррелирует с печеночной плотностью. К середине гестации проявляется отрицательная связь с концентрацией ЛПВП (r=-0,34, р=0,041). Механическая компрессия печени в третьем триместре, вероятно, настолько значима, что связь лабораторных пока-
зателей со значением эластического модуля печени утрачивается. Возвращение к нормальной анатомии после родов позволяет выявить увеличение плотности пе-
чени при возрастании уровня базального (r=0,46, р=0,027) и стимулированного инсулина (r=0,46, р=0,045), а также индекса НОМО-IR (r=0,47, р=0,024) в конце гестации.
Полученные данные позволяют сделать вывод о том, что гестационные из-
менения метаболизма, проявляющиеся избыточным увеличением массы тела и накоплением жировых отложений, особенно в первой половине гестации, сни-
жением чувствительности к инсулину, нарушением восстановления массы тела после родов, оказывают негативное влияние на эластичность печеночной ткани.
И хотя выявленные изменения не достигали уровня фиброзирования, можно предположить, что они вносят свой вклад в формирование стеатоза и более вы-
раженных степеней НЖБП в последующем.
119
Таким образом, результаты представленного анализа показывают, что снижение чувствительности к инсулину, с большой долей вероятности, является следствием, а не причиной чрезмерного увеличения веса. Одним из триггеров инсулинорезистентности при этом может быть гиперлипидемия, связанная с из-
быточным поступлением энергии при неадекватном питании. Недостаточное ГУМТ не сопровождается негативными изменениями показателей углеводно-
жирового обмена. Основным фактором риска патологического накопления жи-
ровой ткани и соответствующих изменений биохимического профиля является не столько прегравидарная масса, сколько чрезмерное ГУМТ. Чрезмерное геста-
ционное увеличение массы связано с избыточным накоплением жировой ткани с ранних сроков гестации. Основной вклад в генезе недостаточного увеличения,
вероятно, играет безжировая масса и меньшие размеры фетоплацентарного ком-
плекса.
120
ГЛАВА 5. АКУШЕРСКИЕ ОСЛОЖНЕНИЯ И
ПОСТГРАВИДАРНЫЕ ПРОБЛЕМЫ ПРИ ПАТОЛОГИЧЕСКОМ ГУМТ
Для определения влияния чрезмерного и недостаточного ГУМТ на течение беременности и родов мы провели углубленное обследование 173 пациенток. У 63 из них гестационный прирост массы соответствовал рекомендованному, у 47
был недостаточным и у 63 – чрезмерным. Исходно 119 беременных имели нор-
мальный вес, 17 – дефицит, 29 – избыток массы тела, 8 – ожирение.
В процессе анализа изучена связь патологического ГУМТ с осложнениями гестационного процесса (угроза прерывания беременности, гестоз, анемия), реа-
лизацией инфекции мочеполовых путей и острыми респираторными заболева-
ниями. Из осложнений родов и послеродового периода учитывали следующие:
несвоевременное излитие околоплодных вод, нарушение сократительной актив-
ности матки, клиническое несоответствие, травмы мягких тканей, кровотечения,
послеродовые гнойно-септические осложнения и анемию. Оценивалась также частота оказания акушерских пособий и операций в родах и после родоразреше-
ния: проведение индукции родов, эпизио- и перинеотомии, абдоминальное ро-
доразрешения, в т.ч. экстренное, а также ручное/инструментальное вхождение в матку в последовом периоде и в течение первых 5 дней после родоразрешения.
Постгравидарные исходы анализировались по темпам послеродовой редукции массы тела (118 пациенток) и продолжительности лактации (116 пациенток).
5.1. Особенности течения беременности при различном уровне ГУМТ
С точки зрения практического акушера-гинеколога, гестационные ослож-
нения представляются одним из наиболее важных аспектов ГУМТ. Традиционно с чрезмерным увеличением массы тела связывают преэклампсию [114, 281, 177].
Гестоз, а также ассоциированные с ним осложнения (эклампсия, HELLP-
синдром, тромбоэмболия, кровотечения) вносят значительный вклад в структуру материнской заболеваемости и смертности. Поэтому, прежде всего, наше иссле-
