
3 курс / Общая хирургия и оперативная хирургия / Хирургия_пищеварительного_тракта_Шалимов_А_А_,_Саенко_В_Ф_
.pdf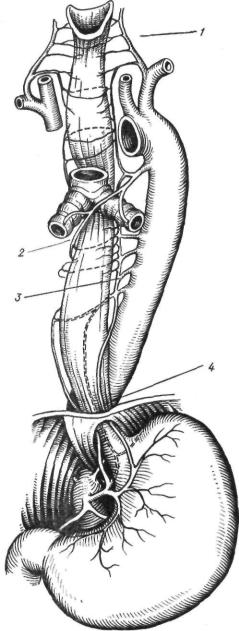
Рис. 2. Кровоснабжение пищевода:
1 — нижние щитовидные артерии; 2 — бронхиальные артерии; 3 — собственно пищеводные артерии; 4 — нижняя пищеводная артерия
чек подключичных артерий, а также нижних веточек нижней щитовидной артерии и вос ходящей ветви верхней бронхиальной арте рии.
Кровоснабжение средней трети грудной части пищевода осуществляется в основном
за счет бронхиальных артерий: левой, ко торая отходит от задней поверхности вос ходящей части дуги аорты, и правой, начи нающейся от первой межреберной артерии. От этих артерий отходят веточки, идущие в пищевод. Кроме этих артерий, в кровоснаб жении пищевода участвуют артерии, отхо дящие от правой полуокружности аорты,— собственно пищеводные артерии (обычно две веточки), а также веточки правых меж реберных артерий. Нижняя треть грудной части пищевода получает кровь из пищевод ных ветвей, отходящих непосредственно от нисходящей части аорты, а иногда от межре берных артерий.
Кровоснабжение брюшной части пищево да происходит главным образом за счет пи- щеводно-желудочных ветвей, идущих от ле вой желудочной и левой нижнедиафрагмальной артерий. Пищеводно-желудочные ветви анастомозируют с ветвями собствен но пищеводных артерий, отходящих от дуги аорты. Иногда к брюшной части пищевода идут веточки от селезеночной и верхней надпочечниковой артерий. Между артериями пищевода существуют множественные анас томозы. Применительно к операциям на пи щеводе следует помнить, что пищевод имеет сегментарное кровоснабжение, и излишняя мобилизация его нежелательна. По данным Szabo и соавторов (1961), наихудшее крово снабжение имеют участки пищевода в об ласти дуги аорты и пищеводного отверстия диафрагмы.
Отток крови из пищевода происходит по венам, соответствующим питающим пищевод артериям: в шейной части — по нижним щитовидным, брон хиальным и верхним межреберным венам в безы мянные и верхнюю полую вены; в средней трети грудной части пищевода — по пищеводным и межреберным ветвям в непарную и полунепарную вены и, следовательно, в верхнюю полую вену. Из нижней трети грудной части пищевода венозная кровь по ветвям левой желудочной вены, верхним ветвям селезеночной вены направляется в пор тальную систему. Часть венозной крови из этой части пищевода левая нижняя диафрагмальная вена отводит в систему нижней полой вены.
Лимфатическая система пищевода обра зована двумя группами лимфатических со судов — основной сети в подслизистом слое и сети в мышечном слое, которая частично соединяется с подслизистой сетью. В подсли зистом слое лимфатические сосуды идут как в направлении ближайших регионарных лимфатических узлов, прободая при этом
9

мышечный слой, так и продольно по ходу пи щевода. При этом лимфоотток в продольных лимфатических сосудах в верхних 2/3 пище вода происходит вверх, а в нижней трети пи щевода — вниз. Этим и объясняется метастазирование не только в ближайшие, но и в отдаленные лимфатические узлы. При пора жении верхних 2/3 пищевода опухолевые клетки распространяются далеко от опухоли вверх, а при поражении нижней трети — вниз в паракардиальные узлы, расположен ные по ходу левой желудочной артерии, и в околоаортальиые лимфатические узлы.
Из мышечной же сети лимфоотток идет в ближайшие регионарные лимфатические уз лы. В шейной части пищевода регионарными являются лимфатические узлы, расположен ные вдоль внутренних яремных вен на шее, в верхнем средостении — околотрахеальные лимфатические узлы, в средней трети груд ной части пищевода — околобронхиаль ные бифуркационные, в нижнем средосте нии — околопищеводные и легочной связки, в нижней трети грудной части пищевода — поддиафрагмальные паракардиальные и по ходу левой желудочной артерии, и вдоль ма лой кривизны желудка (рис. 3).
При блокировании путей оттока метаста зы опухоли довольно часто распространяют ся и в ретроградном направлении, что объя сняется ретроградным лимфооттоком.
Иннервация пищевода осуществляется в основном за счет блуждающих нервов, обра зующих крупнопетлистое поверхностное сплетение, а также глубокие интрамуральные сплетения — мышечно-кишечное (ауэрбаховское) и подслизистое (мейсснеровское). Эти сплетения широко анастомозируют между собой.
Физиологическая роль пищевода в основ ном заключается в проведении пищи, то есть в осуществлении последней фазы глотания.
Во время глотания у здоровых людей пи ща задерживается в двух участках пищево да — сразу же позади дуги аорты на уровне аортально-бронхиального сужения и над диафрагмальным отверстием, где располо жена диафрагмальная «ампула» пищевода. Эта задержка бывает едва ощутимой или длится до 30 с и зависит от физических свойств пищи, а также от состояния нервной системы.
Dodds (1976) показал, что наибольшее давление в просвете пищевода возникает сразу же за верхним пищеводным сфинкте-
Рис. 3. Основные группы лимфатических узлов пищевода:
1 — шейные; 2 — околотрахеальные и бифуркаци онные; 3 — параэзофагеальные; 4 — паракардиаль ные
!0
ром. Затем в области дуги аорты давление снижается и возрастает в направлении ниж него пищеводного сфинктера, составляя 5,3—16 кПа (40—120 мм рт. ст.). Скорость распространения волны равна 1—5 см/с.
Перистальтика пищевода происходит в виде двух волн. Первая волна начинается у глотки и распространяется по всей длине пищевода. Вторая волна возникает у аор тального или бронхиального сужения и так же распространяется до нижнего конца пищевода. Она в основном проталкивает большие, малоразжеванные и плохо обрабо танные слюной комки пищи. Вторая волна вызывается сокращением гладких мышеч ных волокон, она возникает непроизвольно и на нее не влияют функциональные нару шения поперечнополосатых мышц глотки, встречающиеся при некоторых заболева ниях (например, при бульбарном полиомие лите, кровоизлиянии в мозг и т. д.).
Изучение внутрипищеводного давления с помощью эзофагоманометрии показывает, что в нижней части пищевода имеется учас ток длиной около 4 см, действующий как фи зиологический сфинктер. Он располагается в пищеводном отверстии диафрагмы, рас пространяясь в брюшную полость и в мень шей степени — в заднее средостение. Высо кое давление покоя в этом участке является результатом тонического сокращения цирку лярных мышц пищевода. Этот участок на зывается нижним пищеводным сфинктером, или зоной высокого давления, так как здесь давление выше, чем в желудке. В норме дав ление покоя в нижнем пищеводном сфинкте ре составляет 1,3"—4 кПа (10—30 мм рт. ст.). У больных с грыжей пищеводного отверстия, не сопровождающейся рефлюксом, функция нижнего пищеводного сфинктера не наруше на. Многочисленными исследованиями дока зано, что очень низкое давление покоя в нижнем пищеводном сфинктере свидетель ствует о наличии рефлюкса, но сниженное или нормальное давление не является приз наком рефлюкса.
МЕТОДЫ
ИССЛЕДОВАНИЯ
ПИЩЕВОДА
Физикальные методы исследования, применяющиеся при заболеваниях пищево да, дают очень мало сведений о характере
заболевания и стадии его. В связи с этим, на ряду с изучением анамнеза заболевания, жалоб больного, при заболеваниях пищево да применяют различные вспомогательные методы исследования.
Рентгенологическое исследование пище вода. Рентгенологическое исследование яв ляется ведущим методом диагностики за болеваний пищевода. У взрослого человека пищевод может быть обнаружен при рентге нологическом исследовании даже без приме нения контрастных веществ. Особенно хоро шо он виден при заглатывании воздуха. Это послужило поводом к применению с целью лучшего контрастирования пищевода кон трастного вещества с шипучими жидкостя ми. Нередко к бариевой взвеси добавляют разваренную крупу, муку, жидкий шоколад, ароматные смеси.
Оптимальное положение больного зависит от исследуемого уровня пищевода. Шейную часть пищевода исследуют в боковом поло жении, чтобы исключить наложение тени позвонков. Для изучения грудной части пи щевода применяют правое переднекосое и левое заднекосое положение. При этом тень сердца проецируется с одной стороны, тень позвоночника — с другой, а лопатки уходят из поля зрения. При патологии нижней трети грудной части пищевода, а также брюшной его части, применяют косое положение, при котором тень пищевода отделяется от тени левой доли печени, хотя при фронтальном положении также хорошо видна тень пище вода. При комбинации боковой экспозиции шеи с косым положением туловища можно получить картину всего пищевода на одном снимке.
Для выявления изменений в пищеводе замедляют прохождение контрастного ве щества путем приема его в положении лежа, в положении Тренделенбурга и приема гус той массы. В указанных положениях пище вод растягивается, хорошо видны складки слизистой оболочки, лучше выявляются дивертикулы и другие патологические образования.
Обычно рентгеноскопию, с которой начи нают исследование, комбинируют с рентге нографией, позволяющей зафиксировать детали, не обнаруживаемые при рентгено скопии.
Складки слизистой оболочки пищевода имеют продольное направление. Однако они определяются только в том случае, если диа-
11
метр пищевода не превышает 1,5 см, и исче зают при полном растяжении его. Количес тво складок — от 1 до 3, но одна из них более постоянная — главная складка пищевода.
Движение стенок пищевода наиболее пол но может быть изучено с помощью элек тронно-оптического усилителя как при ви зуальном наблюдении, так и при рентгенокимографии.
Таким способом обнаруживают выпаде ние слизистой оболочки желудка в пищевод и дифференцируют различные функциональ ные заболевания пищевода (ахалазия, эзофагоспазм).
При некоторых заболеваниях пищевода показаны специальные методы исследова ния. Так, при новообразовании пищевода в средостение вводят воздух (пневмомедиастинум).
Использование газа для исследования органов средостения было предложено Сопdorelli (1936). Он применил ретроманубриальный способ введения газа, который впоследствии усовершенствовал В. И. Ка занский (1954). Для выполнения пневмомедиастинографии лучше использовать закись азота, которая быстро всасывается. Значи тельно дольше всасываются кислород (1 — 2 сут) и воздух (3—4 сут).
В настоящее время наиболее распростра нены загрудинный и межреберно-загрудин- ный способы введения газа. Ретроманубриальную пневмомедиастинографию вы полняют в положении больного на спине с подложенным под лопатки валиком. После обработки операционного поля спиртовым раствором йода над яремной вырезкой внутрикожно вводят новокаин. Затем по сред ней линии на глубину 4—6 см вводят спе циальную длинную иглу с изгибом на конце под углом 30°. При продвижении иглы кон чиком ее все время надо ощущать заднюю поверхность грудины. Иглу вводят до появ ления препятствия и пульсации дуги аорты. Убедившись в том, что игла не проколола со суд, вводят 40—60 мл 0,25 % раствора но вокаина и присоединяют к игле аппарат для наложения искусственного пневмоторакса. Медленно с перерывами вводит около 800 см3 газа. Для распространения газа в заднее средостение больного укладывают на живот и спустя 2 ч выполняют рентгенологическое исследование. При межреберно-загрудин- ном способе введения газа иглу вводят ана логичным образом во втором—четвертом
межреберье с той или иной стороны грудины, стараясь не повредить внутреннюю грудную артерию, лежащую на расстоянии 1—1,5 см от края грудины. Игла при этом должна пройти между краем грудины и артерией.
При отсутствии прорастания опухоли за пределы пищевода введенный газ окаймляет пищевод со всех сторон, отделяя его от ор ганов средостения. При прорастании опу холи в средостение газ не полностью окай мляет пищевод на участке прорастания. С целью изучения толщины стенок поражен ного участка пищевода используют париетографию. Для этого на фоне пневмомедиастинума после приема нескольких глотков бариевой взвеси пищевод раздувают через дуоденальный зонд. Возможности пневмомедиастинума и париетографии возрастают при дополнительном применении томогра фии.
Для решения вопроса о прорастании опу холью сосудов средостения применяют азигографию. В VIII или IX ребро справа вво дят 20—40 мл подогретого до температуры тела контрастного вещества (верографин и др.) и с помощью ангиографической прис тавки выполняют серию снимков.
Для диагностики инородных тел пищевода применяют методики Ивановой-Подобед и Земцова (см. ниже).
В последнее время для диагностики функ циональных заболеваний пищевода начали применять различные фармакологические пробы. Нитроглицерин (1—2 таблетки под язык) и амилнитрит (вдыхание паров из раз давленной ампулы) используют в диффе ренциальной диагностике ахалазии и рака кардии. В отличие от рака при ахалазии то нус сфинктера снижается и бариевая взвесь проходит в желудок. Для диагностики аха лазии кардии используют пробу с холиномиметиками. Введение этих препаратов больным с ахалазией (1,5—10 мг мехолила, 0,1 г ацетилхолина, 1 мл 0,025 % раствора карбохолина внутримышечно) вызывает сокращения пищевода, регистрируемые при рентгенологическом исследовании. При дру гих заболеваниях сокращения пищевода от сутствуют. При побочных явлениях, вызван ных препаратами (загрудимная боль, ощу щение жара, тошнота, рвота), внутривенно вводят атропина сульфат. Рентгенологичес кая картина пищевода у детей в возрасте до 2 лет и особенно у детей грудного возраста значительно отличается от таковой у взрос-
12
лых и более старших детей. У грудного ре бенка аэрофагия — нормальное явление. При сосании ребенок заглатывает большое количество воздуха. Ввиду слабости сфинк тера нижнего сегмента пищевода ребенок часто срыгивает воздух и даже пищу.
Исследуют грудного ребенка без всякой подготовки. Ему дают сосать нормальную порцию молока из бутылки, куда добавляют небольшое количество бария. Исследование проводят в вертикальном и горизонтальном положениях. В положении лежа ребенок заглатывает меньше воздуха.
Эзофагоскопия. В настоящее время для исследования пищевода применяют в основ ном фиброэзофагоскопы, снабженные воло конной оптикой. Наиболее распространен фиброэзофагоскоп фирмы «Olympus». Он имеет управляемый изгиб в конечной части, что облегчает выполнение эндоскопических операций. Эзофагофиброскоп снабжен щип цами для биопсии, зондом и щеткой для за бора материала. Фотоприставка дает воз можность производить снимки во время ис следования. Эзофагоскопия с помощью жест ких эзофагоскопов Брюннингса, Мезрина в значительной степени утратила свое значе ние. Однако ее применяют при удалении крупных инородных тел.
М е т о д и к а э з о ф а г о с к о п и и . Ис следованию должны предшествовать тща тельный анамнез, обязательный осмотр и пальпация шеи (в том числе наружной по верхности гортани, шейного отдела поз воночника, щитовидной железы), осмотр полости рта-, глотки и гортани, определение артериального давления, рентгеноскопия органов грудной полости, особенно конту ров и перистальтики пищевода с обязатель ным исключением опухоли средостения.
В неэкстренных случаях эзофагоскопию производят натощак или через 4—5 ч после необильного приема пищи. Больному нужно подробно разъяснить цель исследования и условия его проведения, подчеркнув необхо димость соблюдения положения туловища (не откидываться назад при проведении исследования в положении сидя), расслаб ления мускулатуры, спокойного глубокого дыхания. За 30—40 мин до начала эзофаго скопии проводят премедикацию: подкожно вводят 1 мл 2 % раствора промедола и 0,1 % раствор атропина сульфата. Легко возбуди мым больным, кроме того, назначают супрастин.
В зависимости от возраста и состояния больного применяют местное обезболивание или наркоз. Без анестезии исследование иногда проводят у новорожденных, так как у них несколько ослаблено болевое ощуще ние.
Т е х н и к а эз о ф а г о с к о п и и . Пре жде чем приступить к эзофагоскопии, необ ходимо проверить исправность аппаратуры. Исследование проводят в положении боль ного сидя, лежа на боку, лежа на спине, ко- ленно-локтевом. Мы чаще применяем поло жение на спине, так как оно одинаково удоб но и при местном, и при общем обезболива нии. Под плечи больного подкладывают плоскую подушку размером 60Х 40 см. Боль ным с короткой шеей и деформациями позво ночника необходимо запрокидывать голову, чему способствует частичное опускание под головника стола. Эзофагоскоп берут правой рукой и указательным пальцем как бы обни мают проксимальный отдел трубки; большой палец левой руки упирается в верхние резцы, средний — в нижние. Раздвигают челюсти. Нагрев дистальный отдел эзофагоскопа в теплой воде (во избежание запотевания), вводят трубку по средней линии до языч ка — первого анатомического ориентира. Затем, придав эзофагоскопу почти горизон тальное положение, проводят его несколько вглубь, обнажая надгортанник,— второй анатомический ориентир. Надгортанник сме щают кпереди, эзофагоскоп продвигают вниз по средней линии. Плавно отодвигают гортань кпереди и эзофагоскоп устанавли вают у нижнего сжимателя глотки, имеюще го вид розетки со сходящимися в центре складками слизистой оболочки — третий анатомический ориентир. Легкое надавлива ние эзофагоскопа и глотательное движение помогают преодолеть тоническое сокраще ние мышцы, и эзофагоскоп попадает в шей ную часть пищевода, находящуюся в спав шемся состоянии и имеющую вид попереч ной щели. Продвигая эзофагоскоп дальше, обнаруживают в грудной части вместо щели воронку; заметны также дыхательные и пульсационные движения пищевода. Центр воронки должен совпадать с осью тубуса. При уклонении эзофагоскопа в сторону сме щается центр воронки, что свидетельствует о вклинении в просвет трубки эзофагоскопа слизистой оболочки пищевода.
Ниже уровня дуги аорты (на расстоянии 25 см от края верхних резцов) пищевод слег-
13
ка отклоняется влево и кпереди. По ходу этого отклонения и следует продвигать эзо фагоскоп. При достижении кардиального отверстия появляется розетка с лучеобраз но расходящимися складками или в виде двух сомкнутых губ; отверстие расширяется при глубоком вдохе. При дальнейшем прод вижении эзофагоскопа обнаруживается тем но-красная слизистая оболочка желудка с более высокими складками, а характерные движения пищевода исчезают.
При проведении эзофагоскопии в положе нии сидя больного усаживают на низкую скамейку или стул с прямой спинкой. Туло вище должно быть выпрямлено и наклонено вперед, плечевой пояс расправлен и свобод но опущен. Чрезмерное запрокидывание го ловы нецелесообразно, так как при этом за трудняется продвижение эзофагоскопа по пищеводу. Такое положение неудобно для осмотра кардиалыюй части желудка.
При полной непроходимости пищевода вследствие рубцового сужения его для изу чения состояния пищевода ниже места суже ния применяют эзофагоскопию через гастростому.
Фиброэзофагоскопию проводят в положе нии больного лежа на левом боку. В глотку вводят предварительно согнутый дистальный конец аппарата, а затем эндоскоп вы прямляют. Больной делает глотательное движение, и в этот момент становится вид ным вход в пищевод. Инструмент продви гают по пищеводу, осматривая его.
П о к а з а н и я и п р о т и в о п о к а з а н и я к э з о ф а г о с к о п и и . Следует раз личать диагностическую и лечебную эзофа госкопию. Диагностическую эзофагоскопию применяют для уточнения диагноза (ви зуальный осмотр, взятие участков ткани для биопсии и мазков для гистологического и ци тологического исследований). К. лечебной эзофагоскопии прибегают с целью удаления инородных тел, прижигания язв, иссечения небольших полипов.
Противопоказаниями к эзофагоскопии являются аневризма аорты (особенно ее нисходящей части), инфаркт миокарда, инсульт, гипертоническая болезнь III стадии; резко выраженный сколиоз или кифоз; декомпенсированные пороки сердца; зоб, стес няющий дыхание; туберкулез гортани или легких с кавернозным процессом; резко вы раженная эмфизема легких; острые заболе вания пищевода, в том числе ожоги (эзофа
госкопия не показана в первые 7—10 дней), острый воспалительный процесс в миндали нах, глотке, бронхах.
Следует, однако, иметь в виду, что при выполнении эзофагоскопии по жизненным показаниям, например, для удаления ино родных тел или определения источника мас сивного кровотечения, противопоказания к исследованию не учитывают.
В диагностике злокачественных новообра зований большое значение имеют биопсия и цитологическое исследование. Биопсию осу ществляют щипцами во время эзофагоско пии. Полученный кусочек ткани подвергают гистологическому исследованию. Материал для цитологического исследования берут посредством смыва, мазка или аспирации.
О с л о ж н е н и я п р и э з о ф а г о с к о п и и . Эзофагоскопия — манипуляция хотя и не очень сложная, но ответственная, тре бующая хорошего навыка. Чаще всего, ос ложнения развиваются при использовании жесткого эзофагоскопа. Наблюдаются трав ма верхней губы вследствие придавливания ее к зубам, повреждение зубов, особенно верхних передних резцов, прободение пище вода, его надрывы с последующим медиастинитом. Особенно опасно прободение пище вода в области нижнего сжимателя глот ки и диафрагмального отверстия. Опасность прободения увеличивается при раке и язве пищевода. Трещины и надрывы с последую щим развитием медиастинита встречаются чаще всего при сужении пищевода. Иног да осложнения связаны с биопсией, когда нарушается целостность стенки пищевода, поэтому при отсутствии сомнений в диагнозе от биопсии следует воздерживаться. У ряда больных из-за индивидуальной повышенной чувствительности к анестезирующим сред ствам могут возникнуть явления отравле ния: головокружение, слабость, бледность кожи, холодный пот, тошнота, рвота, цианоз, тонические и клонические судороги. Анесте зию и исследование в таких случаях следует прекратить.
Для борьбы с интоксикацией внутривенно вводят растворы глюкозы, кальция хлорида, сердечно-сосудистые средства. Слизистую оболочку рта и глотки обрабатывают ще лочным раствором. В таких случаях эффек тивно внутривенное введение барбитуратов или внутривенный наркоз с управляемым дыханием.
Эзофагоманометрия является незамени-
14
мым исследованием при дифференциальной диагностике различных нервно-мышечных заболеваний пищевода, а также грыж пи щеводного отверстия диафрагмы.
Наиболее прост баллоновый метод. При этом используют 3—4-канальные зонды с 3—4 резиновыми баллончиками объемом 1 —1,5 мл. Для записи кривых давления и сокращения применяют капсулу Марея, по- ллавково-кимографическую систему с ртут ным манометром, аппарат «Мингограф» или полостной пневмотензиограф. За рубежом широко распространен метод открытых ка тетеров, при котором давление в пищеводе передается через жидкость, заполняющую катетер, на регистрирующую аппаратуру. По мнению А. Л. Гребенева (1964), метод открытых катетеров менее тонко характери зует тонус пищевод но-глоточного и нижнего пищеводного сфинктеров.
Кроме этих двух методов, для эзофагоманометрии применяют электромагнитные датчики и радиокапсулы.
Основным видом сокращений, регистриру емых с помощью эзофагоманометрии, яв ляется первичный глотательный комплекс. Он состоит из трех волн: небольшой отри цательной, за которой следует резкое откло нение вверх — вторая волна, переходящая в «плато». Это «плато» заканчивается выра женным, но сравнительно медленно нарас тающим подъемом — третьей волной (А. Л. Гребенев, 1971).
Методы выявления желудочно-пищевод- ного рефлюкса. Проба с метиленовым синим.
Под рентгенологическим контролем в гори зонтальном положении больного через тон кий зонд в желудок вводят раствор метиленового синего (3 капли 2 % раствора на 300 мл кипяченой воды комнатной темпера туры) и небольшое количество неподкрашенной воды для промывания зонда. Затем зонд подтягивают и устанавливают в пище воде выше кардиального отверстия. При на личии рефлюкса через зонд отсасывают окрашенную жидкость.
Определение рефлюкса рН-метрией счита ют одним из наиболее точных методов оцен ки функции кардии. Существует несколько вариантов этой пробы. В. X. Василенко и А. Л. Гребенев (1978) рекомендуют исполь зовать рН-зонд с одним или несколькими датчиками рН. Под рентгенологическим контролем рН-зонд устанавливают в пище воде над местом его перехода в желудок. По
казатели рН регистрируют в течение 40 мин (10 мин в положении сидя, 30 мин в положе нии лежа на правом боку), затем определя ют рН в желудке.
Зарубежные авторы (Skinner, 1972) при меняют иную методику. Через канал рН-зон- да в пустой желудок вливают 300 мл 0,1 М раствора хлористоводородной кислоты. Оп ределяют рН в желудке, затем зонд медлен но подтягивают в пищевод. Определяют гра диент рН и зонд располагают на 5 см выше зоны высокого давления. В вертикальном, горизонтальном положениях, на правом и левом боку и с приподнятым ножным кон цом, применяя пробы Вальсальвы, Мюлле ра, покашливание, глубокое дыхание, изме ряют рН. В зависимости от "полученных ре зультатов различают три степени рефлюкса: I — снижение показателя рН во время ис следования 1—2 раза; II — более частое снижение рН; III — постоянно низкий пока затель рН.
Перфузионная npooa. Bernstein и Baker (1958) предложили при зондировании пище вода вливать в него капельно 0,1 М раствор хлористоводородной кислоты со скоростью 100—120 капель в 1 мин. При этом у больных с рефлюкс-эзофагитом через 15—30 мин появляются жжение и боль за грудиной. На результаты этой пробы оказывает влияние индивидуальная чувствительность слизис той оболочки пищевода к хлористоводород ной кислоте. У 3 % больных отмечаются ложноположительные результаты (Shakelford, 1978).
Кислотный клиренс. Поскольку степень эзофагита зависит как от частоты заброса желудочного содержимого в пищевод, так и от времени контакта хлористоводородной кислоты со слизистой оболочкой пищевода, Booth и соавторы (1968) предложили опре делять скорость очищения пищевода от кис лоты, используя специальный зонд, позво ляющий одновременно определять рН и дав ление. Датчик рН располагают на 5 см выше зоны высокого давления. Через катетер, от верстие которого находится на 10 см выше датчика рН, в пищевод вливают 15 мл 0,1 раствора хлористоводородной кислоты. Из меряют давление и рН в пищеводе. Больной в течение 30 с делает глотательные движе ния. При этом регистрируют число глотаний, необходимых для повышения рН до 5. В нор ме для этого необходимо сделать до 10 гло тательных движений.
15
Определение разности потенциалов. Метод позволяет выявить патологию плоскоклеточ ного эпителия пищевода, и его используют для диагностики пищевода Бэррета. Опреде ляют разность электрических потенциалов слизистой оболочки желудка (отрицатель ный) и пищевода (слабоположительный).
Суточное определение рН в дистальной части пищевода (Johnson, De Meester, 1974). При этом определяют время реф люкса, число отдельных эпизодов рефлюкса, длительность их в вертикальном и горизон тальном положениях.
Для качественной и количественной оцен ки желудочно-пищеводного рефлюкса в пос леднее время применяют сканирование с ра дионуклидом коллоидного сульфата техне ция (Fisher и соавт., 1976).
АТРЕЗИЯ ПИЩЕВОДА И ПИЩЕВОДНОТРАХЕАЛЬНЫЙ СВИЩ
Первые описания атрезии пищевода и некоторых других аномалий пищевода от носятся к XVII в. Без хирургического лече ния дети с атрезией пищевода обычно уми рают в ближайшие дни после рождения. Предположение о возможности соединения двух участков атрезированного пищевода высказал Holmes (1869). В 1924 г. Wing произвел такую операцию, однако ребенок умер от причины, не связанной с операцией на пищеводе. Первые успешные операции выполнили независимо друг от друга Leven и Ladd в 1939 г., а в СССР Г. А. Баиров — в 1956 г. Haight (1941) успешно выполнил пе ревязку свища и соединил отрезки пищевода по типу конец в конец.
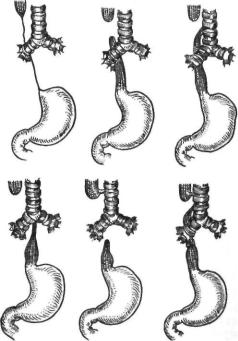
Атрезия пищевода встречается у 1 из 3000—4000 новорожденных. Различают сле дующие основные виды аномалий пищевода: 1) атрезия без свища; 2) атрезия со свищом проксимального сегмента; 3) атрезия со сви щом дистального сегмента; 4) атрезия со свищом обоих сегментов; 5) свищ без атре зии (рис. 4). Наиболее часто (в 90 % слу чаев) встречается атрезия со свищом дис тального сегмента.
Атрезия пищевода возникает вследствие нарушения разделения трахеи и пищевода и быстрого роста трахеи. Быстро растущая трахея уносит аборальный сегмент пищево да вниз, не давая возможности сформиро ваться пищеводу. При наиболее частом
варианте атрезии со свищом нижнего сегмента проксимальный сегмент имеет длину 1—3,5 см и диаметр до 10 мм. Дистальный сегмент обычно сообщается с мембранозной частью трахеи на расстоянии I см от карины. Реже он находится выше или в проксимальной части главного бронха. Стен ки дистального сегмента истончены и диа метр его уменьшается в проксимальном направлении. Кровоснабжение дистального сегмента незначительно. Оно осуществляет ся за счет веточек, идущих от аорты и левой желудочной артерии. Это следует учитывать во время оперативного вмешательства, избе гая избыточной мобилизации дистального сегмента. Свищ проксимального сегмента располагается в средней части трахеи на расстоянии около 5 см от дистального сег мента. Во многих случаях отверстие нахо дится на боковой поверхности пищевода.
Атрезия пищевода выявляется уже в пер вые часы и дни жизни новорожденного. Ха рактерными признаками ее являются посто янное выделение слюны и слизи изо рта и но са, сильный кашель, одышка и цианоз, воз никающие при каждой попытке кормления ребенка. При атрезии со свищом дистально го сегмента воздух поступает в желудок,
Рис. 4. Виды атрезии пищевода
16
поэтому определяется вздутие живота. От сутствие воздуха в желудке указывает на наличие атрезии без свища или атрезии со свищом проксимального сегмента. Большую опасность представляет аспирационная пневмония, возникающая вследствие аспи рации пищи и скапливающейся во рту слю ны, при пищеводно-трахеальном свище — вследствие затекания в дыхательные пути через свищевой ход. Сначала поражается верхняя доля правого легкого, затем в про цесс вовлекаются оба легких. Большинство не благоприятных исходов обусловлено пора жением легких.
Несмотря на достаточно характерную клиническую картину, правильный диагноз нередко устанавливают поздно. При подоз рении на атрезию пищевода через нос проводят тонкий стерильний рентгеноконтрастный зонд. При наличии атрезии на рас стоянии 9—13 см определяется непроходи мость. Положение зонда контролируют с помощью рентгенологического исследова ния, одновременно определяя протяжен ность проксимального сегмента, степень поражения легких, наличие воздуха в желудке и кишечнике. Для выявления свища проксимального сегмента и в сомнительных случаях через зонд вводят 1—2 мл контраст ного вещества (йодолипол), которое после рентгенографии немедленно отсасывают.
У половины больных атрезия пищевода сочетается с пороками развития сердечно сосудистой системы (дефекты межжелудоч ковой и межпредсердной перегородок, коарктация аорты, тетрада Фалло и др.) и желудочно-кишечного тракта (атрезия зад него прохода, кишечника, желчных путей). Могут иметь место аномалии мочеполовой и нервной систем. Сопутствующие аномалии значительно ухудшают прогноз и обуслов ливают неблагоприятный исход заболева ния.
Предоперационная подготовка начинает ся с момента установления диагноза и дос тавки ребенка в хирургическое отделение. Ребенка помещают в бокс, в котором поддер живаются постоянные температура и влаж ность воздуха. Ему придают положение с приподнятым на 20—30° головным концом, что уменьшает возможность регургитации. Выделяющуюся в большом количестве слизь постоянно аспирируют. В ряде случаев при меняют трахеобронхиальную аспирацию. Кормление через рот абсолютно противопо
казано, поэтому проводят парентеральное питание. Срок операции зависит от вида атрезии, наличия и тяжести сопутствующих аномалий, общего состояния, массы тела ребенка, степени поражения легких и нали чия инфекции.
Операцией выбора при атрезии пищевода считают прямой анастомоз. Серьезную проб лему представляет выбор способа обезболи вания, поскольку адекватная оксигенация затруднена из-за избыточной секреции и вовлечения в воспалительный процесс лег ких. Кроме того, необходимо поддерживать нормальную температуру тела. Используют задний внеплевральный и чресплевральный доступы к пищеводу. Чаще всего применяют заднебоковую торакотомию по четвертому межреберью. Проксимальный сегмент пище вода находят по введенному в него катетеру. Свищ проксимального сегмента нередко не обнаруживают, поскольку он располагается высоко. О возможности наличия свища вспо минают при возникновении пневмонии и дру гих легочных осложнений после операции по поводу атрезии со свищом дистального сег мента пищевода. Rehbein (1964) указывает на три диагностических признака атрезии проксимального сегмента пищевода: 1) прок симальный сегмент не расширен, как обыч но; 2) форма его изменяется одновременно с дыханием и после вскрытия просвета пище вода можно почувствовать запах анестези рующего средства; 3) дистальный сегмент соединяется с трахеей высоко и проксималь ный сегмент перекрывает его. Rehbein за крывает все проксимальные свищи через шейный разрез.
Следуя по правому блуждающему нерву вниз, определяют дистальный сегмент пище вода. Выделяют верхнюю часть дистального сегмента, пересекают и ушивают свищевое отверстие. Свищ пересекают вблизи трахеи с таким расчетом, чтобы образовать дисталь ный сегмент пищевода нужной длины и сох ранить достаточно тканей для ушивания отверстия в трахее. Для ушивания приме няют одноили двухрядные швы. Швы под крепляют лоскутом плевры, а при невозмож ности — тканями средостения или мышцей. Для проверки прочности швов в рану зали вают изотонический раствор натрия хлори да и создают повышенное давление в трахее. Для сохранения кровоснабжения следует избегать избыточной мобилизации сегмен тов пищевода. Проксимальный сегмент име-
!~Научво-медицин.ж-> /
Б И Б Л И Г ; Е К А

ет лучшее кровоснабжение и более мощную стенку, поэтому мобилизацию следует начи нать сверху. После выделения обоих сегмен тов на них накладывают швы-держалки и подтягивают их. Если концы пищевода сво бодно заходят один за другой, накладывают анастомоз. Существуют различные методы прямого анастомоза (рис. 5). Haight (1944) предложил сшивать дистальный сегмент че рез все слои со слизистой оболочкой прокси мального сегмента, укрепляя мышечным слоем верхнюю линию швов. Таким обра зом, дистальный сегмент как бы инвагинируется в проксимальный. Daniel (1944) для формирования анастомоза использует ка тетер, введенный в пищевод через нос до на чала операции. Проксимальный сегмент вскрывают на верхушке и через отверстие проводят катетер в дистальный сегмент и в желудок. Край дистального сегмента обвя зывают вокруг катетера и протягивают в просвет проксимального сегмента на глуби ну до 1 см. Края раны проксимального сег мента подшивают вокруг дистального сег мента двухрядными узловыми швами. Кате тер удаляют после прорезывания фиксирую щей нити. Ladd (1944) предложил соединять отрезки пищевода специальными швами ти па обвивных, наложенными симметрично. Gross и Scott (1946) разработали методику косого анастомоза пищевода, при использо вании которой значительно уменьшается возможность образования сужения в месте сшивания. Для наложения анастомоза при меняют швы Ladd,а второй ряд укрепляют
отдельными шелковыми швами. Теп Kate (1952) внес оригинальное дополнение в ме тодику наложения анастомоза. При наличии расхождения концов пищевода на верхушке проксимального сегмента образуют дуго образный лоскут, который отворачивают книзу и ушивают над дистальным сегмен том. Г. А. Баиров (1956) применяет следую щий способ удлинения сегментов пищевода (рис. 6). На проксимальный сегмент пище вода накладывают 4 обвивных шва. Один из швов оказывается на выкраиваемом лоску те. На дистальный сегмент также наклады вают 4 шва-держалки, но один из швов на кладывают после рассечения задней стенки у края продольного разреза. Над катетером завязывают вначале задние, затем боковые и передние швы. Второй ряд образуют от дельными швами. При затруднении в сбли жении участков пищевода Eraklis (1976), Slim (1977) применяли циркулярную миотомию проксимального сегмента.
Sulamaa и соавторы (1951) предложили перевязывать свищ дистального сегмента и вшивать проксимальный сегмент в бок дис тального. Для уменьшения опасности реканализации свища Lopez-Perez (1976) уда лял слизистую оболочку свищевого хода.
При большом расстоянии между сегмен тами пищевода применяют двухэтапную опе рацию. Некоторые хирурги в подобных слу чаях откладывают вмешательство на нес колько недель, так как за это время происхо дит удлинение сегментов пищевода, что позволяет без натяжения наложить первич-
Рис. 5. Методики формирования анастомоза при атрезии пищевода:
I — по Daniel; 2 — по Ladd; 3 — по Gross и Scott; 4 — по Ten Kate
18
