
5 курс / ОЗИЗО Общественное здоровье и здравоохранение / реформы_финансирования_здравоохр_
.pdfXX
ская Колумбия, Канада. В настоящее время изучает вопросы общественного здравоохранения и медицины в аспирантуре.
Pavel Hrobo — заместитель министра здравоохранения Чешской Республики, ответственный за медицинское страхование и фармацевтическую политику, Прага, Чешская Республика.
Melitta Jakab —старший аналитик в области политики финансирования здравоохранения офиса ВОЗ по укреплению систем здравоохранения (Барселона), Европейское региональное бюро ВОЗ.
Gintaras Kacevicius —директор департамента развития страхования, Национальный фонд медицинского страхования, Вильнюс, Литва.
Jenni Kehler — работает в качестве технического специалиста в области финансирования здравоохранения и политики здравоохранения, Европейское региональное бюро ВОЗ.
Joseph Kutzin — региональный советник по вопросам систем финансирования здравоохранения и глава офиса ВОЗ по укреплению систем здравоохранения (Барселона), Европейское региональное бюро ВОЗ.
Jack Langenbrunner —ведущий экономист, Здравоохранение, Восточноазиатский регион и Тихоокеанский регион, Всемирный банк.
Mark McEuen —тарший сотрудник, Abt Associates, Inc., Кэмбридж, Массачу-
сетс, США.
Nata Menabde —ранее занимала пост заместителя директора Европейского регионального бюро ВОЗ.
Sheila O’Dougherty —директор ЮСАИД ЗдравПлюс, Abt Associates, Inc., Кэмбридж, Массачусетс, США.
Panagiota Panopoulou а также Министерство здравоохранения, Мехико,
Мексика.
Pia Schneider старший экономист, Здравоохранение, регионы Европы и Центральной Азии, Всемирный банк.
William D. Savedoff —приглашенный научный сотрудник Центра глобального развития и старший партнер Social Insight, Вашингтон, округ Колумбия, США.
Igor Sheiman — профессор, Государственный университет — Высшая школа экономики, Москва, Российская Федерация.
Sergey Shishkin — проректор, Государственный университет — Высшая школа экономики, Москва, Российская Федерация.
Sarah Thomson —старший научный сотрудник Европейской обсерватории по системам и политике здравоохранения, научный сотрудник и заместитель директора Лондонской школы экономики (LSE Health), Соединенное Королевство.
Часть 1
Основы проведения анализа систем финансирования здравоохранения и их реформ в странах с переходной экономикой

Глава 1
Концептуальная основа для проведения анализа системы финансирования здравоохранения и результатов реформ1
Joseph Kutzin
Государственные деятели стран с переходной экономикой2,,как и государственные деятели других стран, сталкиваются с необходимостью решения вопросов по улучшению деятельности систем здравоохранения. Для этих стран характерен общий исторический опыт, связанный с периодом краха коммунистического режима, и в конце 1980-х гг. в них начались беспрецедентные социальные, политические и экономические преобразования. Несмотря на общую историю, уже в первые годы переходного периода в этих странах появились явные различия. Совершенно очевидно, что в уровне экономического развития стран наблюдался существенный разрыв. Так, в 2004 г. в самой богатой стране с пере-
1Peter Gaal оказал ценную помощь при разработке многочисленных вариантов данной главы. Reinhard Busse, Tamas Evetovits, Melitta Jakab, Jenni Kehler, Claudio Politi и Jonas Schreyögg предоставили много полезной информации.
2В этой книге описаны страны бывшего социалистического лагеря Центральной и Восточной Европы (Албания, Босния и Герцеговина, Болгария, Хорватия, Чешская Республика, Венгрия, Черногория, Польша, Румыния, Сербия, Словакия, Словения и бывшая югославская Республика Македония), а также страны бывшего СССР (Армения, Азербайджан, Беларусь, Эстония, Грузия, Казахстан, Латвия, Литва, Республика Молдова, Российская Федерация, Украина, Таджикистан, Туркменистан, Кыргызстан и Узбекистан). По причине того, что термины, применяемые для описания данной группы стран (например, Содружество Независимых Государств), часто меняются, в рамках этой книги мы будем использовать географические названия: Центральная Европа, Восточная Европа, Кавказ и Центральная Азия (ЦЕ/ВЕКЦА). Мы будем также ссылаться на эту группу стран, именуя их странами переходного периода или бывшими социалистическими странами.

4РЕФОРМЫ ФИНАНСИРОВАНИЯ ЗДРАВООХРАНЕНИЯ
ходной экономикой, Словении, размер валового внутреннего продукта (ВВП) на душу населения (рассчитанный по паритету покупательной способности — ППС) в 17 раз превышал аналогичный показатель самой бедной страны — Таджикистана (World Bank 2006). Вместе с этим, в конце 1980-х гг. в большинстве стран системы финансирования здравоохранения и структуры расходов были похожи, однако в настоящее время между этими системами наблюдаются существенные различия, так как все страны абсолютно по-разному подходили к решению проблем и использованию возможностей, возникших в переходный период. Учитывая сходство исторического опыта и значительные различия в современном состоянии стран, в основу концептуального подхода, используемого для данного исследования, было положено предположение о том, что уроки из опыта проведения реформ финансирования здравоохранения можно извлечь, используя (1) в качестве критерия оценки общий набор определенных политических задач; (2) функциональный подход в качестве основы для описания систем финансирования здравоохранения и реформ; (3) определение и анализ основных контекстуальных факторов, влияющих на выбор конкретных вариантов реформ и их последствий. Такой стандартизированный подход к оценке и описанию позволит вынести уроки из полученного опыта, в частности в тех странах, где проводились глубокие реформы систем финансирования. Эти уроки будут полезны не только для стран с переходной экономикой, но
идля всех остальных стран мира.
A.Основы проведения анализа
Воснове предлагаемого нами подхода лежат три основных элемента (рис. 1.1). Первый элемент — стандартный набор задач политики финансирования здравоохранения, заимствованный из Доклада о состоянии здравоохранения в мире, 2000 (ВОЗ, 2000). Эти задачи используются в качестве критериев оценки реформ систем финансирования здравоохранения.
Вторым основным элементом является стандартный подход к описанию функций и мер, характерных для всех систем финансирования здравоохранения (по материалам Kutzin 2001). В Докладе о состоянии здравоохранения в мире, 2000 финансирование здравоохранения рассматривалось в качестве одной из четырех функций системы здравоохранения3. Система финансирования здравоохранения, в свою очередь, включает в себя определенные подфункции и принципы, такие как сбор доходов, объединение средств, закупка услуг и стратегии установления и обеспечения гарантированного набора медицинской по-
3К прочим функциям относятся управление, привлечение ресурсов (инвестиции в людские и материальные ресурсы, другие виды ресурсов) и предоставление услуг (медицинские услуги на индивидуальном и популяционном уровнях).

Концептуальная основа для проведения анализа системы финансирования здравоохранения и результатов реформ |
5 |
Анализ реформ финансирования здравоохранения
Описательная |
основа |
|
Задачи |
политики |
|
Фискальная |
система |
|
|
|
|
|
|
|
|
Исходная точка, критерии оценки и понимание контекста
Рис. 1.1. Три основных элемента анализа политики финансирования здравоохранения
Ис точник: по материалам Kutzin 2008.
мощи (чаще всего с принципом обязательного соучастия пациентов в оплате медицинской помощи). Такой подход используется в качестве основы для описания и анализа «исходной точки», предшествующей началу преобразований систем финансирования (см. главу 2), а также последовательных реформ, проводимых в различных странах вне зависимости от моделей финансирования или «ярлыков», применяемых для описания систем финансирования этих стран (например, модели Бевериджа или Бисмарка). Подфункции и стратегии системы финансирования рассматриваются во второй части книги, цели политики, используемые в качестве критериев оценки реформ, описаны во второй и третьей частях. На рисунке 1.2 представлена связь между финансированием здравоохранения, другими функциями системы здравоохранения, целями политики финансирования здравоохранения и целями системы здравоохранения в целом. В ходе анализа основное внимание следует уделить связям между инструментами и целями политики финансирования здравоохранения, которые выделены жирными линиями на диаграмме.
Третьим основным элементом является определение и анализ влияния контекстуальных факторов, ограничивающих уровень достижения стратегических целей и влияющих на возможности проведения намеченных реформ. Наиболее важным из этих факторов является фискальная система. Под этим подразумевается способность правительства мобилизовать налоги4 и прочие государственные доходы и необходимость соблюдения баланса между полученными доходами и общими расходами государства. Как показано в главе 3, с точки зрения фискальной системы страны с переходной экономикой значительно
4Сюда входят все формы обязательных платежей, таких как подоходный налог и налог на добавленную стоимость, формирующих доходную часть бюджетов, а также специальные налоги на заработную плату в виде отчислений в фонды социального медицинского стра-
хования.

6РЕФОРМЫ ФИНАНСИРОВАНИЯ ЗДРАВООХРАНЕНИЯ
Функции системы |
(Промежуточные) задачи |
Цели системы |
|
политики системы |
|||
здравоохранения |
здравоохранения |
||
финансирования здравоохранения |
|||
|
|
Управление
Формирование |
|
Справедливость |
|
Улучшение |
ресурсов |
|
использования |
|
состояния здоровья |
|
|
и распределения |
|
|
|
|
ресурсов |
|
|
Система |
|
|
|
Справедливость |
финансирования |
|
|
|
|
|
|
|
в отношении |
|
здравоохранения |
|
|
|
|
|
Качество |
|
состояния здоровья |
|
|
|
|
||
|
|
|
|
Сбор доходов
Финансовая
защита
 Объединение средств Справедливость
Объединение средств Справедливость
финансирования
Эффективность
Закупки услуг
Гарантированные медицинские услуги
Прозрачность и |
Отзывчивость |
|
подотчетность |
||
|
Предоставление услуг
Рис. 1.2. Связи между системой финансирования здравоохранения и ее стратегическими целями, другими функциями системы здравоохранения и целями системы здравоохранения в целом
Источник: Kutzin 2008.
разняться. Эти различия отражаются в достижении основных целей, таких как обеспечение финансовой защиты, справедливости в распределении финансирования и справедливости в потреблении услуг. Причина этих различий кроется в том, что системы, которые в большей степени полагаются на государственное финансирование, как правило, легче достигают поставленных целей, и чем больше средств имеется в распоряжении государства, тем больше средств оно может выделить на здравоохранение. Именно поэтому в рамках данной схемы концепция финансовой устойчивости5 рассматривается не как стратегическая цель, а, скорее, как эквивалент бюджетного ограничения в финансировании систем здравоохранения. Таким образом, при сравнении стран с различными фискальными системами оценка результатов проводимых реформ финансирования здравоохранения должна осуществляться с точки зрения достижения стратегических целей развития систем финансирования сектора при учете необходимости соблюдения принципа финансовой устойчивости6. Поскольку системы здравоохранения не могут существовать в условиях постоянного дефицита, то
5Heller (2005) определяет финансовую устойчивость как «...способность правительства, по крайней мере в будущем, финансировать запланированные программы, обслуживать долговые обязательства... и поддерживать необходимый уровень платежеспособности» (стр. 3).
6Это схоже с различиями между достижениями системы здравоохранения и функционированием системы здравоохранения (WHO 2000).

Концептуальная основа для проведения анализа системы финансирования здравоохранения и результатов реформ |
7 |
должна существовать система ограничительных мер, направленная на нахождение компромиссных решений при достижении стратегических целей системы финансирования сектора. Чем более ограниченными будут финансовые условия, тем более жесткими будут обеспечивающие устойчивость компромиссы развития.
i. Первый основной элемент: предлагаемые задачи политики финансирования здравоохранения
Стратегические цели систем финансирования здравоохранения выступают в качестве критериев оценки их деятельности и проводимых реформ. Такой подход к определению критериев основан на выделении из общих целей функционирования систем здравоохранения, представленных в Докладе о состоянии здравоохранения в мире, 20007, тех целей, на которые могут влиять системы финансирования сектора. На основе этого мы выделили следующие стратегические цели систем финансирования здравоохранения.
Стратегические цели системы финансирования, которые, по сути, совпадают с общими целями системы здравоохранения:
—усиление всеобщей защиты от финансовых рисков;
—обеспечение более справедливого распределения бремени фи-
нансирования системы здравоохранения.
Стратегические цели системы финансирования, которые являются вспомогательными промежуточными задачами, направленными на достижение общих целей системы здравоохранения:
—содействие справедливому использованию и предоставлению услуг в зависимости от потребностей в данных услугах;
—повышение прозрачности и подотчетности системы (финансирования) здравоохранения перед населением;
—повышение качества и эффективности системы оказания услуг;
—повышение эффективности администрирования системы финансирования здравоохранения.
Несмотря на то что страны используют различные подходы для достижения этих целей и придают им разное значение, мы полагаем, что обозначенные цели являются универсально применимыми и не зависят от того, какое название носят системы финансирования здравоохранения или какие модели используются. Кроме того, эти цели могут быть переведены в плоскость конкретных мероприятий, которые, в свою очередь, могут выступать в качестве плановых показателей реализации практических политических мер. В данной книге рассмотрены
7Такими целями являются улучшение уровня состояния здоровья населения и его распределения по различным группам; повышение уровня и улучшение распределения отзывчивости системы здравоохранения к ожиданиям (помимо клинических аспектов) населения; повышение уровня «справедливости» финансовых вкладов в деятельность системы здравоохранения со стороны населения; а также повышение общей эффективности системы, что означает обеспечение максимального достижения ранее упомянутых целей с учетом ограниченности доступных ресурсов.
8РЕФОРМЫ ФИНАНСИРОВАНИЯ ЗДРАВООХРАНЕНИЯ
концепции и некоторые из мер с учетом страновых и контекстуальных особенностей.
Защита от финансового риска, связанного с ухудшением состояния здоровья, или финансовая защита, является целью, которая коротко может быть сформулирована следующим образом: люди не должны становиться бедными в результате получения медицинской помощи, а также не должны быть вынуждены выбирать между их физическим (и психическим) здоровьем и экономическим благосостоянием. В сущности, данная проблема отражает одну из самых непосредственных связей между состоянием здоровья и благосостоянием: возможный уровень обнищания людей в результате необходимости оплаты медицинской помощи или, напротив, эффективность системы финансирования здравоохранения с точки зрения защиты людей от риска обнищания в результате потребления медицинских услуг. Существуют стандартные методы оценки уровня достижения этой цели (например, Wagstaff and van Doorslaer 2003):
доля домашних хозяйств, в которых расходы на медицинскую помощь достигают «катастрофического» уровня (расходы на медицинскую помощь, превышающие определенную пороговую величину, исчисляемую в процентах от общих расходов семьи или от общих расходов семьи за вычетом расходов на питание);
уровень расходов, приводящий к обнищанию, определяемый как влияние медицинских расходов на “индекс численности бедных” (абсолютная или относительная численность домашних хозяйств, находящихся ниже национальной черты бедности по причине высоких расходов на медицинскую помошь) или на “глубину бедности” (насколько ниже черты бедности находится домашнее хозяйство в связи с понесенными расходами на медицинскую помощь). Финансовая защита направлена на снижение возможного обнища-
ния населения, вызываемого расходами на медицинскую помощь. Теоретически в расходы домашних хозяйств на здравоохранение должны включаться все виды расходов, осуществляемые как в форме прямых расходов (личные расходы граждан в момент получения медицинской помощи и предварительные платежи на медицинское страхование), так и косвенных расходов (общие налоги, не предназначенные для конкретных целей). На практике, однако, большинство из существующих доказательств опирается только на данные о личных расходах граждан в момент получения медицинской помощи, и их уровень определяет, являются ли расходы катастрофическими или приводят ли они к обнищанию. Данная тема является важной с точки зрения социальной политики, однако мы не будем останавливаться на этом и не станем в общих чертах рассматривать связь между ухудшением состояния здоровья населения и его экономическим благосостоянием. Вместо этого мы более детально рассмотрим вопрос о том, как реформы финансирования здравоохранения влияют на расходы домашних хозяйств на медицинскую помощь.
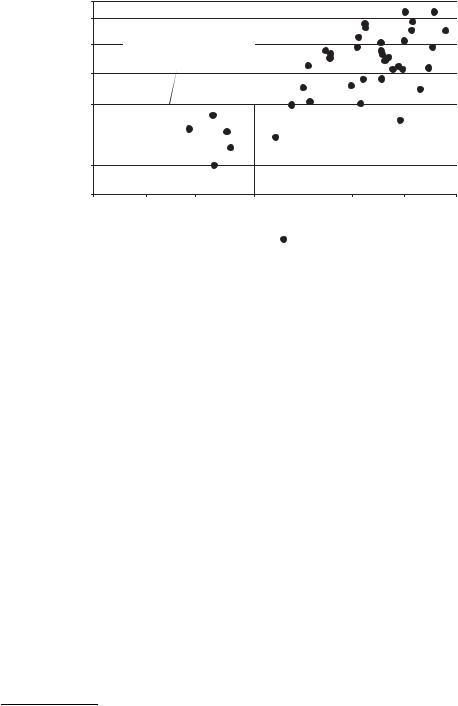
катастрофическимсхозяйств домашнихДоля |
%(логарифм), расходовуровнем |
Концептуальная основа для проведения анализа системы финансирования здравоохранения и результатов реформ |
9 |
15 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
8 |
Если личные расходы граждан |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
в момент получения медицинской |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
3 |
помощи составляют менее 15 % |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
общих расходов на здравоохранение, |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||
|
то немногие домашние хозяйства |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
сталкиваются с катастрофическими |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
1 |
расходами |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
.3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
.1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
.03 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
.01 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3 |
5 |
8 |
|
|
14 |
|
|
|
|
|
|
22 |
37 |
|
|
|
|
61 |
100 |
||||||||||
Доля личных расходов граждан в момент получения медицинской |
|
|
|||||||||||||||||||||||||||
помощи в общих расходах на здравоохранение (логарифм), % |
|
|
|||||||||||||||||||||||||||
|
|
|
|
|
|
Страны ОЭСР |
Другие страны |
|
|
||||||||||||||||||||
|
|
|
|
|
|
|
|
||||||||||||||||||||||
Рис. 1.3. Доля домашних хозяйств с катастрофическим уровнем расходов и доля личных расходов граждан в момент получения медицинской помощи в общих расходах на здравоохранение
Ис точник : Xu et al. 2005.
Примечание: ОЭСР — Организация экономического сотрудничества и развития.
Даже без проведения глубокого анализа данных обследований, направленных на определение катастрофических или приводящих к обнищанию последствий, международный опыт свидетельствует о том, что высокие уровни личных расходов граждан в момент получения медицинской помощи должны вызывать серьезную озабоченность. Анализ данных почти 80 стран мира (рис. 1.3) свидетельствует о сильной корреляции между долей личных расходов граждан в момент получения медицинской помощи в общих расходах на здравоохранение и долей семей, несущих катастрофические8 расходы в связи с необходимостью получения медицинской помощи (Xu et al. 2005). Таким образом, даже при отсутствии более сложного анализа данных доля личных расходов граждан в момент получения медицинской помощи в общих расходах на здравоохранение может выступать в качестве полезного показателя уровня достижения цели финансовой защиты.
Цель обеспечения справедливого финансирования системы здравоохранения связана с предыдущей целью, но при этом является самостоятельной. Достижение этой цели предполагает, что бедные не должны платить больше, чем богатые, исчисляя их расходы на здравоохранение в пропорции доходов этих групп населения (распределение должно быть прогрессивным или, по крайней мере, пропорциональным доходу). Таким образом, цель обеспечения справедливости в фи-
8Используемый в данном анализе катастрофический пороговый уровень составляет 40 % от доходов семей, оставшихся после удовлетворения основных их потребностей, таких как потребность в пище.
