
4 курс / Лучевая диагностика / Рентгенодиагностика_заболеваний_и_повреждений_черепа_Коваль_Г_Ю_
.pdf
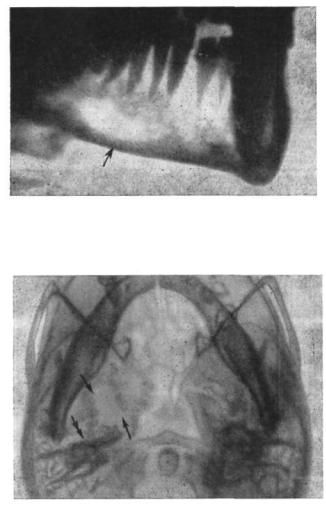
Рис. 128. Прицельная рентгенограмма области ту рецкого седла.
Хордома. Деструкция спинки седла с единичными глыбчатыми включениями (обозначена стрелкой)
страняться на прилежащие от
делы дна турецкого седла и |
ска |
та. При инфильтрирующем |
ро |
сте опухоли затеняются клино видная пазуха и клетки решет чатого лабиринта. В отличие от менингиом основания черепа при хордоме контуры костей нечеткие, гиперостоз не развива ется. С целью диагностики и уточнения локализации хордом применяют церебральную анги ографию и замедленную направ ленную пневмоэнцефалографию.
Прогноз неблагоприятен,так как при инфильтрирующем внутрикостном росте в основании черепа оперативный доступ к новообразованию затруднен, а к лучевой терапии хордома ре зистентна .
Вторичные опухоли костей
Вторичные опухоли черепа наиболее часто возникают метастатически, ре же — при прорастании из соседних органов или тканей.
Метастатические опухоли скелета возникают путем лимфо-гематогенного распространения злокачественных опухолей внутренних органов, костей и мяг ких тканей. В возрасте после 40 лет метастатическое поражение скелета — один из наиболее частых процессов, поражающих костную систему.
При рентгенологическом исследовании обнаруживают «немые», скрыто про текающие метастазы костей, особенно черепа, составляющие до 25 %. Метаста зы можно обнаружить и у больных, обследованных по поводу головной боли или боли в костях (при отсутствии клинических данных о наличии первичной опу холи).
Частота метастатического поражения скелета определяется как частотой развития первичной опухоли данной локализации, так и склонностью ее к метастазированию. У больных молодого возраста метастатический процесс проте кает интенсивнее, чем у пожилых людей.
Метастазы наиболее часто локализуются в костях губчатого строения (позво ночный столб, тазовые кости, ребра, грудина, череп). В черепе преимущественно поражается свод, реже — основание и кости лица. Редкость обнаружения мета стазов в основании черепа обусловлена как особенностями строения костей (тонкий губчатый слой), так и суммационным скиалогическим эффектом, затруд няющим выявление патологии. Метастатически поражаются чаще губчатые от делы клиновидной кости, в частности спинка турецкого седла (рис. 129).
Морфологически и рентгенологически выделяют три типа метастазов в кост ную систему — остеолитические, склерозирующие и смешанные. В черепе пре обладают остеолитические метастазы, изредка наблюдаются смешанные и, как исключение,— склерозирующие.
Остеолитические метастазы имеют инфильтративный или экспансивный ха рактер роста. Преобладают инфильтрирующие метастазы с нечеткими неров ными контурами (рис. 130), реже встречаются экспансивно растущие с четкими контурами. Их трудно отличить от очагов деструкции при миеломной болезни.
142

Изредка сочетаются инфиль трирующие и экспансивно рас тущие метастазы (рис. 131). Исключительно редко в зоне ос-
теолиза |
располагаются |
участ |
|
ки некроза |
(рис. 132, а). Скле- |
||
розирующие |
метастазы |
обычно |
|
имеют |
хлопьевидно-пятнистый |
||
(рис. 132, б) |
и лишь изредка |
||
трабекулярный или диффузный характер.
Остеолитический тип мета стазов обусловлен разрушением участков кости с замещением их опухолевыми массами без признаков отграничения, а склерозирующий —развитием выра женного реактивного склероза, перекрывающего мелкие очаги деструкции. При смешанном ти пе метастазов некоторые обла сти остеолитической деструкции не полностью перекрываются участками реактивного склероза и опухолевого костеобразования.
Остеолитические метастазы могут возникать при раке раз личной гистологической струк туры и локализации (щитовид ной железы, легкого, молочной железы, почки, пищевого кана ла и т. д.). Вместе с тем эти же опухоли могут давать смешан ные и склерозирующие костные метастазы. Некоторые виды ра ка (предстательной и поджелу дочной железы) дают преиму щественно метастазы склерозирующего типа, но они редко по ражают череп.
Метастатические поражения скелета могут быть одиночными или множественными. В черепе одиночные метастазы наблюда ются исключительно редко. Они представлены очагом остеолиза, реже — смешанным типом де струкции. При множественных метастазах выявляются все ти пы изменений — остеолитиче ские, склерозирующие и сме шанные.
Размеры метастазов в черепе обычно колеблются от 0,5—1 до 2—3 см. Реакции со стороны
Рис. 129. Прицельная рентгенограмма области ту рецкого седла.
Метастатическое поражение спинки турецкого седла при раке щитовидной железы (обозначено стрелкой)
Рис. 130. Фрагменты рентгенограмм черепа в пря мой (а) и боковой (б) проекциях.
Одиночный остеолитический метастаз лобной кости с инфильтративным ростом указан стрелкой
143

Рис. 131. Обзорные рентгено граммы черепа в боковой проекции:
а — остеолитический |
мета |
|
стаз затылочной кости |
с ин- |
|
фильтративным ростом; |
б — |
|
через |
1,5 года. Множествен |
|
ные |
экспансивно растущие |
|
метастазы |
|
|
Рис. 132. Обзорные рентгено граммы черепа в боковой проекции:
а — остеолитические |
мета |
стазы с участками некроза |
|
обозначены стрелками; |
б — |
смешанные метастазы |
|
надкостницы, как правило, не наблюдается, но при метастазах невробластомы может определяться игольчатый периостоз костей свода.
В связи с малой толщиной костей черепа возможно развитие мягкотканного компонента. Последний чаще выявляется у больных в возрасте после 60 лет при экспансивно растущих метастазах остеолитического типа.
144
Остеолитическое метастатическое поражение свода черепа необходимо диф ференцировать с очагово-деструктивной формой миеломной болезни. Диагноз уточняют при выявлении первичной опухоли, а при невозможности ее обнару жения — на основе отсутствия характерной для миеломы парапротеинемии и протеинурии или по данным пункционной биопсии пораженной кости.
При метастатическом поражении основания черепа могут раздражаться и сдавливаться базальные структуры головного мозга. В таких случаях появляет ся необходимость дифференциации этого поражения с саркомами. При метаста зах, как и при саркоме основания черепа, участок остеолитической деструкции имеет нечеткие, неровные, изъеденные контуры. В отличие от саркомы участки деструкции при метастазах не достигают значительной протяженности, могут быть множественными и локализоваться как в костях основания и свода черепа, так и в других отделах скелета. Кроме того, метастазы обычно не сопровождают ся отеком слизистой оболочки околоносовых пазух; мягкотканный компонент отсутствует или слабо выражен как в просвете околоносовых пазух, так и в носо глотке. Особое значение в диагностике метастазов приобретает выявление пер вичной злокачественной опухоли и множественности поражения скелета.
Склерозирующие метастазы по своим проявлениям могут напоминать мра морную болезнь или остеопойкилию. В отличие от указанных нарушений остеогенеза метастазы не поражают всю костную систему, в частности периферические отделы верхней и нижней конечностей. При них отсутствует свойственная мра морной болезни полосчатость, параллельная зонам роста.
Смешанные метастазы могут напоминать изменения структуры при деформи рующей остеодистрофии. Однако в отличие от последней они не образуют упоря доченного по силовым линиям грубо-трабекулярного рисунка, не приводят к гиперостозу, базилярной импрессии, дугообразным деформациям костей ниж них конечностей и зонам перестройки.
Рентгенологическое исследование необходимо проводить для динамического наблюдения за течением метастазов. Под влиянием комплексного лечения у не которых больных костная структура восстанавливается.
Контактно растущие опухоли в черепе не являются редкостью. Наиболее часто инфильтрирующая раковая опухоль (раковая костоеда) прорастает из сли зистой оболочки верхнечелюстной пазухи в ее стенки. Рак языка или нижней губы поражает костные стенки полости рта (рис. 133). Ретинобластома врастает в стенки глазницы, менингиома — в кости свода или основания черепа.
Опухоли мягких покровов головы могут прорастать в подлежащие кости свода черепа. Рентгенологически признаки прорастания обнаруживают при выведении пораженного участка в краеобразующий отдел. Проявляются они нечеткостью контуров или образованием плоской узуры наружной пластинки.
Контактно растущие опухоли основания черепа локализуются вблизи жиз ненно важных центров и органов, поэтому даже доброкачественные новообра зования могут дать тяжелые осложнения с неблагоприятным исходом.
В основание черепа врастают юношеский базальный фиброид, раки слизистой оболочки свода глотки, хоан, слуховых труб, а также опухоли черепных нервов и нервных гломусов. Распространяясь по основанию черепа, опухоли вызывают обширную деструкцию смежных черепных ямок. Особенности деструкции зави сят от роста опухоли (экспансивный или инфильтрирующий). Для злокачествен ных опухолей закономерным является инфильтрирующий характер роста. Од нако возможен инфильтрирующий рост и при доброкачественном базальном фиброиде, а экспансивный — при некоторых формах злокачественных опухо лей, прорастающих в основание черепа.
Клинические проявления опухолей основания черепа обусловлены исход ным местом развития и направлением роста опухоли, явлениями раздражения иди выпадения функции черепных нервов, нарушением кровоснабжения ряда анатомических образований головного мозга и головы.
145
Протяженность распро странения опухоли, а также исходное место развития определяют по рентгенограм мам. Эти данные необходимы для дифференциальной диаг ностики опухолей основания черепа и выбора метода ле чения. Если данных кранио графии недостаточно, прибе гают к рентгеноконтрастным методам исследования.
Доброкачественные опу холи сопровождаются рас ширением естественных от верстий основания черепа с сохранением четкости конту ров (рис. 134). Злокачествен ные опухоли носовой части глотки врастают снизу в ос нование черепа преимущест венно в области отверстий (овального, круглого), вызы вая неравномерное, обычно одностороннее расширение и нечеткость их контуров (Л. И.Салыга, 1969). В даль нейшем деструкция распрост раняется на все большое кры ло или значительную его часть. Возможно прорастание опухоли в тело клиновидной кости с разрушением стенок и затенением воздухоносной пазухи. Изредка опухоль мо жет выполнить пазуху и при вести к деструкции дна ту рецкого седла. Разрушение крыловидных отростков,
крыльев и тела клиновидной кости выявляется на рентгенограммах в аксиальной проекции и на томограммах, произведенных во
фронтальной плоскости, отступя на 1—3 см кпереди от наружного слухового прохода. Кроме того, при опухолях, врастающих из носоглотки и смежных с ней образований, выявляется обширный мягкотканный компонент, выполняющий свод глотки и носовые ходы. При этом околоносовые пазухи, как правило, затенены из-за нарушения оттока, реже — вследствие врастания опухоли. Характерным рентгенологическим признаком опухолей, врастающих в основание черепа из носоглотки, является обнаружение деструкции по наруж ной его поверхности с разрушением крыловидных отростков, дна клиновидной пазухи и нижней поверхности пирамид. Данные биопсии мягкотканного компо нента опухоли позволяют уточнить диагноз.
Гломусная опухоль (хемодектома, гломангиома, ангионеврома) развивается из элементов сосудисто-нервных гломусов, расположенных по ходу языкогло точного и блуждающего нервов в области луковицы яремной вены. По своему
146

Рис. 135. Гломусная опухоль с распространением на пирамиду (а). Томограмма в нестрого аксиальной проекции.
Яремное отверстие расширено, контуры четкие. Рентгенограммы по Шюллеру (б, в).
Затенение антральной клетки и значительное углубление яремной ямки (обозначены стрелками)
строению опухоль напоминает беспорядочно построенный гломус, в центре ко торого преобладают артериальные, а по периферии — венозные сосуды.
Гломусные опухоли распознаются на основании анализа данных комплексно го клинико-рентгенологического исследования. Клиническая их симптоматика разнообразна и неспецифична, так как зависит от преимущественного направ ления роста опухоли (в барабанную полость и прилежащие отделы пирамиды или по основанию черепа вокруг яремной вены).
Клинически гломусная опухоль проявляется шумом в ухе и снижением слуха. Возможны повторные воспалительные процессы и выделения из уха на стороне поражения, кровоточащее новообразование в наружном слуховом про ходе, парез, паралич и выпадение функции лицевого, преддверно-улиткового, языкоглоточного, блуждающего, добавочного и подъязычного черепных нервов.
Рентгенологические проявления также обусловлены различным направле нием роста гломусной опухоли и сопутствующим воспалительным процессом. Оптимальными для изучения рентгенологических признаков гломусных опухо-
147
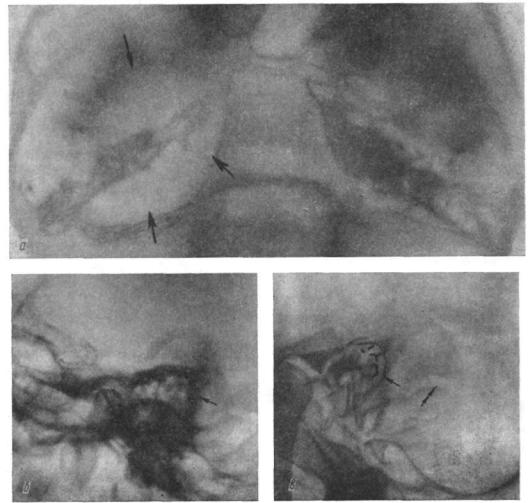
Рис. 136. Гломусная опухоль справа с распространением деструкции на пирамиду (обозна чена стрелками):
а — томограмма в аксиальной проекции (склерозирование стенок деструктивной полости); б — без контрастирования; в — с введением контрастного вещества. Расширение сосцевидной вены вы пускника обозначено двойной стрелкой
лей являются прицельные рентгенограммы височной кости по Шюллеру и Стенверсу, а также рентгенограммы и томограммы черепа, выполненные в задней полуаксиальной проекции с наклоном плоскости физиологической горизонтали к плоскости кассеты под углом 30—35° (Б. И. Кривобок, 1972). Применяется томография во фронтальной плоскости на уровне наружных слуховых проходов и кзади от них. Эти рентгенограммы и томографические срезы позволяют изу чить состояние яремной ямки, барабанной полости и других анатомических образований височной кости. Поражение барабанной полости вначале прояв ляется понижением ее прозрачности, в дальнейшем — нечеткостью и изъеденностью стенок. Нередко опухоль захватывает надбарабанное углубление и сосце видную пещеру, приводя к изменениям, которые только клинически отличаются от наблюдаемых при воспалительном процессе.
Наиболее характерными рентгенологическими признаками гломусной опу холи являются изменение формы и увеличение яремного отверстия. При атро-
148

фии, вызванной давлением, его контуры сохраняются, а при разрушении становятся нечет кими, изъеденными. Клиниче ски это сопровождается паре зом, параличом или выпадени ем функции языкоглоточного, блуждающего и добавочного нервов на стороне поражения.
Распространение деструкции |
|
|
|
|||||||
кпереди на |
пирамиду |
приводит |
|
|
|
|||||
к снижению слуха. |
При |
этом |
|
|
|
|||||
разрушение |
может |
ограничить |
|
|
|
|||||
ся яремным отверстием и дном |
|
|
|
|||||||
барабанной |
полости |
(рис. |
135) |
|
|
|
||||
или распространиться на всю ба |
|
|
|
|||||||
рабанную |
|
полость |
с прилежа |
|
|
|
||||
щими |
к |
ней |
воздухоносными |
|
|
|
||||
клетками. |
|
Рентгенологически |
|
|
|
|||||
это |
проявляется |
нечеткостью |
|
|
|
|||||
контуров и понижением их про |
|
|
|
|||||||
зрачности. |
|
По |
типу изменений |
|
|
|
||||
гломусная |
|
опухоль |
напоминает |
|
|
|
||||
отит |
или |
|
ложную |
холестеа- |
|
|
|
|||
тому (рис. 136). Сходство усугу |
|
|
|
|||||||
бляется |
наличием |
|
умеренно |
Рис. 137. Югулограммы в аксиальной (а) |
и боко |
|||||
выраженных склеротических из |
вой (б) проекциях. |
|
|
|||||||
менений в стенке барабанной по |
Гломусная опухоль. Симптом |
ампутации, |
обуслов |
|||||||
лости, сосцевидной пещере, над- |
ленный врастанием опухоли в |
яремную вену; учас |
||||||||
ток обозначен стрелкой |
|
|
||||||||
барабанном углублении или при лежащих ячейках сосцевидного отростка. От среднего гнойного отита гломус
ная опухоль рентгенологически отличается расширением, изменением формы и контуров яремного отверстия, а клинически — наличием кровоточащих опухо левых масс в наружном слуховом проходе. Частыми рентгенологическими симп томами гломусных опухолей являются частичное или полное затенение ячеек сосцевидного отростка, склероз височной кости.
Деструкция обычно распространяется по направлению к передне-нижней поверхности пирамиды, сопровождаясь парезом лицевого нерва из-за разруше ния его канала. Изредка деструкция захватывает верхушку пирамиды и внут ренний слуховой проход, распространяясь на шило-сосцевидное отверстие, при водит к парезу лицевого нерва, а на канал подъязычного нерва — нарезу этого нерва. Возможно разрушение чешуйчатой части височной кости, прилежа щих участков затылочной кости и даже теменных костей. При росте опухоли по ходу наружной яремной вены возможно распространение ее на область шеи. При
контрастировании яремной |
вены выявляется остановка контрастного вещест |
ва — симптом ампутации |
(рис. 137). В силу сдавления гломусной опухолью |
яремной вены и сигмовидного синуса может нарушаться отток венозной крови, что приводит к развитию коллатерального кровотока через сосцевидную эмиссарную вену с расширением ее костного канала в 2—3 раза. Это хорошо просле живается на рентгенограмме в задней полуаксиальной проекции и на сравни тельных снимках височной кости в косой проекции по Шюллеру (см. рис. 136, в).
При динамическом наблюдении за больным после лучевой терапии отме чается стабилизация процесса. Однако деструкция обычно прогрессирует. По этому при ранней диагностике гломусных опухолей, расположенных преиму щественно в среднем ухе, показано радикальное хирургическое лечение.
Глава V
ИЗМЕНЕНИЯ ЧЕРЕПА ПРИ ОБЩИХ ЗАБОЛЕВАНИЯХ ОРГАНИЗМА
Эндокринная патология
Железы внутренней секреции оказывают большое влияние на костную систе му в периоды роста и формирования, а также функциональной и возрастной перестройки. В разные возрастные периоды процессы остеогенеза протекают неравномерно в связи с преимущественным влиянием одних или других эндо кринных желез. С учетом влияния на остеогенез различают гормоны стимулиру ющего (соматотропин, тиротропин, андрогены, инсулин, кальцитонин) и тормо зящего (глюкокортикоиды, эстрогены, андрогены, паратирин) действия. Однако строго разделять и противопоставлять влияние гормонов нецелесообразно, так как в норме действие эндокринных желез гармонично и уравновешено благодаря интеграции различных контрольных механизмов. Нарушение функции одной из желез ведет к изменению и гормонального равновесия, воздействия на кос ти. Эндокринные заболевания и синдромы сопровождаются нарушением роста и формирования костей.
Заболевания гипоталамо-гипофизарной системы. Координация функции эндокринных желез в основном обусловлена состоянием гипоталамо-гипофизар ной системы. Важное значение имеет передняя доля гипофиза, которая проду цирует гормоны, влияющие на костную ткань непосредственно или через другие железы внутренней секреции.
Этими гормонами являются: соматотропный гормон (соматотропин), тиреотропный гормон (тиротропин), гонадотропный гормон (гонадотропин), адренокортикотропный гормон (кортикотропин). Соматотропин, являясь мощным стимулятором роста всех тканей, способствует росту костей в длину и толщину, незначительно ускоряет процессы оссификации. Тиротропин повышает функцию щитовидной железы и стимулирует секрецию соматотропина. Кортикотропин отрицательно влияет на рост и формирование костей на всех стадиях остеогене за, его воздействие реализуется через надпочечники и половые железы.
Акромегалия характеризуется избыточным, патологическим ростом скелета, мягких тканей и внутренних органов. Причиной болезни могут быть аденома или гиперплазия эозинофильных клеток гипофиза, различные патологические процессы в центральной нервной системе (воспалительные процессы, инфек ционные заболевания, опухоли гипоталамуса, последствия травматических пов реждений). Избыточная продукция соматотропина значительно активизи рует остео- и хондрогенез, а также приводит к патологическим сдвигам в про дукции других тропных гормонов. Это способствует развитию эндокринного заболевания. Под влиянием соматотропного гормона усиливается периостальный и возобновляется хондропластический рост костей, что приводит к развитию гиперостоза, остеосклероза, усилению рельефа и краевым костным разраста ниям.
В типичных случаях диагноз устанавливают при первичном осмотре боль ного. Голова большая, надглазничный край и скуловые кости увеличены, отме чается прогнатизм нижней челюсти. Кисти и стопы широкие, пальцы утолщены. Больные часто жалуются на головную боль, боль в костях, повышение ар териального давления. Развивается сахарный диабет.
150
На рентгенограммах размеры черепа увеличены, кости свода утолщены и склерозированы, рельеф наружной поверхности усилен. Это проявляется уве личением размеров и шероховатостью затылочного выступа, надбровных дуг и скуловых костей. Иногда отмечается усиление сосудистого рисунка свода черепа.
В большинстве случаев наблюдается увеличение гипофизарной ямки турец кого седла, что обусловлено интраселлярным ростом опухоли гипофиза. Резко увеличен седельно-черепной индекс. Значительно повышена пневматизация околоносовых пазух и сосцевидных отростков. Клиновидная пазуха уплощена, иногда на ее фоне видна мягкотканная тень опухоли гипофиза. Нижняя челюсть значительно увеличена, тело ее удлинено и выступает вперед, вследствие чего развивается прогнатизм. Межзубные промежутки расширяются, часто возникает кариес зубов.
Изменения отмечаются и в других отделах скелета. Длинные кости (особен но фаланги пальцев) утолщены, их шероховатости и бугры резко увеличены. На пяточных костях образуются «шпоры». Грудная клетка в результате удли нения и утолщения ребер и расширения межреберных промежутков приобретает бочкообразную форму. Развивается кифосколиоз, тела позвонков расширяются. В боковой проекции нередко видны двойные их контуры (за счет новых костных напластований передней продольной связки) и краевые разрастания.
Диагноз акромегалии не представляет трудностей в связи с типичной клини ческой, рентгенологической картиной и повышением уровня соматотропина в крови.
Акромегалию следует отличать от пахидермопериостоза. Для пахидермопериостоза характерны утолщение и уплотнение регионарных участков кожных покровов, увеличение конечностей и носа. На коже лица образуются массивные уплотненные складки. В отличие от акромегалии кости черепа и турецкое седло не изменены. Определяется неравномерное утолщение кортикального слоя дистальных отделов костей голени и предплечий за счет периостоза.
Болезнь Иценко — Кушинга — многосимптомное заболевание. В его основе лежит нарушение функции гипоталамо-гипофизарной системы и надпочечников с выраженным тотальным гиперкортицизмом. Причиной заболевания являются базофильная аденома, инфекционные, травматические и другие поражения го ловного мозга, опухоли вилочковой, поджелудочной и щитовидной желез, бронхогенный рак. Симптомы болезни обусловлены гиперпродукцией кортикотропина. При болезни Иценко — Кушинга наблюдается диспластическое ожи рение с перераспределением жира на туловище. Лицо становится лунообраз ным, багровым, кожа сухая, с багровыми полосами растяжения на животе, плечах и бедрах. Функции всех органов и систем нарушены. Часто развивается сахарный диабет и повышается артериальное давление. У женщин отмечается рост волос на лице, туловище, конечностях.
Степень изменения черепа, других отделов скелета и органов зависит и от возраста больного. Ведущим рентгенологическим симптомом является систем ный остеопороз скелета (наблюдается у 96,4 % взрослых и у 90 % детей). Остеопороз свода и основания черепа имеет различный характер. Чаще бывает диф фузный, мелкозернистый (рис. 138), реже — крупнозернистый остеопороз. У боль ных с тяжелым и быстро развивающимся заболеванием при мелкозернистом остеопорозе возникают участки (0,2—0,6 см) разрежения костной ткани. Изме нения напоминают перестройку при гиперпаратиреоидной остеодистрофии и метастазировании злокачественных опухолей. У заболевших в детском возрасте отмечается торможение остеогенеза. Череп имеет небольшие размеры, кости свода тонкие, формирование зубцов швов запаздывает, что проявляется отсутст вием зоны «физиологического склероза». Задерживается пневматизация околоносовых пазух. Наиболее выражено торможение развития костей лица. В ниж ней челюсти выражены явления остеопороза, угол ее остается больше 130°.
151
