
Фёдоров В.Д., Воробьёв Г.И. - Клиническая оперативная колопроктология
.pdfем, но для предотвращения проскальзывания петли тонкой кишки в полость малого таза позади низведенной кишки накладываем швами
«замок» ниже промонториума, сшивая края левой и правой париетальной брюшины с захватом тканей на задней стенке таза. Тщательное восстановление целостности тазовой брюшины необходимо для разобщения брюшной полости и полости малого таза, чтобы предупредить распространение возможного воспалительного процесса, а также для предотвращения попадания промывной жидкости в брюшную полость при орошениях. Брюшную рану послойно зашивают наглухо.
Некроз низведенной кишки при этом виде операции наблюдается значительно реже, чем при низведении сигмовидной кишки.
В НИИ проктологии выполнены 84 расширенные брюшно-анальные резекции прямой кишки при раке. Послеоперационная летальность составила 5,9%. Осложнения зарегистрированы у 49,6% больных.
Важно подчеркнуть, что по мере накопления опыта заметно улуч-
шаются непосредственные результаты расширенных операций. Так, за последние 5 лет послеоперационные осложнения составили 33%. Ни в одном случае не наблюдалось летального исхода.
Глава 40. Брюшно-анальная резекция прямой кишки
сналожением колостомы
Внастоящее время в арсенале хирургов имеется достаточно большой выбор радикальных операций, выполняемых у больных раком
прямой кишки. При этом каждая из них имеет свои показания и противопоказания, определяющиеся в основном локализацией опухоли, степенью ее распространения, а также наличием сопутствующих заболеваний и возрастом больных. Исключение составляет рак нижнеампулярного отдела прямой кишки, при котором независимо от величины опухоли и тяжелых сопутствующих заболеваний однозначно выполняется экстирпация органа.
У большинства больных с опухолью, расположенной в вышележащих отделах (средне- и верхнеампулярный) прямой кишки, имеется возможность выполнить радикальную операцию с сохранением естественного пассажа (передняя резекция, операция низведения). Иногда необходимо отказаться от выполнения передней резекции и операции
низведения, однако следует стремиться сохранить запирательный аппарат. Так, при локализации опухоли в верхнеампулярном отделе
прямой кишки у пожилых, ослабленных больных, а также у лиц с не-
разрешившейся толстокишечной непроходимостью, перифокальным воспалительным процессом передняя резекция является необоснованной из-за возможного развития тяжелых, нередко смертельных осложнений (перитонит, флегмона клетчатки), связанных с несостоятельностью анастомоза, которая у больных этой группы встречается значительно чаще. Поэтому в данной ситуации оправданным хирургическим
вмешательством будет резекция прямой кишки по Гартману.
235
В то же время при локализации опухоли в среднеампулярном отделе прямой кишки выполняется, как правило, ее экстирпация хотя есть возможность сделать меньшую по объему сфинктеросохраняющую операцию: брюшно-анальную резекцию прямой кишки с колостомой на передней брюшной стенке. Данное хирургическое вмешательство было предложено И. М. Иноятовым (1968) для ослабленных больных и лиц, которым по разным причинам не показана на первом этапе операция низведения.
В настоящее время не вызывает сомнений, что сфинктеросохраняющие операции по своему радикализму не уступают экстирпации прямой кишки, но послеоперационный период в первом случае протекает значительно легче (Кожевников И. А., 1970; Федоров В. Д. и
др., 1973; Мартынюк В. В., 1980; Bacon H., 1971). В то же время хорошо известно, что брюшно-промежностная экстирпация прямой киш-
ки — наиболее травматичное из всех радикальных хирургических вмешательств на этом органе, так как при данной операции вместе с прямой кишкой удаляются все компоненты (мышцы тазового дна, наружный и внутренний сфинктеры) запирательного аппарата прямой кишки, имеющие богатую иннервацию. Из-за большого объема удаляемых тканей образуется обширная раневая поверхность, отмечаются наибольшая кровопотеря и травматизация шокогенных зон, что особенно опасно у пациентов с тяжелыми сопутствующими заболеваниями и лиц пожилого возраста, которые составляют основной контингент больных раком прямой кишки.
В НИИ проктологии вначале брюшно-анальная резекция с наложением колостомы имела значительный удельный вес (16,2%), так
как ее, как правило, выполняли у пожилых больных, у лиц с избыточной массой тела и другими сопутствующими заболеваниями, а также в тех случаях, когда по анатомическим или техническим причинам невозможно было произвести низведение сигмовидной кишки. Постепенное накопление клинического опыта, совершенствование хирургической техники, наличие надежного анестезиологического и реаниматологического обеспечения послужили основанием для значительного расширения показаний к выполнению брюшно-анальной резекции прямой кишки с низведением сигмовидной у пациентов с со-
путствующими |
заболеваниями, а также у тучных и пожилых лиц. |
В результате за |
последние 5 лет процент брюшно-анальных резекций |
прямой кишки с наложением колостомы снизился в 2 раза. У подавляющего большинства больных с опухолью, расположенной в среднеампулярном отделе прямой кишки (92%), операция была выполнена с сохранением непрерывности желудочно-кишечного тракта и только у 8 % больных — с наложением колостомы. В результате показаниями к выполнению данной операции в последнее время являются в основном местно-распространенная опухоть с прорастанием глубоко в окружающие ткани или наличие метастазов в регионарных лимфатических узлах, реже — осложнения, возникшие во время вмешательства (недостаточное кровоснабжение участка, подготовленного для низведения, кровотечение из стенок таза, вскрытие перифокального абсцесса просвета кишки и др.).
236
Т е х н и к а о п е р а ц и и . |
Брюшно-анальная резекция с наложе- |
нием колостомы — подготовка |
кишки, мобилизация ее со стороны |
брюшной полости и со стороны промежности — выполняется синхронно двумя бригадами хирургов так же, как и при брюшно-анальной резекции прямой кишки с низведением, но в отличие от нее операция заканчивается наложением колостомы на передней брюшной стенке (см. главу 37). После удаления мобилизованной кишки через анальный канал или брюшную полость мы делаем со стороны промежности дополнительный разрез слева от ануса и проводим в полость таза микроирригатор с дренажной трубкой для фракционного промывания в послеоперационном периоде. Со стороны брюшной полости восстанавливаем целостность тазовой брюшины наложением непрерывного шва кетгутом. Рану передней брюшной стенки послойно зашиваем наглухо. Верхний край анального канала ушиваем кисетным швом со стороны промежности.
Если возникает кровотечение из стенок таза, которое не удается остановить коагуляцией или прошиванием, рассекаем полностью
сфинктер, обычно по задней его полуокружности, с целью большей эффективности ревизии полости таза и остановки кровотечения. Если
опухоль больших размеров и при выделении ее был вскрыт просвет кишки, то мобилизованную кишку удаляем через анальный канал после рассечения сфинктера. Полость таза после взятие посева на микрофлору промываем большим количеством (4000 мл) антисептического раствора и вводим для орошения не один, а два микроирригатора с дренажными трубками, справа и слева снизу от анального канала.
В послеоперационном периоде проводим фракционное промывание антисептическими растворами (диоксидин, хлоргексидин и др.) с исследованием промывной жидкости на микрофлору и чувствительность к антибиотикам для целенаправленной терапии.
Вследствие уменьшения объема вмешательства за счет сохранения запирательного аппарата и отсутствия большой раневой поверхности со стороны промежности течение послеоперационного периода в значительной степени улучшается. Сохранение наружного и внутреннего сфинктеров и мышцы, поднимающей задний проход, позволяет после этой операции у больных трудоспособного возраста в дальнейшем (через I1/'2—2 года) выполнить реконструктивную операцию с целью восстановления непрерывности желудочно-кишечного тракта при помощи низведения оставшейся левой половины ободочной кишки с ликвидацией колостомы и формированием колоанального анастомоза. Таких операций в НИИ проктологии выполнено 28.
Таким образом, брюшно-анальная резекция прямой кишки с формированием колостомы на передней брюшной стенке является радикальной операцией, при которой удаляются вся прямая кишка с опухолью, часть сигмовидной кишки вместе с брыжейкой и регионарными лимфатическими узлами, но полностью сохраняется запирательный аппарат, что значительно уменьшает травматичность вмешатель-
ства и обеспечивает возможность последующей реконструктивной операции.
237
Глава 41. Резекция прямой кишки с наложением анастомоза по Дюамелю
Операция по Дюамелю была предложена как одна из методик хирургического лечения болезни Гиршпрунга у детей. Французский хирург Duamel (1956) разработал способ вмешательства, которое состояло в исключении из пассажа аганглионарной прямой кишки путем создания низкого позадипрямокишечного концебокового анастомоза. При этой операции прямую кишку следует пересекать на уровне та-
зовой брюшины с ушиванием ее наглухо. Мобилизованную ободочную кишку проводят в сформированном позади прямой кишки канале и
выводят через разрез в задней стенке прямой кишки на уровне внутреннего сфинктера, который рассекают. Анастомоз формируют путем подшивания задней стенки ободочной кишки по линии разреза стенки прямой кишки и наложения двух зажимов на «шпору», состоящую из задней стенки прямой кишки и передней стенки низведенной ободочной. После самопроизвольного отхождения зажимов вследствие некроза стенок кишки между ними формируют широкий колоректальный анастомоз. Преимуществами этой операции автор считает меньшую травматичность, сохранность рефлексогенных зон урогенитальной сферы в результате оставления интактными передней и боковых стенок прямой кишки, а также возможность формирования анастомоза между разными по диаметру отрезками толстой кишки. Однако операция по Дюамелю в классическом варианте имеет ряд недостатков, в том числе образование каловых завалов в культе прямой кишки и анальная инконтиненция. Для их ликвидации предложен ряд модификаций с целью уменьшения размеров культи прямой кишки, ликвидации колоректальной «шпоры» и сохранности анального сфинктера.
С учетом разработанных модификаций операция по Дюамелю в настоящее время является одной из операций выбора при лечении мегаколон у детей.
При хирургическом лечении болезни Гиршпрунга у взрослых операция Дюамеля также производится наиболее часто. Преимущества ее, как и в педиатрической практике, перечислены выше.
В современной литературе имеются сообщения об успешном применении операции по Дюамелю в различных модификациях не только при лечении болезни Гиршпрунга и других форм гигантизма толстой кишки, но и в восстановительно-реконструктивной хирургии толстой кишки у больных, перенесших операцию Гартмана с оставлением короткой культи прямой кишки, а также при опухолях прямой и дистальных участков сигмовидной кишки. Таким образом, операцию по
Дюамелю в различных модификациях можно считать одной из операций выбора при лечении гигантизма толстой кишки у взрослых, а при болезни Гиршпрунга — операцией выбора, так же как в восстанови-
тельно-реконструктивной хирургии толстой кишки у больных, перенесших операцию Гартмана по поводу различных заболеваний толстой кишки с оставлением короткого отрезка прямой кишки, и у больных со стриктурами травматического происхождения верхнеам-
238
пулярного отдела прямой кишки. В то же время мы не являемся сторонниками применения операции по Дюамелю при злокачественных опухолях прямой кишки в связи с тем, что при раке прямой кишки с успехом применяются либо более выгодные в функциональном отношении (например, передняя резекция прямой кишки) либо более радикальные (брюшно-анальная резекция прямой кишки) методики.
Т е х н и к а о п е р а ц и и . Основными отличительными особенностями операции по Дюамелю в модификации НИИ проктологии являются оставление короткой (не более 8 см) культи прямой кишки, формирование анастомоза над верхней границей внутреннего сфинктера прямой кишки, двухмоментное формирование колоректального анастомоза с выведением на первом этапе избытка ободочной кишки и с применением разработанного в клинике специального инструмен-
тария.
Операция по Дюамелю, особенно повторная, является большим по объему хирургическим вмешательством. Положение больного на операционном столе лежа на спине; ноги разведены и уложены на специальные подставки. Одним из условий успешного проведения вмешательства является возможность изменять положение больного по ходу операции. Доступ — широкая срединная лапаротомия, причем нижний край разреза должен достигать лонного сочленения. Операция выполняется двумя бригадами хирургов: со стороны брюшной полости и со стороны промежности. Учитывая, что проведение операций у больных с мегаколон и при реконструктивно-восстановительных вмешательствах имеет значительные различия и особенности, приводим вначале технику операции при мегаколон.
При ревизии брюшной полости оценивают состояние толстой кишки и доступных осмотру органов брюшной полости. Намеченный уровень резекции ободочной кишки маркируют лигатурой. Мобилизацию ободочной кишки производят в таком объеме, чтобы участок кишки, избранный в качестве места наложения анастомоза, достигал скарповского треугольника противоположной стороны тела; кровоснабжение этого участка кишки не должно вызывать сомнений. Начинают мобилизацию прямой кишки, граница резекции которой должна находиться на расстоянии 8—9 см от наружного края ануса. Больному придают положение Тренделенбурга. Делают лирообразный разрез тазовой брюшины. Пересекают и лигируют верхнюю прямокишечную артерию. Прямую кишку отводят кпереди и острым путем формируют канал в ретроректальном пространстве, который должен достигать края копчика. Ширина канала должна соответствовать диаметру низводимой кишки. Прямую кишку мобилизуют до намеченного уровня с пересечением параректальной клетчатки на зажимах и лигированием ее кетгутом. При мобилизации верхнеампулярного отдела прямой кишки необходимо проследить ход мочеточников, топография которых, особенно у оперированных ранее больных, может быть изменена. На уровне мобилизации готовят площадку для пересечения кишки. Прямую кишку пересекают с помощью аппарата УО-40 или УО-60. Линию механических швов погружают в два полукисетных шва, затем накладывают ряд узловых швов шелком. Через отдельный разрез на
239
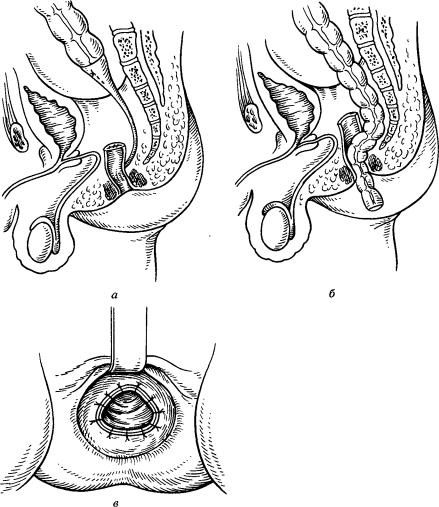
Рис. 51. Операция Дюамеля в модификацииНИИпроктологии.
а — низводимая ободочная кишка с помощью специального проводника проведена через заднюю стенку культи прямой кишки; б — участок прямой кишки низведен с избытком в культю прямой кишки; в — сформирован ко
лоректальный анастомоз.
промежности в пресакральное пространство проводят дренажную трубку и микроирригатор. Малый таз тампонируют марлевой салфеткой. Ободочную кишку пересекают на намеченном уровне с помощью аппарата НЖКА. Линию механических швов дополнительно погружают узловыми швами, нити не срезают. Подготовленный из ободочной кишки трансплантат фиксируют в специальном проводнике (рис. 51,а), конец которого вводят в канал и подводят к задней стенке прямой кишки (рис. 51,6). Хирург бригады, оперирующей со стороны промежности, вводит в прямую кишку ректальное зеркало и производит дивульсию анального сфинктера. С помощью проводника выпячивают заднюю стенку прямой кишки на высоте 4 см от наружного
240
края ануса, т. е. на 1—2 см выше зубчатой линии. Заднюю стенку прямой кишки рассекают на проводнике в поперечном направлении.
Проводник проводят через это отверстие и на его раструбе иссекают треугольный лоскут в задней стенке прямой кишки (рис. 51,в), вершина которого на 2 см не доходит до уровня ушитой культи прямой кишки. На стенку прямой кишки по линии разреза в верхнем и боковых углах накладывают шелковые швы, которые не завязывают и берут на держалки. Через разрез прямой кишки выводят проводник с фиксированной в нем ободочной кишкой, которую выводят с избытком, выступающим на 5—6 см от наружного края ануса. Ободочную
кишку фиксируют к прямой кишке наложенными ранее на ее стенку швами. Избыток низведенной кишки фиксируют узловыми швами к перианальной коже. Окончательно устанавливают и фиксируют дренажную трубку в пресакральном пространстве. Хирурги бригады, оперирующей со стороны брюшной полости, узловыми швами шелком или кетгутом восстанавливают тазовую брюшину и таким образом зона анастомоза и культя прямой кишки отделяются от брюшной полости. Тщательно ушивают окно между париетальной брюшиной и брыжейкой низведенной кишки с фиксацией кишки узловыми швами к брюшине бокового канала. В низведенную кишку вводят декомпресси-
онную трубку, в культю прямой кишки — дренаж. Срединную рану послойно ушивают наглухо с оставлением в брюшной полости микро-
ирригатора и дренажа.
При выполнении реконструктивно-восстановительной операции с формированием анастомоза по Дюамелю у больных, перенесших операцию Гартмана, ход вмешательства значительно отличается от описанного выше. В этих случаях культю прямой кишки формируют во время предыдущей операции. В связи с этим основное значение приобретает этап разделения спаек и сращений между петлями тонкой кишки, тазовыми органами и париетальной брюшиной.
Мы считаем целесообразным разделение практически всех спаек между органами брюшной полости. После разделения спаек рассекают в продольном направлении тазовую брюшину и, осторожно разделяя клетчатку и рубцовые ткани, стремятся обнаружить культю прямой кишки. Для облегчения ее выделения со стороны промежности хирург вводит расширитель Гегара, что позволяет дифференцировать кишку от окружающих тканей. После рассечения рубцов в области культи прямой кишки и задней ее стенки формируют канал в ретроректальном пространстве. Этот этап чреват опасностью развития интраопера-
ционных осложнений, таких как кровотечение из Рубцовых тканей малого таза, ранение вен крестцовго сплетения. Изменившаяся вследствие рубцового процесса топография мочеточников может привести к их ранению или пересечению. Также велика угроза ранения мочевого пузыря, обычно спаянного с культей прямой кишки. Мерами предупреждения подобных осложнений являются осторожное разделение тканей и тщательное выделение этих органов. Проведение в предопе-
рационном периоде целенаправленного обследования (бариевая клизма, экскреторная урография, УЗИ) позволяет лучше ориентироваться
во время вмешательства. После выделения культи прямой кишки и
9 Заказ 115 |
241 |
формирования канала в ретрорсктальном пространстве мобилизуют ободочную кишку, иссекают колостому и готовят трансплантат для низведения ободочной кишки к уровню анастомоза. Длина мобилизо-
ванной ободочной кишки должна позволять достигнуть скарповского треугольника с противоположной стороны тела. При выделении коло-
стомы следует соблюдать осторожность во избежание ранения выведенной кишки, так как для сохранения всей оставшейся части ободочной кишки в проводнике желательно фиксировать ободочную кишку вместе с иссеченной вокруг колостомы кожей. Дальнейшие этапы операции — формирование колоректального анастомоза, низведение кишки и окончание вмешательства — технически выполняются, как описано выше.
Второй этап хирургического вмешательства — отсечение избытка низведенной кишки и окончательное формирование колоректального анастомоза — выполняется через 12—14 дней в операционной под общим обезболиванием. Положение больного на операционном столе, как для геморроидэктомии. С помощью ректального зеркала и подъемника производят дивульсию анального сфинктера. Слизистую оболочку культи прямой кишки и выведенный избыток ободочной кишки обрабатывают раствором йодоната или другого антисептика и осушивают.
Проводят ревизию культи прямой кишки в области анастомоза. Поэтапно, начиная с правой стенки, иссекают избыток ободочной кишки по линии срастания стенок прямой и ободчной кишки. Накладывают узловые швы на стенки прямой и ободочной кишки с восстановлением непрерывности слизистых оболочек. После этого колоректальную шпору иссекают в виде треугольного лоскута, не доходящего своей вершиной на 1 см до ушитой культи прямой кишки. На стенки по Линии рассечения накладывают узловые швы кетгутом с восстановлением непрерывности слизистых оболочек. В ободочную кишку выше анастомоза проводят газоотводную тубку и узкий мазевый тампон. Еще один такой тампон вводят в культю прямой кишки. Тампоны и газоотводную трубку удаляют на следующий день.
Двухэтапное формирование колоректального анастомоза, являющееся одной из основных отличительных особенностей операции по Дюамелю в модификации НИИ проктологии, позволяет предотвратить такие послеоперационные осложнения, как ретракция низведенной кишки, несостоятельность колоректального анастомоза; кроме того, снижается возможность инфицирования тканей пресакрального пространства. Исключение в раннем послеоперационном периоде возможности попадания кишечного содержимого в зону анастомоза создает оптимальные условия для срастания тканей по линии соустья. Формирование концебокового колоректального анастомоза сразу над уровнем анального сфинктера позволяет исключить из пассажа прямую кишку и одновременно сохранить нормальную функцию запирательного аппарата прямой кишки. Применение современных инструментов позволяет снизить опасность инфицирования тканей во время проведения ободочной кишки в ретроректальном канале и облегчает формирование отверстия в задней стенке прямой кишки. Практически
242
полное иссечение колоректальной «шпоры» при короткой культе прямой кишки предотвращает образование каловых завалов в культе
прямой кишки.
Наряду с описанной выше методикой возможным вариантом операции по Дюамелю является одноэтапное формирование анастомоза, главным образом при реконструктивных операциях у больных, перенесших операцию Гартмана. В этих случаях в предоперационном периоде удается санировать культю прямой кишки и практически полностью освободить кишечник от каловых масс, т. е. создать хорошие условия для формирования анастомоза.
Приводим технику формирования колоректального анастомоза по Дюамелю без выведения избытка ободочной кишки. При мобилизации анастомозируемого отрезка кишки на уровне его пересечения готовят площадку для наложения анастомоза путем освобождения кишечной стенки от жировых подвесков и брыжейки. Конец кишки фиксируют в проводнике. После рассечения задней стенки прямой кишки на конце проводника его выводят через задний проход наружу до раструба и окончательно иссекают окно по задней полуокружности стенки прямой кишки. Не выводя раструб проводника полностью в просвет кишки, накладывают швы-держалки по всей окружности сформированного отверстия в задней стенке прямой кишки: эти нити не завязывают и берут на держалки. Ободочную кишку выводят в просвет прямой кишки и наложенными ранее на стенки прямой кишки швами подшивают по окружности отверстия в задней стенке прямой кишки. Таким образом формируют первый ряд швов анастомоза. Затем отсекают линию механических швов с выведенного отрезка ободочной кишки и накладывают второй ряд узловых швов с восстановлением непрерывности слизистых оболочек прямой и ободочной кишки. Выше анастомоза проводят декомпрессионную трубку. Культю прямой кишки также дренируют. Заканчивают операцию так же, как и при указанной выше методике.
Среди осложнений раннего послеоперационного периода, характерных для операции по Дюамелю, наиболее тяжелым является некроз избытка ободочной кишки выше уровня колоректального анастомоза с развитием гнойного процесса в клетчатке малого таза. Важнейшим лечебным мероприятием при подобных осложнениях является исключение попадания в эту зону кишечного содержимого, для чего лучше всего отключить кишку с помощью наложения стомы. Однако при незначительных, краевых некрозах низведенной кишки возможно
консервативное лечение: применение бесшлаковой диеты, высоких очистительных клизм и комплекса антибактериальной и противовоспалительной терапии. Характрным для операции по Дюамелю осложнением при лечении болезни Гиршпрунга и других форм гигантизма толстой кишки у взрослых является несостоятельность культи прямой кишки. Возникновение подобных осложнений во многом обусловлено склеротическими изменениями стенок прямой кишки и их плохой за-
живляемостью. Выведение избытка ободочной кишки за анальный канал во многом является мерой профилактики, а при возникновении
несостоятельности — и мерой лечения этого осложнения, так как при
9* |
243 |
этом исключается возможность попадания кишечного содержимого через дефект в культе прямой кишки в параректальную клетчатку. Санацию раны производят путем ежедневных многократных промываний культи прямой кишки растворами антисептиков. Также следует отметить в числе характерных осложнений абсцессы параректальной клетчатки, связанные чаще всего с инфицированием тканей во время вмешательства, и гнойные проктиты культи прямой кишки, обусловленные, как правило, неправильным ведением послеоперационного периода, когда не производится санация культи прямой кишки путем ее промывания растворами антисептиков.
Среди поздних послеоперационных осложнений встречаются стриктуры колоректальных анастомозов. Как правило, они возникают у больных с воспалительными осложнениями раннего послеоперационного периода. При рубцовой стриктуре колоректального анастомоза целесообразно его бужирование, а в ряде случаев приходится прибе-
гать к иссечению стриктуры колоректального анастомоза и его реконструкции.
Глава 42. Субтотальная резекция ободочной кишки с брюшно-анальной резекцией прямой кишки и низведением восходящей кишки
Под субтотальной резекцией толстой кишки с брюшно-анальной резекцией прямой кишки и низведением восходящей в анальный канал подразумевается такой объем операции, при котором удаляется большая часть толстой кишки, однако сохраняются слепая и часть восходящей, а также запирательный аппарат прямой кишки.
П о к а з а н и я . Диффузный полипоз толстой кишки, когда ее слизистая оболочка поражена множественными полипами, за исклю-
чением правых отделов, где полипы единичны или отсутствуют, а в прямой кишке имеется раковая опухоль на расстоянии более 6 см от края ануса; гранулематозный колит (болезнь Крона) с левосторонним поражением ободочной и прямой кишки; некоторые формы мегаколон с распространением аганглионарной зоны в левых отделах толстой кишки и при первично-множественном раке толстой кишки, когда злокачественная опухоль локализуется в левых отделах ободочной
кишки и в прямой кишке выше 6 см от края ануса.
Положение больного на операционном столе на спине; таз должен быть расположен на краю стола и слегка приподнят на плоской по-
душке; согнутые в тазобедренных суставах и разведенные ноги помещают почти горизонтально на выдвинутых подставках. Такое положение больного в сочетании с углом наклона плоскости стола по Тренделенбургу обеспечивает благоприятные условия для работы хирургов.
Операция выполняется одновременно двумя бригадами хирургов по 2 человека со стороны брюшной полости и со стороны промежности.
244
