
4 курс / Лучевая диагностика / Rentgenodiagnostika_zabolevaniy_organov_dykhania_Rozenshtraukh
.pdf
правлению книзу количество очагов обычно увеличивается. Очертания очагов нечеткие, интенсивность теней небольшая, что соответствует их размерам. Верхушки в большинстве случаев не поражаются. Легочный рисунок усиливается на всем протяжении легочных полей вследствие гиперемии. Тени корней легких расширены, структура их становится однородной (рис. 149).
Как правило, отмечается реакция плевры, нередко выявляются экссудативные плевриты. Подвижность диафрагмы в большинстве случаев ограничена. Для бронхопневмонии характерна быстрая динамика рентгенологической картины: в течение 5—6 дней она существенно изменяется, а через 8—10 дней очаги нередко рассасываются.
Наряду с бронхопневмониями, при которых размер очагов не превышает 1 —1,5 см, иногда встречаются процессы, при которых очаги сливаются между собой, образуя фокусы значительно больших размеров (рис. 150). Сливные фокусы чаще образуются у ослабленных или недостаточно энергично леченных больных.
Встречается и другой вариант рентгенологической картины бронхопневмонии, который характеризуется более мелкими очагами размером 4—5 и даже 2—3 мм. При этих так называемых м и л и а р- н ы х б р о н х о п н е в м о н и я х отмечается очень большое количество мелких очажков, перекрывающих легочный рисунок. Создается впечатление об его обеднении,' но это чисто скиалогическое явление, так как в действительности наблюдается выраженная гиперемия легких. Тени корней легких по этой же причине выглядят как бы обрубленными (рис. 151).
Крупнофокусные сливные пневмонии могут напоминать множественные метастазы злокачественных опухолей. Основным отличительным признаком, свидетельствующим о наличии бронхопневмонии, является быстрое обратное развитие процесса. Среднеочаговые бронхопневмонии иногда приходится отличать от воспалительных процессов в легких иного происхождения, некоторых видов отека легких, в отдельных случаях — от метастазов. Совокупность клиниколабораторных данных в большинстве случаев позволяет провести это отличительное распознавание.
Отличить милиарные бронхопневмонии от других легочных диссеминаций, в частности туберкулезных и раковых, иногда чрезвычайно трудно, а при однократном исследовании в части случаев невозможно. Быстрая динамика, отрицательные туберкулиновые пробы, отсутствие поражения других органов — вот некоторые признаки, характерные для бронхопневмонии. Исходы и осложнения бронхопневмонии в целом такие же, как и при крупозной пневмонии. Вопреки распространенному мнению, переход бронхопневмонии в хроническую форму наблюдается не реже, чем крупозной.
Стафилококковые и стрептококковые пневмонии
Общее количество стафило- и стрептококковых пневмоний составляет около 10% всех пневмоний, диагностируемых у взрослого населения. Этой формой пневмонии болеют в основном дети, особенно
новорожденные и трудны [Бак. |
В. Ф., 1973; Dreyer J. S., |
1983, и др.]. |
|
Можно выделить два т ina клинического течения первичных стафило- и стрептококковых пневмоний у взрослых. В одних случаях :тро с повышением температуры, озноба,
общег |
других случаях клинические проявле- |
ния заболевания |
более стертые, < |
ются субфебрильная температура и относительно удовлетворительное общее состояние. При обеих клинических формах наблюдается ка-
кокковых пневмоний, нехарактерна. При бактери» довании мокроты удается получить чистую кул туру единственный способ отличить стафилококков}
стрептококковой, так как в остальном они дают схожую картину. Наряду с легочными симптомами больные нередко жалуются на боли в суставах, пояснице, конечностях. В крови обнаруживаются лейкоцитоз и сдвиг лейкоцитарной формулы влево, СОЭ увеличена.
Рентгенологическая картина стрепто- и стафилококковых пневмоний характеризуется наличием множественных воспалительных
фокусов среднего и большого размера, чаще в обоих |
легких; очер- |
||
тания их нечеткие, интенсивность |
теней зависит от |
их |
размеров. |
Эти фокусы обладают выраженной |
тенденцией к слиянию |
и после- |
|
215

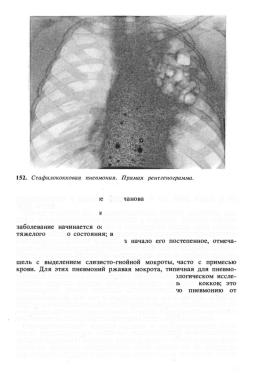
дующему распаду. При этом на фоне теней воспалительных фокусов появляются просветления, вначале ограниченные снизу горизонтальным уровнем жидкости, а затем и правильноокруглой формы. Для описываемой пневмонии характерна быстрая смена рентгенологических симптомов. В течение 1—2 нед, иногда несколько дольше можно наблюдать появление инфильтратов, их распад, превращение полости распада в тонкостенную кисту с последующим уменьшением ее в размерах. В связи с тем что гнойная мокрота, содержащая стафилококки и стрептококки, переносит инфекцию в различные отделы легких неодновременно, на одной рентгенограмме можно обнаружить все стадии развития пневмонических инфильтратов, что придает рентгенологической картине своеобразный вид (рис. 152).
Еще одним |
типичным |
рентгенологическим симптомом стрепто- |
|
и стафилококковых пневмоний является присоединение |
экссудатив- |
||
ного плеврита, |
чаще всего |
гнойного. Н. Schinz (1979) |
считает ха- |
рактерной для этих пневмоний следующую рентгенологическую триаду симптомов: инфильтраты, округлую полость распада, плевральный экссудат. Как и любой плевральный выпот, экссудат при стафилококковой пневмонии вначале собирается над диафрагмой, приподнимая кверху основание легкого. По мере его накопления пространство между основанием легкого и куполом диафрагмы становится тесным и, не вмещаясь в нем, выпот заполняет синусы и переходит в паракостальное пространство, образуя типичную рентгенологическую картину косой линии Дамуазо. При пункции обычно удается получить гнойную жидкость, из которой высевают чистую культуру стафилококка, обычно золотистого.
Исходы этих пневмоний в настоящее время чаще всего благоприятные. На месте бывших инфильтратов восстанавливается обычная прозрачность легочного поля, иногда длительно сохраняется усиление легочного рисунка. Образующиеся после распада легочной ткани кистоподобные образования могут существовать длительное время — несколько месяцев, а иногда и лет. В большинстве случаев эти ложные кисты постепенно уменьшаются в размерах, деформируются, сморщиваются и оставляют после себя участки пневмосклероза. В некоторых случаях мы наблюдали увеличение таких кист вследствие клапанного вздутия; разрыв этих полостей может привести к спонтанному пневмотораксу. Тени корней легких, которые расширяются и гомогенизируются при остром течении пневмонии, постепенно принимают нормальный вид. На месте бывшего плеврального экссудата остаются плевральные шварты и облитерация синусов.
Дифференциальную диагностику приходится проводить с множественными абсцессами легких, хронической пневмонией, кавернозным туберкулезом, кистозным легким. Серьезную помощь при этом оказывает быстрая динамика процесса.
Фридлендеровская пневмония
Относительно редко встречающейся у взрослых разновидностью острых воспалительных процессов в легких является пневмония.
Мб

153.Фридлендеровская пневмония правой верхней доли с объемным ее уве-
а— прямая проекция; 6 — боковая проекция.
вызываемая палочкой Фридлендера (Bacillus mucosis, В. incapsulatus, Klebsiella pneumoniae). Фридлендеровская пневмония чаще развивается у детей и лиц в возрасте 40—65 лет.
Эта тяжелая форма пневмонии у части больных начинается остро. Появляются озноб, кашель со слизисто-гнойно-кровянистой мокротой, температура поднимается до 39°С и выше. Рано возникают одышка, цианоз, боли в боку, чувство страха. В крови отмечается явньщ сдвиг лейкоцитарной формулы влево без значительного увеличения количества лейкоцитов, СОЭ повышена. Даже в настоящее время смертность при этой форме пневмонии нередко превышает 10-12%.
Заболевание может развиваться постепенно и через несколько недель перейти в хроническую форму. Течение фридлендеровской пневмонии может стать более тяжелым и даже угрожающим при появлении метастатических фокусов в оболочках мозга, а также в костях. Нозологическая диагностика очень трудна. Диагноз может быть уточнен лишь при обнаружении возбудителя в мокроте или крови.
Рентгенологические проявления пневмонии Фридлендера в части
217

случаев довольно характерны. Воспалительные инфильтраты быстро сливаются в обширное долевое поражение, напоминающее фазу опеченения при долевой крупозной пневмонии. В этих случаях отмечается заметное увеличение объема пораженной доли. При часто наблюдающейся локализации поражения в правой верхней доле на рентгенограмме определяется смещение малой междолевой щели на целое межреберье книзу (рис. 153), трахея и верхняя часть срединной тени могут быть смещены в противоположную сторону. Тень пораженной доли весьма интенсивна, что объясняется скоплением большого количества экссудата и отеком легочной паренхимы, следствием чего является также увеличение объема пораженной доли. Уже в первый день болезни на фоне затемнения могут обнаруживаться просветления, обусловленные распадом и расплавлением легочной ткани. Эти просветления нередко множественные, их очертания могут быть довольно четкими вследствие быстрого дренирования содержимого полостей через дренирующие бронхи.
Другой разновидностью рентгенологической картины является долевое затемнение с фокусами в других отделах этого же легкого или в контралатеральном легком. В этих фокусах также появляются просветления, иногда отграниченные снизу горизонтальным уровнем жидкости. Некоторые из этих полостей могут быстро превратиться в тонкостенные кистевидные образования без видимого перифокального воспаления. Реакция корней и плевры в большинстве случаев очень выражена.
Исходом пневмонии Фридлендера редко бывает полное рассасывание с восстановлением нормальной прозрачности и обычного легочного рисунка. Лучшим вариантом длительного течения этой пневмонии является пнбвмосклеооз чэсто с мно^ксственными полостями типа кист и бронхоэктазов. Пневмосклероз в большинстве случаев сопровождается облитерацией прилежащих отделов плевральной полости и деформации купола диафрагмы. Встречаются разновидности пневмонии Фридлендера, при которых антибиотики и сульфаниламидные препараты малоэффективны; прогноз при таких пневмониях неблагоприятный.
Дифференциальная диагностика пневмонии Фридлендера трудна. Схожую рентгенологическую картину могут давать казеозная пневмония при туберкулезе, обострение хронической .неспецифической пневмонии с бронхоэктазами и абсцедированием, некоторые атипические формы крупозной пневмонии, в частности обусловленные пневмококком III типа. Как уже отмечалось, уверенный нозологический диагноз может быть поставлен лишь на основании анализа мокроты или крови.
Болезнь легионеров (легионеллез)
В последние годы была открыта и изучена еще одна разновидность острых пневмоний — так называемая болезнь легионеров. Первое знакомство с этим заболеванием протекало при достаточно драматических обстоятельствах. В июле 1976 г. в г. Филадельфии (США)
218

среди участников конгресса организации ветеранов войны «Амери-
182 человека, из которых 29 вскоре умерли. В 1977 г. группе исследователей (J. Mac Dade и др.) удалось выделить из легочной ткани умерших грамотрицательную бактерию, не относящуюся ни к одному из известных видов, родов и семейств, и доказать ее роль в возникновении заболевания, получившего наименование «болезнь легионеров». Выделенная бактерия — Legionella pneumophila — имеет вид палочки длиной 3 мк; она окрашивается методом импрегнации серебром. Специфичной является серологическая реакция, определяющая нарастание в сыворотке крови титра антител к возбудителю методами прямой и непрямой иммунофлюоресценции. Заражение происходит аэрогенным путем. Резервуарами возбудителя служат земля и, возможно, вода. Описаны вспышки заболевания во время земляных работ, при загрязнении системы кондиционирования; зарегистрировано также большое количество спорадических случаев заболевания.
При морфологическом исследовании легких выявляется картина, напоминающая появления стадии опеченения при крупозной пневмонии; в экссудате находят большое количество легионелл.
Чаще заболевают пожилые люди, страдающие хронической пневмонией, эмфиземой легких, алкоголизмом, после травмы, длительного приема иммунодепрессантов и т. п. К начальным симптомам болезни легионеров относятся общая слабость, сухой кашель, одышка, боли в груди, мышечные и головные боли, высокая температура;
219

по мере развития процесса часто присоединяются дыхательная и сердечно-сосудистая недостаточность, понос, кашель с гнойной мокротой, нарушение движений и пр. В очень тяжелых случаях к концу первой недели может наступить смерть от кровотечения, инфаркта легкого, острой почечной недостаточности и других осложнений.
Рентгенологическая картина болезни легионеров в одних случаях представлена признаками односторонней плевропневмонии, в других — двустороннего очагово-инфильтративного процесса [Розенштраух Л. С. и др., 1982]. При первом варианте чаще поражается нижняя доля справа; реакция плевры проявляется в первые же дни болезни, часто в виде экссудативного плеврита. Затемнение по форме и протяженности обычно не соответствует сегменту или всей доле, оно обычно широко примыкает к реберному краю и диафрагме, имеет нечеткую границу. Нередко на фоне инфильтрата выявляются признаки распада' (рис. 154), иногда одновременно наблюдается и эмпиема плевры.
При двусторонней очаговой форме рентгенологическая картина напоминает таковую при бронхопневмонии. Реакция плевры при этой форме обычно выражена слабо. Длительность заболевания колеблется от 3 нед до 2 мес и более.
Прочие бактериальные пневмонии
Наряду с описанными разновидностями бактериальных пневмо-
палочкой Фридлендера, легионеллой, встречаются и другие процессы, возбудителями которых могут быть энтерококки, кишечная палочка, палочка Пфейффера. Удельный вес этих пневмоний по сравнению
тина не имеет характерных черт, которые позволили бы поставить нозологический диагноз. Кроме того, в большинстве случаев речь идет о вторичных пневмониях, о поражении легких при общих инфекционных процессах, поэтому мы не будем останавливаться отдельно на их рентгенологической семиотике. Некоторые из них будут описаны в группе вторичных пневмоний.
Вирусные пневмонии
Как показали исследования последних десятилетий, значительная часть острых пневмоний вызывается различными разновидностями
и частота вирусных пневмоний в настоящее время выше, чем бактериальных. Это не в последнюю очередь объясняется малой эффективностью при этих процессах сульфаниламидных препаратов и большинства антибиотиков.
В связи с наличием очень большого количества вирусных штаммов, не полностью идентифицированных, а также из-за того, что трудно отнести каждый вид вирусной пневмонии к определенному штамму, группировка этих пневмоний еще далека от совершенства.
220

155
Схематическоеизображениенормальной диффузии кислорода из альвеол в эритроциты через различные мембраны.
1 — эритроциты; 2 — плазма; 3 — стенка
в" интеЯсти ии~ в3"—ТР>стенкаЛ альвеолы"" 6^—
Острая интерстициальная пневмония. Гриппозная пневмония
В 1933 г. американский военный врач Bowen описал своеобразную пневмонию, которую он наблюдал во время эпидемии гриппа на Гавайских островах у 5—25% больных. Это заболевание, главным образом в американской литературе получило наименование «первичная атипическая пневмония», откуда этот термин перешел в литературу других стран. Вначале предполагалось, что речь идет о своеобразном течении обычной бактериальной пневмонии в необычных условиях Гавайских островов. Дальнейшие исследования показали, что это самостоятельное инфекционное вирусное заболевание, течение которого закономерно и типично для данного этиологического фактора [Мирганиев Ш. М., 1976; Ferlinz R., 1974; Ziment J., 1983, и др.]. Вскоре удалось вызвать аналогичное заболевание у обезьян, зараженных выделенным вирусом.
Патологоанатомическая картина при вирусных пневмониях прежде всего характеризуется поражением межуточной ткани, окружающей бронхи, сосуды, ацинусы, дольки и сегменты. Клеточный состав инфильтрации отличается большим количеством мононуклеаров. В части случаев появляются повреждения сосудистых и бронхиальных стенок, тромбозы мелких сосудов, местами обнаруживаются участки геморрагического отека легких. Вторично развивается диффузная мелко- и среднеочаговая пневмония, часто в боковых и нижних отделах легких и в средней доле. Бронхиальные ветви, особенно мелкие, в этот период могут быть заполнены секретом [Есипова И. К., 1976].
Интересную точку зрения на патогенез острой вирусной интерстициальной пневмонии высказал М. А. Скворцов (1960). По его данным, эта форма пневмонии отличается от бактериальной паренхиматозной тем, что пораженное легкое длительное время остается воздушным, так как альвеолы свободны от экссудата. Процесс в основном развивается на уровне мембран, т. е. стенок капилляров и альвеол, через которые в нормальных условиях осуществляется газообмен. Вирус поражает и способствует уплотнению эндотелия ка-

пилляров и собственной мембраны (membrana propria) легочных альвеол, выстилающей их фосфолипидную пленку (рис. 155); возникает мембраноз, резко нарушающий газообмен.
Теория М. А. Скворцова о м е м б р а н о з е, лежащем в основе этого вида пневмонии, объясняет возникновение одышки и цианоза, несмотря на отсутствие массивного поражения легочной паренхимы. Согласно взглядам этого автора, инфекция распространяется гематогенным путем, первично поражая эндотелий капилляров; именно с этого компонента начинаются явления мембраноза. В части случаев, при легком и кратковременном течении процесса, стенки альвеол остаются интактными и все патологические изменения ограничиваются межуточной тканью. При более длительном течении заболевания в процесс вовлекаются стенки альвеол, а затем в их просвете скапливается как экссудат, так и транссудат. На этом этапе процесс из чисто интерстициального превращается в смешанный интерсти- циально-паренхиматозный, в котором важную роль играет альвеолит.
Клинические проявления острой интерстициальной пневмонии своеобразны. Как уже отмечалось, для этого заболевания характерны цианоз, одышка, головная боль, склонность к тромбозам. Больные предъявляют жалобы на боли в грудной клетке, кашель с выделением скудной мокроты, общую слабость. Температура в большинстве случаев субфебрильная, хотя может иногда подниматься до высоких цифр. Начало заболевания чаще постепенное, нередко оно сопровождается насморком, воспалением верхних дыхательных путей, расстройствами кишечника. Обращает на себя внимание скудность физикальных данных: перкуторный звук обычно нормальный, а при аускультации обнаруживают немногочисленные сухие и разнокалиберные влажные хрипы, напоминающие таковые при хроническом бронхите.
В отличие от бактериальных пневмоний в крови вместо лейкоцитоза в большинстве случаев отмечается лейкопения, иногда лимфоцитоз. Важной клинической особенностью острой интерстициальной пневмонии является ее невосприимчивость к сульфаниламидным препаратам и большинству антибиотиков. Реакции Вассермана и Кана нередко положительны; важнее отметить, что стойко положительна реакция холодовой агглютинации, в том числе и при высоком титре (1:250 и более). Данная реакция имеет большое значение в диагностике; так как она бывает лишь слабоположительной при других вирусных заболеваниях, например эпидемическом гепатите, мононуклеозе, гемолитической пневмонии и др.
Большое значение в диагностике острой интерстициальной пневмонии имеет рентгенологическое исследование, осооенно в рэнних стадиях развития заболевания, когда скудные физикальные данные затрудняют установление клинического диагноза. Наиболее характерным рентгенологическим признаком острой интерстициальной пневмонии является усиление и деформация легочного рисунка по ячеистому типу. Усиление легочного рисунка может быть распространенным, но чаще оно ограничено средними или нижними отделами одного или обоих легких. При двусторонних поражениях чаще наблю-
222

даются асимметричные картины. В большинстве случаев в начальных стадиях заболевания изменения отмечаются преимущественно в нижнемедиальных отделах, несколько чаще справа. Они заключаются в появлении значительно большего количества линейных теней на единицу площади и в исчезновении их нормальной радиальной направленности. Переплетаясь в различных направлениях, эти линейные тени образуют сетчатый, или ячеистый, рисунок (рис. 156). Субстратом усиления и деформации легочного рисунка при острой интерстициальной пневмонии является воспалительная инфильтрация межуточной ткани, расположенной вокруг бронхов, сосудов и особенно анатомических элементов легкого (ацинусов, долек, сегментов).
Отличить усиление легочного рисунка, обусловленное инфильтрацией межуточной ткани, от его усиления, связанного с гиперемией сосудов легкого, легко. Для этого нужно сделать два последовательных снимка грудной клетки при одинаковых технических условиях: один в фазе дыхательной паузы, другой на высоте пробы Вальсальвы. Если имеется гиперемия сосудов, то при пробе Вальсальвы усиление легочного рисунка исчезает, так как вследствие повышения внутрилегочного давления избыток крови ликвидируется. Если причиной усиления рисунка является инфильтрация интерстициальной ткани, никаких существенных изменений при этом не проходит.
Корни легких относительно слабо реагируют на острую интерстициальную пневмонию. В части случаев они не изменены, иногда структура их становится нечеткой и сами корни — «ветвистыми»,
223
