
- •Глава I Подготовка стоматологических и челюстчо -лицевых больных к операции Подготовка операционного поля и рук хирурга
- •Глава II Местное не потенцированное 13 обезболивание
- •Глава III Местное потенцированное инь- 23 екционное обезболивание (седативная подготовка больных к операции)
- •Глава XXI Медицинская реабилитация 234
- •Глава XXII Определение понятия 238
- •Глава XXIII Доброкачественные опухоли 243 мягких тканей челюстно-лицевои области
- •Глава I
- •Часть I. Подготовка к операции
- •Местное обезболивание в челюстно-лицевой хирургии и хирургической стоматологии
- •Глава II
- •Глава III
- •Глава IV
- •3. Настойчивые требования бального произвести удаление оставшегося инородного тела.
- •Глава V операция удаления зуба
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Часть IV. Воспалительные заболевания
- •Глава XIII
- •Глава XIV
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XV
- •Часть IV Воспалительные заболевания
- •Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
- •Часть IV Воспалительные заоолевання
- •Часть IV. Воспалительные заболевания
- •Глава XVI неодонтогенные воспалительные заболевания лица
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XVII
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XVIII
- •Часть IV Воспалительные заболевания
- •Глава XIX
- •Часть IV. Воспалительные заболевания
- •Хронический паренхиматозный паротит
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XX
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •(.Жалобы
- •Часть IV Воспалительные заболевания 229
- •Глава XXI
- •Часть IV. Воспалительные заболевания
- •Опухолеподобныо образования
- •Глава XXIII
- •Глава XXIV остеогенные доброкачественные опухоли челюстей
- •Глава XXV
- •Глава XXVI
- •Опухоли и опухолеподобные образования челюстей
- •Глава XXVII одонтогенные доброкачественные опухоли
- •Глава XXVIII одонтогенные опухолеподобные образования
- •Глава XXIX рак губы и лица
- •Глава XXX рак слизистой оболочки рта
- •Глава XXXI рак языка
- •Глава XXXII злокачественные новообразования верхней челюсти
- •Глава XXXIII злокачественные новообразования нижней челюсти
- •Глава XXXIV меланомы челюстно-лицевой области
- •Глава XXXV
- •Глава XXXVI
- •Глава XXXVII химиотерапия злокачественных опухолей челюстно-
- •Глава XXXVIII
- •Основы челюстно-лицевой хирургии и хирургической стоматологии
- •210035, Г. Витебск-35, а/я 29. Отпечатано с оригинала-макета пт "Белмедктга" в типографии издательства "Белорусский Дом Печати". 220013, г. Минск, пр. Франциска Скорины, 79.
Глава VI
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ, ВОЗНИКАЮЩИХ ВО ВРЕМЯ УДАЛЕНИЯ ЗУБА И В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ
Во время и после операции удаления зуба могут возникнуть осложнения как местные, так и общие. Чаще имеют место осложнения местные, значительно реже — общие. Профилактика их имеет большое практическое значение.
МЕСТНЫЕ ОСЛОЖНЕНИЯ ВО ВРЕМЯ УДАЛЕНИЯ ЗУБА
Перелом удаляемого зуба или его корня
Это наиболее частое осложнение возникает по следующим причинам: неправильный выбор инструмента для удаления зуба, технически неправильное выполнение операции удаления, значительный кариозный дефект в зубе, наличие в самом зубе или челюсти анатомических предпосылок к перелому (сильная изогнутость или тонкость корней при наличии мощных или склерозированных межкорневых перегородок), беспокойное поведение больного и др.
Нарушение техники удаления зуба чаше всего выражается в недостаточном продвижении щечек щипцов, несовпадении продольной оси зуба и оси щечек щипцов, торопливости врача и резкости движений его руки.
Если произошла фрактура корня, удаление должно быть закончено в тот же день. Противопоказанием к продолжению операции может служить лишь обильное кровотечение, коллапс, шок, инсульт и т. п.
Не следует пытаться удалить остаток корня путем глубокого продвигания щечек щипцов под периост и захватывания корня вместе с частью лунки, окружающей остаток корня. Проще отслоить слизисто-периостальный лоскут трех-или четырехугольной формы, снести бором вестибулярную часть лунки у корня и, пользуясь тонким прямым элеватором, приподнять и вывихнуть корень либо захватить его узкими щечками щипцов и удалить как обычно.
Palkovacs (1977) предложил новый метод удаления оставшейся в ране верхушки корня зуба расширителем корневого канала Керра или Гедштрема. Эти расширители ввинчивают и извлекают с их помощью верхушку корня. Модификация этого метода состоит в следующем: после диагностирования перелома зуб берут щипцами со стороны сломанного конца и устанавливают размер расширителя Керра или Гедштрема. Затем выбранный расширитель вводят со стороны коронковой части в декоронированный
остаток; последний в таком состоянии помещается обратно в альвеолу, а затем расширитель вводится дальше в верхушку. Таким образом как бы воссоздается «целый» (не фрактурированный) корень, на который накладывают щипцы и удаляют обе части сломанного зуба, «навинченные» на каналорасширитель.
Для удаления глубоко залегающих остатков корней зубов Л. А. Зайцев (1986) .создает кольцевидный паз вокруг остатка корня, для чего разработан специальный инструмент (соавтор — О. Е. Малевич).
Перелом зуба-антагониста
Перелом зуба-антагониста происходит в том случае, когда производят быстрое извлечение удаляемого зуба. При этом замок или щечки щипцов ударяют по жевательной поверхности или режущему краю антагонистов. В результате этого откалывается более или менее значительный кусок эмали и дентина. Если зуб-антагонист был до этого значительно разрушенным, но запломбирова -ным, возможно полное разрушение всех оставиихся частей эмали и дентина, а также пломбы. Зуб-антагонист может быть травмируемым в результате недостаточно сильного смыкания щечек щипцов и, как следствие, соскальзывания щипцов во время расшатывания удаляемого зуба.
В зависимости от степени травмы производится то или иное лечение (пломбирование, вкладка, покрытие коронкой, удаление остатка зуба).
Вывих или удаление соседнего зуба
Вывих или удаление соседнего зуба происходит обычно в тех случаях, когда врач, пользуясь элеваторами, опирается на недостаточно устойчивый зуб, соседствующий с удаляемым. Это, например, имеет место при удалении нижнего зуба мудрости: элеватор опирается на второй большой коренной зуб и вывихивает его. Особенно опасно опираться на зубы, пораженные пародонтозом.
Удаление соседнего здорового зуба возникает в результате соскальзывания щечек щипцов с больного зуба на здоровый. Это бывает обычно при плохом открывании рта из-за воспалительной контрактуры жевательных мышц (тризм), рубцового сведения челюстей или фиброзного анкилоза, когда зрительный контроль за своими
действиями у врача отсутствует либо резко ослаблен.
Такое осложнение может быть также результатом применения щипцов со щечками более широкими, чем коронка удаляемого зуба. В результате соседний зуб может оказаться либо удаленным, либо полувывихнутым, либо надломленным.
Если произошел вывих интактного зуба, необходимо реплантировать его, прибегнув к обычной технике этого вмешательства; если же вывихнутый зуб разрушен или поражен пародонтитом III—IV степени, не следует прибегать к реплантации, так как мало надежды на при-живление зуба в области атрофированного альвеолярного отростка. В случае надлома коронки зуба прибегают к пломбированию ее, покрытию металлической коронкой, реже — к удалению остатка зуба.
Перелом нижней челюсти
Перелом нижней челюсти — осложнение весьма редкое и обычно связано с очень грубым удалением нижнего зуба мудрости или второго большого коренного зуба. Возникновению этого осложнения способствует наличие в челюстной кости какого-либо патологического процесса, снизившего степень прочности ее (больших размеров фолликулярная или радикулярная киста, воспалительный специфический процесс, злокачественное новообразование, адамантинома, одонтома и т. п.), или старческая атрофия альвеолярного отростка и тела челюсти.
Лечение
Врач должен госпитализировать больного, произвести репозицию и иммобилизацию от-ломков челюсти по одному из существующих методов
Профилактика
Если данные рентгенограммы челюсти, сделанной до удаления зуба, свидетельствуют о возможности возникновения перелома ее в процессе операции, следует заблаговременно изготовить шину для иммобилизации отломков;
в таких случаях удаление зуба желательно производить в стационарных условиях либо обеспечить возможность постоянного наблюдения за больным в послеоперационном периоде.
Вывих нижней челюсти
Вывих нижней челюсти может возникнуть при чрезмерном открывании рта больным или оттягивании нижней челюсти врачом во время удаления любого зуба на ней. Чаще вывих возникает у лиц пожилого возраста и страдающих привычным вывихом или подвывихом, особен
но в случае продолжительного выдалбливания или выпиливания фрактурированных корней Вывих нижней челюсти — всегда передний; он может быть односторонним либо двусторонним Клиническая картина позднего вывиха весьма характерна и позволяет сравнительно легко установить диагноз.
Лечение
Вправление нижней челюсти производится обычным способом - по Гиппократу, после чего обязательна иммобилизация вправленной челюсти (в течение 2 недель) при помощи пращевидной повязки либо межчелюстного скрепления.
Профилактика
Для предупреждения вывиха нижней челюсти во время удаления зуба необходимо фиксировать подбородочную часть нижней челюсти (рукой ассистента или самого же пациента).
Отлом соседнего участка альвеолярного отростка
Данное осложнение происходит в том случае, когда врач допускает ошибки в удалении зуба:
продвигает широкие щечки щипцов глубоко под десну, накладывая их на альвеолярный отросток. Это особенно опасно, когда около удаляемого зуба сохранилось с каждой стороны всего по одному зубу, а далее следует беззубая зона со значительной атрофией альвеолярного отростка. Сохранившаяся выступающая часть альвеолярного отростка вместе с 2-3 зубами может в таком случае легко отломаться под воздействием глубоко продвинутых щипцов.
Лечение
Лечение состоит в репозиции сломанного участка альвеолярного отростка вместе с зубами Если же зубы не представляют функциональной или косметической ценности — отломок следует удалить, ложкой сгладить острые края костной раны и закрыть их слизисто-периостальными лоскутами десны, сблизив их швами.
Профилактика
Удаляя зуб на выступающем участке альвеолярного отростка, следует удерживать его двумя пальцами и не продвигать щипцы на альвеолярный отросток; люксацию зуба производить с учетом возможного костного сращения зуба с альвеолярным отростком.
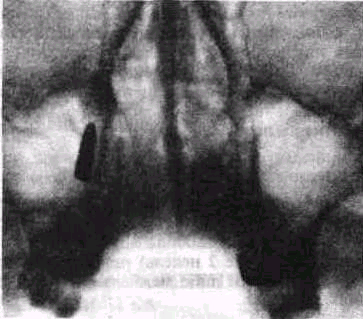

Рис 17 Корень первого моляра и отломок прямого элеватора протолкнуты в верхнечелюстную пазуху
Рис 18 Контрастная рентгенограмма радикулярной кисты, вскрытой во время удаления зуба верхней челюсти
Отлом бугра верхней челюсти
Отлом бугра верхней челюсти возникает при чрезмерно энергичном и грубом удалении верхнего восьмого зуба глубоко продвинутыми щипцами или же прямым элеватором. Бугор отламывается вместе с восьмым или соседними двумя-тремя зубами (седьмой, шестой) Ввиду происходящего разрыва слизистой оболочки дна верхнечелюстной пазухи возникает значительное кровотечение, которое удается остановить лишь при помощи продолжительной (15-30 минут) тампонады.
Лечение
Рассчитывать на приживление бугра верхней челюсти не представляется возможным ввиду тонкости его стенок, трудности точного сопоставления их и затруднительности продолжительной иммобилизации во вправленном положении Поэтому не следует пытаться восстановить целость кости, а прибегнуть к ушиванию образовавшегося дефекта дна верхнечелюстной пазухи, после чего в нее ввести шприцем раствор антибиотиков. Назначают профилактическую антибиотикотерапию и закапывание в нос сосудосуживающих препаратов ввиду возможности развития острого травматического синусита или же обострения имевшегося хронического одонтогенного синусита
Профилактика
Профилактика состоит в соблюдении всех правил пользования щипцами и элеваторами при удалении зубов, особенно — в осторожном вывихивании их
Вскрытие дна верхнечелюстной пазухи
Вскрытие дна верхнечелюстной пазухи может быть не только при отломе бугра верхней челюсти, но, что бывает чаще, и при удалении верхних больших и малых коренных зубов Это осложнение может быть обусловлено следующими предрасполагающими факторами близкими анатомическими соотношениями дна пазухи и верхушек корней зуба, наличием разрушительного воспалительного процесса в околоверхушечной области, нарушением техники выполнения операции удаления зуба
Прослойка кости между верхушками корней больших и малых коренных зубов, с одной стороны, и слизистой оболочки пазухи - с другой, колеблется от 1 2 см до долей миллиметра, а в некоторых случаях она вовсе отсутствует корни зубов отделены от пазухи лишь слизистой оболочкой ее В 42 8% случаев корни зубов вдаются в верхнечелюстную пазуху в виде выпячиваний-бугров Хронический околоверхушечный воспалительный процесс вызывает медленное разрушение костной перемычки между корнем зуба и дном пазухи В ряде случаев воспалительная гранулема, развившаяся у верхушки зуба, выпячивается в пазуху, срастаясь со слизистой оболочкой дна се
Описанные анатомические и патолого-анатомические предпосылки обусловливают возможность вскрытия дна пазухи во время удаления зуба Без каких-либо усилий со стороны врача вскрытие происходит автоматически, даже при осторожном вывихивании и извлечении зуба Слизистая оболочка верхнечелюстной пазухи, будучи сращенной с периодонтом, разрывается, начинает кровоточить, что может проявиться носовым кровотечением из соответствующей ноздри Если же периодонтит сочетался
с гнойным воспалительным процессом в пазухе, из лунки удаленного зуба сразу же начинает выделяться гной Одновременно со вскрытием верхнечелюстной пазухи может произойти и проталкивание корня зуба или отломавшегося конца элеватора под слизистую оболочку пазухи либо в саму пазуху (рис. 17). Причинами проталкивания корня в пазуху являются' многократное наложение щипцов на края альвеолярного отростка, неосторожное и грубое манипулирование прямым элеватором или долотом Опасность проталкивания корня увеличивается при наличии описанных благоприятных топографо-анатомических предпосылок.
Предпринимаемые иногда врачом попытки извлечь «исчезнувший» корень или отломок элеватора путем расширения луночковой раны никогда нс увенчиваются успехом из-за недостаточности доступа в пазуху и плохой видимости. Лучше такую операцию (через лунку) не предпринимать, либо пользоваться шприцем А И Богатова (1985, 1989)' через расширенное перфорационное отверстие, с помощью световода, определяют место расположения корня в гайморовой пазухе Световод извлекают К обнаруженному корню зуба через перфоративное отверстие подводят (изогнутым зондом) тонкую марлевую турунду, рабочий конец которой пропитан медицинским клеем; с помощью последнего корень фиксируют к турунде, которую извлекают вместе с корнем После антисептической обработки (промывания) пазухи закрывают соустье лоскутом слизистой и надкостницы, мобилизуемым со щечной стороны десны.
Для подтверждения предположения о вскрытии дна верхнечелюстной пазухи больного просят надуть щеки. При этом из полости рта воздух обычно попадает (через образовавшийся луночковый свищ) в полость носа, .в результате чего щеки спадают — надуть их больной не в состоянии. Однако этот симптом спадания надутых щек не является обязательным, если свищевой ход или его устье оказываются прикрытыми полипами. В последние годы некоторые хирурги стремятся не прибегать к использованию этого^ приема диагностики вскрытия верхнечелюстной пазухи из-за опасения якобы возможного инфицирования пазухи содержащейся во рту микрофлорой. Нам кажется, что это опасение является значительно преувеличенным.
Если вскрыто не дно верхнечелюстной пазухи, а полость радикулярной кисты, симптом спадания щек будет отсутствовать, как и в случае проталкивания корня в кистозную полость. Подтверждением этого может служить рентгенограмма челюсти, произведенная после наполнения кисты контрастным веществом (рис. 18).
Лечение
Лечение зависит от ряда обстоятельств имеет ли место эмпиема пазухи или нет, произошло или не произошло проталкивание корня зуба в пазуху во время удаления его, вскрыто ли дно пазухи в области верхушки лишь одного корня или нескольких корней и т. д.
Если имеет место острое гнойное воспаление верхнечелюстной пазухи и заполнение ее гнойным экссудатом (из образовавшегося свища истекает гной), следует сохранить возможность для его оттока и не добиваться образования сгустка крови в лунке, так как он будет препятствовать оттоку гноя из верхнечелюстной пазухи в полость рта. В таких случаях назначают частые полоскания полости рта слабым (1.1000) теплым раствором калия перманганата, периодически осторожно производят промывание пазухи через лунку, назначают антибиотики и закапывание в нос сосудосуживающих средств и т п. В результате этого острый гнойный одонтогенный синусит постепенно переходит в подострую, а затем - хроническую фазу течения, которая может закончиться выздоровлением, так как из гангренозного удаленного зуба инфекция в пазуху не поступает. При этом заживление может произойти как с полной ликвидацией образовавшегося свищевого хода, так и с сохранением его. В последнем случае требуется пластическое закрытие дефекта дна верхнечслюстной пазухи
Если перфорация дна пазухи возникла не на фоне эмпиемы се и только в пределах одного корня, следует наложить на рану тампон из йодоформной марли и предложить больному прикусить его на 2-3 ч. Образующийся в лунке сгусток крови плотно закрывает перфорационный ход, а затем он, как правило, организуется и служит основой для костного обтурирования дефекта В том случае, когда дно пазухи вскрыто не одним, а. всеми (2-3) корнями удаленного зуба, необходимо прикрыть сгусток крови в лунке слизисто-псриостальным лоскутом, который выкраивают за счет мягких тканей десны с вестибулярной стороны Этот лоскут перемещают на лунку и край его подшивают к слизистой оболочке неба.
В случае сохранения костных стенок лунки А. М. Халмухамедов и Э. У Махкамов (1991) предлагают* закрывать перфорационное отверстие с помощью реплантации удаленного зуба, особенностью которой является резекция '/г части корня соответствующего перфорационному отверстию. Возможна и реплантация корня, для фиксации которого разработана комбинация серебряного штифта с винтом.
Г. Г. Крыкляс, А. Г. Гулюк, П. А. Панченко (1997) устраняют антрооральное соустье с помощью слизисто-надкостничного лоскута в виде равностороннего треугольника, обращенного основанием в сторону преддверия рта. Одна из сторон лоскута — разрез от переднего края дефекта в альвеолярном отростке вверх до переходной складки, вторая — разрез слизистой и надкостницы, равный по длине предыдущему разрезу и под углом 60° от верхнего конца первого разреза.
В случае проталкивания корня или отломка элеватора в пазуху, пораженную эмпиемой, после стихания острых явлений воспаления в пазухе предпринимают операцию удаления протолкнутого зуба. Для этого пазуху трепанируют (см. гл. XV), удаляют измененную слизистую оболочку и корень или металл, а свищевой ход закрывают пластическим путем.
Если проталкивание корня произошло при отсутствии острого воспаления в верхнсчелюстной пазухе, на фоне хронического одонтогенного синусита, прибегают к операции (синусотомия, извлечение корня и ликвидация свища), сразу же госпитализировав для этого больного в челюстно-лицевой стационар. Извлечение корня из невоспаленной пазухи служит мерой профилактики воспаления ее, а извлечение его из хронически воспаленной пазухи — предупреждения обострения этого воспаления*.
Повреждение окружающих мягких тканей
Повреждение окружающих мягких тканей во время удаления зуба происходит в результате грубой и неосторожной работы врача. Иногда оно бывает следствием несчастного случая в практике достаточно опытного врача. Когда перед удалением зуба не произведено отделение десны от шейки зуба или же сделано это невнимательно (неполно), во время извлечения зуба могут возникнуть лентообразные разрывы и отслойка слизистых или слизисто-псриостальных лоскутов.
Лечение
Если врач заметил, что за зубом «тянется* слизистая оболочка, он должен приостановить извлечение зуба и отсечь слизистую оболочку скальпелем, чтобы не происходило дальнейшее отслаивание и отрыв лоскута; но когда это уже произошло, немедленно уложить оторванные ткани на их место и ушить разрывы тонкой леской.
При многократном неосторожном наложении щипцов поверх слизистой оболочки края десны происходят размозжение и отрыв ущемленных мягких тканей. При этом кровотечение может и не наступить: обычно оно возникает позже. Поэтому врач должен наложить сближающие швы на края размозженной раны даже в случае отсутствия существенного кровотечения.
В связи с чрезмерно энергичным удалением разрушенного нижнего зуба прямым элеватором он может соскользнуть и поранить язык или ткани дна полости рта.
В случае ранения артериального или венозного сосуда возникает кровотечение, которое необходимо остановить при помощи обшивания кровоточащего участка.
Лечение в этих случаях заключается в наложении швов на поврежденные мягкие ткани, которые следует производить под пенициллин-новокаиновой инфильтрационной анестезией для предупреждения дальнейшего нагноения. С этой же целью назначают антибиотики внутримышечно после операции.
Проталкивание корня зуба вод мягкие ткани десны или дна полости рта
Это осложнение может произойти при резких и неосторожных движениях в процессе удаления нижних зубов мудрости элеватором или же при выдалбливании их.
Лечение
Заметив «исчезновение» удаляемого корня, необходимо сделать рентгенограммы челюсти (в двух проекциях) или же серию томограмм, чтобы ориентироваться относительно расположения корня. Лишь после этого можно приступить к удалению его в условиях стационара.
Внезапное профузиое кровотечение
Внезапное профузное кровотечение из операционной раны является результатом случайного вскрытия сосудистой опухоли (гемангиомы), развившейся в альвеолярном отростке и нераспознанной перед удалением зуба. В таком случае необходимо немедленно закрыть пальцем, а потом затампонировать рану широким йодоформным тампоном (или разогретым стенсом), после чего наложить на стене марлевый тампон, прибинтовать (плотно) нижнюю челюсть и отправить больного в челюстно-лицевой стационар.
В условиях стационара следует произвести радикальное лечение гемангиомы. О. Е. Мануйлов рекомендует электрокоагулировать кровоточащие сосуды и тампонировать рану кетгутом, жировой клетчаткой, ушить лунку или закрыть ее лоскутом слизистой оболочки. Мы считаем необходимым в таких случаях после
временной остановки кровотечения подготовить больного к радикальной операции резекции участка челюсти, пораженного гемангиомой. Эту операцию следует осуществить под интубационным наркозом, используя при этом переливание крови, кровезаменители и противошо-ковые средства. Только такая радикальная операция в условиях стационара, осуществленная после перевязки обеих наружных сонных артерий, может обеспечить стойкий гемостаз и избавить больного от угрозы повторного смертельного кровотечения.
Казуистические местные осложнения
1 Проглатыванче зуба — заканчивается прохождением его через весь пищевой канал и выходом вместе с каловыми массами.
2. Попадание удаленного зуба в дыхательные пути может вызвать более или менее выраженные признаки нарастающего нарушения дыхания (асфиксия). При этом осложнении необходимо срочно доставить больного в ЛОР-отделение либо пригласить оториноларинголога для производства трахеобронхоскопии и извлечения указанного инородного тела. В случае же появления признаков полной обтурации трахеи зубом (асфиксия) — немедленно произвести трахеотомию, переместив больного с кресла на операционный или перевязочный стол, а при отсутствии такового — на кушетку или на пол.
3. «Выскальзывание» (из щипцов) удаленного зуба, который потом обнаруживается либо в кис-тозной полости, либо в верхнечелюстной пазухе, на полу кабинета, в кармане врачебного халата.
МЕСТНЫЕ ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ ПОСЛЕ УДАЛЕНИЯ ЗУБА
Луночковое кровотечение
Луночковое кровотечение может возникнуть сразу же после операции, через полчаса, час, сутки и более после удаления зуба. Когда оно, возникнув во время операции, так и не прекращается после нее, это служит поводом для обращения пациента к врачу через тот или иной отрезок времени, зависящий от интенсивности кровотечения и других обстоятельств.
Статистика. По данным Л. 3. Полонского (1965), удаление зуба осложняется кровотечением у 0.25% больных (на 80430 операций оно было у 204 больных)
Кровотечения первичные, то есть возникшие сразу же после удаления зуба, встречаются наиболее часто; по данным К И Татаринцева (1958), в 2 раза чаще, чем вторичные, начинающиеся некоторое время спустя, по данным Л. 3. Полонского, первичные кровотечения наступали у 94.1%, а вторичные у 5.9% больных.
Причиной кровотечения может быть какой-либо местный или общий фактор. Согласно наблюдениям К. И. Татаринцева (1958), первичные кровотечения в 77 4% случаев развиваются на почве местных, а в 22.6% — общих причин;
вторичные кровотечения обычно тоже. связаны с местными факторами. Эти данные аналогичны данным Л. 3. Полонского. К местным причинам относятся:
1. Разрывы и размозжение мягких тканей.
2. Оглом части альвеолы или межкорневой перегородки.
3. Наличие воспалительного процесса в области удаленного зуба.
4. Прекращение действия инъецированного адреналина, что влечет за собой стойкий вазопарез вокруг раны.
5. Гнойное расплавление сгустка крови в связи с развитием альвеолита.
6. Повреждение аномально расположенного внутрикостного сосуда или проходящего в мягких тканях десны.
7. Наличие внутрикостной сосудистой опухоли, которая не была вскрыта во время удаления зуба, но стенка которой постепенно подвергалась эрозированию. Среди причин, обусловливающих первичные и вторичные кровотечения, первое место занимают грубые повреждения тканей пародонта.
К причинам общего характера относится прежде всего геморрагический диатез, то есть предрасположение к кровоточивости Возникает оно не только под влиянием травмы, но и самостоятельно. Патогенетически случаи кровоточивости можно разделить на следующие четыре группы:
1. Нарушение процесса свертывания крови в результате недостатка отдельных компонентов свертывающей системы крови (гемофилия, псевдогемофилические заболевания — гипофибриногенемия, гипопроконвертин-емия, гипопротромбинемия на почве К-авитаминоза и др.).
2. Функциональная или количественная недостаточность тромбоцитов, сочетающаяся всегда с функциональной нестойкостью стенок капилляров (болезнь Верльгофа), лейкозы, иммунные нарушения в организме с образованием антитромбоцитарных тел и др.
3. Поражение сосудистой стенки без заметного нарушения процесса свертывания крови (болезнь Шенлейн-Геноха, или геморрагический васкулит), цинга, болезнь Ослера или множественные врожденные телеангиэктазии, некоторые инфекционные заболевания — сыпной тиф, скарлатина и др
4. Гормональные геморрагии, то есть имеющие гормональный генез (геморрагическая метропатия, в основе которой лежат нарушения
функций передней доли гипофиза и яичников; климактерическая кровоточивость) Среди общих причин на первом месте стоит гипертоническая болезнь; в единичных случаях - цирроз печени, тромбоцитопения и др Установлено, что во время менструации свертываемость крови у женщин повышается, а не понижается, поэтому кровотечения, возникающие после удаления зуба у менструирующих женщин, зависят не от наклонности к викарному кровотечению, как считают некоторые авторы, а от значительных повреждений мягких и костных тканей, окружающих зуб
Лечение
Необходимо высушить рану тампонами, осмотреть ее и установить источник, интенсивность и характер (венозное, артериальное) кровотечения. Если кровь изливается из сосуда, зияющего в стенке лунки или в межкорневой перегородке, производят сдавление кровоточащего сосуда щипцами и тугую тампонаду лунки при помощи узкого марлевого тампона, пропитанного йодоформспиртовой смесью Тампонаду обязательно начинают со дна лунки и гармошкообразно «утрамбовывают» марлевую полоску (рис 19). Поверх тампона следует наложить 1-2 шва полиамидной нитью на края мягких тканей раны, сверху — марлевый шарик, который больной прикусывает Тампон в лунке удерживают 4-5 дней. Так как за этот период в лунке может обостриться воспалительный процесс, необходимо назначить с профилактической целью антибиотики внутримышечно или внутрь
При костном кровотечении нельзя ограничиваться лишь наложением на рану марлевого или ватного шарика и прикусыванием его; обычно он быстро пропитывается кровью и не оказывает кровоостанавливающего воздействия. К сожалению, таким методом нередко пользуются врачи скорой помощи, доставляя больных в че-люстно-лицевой стационар в состоянии значительного обескровливания
Если источником кровотечения являются сосуды мягких тканей десны или переходной складки, накладывают швы на кровоточащий участок (из кетгута, полиамидной нити).
В случае безуспешности предпринятых хирургических способов больного госпитализируют для остановки кровотечения в ране и проведения общих гемостатических мероприятий (инъекции аминокапроновой кислоты*, викасо-ла, переливание компонентов крови и т п)
Аминокапроновую кислоту вводят внутривенно ка-пельно до 100 мл 5% раствора препарата Внутрь назначают ее из расчета 0 1 г на 1 кг массы больного через 4 ч В случае необходимости (обычно при гипофибрино-генемии) внутривенные вливания повторяют с промежутками в 4 ч
Обычно в этом возникает необходимость тогда, когда причиной продолжающегося кровотечения служит какое-либо общее заболевание (геморрагический диатез) В связи с этим желательно провести срочную консультацию со специалистом-гематологом, а при отсутствии такой возможности - с терапевтом
Существуют также различные физические, химические и биологические способы остановки кровотечения в ране. прижигание трихлорук-сусным железом, кристаллами калия перманганата, воздействие белковой эмульсией; вапоризация, применение препаратов (фибрин, сернокислая медь), «пломбирование» лунки кетгутом или прогипсованным тампоном, йодоформной турундой, воском, тампонами, пропитанными различными сыворотками или гембфобином, и т. д. Хорошие результаты получены при применении гемостатической губки, предложенной в 1948 г Л. Г Богомоловой. Губка приготавливается из плазмы гомо- и гетерокрови, высушенной вакуумзамораживающим методом. Применяется губка гемостатическая в чистом виде либо с амбином или канамицином. При соединении губки с кровью образуется пленка желтого цвета, которая закрывает просвет мелких кровоточащих сосудов, благодаря этому наступает ге-мостаз и образование сгустка крови Хорошие результаты также получены после тампонирования ран фибринной пленкой, состоящей из фибрина, этакридина лактата и альбуцида; лишь у 15 (2 9%) из 167 больных, страдающих гемофилией, у которых она была применена, возникли повторные кровотечения У больных с гемофилией удалось добиться гемостаза в условиях стационара после неоднократных дробных переливаний крови, введения 10% раствора кальция хлорида внутривенно и тугой тампонады кровоточащей раны.
О применении пасты Мудрого см выше. По нашим данным, наиболее надежным методом гемостаза, особенно при повреждении крупных и средней величины артериальных со-

Рис. 19. Тампонада кровоточащей лунки после
удаления зуба"
1 — неправильно, 2 — правильно
судов в межкорневых перегородках, является тугая тампонада костной раны йодоформными турундами (по Lexer), а при повреждении крупных сосудов в мягких тканях — прошивание и лигированис их
Э А Гулунян и К В Лалаев (1982) предложили достаточно эффективный гемостатический препарат — амифер (капрофер) Методика применения ватный шарик объемом 0 5х0 5 см пропитывают амифером и вводят в лунку ближе ко дну ее При этом образуется кровяной cry сток Постепенно выводят шарик, пропитанный амифером и кровью, достигают послойного наращивания кровяного сгустка Эту манипуляцию иногда приходится повторять несколько раз не удаляя первоначально образовавшегося сгустка После окончательного образования плотно-упругого сгустка, имеющего темноко ричневый цвет с черноватым оттенком края лунки сжимают пальцами и накладывают на нее марлевый тампон, плотно прижимают его к лунке При наличии стойкого кровотечения — пропитанный препаратом ватный шарик можно оставить в лунке, из которой он отторгается самостоятельно через несколько суток (выталкивается грануляциями)
Г Г Мингазов (1986) сообщает об успешном применении плаценты человека, содержащей тромбопластический, антигепариновый факторы Она берется в стерильных условиях родильной комнаты, отмывается в стерильном изотоническом растворе натрия хлорида, затем исследуется на стерильность, консервируют ее в стерильном физиологическом растворе с добавлением антибиотиков Хранение - в бытовом холодильнике, при температуре +4 "С Консервант (в соотношении к ткани 10 1) меняется раз в неделю Бактериологическое исследование — раз в 2 недели Консервированная плацента годна к использованию в течение 3 месяцев со дня заго товки Техника применения плаценты стерильными ножницами вырезают кусочек плаценты соответственно размеру кровоточащей лунки Если кровь выталкивает плаценту, последнюю подшивают к краю лунки кетгутом
В В Шишкин (1990) утверждает, что при луночковых кровотечениях использование эмбриопласта позволяет остановить их, в среднем, через 0 85±0 12 минуты, а использование обычной тампонады марлей — через 3 7±0 19 мин
В случае безуспешности предпринятых хирургических способов гемостаза больного госпитализируют, чтобы вновь попытаться остановить кровотечение в ране и для проведения общих гемостатических мероприятий (инъекции аминокапроновой кислоты, викасола, переливание крови или сывороток и т п) Обычно в этом возникает необходимость тогда, когда причиной продолжающегося кровотечения служит какое-либо общее заболевание (геморрагический диа
тез) В связи с этим желательно провести срочную консультацию со специалистом-гематологом, а при отсутствии такой возможности — с терапевтом Если им назначено вводить амино капроновую кислоту, то вводят ее внутривенно капельно до 100 мл 5% раствора препарата, а внутрь назначают из расчета 0 1 г на 1 кг массы больного через 4 ч В случае необходимости (обычно при гипофибриногенемии) внутривенные вливания повторяют с промежутками в 4 ч
Если есть возможность госпитализировать больного в гематологическое отделение, необхо димо ею воспользоваться немедленно
Метод гемостаза при удалении зубов у больных с нарушениями свертываемости крови по способу Г. П. Бернадскои, Ю. И. Вернадского, А. Г. Денисенко
Нами разработан метод остановки луночковых кровотечений, эффективный у больных с нарушениями свертываемости крови Он основан на установлении и устранении недостающих в крови больного гемостатических средств местного патогенетического действия
Методика В штатив устанавливают 4 пробирки Че тыре кусочка коллагеновой губки размером 0 3х0 3х0 3 см мелко измельчают и вводят в каждую пробирку Затем в первую пробирку добавляют 0 1 мл раствора тромбина (0 5 ЕД/мл), во вторую - 0 1 мл 0 5% раствора фибриногена, в третью - 0 1 мл 1 % раствора аминокапроновой кислоты в четвертую - 0 1 мл 1% раствора протамина сульфата Из кровоточащей раны в стерильную пипетку набирают 2 мл крови и добавляют по 0 5 мл в каждую пробирку Пробирки слегка встряхивают Через 1 мин штатив с пробирками наклоняют на 30' и ставят в исходное положение Данную процедуру повторяют каждые 10 15 с до образования кровяного сгустка в одной из пробирок Искомый компонент дефицита гемостаза находится в той пробирке, в которой образовался кровяной сгусток Следовательно у иссле дуемого больного необходимо применить гемостатиче ский препарат местного действия содержащий выявлен ныи компонент дефицита гемостаэа Для этого вырезают кусок коллагеновой губки, по величине и форме соот ветствующий удаленному корню, смачивают в растворе препарата, являющегося дефицитом системы гемостаза лли антагонистом фибринолиза, слегка отжимают и вводят в лунку удаленного зуба Лунку накрывают стерильным марлевым тампоном на 10 15 мин За данное время губка пропитывается кровью и достаточно прочно фиксируется в лунке Больному назначается механически и термически щадящая диета в течение 5-6 дней Удалять гемостатический препарат из лунки не надо, так как он постепенно рассасывается и параллельно стимулирует регенерацию лунки
Применение вышеописанного метода местного гемостаза полностью исключает применение для пред- и послеоперационной подготовки препаратов крови, позволяет применять схему лечения препаратами, воздействующими на свертывающую систему крови
Удаление зубов у больных гемофилией А
Удаление зубов у больных гемофилией А следует производить только в условиях гематологического отделения. При необходимости применить общее обезболиванием преимущество должно отдаваться масочному или внутривенному наркозу, так как применение эндотрахеального наркоза рискованно в связи с возможностью травматизации слизистой оболочки полости рта и стенок глотки при проведении трубки (может привести к возникновению гематом, аспирационных пневмоний, отека гортани и даже асфиксии) Чаще всего удаление зубов проводится под местным обезболиванием. Мы рекомендуем применять проводниковое обезболивание, потому что при проведении инфильтрационной анестезии нередко образуются гематомы, которые, увеличиваясь в размерах, отслаивают слизисто-надкостничный лоскут альвеолярного отростка вплоть до зубодесневого кармана и прорыва крови в полость рта. Все это может привести к нагноению гематомы, увеличению раневой поверхности, повышению риска возникновения вторичных кровотечений, замедлению регенерации лунки и т д. Рекомендуем проводить хирургическую санацию полости рта одномоментно, соблюдая максимальную атрав-матичность мягких тканей, окружающих удаляемый зуб; противопоказано проводить отслойку слизисто-надкостничных лоскутов от альвеолярного отростка в области удаляемого зуба, субпериостальную остеотомию стенок лунки.
Для остановки кровотечений при гемофилии А следует применять вышеописанные гемостатические препараты местного патогенетического действия. При этом общая антигемофильная терапия показана только у больных средней и высокой степеней тяжести У больных легкой степени тяжести она не применяется. Распределение больных гемофилией А по степеням тяжести проводится на основании некоторых показателей свертывающей системы крови.
У больных легкой степени тяжести время свертывания крови не превышает 25 мин, потребление протромбина не ниже 25%, содержание VIII фактора выше 10%.
У больных средней тяжести время свертывания крови не превышает 120 мин, потребление протромбина не ниже 20%, содержание VIII фактора не менее 5%.
У больных высокой степени тяжести время свертывания крови более 2 ч, потребление протромбина ниже 10%, содержание VIII фактора менее 5%.
Предоперационная и послеоперационная общая гемостатическая терапия должна проводиться по назначению и под контролем гематолога или врача-терапевта, достаточно компетентного в вопросах дозировки и способов введения растворов гемостатического действия
(амбена, фибриногена и т. п.).
Применение предлагаемого метода местного гемостаза позволяет значительно сократить количество применяемых антигемофильных препаратов, исключить необходимость изготовления защитных пластмассовых пластинок и наложения швов на лунку, снятие которых практически всегда снова приводит к возникновению длительных кровотечений
Профилактика
1 Тщательно собрать анамнез в целях выявления геморрагического диатеза.
2. Если необходимо удалить зуб у больного, страдающего геморрагическим диатезом, следует провести тщательное обследование его в условиях стационара и консультацию со специалистом-гематологом или терапевтом, выработав план предоперационной профилактической подготовки и осуществив ее, приступают к операции. Подготовка должна слагаться из мероприятий, указанных в гл. V.
3. После удаления зуба у больного гемофилией, не дожидаясь появления кровотечения, рану необходимо тампонировать, ушить, как описано выше, и назначить комплекс послеоперационных лечебных антигеморрагических мероприятий (см. гл. V)
4. Производя удаление зуба, нужно избегать обширного и неоправданного травмирования кости и прилегающих мягких тканей
5. Ввиду того, что поздние кровотечения могут возникать на почве расплавления сгустка крови в ране (из-за развивающегося альвеолита), следует применять меры профилактики альвеолита (см гл. V).
Боль в луночковой ране
Боль в луночковой ране может быть обусловлена альвеолитом, продолжающимся после удаления зуба или развившимся спустя несколько дней (2-4) после этой операции, что встречается в практике довольно часто - у 5.26% больных (V. Pavek, 1984), особенно у больных сахарным диабетом, у которых снижена общая и местная сопротивляемость.
Если боль, имевшая место в челюсти до удаления зуба, упорно продолжается после извлечения его, это свидетельствует о том, что воспалительный процесс в альвеоле (альвеолит) не прекратился.
Обычно боль возникает в ране через 2-4 дня после удаления зуба и приобретает мучительный постоянный характер, иррадиируя в ухо, висок, глаз, лишая больного сна и аппетита Из раны исходит неприятный запах, что связано с гнилостным распадом сгустка крови в лунке. Стенки
в лунке обнажены, покрыты грязно-серым распадом, мягкие ткани десны вокруг раны отечны, воспалены, резко болезненны при дотрагивании даже мягким комочком ваты. Наступает общая слабость, нетрудоспособность, небольшое повышение температуры тела (до 37.8°С), воспаление регионарных лимфоузлов, иногда тризм и боль при глотании и поворотах шеи дополняют основной симптом альвеолита — мучительную боль в ране Объективным показателем значительных сдвигов в организме при альвео-литах является повышенный уровень иммуноглобулинов A (IgA) и G (IgG), алексина и лизо-цима в сыворотке крови, а также лизоцима и иммуноглобулина А в слюне (М Sefer, I Boanchis, 1978)
Нормальное соотношение иммуноглобулинов человека таково IgG - 70-80%, IgA - около 15%, IgM - 3-10% Нарушение этого соотношения знаменует собой начало воспалительного процесса, а выявление грубых диспропорций в этом соотношении помогает прогнозировать исход заболевания
Все описанные симптомы могут быть выражены в различной степени, в связи с чем мы условно делим альвеолита по их клиническому течению на легкие, средней тяжести и тяжелые
Если удалению зуба не предшествовал остеомиелит лунки, то причиной развития альвеолита после удаления зуба обычно является распад сгустка крови в луночковой ране Иногда он вообще не образуется, и кость оказывается обнаженной и постоянно инфицируется. Распад сгустка крови происходит под влиянием либо оставленной в ране инфекции (гранулема, грануляции, гной, осколок гангренозного корня), либо попавшей в нее из полости рта Обильные и частые полоскания рта после удаления зуба также приводят к гибели (вымыванию) сгустка крови и обнажению костных стенок лунки
Лечение
Лечение послеоперационного альвеолита должно слагаться из следующих компонентов:
1 Тщательное проводниковое обезболивание Проводниковая блокада нижнеячеистого, язычного и щечного нервов оказывает благотворное влияние на клиническое течение альвеолитов: обычно уменьшаются, а иногда и исчезают явления воспаления в мягких тканях вокруг раны, утихает боль, уменьшаются симптомы лимфаденита, а на 4-6 день рана очищается от грязно-серого налета, начинает зпителизироваться. Таким образом, помимо анальгезирующего, проводниковая новокаиновая блокада оказывает и противовоспалительное действие, что соответствует учению А. В. Вишневского и А. Д. Сперан
ского о лечебном действии перерыва патологических рефлекторных дуг.
2 Короткая пенициллин-новокаиновая блокада окружающих мягких тканей, основывающаяся на противовоспалительном действии новокаина и антибиотиков
3 Кюретаж лунки для освобождения ее от распадающегося тромба, осколков зуба, гранулемы, а также для образования свежего сгустка крови
4. Наложение швов на края мягких тканей луночковой раны для прочного удержания сгустка крови в ней и ускорения эпителизации ее поверхности, этому способствует уменьшение степени зияния раны Лишь в случае, когда сгусток крови не образуется, прибегают к рыхлому тампонированию лунки полоской марли, пропитанной растворами антибиотиков в смеси с анестезином (прибавление последнего оказывает быстрый анальгезирующий эффект)
5 Заканчивают местную процедуру при альве-олите назначением анальгезирующих (в сочетании с пирамеином и фенацетином) и антибактериальных средств внутрь В результате новокаиновых блокад, антибио-тикотерапии, общих седативных воздействий, а также образования «гемоповязки» боль в ране полностью прекращается к вечеру того же дня или на следующий день, при применении тампона она полностью исчезает лишь через б дней. Поэтому наиболее эффективным «перевязочным материалом» при альвсолите является свежий сгусток крови. Через 2 дня после начала лечения можно назначить облучение области регионарных лимфоузлов УВЧ (по 5-8 мин ежедневно на протяжении 5-6 дней), соллюксом или лампой Минина. Наблюдения нашей клиники (С. С. Бачинский, 1962) убеждают в эффективности описанного метода, однако не у всех больных.
Поиски все новых и новых методов лечения настойчиво продолжаются. Так, по данным С. X. Азова (1969), флюктуоризация быстро устраняет «альвсодитную» боль: из 35 его больных у 22 боль исчезала после однократного воздействия флюктуирующими токами, у 11 человек -после двух, а у 2 — после трех процедур, воспалительные симптомы исчезли после 2-4 процедур. G. Schubert (1973) в качестве местноанесте-зирующего вещества применял салициловую кислоту, Л. М. Цепов (1974) протеолитические ферменты со стрептомицином, а В. Lewandowski (1978) помещал в лунку лококортеново-виоформную мазь, в которую добавлял хлори-сто-водородную соль ксилокаина; этим быстро устранялась боль и ускорялось заполнение лунки грануляциями. Б. Н. Ланкин (1978) применял для промывания лунки 70% спиртовой настой вира, после чего вводил в лунку турунду,
смоченную этим же раствором Уже через несколько часов отмечалось значительное притупление боли в лунке; на следующий день боль исчезала у 53.3% больных. Никаких дополнительных мероприятий (назначение анальгетиков, антибиотиков и физиотерапевтических процедур) при лечении альвеолитов данным способом Б. Н. Ланкин не применял. Н. М. Горднюк (1980) с успехом применял консервированный в хлорной воде амнион, который вводил в лунку удаленного зуба. Боль исчезала через 1-2 ч. Сокращались число посещений в 2-3 раза и сроки временной нетрудоспособности.
В. Ф. Чистякова и соавт. (1980) при экспериментальном синдроме пероксидации выявили морфологические изменения слизистой оболочки альвеолярного отростка, десны, слюнных желез. Клиническое изучение применения ан-тиоксидантов у больных с альвеолитом и периоститом челюстей показали их высокую эффективность, подтвержденную цитологическими исследованиями соскобов и отпечатков Применение антиоксидантов позволило сократить сроки временной нетрудоспособности данной группы больных.
А Г. Кац и соавт. (1981) успешно применили лазер при лечении альвеолита: после 1-2 сеансов облучения с помощью стоматологической лазерной установки у большинства пациентов боль уменьшалась через 1-2 суток, а через 5-6 суток полностью исчезала.
На нашей кафедре Л. И. Коломиец (1981) разработала и с успехом применяет такую методику: 1) под проводниковой анестезией 2% раствором новокаина осуществляется ревизия лунки (удаление остатков корня, грануляций, остатков сгустка крови); 2) альвеола орошается (из шприца) 50% раствором димексида в сочетании с оксациллином; 3) лунка заполняется марлевой турундой, насыщенной 40% линимснтом димексида; 4) на переходную складку производится аппликация смеси 50% раствора димексида с оксациллином. Состояние больного улучшается спустя час после такой обработки лунки; на следующий день подавляющее большинство больных уже не нуждается в повторных процедурах. Лунка постепенно заполняется грануляциями и покрывается эпителием. Продолжительность лечения этим способом в сравнении с аналогичными промываниями фурацилином позволяет сократить число дней нетрудоспособности с 3-5 до 1-2
06 устранении альвеолитных болей у 76% больных сообщает R. Matthews (1982), применивший в качестве повязки высокогидрофильный полимер декстрана, способный абсорбировать гнойный экссудат, бактерии и их токсины, и увеличиваться при этом в объеме в 5 раз, плотно обтурируя пустую лунку
Прекращение болей, быструю ликвидацию
альвеолита и возможность выписать больного на работу через 2 дня после начала заполнения лунки смесью из амбена и гемостатической губки отметили Г. Н. Вишняк, Г. П Бернадская (1984).
По данным И С. Пииелиса (1988), при остром, альвеолите отмечаются: значительное сокращение времени гемокоагуляции и рекальци-фикации плазмы, протромбинового и тромбинового времени, снижение антитромбина III, повышение концентрации фибрина, продуктов деградации фибрина и фибриногена, а в слюне увеличено содержание прокоагулянтов и фибринолитических ферментов. В связи с этим автор рекомендует лечить альвеолит так: промыть лунку теплым (+24 - +26 °С) раствором антисептика для очищения ее от свободно лежащих осколков кости, зубов, остатков пиши; затем хирургической ложкой удалить некротизиро-ванный фибрин и заполнить лунку пастой, состоящей из 5 мл 1% раствора дикаина, 5000 ЕД гепарина, 25 мг преднизолоновой мази, 50 г 5% линимента синтомицина, 12 г окиси цинка, и прикрыть лунку марлевым шариком на 15-20 минут, в течение которых боли стойко исчезают у 82.4%; у остальных (17.6%) они возобновляются через 16-24 ч. Повторное заполнение лунки упомянутой пастой обеспечивало стойкий анальгезирующий и противовоспалительный результат и у этих больных.
Г. А. Житкова (1988) рекомендует промывать лунки жидкостью Горгиева с 0.1% раствором лизоцима (в соотношении 1:1), а В. В. Шишкин (1990) после кюретажа и промывания лунки -заполнять ее эмбриопластическим материалом, что, по его данным, приводит к исчезновению болей через I -4 ч и сокращает срок нетрудоспособности до 1.8±0.3 суток.
Для профилактики альвеолита после атипич-ной, т. е. травматичной экстракции зуба, а также для лечения уже развившегося острого альвеолита мы рекомендуем следующую методику:
после регионарной анестезии и обработки лунки зуба (удаление осколков зуба и кости или инфицированного тромба) она заполняется свежеизготовленной 3% мазью этония, покрывается целлулоидной пленкой, а затем — стерильной салфеткой. Такая повязка удерживается 30-40 мин, после чего выбрасывается. Боли в ране прекратились в среднем через 1.4±0.22 дня (в контрольной группе - 3.14±0.39). Температура тела нормализовалась соответственно через 1.95±0.05 дня и 3.62±0.22, отек мягких тканей спадал через 1.87±0.06 дня (в контрольной группе - 3.23±0.24); нормализация СОЭ 3.34±0 52 дня, в контроле - 4.01 ±0.2; заполнение лунки грануляциями и эпителизация наступали спустя 8±1.4 дня (в контроле — 14.8±0.67). Подчеркиваем необходимость применения свежеприготовленной 3% мази этония, а не про-
дающихся в аптеках 0.5, 1 и 2% этониевых мазей (А. X. Хидиров, Ю. И Вернадский, И. С. Чекман, 1991), которые оказались непригодными для профилактики и лечения альвеолита.
Профилактика
Профилактика альвеолита должна базироваться на стремлении обеспечить образование в луночковой ране прочного сгустка крови. Для этого нужно:
1. После удаления зуба тщательно осмотреть рану, удалив из нее костные осколки и остатки зуба.
2. Сблизить края раны путем сжатия их пальцами.
3. После одномоментного удаления 2-3 и более зубов или при атипичном удалении одного зуба — наложить швы на края раны.
4. Если удаление зуба производилось по поводу хронического воспалительного процесса, подвергнуть лунку кюретажу для извлечения гранулемы и не назначать ранних полосканий рта, способствующих вымыванию сгустка крови из раны.
5. Если рана долго кровоточит, принять срочные меры к достижению полного гемостаза (см. гл. V).
6. При подозрении на возможность распада сгустка крови под влиянием инфекции, гнездящейся в ране (подострый, острый периодонтит), и развития остеомиелита, необходимо осуществить комплексную премеди-кацию по Н. А. Груздеву, включающую в себя следующие медикаменты (в возрастных дозах):
a) седативно-транквилизирующие по одной из схем, описанных выше;
b) десенсибилизирующие (димедрол, пи-польфен, супрастин);
c) антисептики;
d) антикоагулянты (аспирин, амидопирин, гепарин);
e) фибринолитик (трипсин, химотрипсин);
О понижающие проницаемость сосудистой стенки (10% раствор глюконата кальция внутривенно; глюконат или глицерофосфат Са - внутрь);
g) дезинтоксикационные (гемодез), если больной находится в стационаре в состоянии тяжелой интоксикации;
п) общеукрепляюшие (витамины). Эта премедикация должна продолжаться и после удаления зуба или сочетания этого вмешательства с разрезом (вскрытие абсцесса, флегмоны) еще 2-3 суток на фоне полного исключения каких-либо физиотерапевтических процедур и стимуляторов (нейротропных, биогенных, гематологических). Лишь через 3 дня, когда стихнет гиперергическое воспаление в
лунке и вокруг нее, возможно дополнить описанный лечебный комплекс стимулирующими средствами.
Для профилактики альвеолита после травма-тичного удаления зуба Г. Г. Мингазов и О. Е. Кузнецов (1986) рекомендуют заполнять рану аллогенной плацентарной тканью, формой и размером соответствующей лунке. Она ускоряет регенеративную фазу заживления лунки, предупреждая развитие альвеолита.
А. М. Медяник (1997) для профилактики альвеолитов после удаления зубов под внутри-костной или интралигаментарной анестезией анестетиками в корпускулярной упаковке (например, 4% раствора артикаина с адреналином 1:200,000) сухую лунку заполнял гидрофобной мазью с антисептиком или антибиотиком (эритромициновой, дитетрациклиновой глазной, гентамициновой). Ни в одной из 47 лунок не развился альвеолит.
А. И. Ушаков и соавт. (1997) после сложного удаления дистопированных и ретинированных зубов, вылущивания радикулярных кист челюстей заполняют высушенную рану клеевыми композициями МК-9 или МК-9М, которые обладают антимикробными свойствами и содержат стимуляторы костной регенерации. Даже если рана не закрывается слизисто-надкостничными лоскутами, заживление протекает безболезненно и без нагноения.
Неврологические нарушения
Неврит в луночковой ране обычно развивается в тех случаях, когда после удаления нескольких зубов или одиночно стоящего зуба врач не произвел тщательной обработки костных краев раны, оставив на них выступающие шипы. Когда наступает заполнение раны остео-идной, а затем костной тканью, периост натягивается над шипами и последние «впиваются* в него, вызывая механическое раздражение обильных нервных разветвлений. При этом слизистая оболочка в области выступов слегка отечна и гиперемирована либо не имеет никаких макроскопически заметных изменений. Иногда здесь возникают пролежни слизистой оболочки и периоста. Особенно усиливается боль во время еды или чистки зубов, то есть при увеличении нагрузки на нервные окончания слизистой оболочки и периоста. Лимфаденит при этом виде луночковой боли отсутствует.
Лечение
Лечение состоит в альвеолоэктомии - сглаживании выступающих костных шипов с последующим наложением непрерывного полиамидного шва.
Профилактика
Профилактика заключается в правильной обработке (сглаживании) костных краев свежей луночковой раны.
Нарушения чувствительности в области половины нижней губы и зубов на соответствующей стороне нижней челюсти могут проявиться в виде гиперестезии, гипестезии или парестезии. Это бывает результатом вывихивания боковым элеватором корней нижних малых и больших коренных зубов; непосредственной причиной нарушения чувствительности является травмирование нижнего альвеолярного нерва, расположенного аномально — очень близко у верхушек зубов. Иногда этому способствуют околоверхушечные воспалительные процессы, приводящие к разрушению костной прослойки между зубами и нижнечелюстным каналом.
Лечение
Чувствительность губы и зубов постепенно восстанавливается самостоятельно (через 2-4 недели); для ускорения выздоровления следует назначить физиотерапевтические процедуры (Гальванизация, УВЧ) и препараты, способствующие восстановлению поврежденных волокон и нормализации их функции (дибазол, галантамин).
Местные осложнения после удаления молочных зубов
После удаления молочных зубов происходят довольно существенные нарушения в зубо-челюстном комплексе: отставание роста альвеолярных отростков челюстей, задержка прорезывания постоянных резцов и преждевременное прорезывание коренных зубов, деформация зубных и альвеолярных дуг. Эти заметные на глаз нарушения сопровождаются и существенными гистологическими нарушениями: происходит резко выраженная резорбция костных стенок лунок удаленного молочного зуба, образуется коллагеновый рубец в подслизистом слое десны, нарушается гистогенез зубных тканей, замедляется процесс аппозиционного построения альвеолярного отростка, а зачатки постоянных зубов быстро перемещаются к его краю и в вестибулярную сторону. Удаление молочных зубов может повлечь за собой воспалительно-травматическое поражение слоя амелобластов, что приводит к нарушению развития эмали на определенном участке коронки постоянного зуба. Преждевременно прорезавшиеся постоянные зубы имеют на буграх тонкий слой необызвествленной эмали и недоразвитые корни, которые лишь со временем постепенно обретают нормальные размеры и форму.
Учитывая все сказанное выше, Г. Г. Белоусова (1970) рекомендует непосредственно после
удаления молочных зубов накладывать на зону удаления съемную базисную пластинку, под влиянием которой замедляется процесс резорбции костной ткани, нормализуется аппозиционное построение ее по наружной поверхности альвеолярного отростка, а рубцевание под-слиэистого слоя замедляется. Если повысить прикус на такой съемной пластинке, то в под-слизистом слое рубец перестраивается быстрее, ускоряется резорбция кости над зачатками постоянных зубов, что значительно ускоряет сроки прорезывания постоянных зубов. Следовательно, использование съемных пластинок способно ускорить рост альвеолярных отростков, предупредить развитие зубо-челюстных деформаций в постоянном прикусе.
ОБЩИЕ ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ ВО ВРЕМЯ УДАЛЕНИЯ ЗУБА
К числу их относятся обморок и коллапс;
сравнительно реже у больных возникает шок.
Обморок
Предоперационное психоэмоциональное напряжение, вид инструментария и всей обстановки стоматологического хирургического кабинета или амбулаторной операционной, страх перед возможной болью и осложнениями — все это способно условнорефлекторным путем вызвать различные нейрорефлекторные сосудистые изменения в организме больного. Если к этому присоединяются значительная боль и тактильные раздражения во время удаления зуба, то могут развиться глубокие гемодинамические и циркуляторные расстройства, обусловленные падением тонуса сосудодвигательных центров. Предрасполагающими факторами служат: предшествовавшие переутомление, недосыпание (из-за боли и других причин), перенапряжение нервной системы, голод, интоксикация, сопутствующие инфекционные заболевания и т. п.
Клиника
Обморочное состояние является сравнительно легким и обычно быстро проходящим расстройством кровообращения головного мозга, приводящим к ишемии мозга. В результате обескровливания коры и подкорковых образований центральной нервной системы бальной теряет сознание. Этому предшествуют так называемые предвестники обморока: внезапное побледнение лица, общая слабость, головокружение, шум в ушах, потемнение в глазах, тошнота и даже позывы на рвоту; руки и ноги становятся холодными. Во время обморока лицо становится холодным и покрывается липким потом, значки расширяются и закатываются вверх; если
больной стоит, он падает на пол, а сидящий в кресле — сползает вниз или заваливается набок, руки безжизненно свисают вниз. Пульс становится ускоренным и слабым. Такое состояние длится несколько минут, после чего больной приходит в себя, испытывая некоторую слабость и головную боль на протяжении 20-40 мин.
Лечение
Лечение преследует цель устранить ишемию мозга и обеспечить нормальную циркуляцию крови в нем. Для этого необходимо немедленно прекратить операцию и резко наклонить туловище и голову сидящего в кресле больного вперед, чтобы голова оказалась ниже колен, или же отбросить назад спинку кресла и придать боль ному горизонтальное положение. После этою немедленно открыть окно и расстегнуть пояс, ремень, бюстгальтер — все, что может стесняи, дыхание. Смочив комочек ваты в растворе аммиака, следует поднести его к носу больною, что вызывает раздражение рецепторов обонятельных нервов и возбуждение дыхательного центра. Если этого оказывается недостаточно, следует перенести больного на кушетку, ввести подкожно сердечные средства (1-2 мл 10% раствора кофеина, 10-20% камфорного масла, кордиамина), наладить ингаляцию кислорода. Ноги больного следует поднять выше уровня головы.
Продолжить операцию можно лишь после прекращения обморока. При этом необходимо ввести дополнительную дозу обезболивающего раствора, так как за время обморока и последующего отдыха степень анальгезии может уменьшиться. Если операция предпринималась в связи с острым воспалительным процессом, ее следует обязательно закончить в тот же день.
Профилактика
Профилактика обморока сводится к предупреждению, по возможности, общих предрасполагающих факторов, перечисленных выше, и хорошей организации всей работы в стоматологическом кабинете (психопрофилактические беседы с больными перед операцией, назначение им транквялизирующих препаратов, проведение тщательного проводникового и инфильт-рационного обезболивания, обеспечение хорошей вентиляции помещения и т. д.).
Если больной переутомлен, истощен, подвергался длительной интоксикации и, следовательно, у него могут быть обморочные явления, а операцию отложить невозможно, необходимо оперировать такого больного не в кресле, а на операционном столе. Кроме того, перед началом операции следует профилактически ввести больному сердечные средства, организовать дыхание кислородом.
Коллапс
Коллапс является еще более тяжелой формой расстройства жизненных функций организма;
развивается он в силу острой недостаточности кровеносных сосудов и сердца. В стоматологической практике коллапс может быть при длительном и травматичном удалении зуба, сопровождающемся большой кровопотерей. Непосредственной причиной коллапса является значительная кровопотеря, а предрасполагающими факторами служат: интоксикация продуктами хронического или острого одонтогенного воспаления в челюстно-лицевой области, значительное и продолжительное травмирование тканей в области раны, физическое переутомление, психоэмоциональное перенапряжение, различные инфекционные заболевания.
Клиника
Кожа синюшна, бледна, суха; лишь иногда, наоборот, может быть пот на коже лица. Сознание сохранено, если к картине коллапса не присоединяется обморок. Субъективно: головокружение, тошнота, позывы на рвоту, звон в ушах, ослабление зрения. Деятельность сердца вначале не претерпевает существенных изменений, но вскоре из-за нарушения коронарного кровообращения наступает ее недостаточность, проявляющаяся в приглушенности тонов и развитии аритмии. Сосудистый тонус снижается, результатом чего является падение артериального давления; пульс становится слабым, порой нитевидным и резко учащенным. Дыхание поверхностное и учащенное. Скелетная мускулатура атонична, а иногда заметны легкие судорожные сокращения. Температура тела понижается до 35-34 °С и ниже (если у больного не было лихорадки в связи с воспалением).
Лечение
Лечение направлено на устранение кровотечения и боли, повышение артериального давления и повышение тонуса сосудов. Для этого необходимо прекратить операцию и затампониро-вать рану, перевести больного в горизонтальное положение и ввести необходимое количество цельной крови, плазмы, 40% раствора глюкозы (50-60 мл), изотонического раствора натрия хлорида. К ногам — грелки, под кожу сердечные средства (камфора, кофеин, кордиамин, эфедрин).
Профилактика
Профилактика заключается в бережном отношении к тканям пародонта (чтобы не вызвать значительной кровопотери) и учете всех предрасполагающих к коллапсу факторов.
Шок
В связи с удалением зуба шок возникает очень редко; он бывает лишь в том случае, если операция была продолжительной, сопровождалась значительной болью и потерей крови.
Шок может быть первичным (развивающимся во время операции) и вторичным — послеоперационным, развивающимся через несколько часов после операции удаления зубов. Чаще возникает первичный шок. Предрасполагают к развитию шока те же факторы, какие способствуют возникновению коллапса (см. выше).
Клиника
Вначале может иметь место некоторое возбуждение больного (эректильная фаза шока), но оно очень быстро переходит в состояние угнетения, проявляющееся на фоне резкого снижения тонуса сосудодвигательного центра; хотя сознание больного сохранено, он совершенно безучастен ко всему окружающему; лицо резко бледнеет и приобретает серовато-пепельный оттенок. Глаза запавшие и неподвижные, зрачки обычно расширены; слизистая оболочка век и рта - резко-бледная. Деятельность сердца слабеет, пульс слабого наполнения, артериальное давление падает, температура тела снижена.
Лечение
В условиях поликлинического кабинета необходимо ввести сердечные средства, морфин, дать вдыхать больному смесь 3-5% углекислоты с кислородом, обложить его грелками, ввести внутривенно 50 мл 40% раствора глюкозы и немедленно отправить больного в стационар для проведения инфузионной терапии (если почему-либо невозможно быстро сделать это в поликлинике) Самым действенным противошоко-вым мероприятием является переливание различного рода противошоковых растворов (ЦИПК, ЦОЛИПК-5, жидкость И. Р. Петрова), а также полиглюкина, реополиглюкина в сочетании с дофамином (10-20 мкг/кг/мин) или до-бутамином (2.5-10 мкг/кг/мин, разводится изотоническим раствором натрия хлорида или 5% раствором глюкозы).
ОБЩИЕ ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ ПОСЛЕ УДАЛЕНИЯ ЗУБА
К их числу относятся такие редкие осложнения, как инфаркт миокарда, кровоизлияние в мозг, подкожная эмфизема в области щеки, шеи и подкожной основы груди, кровоизлияние в склеру глаза, истерические припадки, травмати
ческий делирий, гипертермия, тромбоз пещеристой пазухи и др. Ввиду исключительной редкости этих осложнений ограничимся лишь их перечислением и замечанием, что возникают они либо на почве недостаточного предоперационного обследования и соответствующей подготовки больного, либо в результате неумелого (травматичного и продолжительного) удаления зуба, что может вызвать грубые гемодинамиче-ские сдвиги или тяжелую психическую травму больного.
После удаления зубов при периодонтите, согласно последним данным (Е. Сабо, 1977;
Reicheert-Trzpil, Wanyura, Kryst и др., 1981), у 70-100% больных в циркулирующей крови можно обнаружить бактерии; эта бактериемия через несколько часов прекращается. Однако продолжительное вывихивание щипцами больших коренных зубов, пораженных гранулематозным периодонтитом, перелом корня и последующее удаление его (элеватором или методом выдалбливания) уже через несколько часов могут привести к лихорадке. Температура может подняться до 39 °С и выше и держаться 3-4 дня. Это говорит о значительной бактериемии и токсемии. Еще более травматичное и продолжительное выдалбливание корней может осложниться периоститом, альвеолитом, остеофлегмоной со значительным нарушением общего состояния на 12-14 дней.
В связи с этим мы настойчиво рекомендуем как можно меньше применять долото (во время атипичного удаления корней), а с самого начала атипичной операции образовать и отслоить слизисто-периостальный лоскут, обнажив кортикальную поверхность альвеолярного отростка, снести часть его при помощи копьевидных, шаровидных и фиссурных боров, после чего завершить удаление глубоко фрактурированного корня с помощью прямого или изогнутого элеватора.
Удаление зуба вызывает обострение течения сахарного диабета: увеличиваются гликемия, глюкозурия и усиливаются некоторые другие симптомы диабета. Увеличение суточной дозы инсулина в день оперативного вмешательства улучшает коррекцию углеводного обмена и в значительной степени предупреждает усиление симптомов диабета. К мерам профилактики декомпенсации диабета относятся также:
1. Проведение вмешательства в утренние часы до завтрака сразу после приема больным ежедневного антидиабетического препарата.
2. Тщательная обработка полости рта антисептическими растворами перед операцией.
3. Особо тщательное соблюдение правил асептики и нанесение минимальной травмы во время удаления зуба (М. М. Максудов и соавт., 1983).
