
Сахарный Диабет
.pdf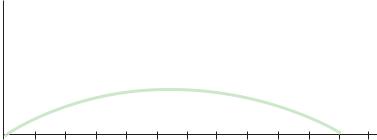
90 |
Cахарный диабет: патогенез, классификация, диагностика и лечение |
К препаратам средней продолжительности действия относятся: Протафан МС и НМ (Ново Нордиск), Хумулин-базаль или НПХ, Лента, Илетин-2 (Эли Лилли), Инсуман-базаль (Авентис). Начало действия препаратов – через 2-2,5 часа после введения; максимум действия через 8-10 часов и длительность действия – 18-24 часа, причем фармакокинетика препаратов инсулина типа НПХ и Лента неодинакова (схема 13 и 14), что следует иметь в виду при подборе индивидуальной схемы инсулинотерапии. У препаратов указанной группы имеются незначительные вариации (+1-1,5 часа) как максимальной эффективности, так и общей продолжительности действия. Имея уровень рН, близкий к рН тканей организма, большинство пролонгированных препаратов почти не разрушаются в месте введения, сохраняя практически 100-процентную активность.
Препарат |
Начало |
Пик |
Эф. д. |
max. д. |
НПХ |
2 – 4 |
4 – 10 |
10 – 16 |
14 – 18 |
|
|
|
|
|
7.00 |
9.00 |
11.00 |
15.00 |
19.00 |
23.00 |
3.00 |
Время (часы)
Схема 13. Фармакокинетическая и биологическая характеристика действия препарата НПХ инсулина генноинженерного происхождения
Гипогликемический эффект инсулинов средней продолжительности действия гораздо дольше, чем препаратов инсулина короткого действия, благодаря медленному поступлению из места инъекции в межклеточную жидкость и центральное кровообращение. Замедление скорости всасывания инсулина в препаратах типа Лента (инсулин цинк суспензия смешанная) обусловлено наличием кристаллов инсулина различной величины. В качестве пролон-
Пособие для врачей |
91 |
Препарат |
Начало |
Пик |
Эф. д. |
max. д. |
Лента |
3 – 4 |
4 – 12 |
12 – 18 |
16 – 20 |
|
|
|
|
|
7.00 |
9.00 |
11.00 |
15.00 |
19.00 |
23.00 |
3.00 |
Время (часы)
Схема 14. Фармакокинетическая и биологическая характеристика действия препарата Лента инсулина генноинженерного происхождения
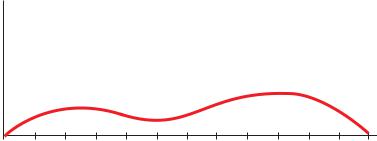
гатора всасывания инсулина из места введения и действия препаратов типа НПХ (инсуман базаль, протофан) используется белок протамин, получаемый из молок лососевых рыб. В отличие от препаратов типа Лента препараты НПХ содержат инсулин и протамин в равном (изофанном) количестве. Инсулины НПХ можно смешивать в одном шприце в любых соотношениях с препаратами короткого действия без изменения фармакокинетики составляющих их частей.
Что же касается препаратов инсулина типа Лента, смешивать их в одном шприце с препаратами короткого действия нельзя. В случае смешения этих препаратов, инсулин короткого действия будет взаимодействовать в шприце с кристаллами инсулина Лента, переходя в аморфную или кристаллическую форму, теряя при этом все биологические свойства инсулина короткого действия. Таким образом, при решении вопроса о применении препарата инсулина продленного действия следует иметь в виду, что препараты инсулина НПХ начинают действовать быстрее, чем препараты инсулина типа Лента, но препараты инсулина типа Лента действуют более продолжительное время, чем препараты инсулина НПХ.
Разработка и клиническое применение аналогов инсулина средней продолжительности действия изменяет качество жизни больных диабетом,
92 |
Cахарный диабет: патогенез, классификация, диагностика и лечение |
приближая содержание базального уровня инсулина в плазме крови больных к тем показателям, которые имеют место у здорового человека. Как отмечалось выше, у практически здорового человека секреция инсулина поджелудочной железой осуществляется в виде базальной секреции со скоростью 1-2 ЕД в час и пиковой секреции инсулина в ответ на постпрандиальное повышение глюкозы в сыворотке крови (см. схему 10). Препараты инсулина средней продолжительности действия наряду с повышением базального уровня инсулина в крови на протяжении нескольких часов имеют пики максимального сахароснижающего действия, что следует учитывать, рекомендуя прием пищи так, чтобы максимум действия препарата инсулина средней продолжительности действия совпадал по времени с постпрандиальной гипергликемией. В случае невозможности приема пищи в указанное время имеется большой риск развития гипогликемии в этот период, что чревато определенными последствиями. Аналоги инсулина средней продолжительности действия (гларгин (Авентис) и инсулин детемир (Ново Нордиск)) спустя некоторое время после его подкожного введения создают постоянный и стабильный уровень инсулина в крови, что сравнимо с базальной секрецией инсулина (схема 15). Как инсулин гларгин, так и инсулин де-
Препарат |
Начало |
Пик |
Эф. д. |
max. д. |
Гларгин |
1.1 час |
– |
24 |
24 |
или Лантус |
|
|
|
|
|
|
|
|
|
7.00 |
9.00 |
11.00 |
15.00 |
19.00 |
23.00 |
3.00 |
7.00 |
Время (часы)
Схема 15. Фармакокинетическая и биологическая характеристика действия аналогов инсулина человека средней продолжительности действия

Пособие для врачей |
93 |
темир являются растворимыми базальными аналогами инсулина и длительность их действия обусловлена структурой молекулы, а не применением пролонгатора, как в препаратах инсулина средней продолжительности действия. Поэтому нет необходимости встряхивать флаконы инсулина для достижения гомогенной смеси перед набором в шприц определенной дозы инсулина. Это практически ликвидирует вероятность передозировки или недостаточной дозы, что часто встречается при применении препаратов инсулина типа НПХ или Лента.
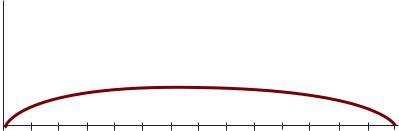
К препаратам длительного действия относятся: Ультратард НМ (Ново Нордиск), Хумулин ультралента (Эли Лилли). Начало действия препарта через 4-5 часов после введения; максимум действия – через 8-14 часов и продолжительность действия – 24-36 часа (схема 16).
Создание препаратов инсулина продленного действия было вызвано необходимостью избавить больного от частых инъекций инсулина короткого действия (3-4 раза в день), так как каждая инъекция связана с отрицательной эмоциональной реакцией на боль от укола, а также с трудностями соблюдения условий асептики и антисептики при многократных инъекциях в домашних условиях, на работе, в командировке и т. п.
Препарат |
Начало |
Пик |
Эф. д. |
max. д. |
Ультратард или |
6 – 10 |
– |
18 – 20 |
20 – 24 |
Ультралента |
|
|
|
|
|
|
|
|
|
7.00 |
9.00 |
11.00 |
15.00 |
19.00 |
23.00 |
3.00 |
7.00 |
Время (часы)
Схема 16. Фармакокинетическая и биологическая характеристика действия препарата ультралента – инсулина человека генноинженерного происхождения
94 |
Cахарный диабет: патогенез, классификация, диагностика и лечение |
Всвязи с наличием на отечественном рынке препаратов инсулина различных производителей (фирм) одновременно использовать препараты короткого действия и средней продолжительности можно только одной и той же фирмы. Это связано с тем, что фирмы используют в препаратах инсулина в качестве консервантов и других обязательных компонентов разные добавки, которые могут интерферировать друг с другом и оказывать нежелательное воздействие на организм.
Внастоящее время в России во флаконах применяются препараты инсулина
сконцентрацией 40 ЕД в 1 мл. По рекомендации ВОЗ, Европейской и Всемирной федераций диабета к 2000 г. все страны мира должны перейти на использование препаратов инсулина с концентрацией 100 ЕД в 1 мл. США и многие европейские страны уже перешли на применение препаратов инсулина с концентрацией 100 ЕД в 1 мл. Инсулины в концентрации 100 ЕД/мл (фирмы Авентис, Ново Нордиск, Эли Лилли) разрешены для широкого клинического применения соответствующими решениями Фармакологического комитета Минздрава РФ.
Существует несколько схем лечения сахарного диабета различными препаратами инсулина. С 1920 по 1930 г. применялись только препараты инсулина короткого действия. В 1940 г. в связи с разработкой протамин-цинк инсулина была предложена схема его использования в сочетании с инсулином короткого действия. С 1960 по 1965 г. большинство клиницистов рекомендовали применять инсулин короткого действия и средней продолжительности (лента, лонг, изофан, протофан и др.) утром и вечером. Такой режим проведения инсулинотерапии получил название – традиционной инсулинотерапии. К традиционной инсулинотерапии можно отнести и рекомендации применения следующей схемы: 3 раза в день перед едой инсулин короткого действия, а на ночь – препарат инсулина семилента(семилонг). С 1980 г. более широко рекомендуется 3-крат- ное введение инсулина короткого действия в течение дня, а в 22 или 23 часа – инъекция инсулина средней продолжительности действия (протофан, инсуман базаль, НПХ и др.) или длительного действия – ультралента (ультратард). Этот вид терапии получил название интенсивной инсулинотерапии. Препараты инсулина средней продолжительности или длительного действия можно вводить два раза в день (утром и на ночь в 23 часа).
Исследования, проведенные с помощью биостатора, показали, что у здорового человека секреция инсулина имеет дискретный характер на протяжении суток. Причем такая дискретная секреция в ответ на повышение гликемии крови осуществляется на фоне базального высвобождения инсулина из поджелудочной железы со скоростью 1-2 ЕД в час. При последнем режиме введенный препарат инсулина длительного действия (ультратард или ультралента) создает имитацию базальной секреции инсулина, а введение инсулина корот-
Пособие для врачей |
95 |
кого действия за 30 минут до еды обеспечивает дополнительный пик повышения содержания инсулина в крови, совпадающий по времени с постабсорбционной гипергликемией. В некоторых случаях хорошие результаты были получены при введении препарата инсулина ультратард (ультралента) утром и вечером, что не подтверждается работами последних лет. Указанные выше аналоги инсулина средней продолжительности действия (гларгин или лантус и инсулин детемир или NN304) имеют явное преимущество перед препаратами инсулина длительного действия. После подкожной инъекции указанных аналогов инсулина сохраняется на протяжении 20 часов «плато», тогда как длительного действия наряду с их продолжительным влиянием имеют и соответствующие пики действия (см. схему 16). Применение аналогов инсулина ультракороткого действия перед каждым основным приемом пищи (завтрак, обед, ужин) на фоне введения аналога инсулина средней продолжительности действия позволяет создать практически идентичные взаимоотношения между периодами максимального эффекта инсулина и уровня постпрандиальной гипергликемии, какие наблюдаются у практически здорового человека.
Среди многочисленных схем введения препаратов инсулина, предложенных в различные годы, в настоящее время рекомендуются следующие: 1) Утром перед завтраком – инсулин короткого действия (Актрапид НМ или Инсуман рапид или хумулин регуляр) + инсулин средней продолжительности действия (Протафан НМ или Инсуман-базаль или хумулин лента); перед ужином – инсулин короткого действия и в 22 или 23 часа (на ночь) – инсулин средней продолжительности действия; 2) инсулин короткого действия перед завтраком, обедом и ужином, а на ночь в 23 часа – ультратард НМ или Н-ультра- лента; 3) инсулин длительного действия ультратард НМ или хумулин ультралента – утром, а инсулин короткого действия – перед завтраком, обедом и ужином. Как видно, 2-я и 3-я схемы отличаются лишь временем введения инсулина длительного действия. По нашим данным предпочтительнее инсулин длительного действия использовать на ночь. Кроме того, вместо инсулина длительного действия у некоторых больных возможно применять инсулин средней продолжительности действия в то же время (23 часа).
Следует указать,что 2-я и 3-я схемы введения инсулина часто дополняются в случае необходимости 1-2 инъекциями инсулина короткого действия перед вторым завтраком и полдником. Такой режим многократных инъекций инсулина, как и введение инсулина с помощью микронасосов или дозаторов инсулина принято называть интенсивной инсулиновой терапией. Практика показывает, что интенсивная инсулиновая терапия позволяет достичь компенсации диабета на протяжении длительного времени, что является непременным условием профилактики поздних сосудистых осложнений диабета.
96 |
Cахарный диабет: патогенез, классификация, диагностика и лечение |
Возможность применения аналогов инсулина ультракороткого действия (хумалог, инсулин аспарт или новорапид) позволило несколько видоизменить режимы интенсивной терапии: 1) Новорапид или Хумалог – перед завтраком, обедом, ужином и на ночь; инсулин лента – на ночь; 2) Хумалог или Новорапид (аспарт инсулин) – перед завтраком, обедом, ужином и на ночь; лента – перед завтраком и ужином; 3) Новорапид (аспарт инсулин) или Хумалог – перед завтраком, обедом и ужином; НПХ – перед завтраком, обедом, ужином и на ночь. В некоторых случаях возможно заменить инсулин типа лента на НПХ при использовании 1-й и 2-й схем лечения. Применение инсулина лента в этом случае предпочтительнее из-за умеренного пика действия этого вида инсулина, совпадающего по времени с повышениями уровня глюкозы в крови. При 3-й схеме лечения инсулин ультракороткого действия вводится с НПХ инсулином, что создает более равномерное повышенное содержание инсулина в крови, что имитирует базальную секрецию инсулина. С учетом приведенного, большие надежды связаны с возможностью применения аналогов инсулина человека средней продолжительности действия, что избавит больных от необходимости применять препараты инсулина средней продолжительности действия в виде двух-четырех инъекций НПХ инсулина.
Получены двухпиковые, смешанные или препараты инсулина комбинированного действия. Такие препараты представляют собой различную комбинацию инсулина короткого действия и инсулина средней продолжительности действия (НПХ или изофана, протофана, или базаль инсулина). Фирма Эли Лилли инсулины комбинированного действия выпускает под названием «профили». В настоящее время в России зарегистрированы лишь Хумулин М2 (профиль № 2), который содержит 20% инсулина короткого действия (инсулин нейтральный) и 80% изофана и Хумулин М3 (профиль № 3), содержащий 30% инсулина короткого действия и 70% – инсулина изофана.
Фирма Ново Нордиск также производит препараты инсулина человека комбинированного действия в пенфилах: Микстард 10 НМ; Микстард 20 НМ; Актрафан НМ или Микстард 30.
Фирма Авентис производит инсулины комб-15 (инсуман рапид 15% и инсуман базаль – 85%), инсулин комб-25 (инсуман рапид – 25% и инсуман базаль – 75%) и инсулин комб-50 (инсуман рапид – 50% и инсуман базаль – 50%).
На основе аналогов инсулина ультракороткого действия были успешно разработаны и применяются в клинической практике препараты инсулина бифазного или комбинированного действия: NPLнейтральный протамин лиспро (хумалог) (25 % – хумалог и 75% – протамин хумалога) – фирма Эли Лилли; а также инсулин BIAspart 30 (30% – аспарт и 70% – протамин инсулин аспарт) – фирма Ново Нордиск.
Пособие для врачей |
97 |
В России и за рубежом проводятся трасплантации β-клеток островков поджелудочной железы больным сахарным диабетом типа 1. В США пересадка бе- та-клеток проводится ограниченно, причем только в научных целях. Показано, что более или менее удовлетворительные результаты получены при трансплантации этих клеток в печень, при введении суспензии культуры β-клеток в воротную (портальную) вену. Подобная процедура позволяет снизить на 30% суточную дозу экзогенного инсулина. Однако такой умеренный положительный эффект от трансплантации β-клеток кратковременен (3-4 мес.). Аналогичное уменьшение суточной дозы экзогенного инсулина наблюдается при обучении больного с использованием интенсивной инсулинотерапии и мониторинга содержания глюкозы в плазме крови. Что же касается пересадки β-кле- ток в прямую мышцу живота, то, по мнению большинства ученых в мире, такие пересадки, как и вообще трансплантация островков поджелудочной железы животных, бесперспективны.
Несмотря на сравнительную простоту метода пересадки бета-клеток или островков (аллотрансплантация или ксенотрансплантация), функция пересаженных бета-клеток, если она имеется, непродолжительна (считается, что положительный эффект после трансплантации обеспечивается пассивным поступлением инсулина и С-пептида из лизированных β-клеток, в связи с чем приходится проводить неоднократные повторные операции, но ни в одном случае не удалось добиться такого улучшения углеводного обмена, которое не требовало бы инъекций экзогенного инсулина (дозу инсулина можно было лишь снизить). Каждая трансплантация островковых клеток (чужеродных белков) – это своего рода дополнительная иммунизация, стимулирующая иммунные и аутоиммунные механизмы сахарного диабета и его поздних осложнений. Поэтому при решении вопроса о возможной пересадке островков или бета-клеток необходима идентификация антигенов гистосовместимости у будущих доноров и реципиентов, обязательная иммуносупрессивная терапия после таких пересадок, которая обходится очень дорого, но и она не спасает от отторжения пересаженных бета-клеток или островков поджелудочной железы.
Таким образом, пересадка островков поджелудочной железы еще не вышла за рамки научных исследований. Трансплантация островков животного происхождения (свиньи, а у нас и кролика), как уже отмечалось, признана бесперспективной и во многих странах запрещена даже для проведения научных исследований. В 1999 г. Дж. Шапиро и соавт. (Канада) впервые опубликовали возможность пересадки островков человека, при которой больные, страдающие сахарным диабетом типа 1, в течение до 1,5 лет остаются инсулиннезависимыми и нормальная компенсация сахарного диабета
98 |
Cахарный диабет: патогенез, классификация, диагностика и лечение |
сохраняется при нормальном образе жизни и применении физиологической диеты. Получение таких обнадеживающих результатов стало возможным благодаря нетрадиционному подходу к вопросу борьбы с отторжением пересаженных тканей. Авторы отказались от применения традиционных цитостатических препаратов (циклоспарин, азатиоприн и др.), так как последние сохраняя функциональную активность пересаженных островков, способствуют нарушению метаболизма и развитию побочных явлений, приводящих к трагическому исходу. Ингибирование отторжения пересаженных островков достигнуто с помощью применения антисывороток к субпопуляции Т-лимфоцитов (анти-CD 28, CD-30 и др.), которые участвуют в инициировании и осуществлении реакции аутоиммунного отторжения. Кроме того, успешное решение функции пересаженных островковых клеток человека связано с применением методики сепарации (очистки) островков из ткани поджелудочной железы. Время с момента взятия островков от донора до введения очищенной островковой суспензии в воротную вену (использована пупочная вена) составляло не более 3-х часов. Существенным является и количество пересаженных островков, которое составляет не менее 1 млн. Получение такого количества островков возможно, как правило, из трех донорских поджелудочных желез. К июню 2001 г. авторы сообщили о 12-ти успешных трансплантаций островков поджелудочной железы человека, которые находятся под наблюдением более 1,5 лет. Все больные не получают инсулинотерапии, а проведенный глюкозотолерантный тест лишь у двух больных выявил нарушенную толерантность к глюкозе, а у остальных – он был в пределах нормы. Несмотря на такие блестящие результаты подобная трансплантация островков поджелудочной железы не имеет перспективы по нескольким причинам, в том числе по экономическим (стоимость лечения одного больного составляет более 100000 долл. США), а также с учетом того, что все больные, страдающие сахарным диабетом типа 1, не могут быть обеспечены необходимым количеством донорских поджелудочных желез. Большие надежды связаны с разработкой генных конструкций с использованием векторов вирусов (аденовируса и др.). Новые подходы к генной терапии позволят разработать и внедрить в клиническую практику генные системы и конструкции, которые обладают способностью к обратной связи регуляции секреции инсулина и лишены тех антигенных свойств, которые в настоящее время являются препятствием для излечения сахарного диабета.

Пособие для врачей |
99 |
Краткая характеристика лечебных мероприятий при сахарном диабете типа 1
После установления диагноза и начала лечения препаратами инсулина проводится индивидуальное обучение больного по применению необходимой диеты, по технике введения инсулина, определению содержания глюкозы в крови с помощью тест-полоски или глюкометра, содержанию глюкозы и кетоновых тел в моче, правилам самопомощи при гипогликемии, даются рекомендации по использованию дозированной физической нагрузки.
Диагностика и лечение больных сахарным диабетом типа 1 у детей и взрослых проводится в условиях специализированного эндокринологического стационара.
Дальнейшее лечение и динамическое наблюдение за больными проводится в амбулаторно-поликлинических условиях.
Цель лечения: подобрать режим введения инсулина, обеспечивающий поддержание нормогликемии и аглюкозурии, обучить больного правильно планировать питание, вводить инсулин, проводить самоконтроль, что является профилактикой развития острых и хронических осложнений сахарного диабета.
Режимы инсулинотерапии
Препаратами выбора для проведения инсулинотерапии являются препараты инсулина человека генноинженерной или рекомбинантной технологии.
Лечение инсулином у больных сахарным диабетом типа 1 проводят с использованием базис-болюсного принципа, имитируя с помощью экзогенно вводимого инсулина различной продолжительности действия состояние уровня инсулина в крови, близкого к нормальной секреции инсулина. Обычно назначают инсулин средней продолжительности или продленного действия дважды в день (перед завтраком около 2/3 суточной дозы и перед сном около 1/3 суточной дозы), создавая базальный уровень инсулина. Перед каждым основным приемом пищи вводят инсулин короткого действия, имитируя пиковую секрецию инсулина в ответ на прием пищи.
Режим введения инсулина подбирается как взрослому, так и ребенку индивидуально с целью обеспечения оптимального метаболического контроля.
Наиболее широко используются следующие режимы инсулинотерапии:
•инсулин короткого действия и средней продолжительности действия перед завтраком и ужином (традиционный режим);
•перед завтраком, обедом и ужином – инсулины короткого действия; инсулин средней продолжительности действия – перед завтраком и ужином;
