
ПСПП
.pdfУсловия фиксации протеза на беззубой нижней челюсти при переходе от первого типа к пятому последовательно ухудшаются.
При внешнем осмотре и пальпации первый тип характеризуется тем, что вся часть нижней беззубой челюсти, выступающая в полость рта, представляет собой хорошо выраженный полуовальной формы костный выступ — альвеолярный отросток, ниже верхнего края которого прикреплены уздечка и связки. Переходная складка хорошо выражена как с вестибулярной, так и с оральной стороны.
При перемещениях мягких тканей щек, дна полости рта и языка мягкие ткани, покрывающие альвеолярный отросток, неподвижны, а при пальпации плотные на ощупь.
Челюстно-подъязычная линия (linea mylohyoidea) округлой формы и не дает болевых ощущений при давлении.
Подъязычные слюнные железы располагаются в подъязычной ямке (fossa subfingualis) и выступают на поверхности дна полости рта в виде нерезко выраженного валика. Для фиксации протеза первый тип следует считать наиболее благоприятным.
Второй тип характеризуется тем, что выступающая часть беззубой нижней челюсти уменьшена в размерах. Альвеолярный отросток атрофирован почти по всему протяжению челюсти. Остатки его в переднем отделе представлены в виде тонкого и узкого гребня, а в области жевательных зубов — в виде небольшого овального выступа. Контуры альвеолярного отростка сохранены. В большей своей части он состоит из плотной соединительной ткани и надкостницы.
Уздечки и связки чаще всего располагаются вблизи гребня мягких тканей, образующих форму альвеолярного отростка. Подъязычные слюнные железы располагаются в уровень с гребнем альвеолярного отростка.
При пальпации области челюстно-подъязычной линии прощупывается острый и болезненный край кости. При движениях мягких тканей щек, дна полости рта и языка неподвижные мягкие ткани, покрывающие беззубую нижнюю челюсть в переднем отделе и премолярной области, представляются в виде небольшой полосы, расширяющейся в молярной области и часто идущей от наружной косой линии до linea mylohyoidea.
Условия фиксации протеза при втором типе беззубой нижней челюсти менее благоприятны. Обычно увеличение стабилизации протеза на челюсти достигается образованием захватов, перекрывающих linea mylohyoidea.
При третьем типе альвеолярный отросток атрофирован полностью. Имеется значительная атрофия тела челюсти, в результате чего сухожилия мышц, прикрепленных с наружной и внутренней сторон, сближаются. Вследствие этого мягкие ткани, покрывающие часть беззубой нижней челюсти, выступающую в полость рта, становятся активно подвижными во время перемещения мягких тканей щек, дна полости рта и языка.
30
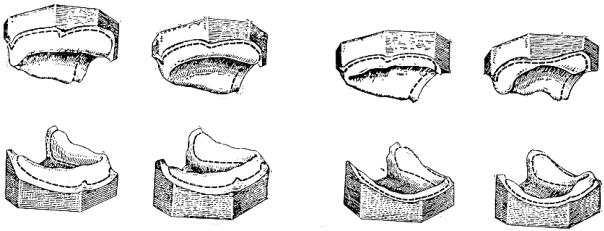
При внешнем осмотре устанавливается, что альвеолярный отросток отсутствует. Уздечки языка и нижней губы сближены, боковые уздечки прикреплены посередине тела челюсти. Подъязычные слюнные железы накладываются на область бывшего альвеолярного отростка. Linea mylohyoidea представляется в виде острого костного выступа, резко болезненного при пальпации. Переходная складка не определяется почти на всем протяжении — она лишь несколько выражена в молярной области. В подбородочной области с оральной стороны в области прикрепления мышц часто образуется torus geniolingualis — плотный костный выступ, покрытый тонким слоем слизистой оболочки.
Третий тип следует считать самым неблагоприятным для фиксации и стабилизации протеза.
Четвертый тип характеризуется значительной атрофией альвеолярного отростка в области жевательных зубов. Сохранение альвеолярного отростка в области передних зубов предохраняет протез от соскальзывания вперед.
При пятом типе отмечается большая атрофия альвеолярного отростка в области фронтальных зубов. Ложе для протеза в этой области почти отсутствует. Отсутствие альвеолярного отростка ведет к соскальзыванию протеза вперед, в силу чего он постоянно поддерживается некоторым напряжением нижней губы. Пятый тип неблагоприятен для протезирования.
Единая классификация беззубых челюстей
И. М. Оксман предложил единую классификацию для верхних и нижних беззубых челюстей (рис. 20).
а |
б |
в |
г |
Рис. 20. Типы беззубых челюстей по И. М. Оксману: а — первый; б — второй; в — третий; г — четвертый
31
Согласно его классификации различают 4 типа беззубых челюстей. При первом типе наблюдаются высокие альвеолярные отростки, высокие верхнечелюстные бугры, выраженный свод неба, а также высокое для верхней челюсти и низкое для нижней расположение переходной складки и точек прикрепления уздечек и щечных тяжей.
При втором типе имеют место средней выраженности атрофия альвеолярных отростков, верхнечелюстных бугров, менее глубокое небо и более низкое прикрепление подвижной слизистой оболочки верхней челюсти.
При третьем типе наблюдаются резкая, но равномерная атрофия альвеолярных отростков, верхнечелюстных бугров, уплощение небного свода. Подвижная слизистая оболочка прикреплена на уровне вершин альвеолярных отростков. Атрофия может захватывать и тело нижней челюсти.
Четвертому типу свойственна неравномерная атрофия альвеолярных отростков, т. е. в нем сочетаются различные признаки первого, второго и третьего типов. Такая атрофия является следствием разновременного удаления зубов.
ПОДГОТОВКА ПАЦИЕНТА К ПРОТЕЗИРОВАНИЮ ПОЛНЫМИ СЪЕМНЫМИ ПЛАСТИНОЧНЫМИ ПРОТЕЗАМИ
ПСИХОЛОГИЧЕСКАЯ ПОДГОТОВКА
Н. В. Калинина, В. А. Загорский считают, что любое лечение не может быть полноценным, если не учтены специфические психологические качества пациента. В полной мере это относится и к ортопедическому лечению пациентов, утративших все зубы. У них под влиянием психотравмирующих факторов (затруднения при общении с людьми, невозможность полноценного разжевывания пищи, нарушение эстетики внешнего вида) могут возникать срывы, приводящие к развитию невротических реакций и неврозов.
Всвязи с этим врачу очень важно установить контакт с пациентом
изавоевать его доверие. Пациент должен быть осведомлен обо всех особенностях съемных полных протезов, о принципиальном отличии искусственных зубов от естественных, пределах возможного восстановления жевательной функции, эстетики, речи и, наконец, о роли врача и самого пациента в обеспечении успеха ортопедического лечения. Кроме того, пациент должен осознать, что протез необходим ему как лечебное средство для улучшения здоровья. Если пациент приходит к врачу в сопровождении родственников, то подобную беседу следует вести в их присутствии. Из практики известно, что некоторые пациенты успешно пользуются протезами и довольны ими, несмотря на наличие явных дефектов, и, наоборот, отдельные пациенты отказываются от протезов, изготовленных по всем правилам зубного протезирования. Подобные наблюдения свидетельству-
32
ют о том, насколько важен психологический настрой пациента в отношении лечебной, функциональной и эстетической эффективности протезов, как важно своевременно провести психотерапевтическую подготовку пациента.
Предварительная психотерапевтическая подготовка заключается в применении таких приемов общения с пациентом и воздействия на него, которые позволили бы добиться хороших результатов ортопедического лечения. Однако такая подготовка может быть действенной только при условии, если при ее проведении учитывают темперамент конкретного пациента.
Под темпераментом следует понимать индивидуальные врожденные свойства психики, которые одинаково проявляются при различной деятельности человека. Темперамент определяется комбинацией нервных процессов возбуждения и торможения, их силой, уравновешенностью и подвижностью. В зависимости от выраженности этих свойств различают 4 типа высшей нервной деятельности, или, как их обычно называют, темперамента:
1)сангвинический, характеризующийся сильными уравновешенными
иподвижными нервными процессами возбуждения и торможения;
2)флегматический, которому свойственны сильные уравновешенные, но инертные нервные процессы;
3)холерический, характеризующийся сильными неуравновешенными нервными процессами с преобладанием возбуждения;
4)меланхолический, отличающийся слабыми нервными процессами с преобладанием тормозных, возникающих под влиянием раздражений повышенной силы.
Опыт многих клиницистов показывает, что поведение пациентов в процессе ортопедического лечения и прогноз зависят от их темперамента, который влияет и на адаптацию к протезам. Установлено также, что самыми «благополучными» пациентами являются сангвиники и флегматики, хотя подход к ним и врачебная тактика при их лечении должны быть различными.
Сангвиники общительны, легко входят в контакт с врачом и, как правило, оптимистично настроены. Людям подобного склада не приходится повторять одно и то же по нескольку раз и тем более внушать что-либо. Они быстро воспринимают сказанное врачом, четко выполняют все его советы и предписания. Эти пациенты сравнительно быстро привыкают к протезам. Если же их предупредить о трудностях адаптационного периода, то они могут отказаться от дальнейшего привыкания к протезам даже из-за небольшого дискомфорта и обратиться к другим врачам в поисках «удачного» протеза. Таких пациентов следует предупредить о необходимости серьезного отношения к ортопедическому лечению.
Для флегматиков характерны устойчивость настроения, спокойные движения и замедленная реакция на различные воздействия. Они уравно-
33
вешены, но с трудом вступают в контакт с окружающими. С ними необходимо провести обстоятельную беседу, привести примеры из практики с демонстрацией протезов. Флегматики медленно привыкают к протезам, но при хорошей осведомленности о трудностях мужественно и терпеливо переносят неудобства, связанные с адаптацией.
Холерики — люди с сильной нервной системой, но нетерпеливые, порой несдержанные и вспыльчивые. Они малоконтактны, трудны в общении, нередко придирчивы и мнительны. При общении с людьми такого склада врач должен быть особенно осторожным, выдержанным, мало говорить, взвешивать каждое слово, стараться мягко и постепенно подчинить пациента своей воле, сделать союзником в работе. Важно прежде всего терпеливо выслушать такого пациента, рассеять его сомнения, вселить в него уверенность в возможность преодоления трудностей, связанных с привыканием к протезу, и надежду на благополучный результат лечения.
Меланхолики — люди со слабой нервной системой и легко ранимой психикой. Обычно они нуждаются в постоянной поддержке окружающих и являются особенно «трудными» пациентами. Они не заботятся о своей внешности, их не смущает и не волнует потеря зубов. Иными словами, у них отсутствует побудительная причина к протезированию — главное условие, определяющее успех ортопедического лечения наряду с хорошим качественным протезом. Как выясняется из беседы, такие пациенты нередко обращаются к врачу лишь по настоянию родственников или друзей. Меланхолики легко поддаются внушению, и этим должен воспользоваться врач. Однако следует проследить, чтобы такое же положительное влияние оказывал на пациента и кто-либо из близких.
ПОДГОТОВКА ПОЛОСТИ РТА К ПРОТЕЗИРОВАНИЮ
Подготовка пациентов с полным отсутствием зубов направлена на создание таких условий, которые способствовали бы рациональному протезированию. Она включает: иссечение гиперплазированной слизистой оболочки, устранение тяжей и рубцов слизистой оболочки протезного поля, исправление, коррекцию и пластику альвеолярного отростка, углубление преддверия полости рта, перенесение мест прикрепления мышц, подсадка поднадкостничного металлического имплантата.
Гиперплазия слизистой оболочки
Гиперплазия слизистой оболочки возникает у пациентов при постоянном травмировании ее съемным протезом. Выделяют две формы этой патологии: мягкую и твердую гиперплазию. При первой форме гиперплазированная слизистая оболочка представляет собой множественные или одиночные складки, чаще мягкие, безболезненные при пальпации, имеющие обычную бледно-розовую окраску, неизменную в цвете. Располагается
34
она в области переходной складки на вестибулярной или оральной поверхности верхней и нижней челюсти и имеет уплощенную форму лепестков различных размеров. Чаще всего гиперплазия слизистой оболочки возникает у пациентов с расширенными границами протеза по переходной складке, когда они заканчиваются на активно подвижной слизистой оболочке губ, щек, дна полости рта, мягкого неба. Постоянная травма краями протеза может привести к изменениям в виде гиперемии, эрозии и изъязвления слизистой оболочки.
Чаще всего гиперплазия слизистой оболочки встречается у больных «терпеливых», которые после наложения съемных протезов не являются к врачу для проведения коррекции протеза, особенно у пациентов преклонного возраста, у которых болевые ощущения не соответствуют степени повреждения слизистой оболочки. Возникший острый воспалительный процесс со временем переходит в хронический, который заканчивается гиперплазией слизистой оболочки.
Твердая форма гиперплазии проявляется в виде отдельных или множественных папилломатозных разрастаний слизистой оболочки. Чаще всего они располагаются на твердом небе, на гребне альвеолярного отростка верхней, нижней челюсти.
Папилломатозные разрастания наблюдаются при пользовании неполноценными съемными протезами у людей преклонного возраста в тех участках, где имеет место значительная атрофия костной ткани.
Лечение пациентов сводится к удалению гиперплазии слизистой оболочки в пределах здоровых тканей с последующим протезированием новыми съемными протезами.
Иссечение подвижной слизистой оболочки альвеолярного отростка
Альвеолярные отростки верхней и нижней челюсти покрыты плотной малоподатливой слизистой оболочкой, которая сращена с надкостницей. Однако при заболеваниях периодонта и частичной или полной потере зубов, при пользовании некачественными съемными протезами и других заболеваниях может происходить быстрая атрофия альвеолярного отростка, в результате которой образуется избыток слизистой оболочки. Избыток слизистой оболочки при протезировании чаще всего приводит к его ущемлению, а пользоваться протезом становится невозможно. Поэтому при небольшом избытке слизистой и малой его подвижности протезирование возможно без операции. При резко выраженной подвижности «болтающийся петушиный гребень» следует удалить клиновидным иссечением
(рис. 21).
35
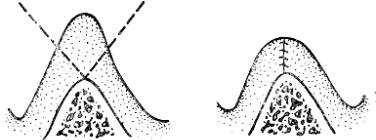
а |
б |
Рис. 21. Операция иссечения избыточной слизистой оболочки альвеолярного отростка: а — направление разрезов; б — вид после наложения швов
Углубление преддверия полости рта
Операция углубления преддверия полости рта применяется при значительной атрофии альвеолярных отростков с целью увеличения площади протезного ложа. В 1919 г. П. П. Львов и А. А. Лимберг применили эту операцию на верхней челюсти. Для этого по гребню альвеолярного отростка проводили разрез слизистой оболочки с вестибулярной стороны и отслоенный слизисто-надкостничный лоскут подшивали к надкостнице на новом уровне. Обнаженный участок кости через 1–2 месяца полностью покрывался регенерирующей слизистой оболочкой.
В дальнейшем операции по углублению преддверия полости рта проводили Вассманд (Wassmund), А. И. Дардык и другие. В 1952 г. Траунер (Trauner) предложил операцию углубления дна полости рта на нижней челюсти. До операции изготавливают съемный (формирующий) протез с удлиненными краями в ретромолярной области. После разреза и отслаивания слизистой оболочки с язычной стороны у основания альвеолярного отростка обнажается челюстно-подъязычная мышца, которую пересекают. Освобожденный край мышцы вместе со слизистой оболочкой сшивают и подгибают к нижнему краю челюсти, где фиксируют кожными швами и накладывают временный формирующий съемный протез (иммедиатпротез). После заживления операционной раны проводят окончательное протезирование.
Устранение тяжей и рубцов слизистой оболочки полости рта
Различают естественные образования слизистой оболочки (уздечки языка, губ, луночно-щечные складки) и рубцовые тяжи, которые являются следствием ранений, ранее проведенных операций, химических и термических ожогов, воспалительных заболеваний слизистой оболочки. Все эти образования при значительной атрофии альвеолярных отростков препятствуют созданию клапанной зоны, нарушают фиксацию съемных протезов. Кроме того, они травмируются при пользовании протезом. Радикальное лечение проводится оперативным путем. Линейное иссечение с последующим наложением швов на краю раны иногда заканчивается образованием
36
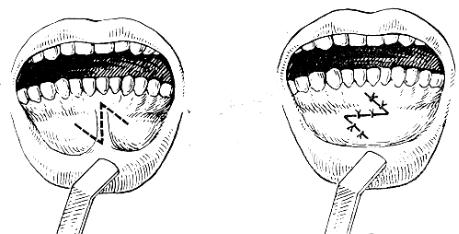
новых рубцов, ухудшающих протезирование. Поэтому устранение рубцов и тяжей, мешающих протезированию, возможно путем местной пластики встречными треугольными лоскутами по А. А. Лимбергу, путем свободной кожной пластинки, иссечением рубцов с последующей эпителизацией раны под протезом (рис. 22).
а |
б |
Рис. 22. Рассечение короткой уздечки или поперечных рубцовых складок слизистой оболочки свода преддверия рта по Лимбергу (пластика встречными треугольными лоскутами):
а — до операции; б — после операции
Удаление небного торуса и экзастозов
К удалению торуса при полной потере зубов прибегают крайне редко. Располагается он чаще всего по середине неба, покрыт истонченной слизистой оболочкой, может иметь различную форму и величину. Зачастую резко выраженный торус является причиной травмирования слизистой оболочки, балансирования протеза, а в последующем приводит к перелому базиса протеза.
Экзостозы — это костные образования на альвеолярном отростке и теле челюсти. Раполагаются они с язычной стороны на нижней челюсти, чаще в области премоляров, и могут быть различной формы в виде выступов, бугров шипов. Они покрыты истонченной слизистой оболочкой, которая травмируется при наложении и пользовании съемными пластиночными протезами. При незначительно выраженных экзостозах можно обойтись и без операции, изготовив протезы с подкладкой из эластической пластмассы. В случае, когда они достигают больших размеров, располагаясь с одной или с двух сторон (симметрично), наложение протеза невозможно. Лечение заключается в удалении их хирургическим путем.
Костные выступы
Данная патология чаще встречается после удаления зубов и оставления острых краев лунки. Многочисленные клинические наблюдения пока-
37
зывают, что при определенных формах костных выступов их можно сохранить, не проводя хирургическое вмешательство.
Особенно следует щадяще относиться к опорным тканям протезного ложа и ограничить показания к альвеолотомии на нижней челюсти, где протезирование трудновыполнимо.
На верхней челюсти при расположении костных выступов в сочетании с нависающим скатом альвеолярного отростка в области моляров или премоляров возможно наложение полного съемного протеза с определенным путем его введения (с некоторым наклоном). В некоторых случаях приходится сошлифовывать незначительный слой пластмассы в этой области или на этом участке применять прокладку из эластической пластмассы, избегая повреждения слизистой оболочки.
При двухстороннем расположении костных выступов с нависающими скатами альвеолярного отростка наложить полный съемный протез невозможно.
Сошлифовывание пластмассы на этих участках приводит к нарушению фиксации и стабилизации протеза. У таких пациентов желательно выполнить коррекцию альвеолярного отростка хирургическим способом, создавая отвесную форму. Иногда достаточно провести операцию с одной стороны.
МЕТОДЫ ФИКСАЦИИ И СТАБИЛИЗАЦИИ
ТЕРМИНОЛОГИЯ И АНАТОМИЧЕСКИЕ ОРИЕНТИРЫ ПРИ ПОЛНОМ ОТСУТСТВИИ ЗУБОВ
В ортопедической стоматологии существует два понятия, характеризующих устойчивость съемных протезов. Фиксация — удержание протеза на челюсти в покое. Стабилизация — удержание протеза на функционирующей челюсти. Оба эти понятия тесно переплетены друг с другом. Однако укрепление протеза на протезном ложе, обеспечивающее его устойчивость во время движения челюсти, является только частью сложной проблемы. Кроме стабильного положения требуется рационально распределить жевательное давление между базисом протеза и тканями протезного ложа. Необходимо применять такие методы фиксации, которые бы минимально вредили слизистой альвеолярных отростков и сохраняли уровень их костной ткани.
Решение этих задач требует детального изучения клиники полной потери зубов, морфологии тканей полости рта, биомеханики полных съемных протезов. Психология пациентов, их привычки, все возрастающие требования эстетической составляющей зубного протезирования переплетаются на пути разрешения этой проблемы.
38
Устойчивость протезов на беззубых челюстях обусловлена разнообразными механическими, физическими, физико-биологическими, физиологическими и другими факторами, возникающими под влиянием жевательного давления, и физическими процессами, протекающими между базисом протеза и слизистой оболочкой протезного поля. Она зависит в первую очередь от анатомо-физиологических особенностей тканей протезного поля и органов полости рта, состояния слизистой оболочки протезного ложа
иформы альвеолярных гребней. Чем больше площадь протезного ложа, тем меньше атрофия челюстей и тем лучше сохранены альвеолярные гребни верхней и нижней челюстей, а следовательно благоприятней исход ортопедического лечения. В этом отношении протез на верхнюю челюсть имеет несомненные преимущества, так как площадь его опоры в 2–2,5 раза превышает площадь опоры протеза нижней челюсти, сама челюсть неподвижна, и к ней не прикрепляются жевательные мышцы.
Наиболее неблагоприятными для фиксации протезов являются III и V степени атрофии по А. И. Дойникову (резкая и неравномерная атрофия преимущественно во фронтальном участке). Она тесно связана с сокращением жевательных и мимических мышц. Протез на беззубой верхней челюсти оказывается в этом отношении в более благоприятных условиях, так как к верхней челюсти прикрепляется небольшое количество мимических мышц, которые при сокращении не могут оказать существенного неблагоприятного влияния на его фиксацию. Наиболее трудно, а иногда и невозможно изготовить функционально полноценный протез на беззубую нижнюю челюсть при резкой ее атрофии ввиду анатомо-физиологических особенностей, таких как небольшая протяженность протезного ложа и большая подвижность челюсти из-за прикрепления к ней всей жевательной
изначительной части мимической мускулатуры.
Повышения качества съемных протезов можно достичь путем улучшения их фиксации при различных функциональных состояниях, а также учитывая эстетические требования. По мнению Б. В. Свирина (2003), в основе решения этой задачи лежит принцип индивидуального протезирования: тщательное определение анатомо-топографических особенностей тканей протезного ложа, оценка формы альвеолярной части и степени ее атрофии, клинически определяемых мест прикрепления жевательных и мимических мышц и топографии переходной складки. Это начальный и чрезвычайно ответственный этап протезирования.
Трудно гарантировать успех при протезировании пациентов с полным отсутствием зубов, опираясь на наиболее часто упоминаемые в учебной литературе рекомендации по расположению границ полного съемного протеза (границы полного съемного протеза должны проходить по линии А, переходной складке, перекрывая бугры верхней челюсти и слизистые бугорки на нижней челюсти, обходя при этом уздечки и тяжи мягких тканей).
39
