
- •ОГЛАВЛЕНИЕ
- •ПРЕДИСЛОВИЕ
- •ГЛАВА 1. ПОДГОТОВКА К ОПЕРАЦИИ
- •ГЛАВА 2. ВИДЫ И ТЕХНИКА ОБЕЗБОЛИВАНИЯ
- •ГЛАВА 3. ОБЩАЯ ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •ГЛАВА 5. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ОБЛАСТЕЙ ЛИЦА
- •ГЛАВА 6. ХИРУРГИЧЕСКАЯ АНАТОМИЯ ЧЕЛЮСТЕЙ И ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
- •ГЛАВА 7. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ПЕРЕДНЕГО ОТДЕЛА ШЕИ
- •ГЛАВА 9. ОПЕРАЦИИ В ОБЛАСТИ НОСА И НА ОКОЛОНОСОВЫХ ПАЗУХАХ
- •ГЛАВА 10. ОПЕРАЦИИ НА ГУБАХ
- •ГЛАВА 11. ОПЕРАЦИИ В ПОЛОСТИ РТА
- •ГЛАВА 12. ОПЕРАЦИИ НА АЛЬВЕОЛЯРНЫХ ОТРОСТКАХ
- •ГЛАВА 13. ОПЕРАЦИИ НА НЁБЕ
- •ГЛАВА 14. ОПЕРАЦИИ НА ВЕРХНЕЙ ЧЕЛЮСТИ
- •ГЛАВА 15. ОПЕРАЦИИ НА НИЖНЕЙ ЧЕЛЮСТИ
- •ГЛАВА 16. ОПЕРАЦИИ ПРИ ПЕРЕЛОМАХ СКУЛОВОЙ КОСТИ И ДУГИ
- •ГЛАВА 17. ОПЕРАЦИИ НА СЛЮННЫХ ЖЕЛЕЗАХ
- •ГЛАВА 18. ОПЕРАЦИИ НА НЕРВАХ ЛИЦА
- •ГЛАВА 19. ОПЕРАЦИИ НА УШНОЙ РАКОВИНЕ
- •ГЛАВА 22. ТРАХЕОСТОМИЯ И КОНИКОТОМИЯ
- •ГЛАВА 23. ОПЕРАЦИИ НА ШЕЙНОМ ОТДЕЛЕ ПИЩЕВОДА
- •ГЛАВА 24. ОПЕРАЦИИ НА КРОВЕНОСНЫХ СОСУДАХ И ЛИМФАТИЧЕСКИХ УЗЛАХ ШЕИ
- •ГЛАВА 25. ОПЕРАЦИИ ПРИ СВИЩАХ И КИСТАХ ШЕИ
- •ТЕСТОВЫЕ ЗАДАНИЯ
- •ОТВЕТЫ НА ТЕСТОВЫЕ ЗАДАНИЯ
- •СПИСОК ЛИТЕРАТУРЫ

ГЛАВА 19. ОПЕРАЦИИ НА УШНОЙ РАКОВИНЕ
19.1. ИСПРАВЛЕНИЕ ВРОЖДЕННЫХ ДЕФОРМАЦИЙ УШНЫХ РАКОВИН, МАКРООТИИ
Показание: желание больного исправить форму ушной раковины, придать ей нормальные размеры.
Обезболивание: местная инфильтрационная анестезия. Перед операцией намечают размеры иссекаемого участка
раствором бриллиантовой зелени до того, как будет сделана инфильтрационная анестезия. Изготовляют из мягкой пластмассы или вырезают из отмытой рентгеновской пленки шаблон ушной раковины, соответствующий желаемым размерам. Этот шаблон используют в ходе операции при проведении многократных примерок.
При большом увеличении верхней, хрящевой части ушной раковины проводят операцию Тренделенбурга путем иссечения пятиконечной фигуры. Это позволяет хорошо уменьшить размеры ушной раковины как по ширине, так и по краю завитка. Поскольку сразу рассчитать величину всех деталей фигуры трудно, целесообразно вначале иссечь участок раковины клиновидной формы, уменьшив ее размеры по периметру. При этом основание клина расположено по краю завитка. Величина основания иссекаемого клина равна разности длины края завитка увеличенной и нормальной ушных раковин. Сближение краев раны начинают с наложения погружных швов кетгутом на хрящ и надхрящницу. Кожную рану зашивают проленом (рис. 19.1, а).
При операции по методу Герзуни сначала производят один из разрезов, окаймляющих иссекаемый клин, затем, надвинув друг на друга разделенные части ушной раковины, примеряют по шаблону его соответствие необходимым форме и размеру (рис. 19.1, б).
При увеличении нижней части ушной раковины, лишенной хрящевого скелета, проводят операцию, предложенную Йозефом. Если же, помимо увеличения мочки, существует ее врожденное расщепление, показана операция Кнаппа-Пассова (рис. 19.1, в, г).
388 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Рис. 19.1. Схемы операций на ушной раковине: а - операция Тренделенбурга при макроотии; б - операция Герзуни при макроотии; в - операция Йозефа при увеличении мочки; г - операция Кнаппа-Пассова при врожденном расщеплении мочки
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
389 |
https://t.me/medknigi |
|

Рис. 19.2. Клиновидное иссечение ушной раковины при деформациях типа «ухо сатира». Этапы операции
При увеличении ушной раковины только в верхнем отделе по типу так называемых уха сатира и уха макаки достаточно провести клиновидную резекцию небольшого участка деформированной ушной раковины (рис. 19.2).
19.2. ОПЕРАЦИИ ПРИ ЧРЕЗМЕРНО ОТСТОЯЩИХ И УПЛОЩЕННЫХ УШНЫХ РАКОВИНАХ (ЛОПОУХОСТИ)
Для придания ушной раковине необходимого положения уменьшают углубление чаши раковины путем иссечения полоски хряща.
При операции по методу Пассова резецируют участок хряща в форме овала с заостренными верхним и нижним концами. Хрящ иссекают через вертикальный разрез на внутренней поверхности ушной раковины (рис. 19.3, а). Края дефекта хряща, образовавшегося после иссечения избытка, сближают погружными швами, проводимыми через надхрящницу.
При методике Гольдштейна не иссекают ушной хрящ, как это предлагает Пассов. Выкроив необходимых размеров полулунный лоскут ушного хряща, мобилизуют его, осторожно отслоив от кожного покрова наружной поверхности, и матрацными швами подтягивают на свободную часть хрящевого скелета. Такая накладка полулунного хрящевого лоскута на хрящевой остов позволяет получить стойкое исправление формы ушной раковины (рис. 19.3, б).
390 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

При несимметричной деформации ушной раковины исправление их формы слева и справа проводят неодинаково. План операции для одной и другой ушной раковины должен быть строго индивидуальным.
Поскольку разновидности деформаций ушных раковин, связанных с чрезмерным отстоянием и уплощением ушных раковин, очень многообразны и в каждом случае приходится выбирать свой, особый вариант операции, Н.М. Александров предлагает следующую схему плана лечения.
•Выясняют вид деформации - за счет какой из складок хряща она возникла у больного. Для этого ушную раковину следует прижать пальцем к голове и наметить складки ушного хряща, подлежащие исправлению (рис. 19.4, а).
•После инфильтрации операционного поля прокаином
(новокаином) с помощью тонких инъекционных игл, проводимых по намеченным линиям через всю толщу ушной раковины, определяют линию рассечения кожи на внутренней поверхности.
• После обнажения хрящевого остова строго по линиям, намеченным иглами, рассекают ушной хрящ на протяжении, достаточном для его свободного смещения в нужное положение (рис. 19.4, б). Длину разреза каждый раз определяют индивидуально.
Рис. 19.3. Схемы операций при лопоухости: а - по Пассову; б - по Гольдштейну
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
391 |
https://t.me/medknigi |
|

Рис. 19.4. Устранение чрезмерного отстояния ушной раковины: а-в - этапы операции (пояснения в тексте)
• Края рассеченного хряща устанавливают в положение,
обеспечивающее искомую форму и симметричность ушных раковин, и фиксируют их в этой позиции полиамидной нитью, проводимой так, как это показано на рис. 19.4, в. Если недостаточно одного шва, можно наложить два или даже три шва.
По методике Д.Н. Андреевой (рис. 19.5) после наметки линии рассечения хряща на внутренней поверхности ушной раковины иссекают участок кожи эллипсоидной формы, размеры которого определяют индивидуально. Края раны, особенно со стороны свободного края ушной раковины, сближают. Производят разрез хряща по намеченной линии и вторым разрезом, производимым ближе к основанию, отсекают полоску хряща шириной 2,5-3 мм, не отделяя ее от кожного покрова наружной поверхности.
Затем накладывают несколько П-образных швов викрилом так, что иссеченная полоска хряща остается неохваченной швами и при сближении краев разреза хряща будет выдвигаться на наружную поверхность, создавая там хорошие очертания складок хряща. Свободными концами погружных швов края разреза хряща подшивают к надкостнице сосцевидного отростка.
При складывающихся ушных раковинах достаточно иссечь полоску хряща и немного более широкую полоску кожи, сблизить края хряща погружными швами и зашить кожную рану. Размеры иссекаемых полосок хряща и кожи определяют строго индивидуально.
Если размеры ушной раковины не увеличены, Г.В. Кручинский предлагает исправлять форму самого ушного хряща
392 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

путем радиальных и поперечных насечек надхрящницы и частично хряща со стороны вогнутой поверхности (рис. 19.6). Концы распрямленных таким образом полосок изгибают дугой, сшивают их между собой наружными поверхностями и одновременно подшивают к клетчатке кожи внутренней поверхности ушной раковины. Затем иссекают избыток кожи и зашивают
Рис. 19.5. Схема операции по методу Д.Н. Андреевой при устранении уплощения и чрезмерного отстояния ушных раковин. Этапы операции
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
393 |
https://t.me/medknigi |
|

Рис. 19.6. Схема операции по методу Г.В. Кручинского при складывающихся ушных раковинах
рану, вдоль созданного завитка укладывают тонкий марлевый валик и фиксируют его несколькими матрацными швами к коже сосцевидной области.
При прирастании мочки уха проводят клиновидное иссечение (рис. 19.7, а), если тканей недостаточно, используют разрезы, представленные на рис. 19.7, б. Если мочка полностью приросла и ткани рубцово изменены, прибегают к операции по методу Диффенбаха (рис. 19.7, в).
19.3. ФОРМИРОВАНИЕ УШНОЙ РАКОВИНЫ ПРИ ЕЕ НЕДОРАЗВИТИИ
При создании ушной раковины и слухового прохода при ее недоразвитии необходимо выбрать место формирования ушной раковины.
Для этого используют прозрачную пленку, на которую сначала наносят раствором метиленового синего расположение надбровной дуги, наружного угла глаза, всех отделов ушной раковины здоровой стороны. Затем эту пленку переносят на деформированную сторону и здесь делают соответствующие отметки. Следует учитывать, что верхний край завитка соответствует горизонтали, проводимой по верхнему краю бровей, а вертикаль, проходящая через козелок и основание ножки завитка, внизу пересекает угол нижней челюсти.
394 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

После точного выбора места расположения формируемой ушной раковины приступают к первому этапу операции - перемещению частей
Рис. 19.7. Схемы операций на мочке: а - клиновидное иссечение рубцов при прирастании мочки; б - операция по методу Проскурякова при врожденном прирастании мочки; в - операция по методу Диффенбаха при рубцовой деформации ушной раковины
рудиментарной раковины в два крайних положения (рис. 19.8). Нижнюю часть (большой участок) смещают вниз и из него в последующем создают мочку. Верхнюю, меньшую часть смещают вверх в положение ножки завитка. Это позволит полное отсутствие
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
395 |
https://t.me/medknigi |
|

ушной раковины превратить в частичный дефект, который восстанавливать значительно проще.
После перемещения частей рудиментарной ушной раковины проводят второй этап отопластики - формирование хрящевого остова. Воспроизведение всех выстоящих складок ушного хряща целесо-образнее производить размельченным хрящом, который может быть введен под кожу околоушной области револьверным шприцем по методике, разработанной А.А. Лимберг (1957).
Перемещать участки рудиментарной ушной раковины и формировать каркас под кожей сосцевидной области можно в один этап.
Через 3-4 мес, необходимых для вживления размельченного хряща, можно делать следующий этап пластики. По наружному обводу выступающих из-под кожного покрова контуров хрящевого остова ушной раковины рассекают кожу, подкожную клетчатку до надкостницы сосцевидной области черепа. Тупо отслаивают всю будущую ушную раковину до ее основания. Образуется раневая поверхность на черепе и на внутренней поверхности отслоенного лоскута. Для закрытия раневой поверхности можно применять свободный кожный трансплантат или филатовский стебель с внутренней поверхности плеча.
Еще через 2-3 мес можно начать моделировать форму завитка и противозавитка по методу Конверса (рис. 19.9), с помощью которого удается сделать одновременно углубление, соответствующее слуховому проходу, и козелок. По краям создаваемой собственно раковины вы-
Рис. 19.8. Перемещение частей рудиментарной ушной раковины при врожденной микроотии по Конверсу. Этапы операции
396 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Рис. 19.9. Создание ложного слухового прохода при пластике ушной раковины по поводу врожденной микроотии по Конверсу: а-в - этапы операции
краивают полулунный лоскут с основанием впереди и насколько возможно удаляют жировую клетчатку.
Матрацными швами лоскут складывают в виде валика и вводят в него маленький кусочек хряща. Образовавшуюся раневую поверхность в виде глубокой ямки закрывают свободным полнослойным или расщепленным кожным трансплантатом, который подшивают к краям раны. Концы нитей не отрезают, а связывают над марлевым валиком, которым плотно прижимают трансплантат к ране.
19.4. ВОССТАНОВЛЕНИЕ УШНЫХ РАКОВИН ПРИ ПРИОБРЕТЕННЫХ ДЕФЕКТАХ И ДЕФОРМАЦИЯХ
Выбор метода восстановления зависит от величины дефекта, состояния тканей ушной и сосцевидной областей, возраста больного, размеров и локализации повреждения.
При клиновидных дефектах хрящевой части ушной раковины края изъяна могут быть сближены после их освежения. При краевых прямоугольных дефектах выкраивают на задней поверхности ушной раковины прямоугольный лоскут с питающей ножкой у края дефекта. После его мобилизации лоскут сдваивают и образуют отсутствующий участок завитка.
При более обширных дефектах прибегают к двухэтапной операции. На первом этапе производят рассечение краев дефекта и сращение их с кожным покровом ушной области. Изготавливают из реберного хряща отсутствующий участок хрящевого остова ушной раковины и вживляют его под кожей ушной области с таким
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
397 |
https://t.me/medknigi |
|

расчетом, чтобы его края плотно срослись с краями дефекта ушного хряща. Для этого лучше всего использовать размельченный аллогенный хрящ.
Второй этап пластики делают через 2-4 мес. По краю вживленного хрящевого остова рассекают кожный покров ушной области и отделяют ушную раковину вместе с вновь формируемым участком. Образуются две равные поверхности на задней поверхности формируемой ушной раковины и на донорском участке заушной области. Раневые поверхности закрывают свободными кожными трансплантатами, или донорский участок может быть частично закрыт путем перемещения местных тканей.
Если ткани ушной области по тем или иным причинам непригодны для отопластики, применяют филатовский стебель.
При планировании оперативного вмешательства по поводу полностью отсутствующей ушной раковины решают вопросы: какой взять материал для создания каркаса ушной раковины, откуда и каким методом будет перемещен кожный покров, который должен покрывать каркас.
Наиболее распространенным материалом для каркаса формируемой ушной раковины становится собственный реберный хрящ больного, а также аллогенный замороженный или лиофилизированный хрящ.
Хрящ может быть применен или в виде тонких пластинок, которым придана соответствующая форма, или в размельченном виде. Хрящевой остов может быть образован и введен после завершения формирования кожной дупликатуры на месте будущей ушной раковины. Иногда восстановление уха начинают с создания хрящевого каркаса, что сейчас признается наиболее целесообразным.
Кожный покров ушной раковины может быть создан за счет покрова ушной и сосцевидной областей и свободной пересадки кожи.
Верхний край завитка образуют из свободных кожных трансплантатов и вживленного в подкожной клетчатке между ними размельченного аллогенного хряща.
Если кожный покров ушной области не может быть использован для пластики, применяют пластику филатовским стеблем. Стебель формируют на внутренней поверхности плеча или на шее.
Способов формирования ушных раковин предложено очень много, но ни один из них нельзя считать совершенным.
Способ восстановления ушных раковин по Н.И. Ярчук применяют при двустороннем дефекте ушных раковин в тех случаях, когда местные
398 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

ткани могут быть использованы для отопластики. Формирование ушной раковины проводят в три этапа.
•I этап - создание каркаса будущей ушной раковины из размельченного хряща. Револьверным шприцем под кожу ушной и сосцевидной областей по заранее намеченным контурам ушной раковины вводят размельченный аллогенный хрящ. Количество вводимой хрящевой массы каждый раз определяют индивидуально. Не следует вводить хрящ глубоко, чтобы во время следующего этапа вживленные дольки хряща не попадали на раневую поверхность.
•II этап - формирование ушной раковины. Его можно
проводить через 3-4 мес после I этапа. Рассекают кожный покров и подкожную клетчатку, немного не достигая кости, по наружному контуру вживленного хряща. Затем отслаивают лоскут, содержащий кожу, подкожную клетчатку и вживленный в нее хрящ. Раневую поверхность на голове и отслоенном лоскуте закрывают расщепленным кожным трансплантатом, взятым с внутренней поверхности плеча. В качестве донорского участка может быть использован любой участок тела, лишенный волосяного покрова. Всю раневую поверхность закрывают одним трансплантатом, который вжимается в заушный желобок толстой полиамидной нитью, фиксируемой в верхнем и нижнем отделах желобка на марлевых валиках.
•III этап - создание рельефа на наружной поверхности формируемой ушной раковины. Выполняют через 6-8 мес после II этапа.
•Для этого вдоль хода формируемого завитка производят
разрез, иссекают полоску рубцовой ткани и вживленного в нее хряща. Края кожной раны подшивают кетгутом матрацными швами в глубине серповидной раны, а оставшуюся раневую поверхность закрывают кожным трансплантатом. Аналогичную операцию проводят и для создания углубления вокруг слухового прохода - собственно раковины.
•В случае необходимости проводят IV этап - увеличение отстояния ушной раковины путем смещения ранее приживленного на донорском участке ушной области кожного трансплантата до заушного желобка. Образовавшуюся раневую поверхность закрывают кожным трансплантатом.
Формирование ушных раковин по способу, разработанному
вклинике челюстно-лицевой хирургии и стоматологии ВМедА им. С.М. Кирова (Александров Н.М., 1963), основано на использовании местных тканей и филатовского стебля.
•I этап - формирование каркаса ушной раковины и
заготовка фи-латовского стебля.
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
399 |
https://t.me/medknigi |
|

Сначала снимают гипсовый слепок со здоровой ушной раковины и по нему изготовавливают модель из мягкой пластмассы. На месте слухового прохода в модели делают отверстие. Во время операции наружную поверхность этой модели смазывают метиленовым синим. С помощью круглого стержня, вводимого в отверстие модели и в слуховой проход, следует ориентировать модель на месте формируемой раковины и, прижав ее к коже, получить отпечаток контуров будущей раковины. По этим линиям под кожу револьверным шприцем вводят размельченный аллогенный лиофилизированный хрящ. Затем на внутренней поверхности плеча, соответствующего стороне поражения, формируют филатовский стебель из кожно-жировой ленты размером 7-14 см и даже 8-16 см.
•II этап - перемещение ножки стебля в околоушную область, выполняют через 2-4 мес после I этапа. Нижнюю ножку стебля отсекают от плеча. На 1-1,5 см ниже будущей мочки ушной раковины с помощью полулунного разреза образуют широкое воспринимающее ложе и к нему фиксируют отсеченную от плеча ножку стебля узловыми швами. Стебель вживляют так, чтобы линия шва на нем находилась вверху и слегка кпереди.
•III этап - формирование верхних двух третей ушной
раковины, проводят через 4 нед после II этапа после предварительной тренировки филатовского стебля.
Верхнюю ножку стебля отсекают от плеча и рану на плече зашивают наглухо. Разрез в ушной области проводят по наружному краю вживленного ушного каркаса до надкостницы. Отслаивают лоскут в форме ушной раковины вместе с вживленным в его подкожную клетчатку хрящом. Рану, образовавшуюся на внутренней поверхности формируемой ушной раковины и на донорском участке ушной области, закрывают кожной лентой из рассеченного вдоль по рубцу и обезжиренного по Ф.М. Хитрову стебля. Одна треть стебля на этом этапе не рассекается и служит питающей ножкой для обезжиренной и распластанной части. Края кожной ленты на всем протяжении необходимо сшить с краями эпителизируемой раневой поверхности. В заушный желобок укладывают марлю таким образом, чтобы она вдавила середину ленты к основанию ушной раковины и надежно фиксировала ее на ране. Над марлей завязывают концы нитей, которыми были наложены швы по краю завитка и краю раны в ушной области.
• Через 2-3 нед после III этапа или в более поздние сроки выполняют IV этап - формирование нижней трети ушной раковины. Отсекают ножку стебля, вживленную в околоушную область, от ее временного ложа, остатки стебля распластывают и полностью обезжиривают. Разрез в околоушной области служит
400 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

продолжением разреза, начатого на III этапе,- он воспроизводит форму нижней трети ушной раковины. Очерченный разрезом лоскут необходимо мобилизовать и образовавшуюся раневую поверхность закрыть кожной лентой из распластанного стебля; одно-временно следует сформировать мочку уха. Исправление рельефа наружной поверхности ушной раковины можно провести через 2-3 мес или позднее.
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
401 |
https://t.me/medknigi |
|

ГЛАВА 20. ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ НА ЛИЦЕ И ШЕЕ
20.1. СВОБОДНАЯ ПЕРЕСАДКА КОЖИ
Свободная пересадка кожи - один из распространенных видов пластических операций. В некоторых случаях применяют свободную пересадку слизистой оболочки. Свободная кожная пластика, которая широко используется для закрытия дефектов кожи на различных сегментах туловища, на лице используется нечасто.
В настоящее время принято различать тонкий эпидермальный лоскут толщиной до 0,2-0,4 мм; расщепленный лоскут по Тиршу толщиной от 1/3 до 3/4 толщины кожи и полнослойный кожный лоскут, который включает все слои кожи. Для равномерного заимствования расщепленных лоскутов используют специальные устройства - дер-матомы, наиболее известные из них - дерматомы Пэджета и Колокольцева. При лечении ожогов для забора значительных участков кожи используют электродерматомы.
20.2. МЕСТНАЯ ПЛАСТИКА
Заимствование тканей по соседству с дефектом относится к местно-пластическим операциям. Это наиболее простой вид иссечения измененной ткани с последующим сближением краев раны (рис. 20.1).
Прямоугольный лоскут, отпрепарованный с трех сторон от своего основания и вытянутый по продольной оси, приближают прямосколь-жением к краю дефекта, находящемуся напротив него. Вследствие скольжения внутренних краев раны вперед ее наружные края относительно удлиняются, в результате чего образуется излишек кожи, который следует устранить треугольным разрезом.
Излишек кожи, образуемый у конечной точки разрезов, можно использовать, т.е. его необязательно удалять. В таком случае ножка лоскута должна быть более широкой, чтобы вспомогательные разрезы не нарушили кровоснабжение лоскута.
Наиболее подробно различные варианты пластики местными тканями описаны в классической монографии Ю.К. Шимановского «Операции на поверхности человеческого тела», изданной молодым киевским профессором в 1865 г. На основании
402 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

его работы и дальнейшего развития пластической хирургии их можно сгруппировать следующим образом.
•Иссечение измененных краев раны, превращение раны в дефект овальной формы, мобилизация тканей и сближение краев раны с наложением шва.
•Использование послабляющих разрезов с учетом
натяжения кожи и прикрепления мимических мышц.
•Использование Г-образного разреза (разреза типа «кочерги») для устранения локального натяжения ткани за счет распрямления ткани в области угла разреза.
•Выкраивание и перемещение встречных треугольных
лоскутов, получаемых в результате Z-образного разреза и мобилизации тканей.
• Выкраивание и мобилизация тканей в виде лоскута на ножке различной формы и размеров вблизи дефекта и перемещение его на область дефекта.
Наиболее широко распространенный метод в пластике местными тканями - метод перемещения встречных треугольных лоскутов, описанный впервые Ю.К. Шимановским и получивший свое дальнейшее развитие и обоснование в работах А.А. Лимберга.
В основе метода лежат математические расчеты прироста ткани в зависимости от угла выкроенного треугольного лоскута. В практике используются треугольные равносторонние и неравносторонние лоскуты.
Математически клиническую закономерность можно свести к следующему: чем острее угол лоскута, тем больше его подвижность, но меньше прирост ткани, получаемый при перемещении узкого лоскута, хуже кровоснабжение, выше риск некроза; чем больше угол треуголь-
Рис. 20.1. Передвижение кожи прямым скольжением вперед
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
403 |
https://t.me/medknigi |
|

Рис. 20.2. Внешний вид больного с раком кожи T3M0N0 до и после электроиссечения раковой опухоли и первичной пластики лоскутом на ножке
ника, тем меньше подвижность лоскута, но больше прирост ткани при его перемещении, выше жизнеспособность лоскута.
Перемещение встречных треугольных лоскутов используют при устранении расщелины губы, удлинении уздечки губы и языка, для закрытия слюнных свищей, устранения рубцовых выворотов губ, крыла носа, век, для устранения послеожоговых, послеоперационных рубцовых стяжений и деформаций в области шеи, рта, носа и т.п.
При планировании перемещения встречных треугольных лоскутов оценивают размеры устраняемых патологических изменений, состояние окружающей ткани, ее фактуру, возраст больного, определяют задачи предстоящей операции.
|
С помощью лоскута на ножке могут быть закрыты |
|
поверхностные, глубокие дефекты, увеличены размеры губы и др. |
|
При выкраивании лоскута его ширина и длина должны находиться |
|
в соотношении 1:3; при перемещении (повороте) ножка лоскута не |
|
должна перегибаться или перекручиваться. Для создания |
|
оптимальных условий приживления края раны и лоскута должны |
|
плотно соединяться. Во избежание отслойки перемещенного |
|
лоскута гематомой необходим тщательный гемостаз (рис. 20.2). |
|
Разновидностью лоскута на ножке, в котором его длина |
|
может превосходить ширину в 5 раз, является артериолизованный |
|
лоскут (рис. 20.3-20.5). |
404 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |
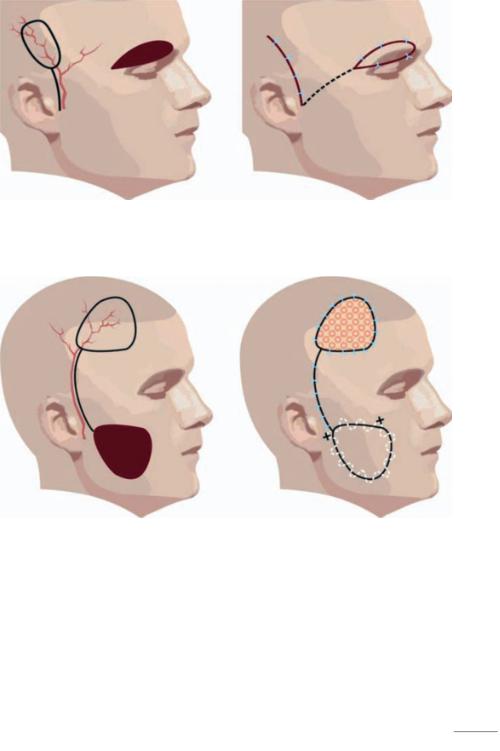
Рис. 20.3. Использование париетальной ветви поверхностной височной артерии для изготовления артериализованного лоскута из волосистой части кожного покрова головы для замещения кожного дефекта бровей
Рис. 20.4. Поверхностная височная артерия, связанная с ее фронтальной ветвью, может быть использована для изготовления лоскутов, предназначенных для замещения дефектов кожи лба, обширных дефектов кожи лица или слизистой оболочки полости рта
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
405 |
https://t.me/medknigi |
|

Рис. 20.5. Кожные артерии лица, пригодные для образования артериолизованных лоскутов: 1 - a. temporalis superficialis, rr. frontalis et parietalis; 2 - a. supraorbital; 3 - a. supratrochlear; 4 - a. facialis
В комплекс выкраиваемых тканей могут включаться поверхностная височная артерия и вена, щечная артерия, большая нёбная артерия при выкраивании лоскута на твердом нёбе. В некоторых случаях возможно перемещение лоскута на двух питающих ножках.
20.3. ПЛАСТИКА СТЕБЕЛЬЧАТЫМ ЛОСКУТОМ
Стебельчатый лоскут получил название круглого стебля Филатова, или филатовского стебля. Первенство в его разработке принадлежит В.П. Филатову, который сформулировал сам принцип, проверил его в экспериментах на морских свинках и впервые применил на практике для устранения дефекта нижнего века у больного.
Круглый стебель совершил революцию в восстановительной хирургии. Основное его достоинство - возможность заготовки трансплантата в любом месте тела, где кожа содержит выраженный подкожно-жировой слой и ее можно собрать в складку. Стебельчатый лоскут не содержит открытой раневой поверхности. Благодаря развитию собственной сосудистой сети его можно поэтапно - «шагающий стебель» - перемещать из любого участка тела к месту дефекта.
406 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Чаще всего стебли заготовляют на переднебоковой поверхности живота или грудной клетки (рис. 20.6).
Рис. 20.6. Анатомические места для выкраивания стебельчатого лоскута В.П. Филатова
Круглый стебель В.П. Филатова применяют для устранения:
• обширных сквозных и несквозных дефектов и раневых
поверхностей мягких тканей лица (как кожи, так и слизистой оболочки полости рта), которые образуются после иссечения больших по площади и глубоких рубцов или сосудистых опухолей;
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
407 |
https://t.me/medknigi |
|

•значительных по размерам дефектов твердого нёба, отрыва подбородка;
•тотальных или субтотальных дефектов носа, ушных
раковин и губ, языка;
•рецидивирующих анкилозов височно-нижнечелюстного
сустава;
•дефектов мягких тканей дна полости рта.
Этапы использования филатовского стебля
•Заготовку стебля проводят двумя параллельными разрезами кожи и подкожной клетчатки, после чего строго в одном слое мобилизуют кожно-жировую ленту, сворачивают в трубку и края ленты сшивают между собой. При заготовке стебля следует соблюдать соотношение длины и ширины не более чем 3:1. Такое соотношение обеспечивает достаточное питание стебля как непосредственно после его образования, так и при переносе одной из ножек на новое место. При использовании «острого» стебля, когда одну его ножку сразу переносят на новое место и вшивают в другую область, соотношение длины и ширины не должно превышать 2:1.
•Ширина стебля может колебаться от 2 до 10 см, длина - от
5 до 40 см. В среднем стебель готов для пересадки через 1416 дней после его образования (рис. 20.7).
• Пересадку стебля осуществляют отсечением одной его ножки от материнской почвы и вшиванием ее в новое место. Способ перемещения стебля зависит от места его образования по отношению к дефекту. Если стебель образован на груди или шее, то есть вблизи дефекта, одна ножка может быть отсечена от материнской почвы и вшита непосредственно на лицо. Для перемещения стебля из отдаленных участков тела пользуются промежуточным этапом, вшивая одну ножку стебля на руку.
•После приживления ножек стебля проводят основную операцию по устранению дефекта или формированию утраченного органа или его части. При этом проводят распластывание стебля с иссечением шва, моделирование ткани.
•После полного приживления использованного для
устранения дефектов тканей стебля (4-6-8 мес) можно проводить различного рода корригирующие операции (рис. 20.8).
408 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Рис. 20.7. Шаг филатовского стебля, заготовленного в переднебрюшной стенке
Рис. 20.8. Внешний вид больного с оростомой после экзартикуляции левой половины нижней челюсти с тканями дна полости рта, корня языка и футлярно-фасциального иссечения клетчатки шеи по поводу рака слизистой оболочки альвеолярного отростка нижней челюсти T4N1M0. а-в - этапы замещения дефекта мягких тканей филатовским стеблем
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
409 |
https://t.me/medknigi |
|

ГЛАВА 21. ОПЕРАЦИИ ПРИ ГНОЙНОВОСПАЛИТЕЛЬНЫХ ПРОЦЕССАХ ЛИЦА И ШЕИ
|
Показания: поднадкостничные абсцессы, абсцессы |
и |
|||
|
флегмоны различных областей лица и шеи, абсцедирующие фурун- |
||||
|
кулы, карбункулы лица, нагноившиеся гематомы. |
|
|||
|
Обезболивание: выбор метода обезболивания у больных (от |
||||
|
местной инфильтрационной и проводниковой анестезии до |
||||
|
различных вариантов общего обезболивания) осуществляют |
||||
|
индивидуально. Он зависит от клинической картины заболевания, |
||||
|
глубины расположения и точной топической диагностики гнойно- |
||||
|
воспалительного очага. |
|
|
|
|
|
Положение больного зависит от локализации гнойника. |
||||
|
Операцию можно выполнять при положении больного сидя в |
||||
|
кресле или лежа на спине с валиком, подведенным под плечи. |
||||
|
Голова запрокинута назад и повернута в противоположную |
||||
|
операции сторону. |
|
|
|
|
|
До операции учитывают локализацию гнойного очага, |
||||
|
анатомических образований (крупных сосудов, нервов, слюнных |
||||
|
желез), а также функциональные и косметические последствия |
||||
|
хирургического вмешательства. |
|
|
||
|
Вскрытие абсцесса поверхностных отделов лица и шеи |
||||
|
можно выполнить в условиях поликлиники. Лечение глубоко |
||||
|
расположенных абсцессов, карбункулов лица, а также всех видов |
||||
|
флегмон проводят в условиях челюстно-лицевого или |
||||
|
общехирургического отделения. |
|
|
||
|
При вскрытии и дренировании любого гнойного очага |
||||
|
осуществляют забор материала для микробиологического ис- |
||||
|
следования. Определяют вид возбудителя и его чувствительность к |
||||
|
антибиотикам. |
|
|
|
|
|
Гнойные полости многократно промывают растворами |
||||
|
антисептиков |
[нитрофуралом (фурацилином), хлоргексидином, |
|||
|
диокси-дином, перекисью водорода, этакридином (этакридином |
||||
|
лактатом)]. |
Гемостаз |
осуществляют |
перевязкой |
или |
|
диатермокоагуляцией кровоточащих сосудов в ране. |
|
|||
|
На выбор способа дренирования раны влияют объем и |
||||
|
характер вмешательства, вариант его проведения и завершения. |
||||
|
Количество и расположение устанавливаемых дренажей должно |
||||
|
обеспечить полное удаление раневого отделяемого, свободное |
||||
|
промывание всех гнойных полостей. Для дренирования раны |
||||
|
применяют полоски из перчаточной резины, резиновые, |
||||
|
полиэтиленовые или полихлорвиниловые дренажные трубки |
||||
|
разных диаметров, рабочая часть которых перфорирована, а конец |
||||
410 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
|||
|
|
|
https://t.me/medknigi |
|
|

закруглен, или полутрубчатые дренажи, изготавливаемые путем продольного рассечения на две половины резиновой (силиконовой) дренажной трубки. На рану накладывают асептическую ватно-марлевую повязку с изотоническим раствором натрия хлорида или раствором антисептика.
21.1. ОПЕРАЦИИ ПРИ ОДОНТОГЕННОЙ ПОДКОЖНОЙ ГРАНУЛЕМЕ
Показание: мигрирующая гранулема.
Обезболивание: местная инфильтрационная анестезия. Положение больного: сидя в кресле или лежа на спине,
голова повернута в противоположну операции сторону.
Техника оперативного вмешательства при одонтогенной подкожной гранулеме варьирует в зависимости от состояния кожного покрова в области воспалительного очага. При истонченной коже с синюшной окраской делают овальный разрез кожи на границе очага и иссекают пораженный участок кожи. Острой ложечкой тщательно выскабливают вялые грануляции. Образуется воронкообразная рана, на дне которой существует свищевой ход. Его отыскивают с помощью тонкого пуговчатого зонда, после чего маленькой костной ложечкой тщательно выскабливают его на всем протяжении до кости.
При подкожной гранулеме небольших размеров раневая поверхность легко может быть закрыта мобилизацией краев раны, которые сшивают. При более значительных дефектах воронкообразную рану заполняют жировой клетчаткой, которую заимствуют из-под краев раны в виде опрокидывающихся лоскутов на ножке. Если после этого не удается сблизить края кожной раны, ее следует закрыть лоскутом на ножке, выкроенным по соседству. Местно вводят антибиотики. Оставлять раневую поверхность открытой под мазевой повязкой не следует, так как такое заживление происходит долго, а образующийся плоский втянутый рубец приводит к косметическому дефекту.
В тех случаях, когда при одонтогенной подкожной гранулеме кожа остается не пораженной, удаление грануляций и выскабливание свищевого хода осуществляют через разрез кожи под патологическим очагом.
По окончании вмешательства на мягких тканях лица удаляют зуб, приведший к воспалению, и тщательно выскабливают лунку.
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
411 |
https://t.me/medknigi |
|

21.2. ОПЕРАЦИИ ПРИ АБСЦЕССАХ И ФЛЕГМОНАХ ЛИЦА
Вскрытие поднадкостничного абсцесса альвеолярного отростка и альвеолярной части челюсти (периостотомия)
При локализации поднадкостничного абсцесса в области преддверия рта разрезают слизистую оболочку в месте наибольшего выбухания вдоль переходной складки через весь инфильтрированный участок. Рассекают слизистую оболочку, подслизистую ткань и надкостницу до кости. Длина разреза соответствует 3-5 зубам. Надкостницу отслаивают тупым путем.
Поднадкостничный абсцесс, локализующийся по язычной поверхности нижней челюсти, вскрывают путем разреза в месте
наибольшего выбухания инфильтрата до кости. С помощью желобоватого зонда отодвигают надкостницу до нижнего края челюсти, что обеспечивает отток гноя.
При нёбном абсцессе разрез делают в продольном направлении в области наибольшего выбухания тканей, немного отступив от основания альвеолярного отростка или параллельно средней линии нёба с иссечением из стенки гнойника небольшого участка слизистой оболочки треугольной формы.
При локализации гнойной полости в области тела или бугра верхней челюсти после рассечения слизистой оболочки и надкостницы распатором или желобоватым зондом следует пройти вверх к телу или назад и внутрь к бугру верхней челюсти.
При вскрытии гнойного очага в области надкостницы ветви внутренней поверхности нижней челюсти разрез проводят в позади-
молярной области. Затем распатором выходят на внутреннюю поверхность ветви.
Поднадкостничный гнойник на наружной поверхности ветви нижней челюсти вскрывают разрезом, проведенным вестибулярно
на уровне второго и третьего моляра по косой линии до кости, затем распатор продвигают поднадкостнично в направлении угла нижней челюсти, отводят жевательную мышцу кнаружи. После вскрытия поднадкостничного гнойного очага рану многократно промывают дезинфицирующими растворами и дренируют полоской перчаточной резины (рис. 21.1).
412 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Рис. 21.1. Больная с острым гнойным периоститом: а - внешний вид больной спереди: б - внешний вид больной справа; в - смена резинового дренажа после периостотомии
Вскрытие абсцесса, флегмоны лобно-теменно-затылочной области Под общим обезболиванием или местной инфильтрационной анестезией с нейролептаналгезией производят разрез кожи через центр воспалительного инфильтрата на всем его протяжении. Линия разреза проходит параллельно ходу основных сосудисто-нервных пучков в теменной или затылочной областях.
Можно делать два, а иногда и три радиальных разреза.
В лобной области разрез кожи должен проходить по естественным кожным складкам.
Гнойно-воспалительный очаг может располагаться в подкожном, подапоневротическом или поднадкостичном клетчаточном пространствах. Глубина и количество разрезов зависят от локализации гнойных полостей.
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
413 |
https://t.me/medknigi |
|

При расположении гнойника в подапоневротическом или поднад-костичном пространстве рассечение апоневроза (galea aponeurotica) и надкостницы (при гнойном воспалении поднадкостничной клетчатки) проводят на всю длину кожного разреза. После вскрытия, ревизии и промывания гнойных полостей осуществляют дренирование раны.
Вскрытие абсцесса, флегмоны височной области Поверхностные абсцессы и флегмоны височной области
располагаются между кожей и височным апоневрозом или между височным апоневрозом и височной мышцей. Глубокие гнойновоспалительные процессы локализуются между височной мышцей и внутренней стенкой височной ямки.
Вскрытие абсцесса, флегмоны подкожно-жировой клетчатки височной области
Под местной инфильтрационной анестезией с нейролептаналгезией производят радиальный разрез кожи в височной области через середину воспалительного инфильтрата на всем протяжении. В ране выделяют, перевязывают и пересекают поверхностную височную артерию и вену или их крупные ветви. После вскрытия и ревизии гнойного очага удаляют гнойный экссудат. Гнойную полость многократно промывают растворами антисептиков. В операционную рану рыхло вводят марлевую турунду или ленточные дренажи из перчаточной резины.
Вскрытие абсцесса межапоневротического пространства височной области
Проводят разрез кожи вдоль верхнего края скуловой дуги. С помощью кровоостанавливающего зажима отслаивают подкожножировую клетчатку от наружной поверхности височного апоневроза на 0,5-1 см вверх от края скуловой дуги. Рассекают поверхностный листок височного апоневроза в месте прикрепления его к височной дуге на протяжении 1,5-2 см. Вводят кровоостанавливающий зажим в межапоневротиче-ское пространство и, расслаивая клетчатку, вскрывают гнойный очаг. Эвакуируют гнойный экссудат. После многократного промывания гнойной полости растворами антисептиков в рану вводят ленточный дренаж из перчаточной резины, устанавливают дренажную трубку.
Вскрытие абсцесса, флегмоны подапоневротического клетчаточного пространства
414 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Проводят радиальный или дугообразный разрез кожи в височной области через середину воспалительного инфильтрата на всем его протяжении.
При обнаружении в ране поверхностной височной артерии и вены или их крупных ветвей сосуды выделяют, перевязывают и пересекают. Захватив и приподняв височный апоневроз двумя пинцетами, рассекают его на участке 0,5-0,7 см. Через разрез вводят кровоостанавливающий зажим в подапоневротическое клетчаточное пространство, а затем над разведенными браншами зажима рассекают височный апоневроз на всем протяжении раны. Вскрывают гнойно-воспалительный очаг. Дополнительно рассекают височный апоневроз в поперечном направлении для лучшего дренирования гнойного очага.
Вскрытие абсцесса подмышечного клетчаточного пространства височной области
Производят радиальный разрез через середину воспалительного инфильтрата на всем его протяжении или дугообразный разрез кожи в височной области по линии прикрепления височной мышцы. Захватив и приподняв височный апоневроз двумя пинцетами, рассекают его на участке 0,5-0,7 см. Через разрез вводят кровоостанавливающий зажим в подапоневротическое клетчаточное пространство, а затем над разведенными браншами зажима рассекают височный апоневроз на всем протяжении раны. Дополнительно рассекают височный апоневроз в поперечном направлении для лучшего дренирования гнойного очага. С помощью кровоостанавливающего зажима раздвигают волокна височной мышцы над воспалительным инфильтратом. Тупо расслаивая ткани зажимом, проникают в подмышечное клетчаточное пространство, вскрывают гнойно-воспалительный очаг и эвакуируют гной. В подмышечное клетчаточное пространство вводят поливиниловые или резиновые трубки. Предпочтительно активное дренирование раны.
Вскрытие флегмоны подмышечного пространства височной области
Проводят дугообразный разрез кожи над верхней линией прикрепления височной мышцы к височной кости. Крючком оттягивают нижний край раны вниз, выделяют, перевязывают и пересекают крупные ветви поверхностной височной артерии (a. et v. temporalis superficialis). Пересекают височный апоневроз и височную мышцу вдоль lin. temporalis superior. Отслаивая распатором височную мышцу от места прикрепления ее к височной
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
415 |
https://t.me/medknigi |
|

кости, входят в подмышечное клетчаточное пространство, вскрывают гнойно-воспалительный очаг, эвакуируют гнойный экссудат.
В подмышечное клетчаточное пространство вводят трубчатый дренаж. Предпочтительна установка активного дренажа.
Вскрытие абсцесса, флегмоны век Под общим обезболиванием или местной
инфильтрационной анестезией с нейролептаналгезией производят разрез кожи через центр воспалительного инфильтрата на всем его протяжении параллельно свободному краю века или краю глазницы. Расслаивая кровоостанавливающим зажимом рыхлую подкожную клетчатку и раздвигая волокна круговой мышцы глаза (m. orbicularis oculi), продвигаются к центру воспалительного инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гной. В рану вводят узкий дренаж из перчаточной резины.
Вскрытие абсцесса, флегмоны подглазничной области Хирургическое вмешательство при гнойниках данной
локализации заключается во вскрытии гнойного очага внутриили внеротовым разрезами.
При использовании внутриротового доступа производят разрез слизистой оболочки и надкостницы альвеолярного отростка верхней челюсти вдоль свода преддверия рта на протяжении всего воспалительного инфильтрата. С помощью распатора или кровоостанавливающего зажима отслаивают мягкие ткани (включая надкостницу) от передней поверхности верхней челюсти по направлению к центру воспалительного инфильтрата до дна клыковой ямки. Вскрывают гнойную полость, осуществляют дренирование.
При внеротовом доступе производят разрез кожи и подкожной клетчатки по ходу носогубной складки длиной 2,5-3 см. Разрез может проходить параллельно нижнему краю глазницы. Вскрытие гнойного очага в подглазничной области производят расслоением подкожно-жировой клетчатки с помощью кровоостанавливающего зажима по направлению к центру воспалительного инфильтрата. Рану дренируют тонкими резиновыми полосками из перчаточной резины.
Вскрытие абсцесса, флегмоны губ При гнойно-воспалительных процессах в подслизистом
клетчаточном слое губы используют оперативный доступ со стороны внутренней поверхности губ, обращенной в полость рта.
416 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Разрез слизистой оболочки производят вертикально (при абсцессе) или горизонтально, параллельно волокнам круговой мышцы рта (при флегмоне) через вершину воспалительного инфильтрата.
Вскрытие абсцесса, флегмоны наружного носа Обезболивание: местная инфильтрационная анестезия на
фоне премедикации или наркоз (внутривенный). Направление кожного разреза, проводимого через центр воспалительного инфильтрата на всем его протяжении, выбирают, ориентируясь на естественные складки кожи. Раздвигая края раны кровоостанавливающим зажимом, вскрывают гнойный очаг и эвакуируют гной. В рану вводят ленточный дренаж из перчаточной резины или полиэтиленовой пленки.
При локализации гнойно-воспалительного очага в подслизистом слое клетчатки проводят местную инфильтрационную анесте-зию в сочетании с аппликационной анестезией 1-2% раствором тетра-каина (дикаина). Выполняют разрез слизистой оболочки носа вдоль нижней границы воспалительного инфильтрата. Разводят края раны кровоостанавливающим зажимом типа «Москит» с расслойкой тканей до вскрытия гнойновоспалительного очага и эвакуации гнойного экссудата. Поскольку дренаж в ране не удерживается, в целях улучшения условий для оттока экссудата можно иссечь участок слизистой оболочки по краю раны шириной 3-4 мм.
Вскрытие абсцесса, флегмоны в области подбородка Разрез кожи производят с учетом локализации гнойно-
воспалительного очага и ожидаемого эстетического эффекта: дугообразные разрезы, окаймляющие подбородок; вертикальный разрез по средней линии. По линии разреза кожи послойно рассекают подлежащие ткани - подкожно-жировую клетчатку, подкожную мышцу на протяжении воспалительного инфильтрата. Осуществляют гемостаз. Расслаивая кровоостанавливающим зажимом подкожную клетчатку, продвигаются к центру воспалительного инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гнойный экссудат, проводят дренирование.
Вскрытие флегмоны орбиты Гнойный очаг в верхнем отделе глазницы вскрывают
послойным разрезом кожи и подкожно-жировой клетчатки длиной 2 см в верхненаружном или в верхневнутреннем крае орбиты. Тупым путем проходят по костной стенке до скопления экссудата. При локализации гнойного процесса в нижнем отделе глазницы
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
417 |
https://t.me/medknigi |
|

аналогичный разрез производят вдоль нижненаружного или нижневнутреннего края орбиты, отступив книзу от нее на 0,5 см. После рассечения глазничной перегородки по нижней стенке глазницы тупым путем расслаивают клетчатку и опорожняют гнойник. В рану вводят ленточный дренаж из перчаточной резины.
Вскрытие флегмоны глазницы доступом через верхнечелюстную пазуху
Обезболивание: наркоз (внутривенный или ингаляционный); местная инфильтрационная анестезия в сочетании с проводниковой анестезией у круглого отверстия по Вайсблату и аппликационной анестезией со смазыванием слизистой оболочки дна и латеральной стенки носа.
Производят разрез слизистой оболочки и надкостницы альвеолярного отростка верхней челюсти от клыка до второго моляра на 3-4 мм ниже переходной складки. Отслаивают распатором мягкие ткани вверх вместе с надкостницей от передней поверхности верхней челюсти до подглазничного отверстия. С помощью бормашины или долота и костных кусачек удаляют часть передней стенки верхнечелюстной пазухи. Проводят ревизию пазухи с эвакуацией гноя и удалением полипозно измененной слизистой оболочки верхне-челюстной пазухи кюретажной ложечкой.
Для вскрытия и дренирования гнойно-воспалительного очага в клетчатке нижнего отдела глазницы острой кюретажной ложечкой удаляют задний отдел верхней стенки верхнечелюстной пазухи (дно глазницы). Через сформированное костное окно кровооста-навливающим зажимом Бильрота входят в клетчатку орбиты на глубину до 1 см. Эвакуируют гной из орбиты. Для лучшего дренирования гнойно-воспалительного очага в глазнице и пазухе создают соустье между нижним носовым ходом и верхнечелюстной пазухой путем резекции участка стенки носовой полости с помощью долота и кюретажной ложечки.
Верхнечелюстную пазуху рыхло тампонируют йодоформным тампоном, конец которого выводят в нижний носовой ход. Рану за бугром верхней челюсти дренируют резиновой полоской. Края операционной раны слизистой оболочки альвеолярного отростка
|
верхней челюсти сближают единичными направляющими швами. |
|
Вскрытие абсцесса мягкого нёба |
|
Обезболивание: местная инфильтрационная анестезия и |
|
аппликационная анестезия 1% раствором тетракаина (дикаина). |
|
Выполняют разрез слизистой оболочки через вершину |
|
воспалительного инфильтрата (припухлости) на всем его |
418 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

протяжении параллельно нёбной дужке. Кровоостанавливающим зажимом разводят края раны, а затем продвигаются к центру гнойно-воспалительного очага путем расслоения тканей. Эвакуируют гнойный экссудат. Для предупреждения преждевременного слипания краев раны можно иссечь полоску истонченной слизистой оболочки вдоль края раны шириной 2-4 мм либо периодически разводить края раны.
Вскрытие абсцесса твердого нёба При локализации абсцесса в переднем отделе твердого нёба
вскрытие проводят под местной инфильтрационной анестезией в сочетании с проводниковой у большого нёбного отверстия; при локализации в заднем отделе вмешательство выполняют под местной инфильтрационной анестезией в сочетании с проводниковой у круглого отверстия по С.Н. Вайсблату либо подвисочной анестезией по А.В. Вишневскому.
Выполняют разрез слизистой оболочки твердого нёба через воспалительный инфильтрат на всем протяжении параллельно ходу сосудистого пучка нёба.
С помощью кровоостанавливающего зажима разводят края раны, эвакуируют гной. Иссекают полоску слизистой оболочки шириною 2-3 мм по краю раны для обеспечения хорошего постоянного оттока без введения дренажа в рану.
Вскрытие абсцесса, флегмоны тела языка Абсцессы, расположенные к периферии от корня языка,
вскрывают из полости рта. Вмешательство выполняют только под проводниковой анестезией язычного нерва, а также под местной инфильтрационной анестезией в сочетании с проводниковой мандибулярной, торусальной (по Вайсбрему М.М.) анестезией.
После обезболивания толстой пункционной иглой ищут полость абсцесса. После появления в шприце гноя, не извлекая иглы из гнойной полости, производят разрез.
Абсцессы, расположенные по средней линии языка или вблизи от нее, вскрывают со стороны спинки языка. При этом разрез ведут
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
419 |
https://t.me/medknigi |
|

Рис. 21.2. Абсцесс боковой поверхности языка
в направлении от средней линии к абсцессу. Отверстие расширяют тупым инструментом и после опорожнения гноя промывают полость абсцесса физиологическим раствором под давлением или раствором антисептика.
Абсцессы, расположенные по боковым поверхностям языка, вскрывают со стороны его края. При этом разрез проводят на 1-2 мм ниже уровня сосочковой поверхности языка, чтобы не нарушить вкусовые ощущения (рис. 21.2).
Вскрытие абсцесса, флегмоны корня языка Послойно выполняют вертикальный разрез кожи и
подкожной клетчатки в подподбородочной области по средней линии между челюстью и подъязычной костью длиной 4-5 см. Раздвигают крючками края раны. Рассекают собственные фасции шеи и челюстно-подъязыч-ную мышцу по средней линии. При этом уже нередко выделяется гной. Если гноя в этом участке нет, тупым путем проникают кверху, раздвигая в стороны от средней линии подъязычно-язычные, подбородочно-язычные мышцы, и расслаивают клетчатку по направлению к центру воспалительного инфильтрата с помощью кровоостанавливающего зажима. Вскрывают гнойную полость. Выполняют гемостаз. Через операционную рану в клетчаточное пространство корня языка вводят дренажную трубку. Целесообразно подключение дренажа к вакуумной системе для активного дренирования.
При выраженной дыхательной недостаточности предварительно накладывают трахеостому, которую используют для эндотрахеального наркоза.
420 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Вскрытие абсцесса подъязычной области Выполняют разрез слизистой оболочки дна полости рта в
пределах воспалительного инфильтрата, в промежутке между подъязычной складкой и альвеолярным краем нижней челюсти, параллельно и ближе к последнему. Кровоостанавливающим зажимом вскрывают гнойно-воспалительный очаг путем расслоения клетчатки вдоль верхней поверхности челюстноподъязычной мышцы по направлению к центру воспалительного инфильтрата. Дренирование подъязычного клетчаточного пространства осуществляют резиновой полоской.
Вскрытие абсцесса челюстно-язычного желобка Разрезают слизистую оболочку дна полости рта в пределах
воспалительного инфильтрата, на уровне моляров, в промежутке между языком и альвеолярным краем нижней челюсти, параллельно и ближе к последнему. Вскрытие гнойного очага проводят с помощью кровоостанавливающего зажима расслоением клетчатки вдоль внутренней поверхности альвеолярного отростка нижней челюсти, а затем - вдоль верхней поверхности челюстноподъязычной мышцы по направлению к центру воспалительного инфильтрата. В клетчаточное пространство челюстно-язычного желобка через операционную рану вводят ленточный дренаж из перчаточной резины.
Вскрытие абсцесса, флегмоны скуловой области Выбор оперативного доступа определяется локализацией
инфекционно-воспалительного процесса. При поднадкостничном абсцессе скуловой области вскрытие гнойного очага осуществляют внутриротовым доступом, при флегмоне подкожно-жировой клетчатки используют оперативный доступ со стороны кожных покровов.
Вскрытие поднадкостничного абсцесса скуловой области внутриротовым доступом
Разрезают слизистую оболочку и подлежащую надкостницу альвеолярного отростка верхней челюсти вдоль свода преддверия рта над 4, 5, 6-м зубами. Отслаивают надкостницу распатором в области скуло-альвеолярного гребня и кпереди от него. С помощью кровоостанавливающего зажима, продвигаемого вдоль передненаружной поверхности скуловой кости к центру воспалительного инфильтрата, расслаивают мягкие ткани. Вскрывают гнойный очаг, проводят эвакуацию гноя. Вводят через рану в зону гнойновоспалительного очага ленточный дренаж из перчаточной резины или устанавливают полутрубчатый дренаж.
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
421 |
https://t.me/medknigi |
|

Вскрытие флегмоны подкожной клетчатки скуловой области наружным доступом
Разрезают кожу и подкожную клетчатку вдоль нижнего края скуловой кости и ее височного отростка. Осуществляют гемостаз. Обнажают нижний край скуловой кости. Вскрывают гнойный очаг расслоением мягких тканей над скуловой костью кровоостанавливающим зажимом, эвакуируют гной. Вводят в рану ленточный дренаж из перчаточной резины.
Вскрытие абсцессов, флегмон щечной области Выбор оперативного доступа для вскрытия абсцесса,
флегмоны щечной области определяется локализацией инфекционно-воспали-тельного процесса. При абсцессе, флегмоне поверхностного клетчаточного пространства используют оперативный доступ со стороны кожных покровов. При абсцессе, флегмоне глубокого клетчаточного пространства - со стороны полости рта.
При абсцессе подкожножировой клетчатки в верхнем отделе щечной области разрез кожи производят по носогубной складке, а при флегмоне и абсцессе нижнего отдела щечной
области - в поднижнечелюстной области вдоль нижнего края челюсти. Разрезают кожу в области носогубной складки или в поднижнечелюстной области параллельно и ниже на 1-1,5 см края челюсти. Выполняют гемостаз. Вскрывают гнойный очаг путем расслоения подкожной клетчатки над щечной мышцей с помощью кровоостанавливающего зажима по направлению к центру воспалительного инфильтрата. Вводят в рану ленточный дренаж из перчаточной резины или полиэтиленовой пленки (рис. 21.3, 21.4).
422 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Рис. 21.3. Внешний вид больной с флегмоной щеки. Стрелкой указана линия разреза
Рис. 21.4. Абсцесс щеки. Произведен разрез по носогубной складке
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
423 |
https://t.me/medknigi |
|

Вскрытие абсцесса, флегмоны подкожного клетчаточного пространства околоушно-жевательной области
Выбор места и направления разреза кожи определяется локализацией гнойно-воспалительного процесса. При абсцессе подкожно-жировой клетчатки в верхнем отделе околоушножевательной области разрез кожи производят через центр воспалительного инфильтрата параллельно проекции основных ветвей лицевого нерва.
При абсцессе подкожно-жировой клетчатки в нижнем отделе око-лоушно-жевательной области разрез кожи производят в поднижнечелюстной области параллельно и ниже края челюсти на 1-1,5 см с учетом расположения ветвей лицевого нерва.
С помощью кровоостанавливающего зажима вскрывают гнойно-воспалительный очаг путем расслоения подкожной клетчатки над апоневрозом по направлению к центру воспалительного инфильтрата в околоушно-жевательной области. Эвакуируют гной. Осуществляют окончательный гемостаз. Вводят в рану ленточный дренаж из перчаточной резины.
Вскрытие абсцесса, флегмоны подфасциального клетчаточного пространства околоушной области
Делают разрез кожи и подкожной клетчатки, окаймляющий угол нижней челюсти, отступив на 1,5-2 см книзу и кзади от края челюсти для предупреждения повреждения краевой ветви лицевого нерва. Расслаивают подкожную клетчатку и смещают кожу верхнего края раны до появления в ней угла челюсти и нижнего отдела жевательной мышцы. Выполняют гемостаз. Рассекают скальпелем околоушную фасцию на протяжении 0,5-1,0 см и отслаивают ее с помощью кровоостанавливающего зажима через этот разрез от подлежащих тканей.
Рассекают околоушную фасцию над разведенными браншами кровоостанавливающего зажима. Вскрывают гнойный очаг путем расслоения мягких тканей под околоушной фасцией с помощью кровоостанавливающего зажима, продвигаемого к центру воспалительного инфильтрата, эвакуируют гной. Проводят окончательный гемостаз, введение в рану ленточных дренажей из перчаточной резины или полиэтиленовой пленки.
Вскрытие абсцесса, флегмоны подмышечного клетчаточного пространства жевательной области
424 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Делают разрез кожи и подкожной клетчатки, окаймляющий угол нижней челюсти, отступив на 1,5-2 см книзу и кзади от края челюсти.
Расслаивают подкожную клетчатку и смещают кожу верхнего края раны вдоль подкожной мышцы с покрывающей ее поверхностной фасцией шеи до появления в ране угла челюсти и нижнего отдела жевательной мышцы. Осуществляют гемостаз, рассечение скальпелем жевательной фасции в месте прикрепления ее к углу челюсти и пересечение части сухожилия жевательной мышцы в месте его прикрепления к нижней челюсти. Отслаивают распатором сухожилия жевательной мышцы от нижней челюсти и вскрывают гнойный очаг. Выполняют эвакуацию гноя, окончательный гемостаз. Вводят через операционную рану в поджевательное пространство трубчатый или ленточный дренаж.
Вскрытие абсцесса, флегмоны позадичелюстной ямки Разрезают кожу и подкожную клетчатку вдоль края челюсти,
отступив от него книзу на 1 см, с продолжением разреза в позадичелюстную область. Расслаивают подкожную клетчатку и смещают кожу верхнего края раны до появления нижнего полюса околоушной слюнной железы. Рассекают околоушную фасцию вдоль нижнего полюса околоушной слюнной железы в месте перехода ее в поверхностный листок собственной фасции шеи. Выполняют гемостаз. Вскрывают гнойный очаг в позадичелюстной ямке расслоением кровоостанавливающим зажимом клетчатки вдоль наружной и внутренней поверхностей околоушной слюнной железы. Эвакуируют гной. Выполняют окончательный гемостаз. Вводят через операционную рану в позадичелюстное пространство ленточный или трубчатый дренаж.
Вскрытие флегмоны околоушно-жевательной области с поражением нескольких клетчаточных пространств
Используют комбинированный оперативный доступ - поднижнечелюстной и подскуловой, при этом операционные раны в подскуловой и поднижнечелюстной областях соединяются между собой.
Отступив книзу на 1,5-2 см от края челюсти, в поднижнечелюстной области производят послойный разрез мягких тканей, окаймляющий угол челюсти. Выполняют гемостаз. Кровоостанавливающим зажимом вскрывают гнойную полость, расположенную над апоневрозом в подкожно-жировой клетчатке околоушно-жевательной области. Эвакуируют гной.
Смещают кожу верхнего края раны вместе с краевой ветвью лицевого нерва вверх до появления в ней угла челюсти и нижнего
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
425 |
https://t.me/medknigi |
|

отдела жевательной мышцы. Рассекают скальпелем околоушную фасцию на протяжении 0,5-0,6 см. С помощью кровоостанавливающего зажима через этот разрез фасцию отслаивают от подлежащих тканей, а затем рассекают над разведенными браншами зажима.
Расслаивая клетчатку под околоушной фасцией зажимом, вскрывают гнойный очаг. Выполняют эвакуацию гноя и ревизию позадичелюстной ямки путем расслоения клетчатки, прилежащей к наружной и внутренней поверхностям околоушной слюнной железы. При выраженном ограничении открывания рта осуществляют ревизию подмышечного клетчаточного пространства жевательной области после пересечения сухожилия m. masseter и отслойки этой мышцы распатором от ветви нижней челюсти.
Затем производят разрез кожи в околоушной области параллельно нижнему краю скуловой кости. Выполняют гемостаз. Расслаивают подкожно-жировую клетчатку околоушной области по направлению к операционной ране в поднижнечелюстной области. Формируют широкий туннель, соединяющий эти раны. Рассекают скальпелем околоушно-жевательную фасцию вдоль нижнего края скуловой кости. Расслаивают с помощью кровоостанавливающего зажима клетчатку, заполняющую пространство между околоушножевательной фасцией и околоушной слюнной железой и m.
masseter, по направлению к операционной ране в поднижнечелюстной области, формируют широкий туннель, соединяющий эти две раны.
Вводят в сформированные сквозные туннели в подкожножировой и подфасциальной клетчатке околоушно-жевательной области ленточные или трубчатые дренажи. Возможно введение дополнительных дренажей в позадичелюстную ямку и в подмышечное клетчаточное пространство жевательной области (рис. 21.5).
Вскрытие абсцесса, флегмоны подвисочной ямки Производят разрез слизистой оболочки вдоль альвеолярного
отростка верхней челюсти на 2-3 мм ниже переходной складки и параллельно ей над молярами длиной 1,5-2 см. Отслаивают распатором мягкие ткани верхнего края раны от бугра верхней челюсти на 1-1,5 см.
Выполняют ревизию подвисочного пространства путем расслоения клетчатки с помощью кровоостанавливающего зажима. Вскрывают абсцесс. Эвакуируют гной. Вводят ленточный резиновый дренаж в подвисочное клетчаточное пространство через операционную рану во рту.
426 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Дренируют подвисочное клетчаточное пространство из оперативного доступа, используемого для вскрытия флегмоны соседних заинтересованных областей. Так, при флегмоне около-
глоточного пространства и подвисочной ямки (обычно при этом наблюдается распространение
Рис. 21.5. Внешний вид больного до (а - вид спереди; б - вид сбоку) и после вскрытия (в) флегмоны околоушно-жевательной области
инфекционно-воспалительного процесса на крыловидночелюстное пространство) поднижнечелюстным доступом вскрывают флегмону окологлоточного пространства. После этого
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
427 |
https://t.me/medknigi |
|

|
отделяют внутреннюю крыловидную мышцу от места ее |
|||||||
|
прикрепления |
к |
нижней |
челюсти |
и |
проникают |
||
|
кровоостанавливающим зажимом, расслаивая им клетчатку вдоль |
|||||||
|
внутренней поверхности ветви челюсти вначале в крыловидно- |
|||||||
|
челюстное пространство, а затем в подвисочную ямку. |
|
||||||
|
При |
сочетании |
поражения околоушно-жевательной |
|||||
|
области и |
подвисочной |
ямки |
используют подскуловой и под- |
||||
|
нижнечелюстной доступы, вскрывают флегмону околоушно-жева- |
|||||||
|
тельной области, а затем через промежуток между полулунной |
|||||||
|
вырезкой ветви нижней челюсти и нижним краем скуловой дуги с |
|||||||
|
помощью кровоостанавливающего зажима проникают в |
|||||||
|
подвисочное клетчаточное пространство. Осуществляют эвакуацию |
|||||||
|
экссудата. После эвакуации в подвисочное клетчаточное |
|||||||
|
пространство вводят трубчатый дренаж. |
|
|
|||||
|
При одновременном развитии инфекционно-воспали- |
|||||||
|
тельного |
процесса |
в височной |
области и |
в |
подвисочной |
||
|
ямке проводят вскрытие флегмоны височной области. Затем, |
|||||||
|
расслаивая кровоостанавливающим зажимом клетчатку вдоль |
|||||||
|
переднего края височной мышцы, проникают в подвисочное |
|||||||
|
клетчаточное пространство. После вскрытия гнойного очага и |
|||||||
|
эвакуации гноя в подвисочное пространство вводят трубчатый |
|||||||
|
дренаж. |
|
|
|
|
|
|
|
|
Вскрытие абсцесса крыловидно-челюстного пространства |
|||||||
|
внутриротовым доступом |
|
|
|
|
|||
|
Производят разрез слизистой оболочки вдоль наружного |
|||||||
|
края крыловидно-челюстной складки длиной около 2,5-3 см. |
|||||||
|
Разводят края раны с расслоением подслизистого слоя клетчатки и |
|||||||
|
межкрыловидной |
фасции |
кровоостанавливающим |
зажимом. |
||||
|
Вскрывают гнойный очаг путем расслоения клетчатки крыловидно- |
|||||||
|
челюстного пространства вдоль внутренней поверхности ветви |
|||||||
|
нижней челюсти с помощью кровоостанавливающего зажима. |
|||||||
|
Вводят через операционную рану ленточный дренаж из |
|||||||
|
перчаточной резины, который можно фиксировать швом к краю |
|||||||
|
раны. |
|
|
|
|
|
|
|
|
Вскрытие флегмоны крыловидно-челюстного пространства |
|||||||
|
наружным поднижнечелюстным доступом |
|
|
|||||
|
Выполняют разрез кожи и подкожной клетчатки, |
|||||||
|
окаймляющий угол нижней челюсти, отступив на 1,5-2 см книзу и |
|||||||
|
кзади от края челюсти в целях предупреждения повреждения |
|||||||
|
краевой ветви лицевого нерва. Отслаивают верхний край раны от |
|||||||
|
подкожной мышцы и покрывающей ее поверхностной фасции шеи |
|||||||
428 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|||||||
|
|
|
|
https://t.me/medknigi |
|
|
||

до появления в ране угла нижней челюсти. При этом вместе с подкожно-жировой клетчаткой смещается вверх и краевая ветвь лицевого нерва. Пересекают скальпелем подкожную мышцу шеи в месте ее прикрепления к углу челюсти и части сухожилия внутренней крыловидной мышцы в месте его прикрепления к нижней челюсти. Гемостазируют. Отслаивают распатором сухожилия внутренней крыловидной мышцы от внутренней поверхности нижней челюсти. Вскрывают гнойный очаг расслоением клетчатки крыловидно-челюстного пространства кровоостанавливающим зажимом. Выполняют окончательный гемостаз, дренирование.
21.3. ВСКРЫТИЕ КАРБУНКУЛА ЛИЦА
При карбункуле губ (особенно верхней) производят
крестообразный разрез кожи. После проведения разреза кожи (слизистой оболочки) кожные лоскуты отсепаровывают, расслаивают кровоостанавливающим зажимом подлежащие ткани, продвигаются к центру инфекци-онно-воспалительного очага, вскрывают его и эвакуируют гнойный экссудат, иссекают всю нежизнеспособную клетчатку в пределах здоровых тканей. Осуществляют гемостаз путем перевязки или диатермокоагуляции кровоточащих сосудов в ране. Рану многократно промывают растворами антисептиков, а затем вводят в рану ленточные дренажи из перчаточной резины или полиэтиленовой пленки (рис. 21.6, 21.7).
21.4. ОПЕРАЦИИ ПРИ ХРОНИЧЕСКОМ ОСТЕОМИЕЛИТЕ
Оперативным вмешательством при хроническом остеомиелите челюстей служит удаление секвестров и содержимого остеомиелитических очагов через внутриротовые или наружные разрезы.
На верхней челюсти в большинстве случаев оперируют через внутриротовой доступ, на нижней челюсти часто приходится прибегать к наружным разрезам. В большинстве случаев разрез проводят через свищевой ход и делают такой длины, чтобы можно было хорошо осмотреть весь остеомиелитический очаг. Одновременно проводят и иссечение свищей, особенно при длительно протекавших процессах. При диффузных процессах на нижней челюсти лучше применять типичные оперативные доступы для обнажения кости. Такие разрезы показаны при расположении свищей на значительном удалении от остеомиели-
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
429 |
https://t.me/medknigi |
|

Рис. 21.6. Внешний вид больной с карбункулом лица до (а) и после (б) разреза
Рис. 21.7. Внешний вид больного после вскрытия карбункула слизистой оболочки нижней губы и подбородка
тического очага (например, на щеке или шее), а также при необходимости обследовать значительные участки кости.
После рассечения мягкие ткани отделяют от кости распатором, находят секвестральную полость (или несколько полостей), вскрывают ее переднюю или нижнюю стенку с
430 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

помощью кусачек, долота или фрезы. При этом секвестральную полость расширяют до размеров, немного превышающих размеры секвестров и позволяющих осмотреть все углубления и карманы в кости; удаляют секвестр, тщательно обследуют полость пальцем и затем острой ложечкой выскабливают.
После выскабливания секвестральную полость промывают раствором перекиси водорода и изотоническим раствором натрия хлорида, просушивают марлевыми тампонами и приступают к формированию полости таким образом, чтобы она была максимально уплощена и своим видом напоминала лодку. Затем полость еще раз промывают, просушивают и припудривают сухими антибиотиками и сульфаниламидными препаратами. Очаги в мягких тканях выскабливают или иссекают. После обработки мягких тканей решают вопрос о заполнении образовавшейся в кости полости. Если она небольшая, ее можно заполнить гемостати-ческой губкой с антибиотиками и рану зашить с оставлением 1-2 резиновых выпускников. При больших полостях от наложения глухих швов следует воздержаться, так как даже после тщательного выскабливания отдельные, внешне здоровые, участки кости некоторое время находятся в состоянии воспаления и могут продуцировать гной. Вместе с тем следует заполнить полость таким материалом, который бы, защищая рану от внешних раздражений, в то же время благоприятно воздействовал на остеопластические процессы (лиофилизированной гомокостью и т.п.). В сомнительных же случаях лучше всего ввести в рану йодоформный тампон (если вмешательство проводилось со стороны полости рта) или тампон с синтомициновой эмульсией (если оперативное вмешательство проводилось со стороны кожи).
В дальнейшем, с образованием хорошего грануляционного слоя, на рану мягких тканей можно наложить вторичные швы. На верхней челюсти в большинстве случаев рану можно зашить и наглухо.
При хроническом остеомиелите верхней челюсти, осложнившемся воспалением верхнечелюстной пазухи, наиболее рациональный метод оперативного лечения - ее широкое вскрытие по Колдуэллу-Люку. При этом удается не только удалить секвестры, но и выскоблить подвергшуюся воспалительным и дегенеративным изменениям слизистую оболочку верхнечелюстной пазухи. После обработки раны необходимо сделать соустье между пазухой и нижним носовым ходом. На 1-2 сут в пазухе оставляют йодоформный тампон, пропитанный вазелином. Рану со стороны полости рта зашивают наглухо.
Очень часто при вскрытии остеомиелитического очага во время операции находят выстояние корней зубов в секвестральную
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
431 |
https://t.me/medknigi |
|

полость или только обнажение корней. В большинстве случаев такие зубы должны быть удалены. Однако если после выскабливания полости боковая поверхность корня обнажена на незначительном протяжении, а его верхушка закрыта здоровыми слоями кости, то такой зуб, особенно ценный для укрепления протеза, может быть оставлен. Все удаленные во время операции патологически измененные ткани должны быть отправлены на гистологическое исследование.
21.5. ОПЕРАЦИИ ПРИ ФЛЕГМОНАХ ГЛОТКИ И ОКОЛОГЛОТОЧНОГО ПРОСТРАНСТВА
Вскрытие флегмоны окологлоточного пространства Разрезают кожу и подкожную клетчатку на длину 4-5 см
вдоль края нижней челюсти, отступив от него книзу на 2 см. Отслаивают верхний край раны от подкожной шейной мышцы и покрывающей ее поверхностной фасции шеи. При этом вместе с подкожно-жировой клетчаткой смещается вверх и краевая ветвь лицевого нерва. Пересекают подкожную мышцу шеи в месте прикрепления ее к краю нижней челюсти. Выполняют гемостаз. Вскрывают гнойно-воспалительный очаг в окологлоточном пространстве расслоением клетчатки вдоль внутренней поверхности внутренней крыловидной мышцы с помощью кровоостанавливающего зажима. Эвакуируют гной. Осуществляют окончательный гемостаз. Вводят через операционную рану в окологлоточное пространство ленточный или трубчатый дренаж для вакуумного дренирования.
Вскрытие абсцесса стенки глотки Вскрытие абсцесса стенки глотки проводят внутриротовым
доступом под инфильтрационной и аппликационной анестезией 1- 2% раствором тетракаина (дикаина). Тетракаином смазывают слизистую оболочку зева, корень языка и стенки глотки.
Производят вертикальный разрез слизистой оболочки через центр воспалительного инфильтрата на глубину не более 2-3 мм во избежание повреждения кровеносных сосудов стенки глотки (для этого лезвие скальпеля оборачивают несколькими слоями марли таким образом, чтобы свободным оставался конец лезвия длиной около 3 мм). Кровоостанавливающим зажимом тупо раздвигают края раны и, расслаивая клетчатку, продвигаются к центру гнойновоспалительного очага, вскрывают его. Эвакуируют гной. Дренажи не используют из-за плохой их фиксации в ране.
432 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Вскрытие флегмоны позадиглоточного пространства Разрез кожи длиной 5-6 см проводят вдоль переднего края
гру-дино-ключично-сосцевидной мышцы соответствующей стороны от верхнего края щитовидного хряща вниз. Послойно рассекают на всю длину кожной раны подкожно-жировую клетчатку, поверхностную и третью фасции шеи. Тупо расслаивая кровоостанавливающим зажимом клетчатку и отводя ее крючками в стороны, обнажают поверхность париетального листка четвертой фасции шеи, надсекают на протяжении 4-5 мм париетальный листок, а затем, подведя через этот разрез под нее кровоостанавливающий зажим, под визуальным контролем рассекают фасциальный листок над разведенными браншами зажима на всем протяжении раны.
Отодвигают крючком в латеральном направлении и смещают кзади сосудисто-нервный пучок шеи. Трахею вместе с щитовидной железой отодвигают в медиальном направлении, после чего, тупо расслаивая околопищеводную и ретровисцеральную клетчатку корнцангом, вскрывают гнойно-воспалительный очаг, эвакуируют гной.
Для лучшего дренирования гнойно-воспалительного очага операцию можно завершить отсечением медиальной ножки грудино-ключично-сосцевидной мышцы от места прикрепления ее к грудино-ключичному сочленению. После окончательного гемостаза в позадичелюстное пространство вводят трубчатые дренажи из эластичной пластмассы для длительного активного вакуумного дренирования.
21.6. ОПЕРАЦИИ ПРИ АБСЦЕССАХ И ФЛЕГМОНАХ ШЕИ
Вскрытие абсцесса, флегмоны подподбородочной области Разрез кожи и подкожной клетчатки проводят вертикально
по средней линии, отступив на 1-1,5 см от нижнего края челюсти, длиной 3-4 см. Можно использовать разрез в подподбородочной области параллельно краю нижней челюсти на середине расстояния между челюстью и подъязычной костью. Отслаивают края раны от подкожной мышцы шеи с покрывающей ее поверхностной фасцией шеи.
При абсцессе подподбородочной области рассекают по средней линии поверхностный листок собственной фасции шеи на всем протяжении кожной раны, а при флегмоне можно проводить дополнительно крестообразное рассечение подкожной мышцы шеи для лучшего зияния краев операционной раны. Проводят гемостаз. Вскрывают гнойный очаг расслоением клетчатки подподбородочного пространства с помощью кровоостанавливающего
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
433 |
https://t.me/medknigi |
|

зажима по направлению к центру воспалительного инфильтрата. Эвакуируют гной. Выполняют окончательный гемостаз. Вводят через операционную рану в подподборо-дочное клетчаточное пространство ленточный дренаж из перчаточной резины.
Вскрытие абсцесса, флегмоны поднижнечелюстной области Используют наружный доступ с разрезом кожи в
поднижнечелюстной области длиной 6-7 см по линии, соединяющей центр подбородка с точкой, расположенной на 2 см ниже вершины угла нижней челюсти. Этот доступ обеспечивает сохранение краевой ветви лицевого нерва даже в случае расположения ее ниже края челюсти. Отслаивают по верхнему краю раны кожу вместе с подкожно-жировой клетчаткой от поверхностной фасции шеи с помощью ножниц, кровоостанавливающего зажима и марлевого тампона до появления в ране края нижней челюсти. При этом вместе с подкожножировой клетчаткой отодвигается вверх краевая ветвь лицевого нерва. Рассекают подкожную мышцу шеи с покрывающей ее поверхностной фасцией шеи на протяжении 8-10 мм. Отслаивают подкожную мышцу от подлежащего поверхностного листка собственной фасции шеи с помощью кровоостанавливающего зажима, введенного через разрез в этой мышце. При локализации инфекционно-воспалительного процесса между поверхностной и собственной фасциями шеи этим достигается вскрытие гнойного очага. Пересекают подкожную мышцу шеи над разведенными браншами кровоостанавливающего зажима на всем протяжении кожной раны. Осуществляют гемостаз. При абсцессе собственно поднижнечелюстного клетчаточного пространства рассекают поверхностный листок собственной фасции шеи на протяжении 1,5-2 см, расслаивают с помощью кровоостанавливающего зажима клетчатку, окружающую поднижнечелюстную слюнную железу, вскрывают гнойно-воспалительный очаг, эвакуируют гной. Выполняют гемостаз.
При флегмоне поднижнечелюстного клетчаточного пространства, особенно гнилостно-некротической, поверхностный листок собственной фасции шеи рассекают на всем протяжении кожной раны. Выделяют, перевязывают и пересекают лицевую артерию и лицевую вену в промежутке между поднижнечелюстной слюнной железой и краем нижней челюсти. Отводят крючком поднижнечелюстную слюнную железу книзу и осуществляют ревизию поднижнечелюстного клетчаточного пространства, расслаивая с помощью кровоостанавливающего зажима клетчатку, окружающую слюнную железу, особенно позади и выше железы. Вскрывают гнойно-воспалительный очаг, эвакуируют гной.
434 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Выполняют окончательный гемостаз. Вводят в зону вскрытого гнойно-воспалительного очага через операционную рану ленточные дренажи или дренажные трубки (рис. 21.8, 21.9).
Вскрытие флегмоны дна полости рта с локализацией гнойновоспалительного процесса в подъязычной области с обеих сторон
Разрезают слизистую оболочку дна полости рта с одной стороны в промежутке между подъязычной складкой и альвеолярным отростком нижней челюсти параллельно последнему. Вскрывают гнойный очаг путем расслоения клетчатки вдоль верхней поверхности челюстно-подъязычной мышцы и по направлению к центру воспалительного инфильтрата с помощью кровоостанавливающего зажима. Разрезают слизистую оболочку дна полости рта и вскрывают гнойно-воспалительный очаг в подъязычной области с противоположной стороны аналогичным путем. Вводят в подъязычное клетчаточное пространство через операционную рану справа и слева ленточный дренаж из перчаточной резины или полиэтиленовую пленку.
Рис. 21.8. Гнилостно-некротическая флегмона дна полости рта и шеи
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
435 |
https://t.me/medknigi |
|

Рис. 21.9. Внешний вид больного с флегмоной поднижнечелюстной области: а - вид спереди: б - вид сбоку
Вскрытие флегмоны дна полости рта с локализацией гнойновоспалительного процесса в поднижнечелюстной и подъязычной областях одноименной стороны
Делают разрез кожи и подкожной клетчатки по линии, соединяющей центр подбородка с точкой, расположенной на 2 см ниже вершины угла нижней челюсти, длина которого соответствует протяженности воспалительного инфильтрата.
Отслаивают по верхнему краю раны кожу с подкожножировой клетчаткой от подкожной шейной мышцы и покрывающей ее поверхностной фасции шеи с помощью ножниц, кровоостанав-ливающего зажима и марлевого тампона до появления в ране края нижней челюсти. При этом вместе с подкожно-жировой клетчаткой смещается вверх и краевая ветвь лицевого нерва.
Делают разрез подкожной мышцы с покрывающими ее листками поверхностной фасции шеи над вершиной воспалительного инфильтрата длиной до 1 см.
Отслаивают подкожную мышцу от подлежащих тканей с помощью кровоостанавливающего зажима.
Пересекают подкожную мышцу шеи с покрывающей ее поверхностной фасцией шеи над разведенными браншами кровоостанавливающего зажима на всем протяжении кожной раны. Выполняют гемостаз. Вскрывают капсулу поднижнечелюстной слюнной железы в области ее верхнего полюса рассечением поверхностного листка собственной фасции шеи. Выделяют, перевязывают и пересекают лицевую вену и лицевую артерию. Выполняют отведение поднижнечелюстной слюнной железы книзу и ревизию глубокого отдела поднижнечелюстного пространства путем расслойки клетчатки между железой и глубоким листком
436 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

собственной фасции шеи кровоостанавливающим зажимом. Вскрывают гнойный очаг, эвакуируют гной. Далее расслаивают кровоостанавливающим зажимом волокна подъязычной мышцы, рассекают их над разведенными браншами кровоостанавливающего зажима для создания широкого сообщения между подъязычным и поднижне-челюстным клетчаточным пространствами. Осматривают подъязычную область путем расслойки клетчатки кровоостанавливающим зажимом по направлению к центру воспалительного инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гной. Выполняют окончательный гемостаз. Вводят через операционную рану ленточный или трубчатый дренаж в подъязычное и поднижнечелюстное клетчаточное пространства.
Вскрытие гнойника в подъязычной области проводят разрезом слизистой оболочки дна полости рта вдоль альвеолярного отростка над воспалительным инфильтратом. Расслаивают ткани по направлению к центру воспалительного очага с помощью кровоостанавливающего зажима. Вводят ленточный полиэтиленовый или резиновый дренаж.
Вскрытие флегмоны дна полости рта с локализацией гнойновоспалительного процесса в поднижнечелюстных областях с обеих сторон
Операцию вскрытия флегмоны дна полости рта данной локализации осуществляют как два последовательных оперативных вмешательства по дренированию поднижнечелюстных клетчаточных пространств слева и справа с ревизией подподбородочного клетчаточного пространства. Разрезы в правой и левой поднижнечелюстных областях проводят таким образом, чтобы в подподбородочной области между ними сохранилась кожная перемычка протяженностью 2-2,5 см.
Производят разрез кожи и подкожной клетчатки по линии, соединяющей точку, расположенную на 2 см ниже вершины угла нижней челюсти, и срединную точку по нижнему краю подбородочного отдела нижней челюсти, не доходя 1,5 см до средней линии шеи. Отслаивают верхний край раны кожи с подкожно-жировой клетчаткой подкожной шейной мышцы и покрывающей ее поверхностной фасцией шеи с помощью ножниц или кровоостанавливающего зажима, марлевого тампона до появления в ране края нижней челюсти. При этом вместе с подкожно-жировой клетчаткой смещается вверх и краевая ветвь лицевого нерва. Рассекают подкожную мышцу с покрывающими ее листками поверхностной фасции шеи над вершиной воспалительного инфильтрата на протяжении 1 см. Отслаивают ее
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
437 |
https://t.me/medknigi |
|

от подлежащих тканей с помощью кровоостанавливающего зажима, пересекают мышцу с покрывающей ее поверхностной фасцией шеи над разведенными браншами кровоостанавливающего зажима на протяжении всей длины разреза кожи. Выделяют, перевязывают и пересекают лицевую вену и лицевую артерию.
Вскрывают капсулу поднижнечелюстной слюнной железы в области ее верхнего полюса рассечением поверхностного листка собственной фасции шеи. Выполняют гемостаз. Осуществляют отведение поднижнечелюстной слюнной железы книзу и ревизию глубокого отдела поднижнечелюстного пространства расслойкой клетчатки между железой и глубоким листком собственной фасции шеи с помощью кровоостанавливающего зажима. Вскрывают гнойно-воспалительный очаг, эвакуируют гной.
Проводят аналогичную операцию с противоположной стороны.
Отслаивают подкожножировую перемычку между операционными ранами в подподбородочной области от поверхностного листка собственной фасции шеи. Рассекают собственную фасцию шеи и челюстно-подъязычную мышцу по средней линии. Проводят ревизию подподбородочного клетчаточного пространства путем расслоения клетчатки с помощью крово-останавливающего зажима. Выполняют окончательный гемостаз. Вводят через операционную рану трубчатый или ленточный дренаж в подподбородочное, поднижнечелюстное клетчаточное пространства, который соединяет обе операционные раны между собой (рис. 21.10).
Рис. 21.10. Внешний вид больной с флегмоной дна полости рта: а - вид спереди; б - флегмона дренирована разрезом в поднижнечелюстной области и по средней линии
438 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Вскрытие флегмон дна полости рта при локализации инфекционно-воспалительного процесса в клетчаточном пространстве поднижнечелюстных и подъязычных областей с обеих сторон
Проводят послойный разрез кожи и подкожной клетчатки в правой и левой поднижнечелюстных областях с сохранением в подподбородочной области перемычки мягких тканей протяженностью 2-2,5 см.
Выполняют отслойку верхнего края раны от подкожной шейной мышцы и покрывающей ее поверхностной фасции шеи с помощью ножниц или кровоостанавливающего зажима, марлевого тампона до появления в ране края нижней челюсти. При этом вместе с подкожно-жировой клетчаткой смещается вверх и краевая ветвь лицевого нерва. Затем рассекают подкожную мышцу с покрывающими ее листками поверхностной фасции шеи над вершиной воспалительного ин-фильтрата длиной до 1 см.
Отслаивают подкожную мышцу от подлежащих тканей с помощью кровоостанавливающего зажима по всей протяженности разреза кожи.
Пересекают подкожную мышцу шеи с покрывающей ее поверхностной фасцией шеи над разведенными браншами кровоостанавливающего зажима на протяжении всей длины разреза кожи. Выделяют, перевязывают и пересекают лицевую вену и лицевую артерию.
Вскрывают капсулу поднижнечелюстной слюнной железы в области ее верхнего полюса рассечением поверхностного листка собственной фасции шеи. Выполняют гемостаз. Проводят отведение поднижнечелюстной слюнной железы книзу и ревизию глубокого отдела поднижнечелюстного пространства расслойкой клетчатки между железой и глубоким листком собственной фасции шеи с помощью кровоостанавливающего зажима. Вскрывают гнойный очаг.
Проводят внедрение кровоостанавливающего зажима между волокнами подъязычной мышцы с их расслоением, разведением и проникновение в подъязычное клетчаточное пространство в целях вскрытия гнойного очага.
Проводят аналогичную операцию с противоположной стороны.
Отслаивают подкожно-жировую перемычку между операционными ранами в подподбородочной области от поверхностного листка собственной фасции шеи.
Рассекают собственную фасцию шеи и челюстноподъязычную мышцу по средней линии. Проводят ревизию подподбородочного клетчаточного пространства путем расслоения
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
439 |
https://t.me/medknigi |
|

клетчатки с помощью кровоостанавливающего зажима и ревизию клетчаточного простран-ства корня языка путем разведения в разные стороны от средней линии подъязычно-язычных, подбородочно-язычных мышц и расслойки клетчатки этого пространства с помощью кровоостанавливающего зажима. Вводят через операционную рану промывные трубчатые дренажи в клетчаточные пространства поднижнечелюстной, подъязычной, подподбородочной областей и корня языка. Выполняют окончательный гемостаз.
Вскрытие абсцесса, флегмоны подкожно-жировой клетчатки переднего отдела подподъязычной части шеи
Вскрывают гнойно-воспалительный очаг в подкожной клетчатке. Для этого используют горизонтальные разрезы кожи, проходящие по направлению кожных складок через центр воспалительного инфильтрата. Расслаивают подкожно-жировую клетчатку с помощью кровоостанавливающего зажима. После вскрытия гнойно-воспалительного очага эвакуируют гной и дренируют полость резиновым выпускником.
Вскрытие абсцесса, флегмоны надгрудинного межапоневротического клетчаточного пространства
Используют разрез кожи, параллельный верхнему краю рукоятки грудины. Рассекают кожу, подкожную клетчатку с поверхностной фасцией и, разводя края раны крючками вверх и вниз, обнажают поверхность второй фасции шеи.
Для предупреждения повреждения вен и яремной венозной дуги, расположенных в надгрудинном межапоневротическом клетчаточном пространстве, через небольшой разрез длиной до 0,5 см под вторую фасцию шеи подводят кровоостанавливающий зажим и рассекают ее над разведенными браншами зажима на всем протяжении воспалительного инфильтрата.
Тупо расслаивая клетчатку с помощью кровоостанавливающего зажима, продвигаются к центру гнойновоспалительного очага, вскрывают его, эвакуируют гной.
Тупо расслаивая клетчатку в боковых направлениях, осуществляют ревизию так называемых слепых мешков, расположенных позади нижнего конца кивательной мышцы. Выполняют гемостаз.
В гнойно-воспалительный очаг через рану вводят резиновые дренажи.
440 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Вскрытие абсцесса, флегмоны предтрахеального клетчаточного пространства
При изолированном поражении предтрахеального клетчаточного пространства вскрытие гнойника выполняют срединным доступом. Разрез кожи проводят на протяжении от середины верхнего края рукоятки грудины по средней линии до перстневидного хряща.
После рассечения поверхностной фасции шеи с помощью марлевого тупфера отслаивают края раны и разводят их крючками вправо и влево, обнажая поверхность второй фасции.
Для предупреждения повреждения вен и яремной венозной дуги, расположенных в надгрудинном межапоневротическом клетчаточном пространстве, через небольшой разрез длиной до 0,5 см под вторую фасцию шеи подводят кровоостанавливающий зажим и рассекают ее над разведенными браншами зажима на всем протяжении раны.
С помощью кровоостанавливающего зажима и марлевого тупфера тупо расслаивают и отслаивают клетчатку с находящимися в ней сосудами от третьей фасции шеи. Осуществляют гемостаз. Отодвинув крючками клетчатку и обнаружив глубокую пластинку фасции, рассекают ее. Расположенный под ней париетальный листок четвертой фасции шеи рассекают над разведенными браншами подведенного под нее кровоостанавливающего зажима. Такое послойное рассечение тканей под визуальным контролем зрения уменьшает вероятность повреждения расположенных в этом клетчаточном пространстве сосудов и перешейка щитовидной железы.
Тупо расслаивая клетчатку кровоостанавливающим зажимом, продвигаются к центру воспалительного инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гной.
После окончательного гемостаза в гнойно-воспалительный очаг через рану вводят ленточные или трубчатые дренажи.
Вскрытие флегмоны при вторичном поражении предтрахеального клетчаточного пространства, связанного с распространением инфекционно-воспалительного процесса из бокового окологлоточного пространства или влагалища сосудисто-нервного пучка шеи
Разрез шеи проводят вдоль переднего края грудино- ключично-сосцевидной мышцы соответствующей стороны от грудино-ключичного сочленения до нижнего края щитовидного хряща.
Послойно рассекают на всю длину кожной раны подкожножировую клетчатку, поверхностную, вторую и третью фасции шеи,
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
441 |
https://t.me/medknigi |
|

образующие влагалище для m. sternocleidomastoideus, m. omuhyoideus, m. thyreohyoideus, m. sternothyreoideus.
Тупо расслаивая кровоостанавливающим зажимом клетчатку и отводя ее крючками в стороны, обнажают поверхность париетального листка четвертой фасции шеи.
Надсекают на протяжении 4-5 мм париетальный листок четвертой фасции, а затем, подведя через этот разрез под нее кровоостанавливающий зажим, под визуальным контролем рассекают фасциальный листок над разведенными браншами зажима на всем протяжении раны.
Тупо расслаивая клетчатку кровоостанавливающим зажимом, продвигаются к центру воспалительного инфильтрата в предтрахеальном клетчаточном пространстве, вскрывают гнойновоспалительный очаг, эвакуируют гной. Из того же доступа, расслаивая клетчатку мягким зажимом, проникают в боковое окологлоточное пространство, осуществляют его ревизию и, при наличии в нем гнойно-воспалительного очага, вскрывают его, эвакуируют гной.
После отведения крючками кивательной мышцы латерально обнажают поверхность фасциального влагалища сосудистонервного пучка шеи, образованного листками fascia endocervicalis.
При инфильтрации клетчатки сосудисто-нервного пучка шеи надсекают стенку фасциального влагалища, вводят под нее кровоостанавливающий зажим, оттесняя тем самым внутреннюю яремную вену, общую сонную артерию, и под визуальным контролем рассекают стенку фасциального влагалища над слегка разведенными браншами зажима на протяжении всего воспалительного инфильтрата.
В целях создания лучших условий для дренирования гнойно-воспалительного очага целесообразно завершить операцию отсечением медиальной ножки m. sternocleidomastoideus от места прикрепления ее к грудино-ключичному сочленению.
После окончательного гемостаза к гнойно-воспалительным очагам подводят через рану трубчатые дренажи для вакуумного дренирования раны.
Вскрытие абсцесса, флегмоны сонного треугольника шеи
Разрез кожи проводят вдоль переднего края m. sternocleidomastoideus от уровня угла нижней челюсти до середины этой мышцы.
Послойно рассекают подкожно-жировую клетчатку, поверхностную фасцию шеи с заключенной между ее листками подкожной мышцей шеи.
442 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Разводя крючками края раны и отслаивая их с помощью кровоостанавливающего зажима от поверхностного листка собственной фасции шеи, обнажают передний край кивательной мышцы.
Вблизи переднего края кивательной мышцы надсекают на протяжении 4-5 мм поверхностную пластинку собственной фасции шеи, вводят через этот разрез кровоостанавливающий зажим и рассекают фасцию над разведенными браншами зажима вдоль переднего края мышцы на протяжении всей раны.
Расслоив кровоостанавливающим зажимом подлежащую клетчатку и отведя крючками кивательную мышцу вверх и кзади, обнажают наружную стенку фасциального влагалища сосудистонервного пучка шеи, образованного четвертой фасцией шеи.
Надсекают наружную стенку фасциального влагалища сосудисто-нервного пучка шеи на протяжении 3-4 мм, а затем, проведя через этот разрез кровоостанавливающий зажим между фасцией и внутренней яремной веной, рассекают стенку фасциального влагалища.
Расслаивая паравазальную клетчатку с помощью кровоостанавливающего зажима, вскрывают гнойновоспалительный очаг, эвакуируют гной.
После окончательного гемостаза вводят ленточные или трубчатые дренажи.
Вскрытие абсцесса, флегмоны фасциального влагалища грудино- ключично-сосцевидной мышцы
Разрез кожи проводят по переднему краю мышцы на всем протяжении воспалительного инфильтрата. Послойно рассекают подкожно-жировую клетчатку, поверхностную фасцию шеи с заключенной между ее листками поверхностной мышцей шеи.
Разводя крючками края раны и отслаивая их от поверхностного листка собственной фасции шеи с помощью кровоостанавливающего зажима, обнажают передний край m. sternocleidomastoideus.
Надсекают на протяжении 4-5 мм поверхностную пластинку собственной фасции шеи, вводят через этот разрез между фасцией и мышцей кровоостанавливающий зажим и рассекают стенку фасциального влагалища над разведенными браншами зажима вдоль переднего края мышцы на протяжении всей раны.
Расслаивая клетчатку кровоостанавливающим зажимом, продвигаются между внутренней поверхностьюm. stemocleidomastoideus и прилежащим к ней поверхностным листком собственной фасции шеи вверх и кзади, вскрывают гнойновоспалительный очаг, эвакуируют гной.
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
443 |
https://t.me/medknigi |
|

Приподняв с помощью крючка грудино-ключично- сосцевидную мышцу и отведя ее кзади, уточняют, нет ли распространения инфекционно-воспалительного процесса в фасциальное влагалище сосудисто-нервного пучка шеи.
При обнаружении инфильтрации тканей фасциального влагалища производят вскрытие влагалища сосудисто-нервного пучка шеи рассечением четвертой фасции над разведенными браншами кровоостанавливающего зажима.
Для лучшего дренирования гнойно-воспалительного очага под медиальную ножку кивательной мышцы подводят пластмассовую трубку от системы для переливания крови, которая приподнимает мышцу, или отсекают медиальную ножку мышцы от места прикрепления ее к грудино-ключичному сочленению.
После окончательного гемостаза в рану вводят ленточные резиновые дренажи.
Вскрытие абсцесса, флегмоны клетчатки сосудисто-нервного пучка шеи
Разрез кожи проводят вдоль переднего края кивательной мышцы от уровня подъязычной кости до места прикрепления этой мышцы к ключице.
Послойно рассекают подкожно-жировую клетчатку, поверхностную фасцию шеи с заключенной между ее листками подкожной мышцей шеи.
Разводя крючками края раны и отслаивая их с помощью кровоостанавливающего зажима от поверхностного листка собственной фасции шеи, обнажают передний край кивательной мышцы.
Вблизи переднего края кивательной мышцы надсекают на протяжении 4-5 мм поверхностный листок собственной фасции шеи, вводят через этот разрез кровоостанавливающий зажим и рассекают фасцию над разведенными браншами зажима вдоль переднего края мышцы на протяжении всей длины раны.
Расслаивая клетчатку кровоостанавливающим зажимом, продвигаются вдоль внутренней поверхности кивательной мышцы вверх и кзади.
Приподняв с помощью крючка кивательную мышцу и отведя ее кзади, обнажают наружную стенку фасциального влагалища сосудисто-нервного пучка шеи, образованного четвертой фасцией шеи.
Надсекают наружную стенку фасциального влагалища сосудисто-нервного пучка шеи на протяжении 3-4 мм, а затем, проведя через этот разрез кровоостанавливающий зажим, между
444 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

фасцией и внутренней яремной веной рассекают стенку фасциального влагалища на всем протяжении раны.
Расслаивая паравазальную клетчатку с помощью кровоостанавливающего зажима, вскрывают гнойновоспалительный очаг, эвакуируют гной.
При инфильтрации паравазальной клетчатки нижних отделов сосудисто-нервного пучка шеи проводят ревизию верхнего отдела переднего средостения. С этой целью, расслаивая мягким зажимом клетчатку вдоль четвертой фасции шеи, проникают в промежуток между трахеей и лежащими спереди от нее длинными мышцами передней поверхности шеи, а затем и в верхний отдел переднего средостения.
Операцию можно закончить отсечением медиальной ножки кивательной мышцы от места прикрепления ее к грудиноключичному сочленению, что значительно улучшает условия дренирования гнойно-воспалительного очага, снижает вероятность дальнейшего распространения инфекции вдоль сосудистонервного пучка в переднее средостение.
После гемостаза вводят трубчатый дренаж из эластичной пластмассы для вакуумного дренирования (рис. 21.11).
Вскрытие абсцесса, флегмоны в области верхней части бокового отдела шеи
Разрез кожи и подкожной клетчатки проводят с учетом локализации гнойно-воспалительного очага либо вдоль заднего края кивательной мышцы, либо вдоль наружного края трапециевидной мышцы.
При использовании кожного разреза вдоль заднего края m. sternocleidomastoideus рассекают на протяжении 4-5 мм поверхностную фасцию шеи с заключенной между ее листками подкожной мышцей. Через разрез под мышцу подводят кровоостанавливающий зажим и пересекают ее волокна в поперечном направлении над разведенными браншами зажима на всем протяжении кожной раны.
При более глубокой локализации гнойно-воспалительного очага надсекают на протяжении 4-5 мм вторую фасцию шеи. Через этот разрез вводят под фасцию кровоостанавливающий зажим и рассекают ее над разведенными браншами зажима на всем протяжении кожной раны (при этом следует помнить о возможности повреждения наружной яремной вены).
Тупо расслаивая клетчатку кровоостанавливающим зажимом, проникают к центру гнойно-воспалительного очага, вскрывают его и эвакуируют гной.
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
445 |
https://t.me/medknigi |
|

Рис. 21.11. Разлитая флегмона левой половины лица: а - внешний вид больного после вскрытия разлитой флегмоны левой половины лица, дна полости рта, шеи и дренирования средостения; б - внутренняя яремная вена затромбирована
В рану вводят ленточный дренаж из перчаточной резины или полиэтиленовой пленки.
На рану накладывают асептическую ватно-марлевую повязку с изотоническим раствором натрия хлорида, антисептиками.
Вскрытие абсцесса, флегмоны надключичного пространства Разрез кожи и подкожной клетчатки проводят вдоль
верхнего края ключицы на протяжении всего воспалительного инфильтрата.
Рассекают на протяжении 4-5 мм поверхностную фасцию шеи с заключенной между ее листками подкожной мышцей.
Через разрез под мышцу вводят кровоостанавливающий зажим и пересекают ее волокна в поперечном направлении над разведенными браншами зажима на всем протяжении кожной раны. При этом может возникнуть необходимость в перевязке и пересечении наружной яремной вены.
Тупо расслаивая клетчатку кровоостанавливающим зажимом (при этом необходимо помнить о возможности повреждения подключичной вены), проникают к центру гнойно-
446 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

воспалительного очага в надключичной области, вскрывают его и эвакуируют гной.
В рану вводят ленточный дренаж из перчаточной резины или полиэтиленовой пленки.
На рану накладывают асептическую ватно-марлевую повязку с изотоническим раствором натрия хлорида, антисептиками.
Вскрытие поверхностных абсцессов, флегмон заднего отдела шеи Разрез кожи проводят через центр воспалительного
инфильтрата на всем его протяжении вдоль естественных кожных складок шеи, т.е. в горизонтальном направлении.
Расслаивая подкожно-жировую клетчатку кровоостанавливающим зажимом, продвигаются к центру воспалительного инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гной.
При локализации гнойно-воспалительного процесса под поверхностной фасцией шеи последнюю рассекают в горизонтальном направлении над разведенными браншами кровоостанавливающего зажима. Гнойно-воспалительный очаг вскрывают путем расслаивания клетчатки, эвакуируют гной.
В рану вводят ленточные дренажи из перчаточной резины или полиэтиленовой пленки. На рану накладывают асептическую ват-но-марлевую повязку с изотоническим раствором натрия хлорида, антисептиками.
Вскрытие абсцесса, флегмоны подмышечной клетчатки заднего отдела шеи
Разрез кожи проводят параллельно ходу волокон трапециевидной мышцы. Рассекают поверхностную фасцию, поверхностный листок собственной фасции шеи, образующей фасциальное влагалище для трапециевидной мышцы.
Расслаивая и раздвигая кровоостанавливающим зажимом волокна трапециевидной мышцы, продвигаются к центру воспалительного инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гной.
К вскрытому гнойно-воспалительному очагу подводят трубчатые дренажи. На рану накладывают асептическую ватномарлевую повязку.
Вскрытие и дренирование переднего средостения у больных с флегмоной шеи
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
447 |
https://t.me/medknigi |
|

Разрез кожи проводят вдоль переднего края кивательной мышцы от уровня подъязычной кости до места прикрепления этой мышцы к ключице.
Послойно рассекают поверхностную мышцу шеи с покрывающей ее поверхностной фасцией шеи и поверхностный листок собственной фасции шеи, образующий фасциальное влагалище для кивательной мышцы.
Отодвигая крючком кивательную мышцу в латеральном направлении, отсекают переднюю ножку мышцы от места прикрепления ее к рукоятке грудины и грудинного конца ключицы. Рассекают париетальный листок четвертой фасции шеи над введенным под него кровоостанавливающим зажимом, вскрывают влагалище сосудисто-нервного пучка.
Расслаивая кровоостанавливающим зажимом клетчатку сосудисто-нервного пучка, проникают к центру гнойно-воспа- лительного очага и эвакуируют гной.
Расслаивая клетчатку корнцангом, проникают в промежуток между трахеей и лежащими спереди от нее длинными мышцами передней поверхности шеи, а затем, продвигаясь вниз, и в переднее средостение. Устанавливают резиновую трубку для вакуумного дренирования (рис. 21.12).
Вскрытие и дренирование заднего средостения у больных с флегмонами головы и шеи
Операцию начинают со вскрытия флегмоны окологлоточного пространства поднижнечелюстным доступом. С той же стороны на шее проводят разрез кожи вдоль переднего края грудино-ключично-сосцевидной мышцы от места прикрепления ее к рукоятке грудины до уровня нижнего края щитовидного хряща.
Из подчелюстного разреза вскрывают и дренируют окологлоточное пространство.
Вдоль грудино-ключично-сосцевидной мышцы послойно рассекают подкожную мышцу шеи с образующей ее влагалище поверхностной фасцией шеи и поверхностный листок собственной фасции шеи, образующий фасциальное влагалище для грудино- ключично-сосцевидной мышцы.
Отодвигают крючком грудино-ключично-сосцевидную мышцу в латеральном направлении, смещают кзади сосудистонервный пучок шеи.
448 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |

Рис. 21.12. Внешний вид больного после вскрытия и дренирования флегмоны дна полости рта и шеи: а - спереди; б - слева; в – справа
Трахею вместе с щитовидной железой отодвигают в медиальном направлении, после чего, тупо расслаивая мягким зажимом околопищеводную и ретровисцеральную (позади-
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
449 |
https://t.me/medknigi |
|

пищеводную) клетчатку, продвигаются вниз вдоль задней стенки пищевода и проникают в заднее средостение.
После вскрытия гнойного очага в заднее средостение вводят эластичный трубчатый дренаж, через который осуществляют вакуумное дренирование.
При локализации гнойно-воспалительных очагов в нижнем отделе переднего и заднего средостения вскрывают их путем медиастинотомии с использованием трансили парастернального, паравертебрального либо трансдиафрагмального доступа в специализированных торакальных отделениях (рис. 21.13).
Рис. 21.13. Дренирование гнилостно-некротической флегмоны дна полости рта, шеи, передней грудной клетки, осложненной тотальным медиастинитом
450 |
Еще больше книг на нашем telegram-канале MEDKNIGI "Медицинские книги" |
|
https://t.me/medknigi |
