
- •(Окончание)
- •Кожным лоскутом
- •Кожным лоскутом
- •Кожным лоскутом
- •Влагалища
- •(Окончание)
- •(Продолжение)
- •(Продолжение)
- •(Окончание)
- •Влагалища
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Продолжение)
- •(Окончание)
- •(Окончание)
- •Анастомоза
- •Операция пересадки мочеточника в мочевой пузырь без использования и с использованием лоскута мочевого пузыря
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Окончание)
- •(Окончание)
- •Матки (окончание)
- •И кюретаж
- •Беременности
- •Беременности
- •Матки (окончание)
- •Электропетлей
- •(Продолжение)
- •Придатков
- •Придатков
- •Придатков (продолжение)
- •Придатков
- •(Продолжение)
- •При лапароскопии
- •Маточной трубы
- •(Окончание)
- •(Окончание)
- •Аппаратом
- •Аппаратом (продолжение)
- •Аппаратом
- •Аппаратом (окончание)
- •(Окончание)
- •Полости
- •Терапии
- •(Окончание)
- •Влагалища
- •Радикальная гистерэктомия по wertheim с двусторонним удалением тазовых лимфатических узлов и удлинением влагалища
- •Радикальная гистерэктомия по wertheim с двусторонним удалением тазовых лимфатических узлов и удлинением влагалища
- •Влагалища
- •Удаление органов, расположенных в передней части малого таза (передняя экзентерация)
- •(Окончание)
- •(Продолжение)
- •(Продолжение)
- •Пластики
- •(Продолжение)
- •Полой вены
(Окончание)
 12
Каждый последующий шов Gambee
накладывают на расстоянии около
3 мм от предыдущего.
12
Каждый последующий шов Gambee
накладывают на расстоянии около
3 мм от предыдущего.
13 На поперечном разрезе изображен путь шва Gambee. На рисунке а вид- но, как шов входит со стороны слизистой оболочки, проходит всю толщу стенки кишки, выходит со стороны серозной поверхности и обратно входит через серозную поверхность противоположного сегмента кишки, проникает через стенку кишки и выходит со стороны слизистой. На рисунке b шов Gambee завязан с узлом в просвете кишки, с тенденцией к вворачиванию стенок анастомоза.
14 Процесс формирования шва охватил уже почти всю окружность кишки.
15 Когда остается дефект кишки около 5 мм, необходимо накладывать вво- рачивающий шов типа «близко-далеко». На рисунке а показано место наложения этого вворачивающего шва. Когда его завязывают, он эффектно вворачивает всю линию шва. Рисунок b — это поперечный разрез вворачивающего шва типа «близко-далеко», показывающий технику наложения шва в деталях. Отметим, что вворачивающий шов типа «близко-далеко» — единственный в методе Gambee, который предпочтительнее завязывать на серозной поверхности кишки, чем
на слизистой. Шов начинают накладывать через серозную поверхность одного сегмента кишки, приблизительно в 1 см от края. Он проникает через всю толщу кишки и выходит на слизистой оболочке, приблизительно в 1 см от края. И сразу же шов накладывают обратно, через всю толщу кишки этого же сегмента, в 3 мм от края на слизистой оболочке кишки, с выколом на серозной поверхности. Это «близкие» и «далекие» точки данного шва. Затем шов накладывают через ближний край противоположного сегмента кишки на расстоянии 3 мм от его края, прокалывают всю толщу стенки кишки и выкалывают на слизистой оболочке. Иглу сразу же направляют обратно через слизистую в 1 см от края, прокалывают всю стенку кишки и выкалывают на серозной поверхности приблизительно в 1 см от края кишки. При завязывании шва вворачивается весь анастомоз.
16 Четыре шва Ламбера, уменьшающих натяжение, накладывают дексоновой нитью 3/0 на «севере» (С), «востоке» (В) и «западе» (3) кишки. Эти швы еще больше вворачивают анастомоз и снимают натяжение линии швов, улучшая заживление.
17 Для предупреждения развития внут- ренней грыжи брыжейку тонкой киш- ки ушивают узловыми швами синтетической рассасывающейся нитью 3/0.
350




351
 ФОРМИРОВАНИЕ
ОБХОДНОГО ИЛЕОИЛЕОАНАСТОМОЗА
И
СЛИЗИСТОЙ СТОМЫ
ФОРМИРОВАНИЕ
ОБХОДНОГО ИЛЕОИЛЕОАНАСТОМОЗА
И
СЛИЗИСТОЙ СТОМЫ
 В
ряде случаев непроходимость и/или свищ
тонкой кишки возникают в результате
тотального облучения таза и/или
злокачественного поражения органов
тазовой полости. В данной ситуации
формирование обходного анастомоза и
слизистой стомы предпочтительнее
резекции кишки. После резекции тонкой
кишки у пациентов часто наблюдаются:
(1) рецидивирующая обструкция тонкой
кишки на участках образования спаек
между анастомозом и местами иссечения
тканей в пределах малого таза или (2)
рецидивирующий свищ в месте анастомоза,
или (3) плохое заживление случайных
множественных повреждений тонкой
кишки, возникших во время операции.
В
ряде случаев непроходимость и/или свищ
тонкой кишки возникают в результате
тотального облучения таза и/или
злокачественного поражения органов
тазовой полости. В данной ситуации
формирование обходного анастомоза и
слизистой стомы предпочтительнее
резекции кишки. После резекции тонкой
кишки у пациентов часто наблюдаются:
(1) рецидивирующая обструкция тонкой
кишки на участках образования спаек
между анастомозом и местами иссечения
тканей в пределах малого таза или (2)
рецидивирующий свищ в месте анастомоза,
или (3) плохое заживление случайных
множественных повреждений тонкой
кишки, возникших во время операции.
Мы предпочитаем чаще использовать обходной анастомоз «конец в конец» с формированием слизистой стомы, чем анастомоз «бок в бок». Хотя анастомоз типа «бок в бок» эстетически более приемлем для пациента, он часто приводит к рецидивирующей непроходимости и образованию стойкого свища ввиду отсутствия изоляции пораженного участка тонкой кишки. Методика наложения обходного анастомоза «конец в конец» или «конец в бок» требует формирования наружной слизистой стомы, которая продуцирует малое количество слизи, имеет низкую частоту непроходимости и в конечном итоге закрывается.
Физиологические последствия. Благодаря этой операции целостность кишечника восстанавливается, и пациент снова получает возможность питаться через рот. Однако с потерей терминального отдела подвздошной кишки может нарушиться всасывание жирорастворимых витаминов
и высокомолекулярных жиров, и у пациенток возникает послеоперационная диарея. Проявление этих нежелательных побочных эффектов может быть уменьшено подбором соответствующей диеты. Витамины, в частности В12, можно вводить парентерально или принимать внутрь в терапевтических дозах, как витамины А, Д, Е и К, которые будут всасываться в проксимальном отделе тонкой кишки. Слизистая стома может успешно осуществлять дренирующую функцию до тех пор, пока в этом будет необходимость. В первый месяц после операции слизистое отделяемое обычно незначительное и большинство больных носит поверх слизистой стомы только маленькую марлевую повязку.
Предупреждение. Мы установили, что не имеет значения, какой сегмент пораженной кишки используется для выведения наружной стомы. С физиологической точки зрения целесообразнее использовать перистальтический конец. Но если для выведения перистальтического конца кишки требуется дополнительное выделение, то для формирования стомы с равным эффектом можно использовать и антиперистальтический конец.
С особой осторожностью следует обеспечивать целостность сосудов терминального отдела подвздошной кишки. Кровоснабжение последних 10 см подвздошной кишки ненадежно. Особое значение это имеет у пациентов, перенесших тотальное облучение таза. При наличии сомнений в достаточности кровоснабжения конечного отдела подвздошной кишки следует наложить илеоасцендоанастомоз, а не илеоилеоа-настомоз.
353
ФОРМИРОВАНИЕ ОБХОДНОГО
ИЛЕОИЛЕОАНАСТОМОЗА
И СЛИЗИСТОЙ СТОМЫ
(ОКОНЧАНИЕ)

 МЕТОДИКА:
МЕТОДИКА:
Первые 4 этапа формирования обходного иле-оилеоанастомоза такие же, как и при резекции тонкой кишки.
1 Доступ в брюшную полость осуществляют нижним срединным разрезом с обходом пупка. Устанавливают приводящую и отводящую петли кишки, связанные с пораженным сегментом. В большинстве случаев приводящая петля чрезмерно раздута, потому что у многих больных имеется частичная непроходимость, даже при образовании илеовагинального свища. Отводящая петля будет меньших размеров и обычно прослеживается в илеоцекальной области без значительного выделения. Самостоятельного значения этот этап операции не имеет, однако, если хирургу необходимо осмотреть петли всего кишечника, это следует сделать до наложения обходного анастомоза.
Расширенный проксимальный сегмент приводящей кишки выводят в рану на кишечных зажимах, на значительном расстоянии от пораженного сегмента. Обычно это место, которое не требует вскрытия кишки в полости малого таза. Брыжейку кишки рассекают, а сосуды пересекают на зажимах и перевязывают. Кишку пересекают в косом направлении.
2Дистальный сегмент выводят в рану таким же образом, брыжейку пересекают, а сосуды перевязывают. Кишку пересекают в косом направлении. Пораженный сегмент кишки остается фиксированным в полости таза.
3 Некоторые хирурги предпочитают обрабатывать оба конца пораженного сегмента кишки как двойную слизистую стому. Мы не считаем это целесообразным, тем более что многочисленные стомы на передней брюшной стенке, с эстетической точки зрения, только добавляют проблем пациентам. Конец пораженного сегмента оставляют в нижнем этаже брюшной полости и таза и закрывают сшивающим аппаратом или синтетическим рассасывающимся швом по Gambee. Или перистальтический, или антиперистальтический конец закрывают, а свободный противоположный конец выводят в виде слизистой стомы.
354
4 Проксимальный (П) и дистальный (Д) сегменты здоровой кишки анастомози-руют, как описано в разделе о резекции тонкой кишки по Gambee, или с помощью сшивающего аппарата, как описано в гл. 7. Отметим, что пораженный сегмент кишки закрывают сшивающим аппаратом и оставляют в пределах таза. Таким образом, условия для наложения нового анастомоза создаются без обширного иссечения тканей и риска случайных повреждений тонкой кишки с выделением кишечного содержимого.
5Илеоилеоанастомоз следует формировать вручную или аппаратом. Рану послойно ушивают, и наиболее подходящий конец пораженной кишки выводят через нижний срединный разрез. Следует помнить, что противоположный конец пораженного сегмента должен быть ушит и оставлен в пределах таза. С демонстративной целью на рисунке изображена кишка с пораженным сегментом. Читатель должен представлять, что данный сегмент гораздо длиннее, с большим количеством запутанных петель кишки, глубоко погруженных в таз, чем показано на рис. 1, стр. 345.


355
 ФОРМИРОВАНИЕ
ОБХОДНОГО ИЛЕОТРАНСВЕРЗОАНАСТОМОЗА
И СЛИЗИСТОЙ
ФОРМИРОВАНИЕ
ОБХОДНОГО ИЛЕОТРАНСВЕРЗОАНАСТОМОЗА
И СЛИЗИСТОЙ
СТОМЫ

 Илеотрансверзоанастомоз
со слизистой стомой применяется,
когда в патологический процесс вовлечены
большой отдел терминального отдела
подвздошной кишки
и участок восходящей ободочной
кишки. Поперечная ободочная кишка может
служить идеальным местом для обходного
анастомоза тонкой кишки, так как
при облучении
таза не подвергается облучению вообще
или облучается
в малой степени. Хотя анастомози-рование
в данной локализации уменьшает
протяженность толстой кишки,
необходимую для всасывания
кишечного содержимого, тем не менее
больные должны адаптироваться к
состоянию, сопровождающемуся
выделением большого
количества жидких фекалий. Методика
выполнения
операции сходна с выполнением других
обходных анастомозов тонкой кишки с
наложением
анастомоза «конец в бок» между
подвздошной и толстой кишками.
Илеотрансверзоанастомоз
со слизистой стомой применяется,
когда в патологический процесс вовлечены
большой отдел терминального отдела
подвздошной кишки
и участок восходящей ободочной
кишки. Поперечная ободочная кишка может
служить идеальным местом для обходного
анастомоза тонкой кишки, так как
при облучении
таза не подвергается облучению вообще
или облучается
в малой степени. Хотя анастомози-рование
в данной локализации уменьшает
протяженность толстой кишки,
необходимую для всасывания
кишечного содержимого, тем не менее
больные должны адаптироваться к
состоянию, сопровождающемуся
выделением большого
количества жидких фекалий. Методика
выполнения
операции сходна с выполнением других
обходных анастомозов тонкой кишки с
наложением
анастомоза «конец в бок» между
подвздошной и толстой кишками.
Цель операции — восстановление проходимости кишечника и наложение обходного анастомоза мимо пораженного сегмента тонкой кишки.
Физиологические последствия. Так как анастомоз накладывают между тонкой и попереч-
МЕТОДИКА:
Техника операции, применяемая для илеотранс-верзоанастомоза со слизистой стомой, сходна с той, которая применяется для илеоасцендо-анастомоза со слизистой стомой.
А Находят сегмент тонкой кишки, расположенный проксимальнее пораженного уча-■ стка. Его выводят в рану, брыжейку пересекают, а сосуды захватывают зажимами и перевязывают. Кишку пересекают в косом направлении.
2 Проксимальный участок кишки подводят к подходящему участку поперечной ободочной кишки. Место для анастомоза должно быть выбрано на толстой кишке как можно проксимальнее. Это позволяет создать большую протяженность кишки для всасывания жидкости из каловых масс.
356
ной ободочной кишками, то выключение участка толстой кишки приводит к уменьшению всасывания кишечного содержимого. Это особенно актуально, если характер поражения обусловливает необходимость наложения наружной колостомы. Пациент может «вытечь» через толстую кишку. Следует убедиться, что для наложения анастомоза имеется 20—25 см толстой кишки. Можно наблюдать различие в качестве жизни у пациентов с функцией толстой кишки, достаточной для всасывания жидкости из каловых масс и формирования оформленного стула, и больных с постоянным жидким отделяемым.
Предупреждение. Особенности те же, что и при формировании других обходных анастомозов тонкой кишки. С особой осторожностью следует избегать попадания кишечного содержимого в брюшную полость. В предоперационную подготовку следует включать антибиотики. После анастомозирования необходимо производить промывание брюшной полости. Рядом с анастомозом следует помещать закрытый отсасывающий дренаж.
Кишку захватывают кишечными зажимами. Проксимальный участок тонкой кишки, захваченный кишечным зажимом, подводят к отверстию, сделанному на тении противобрыжееч-ного края толстой кишки. Методика наложения анастомоза между тонкой и толстой кишками по типу «конец в бок» аналогична той, которая описана на стр. 351 (илео-илеоанастомоз по Gambee со слизистой стомой).
ЗДистальный конец выключенного участка кишки через нижний серединный разрез выводят на переднюю брюшную стенку и формируют слизистую стому. На рисунке показан полностью завершенный анастомоз между тонкой и поперечной ободочной кишками. Брюшную полость послойно ушивают.



357
ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ С ФОРМИРОВАНИЕМ ИЛЕОТРАНСВЕРЗОАНАСТОМОЗА
Наличие опухоли или тяжелых лучевых повреждений терминального отдела подвздошной кишки и правой половины ободочной кишки с обструкцией или без нее может потребовать резекции пораженной области.
Физиологические последствия. Резекция участка терминального отдела подвздошной кишки приводит к потере всасывания жирорастворимых витаминов A, D, С, К. Витамин В12 в нормальных условиях всасывается в терминальном отделе подвздошной кишки. Если терминальный отдел подвздошной кишки отсутствует, необходимо парентеральное введение витамина В12.
Потеря терминального отдела подвздошной кишки вызывает изменения метаболизма хо-
МЕТОДИКА:
1 На рисунке представлена линия пересечения — от поперечной ободочной кишки до подвздошной кишки. Часто для уменьшения истечения кишечного содержимого из кишки этот разрез выполняют с помощью желудочно-кишечного анастомозирующего (ЖКА) сшивающего аппарата. Подвздошно-ободочно-кишечную и правую ободочно-кишечную артерии выделяют, пересекают и перевязывают. Рассечение по линии Toldt латеральнее восходящей ободочной кишки выполняют ножницами или электрокаутером. Печеночно-ободоч-ную связку пересекают электрокаутером или берут на зажимы с последующей перевязкой.
2 Изображены концы терминального отдела подвздошной кишки и восходящей ободочной кишки после резекции. Перед резекцией следует найти правый мочеточник. На рисунке обозначены: А — аорта, НПВ — нижняя полая вена.
лестерина и кишечной солевой реабсорбции. Если непереваренные жиры сбрасываются прямо в поперечную ободочную кишку, то осмотическое давление в кишке повышается, что приводит к диарее.
Предупреждение. После вскрытия брюшной полости срединной лапаротомией до мечевидного отростка необходимо тщательно идентифицировать сосуды, кровоснабжающие правую половину ободочной и терминальный отдел подвздошной кишки.
Толстую кишку следует пересекать дисталь-нее средней ободочно-кишечной артерии, если это возможно. Эту артерию часто пережимают и перевязывают.
3 Между подвздошной и толстой кишками сшивающим аппаратом ЖКА накладывают анастомоз «бок в бок».
4 С помощью сшивающего аппарата ТА-55 ушивают дефект кишки. Создан большой анастомоз между конечным отделом подвздошной кишки и поперечной ободочной кишкой. Для предупреждения образования внутренней грыжи брыжейку между двумя этими участками кишок ушивают узловыми швами.
358


359
9
БРЮШНАЯ СТЕНКА
РАЗРЕЗ ПО PFANNENSTIEL
 Наибольшую
популярность в последние десятилетия
разрез по Пфанненштилю приобрел по
косметическим соображениям. Особенно
перспективно его использование у
молодых женщин с доброкачественными
заболеваниями внутренних половых и
других органов таза, так как при
правильном техническом выполнении
послеоперационный рубец практически
полностью закрывается волосяным
покровом лобка.
Наибольшую
популярность в последние десятилетия
разрез по Пфанненштилю приобрел по
косметическим соображениям. Особенно
перспективно его использование у
молодых женщин с доброкачественными
заболеваниями внутренних половых и
других органов таза, так как при
правильном техническом выполнении
послеоперационный рубец практически
полностью закрывается волосяным
покровом лобка.
Целью описываемой методики является обеспечение косметического разреза при хирургических операциях на тазовых органах.
Физиологические последствия. Оперативное вмешательство с использованием разреза по Пфанненштилю сопровождается поперечным пересечением мелких сосудисто-нервных пучков кожи передней брюшной стенки, а также частичным или полным поперечным пересечением прямой мышцы живота. Тем не менее это редко влечет за собой развитие послеоперационных грыж, расхождение краев раны и заживление ее с образованием грубых рубцов, что является ярким свидетельством хорошего кровоснабжения в области лонного сочленения.
Предупреждение. Разрез по Пфанненштилю не показан при операциях по поводу онкологических заболеваний. Он не позволяет
МЕТОДИКА:
1 Положение пациентки при выполнении данного оперативного вмешательства - как для камнесечения или горизонтальное на спине, возможно также модифицированное сочетание указанных положений.
2 Разрез по Пфанненштилю представляет собой полулунный разрез кожи и подкожной клетчатки передней брюшной стенки длиной около 12 см, проходящий несколько выше лонного сочленения. При его выполнении перед вскрытием брюшной полости необходимо строго следить за полной остановкой кровотечения. Передний листок влагалища прямой мышцы живота рассекают поперечно.
362
произвести осмотр верхней половины брюшной полости и предусматривает только ограниченный осмотр аорты и изучение лимфатических узлов. Указанная методика оперативного вмешательства должна применяться с осторожностью во избежание повреждения нижних надчревных артерий и вен, расположенных по латеральным краям прямых мышц. Непосредственно перед пересечением вышеупомянутых мышц надчревные сосуды должны быть выделены, пережаты зажимами и ли-гированы. Такую же осторожность следует проявлять при вскрытии брюшины, так как слишком низкое ее рассечение может осложниться повреждением мочевого пузыря.
Особое внимание при выполнении разреза по Пфанненштилю необходимо уделять достижению надежного гемостаза, так как достаточно хорошо развитое кровоснабжение лонного сочленения увеличивает риск кровотечений, образования гематом и, как следствие, риск развития инфекции. Поэтому после выполнения оперативного вмешательства раневая поверхность должна быть хорошо и полностью осушена. При любых сомнениях необходимо оставить в ране дренажную трубку небольшого диаметра с активной аспирацией.
3 После рассечения переднего листка влагалища прямые мышцы живота тупо разделяют, затем рассекают брюшину. При невозможности достаточного разделения прямых мышц живота посредством их латерального отведения они должны быть пересечены. Наиболее легко разведение прямых мышц осуществляется у пациенток, имевших прежде беременность. У ряда больных с хорошо развитыми, плотными прямыми мышцами адекватная ревизия брюшной полости без их рассечения невозможна. При рассечении прямой мышцы живота нижняя надчревная артерия и вена, расположенные по ее латеральному краю, должны быть предварительно взяты на зажимы, рассечены и перевязаны.
4 После этого делают небольшой разрез брюшины между двумя анатомическими пинцетами. В последующем брюшину рассекают продольно либо поперечно.


363
 РАЗРЕЗ
ПО MAYLARD
РАЗРЕЗ
ПО MAYLARD
 При
вскрытии передней брюшной стенки
разрезом по Maylard
обеспечиваются более широкие
возможности для ревизии тазовых органов.
Хотя данный разрез может выполняться
при большинстве гинекологических
операций, он не совсем удобен для
осуществления оперативного
вмешательства при раке яичников, иногда
сочетающемся с метастазами в области
почек или селезенки.
При
вскрытии передней брюшной стенки
разрезом по Maylard
обеспечиваются более широкие
возможности для ревизии тазовых органов.
Хотя данный разрез может выполняться
при большинстве гинекологических
операций, он не совсем удобен для
осуществления оперативного
вмешательства при раке яичников, иногда
сочетающемся с метастазами в области
почек или селезенки.
Основной отрицательной чертой описываемого разреза для пациентов является значительная болезненность в течение первой послеоперационной недели. Однако, сравнивая его с другими хирургическими доступами, необходимо отметить снижение вероятности образования послеоперационных грыж и выгодный косме-
МЕТОДИКА:
А У пациентки, находящейся на операционном столе в положении на спине, раз-I рез по Maylard производят по линии, ранее намеченной раствором бриллиантового зеленого.
2 Разрез выполняют вглубь до переднего листка влагалища прямой мышцы живота.
3 Передний листок влагалища прямой мышцы живота и сами прямые мышцы рассекают с помощью электроножа. При этом необходимо полное пересечение мышц в поперечном направлении. При пересечении наружной части прямых мышц живота следует уделить особое внимание сохранению целостности нижних подчревных сосудов.
тический эффект в результате отсутствия грубых рубцов.
Физиологические последствия. Нет.
Предупреждение. Внимание оперирующего хирурга должно быть сосредоточено на обеспечении целостности лигатур на нижней надчревной артерии, расположенной по латеральному краю влагалища прямой мышцы живота. Мы отдаем предпочтение U-образному разрезу, начинающемуся у передней верхней ости подвздошной кости, далее идущему вниз и несколько выше лонного сочленения к верхней передней ости подвздошной кости противоположной стороны. Линию разреза перед его выполнением следует четко наметить раствором бриллиантового зеленого.
4 Далее на небольшом протяжении рассекают брюшину, в разрез вводят палец, и с помощью электроножа брюшину вскрывают на необходимую ширину.
Послойное закрытие разреза по Maylard не требует сшивания поперечно рассеченной прямой мышцы живота. Очень впечатляет использование простого обвивного шва для закрытия этого разреза. Кожу и подкожную жировую клетчатку можно ушивать сшивающим аппаратом или подкожными швами.
364


365
ПАННИКУЛЭКТОМИЯ
 У
пациенток с избыточным весом после
похудания оставшийся большой
подкожный жировой слой на животе
может подвергаться травмированию
и воспалительным изменениям. В таких
случаях показана панникулэктомия.
У
пациенток с избыточным весом после
похудания оставшийся большой
подкожный жировой слой на животе
может подвергаться травмированию
и воспалительным изменениям. В таких
случаях показана панникулэктомия.
Целью операции является удаление панни-кула передней брюшной стенки.
Физиологические последствия. Панникул часто содержит до 500—700 мл крови, не учитывая веса самой ткани. Поэтому данное хирургическое вмешательство может сопровождаться чрезмерной кровопотерей. В послеоперационном периоде могут развиться гиповолемия и ее клинические проявления.
Предупреждение. Перед операцией необходим осмотр пациентки в положении лежа и стоя
МЕТОДИКА:
1 Пациентку помещают на операционном столе в горизонтальном положении на спине. Перед началом операции намечают предполагаемые линии разреза.
2 В панникул вводят большие рыболовные крючки, которые, соединяясь с ортопедической рамой, установленной над операционным столом, поднимают подкожной жировой слой. После этого намечают нижний край удаляемого участка тканей. Выполняют V-образный разрез над лонным сочленением и Z-образные разрезы по латеральным краям удаляемого лоскута с целью предотвращения образования возможного наслоения краев раны передней брюшной стенки в области остей подвздошных костей и формирования выступов в виде «собачьих ушей».
ЗПока лоскут находится в подвешенном состоянии за счет тракции крючками, разрезы выполняют глубже — до переднего листка влагалища прямой мышцы живота.
4 При несоблюдении постоянного тщательного гемостаза в течение хода всей операции теряется значительное количество крови. V-образный разрез над лонным сочленением ушивают узловыми синтетическими рассасывающимися швами 2/0.
5 Пластическую реконструкцию в области лона выполняют несколькими рядами узловых рассасывающихся синтетических подкожных швов нитью 3/0.
366
для составления технически правильной схемы разрезов. Такой тщательный подход к оперативному вмешательству способствует предупреждению заживления раны с образованием грубых рубцов в виде так называемых «собачьих ушей», часто формирующихся в области перед-неверхних остей подвздошных костей после пан-никулэктомии.
Один из ассистентов обязан постоянно держать панникул в натяжении.
Существенное внимание следует также уделять тщательному гемостазу. При завершении хирургического вмешательства рану следует дренировать трубками для активного отведения скапливающейся жидкости.
6 Дренажные трубки для активной аспирации устанавливают в глубине раны и подшивают к влагалищу прямой мышцы живота синтетическими рассасывающимися швами нитью 5/0 для предотвращения их последующего смещения. Для закрытия кожных краев раны можно использовать аппарат для сшивания кожи.
7 При выполнении операции центральный край лоскута передней брюшной стенки следует мобилизовать выше к пупку. При необходимости его большего высвобождения эллипсовидный разрез производится вблизи пупка с образованием соответствующего дефекта. После достаточной для пластики мобилизации центрального лоскута передней брюшной стенки, его перемещения каудально к нижнему краю раны и подшивания пупка к краям только что созданного дефекта передней брюшной стенки эллипсовидный разрез может быть ушит. Рану ушивают узловыми синтетическими рассасывающимися швами нитью 2/0.
8 Второй ряд подкожных узловых швов накладывают синтетическими рассасывающимися нитями 3/0.
9 Оставшиеся участки кожи сшивают стальными кожными клипсами. Дренажные трубки подсоединяют к вакуумной системе и впоследствии при наличии скудного отделяемого или его полном отсутствии удаляют.


367
ПЛАСТИКА ПОСЛЕОПЕРАЦИОННЫХ ГРЫЖ
 Улучшение
качества шовного материала (стальная
проволока, одноволоконный нейлон,
пролей и др.) в сочетании с
совершенствованием техники ушивания
передней стенки влагалища прямой мышцы
живота значительно уменьшило
количество послеоперационных грыж.
Однако иногда они все же возникают.
Улучшение
качества шовного материала (стальная
проволока, одноволоконный нейлон,
пролей и др.) в сочетании с
совершенствованием техники ушивания
передней стенки влагалища прямой мышцы
живота значительно уменьшило
количество послеоперационных грыж.
Однако иногда они все же возникают.
Интересной особенностью является их редкое возникновение при низких поперечных разрезах типа Pfannenstiel. Причинами развития послеоперационных грыж могут быть раневая инфекция и субфасциальные гематомы, в меньшей степени разрыв линии швов при кашле в течение ближайшего послеоперационного периода.
Целью оперативного вмешательства при послеоперационной грыже является ее ликвидация с укреплением переднего листка влагалища прямой мышцы живота для предупреждения рецидива болезни.
МЕТОДИКА:
1 Пациентка находится на операционном столе в положении на спине. Пальпатор-но определяют размеры грыжевых ворот. При выполнении операции не рекомендуется удалять избыток кожи в области грыжи. Над грыжевым выпячиванием выполняют срединный разрез, иссекая при этом старый послеоперационный рубец.
2 Разрез продолжают к грыжевому мешку, представленному брюшиной и истонченным листком влагалища прямой мышцы живота. После мобилизации грыжевого мешка и его незначительного рассечения пальцем производят его ревизию. Затем разрез брюшины продолжают до грыжевых ворот, и содержимое мешка погружают в брюшную полость. Стенки грыжевого мешка иссекают ножницами. Затем края стенки влагалища прямой мышцы живота отделяют от кожи и подкожной жировой клетчатки в пределах, необходимых для формирования двух лоскутов, похожих на полы пальто. Для осуществления вышеуказанных манипуляций края кожной раны разводят ретрактором, на край стенки влагалища накладывают два зажима Кохера, и с помощью острого скальпеля отделяют кожу и подкожную жировую клетчатку от стенки влагалища. Аналогичные манипуляции выполняют на противоположной стороне. Брюшину ушивают непрерывным швом синтетической рассасывающейся нитью.
368
Физиологические последствия. Общее состояние пациента после оперативного удаления послеоперационной грыжи значительно улучшится. Вероятность развития кишечной непроходимости при этом заболевании мала, но существует. Используемые традиционные физиологические принципы лечения грыж одинаковы для послеоперационных и паховых грыж (высокое лигирование и удаление грыжевого мешка, создание дупликатуры переднего листка влагалища прямой мышцы живота).
Предупреждение. Во избежание повреждения спаянной с грыжевым мешком петли кишки необходимо проявлять особую настороженность при его рассечении.
Адекватная мобилизация стенки влагалища прямой мышцы живота и подкожной клетчатки позволит в последующем сшивать их без натяжения.
3 Рядом отдельных матрацных швов из стальной проволоки или нити из нейлона номером 0 сшивают основание одного лоскута с краем противоположного. При этом лоскут подтягивают за край анатомическим пинцетом.
4 Завершено наложение линии швов внутреннего лоскута. При этом наружный листок влагалища прямой мышцы живота наложен на внутренний и подшит к нему отдельными матрацными швами стальной проволокой или нейлоном 0.
5Рубцовую ткань кожи и подкожной клетчатки иссекают и удаляют.
6 Подкожную клетчатку ушивают узловыми синтетическими рассасывающимися швами 2/0, кожа ушивают подкожными швами дексоновой нитью 3/0.




369
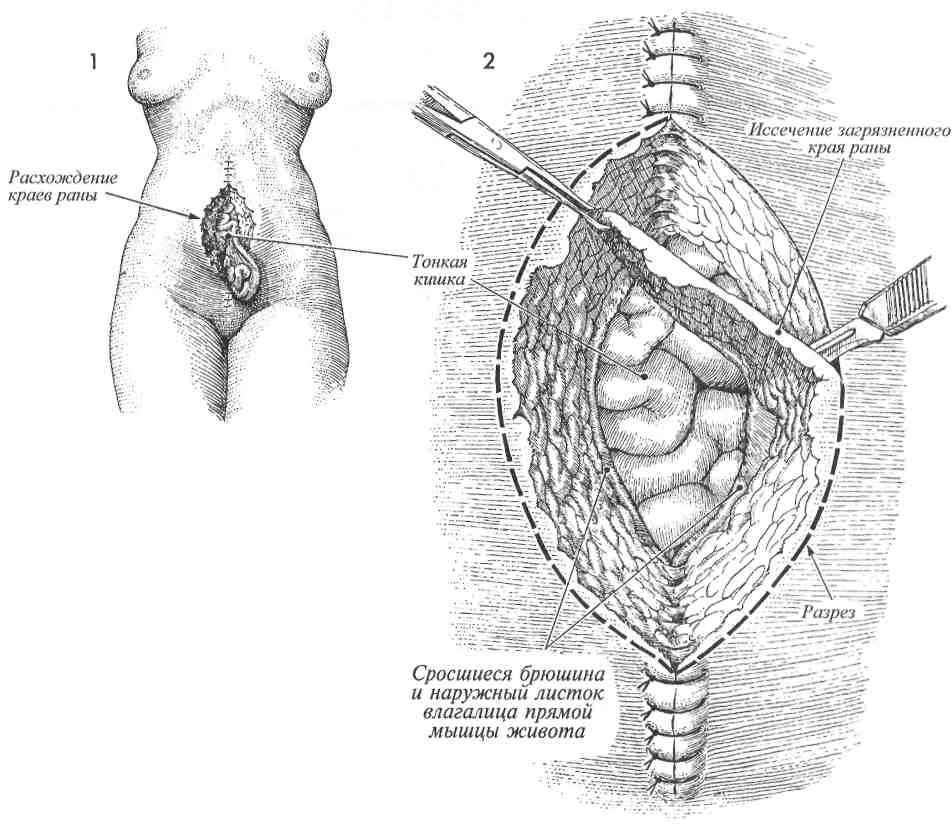
 РАСХОЖДЕНИЕ
ШВОВ РАНЫ ЖИВОТА И
ЭВЕНТРАЦИЯ
РАСХОЖДЕНИЕ
ШВОВ РАНЫ ЖИВОТА И
ЭВЕНТРАЦИЯ
 Просачивание
серозно-геморрагической жидкости
сквозь ушитую рану живота является
ранним признаком расхождения
ее краев с возможной последующей
эвентрацией. При появлении описанных
признаков хирург должен снять один или
два кожных шва и пальпаторно исследовать
всю рану, используя стерильную перчатку.
Если установлен дефект между краями
стенок влагалища прямой мышцы живота,
больного необходимо оперировать с
целью закрытия раневого дефекта.
Расхождение лапаротомной раны может
сопровождаться или не сопровождаться
кишечной эвентрацией. При развитии
последнего осложнения резко увеличивается
риск послеоперационной летальности,
которая может достигать 30%.
Просачивание
серозно-геморрагической жидкости
сквозь ушитую рану живота является
ранним признаком расхождения
ее краев с возможной последующей
эвентрацией. При появлении описанных
признаков хирург должен снять один или
два кожных шва и пальпаторно исследовать
всю рану, используя стерильную перчатку.
Если установлен дефект между краями
стенок влагалища прямой мышцы живота,
больного необходимо оперировать с
целью закрытия раневого дефекта.
Расхождение лапаротомной раны может
сопровождаться или не сопровождаться
кишечной эвентрацией. При развитии
последнего осложнения резко увеличивается
риск послеоперационной летальности,
которая может достигать 30%.
Основным принципом ведения больных с расхождением краев лапаротомной раны и эвентрацией является ранняя диагностика и хирургическое лечение описываемых осложнений. Оперативное лечение заключается в ушивании
МЕТОДИКА:
Л Пациентку с расхождением краев лапаротомной раны и кишечной эвентрацией ук-' ладывают на операционном столе в положение на спине. Операция осуществляется под общей анестезией.
возникшего раневого дефекта широкими швами медленнорассасывающимися толстыми синтетическими нитями через всю толщу передней брюшной стенки.
Целью операции является ушивание передней брюшной стенки.
Физиологические последствия. Причиной расхождения лапаротомной раны может быть внутритканевая гематома или чрезмерное внутри-брюшное давление, являющееся результатом сильного кашля или рвоты. Это характерно для больных, имеющих предпосылки для замедленного заживления раны, например, страдающих диабетом, онкологическими заболеваниями, или получающих гормональную терапию.
Предупреждение. Необходимо приложить все возможные усилия для предупреждения кишечной эвентрации.
Натягивание и завязывание нитей начинают только после наложения всех швов.
2 Инфицированные края раны, включая брюшину и влагалище прямой мышцы живота, иссекают и удаляют.
370

371
РАСХОЖДЕНИЕ ШВОВ РАНЫ ЖИВОТА И ЭВЕНТРАЦИЯ
(ОКОНЧАНИЕ)

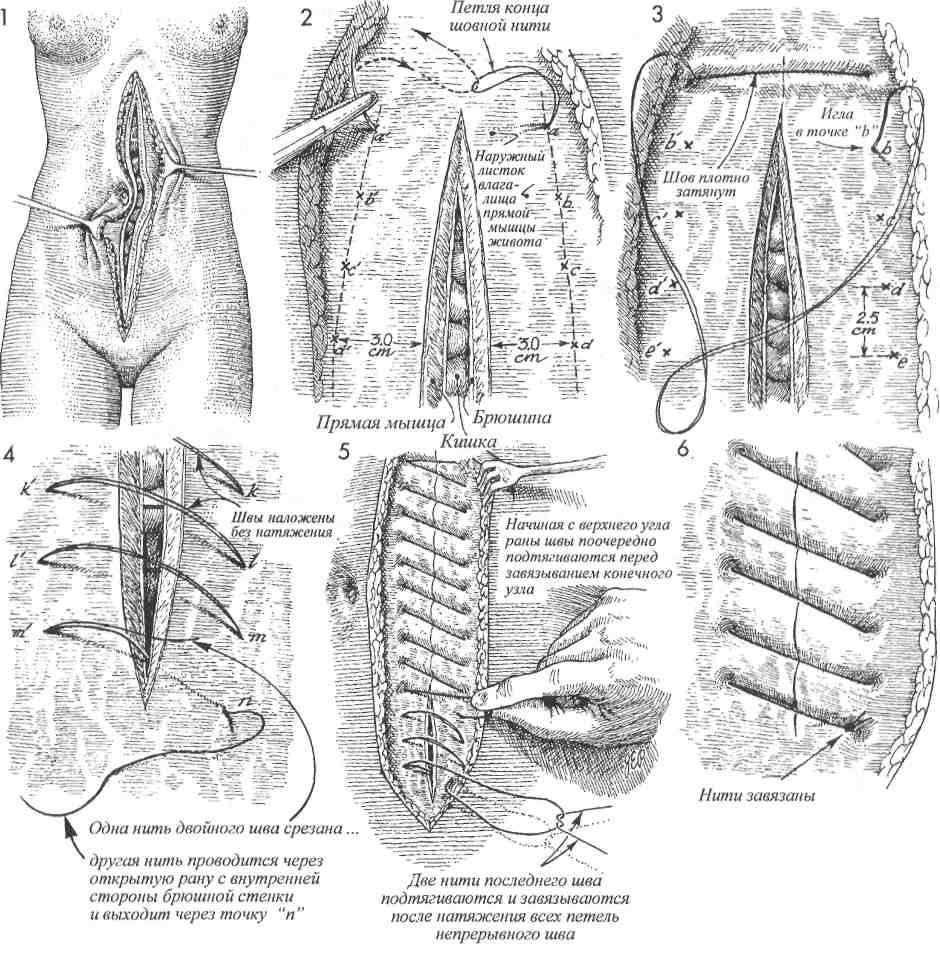
ЗВ области верхнего угла лапаротомной раны, расположенного ближе к мечевидному отростку грудины, иглой прокалывают все слои передней брюшной стенки (влагалище прямой мышцы живота, брюшину), проводя лигатуру от точки а к точке а'. После вы-кола из точки а' иглу проводят через петлю, образующуюся на конце шовной нити.
4 Затем иглу проводят через точку b к точке Ь' в 2,5 см от точек а и а' соответственно.
5 При проведении нити через точки с-т и т. д. нити не затягивают. Оставляя нити свободными, хирург имеет возможность наложения шва точно через выбранные точки. После проведения шовной нити через всю длину раны возможно поочередное подтягивание каждого отдельного шва. Особое внимание должно быть уделено накладыванию последнего шва из точки т' в точку п. При этом одну нить двойной шовной лигатуры срезают, в то время как оставшуюся несрезанную проводят иглой через открытую рану с внутренней стороны передней брюшной стенки через точку п наружу.
6 Швы подтягивают, но не очень плотно. Две нити последнего шва натягивают и завязывают после достаточного для плотного соприкосновения краев раны подтягивания всех петель непрерывного шва.
7 До настоящего времени нет убедительных данных, свидетельствующих о том, что ушивание лапаротомной раны указанным способом уступает требующему больше времени для наложения непрерывному шву Smead-Jones (наложение швов по типу «далеко-близко-близко-далеко») или превосходит его.
372


373
 УШИВАНИЕ
ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ОДНОУЗЛОВЫМ
ПЕТЛЕВЫМ ШВОМ
УШИВАНИЕ
ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ОДНОУЗЛОВЫМ
ПЕТЛЕВЫМ ШВОМ
 Техника
закрытия срединных ран передней брюшной
стенки претерпевает видоизменения в
зависимости от развития физиологических,
биофизических теорий их заживления
и улучшения качества
хирургических нитей. Результаты
ушивания
срединной раны через все слои, включая
брюшину и края влагалища прямой мышцы
живота,
улучшались в зависимости от качества
шовного
материала (от шелка и капрона до
синтетических шовных нитей
тефлона и нейлона).
Техника
закрытия срединных ран передней брюшной
стенки претерпевает видоизменения в
зависимости от развития физиологических,
биофизических теорий их заживления
и улучшения качества
хирургических нитей. Результаты
ушивания
срединной раны через все слои, включая
брюшину и края влагалища прямой мышцы
живота,
улучшались в зависимости от качества
шовного
материала (от шелка и капрона до
синтетических шовных нитей
тефлона и нейлона).
Проводимые хирургические изыскания доказали, что самостоятельное ушивание париетального листка брюшины в тазу и на передней брюшной стенке излишни. А проведенные биофизические исследования, используемые для оценки заживления лапаротомных ран, установили, что узловые швы являются менее прочными, чем непрерывные. Наиболее уязвимым местом любого шва является узел. Поэтому использование большего количества узлов делает линию швов слабее, а применение меньшего количества узлов — сильнее. С внедрением в хирургическую практику синтетических длительно рассасывающихся нитей, особенно состоящих из одного волокна (монофиламентных), весь срединный разрез, от мечевидного отростка до лобка, может быть ушит через все слои с использованием лишь одного узла.
Физиологические последствия. Физиологические и биофизические характеристики описывае-
МЕТОДИКА:
1 Разрез выполнен от мечевидного отростка грудины.
2 В области верхнего угла лапаротомной раны, расположенного ближе к мечевидному отростку грудины, иглой прокалывают все слои передней брюшной стенки (влагалище прямой мышцы живота, брюшину), проводя лигатуру от точки а к точке а'. После выкола иглу из точки а' проводят через петлю, образующуюся на конце шовной нити.
ЗВ последующем иглу проводят через точку b к точке Ь' в 2,5 см от точек а и а' соответственно.
4 При проведении нити через точки с-т и т. д. нити не затягивают. Оставляя нити свободными, хирург имеет возможность наложения шва точно через выбранные точки. После проведения шовной нити через всю длину раны возможно поочередное подтягивание каждого отдельного шва.
374
мого шва основываются на возможности его использования в любой ситуации, где общая фиксация одним швом обширной раны сопряжена в последующем с движением и возможностью разрыва ткани. Ушивание раны с использованием техники одноузлового петлевого шва более надежно при сильном кашле, глубоком дыхании, движении. Такой шов является основой для удержания краев раны вместе, предрасполагает рану к заживлению первичным натяжением, улучшает все ранозаживляющие характеристики, дает возможность заживления без образования участков некроза и вторичного натяжения.
Предупреждение. Следует пользоваться мо-нофиламентными нитями. Самые большие раны могут быть закрыты швом из длительно рассасывающейся одноволоконной нити. В некоторых случаях показано применение нерас-сасывающихся монофиламентных синтетических нитей, таких, как нейлон и пролен. Наложение такого непрерывного петлевого шва позволяет обойтись использованием единственного узла. Для ушивания раны указанным швом необходимо отступить от ее краев на ширину до 3 см (шире пальца хирурга) и накладывать отдельные швы на расстоянии 2,5—3 см друг от друга. Для соблюдения биофизических характеристик описываемого шва соответствие указанных величин длины и ширины является необходимым.
Особое внимание должно быть уделено наложению последнего шва из точки т' в точку п. При этом одну нить двойной шовной лигатуры срезают, в то время как оставшуюся несрезан-ной проводят иглой через открытую рану с внутренней стороны передней брюшной стенки через точку п наружу.
5 Швы подтягивают, но не очень плотно. Две нити последнего шва натягивают и завязывают после достаточного для плотного соприкосновения краев раны подтягивания всех петель непрерывного шва.
6 До настоящего времени нет убедительных данных, свидетельствующих о том, что ушивание лапаротомной раны указанным способом уступает требующему больше времени для наложения непрерывному шву Smead-Jones (наложение швов по типу «далеко-близко-близко-далеко») или превосходит его.

375
ОСТАНОВКА КРОВОТЕЧЕНИЯ ПРИ ПОВРЕЖДЕНИЯХ ВЕРХНИХ ОТДЕЛОВ НИЖНИХ НАДЧРЕВНЫХ СОСУДОВ
 При
многократных пункциях троакаром
передней брюшной стенки, особенно
правого и левого нижних квадрантов,
существует большая вероятность
повреждения верхних отделов нижних
надчревных сосудов, расположенных по
латеральным краям прямой мышцы живота.
Повреждение указанных сосудов
сопровождается образованием большой
гематомы в передней брюшной стенке.
Если разрывы сосудов сочетаются со
значительными повреждениями заднего
листка влагалища прямой мышцы живота
и брюшины, то из них может возникнуть
неконтролируемое внутрибрюшное
кровотечение с последующим возможным
развитием клиники гиповолемического
шока, причем без предварительного
формирования гематомы передней
брюшной стенки. Прежде чем прибег-
При
многократных пункциях троакаром
передней брюшной стенки, особенно
правого и левого нижних квадрантов,
существует большая вероятность
повреждения верхних отделов нижних
надчревных сосудов, расположенных по
латеральным краям прямой мышцы живота.
Повреждение указанных сосудов
сопровождается образованием большой
гематомы в передней брюшной стенке.
Если разрывы сосудов сочетаются со
значительными повреждениями заднего
листка влагалища прямой мышцы живота
и брюшины, то из них может возникнуть
неконтролируемое внутрибрюшное
кровотечение с последующим возможным
развитием клиники гиповолемического
шока, причем без предварительного
формирования гематомы передней
брюшной стенки. Прежде чем прибег-
МЕТОДИКА:
1 На фронтальном изображении видно соотношение между прямой мышцей живо- та, нижними надчревными сосудами и введенным в брюшную полость через нижний квадрант живота лапароскопическим троакаром. На поперечном срезе четко представлено соотношение между кожей, влагалищем прямой мышцы живота, нижними надчревными сосудами и троакаром, перфорировавшим эти сосуды.
2 Троакар удаляют из его муфты. В гильзу троакара вводят катетер Фолея, и раздувают его баллончик.
3 Гильзу троакара перемещают вверх по оси катетера Фолея и удаляют. После этого катетер Фолея подтягивают изнутри брюшной полости наружу, и он устанавливается напротив повреждения в брюшной стенке. Баллончик плотно прижимает кровоточащие сосуды, кровотечение остановлено.
нуть к лапаротомии для остановки кровотечения, хирургу следует выполнить попытку гемостаза с помощью простой процедуры, используя оснащение, имеющееся в любой больнице, то есть катетер Фолея и зажим Келли.
Физиологические последствия. Изменения, характерные для кровопотери.
Предупреждение. Внимание хирурга необходимо сосредоточить на выборе катетера Фолея, диаметр которого должен точно соответствовать размерам гильзы троакара. После остановки кровотечения пациента необходимо госпитализировать для динамического наблюдения за его состоянием и контроля полноты прижатия нижних эпигастральных сосудов между баллончиком катетера Фолея и зажимом Келли, наложенным непосредственно над кожей.
4 Зажим Келли, наложенный на катетер Фолея непосредственно над кожей передней брюшной стенки, поддерживает натяжение и необходимое давление на кровоточащие сосуды. Катетер с раздутым баллончиком оставляют на месте на 24—36 ч, после чего зажим Келли снимают, баллончик катетера Фолея спадается и катетер удаляют из раны. В последующем необходимо дополнительное наблюдение за пациентом для контроля гемостаза. В большинстве случаев указанная методика обеспечивает остановку кровотечения без лапаротомии.
376


377
 10
10
ЗЛОКАЧЕСТВЕННЫЕ
ЗАБОЛЕВАНИЯ:
СПЕЦИАЛЬНЫЕ ОПЕРАЦИИ
ОПРЕДЕЛЕНИЕ СТАДИИ ОНКОГИНЕКОЛОГИЧЕСКОГО ЗАБОЛЕВАНИЯ ПУТЕМ ДИАГНОСТИЧЕСКОЙ
ЛАПАРОТОМИИ
 Современная
онкогинекология требует точного
определения стадии злокачественного
заболевания с целью выбора наиболее
эффективного метода лечения.
Применявшиеся ранее неинвазивные
способы обследования теперь дополнились
расширенной диагностической ла-паротомией.
У многих больных может быть в
действительности более распространенный
процесс, чем это установлено при
неинвазивных методах обследования.
Современная
онкогинекология требует точного
определения стадии злокачественного
заболевания с целью выбора наиболее
эффективного метода лечения.
Применявшиеся ранее неинвазивные
способы обследования теперь дополнились
расширенной диагностической ла-паротомией.
У многих больных может быть в
действительности более распространенный
процесс, чем это установлено при
неинвазивных методах обследования.
Описываемое в данном разделе определение стадии онкогинекологического заболевания при хирургическом вмешательстве в основном касается карцином яичника и эндометрия. Значение этого метода в диагностике эпителиальных карцином шейки матки в настоящее время спорно. Возможность получения при диагностической ла-паротомии дополнительной информации не подлежит дискуссии. Вопрос в том, оправдают ли конечные результаты лечения те дополнительные лучевые нагрузки на области таза и аорты, которые последуют за результатами диагностической лапаротомии. Для хирурга очень важно обследовать поддиафрагмальное пространство и парааор-
МЕТОДИКА:
1 Пациентка располагается на спине или в видоизмененном положении для камнесе- чения, со слегка разведенными и параллельными полу бедрами, согнутыми и фиксированными на акушерских подставках коленями. Разрез брюшной стенки выполняют от лона и выше пупка, часто до мечевидного отростка.
2и 3 Начинать исследование надо с поддиафрагмального простран- ства. Эту область осматривают непосредственно или через лапароскоп. При обнаружении под правым или левым поддиафраг-мальным пространством патологических изменений следует выполнить биопсию.
4 В пяти отдельных областях брюшной полости надо сделать смывы: под каждым куполом диафрагмы, в каждом боковом канале и малом тазу. Полученный материал посылают на цитологическое исследование.
5 Исследование забрюшинного пространства начинают с рассечения брюшины в области слепой кишки и терминального отдела подвздошной кишки.
380
тальную область до уровня почечных сосудов. Разрез по Pfannenstiel не дает такой возможности, поэтому применять его не следует.
Цель операции — получить точную информацию о распространении метастазов по брюшной полости.
Физиологические последствия. Наиболее значимым последствием лапаротомии является образование спаек. Это имеет отрицательное значение, если в дальнейшем планируются облучение таза и аорты или внутрибрюшная химиотерапия. Спайки фиксируют внутрибрюшные структуры, например, кишки, из-за чего они получают максимальную лучевую нагрузку. Спайки образуют карманы и препятствуют распространению химиопрепаратов к местам назначения.
Предупреждение. Через низкий поперечный разрез трудно выполнить поставленные диагностические задачи, поскольку затруднен доступ в верхний отдел брюшной полости. Для хорошего обзора почечных сосудов часто требуется мобилизация трейтцевой связки и дистального отдела двенадцатиперстной кишки.
6 Брюшину рассекают параллельно правой общей подвздошной артерии. Затем разрез продолжают вверх по аорте до дистального отдела двенадцатиперстной кишки.
7Дистальный отдел двенадцатиперстной кишки и расположенную здесь же связку Трейтца мобилизуют для хорошего обзора почечных сосудов.
8 Иссечение лимфатических узлов начинают на уровне левых почечных артерии и вены, где берут начало правые и левые яичниковые сосуды. Затем его продолжают в достаточном объеме вдоль аорты.
9 Брюшину, покрывающую аорту, ушивают синтетической рассасывающейся нитью 3/0. Теперь можно начинать сами онкологические операции: гистерэктомию по Wertheim при раке шейки матки, удаление злокачественной опухоли при раке яичника или экстрафасциальную гистерэктомию при раке тела матки.


381
 СИСТЕМА
ДЛЯ ВВЕДЕНИЯ ВЕЩЕСТВ В ПОДКЛЮЧИЧНЫЙ
КАТЕТЕР (ПОРТ ДЛЯ КАТЕТЕРА)
СИСТЕМА
ДЛЯ ВВЕДЕНИЯ ВЕЩЕСТВ В ПОДКЛЮЧИЧНЫЙ
КАТЕТЕР (ПОРТ ДЛЯ КАТЕТЕРА)
 Онкологическим
больным часто приходится пунктировать
и катетеризировать центральные и
периферические вены для проведения
химиотерапии, парентерального
питания или взятия крови для исследования.
У многих пациентов после многократного
повторения данных процедур вены на
руках ввиду потери проходимости
становятся непригодными к дальнейшему
использованию. В таких случаях может
быть эффективным
использование системы «порт для
катетера» (ПДК).
Онкологическим
больным часто приходится пунктировать
и катетеризировать центральные и
периферические вены для проведения
химиотерапии, парентерального
питания или взятия крови для исследования.
У многих пациентов после многократного
повторения данных процедур вены на
руках ввиду потери проходимости
становятся непригодными к дальнейшему
использованию. В таких случаях может
быть эффективным
использование системы «порт для
катетера» (ПДК).
Физиологические последствия. Ввиду того, что скорость кровотока в центральных венах выше, чем в периферических, в них снижена опасность развития химического воспаления от введения питательных растворов и химиопрепаратов.
Предупреждение. Пациентка должна располагаться в положении Trendelenburg. Это уве-
личивает центральное венозное давление и уменьшает риск воздушной эмболии венозной системы.
Нельзя оставлять в предсердии проводник катетера, поскольку его присутствие может вызывать аритмию.
Введенный через иглу катетер нельзя извлекать через нее же обратно. Срез иглы способен повредить катетер и даже отсечь его часть, которая превратится в инородное тело в венозной системе.
Для предотвращения газовой эмболии все шприцы или катетеры, подсоединяемые к центральной венозной системе, должны быть заполнены гепаринизированным изотоническим раствором натрия хлорида.
383
СИСТЕМА ДЛЯ ВВЕДЕНИЯ ВЕЩЕСТВ В ПОДКЛЮЧИЧНЫЙ КАТЕТЕР (ПОРТ ДЛЯ КАТЕТЕРА)
(ОКОНЧАНИЕ)
МЕТОДИКА:
1 Пациентка располагается в положении Trendelenburg, под углом 15°, что увели- чивает центральное венозное давление и таким образом уменьшает вероятность воздушной эмболии. Доступность подключичной вены увеличивается, если дополнительно развернуть плечи, положив под грудной отдел позвоночника, между лопатками, свернутое полотенце. Голову поворачивают в противоположную сторону. Эти приемы улучшают доступ к подключичной вене. Кожу верхней половины грудной клетки и шеи обрабатывают как для хирургической операции. Следует соблюдать правила асептики. Иглу 14 калибра длиной 5 см, соединенную с 10 мл шприцем, заполненным 2-3 мл гепаринизированного изотонического раствора натрия хлорида, вводят через кожу, причем ее срез должен быть обращен вниз. Наилучшее место для пункции находится сразу ниже середины нижнего края ключицы. Иглу следует продвигать по направлению к кончику пальца, слегка надавливающего в надгрудинную выемку. Это продвижение происходит под нижним краем ключицы в горизонтальной плоскости, в направлении к передней поверхности трахеи, на уровне надгрудинной выемки. Иглу и шприц располагают параллельно поверхности операционного стола, ближе к передней стенке подключичной вены, в направлении ее продольной оси. Подтверждением попадания в вену является массивный приток крови в шприц при легком обратном движении поршня. Шприц отсоединяют от канюли иглы, и ее отверстие немедленно закрывают пальцем.
2 Через иглу в верхнюю полую вену (ВПВ) вводят гибкий проводник. Когда проводник надежно установлен в ВПВ, иглу извлекают.
3 Показан проводник, входящий через кожу под ключицей. Выбирают наилучшее место для ПДК: примерно на 8 см ниже ключицы и между ребрами. Делают разрез длиной 4 см, и формируют карман глубже подкожного жира, на поверхности грудной фасции. В образованном кармане должен быть выполнен тщательный гемостаз.
4 Показан введенный в карман ПДК с присоединенным катетером. ПДК фиксируют к грудной фасции за отверстия по краям нейлоновой нитью 3/0.
384
Перед подсоединением к венозной системе ПДК и катетер полностью заполняют гепари-низированным изотоническим раствором натрия хлорида.
5 Разрез длиной 1 см выполняют рядом с проводником, ниже ключицы. Узкий длинный зажим проводят под кожей со стороны маленького разреза к большому подкожному карману. Им захватывают катетер от ПДК и протягивают его под кожей к проводнику, стоящему в подключичной вене.
6 Положение ПДК отмечено в правом нижнем углу. Разрез кожи над ПДК ушит тонким швом или скобками. По проводнику через разрез величиной 1 см в подключичную вену введен расширитель. Заметьте, что катетер выходит из-под кожи рядом с расширителем.
7 Проводник удаляют через расширитель. Отверстие расширителя закрывают пальцем, чтобы через него в вену не попал воздух. Измеряют длину катетера от ПДК до подключичной вены и далее по ходу вены до ВПВ. Излишек катетера отрезают острыми ножницами.
Катетер проводят через расширитель в подключичную вену и далее, уже окончательно, в ВПВ.
8 и 9 Оболочка расширителя устрое- на так, что разрывается при из- влечении из подключичной вены. Для этого пальцами удерживают ее края. Ассистент продвигает катетер дальше в ВПВ. Расширитель извлекается, разделяясь при этом пополам, и удаляется полностью.
Для контроля за положением катетера выполняют рентгенографию. Если катетер находится в правом предсердии, его следует извлечь на 4—5 см через кожный разрез. После окончательной установки катетера в нужном положении разрез кожи закрывают тонким швом или скобками. Систему ПДК промывают путем инъекции через мембрану 10 мл гепаринизированного изотонического раствора натрия хлорида.



385
СИСТЕМА «ПОРТ ДЛЯ КАТЕТЕРА» ДЛЯ БРЮШНОЙ
