
- •(Окончание)
- •Кожным лоскутом
- •Кожным лоскутом
- •Кожным лоскутом
- •Влагалища
- •(Окончание)
- •(Продолжение)
- •(Продолжение)
- •(Окончание)
- •Влагалища
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Продолжение)
- •(Окончание)
- •(Окончание)
- •Анастомоза
- •Операция пересадки мочеточника в мочевой пузырь без использования и с использованием лоскута мочевого пузыря
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Окончание)
- •(Окончание)
- •Матки (окончание)
- •И кюретаж
- •Беременности
- •Беременности
- •Матки (окончание)
- •Электропетлей
- •(Продолжение)
- •Придатков
- •Придатков
- •Придатков (продолжение)
- •Придатков
- •(Продолжение)
- •При лапароскопии
- •Маточной трубы
- •(Окончание)
- •(Окончание)
- •Аппаратом
- •Аппаратом (продолжение)
- •Аппаратом
- •Аппаратом (окончание)
- •(Окончание)
- •Полости
- •Терапии
- •(Окончание)
- •Влагалища
- •Радикальная гистерэктомия по wertheim с двусторонним удалением тазовых лимфатических узлов и удлинением влагалища
- •Радикальная гистерэктомия по wertheim с двусторонним удалением тазовых лимфатических узлов и удлинением влагалища
- •Влагалища
- •Удаление органов, расположенных в передней части малого таза (передняя экзентерация)
- •(Окончание)
- •(Продолжение)
- •(Продолжение)
- •Пластики
- •(Продолжение)
- •Полой вены
(Продолжение)
МЕТОДИКА:
1 Пациентка лежит на спине в положении для камнесечения. Вульва и влагалище обработаны и укрыты.
2 Должно быть произведено широкое выделение всего свищевого хода. Большинство неудачных попыток оперативного лечения свища были результатом невозможности выполнить полноценное его выделение, плохих условий для наложения швов и натяжения тканей при закрытии свища. Часто для раскрытия свищевого хода приходится делать широкую сре-динно-боковую эпизиотомию.
3 После широкого вскрытия свищевого канала его иссекают скальпелем. Разрез производят по окружности свища.
4 Край свищевого хода приподнимают пин-том и полностью иссекают ножницами. Часто после иссечения плотной рубцовой ткани размеры свища оказываются в 2—3 раза больше, чем предполагались до операции.
5 Каждый слой стенки мочевого пузыря и влагалища необходимо внимательно осматривать и выделять для последующего послойного наложения тонких швов без какого-либо натяжения тканей.
6 На слизистую мочевого пузыря накладывают узловые синтетические рассасывающиеся швы нитью 4/0. Надо пытаться захватывать в шов только подслизистый слой, не вовлекая слизистую. Мы не применяем непрерывный шов, так как полагаем, что он уменьшает кровоснабжение и ухудшает условия заживления.
7 На второй мышечный слой накладывают синтетические рассасывающиеся швы нитью 2/0.
8 Мышечный слой мочевого пузыря полностью ушивают над областью свища узловыми синтетическими рассасывающимися швами.
9 На этом этапе необходимо обеспечить дополнительное кровоснабжение области иссеченного свища. Это можно сделать за счет луковично-пещеристой мышцы, взятой из основания большой половой губы. В случаях, когда удален большой объем тканей или свищ располагался высоко во влагалище, кровоснабжение улучшают с помощью m. gracilus из области бедра или прямой мышцы живота, которые перемещают в область удаленного свища.
Если решено использовать луковично-пеще-ристую мышцу, то доступ к ней может быть обеспечен двумя вариантами разрезов. Первый может проходить по внутренней поверхности малой половой губы, как показано на рисунке 9. Второй — по большой половой губе. При выборе второго варианта мышцу следует провести в эпизиотомическую рану в туннеле под малой половой губой.
84

OmJ
ПЛАСТИКА ПУЗЫРНО-ВЛАГАЛИЩНОГО СВИЩА
(ОКОНЧАНИЕ)
10
Края раны разводят в стороны на зажимах, и скальпелем производят рассечение вглубь до мышцы. Важно,
чтобы величина раны позволяла видеть всю
мышцу целиком.
13
Для закрытия раны без натяжения слизистая влагалища должна быть хорошо мобилизована. Обычно с этой
целью накладывают узловые синтетические швы
рассасывающейся нитью 0.
11
Луковично-пещеристая мышца найдена и мобилизована. Часто приходится пережимать и перевязывать сосудистые ветви срамных артерии и вен, которые подходят к мышце на обозначенном уровне. Тупым и острым путем мышцу следует мобилизовать вверх до уровня клитора. Пересекают мышцу в месте ее вплетения в ткани промежности.
12
Если первый разрез производился по внутренней поверхности малой половой губы, то мобилизованную луко-вично-пещеристую мышцу просто смещают на новое место, закрывая область свища. Ее подшивают к околопузырным тканям узловыми синтетическими рассасывающимися швами нитью 3/0. Если же первый разрез проходил по большой половой губе, нужно с помощью изогнутого зажима под малой половой губой сделать туннель, ведущий в эпизиотомическую рану. Мышцу проводят через этот туннель до нужного места и фиксируют узловыми синтетическими швами нитью 3/0.
14 15
Разрезы влагалища, промежности и разрез для мышечного трансплантата ушивают.
Через уретру введен катетер Фолея. Мочевой пузырь наполняют 200 мл раствора метиленовой сини или стерильным раствором бария. Это позволяет проверить, насколько надежно выполнена операция. Мы часто производим эту манипуляцию после 7 и 8 этапов операции, чтобы убедиться в качестве закрытия свища.
В дополнение к уретральному катетеру вводят надлобковый катетер (как показано в разделе 3, стр. 136). После таких операций очень важно двойное дренирование.
86

87
ПЕРЕСАДКА ОСТРОВКОВОГО КОЖНОГО ЛОСКУТА ДЛЯ ПЛАСТИКИ ПУЗЫРНО-ВЛАГАЛИЩНОГО СВИЩА
Для лечения пузырно-влагалищных свищей, возникающих после облучения и/или рецидивирующих после повторных попыток их закрытия, требуется неординарное хирургическое вмешательство. Таковым является пересадка островко-вого кожного лоскута, располагающегося на лу-ковично-пещеристой мышце. Этот кожно-мы-шечный трансплантат обеспечит нормальное кровоснабжение и заживление тканей, пострадавших от тяжелого лучевого воздействия при лечении онкогинекологического заболевания.
Физиологические последствия. Закрывается пузырно-влагалищный свищ. Прекращается раз-
МЕТОДИКА:
1 Пузырно-влагалищный свищ обнаруживают несколько кзади от треугольника Льето. Хирург иссекает рубцовые и измененные ткани. Предшествующая цистоскопия показала, что устья мочеточников и сами мочеточники в области треугольника не изменены и не связаны со свищом. Однако если есть сомнения, следует закатетеризировать мочеточники на все время операции.
2 Производят продольный разрез от вершины большой половой губы до границы намеченного островкового кожно-мышеч-ного лоскута. Измеряеют размер свищевого отверстия, соответственно ему намечают размеры лоскута, затем его иссекают. Всегда целесообразно делать лоскут немного больше требуемого размера.
3 Иссечен кожный лоскут с луковично-пещеристой мышцей и прилежащей жировой клетчаткой, которые обеспечат его кровоснабжение по мелким капиллярным сосудам. Изогнутым зажимом формируют туннель под малой половой губой, которую при этом отводят в сторону другим зажимом.
дражающее воздействие на вульву постоянно вытекающей мочи.
Предупреждение. Хирург должен быть уверен в нормальном кровоснабжении пересаживаемой мышцы. В случаях, когда поля облучения захватывают область вульвы, кровоснабжение мышцы и подлежащей жировой ткани может оказаться недостаточным для обеспечения нормального питания островкового кожного лоскута. Перед началом операции по закрытию свища надо обследовать края свищевого хода и убедиться в отсутствии признаков некроза и воспаления.
4Кожно-мышечный лоскут проведен в туннеле под малой половой губой и помещен в область, оставшуюся после удаления свища.
5Кожно-мышечный лоскут фиксируют к краям слизистой влагалища узловыми швами из синтетической, монофиламен-тной, медленно рассасывающейся нити 3/0. На этом этапе можно проверить надежность наложенных швов, заполнив мочевой пузырь через катетер раствором бария и проследив его возможное вытекание через линию швов. Следует также цистоскопически убедиться в том, что после всех проведенных хирургических манипуляций устья мочеточников остались незатронутыми.
6 Пластика пузырно-влагалищного свища завершена. Донорский разрез закрыт узловыми швами.
88

89
ВАГИНОПЛАСТИКА С ЦЕЛЬЮ СОЗДАНИЯ НОВОГО ВЛАГАЛИЩА ПО МЕТОДИКЕ MCINDOE
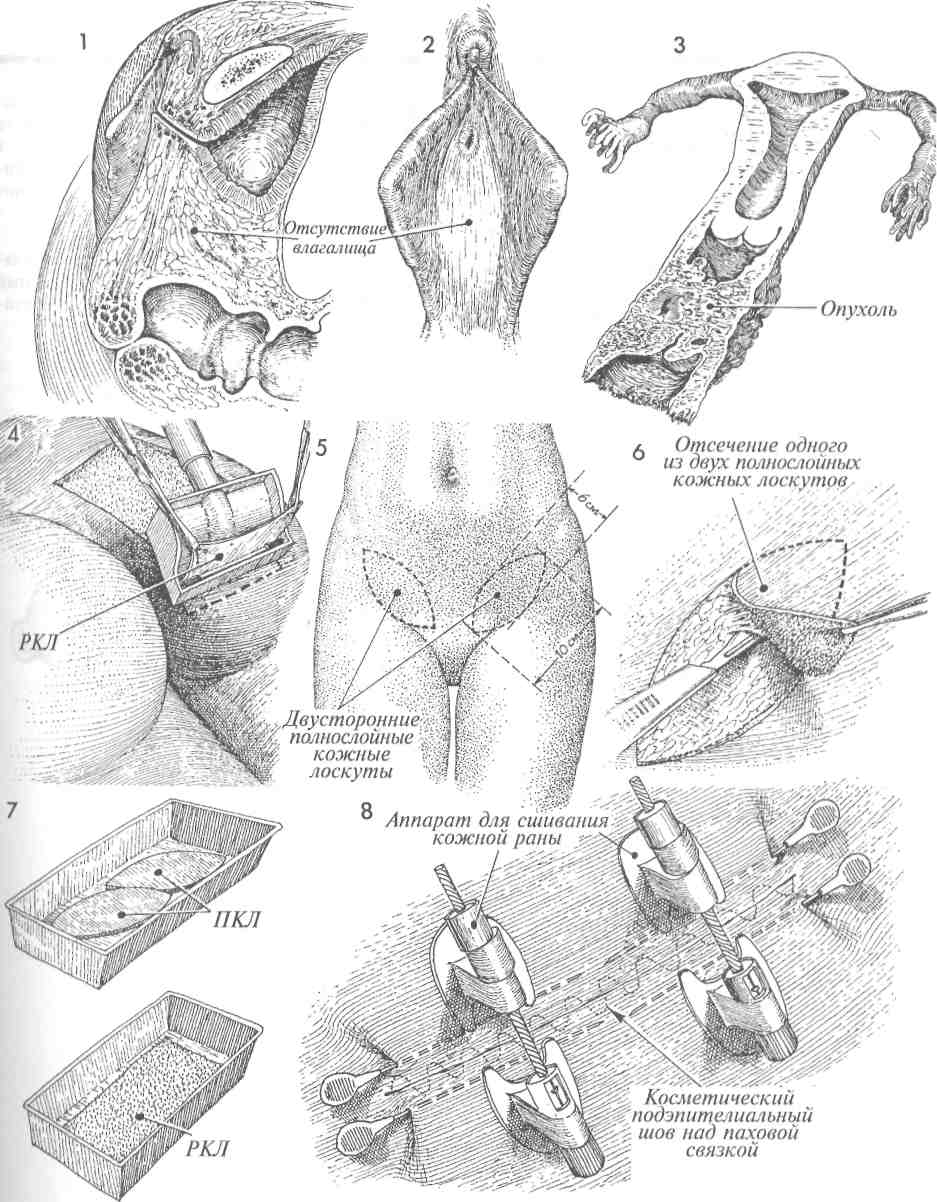
Данную операцию выполняют при врожденном отсутствии влагалища, после вынужденного его удаления и при выраженном стенозе после лучевой терапии. Традиционно при этой операции применялся расщепленный кожный лоскут, но мы перешли к использованию полно-слойного (нерасщепленного) кожного лоскута, помещаемого на объемную резиновую шаблонную форму, вводимую в пространство между прямой кишкой и мочевым пузырем. Применение полнослойного кожного лоскута уменьшает вероятность послеоперационного сморщивания трансплантата, которое наблюдалось ранее при применении расщепленного кожного лоскута и требовало длительного использования влагалищных муляжей, не толь-ко нежелательных, но и бесполезных. Недавно мы показали, что полнослойный лоскут приживается так же хорошо, как и расщепленный. Полнослойный лоскут обеспечивает лучшее проникновение питающего транссудата со стороны подлежащих тканей по сравнению с расщепленным, что очень важно в течение первых 72 часов, пока не сформируется микрокапиллярная сеть. Полнослойный лоскут не сокращается в размерах в такой степени, как расщепленный.
Физиологические последствия. Одна из определяющих физиологических особенностей — выбор толщины расщепленного кожного лоскута. Традиционно применялись лоскуты толщиной V12000 дюйма, поскольку этой толщины было достаточно для проникновения питающих веществ со стороны подлежащих тканей в течение первых 72 часов, до образования микрокапилляров. Однако лоскут такой толщины способен значительно сокращаться в размерах в послеоперационном периоде, что требует длительного, на протяжении нескольких месяцев, ношения влагалищного муляжа. Постепенно происходило увеличение толщины применяемых лоскутов, пока совсем недавно не стали использоваться полнослойные лоскуты. Первоначально были опасения, что кровоснабжение таких лоскутов будет недостаточным и это вызовет рост количества некрозов. Однако обильное кровоснабжение органов малого таза обеспечило их нормальное приживление. Таким образом, пациентки в значительной степени из-
бавились от необходимости применять расширяющие влагалищные муляжи.
Предупреждение. Важно очень осторожно выполнить тупое разделение рыхлой волокнистой соединительной ткани между прямой кишкой и мочевым пузырем, не травмировав их. Для хорошего соединения трансплантата с окружающими тканями крайне важен тщательный гемостаз.
Кожные лоскуты должны быть одинакового размера и обязательно полнослойными. Мы предпочитаем применять пневматический дер-матом, поскольку он позволяет брать лоскуты кожи одного размера и толщины. Полнослойные лоскуты можно брать и вручную с помощью скальпеля. В настоящее время мы предпочитаем брать эти лоскуты в обеих паховых областях. Если в последующем при наложении шва на донорскую рану возникает натяжение, то для облегчения этой процедуры можно использовать современный аппарат для ушивания кожных ран. Преимущество этого метода состоит в том, что у пациентки остается косметический шов над паховой связкой, а не большой рубец на ягодицах или бедрах.
Влагалищный шаблон должен быть мягким и гибким. Пластическая масса, введенная в кондом, образует мягкий влагалищный муляж, который хорошо облегается кожным лоскутом, нигде не вызывая давления. Избыточное давление способно вызвать некроз с дальнейшим формированием пузырно-влагалищного или влагалищно-прямокишечного свища.
Влагалищный шаблон вводят не менее чем на 10 дней. Затем его необходимо удалить, а донорский кожный лоскут осмотреть.
Одним из важнейших моментов послеоперационного периода является уверенность хирурга в том, что пациентка достаточно подготовлена к длительному (до 6 месяцев) ношению влагалищного муляжа и не намерена вести активную половую жизнь. Невозможность или нежелание носить муляж, особенно после пересадки расщепленного лоскута, является основной причиной неудачного исхода операции. Чаще это происходит с девочками-подростками, которые не понимают важность постоянного ношения муляжа, несмотря на неудобство и дискомфорт.
91
ВАГИНОПЛАСТИКА С ЦЕЛЬЮ СОЗДАНИЯ НОВОГО ВЛАГАЛИЩА ПО МЕТОДИКЕ MCINDOE
(ПРОДОЛЖЕНИЕ)
МЕТОДИКА:
1На сагиттальном разрез таза показано полное врожденное отсутствие влагалища. Разделение рыхлой волокнистой соединительной ткани будет производиться между мочевым пузырем и прямой кишкой. Это пространство на рисунках преувеличено для иллюстрации. Разделение тканей должно идти в глубину и заканчиваться на расстоянии 1—2 см от брюшины. Более глубокое расслоение может способствовать возникновению энтероцеле.
2 Показана область предполагаемого входа в отсутствующее влагалище. В этой области может быть небольшое углубление, указывающее на место несостоявшейся инвагинации урогенитального синуса плода и слияния этого синуса с мюллеровым протоком, что сформировало бы нормальное влагалище.
3 Вторая причина отсутствия влагалища — это его хирургическое удаление при онкологическом заболевании.
4 Пневматический дерматом предпочтительнее, поскольку он дает лоскуты одного размера и толщины. Дерматом может быть отрегулирован на взятие лоскута толщиной 0,45 или 0,6 мм. РКП — расщепленный кожный лоскут.
5 Показаны два предполагаемых для взятия полнослойных кожных лоскута, имеющие форму лопасти весла, в области паховых складок, от передневерхней подвздошной ости до лонного бугорка. Приблизительные размеры: длина - 10 см, ширина - 6 см.
6Отсепаровку полнослойного кожного лоскута производят обычным скальпелем, обозначив на коже его границы.
7Полнослойный кожный лоскут (ПКЛ) помещают в ванночку с физиологическим раствором. То же самое делают и с расщепленным кожным лоскутом, если избран именно такой вариант операции.
8 После отсечения кожного лоскута донорскую рану необходимо закрыть. Если наложение швов затруднено их-за натяжения краев раны, можно применить современный аппарат для ушивания кожи (как показано на рисунке). В подкожное пространство параллельно краю разреза вводят стабилизирующие иглы. Их может быть 2, 4 или 6. Редко требуется больше двух. Аппарат прикрепляют к этим иглам и с помощью винта сближают края раны. Этот подэпителиальный шов накладывают синтетической медленно рассасывающейся нитью 3/0.
92
9?
ВАГИНОПЛАСТИКА С ЦЕЛЬЮ СОЗДАНИЯ НОВОГО ВЛАГАЛИЩА ПО МЕТОДИКЕ MCINDOE
(ПРОДОЛЖЕНИЕ)
9 Кусок обычной пластической массы (типа поролона), которая используется в производстве мебели, стерилизуют автоклави-рованием. Раствором бриллиантовой зелени намечают форму предполагаемого влагалищного муляжа. Расщепленный кожный лоскут извлекают из дерматома и помещают в стерильный физиологический раствор. Берут обычные противозачаточные кондомы и стерилизуют их автоклавированием. Как правило, используют два кондома, чтобы предотвратить попадание жидкости внутрь муляжа.
10 С помощью ножниц куску пласти- ческой массы придают желаемую форму.
11 На сформированную пластическую форму надевают кондом. Его можно надевать сразу полностью или постепенно, если нужно точно сформировать размеры муляжа по длине или диаметру. Когда муляж окончательно сформирован, кондом завязывают синтетической нерассасывающейся нитью 2/0.
12 Влагалищный муляж кладут на на- ружную сторону расщепленного кожного лоскута, заворачивают в него, и края лоскута обшивают узловыми синтетическими рассасывающимися швами нитью 4/0. Избыток лоскута отсекают.
13 Полнослойные кожные лоскуты кла- дут на сформированный влагалищный муляж и сшивают по краям синтетическим рассасывающимся швом.
94

95
ВАГИНОПЛАСТИКА С ЦЕЛЬЮ СОЗДАНИЯ НОВОГО ВЛАГАЛИЩА ПО МЕТОДИКЕ MCINDOE
(ОКОНЧАНИЕ)
14
19
15
16
На сагиттальном разрезе показано разъединение тканей, законченное в 2 см от брюшной полости. Это предотвращает возникновение энтероцеле.
17 18
Следует выполнить тщательный гемостаз по всему объему полости.
В эту полость вводят покрытый кожей муляж.
На сагиттальном разрезе таза показан покрытый кожей муляж, введенный в новый влагалищный канал.
20 Для удержания муляжа на новом месте половые губы над ним сшива- ют по средней линии без натяжения узловыми нейлоновыми швами.
21 После удаления на 12-й послеопера- ционный день пластического влага-
лищного муляжа следует осмотреть вновь созданное влагалище и промыть его физиологическим раствором. Необходимо изготовить и ввести новый влагалищный муляж из мягкой резины или силикона для постоянного ношения. Следует позаботиться, чтобы он не выступал наружу, за плоскость входа. В противном случае в области преддверия может возникать раздражение, боль, что способно вынудить пациентку отказаться от дальнейшего ношения муляжа.
96

97
ПЛАСТИКА ПРЯМОКИШЕЧНО-ВЛАГАЛИЩНОГО
СВИЩА
Прямокишечно-влагалищные свищи должны быть разделены на две группы. Первую составляют те, которые возникли вследствие акушерских или гинекологических операций по поводу доброкачественных заболеваний. Ко второй относятся последствия лучевой терапии злокачественных заболеваний органов малого таза. При лечении свищей первой группы редко приходится прибегать к формированию отводящей колостомы. Однако пациенткам со свищами, развившимися в результате облучения, всегда производят трансверзостомию. При пластике небольших свищей, возникших в результате акушерских или гинекологических операций, внешнее дополнительное кровоснабжение, например, с помощью мышечного лоскута, как правило, не требуется. Исключение составляют случаи, связанные с обширным рубцеванием, или повторные попытки пластики после неудачных предыдущих. После проведенного облучения, когда свищи появляются вследствие лучевого поражения тканей малого таза, применение питающего сосудистого лоскута является необходимым.
Луковично-пещеристая мышца является наиболее оптимальным источником кровоснабжения; другими источниками могут быть сальник, m. gracilus, кожно-мышечные лоскуты.
При проведении пластики прямокишечно-влагалищных свищей основными являются следующие принципы: 1) отсрочка начала операции до полного устранения всех признаков воспаления в области свища, даже путем предварительной перинеотомии; 2) удаление всех фиброзно-измененных и рубцовых тканей, ок-
ружающих свищевой канал; 3) достаточная подвижность толстой и прямой кишок для устранения любого натяжения слизистой прямой кишки после иссечения рубцовой ткани; 4) применение деликатной оперативной техники для максимального сохранения кровоснабжения остающихся тканей; 5) использование принципа широкого соединения поверхностей при наложении швов; 6) улучшение кровоснабжения за счет внешних источников; 7) формирование отводящей колостомы при лучевых поражениях на 3—4 месяца, до полного заживления свища, подтвержденного повторными исследованиями.
Физиологические последствия. Свищ закрывается, и восстанавливается нормальный акт дефекации. Мышечный лоскут, использованный для закрытия линии швов, улучшает кровоснабжение и создает дополнительный закрывающий слой, повышая тем самым вероятность окончательного закрытия свища.
Предупреждение. Края слизистой прямой кишки должны располагаться параллельно друг другу без всякого натяжения. Натяжение линии швов является следствием плохого разделения тканей. Важнейшим фактором является гемостаз. Кровотечение из геморроидального венозного сплетения остановить очень трудно, тем не менее достижение гемостаза необходимо для закрытия свища.
Растяжение анального сфинктера во время операции вызывает его временный паралич и, как следствие, временное недержание стула, предотвращая скопление кала и газов в прямой кишке и натяжение швов.
99
ПЛАСТИКА ПРЯМОКИШЕЧНО-ВЛАГАЛИЩНОГО
СВИЩА
(ОКОНЧАНИЕ)
МЕТОДИКА:
1 Иногда бывает трудно обеспечить хороший доступ к свищу, если он расположен глу- боко в узком влагалище. В таких случаях надо без колебаний делать эпизиотомию для создания оптимальных условий для операции. Эпи-зиотомический разрез необходимо расширить по слизистой влагалища до самого края свища. Если все же таким способом не удается обеспечить адекватный доступ, то следует вскрывать брюшную полость, особенно в тех случаях, когда свищ находится в верхних отделах глубокого влагалища.
2 Особое внимание следует уделить достаточной мобилизации слизистой кишки, а также удалению нежизнеспособных, руб-цово измененных и плохо кровоснабжаемых участков слизистой. Если слизистую кишки невозможно достаточно мобилизовать и видно, что не удастся наложить на нее швы без натяжения, то хирург должен сделать лапаротомию и полностью мобилизовать, начиная сверху, весь ректосигмоидный отдел кишки. Во многих случаях операции заканчивались неудачей из-за невыполнения этой процедуры. После достаточной мобилизации слизистой кишки на ее края накладывают вворачивающий шов по методике Lembert дексоновой нитью 3/0.
ЗПериректальную фасцию и части левато-ров можно использовать для формирования второго слоя тканей над закрываемым свищом (используется дексон 0).
4 Если решено использовать дополнительное внешнее кровоснабжение, то край иссеченного свища соединяют с эпизиото-мическим разрезом. Под большой половой губой пальпируют луковично-пещеристую мышцу, затем ее обнажают продольным разрезом через губу и подкожную жировую клетчатку.
5 Луковично-пещеристую мышцу выделяют, а затем отсекают в месте ее перехода в промежность. При этом сохраняется кровоснабжение мышцы по ветвям незатронутой срамной артерии. С помощью изогнутого зажима формируют туннель со стороны влагалища длиной около 3 см, через который под малой половой губой и кольцом гимена протягивают луковично-пещеристую мышцу.
100
6Луковично-пещеристая мышца подшита к периректальной фасции узловыми швами дексоновой нитью 3/0.
7 Далее края слизистой влагалища сближают узловыми швами дексоновой нитью 2/0. На разрез малой половой губы можно наложить подэпителиальный шов дексоновой нитью 3/0 или узловые швы нейлоновой нитью 4/0. Иногда появляется значительное кровотечение из ложа луковично-пе-щеристой мышцы. Если его не удается купировать осторожным пережатием и перевязкой сосудов, то всегда можно прибегнуть к тампонаде этой области гемостатическим колла-геновым средством Avitene. В этом случае в ране следует установить тонкую '/4 дюймовую (5—6 мм) трубку для аспирационного дренирования и вывести ее в нижнем углу разреза на малой половой губе. Предпочтительнее обеспечивать гемостаз без применения гемо-статических средств и дренажей.
Следует принять меры для формирования у пациентки мягкого стула и предупреждения метеоризма в вышележащих отделах кишечника. Этого достигают 2 способами: 1) пальцами растягивают сфинктер на 4—5 см, тем самым вызывая его временный паралич и соответствующее недержание стула приблизительно на 1 неделю; 2) рассечь сфинктер в одном месте на 7 или 9 часах (множественные радиальные разрезы могут привести к постоянному недержанию кала). Пациентке следует настоятельно рекомендовать принимать средства, размягчающие стул, в течение 3—6 месяцев с момента пластики.

101
РЕКОНСТРУКЦИЯ УРЕТРЫ
 Данную
операцию выполняют, когда часть уретры
отсутствует после ее удаления
хирургическим путем или когда имеются
какие-либо ее аномалии
в результате нарушения эмбриогенеза
урогенитального
синуса. Отсутствие части уретры
может не вызывать полного недержания
мочи. Однако в
случае эписпадии оно существует.
У пациенток с отсутствием дистального
отдела уретры
имеется выраженная неспособность к
удержанию мочи, что создает серьезные
эстетические проблемы.
Данную
операцию выполняют, когда часть уретры
отсутствует после ее удаления
хирургическим путем или когда имеются
какие-либо ее аномалии
в результате нарушения эмбриогенеза
урогенитального
синуса. Отсутствие части уретры
может не вызывать полного недержания
мочи. Однако в
случае эписпадии оно существует.
У пациенток с отсутствием дистального
отдела уретры
имеется выраженная неспособность к
удержанию мочи, что создает серьезные
эстетические проблемы.
При полной эписпадии в результате пластики уретры можно получить хороший анатомический результат, но недержание при этом не устраняется, если одновременно не сделать операцию по методике Goebell-Stoeckel с использованием лоскута широкой фасции (см. гл. 2, стр. 116).
Физиологические последствия. Формируется выстланный эпителием канал от основания
мочевого пузыря до наружного отверстия уретры. Хотя эта новая уретра не имеет мышечной оболочки, она действует как отводящая трубка для проксимального отдела уретры или для мочевого пузыря.
Предупреждение. Лоскут влагалища необходимо наметить таким образом, чтобы быть уверенным в достаточности его кровоснабжения по всей длине. Если использовать метод формирования канала уретры путем сворачивания в трубку лоскутов слизистой (рисунки 7—11), то следует обеспечить их достаточную мобильность для наложения центрального шва без натяжения.
Для обоих методов важна хорошая мобильность боковых участков эпителия половых губ, чтобы свободно, без натяжения накрыть и поддерживать новый уретральный канал.
103
РЕКОНСТРУКЦИЯ УРЕТРЫ
(ОКОНЧАНИЕ)
 МЕТОДИКА:
МЕТОДИКА:
1 Изображен сагиттальный разрез малого таза с отсутствующей уретрой. Пациентка лежит на спине в положении для камнесечения. Промежность подготовлена к хирургической операции. Следует тщательно определить размеры предполагаемого лоскута, чтобы каждому сантиметру его длины соответствовали 2 см ширины основания. Соблюдение этого условия обеспечит достаточное кровоснабжение всего лоскута.
2 Необходимо наметить контур предполагаемого лоскута на передней стенке влагалища. Слизистую оболочку рассекают до лонно-пузырной фасции. Вводят катетер Фо-лея (как показано на рисунке).
3 Лоскут мобилизован. Производят два параллельных разреза на расстоянии приблизительно 2 см друг от друга, подготавливающие принимающее ложе для краев лоскута. На лонно-пузырную фасцию, от вершины разреза на стенке влагалища до формируемого угла между мочевым пузырем и новой уретрой, накладывают образующие складку швы.
4 Лоскут подшивают в новое положение соответственно боковым разрезам в области преддверия узловыми швами синтетической рассасывающейся нитью 4/0. Слизистую малых половых губ мобилизуют латеральнее разрезов путем отделения от подлежащих тканей на достаточное расстояние (около 4 см), чтобы обеспечить свободное, без натяжения соединение по средней линии. Дефект на стенке влагалища ушивают узловыми швами синтетической рассасывающейся нитью 2/0.
5 Предварительно мобилизованную слизистую малых половых губ сшивают по средней линии рассасывающимся швом синтетической нитью 2/0, закрывая лоскут и обеспечивая его питание и опору.
6 Операция завершена.
7 Второй способ пластики уретры состоит в сворачивании в трубку лоскута слизистой и последующем ее укрытии вторым слоем периуретральных тканей. Контуры лоскута обозначают раствором бриллиантовой зелени соответственно предполагаемой уретре. Следует обеспечить достаточную подвижность тканей для соединения их по средней линии без натяжения. Скальпелем производят разрез по границам лоскута, а затем его края отсепаро-вывают к центру.
8 Мобилизованные ткани соединяют по центру и сшивают, формируя трубку, узловыми швами синтетической рассасывающейся нитью 4/0. Ткани, расположенные лате-ральнее мобилизованного лоскута, тоже мобилизуют на расстояние около 4 см.
9Латерально расположенные ткани соединяют над лоскутом в два слоя узловыми швами синтетической рассасывающейся нитью 3/0. В мочевом пузыре оставляют катетер Фолея.
10 Слизистую ушивают узловыми шва- ми рассасывающейся нитью 3/0.
11 Показана завершенная операция со сформированной новой уретрой.
104


105
МАРСУПИАЛИЗАЦИЯ СУБУРЕТРАЛЬНОГО ДИВЕРТИКУЛА ПО SPENCE
Субуретральный дивертикул в дистальной трети уретры может быть устранен простой марсупи-ализацией. При данной его локализации совсем не нужно выполнять все этапы классической операции, описанные в разделе 2, стр. 108. Операция марсупиализации не вызывает стеноза, возможного после классической операции.
МЕТОДИКА:
1 Показан сагиттальный разрез субуретрального дивертикула. М.П. — мочевой пузырь.
2 Вид на тот же дивертикул со стороны промежности.
ЗС помощью ножниц, введенных во влагалище и в уретру, выполняют разрез через заднюю стенку уретры и переднюю стенку влагалища до самого дивертикула.
4 Уретра и дивертикул открыты. Синтетическими швами рассасывающейся нитью 4/0 производят марсупиализацию слизистых влагалища и уретры вплоть до самого дивертикула. Полость дивертикула соединяют швами со слизистой передней стенки влагалища.
Физиологические последствия. Данная операция устраняет источник постоянной инфекции и воспаления. Хотя уретра при этом укорачивается, в дальнейшем пациентки очень редко жалуются на недержание мочи.
Предупреждение. Хирург должен полностью марсупиализировать весь дивертикул. Если имеется несколько дивертикулов с этой же стороны уретры, то каждый из них необходимо вскрыть и марсупиализировать.
5 Показаны задняя стенка влагалища и вся полость дивертикула, марсупиализирован-ные со слизистой передней стенки влагалища, после завершения операции.
6 Изображен сагиттальный разрез результатов операции. Заметьте, что, несмотря на укорочение уретры, никаких нежелательных изменений в соотношении давлений в просветах мочевого пузыря и уретры не произошло. Поэтому операция не оказывает влияния на функцию удержания мочи.
106

107
УДАЛЕНИЕ СУБУРЕТРАЛЬНОГО ДИВЕРТИКУЛА МЕТОДОМ ДВУБОРТНОГО ЗАКРЫТИЯ ДЕФЕКТА
Субуретральные дивертикулы могут обнаруживаться у пациенток, страдающих хроническими или рецидивирующими воспалениями мочевых путей. Дивертикулы могут быть врожденными или приобретенными в результате травмы уретры.
Цель операции — удалить дивертикул, не сужая уретру. Эту операцию можно выполнять при дивертикулах, располагающихся в средней и проксимальной третях уретры. Дивертикулы, расположенные в нижней трети уретры, лучше оперировать методом, описанным в предыдущем разделе.
МЕТОДИКА:
1 Изображен сагиттальный разрез мочевого пузыря, влагалища и уретры с субуретральным дивертикулом. Дивертикул может быть обнаружен путем уретроскопии или с помощью специального двухманжетного катетера Дэви-са, позволяющего вводить рентгеноконтрастное вещество под давлением.
Рентгеноконтрастное вещество вводят в дивертикул по катетеру под давлением между двумя раздуваемыми манжетами. На боковом рентгеновском снимке он отчетливо визуализируется.
2 Пациентка расположена на спине в положении для камнесечения. Промежность готовят к операции в обычном порядке. В мочевой пузырь через уретру вводят катетер. Слизистую влагалища над дивертикулом рассекают. На рисунке показаны слизистая влагалища, лонно-пузырная фасция и слизистая уретры.
3 Слизистую уретры над дивертикулом ушивают непрерывным швом синтетической монофиламентной рассасывающейся нитью 4/0. Шов следует накладывать при введенном в уретру катетере, чтобы предотвратить ее сужение. Обратите внимание, что из лонно-пузырной шеечной фасции (ЛПШФ) выкроены два лоскута шириной 2—3 см. Слизистая влагалища рассечена в стороны и разведена на зажимах.
Физиологические последствия. Удаляется источник хронической инфекции, а также место возможного формирования камней уретры.
Предупреждение. После удаления субуретрального дивертикула следует выполнить достаточную мобилизацию окружающих тканей, чтобы закрыть рану без натяжения и предупредить возможность сужения уретры. Наложение швов с натяжением способно привести к развитию некроза и формированию свища.
4 Применяется способ двубортного закрытия дефекта синтетическим швом мо-нофиламентной, медленно рассасывающейся нитью. Правый лоскут фасции подшивают поперек к основанию левого лоскута. Сначала лучше просто наложить швы, но не завязывать их. Это позволяет накладывать швы более точно.
Обратите внимание, что слизистую влагалища при этом разводят в стороны. В сторону от линии накладываемых швов отводят и левый лоскут фасции.
5 Теперь и левый лоскут лонно-пузырной шеечной фасции подшивают поверх ранее подшитого правого лоскута (такой же нитью).
6 Слизистую влагалища ушивают по средней линии синтетическими швами рассасывающейся нитью 2/0. Мочевой пузырь должен опорожняться через катетер. Катетер можно ввести через уретру или через надлобковое отверстие.
108

109
ПЛАСТИКА УРЕТРОВАГИНАЛЬНОГО СВИЩА МЕТОДОМ ДВУБОРТНОГО ЗАКРЫТИЯ ДЕФЕКТА
Уретровагинальные свищи, как правило, являются следствием двух причин: 1) хирургической травмы во время операции передней кольпора-фии; 2) акушерской травмы.
Во многих случаях при существующем свище пациентки способны нормально удерживать мочу и не испытывают затруднений при опорожнении мочевого пузыря. Другие же пациентки, особенно со свищом в проксимальной трети уретры, страдают от сочетания недержания мочи и неспособности контролировать поток мочи при мочеиспускании. Данную операцию не следует выполнять при наличии свища в дистальной трети уретры. При такой локализации лучше делать операцию по Spence (раздел 2, стр. 106).
Физиологические последствия. Производя пластику уретровагинального свища, хирург исправляет физиологию уретры таким образом, чтобы пациентка была способна к удержанию мочи и чтобы моча изливалась нормальным потоком из наружного отверстия уретры. При выполнении операции следует соблюдать три основных принципа: 1) иссекать рубцово-из-мненные, плохо кровоснабжаемые ткани вокруг свища; 2) закрывать дефект несколькими
слоями нормальных тканей; 3) обеспечивать дополнительное кровоснабжение участка уретры в области закрытия свища. Это особенно важно, когда имеются значительные рубцовые изменения и нарушение кровоснабжения тканей в области свища.
Предоперационное обследование пациентки преследует цель получить максимальное представление о состоянии мочевого пузыря и уретры. Для этого производят уретроцистоско-пию, исследуют уродинамику и бактериологические особенности мочи.
Предупреждение. Края фистулы должны соединяться без натяжения. Лоскуты лонно-пу-зырной шеечной фасции следует хорошо мобилизовать, чтобы осуществить с их помощью закрытие дефекта двубортным способом. Размеры уретры не должны измениться, чтобы не нарушить мочеиспускание. Способ многослойного закрытия свища прошел проверку временем и доказал свою наилучшую пригодность для этой цели.
Применение питающего сосудистого лоскута (например, луковично-пещеристой мышцы) уменьшает вероятность рецидивов, особенно у пациенток из группы повышенного риска.
111
ПЛАСТИКА УРЕТРОВАГИНАЛЬНОГО СВИЩА МЕТОДОМ ДВУБОРТНОГО ЗАКРЫТИЯ ДЕФЕКТА
(ОКОНЧАНИЕ)
МЕТОДИКА:
1 Пациентка лежит на спине в положении для камнесечения. Изображен свищ в проксимальной трети уретры. Слизистую влагалища рассекают от наружного отверстия уретры книзу, через свищ.
2Лонно-пузырную шеечную фасцию мобилизуют с каждой стороны. Завершив мобилизацию этих лоскутов, слизистую уретры в области свища ушивают непрерывным швом синтетической монофиламентной рассасывающейся нитью 4/0. Затем правый лоскут лонно-пу-зырной фасции подшивают узловыми швами синтетической, монофиламентной, медленно рассасывающейся нитью 3/0.
3 Левый лоскут фасции подшивают двубортным способом такой же нитью поверх ранее подшитого правого лоскута.
4 Если данный свищ является рецидивирующим или пострадиационным, то следует поверх двубортного слоя фасций наложить питающий лоскут. Луковично-пе-щеристую мышцу обнажают, рассекая большую половую губу. Мышцу мобилизуют вместе с окружающей ее жировой клетчаткой.
5Луковично-пещеристую мышцу отсекают сзади. При этом ее кровоснабжение сохраняется со стороны лобка. Изогнутый зажим проводят к мышце со стороны влагалища под слизистой, над лонно-пузырной фасцией.
6 Лоскут луковично-пещеристой мышцы протягивают через туннель под слизистой влагалища, большой и малой половыми губами.
7 Лоскут луковично-пещеристой мышцы подшивают поверх закрытого двумя листками фасции дефекта свища.
8 Разрез на большой половой губе ушивают узловыми швами синтетической мо-нофиламентной рассасывающейся нитью. Слизистая влагалища ушита узловыми швами синтетической рассасывающейся нитью. Небольшой валик под швами на слизистой влагалища — это лоскут мышцы.
Через надлобковое отверстие в мочевой пузырь следует ввести катетер Фолея сроком на 1 неделю. Это обеспечит лучшее заживление слизистой уретры до первого самопроизвольного мочеиспускания.
112

из
ОПЕРАЦИЯ С ИСПОЛЬЗОВАНИЕМ ЛОСКУТА ШИРОКОЙ ФАСЦИИ ДЛЯ ЛЕЧЕНИЯ НЕДЕРЖАНИЯ МОЧИ ПО GOEBELL-STOECKEL
Попытки хирургического лечения недержания мочи и избавления пациенток от этой неприятной проблемы имеют давнюю историю и насчитывают ряд различных методик. Одни были рассчитаны на укрепление лонно-пузырной фасции внизу уретры, другие приподнимали и фиксировали уретру к позадилонным тканям, а третьи — поднимали пузырно-уретральный угол путем его подвешивания на переднем листке влагалища прямой мышцы живота.
Долговременное наблюдение выявило интересные статистические результаты. Большинство хирургических операций по исправлению различных форм недержания мочи имеют степень эффективности приблизительно 40-90%.
Изменить анатомию и соответственно, физиологию мочевыделения можно двумя способами. К первому относятся операции, рассчитанные на повышение внутриуретрального давления, так чтобы оно превосходило внутрипу-зырное и в покое, и при напряжении. Это операция по Goebell-Stoeckel, с применением лоскута широкой фасции, передняя пластика по Kelly, с формированием складки, подвешивание по Sexton и модифицированная операция по Marshall-Marchetti, при которой ткани вокруг уретры подвешивались на сухожилии. Цель других операций, например, по Marshall-Marchetti-Krantz, — устранить недержание мочи путем превращения шейки мочевого пузыря во внут-риабдоминальный орган.
В нашей клинике наилучшие отдаленные результаты были получены после операции по Goebell-Stoeckel. Мы применяем эту операцию в случаях тяжелого первичного недержания мочи у пожилых, нерожавших пациенток, боль-
ных с ожирением и у пациенток с врожденным отсутствием или травматической потерей уретры, делая в этих случаях параллельную операцию по формированию уретры. Еще мы выполняем эту операцию в случаях тяжелого вторичного недержания мочи, после неудачных попыток решения этой проблемы при помощи других операций.
Цель операции — устранить тяжелое недержание мочи.
Физиологические последствия. При этой операции достигается повышение внутриуретрального давления по сравнению с внутрипузырным за счет уменьшения диаметра просвета уретры. Однако давление в уретре не должно превышать давление в мочевом пузыре в момент максимального сокращения детрузора при попытке мочеиспускания.
Предупреждение. Есть несколько моментов, на которые следует обратить внимание при выполнении операции.
Рассечение влагалища в области пузыр-но-уретрального угла должно распространяться вверх и кзади от лонной кости, до уровня мочеполовой диафрагмы, чтобы обеспечить разъединение тканей позади лонной кости только тупым способом, с помощью пальцев. Таким образом устраняется риск случайного повреждения мочевого пузыря.
Полосу фасции нельзя натягивать слишком туго. Она должна иметь такое натяжение, чтобы можно было легко провести изогнутый зажим между полосой фасции и пузырно-урет-ральным углом. Если полосу натянуть слишком туго, то пациентка будет испытывать затруднения при мочеиспускании в послеоперационном периоде.
115
ОПЕРАЦИЯ С ИСПОЛЬЗОВАНИЕМ ЛОСКУТА ШИРОКОЙ ФАСЦИИ ДЛЯ ЛЕЧЕНИЯ НЕДЕРЖАНИЯ МОЧИ ПО GOEBELL-STOECKEL
