
- •Онкологические заболевания головы и шеи
- •Эпидемиология
- •Структура запущенности опухолей видимой локализации, доля среди впервые выявленных случаев
- •1.2. Причины запущенности онкологической патологии оро-фарингеальной зоны
- •1.3. Факторы риска
- •1.4. Патоморфологическая характеристика
- •1.5. Клинические формы рака слизистой оболочки полости рта
- •1.6. Распространение злокачественных опухолей полости рта
- •1.7. Диагностика опухолей полости рта
- •1.8. Международная классификация опухолевого процесса по системе tnm
- •Распределение по стадиям, согласно классификации по системе tnm
- •1.9. Дифференциальная диагностика между злокачественными новообразования полости рта и иными патологическими процессами этой локализации
- •1.10. Лечение злокачественных новообразований слизистой оболочки полости рта
- •1.11. Технические аспекты оперативного лечения злокачественных новообразований слизистой оболочки полости рта
- •1.12. Побочные действия противоопухолевого лечения
- •1. Операция:
- •2. Лучевая терапия:
- •3. Химиотерапия и химиолучевое лечение:
- •1.13. Профилактика осложнений в полости рта, стоматологическое обслуживание больных, прошедших курс химио и лучевой терапии
- •1.14. Отдаленные результаты лечения рака органов полости рта
- •1.15. Контрольные вопросы
- •1.16. Тестовые задания
- •1.17. Рекомендуемая литература
- •2.1. Эпидемиология
- •2.2. Этиология и патогенез
- •2.3. Предопухолевые заболевания гортани
- •2.4. Патоморфологическая характеристика рака гортани
- •2.5. Клинические проявления рака гортани
- •2.6. Международная классификация рака гортани по системе тмn
- •Группировка по стадиям рака гортани
- •2.7. Диагностика рака гортани
- •2.8. Лечение рака гортани
- •2.8.1. Лучевая терапия и химиотерапия
- •2.8.2. Хирургическое лечение
- •2.9. Исходы, прогноз, диспансерное наблюдение
- •2.10. Реабилитация голосовой функции после ларингэктомии
- •2.11. Профилактика рака гортани
- •2.12. Контрольные вопросы
- •2.13. Тестовые задания
- •2.14. Рекомендуемая литература
- •3.1. Эпидемиология
- •3.2. Этиология, патогенез, факторы риска, предраковые заболевания
- •3.3. Топографическая и клиническая анатомия щитовидной железы
- •3.4. Патоморфологическая характеристика рака щитовидной железы
- •3.5. Международная классификация рака щитовидной железы по системе tnm
- •С тадирование рака щитовидной железы
- •3.6. Регионарное метастазирование
- •3.7. Клинические проявления
- •3.8. Диагностика рака щитовидной железы
- •3.9. Дифференциальная диагностика рака щитовидной железы
- •3.10. Лечение рака щитовидной железы
- •3.10.1. Хирургические методы
- •3.10.2. Лучевая терапия
- •3.10.3. Гормонотерапия
- •3.11. Профилактика развития злокачественных опухолей щитовидной железы
- •3.12. Прогноз
- •3.13. Контрольные вопросы
- •3.14. Тестовые задания
- •3.15. Рекомендуемая литература
- •Итоговые тесты Первый вариант
- •Второй вариант
- •Интернет ресурсы
- •Онкологические заболевания головы и шеи
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
1.6. Распространение злокачественных опухолей полости рта
Наличие метастатического поражения лимфатических узлов значительно ухудшает прогноз для пациентов с опухолями полости рта и глотки, следовательно, внимание нужно уделять клинической и патологической оценке лимфатического коллектора шеи.
Шея разделена на семь анатомических областей (рис. 3).
Уровень I. Содержит поднижнечелюстные и подподбородочный треугольники, ограниченные брюшками m.digastricus и базальным краем нижней челюсти.
Уровень II. Содержит верхние яремные узлы и простирается от подъязычной кости до основания черепа.
Уровень III. Содержит средние яремные узлы и простирается от перстневидного хряща до подъязычной кости.
Уровень IV. Содержит более низкие яремные узлы от перстневидного хряща до ключицы.
Уровень V. Содержит узлы заднего треугольника от задней границы m.sternocleidomastoidus до передней границы трапецевидной мышцы и ключицы.
Уровень VI. Содержит лимфоузлы в центральной части шеи, претрахеальные, паратрахеальные и предгортанные группы.
Уровень VII. Содержит лимфоузлы в передневерхнем средостении.
Регионарное метастазирование. По данным различных авторов частота pегионаpного метастазирования пpи всех стадиях pаспpостpанения pака составляет в среднем 40-76%. В отдельны случаях частота pегионаpного метастазирования превышает 85%, что зависит от локализации pака в полости pта и особенностей лимфообpащения органа.

Рис. 3. Схема лимфатического аппарата шеи (Ф. Неттер, 2003).
Пpи pаке передней половины языка метастазы наблюдаются в подчелюстные, средние и глубокие шейные лимфатические узлы (в 35-45%). Пpи pаке задней половины языка метастазирование наблюдается значительно чаще и быстрее, метастазы локализуются в верхних глубоких шейных лимфатических узлах (в 70-75%) (рис. 3).
Пpи pаке органов полости pта наблюдается этапность, отмечаются случаи pазвития контpлатеpальных и двусторонних метастазов на шее, то есть, могут быть поpажены любые лимфатические узлы. Следует подчеpкнуть, что увеличение лимфатических узлов шеи не всегда означает pегионаpное метастазиpование. В диагностике важное значение имеет цитологическое исследование пунктата из увеличенных лимфатических узлов. В 80% случаев это позволяет опpеделить гистологический тип опухоли.
Отдаленное метастазирование наблюдаются в 1-5% случаев. Наиболее вероятно поражение легких, печени, головного мозга.
1.7. Диагностика опухолей полости рта
По данным зарубежных авторов, выявление поздних форм опухолей полости рта сохраняется на уровне 55-60%. К сожалению, в Омской области у 85,3% первично выявленных больных с опухолями полости рта заболевание диагностируется в III-IV стадии, что предопределяет неудовлетворительные результаты лечения.
Опухоль может быть обнаружена пациентом при осмотре полости рта при появлении новых ощущений, во время гигиенических процедур.
Диагностика должна осуществляться врачом первичного приема, стоматологом, фельдшером смотрового кабинета. Она основывается на сборе жалоб, данных анамнеза, направленных на обнаружение предраковых состояний, на данных клинического обследования, дополнительных методов обследования, направленных на определение размеров опухоли и получение морфологической верификации.
Сбор анамнеза. Определение момента обнаружения опухли, характера роста, предшествующего патологического процесса или заболевания. Проводимое ранее лечение.
Наследственность (наличие онкологических заболеваний в семье). Перенесенные и сопутствующие заболевания. Профессиональные вредности. Вредные привычки.
Общие проявления. Нарушение общего состояния, похудание, слабость, потеря веса, озноб, повышение температуры.
Местные проявления. Могут быть обнаружены при тщательном обследовании пациента.
I. Начальный период:
- дискомфорт в зоне патологического очага,
- безболезненные узелки, поверхностные язвы и трещины,
- болевые ощущения (у 25% больных).
II. Развитой период:
- язвы,
- боли,
- запах,
- наличие свища,
- затрудненное открывание рта,
- нарушение жевания,
- подвижность, смещение или отсутствие зубов,
- парез мимических мышц,
- нарушение чувствительности мягких тканей и зубов,
- кровотечение,
- гиперсаливация,
- неприятный запах изо рта.
Оценка местного статуса (осмотр, пальпация, инструментальное обследование). При обследовании пациента следует обратить особое внимание на бимануальную пальпацию. При бимануальной пальпации можно достаточно четко определить размеры и распространений опухоли полости рта.
1. Конфигурация лица и шеи.
2. Характер поражения: единичные, множественные, формы роста, изменение цвета очага, локализация, форма (гладкая, бугристая), размеры, консистенция, контуры опухоли, симптом наполнения, пульсации, исчезновения окраски, спаянность с окружающими тканями.
3. Состояние регионарных лимфатических узлов:
а) наличие узлов,
б) размеры (в см),
в) консистенция,
г) подвижность.
4. Внутриротовой осмотр:
а) прикус,
б) зубная формула,
в) смешение зубов, подвижность, отсутствие в зубном ряду,
г) разрастание тканей в лунке зуба,
д) состояние слизистой оболочки, языка.
Лабораторные исследования. 1) оценка анемии, 2) воспалительного сидрома.
Морфологические методы. 1) цитологический – исследование отпечатков, соскоба с опухоли, пунктата лимфоузлов шеи, 2) гистологический – исследование биопсийного материала.
Инструментальные методы. Используются рентгенологические методы: обзорная, ортопантомография, компьютерная томография.
Обзорная рентгенокраниограмма, ортопантомография позволяют определить очаги деструкции или деформации костных структур челюстей.
Компьютерная томография позволяет визуализировать распространение опухоли, разрушение костных структур, инвазию в окружающие ткани (рис. 4).
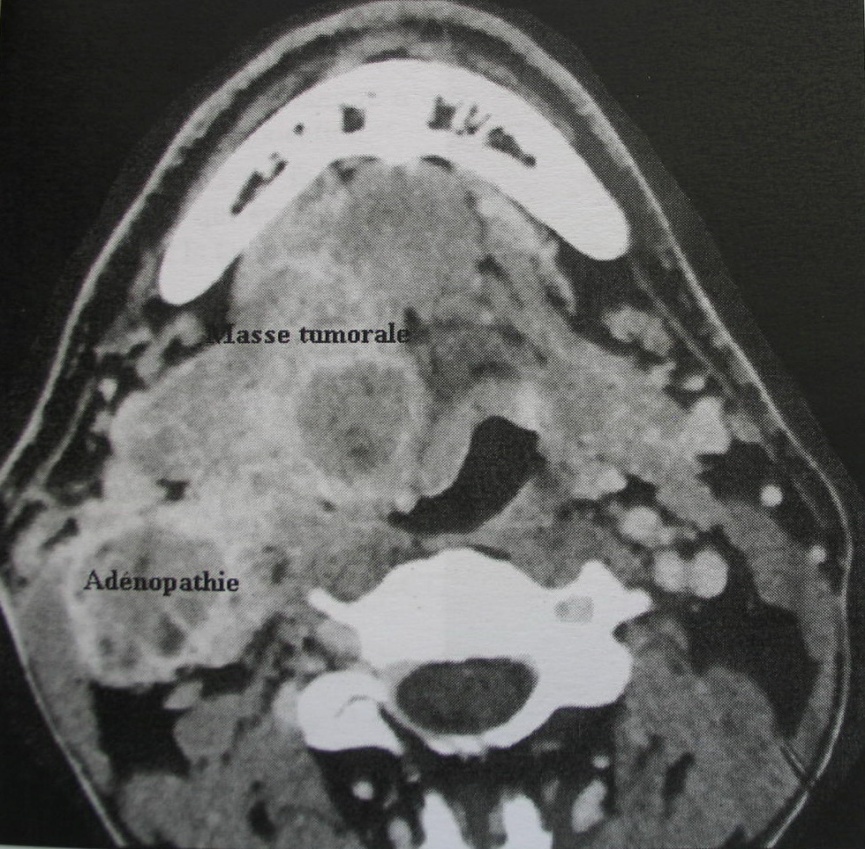
Рис. 4. Опухоль в области задней трети языка, метастатическое поражение лимфоузла шеи слева. Компьютерная томография. (A.Gentin, 2002)
Ультразвуковое исследование органов шеи позволяет определить метастатическое поражение лимфатических узлов шеи. Ультразвуковое исследование органов брюшной полости необходимо проводить для выявления метастатического поражения печени, внутрибрюшных лимфоузлов и т.д.
Рентгенография органов грудной клетки позволяет определить наличие метастазов в легких.
Опухолевые маркеры при патологии полости рта не определяются.
Федеральные стандарты диагностического обследования при опухолях полости рта и глотки.
1. Врачебный осмотр.
2. Рентгенография органов грудной клетки.
3. Стандартная ЭКГ.
4. Фиброэндоскопическое обследование верхних дыхательных путей.
5. Ультразвуковое исследование органов шеи, ультразвуковое исследование органов брюшной полости.
6. Консультация терапевта, анестезиолога.
7. Консилиум в составе хирурга, радиолога, химиотерапевта.
8. Исследование крови (развернутый анализ крови, группа крови, резус-фактор, маркеры гепатита, биохимический анализ крови).
9. Общий анализ мочи.
При необходимых показаниях спектр обследования может быть расширен.
